Что делать если чешутся растяжки на животе при беременности
Обновлено: 02.05.2024
Зуд кожи живота – это довольно распространенное явление у беременных женщин. Он может быть вызван различными причинами, как вполне безобидными физиологическими, так и довольно опасными. В их число входят изменения гормонального фона, аллергия или такие серьезные заболевания, как гепатит и холецистит и т.д. Если зуд вызван безобидными причинами, от него сравнительно легко избавиться. Но если зуд является симптомом опасной болезни, то помочь может только обращение к врачу, причем незамедлительное.

Причины по которым чешется живот
Женщины жалуются на зуд в животе, начиная с самого первого триместра и вплоть до родов. Итак, рассмотрим факторы, которые могут стать причиной того, из-за чего у беременной женщины может чесаться живот:
- С ростом матки на животе растягивается кожа, в результате чего он начинает чесаться. Чем кожа у женщины эластичней, тем меньше вероятность появления зуда. Очень часто зуд является признаком того, что скоро появятся растяжки. Растяжки – это красные либо розовые рубцы на коже живота. Такой цвет дают лопнувшие капилляры. Но часто случается и так, что зуд имеется, а растяжки потом не появляются. Это говорит о том, что у беременной женщины очень эластичная кожа;
- Аллергия. Во время беременности женский организм весьма чувствителен к аллергенам. И это даже в том случае, если до беременности аллергией женщина не страдала. В случае аллергии одежду следует носить только из натуральных тканей, а порошок для стирки не должен содержать фосфатов. Применение косметики нужно свести к минимуму. Разрешаются только те средства, которые не содержат отдушек и химических веществ. Зуд может стать реакцией на определенные косметические средства, несмотря на то, что до беременности женщина пользовалась ими без последствий;
- Гормональный фон. В момент наступления беременности случается гормональный взрыв. Поэтому зачастую зуд живота просто свидетельствует о гормональных изменениях. Некоторые девушки даже верят в такую примету – если чешется живот, значит наступила беременность;
- Дерматоз. В этом случае, кроме того что чешется живот появляется и сыпь. Причиной дерматоза может послужить потница, вирусные инфекции, авитаминоз, чесотка и уже упомянутая нами аллергия. Точный диагноз может поставить только врач;
- Серьезные заболевания внутренних органов (желчного пузыря, почек и печени). Иногда зуд может являться симптомом таких опаснейших болезней, как панкреатит, гепатит, гестоз, холецистит и холестаз.В данном случае к врачу следует обратиться незамедлительно. Если зуд обусловлен этими болезнями, то он проявляется на поздних сроках беременности, примерно с 38 недели. Если вовремя не обратиться к врачу, то здоровью будет нанесен серьезный ущерб. Помимо этого, вред может быть нанесен здоровью будущего малыша, вплоть до его гибели. Очень часто в таких случаях врачами стимулируются преждевременные роды. Делается это для того, чтобы малыш не погиб. Если зуд связан с нарушениями в работе печени, то он может выйти за пределы локализации в области живота и перейти на спину, грудь, ноги и руки. К ночи такой зуд усиливается и может перейти в жжение. В случае холестаза сильнее всего чешутся кисти рук и стопы. Холестаз чаще всего появляется у беременных женщин, имеющих предрасположенность к желчекаменной болезни, страдающих хроническим холециститом и перенесшим ранее гепатит А. Если возникло подозрение на заболевание печени, необходимо сделать соответствующие анализы (билирубин, АЛТ, АСТ, анализ крови на биохимию).
Что делать
Для начала нужно поставить в известность наблюдающего врача. После проведения необходимых исследований станет ясно, чем вызван этот зуд. То есть, является ли он обычным физиологическим явлением или же это симптом какой-либо патологии. Если второе, то женщина должна быть готова провести остаток беременности под наблюдением врачей, в больнице.
Чтобы повысить эластичность кожи и бороться с ее сухостью, беременная женщина обязательно должна применять увлажняющие масла и кремы. За кожей живота и бедер нужно ухаживать с самых ранних сроков беременности. Лучше всего для этого использовать многократно проверенное оливковое масло. Оно содержит достаточное количество витамина Е и антиоксидантов. Оливковое масло имеет в своем составе множество компонентов, необходимых для питания кожи. При применении масла 2 раза в день проблема зуда живота будет решена. Кроме того, будет предотвращено появление растяжек. В составе как крема, так и масла должны быть только натуральные компоненты. Они не должны содержать химических добавок и консервантов.
Женщина во время беременности должна одеваться в такую одежду, которая “дышит”. Например, хлопчатобумажную. В период беременности стирать одежду следует только такими порошками, которые не имеют в составе фосфатов. Нередки случаи непереносимости будущими мамами шерстяных и синтетических тканей. Поэтому не стоит носить раздражающую одежду. Например, синтетическое белье и белье, которое слишком плотно прилегает к телу.
Что касается еды, то нужно сократить количество продуктов, которые могут спровоцировать аллергическую реакцию. Это клубника, арахис, морепродукты, цитрусовые, шоколад. Вообще, не стоит много есть экзотических продуктов. Беременная женщина должна принимать специальные комплексы витаминов и минералов, ее рацион должен быть как можно более разнообразным и полноценным. Он должен состоять из круп, фруктов, овощей, птицы, рыбы, мяса и молочных продуктов. Из меню следует исключить жареную, соленую, острую и жирную пищу. Это улучшит функционирование печени. В рационе непременно должны присутствовать чернослив и курага.
Беременной женщине никак не стоит пренебрегать личной гигиеной. Она должна систематически менять белье и принимать душ. Душ необходимо принимать с гипоаллергенными средствами. Следует использовать только личное полотенце. Сиденья в уборных, расположенных в общественных местах, нужно прикрывать салфеткой.
Напоследок нужно отметить, что в большинстве случаев со временем живот перестает чесаться сам собой.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Зуд живота во время беременности не должен оставаться незамеченным, и при возникновении данного симптома женщине необходимо сообщить о нем своему гинекологу.
Зуд во время беременности часто локализируется на животе вследствие его увеличения и растяжек кожи. Медики не раз рассматривали вопрос о том, почему у беременных чешется живот, и пришли к единому мнению о том, что чаще всего этот симптом возникает на фоне физиологических изменений в организме женщины. Кожа растягивается, из-за повышенного уровня эстрогена утрачивает свою эластичность, становится излишне сухой, а это провоцирует рефлекс чесания. Чаще всего зуд живота, вызванный гормональной перестройкой организма, проходит после родов и не требует особого медицинского вмешательства.

[1], [2], [3], [4]
Причины зуда живота при беременности
Широкомасштабные исследования медицины доказали еще одну причину возникновения зуда живота у беременных. Если постоянно чешется живот, – это может указывать на нарушения функционирования печени. Зуд, таким образом, становится сопутствующим симптомом гепатита, холецистита, холестаза и других «печеночных» заболеваний. В данном случае чешется не только весь живот, но также грудь, спина, ноги и руки беременной. Зуд, вызванный сбоями в работе печени, обычно усиливается к ночи и может сопровождаться жжением. Такое состояние весьма опасно и в редких случаях может привести к осложненным родам и гибели плода. Только своевременная диагностика поможет спасти ситуацию.

[5], [6], [7], [8]
Диагностика зуда живота при беременности
После осмотра врач может назначить дополнительное обследование в виде сдачи анализов крови (общего и биохимического), печеночных проб, а при необходимости – УЗИ брюшной полости. Результаты анализов покажут, не является ли основной причиной проявления зуда аллергия или нарушения в работе печени. Нередко аллергическая реакция организма беременной женщины может быть вызвана изменением гормонального фона. В таком случае аллергия носит приобретенный характер и может возникнуть практически от любого раздражителя: тесной или синтетической одежды, продуктов питания, косметики и т.п.
Естественно, на проблемы с печенью, в первую очередь, укажут анализы (печеночные пробы, билирубин, АСТ, АЛТ и др.). Беременной женщине важно не пренебрегать плановыми визитами к своему врачу-гинекологу и рассказывать ему о любых изменениях, которые происходят в ее организме, в том числе и о возникновении даже незначительного зуда в области живота. Обычно, если зуд связан с растяжениями кожи из-за растущего живота, он локализируется на небольших кожных участках.

[9], [10], [11], [12]
Как предотвратить зуд живота во время беременности?
Во избежание зуда при беременности будущей маме рекомендуется пересмотреть рацион питания и исключить из него продукты, «тяжелые» для печени (соленое, острое, жареное), экзотические фрукты и морепродукты. Для улучшения работы кишечника необходимо ввести в меню курагу и чернослив, которые налаживают перистальтику.
Для предотвращения растяжек кожи на животе беременным женщинам рекомендуется применять специальные увлажняющие средства, а также принимать душ с использованием гипоаллергенных средств. Для принятия ванн можно использовать отвары из трав (череды, чистотела, ромашки). Крема для увлажнения кожи должны быть нейтральными, без химических добавок и резких запахов. В аптеках можно приобрести специальные средства, разработанные дерматологами для беременных.
Зуд живота во время беременности в медицине называется «полиморфный дерматоз беременных» и чаще всего проявляется во второй половине вынашивания ребенка, когда плод увеличивается в размерах и начинает активно двигаться в животе у мамы. Важно, чтобы беременная женщина своевременно обратила внимание на зуд в области живота и позаботилась об устранении факторов, провоцирующих растяжки, которые оставляют неэстетичный след после родов. Для предотвращения стриев (растяжек) необходимо незамедлительно применить активное увлажнение кожи живота натуральными средствами. Притом это касается не только участков кожи на животе, но также и груди, бедер, ‒ словом тех зон, где чаще всего появляются растяжки.

Растяжки еще называют стриями. Появляются они в любой области тела, но чаще возникают в тех местах, где находится большое количество жира. Самые распространенные места: грудь, живот, подмышки, плечи, бедра, спина и ягодицы.
Выглядят растяжки как полоски на коже, причем со временем их цвет меняется. «Свежие» растяжки розовато-красного цвета, кожа на них слегка выпуклая. Постепенно стрии увеличиваются в длину и ширину, становятся синюшно-фиолетовыми, а со временем обесцвечиваются. Происходит это потому, что первое время внутри стрии еще есть кровеносные сосуды, поэтому первоначально у растяжек такой яркий цвет. Затем кровоснабжение в месте растяжек прекращается, сосуды запустевают, образовавшийся дефект кожи заполняется соединительной тканью и растяжки приобретают белый цвет. Так как в соединительной ткани нет пигмента, даже под воздействием солнечных лучей стрии остаются белыми. Более того, на фоне загорелой кожи они становятся более заметными.

Почему они возникают
Вроде причина появления растяжек во время беременности на первый взгляд ясна: у будущей мамы растет живот, кожа растягивается, вот растяжки и образуются. Почему же тогда они возникают не у всех будущих мам? И связано ли их появление с набором веса? Ведь замечено, например, что вероятность появления стрий никак не зависит от размеров живота во время беременности.
Растяжки могут появиться у женщины с небольшим животиком, в то время как женщину, ждущую двойню, эта проблема обойдет стороной.
Почему это происходит? Здесь срабатывает сразу несколько факторов. Да, действительно одна из причин появления растяжек – это набор веса, но важно не столько количество набранных килограммов, сколько то, как быстро женщина их набрала: чем быстрее будущая мама набирает вес, тем выше риск появления растяжек. Вот почему даже при небольшой прибавке в весе могут появиться растяжки. Вторая причина появления растяжек – гормональный дисбаланс. Во время беременности уменьшается количество эстрогена и кортизола, в результате чего происходит нарушение синтеза белков кожи и соединительной ткани – коллагена и эластина. А именно с помощью этих белков наша кожа и может хорошо растягиваться и восстанавливать свою упругость.
Если же коллагена и эластина не хватает, то кожа становится хрупкой и быстрее истончается, в конце концов, она в некоторых участках рвется, а потом в местах надрывов образуется рубцовая соединительная ткань.
А вот как поведет себя организм будущей мамы во время беременности: будут ли резкие скачки и веса и гормональный дисбаланс (а значит, появятся растяжки или нет, – предугадать невозможно).

Что делать?
Сразу скажем, что 100%-но эффективного лечения и профилактики растяжек нет. Например, большая часть кремов, лосьонов, гелей для профилактики растяжек просто содержит увлажняющие компоненты и способствует смягчению кожи, но никак не влияет на баланс гормонов. Следовательно, эти средства не могут предупредить появление растяжек, если гормональные нарушения возникли. Да и после родов различные лазерные процедуры, пилинги и шлифовки не избавят от растяжек совсем, просто сделают их более незаметными.
Но это не значит, что надо опустить руки и ничего не делать. Делать как раз можно много всего: пусть вы не достигнете 100%-ного эффекта, но все равно польза будет.
– Следите за питанием и не допускайте резких колебаний веса. Не забывайте есть белковую пищу – белок вместе с цинком и витамином С стимулирует выработку коллагена, который придает коже упругость. Если мяса пока не хочется, включите в свой рацион рыбу, молочные продукты и бобовые – это тоже источники полезного белка.
– Избегайте сладкого – сахар тормозит обновление коллагена, кожа теряет упругость и воду, становится сухой, вялой, снижается ее эластичность.
– С первых дней беременности постоянно питайте и увлажняйте кожу. Для этого используйте кремы, гели, лосьоны с коллагеном, эластином, а также витаминами С и Е. Главное – эти средства должны быть разрешены к применению во время беременности. Перед тем как купить тот или иной продукт, внимательно прочитайте инструкцию и состав препарата. Выясните механизм действия биологически активных веществ косметического средства у продавца-консультанта. Если у вас остаются сомнения, посоветуйтесь с наблюдающим вас акушером-гинекологом. Загляните в свой кошелек и делайте выбор.
– Если финансы позволяют, делайте салонные процедуры для увлажнения тела разрешенные во время беременности (водорослевые обертывания, например), если нет – ограничьтесь обычным увлажнением кожи, оно тоже эффективно.
– Регулярно принимайте контрастный душ: он тонизирует и укрепляет кожу, а проблемные зоны получают необходимый им приток крови. Можно делать массаж отдельных участков тела попеременно холодной и теплой струей. Только не направляйте струю прямо на живот.
– После душа не вытирайте тело насухо, а просто промокните его полотенцем. Можно делать легкий щипковый самомассаж, используя увлажняющие кремы или натуральные растительные масла (например, оливковое или льняное). Массаж способствует выводу лишней жидкости и активизирует работу кровеносных сосудов – они быстрее разносят по организму питательные вещества. Важно: обходите при массаже область живота и грудь, массируйте только бока, бедра и ноги.
– Плавайте: контраст температуры воды и воздуха, активная физическая нагрузка тоже способствуют профилактике стрий.
– Во время беременности носите специальные бюстгальтеры, они поддержат увеличившуюся грудь и не дадут коже сильно перерастянуться.
Даже если растяжки появились – не стоит расстраиваться. Замечено, что если сразу же начать комплекс профилактических мер (увлажнение кожи, правильное питание, водные процедуры), то часто дальше растяжки не распространяются. А если начать профилактику с первых дней беременности – могут и вообще не появиться.
ПАМЯТКА для мам
Начинайте атаковать растяжки как можно раньше: чем они моложе, тем меньше финансов и времени потребуется для их устранения.
- Следите за питанием, постарайтесь не прибавлять резко в весе.
- Ежедневно увлажняйте и питайте кожу, причем не только живота и груди, а еще и бедер, ягодиц, ног.
- Ведите активный образ жизни: гуляйте на свежем воздухе, занимайтесь спортом, плавайте.
- Принимайте контрастный душ, делайте самомассаж.
- Носите правильное белье: бюстгальтер для беременных особенно необходим будущим мамам с большой грудью
Предсказать появление растяжек невозможно. Даже если во время прошлой беременности не было или, наоборот, были растяжки, то нет гарантии, что в следующую беременность ситуация повторится
Можно изготовить состав от растяжек самостоятельно.
Вот масла, которые вам подойдут:
- Масло Жожоба - самое эффективное средство: используется для профилактики и устранения растяжек кожи вов ремя и после беременности, а также при увеличении массы тела и резком похудении.
- Эфирное масло розового дерева - спосообствует повышению эластичности кожи, также помогает рассасывать мелкие рубцы.
- Миндальное масло - особенно эффективно для ухода за участками тела, где понижена упругость кожи.
- Масло виноградных косточек - обладает сильным регенерирующим действием, повышает упругость кожи.
- Персиковое масло - оказывает на кожу регенерирующее, смягчающее действие, восстанавливает упругость, омолаживает дряблую кожу.
Вы можете использовать смеси этих масел в любом сочетании, например: жожоба + миндальное масло, или жожоба + масло виноградных косточек.
Перед применением любого масла прочитайте инструкцию, обратите внимание на противопоказания. Попробуйте масло или состав на небольшом участке кожи и последите за реакцией в течение суток. При возникновении дискомфорта или аллергии откажитесь от этого средства.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Растяжки, или стрии – распространенный косметический дефект кожи, с которым сталкивается множество женщин. Стрии представляют собой атрофию кожи с локализацией в местах наибольшего ее растяжения. При появлении растяжки выглядят как волнистые полосы красно-фиолетового или розового цвета, которые со временем обесцвечиваются.
На коже груди, живота, бедер и ягодиц, то есть в местах, где наиболее часто происходит растяжение кожи из-за быстрого набора или потери массы тела, появляются красно-фиолетовые полосы.
Они могут располагаться параллельно или радиально относительно друг друга. Обычно растяжки бывают длиной до 10 см и шириной до 5 мм. Рельеф кожи над стриями может быть разным: гладким, выпуклым или втянутым.
Здоровая кожа хорошо сохраняет эластичность и растяжимость. Что же может привести к нарушению ее функций? Основным фактором считают дисбаланс гормонов в организме. В определенные периоды жизни (в подростковом возрасте, во время беременности) изменение гормонального фона может привести к изменениям в структуре межклеточного вещества кожи. При избыточном растяжении кожи происходит разрушение эластических волокон. Уменьшается сцепление (адгезия) между волокнами коллагена, увеличивается содержание других белков. При растяжении кожи во время беременности, при резком наборе массы тела или быстром росте в коже нарушается сцепление волокон коллагена, и возникают разрывы волокон эластина. Кожа становится тонкой и легкоранимой, разрушаются капилляры и внутренние слои кожи, образуется «провал». Заживление таких микротравм происходит путем рубцевания, и формируется растяжка.
К похожему результату приводят некоторые эндокринные заболевания. Например, при синдроме Иценко-Кушинга в результате катаболического эффекта гормонов при усиленной их секреции происходит разрушение коллагена, который является основным структурным элементом, отвечающим за прочность кожи.
Выраженность, площадь распространения и глубина растяжек зависят от ряда факторов. В их числе индивидуальные особенности строения кожи, гормональный фон, наличие сопутствующих заболеваний.
- гиперкортицизм (в том числе юношеский) – избыточный синтез гормонов коры надпочечников;
- болезнь и синдром Иценко-Кушинга;
- синдром Марфана – наследственное заболевание, связанное с патологией соединительной ткани;
- адреналовая гиперплазия – генетически обусловленное расстройство, при котором значительно снижена выработка кортизола.
Следует помнить, что стрии не единственный признак заболевания. Так, при болезни Иценко-Кушинга отмечается истончение кожного покрова, нехарактерный рост волос (усов и бороды у женщин), развивается ожирение по верхнему типу, повышается артериальное давление. Самостоятельное лечение в данном случае недопустимо, требуется обращение к специалистам.
Во время беременности из-за перерастяжения кожи живота и груди возникают радиальные растяжки. Также при резком наборе или потере массы тела могут появиться характерные полосы на бедрах, талии, ягодицах, животе.
Побочным эффектом при приеме стероидных гормонов может стать возникновение стрий. Часто гормональные препараты применяют без назначения специалиста для быстрого набора мышечной массы. В таком случае действие препарата и перерастяжение кожи нарастающей мускулатурой ведут к появлению стрий.
Если растяжки появились после целенаправленного изменения массы тела или после беременности, отсутствуют другие симптомы, и данная проблема доставляет только косметический дискомфорт, то следует проконсультироваться с дерматологом или врачом-косметологом по поводу методов коррекции нежелательного дефекта.
В случае если растяжки появились при внезапном наборе массы тела, есть другие проблемы с кожей, например, сухость, угри или пигментация, отмечается немотивированный подъем артериального давления, изменения настроения, то следует проконсультироваться с терапевтом , который после проведения скрининговых тестов направит к специалисту: эндокринологу , гинекологу , офтальмологу, кардиологу, гастроэнтерологу .
При появлении стрий у подростков необходимо обратиться к педиатру , который оценит динамику роста и физического развития ребенка, массу тела и ее соответствие росту, подскажет, каким образом скорректировать питание и физические нагрузки, а при необходимости направит к другим специалистам или назначит обследование.
Чаще всего пациент обнаруживает растяжки самостоятельно при визуальном осмотре. При наличии показаний врач может назначить комплекс лабораторно-инструментальных обследований. В него могут войти:
- клинический анализ крови ;
- общий анализ мочи;
- биохимический анализ крови ( уровень глюкозы крови , контроль уровня холестерина , липопротеинов очень низкой , низкой и высокой плотности, электролитов крови – калий, натрий , кальций , уровень креатинина , общего белка крови );
- анализ крови на уровень гликированного гемоглобина (для людей, страдающих сахарным диабетом);
- исследование уровня гормонов в крови: адренокортикотропного гормона (АКТГ) ; кортизола ;
- свободный кортизол в суточной моче ;
- определение уровня свободного кортизола в слюне , собранной пациентом в вечернее время (в 23:00);
- содержание в крови дегидроэпиандростерона-сульфата ;
- содержание в крови гонадотропинов: тестостерона , эстрадиола ;
- измерение артериального давления в домашних условиях с ведением дневника;
- электрокардиографическое исследование (ЭКГ);
- ультразвуковое исследование органов брюшной полости и почек ;
- компьютерная томография (КТ) надпочечников ;
- визуализация гипофиза: краниография, компьютерная томография, магнитно-резонансная томография.
Лечение растяжек – долгий и сложный процесс. Чтобы добиться эффекта, необходимо проводить комплексную терапию. В каждом отдельном случае специалист составляет индивидуальную программу лечения
Специалисты могут назначить курс лазерной и инъекционной терапии (мезотерапии). Все методы лечения направлены на восстановление микроциркуляции и структуры разрушенных областей кожи. Проводят меры для стимуляции клеточного роста и восполнения дефицита микроэлементов и витаминов. Также для лечения стрий используют различные пилинги, электрофорез лекарственных средств, магнитно-тепловую терапию, фонофорез, фототерапию, массажи, обертывания. В редких случаях при растяжках, занимающих большую площадь, может быть предложено хирургическое лечение.
Для профилактики возникновения растяжек, особенно пациентам группы риска (беременные женщины, подростки, люди с наследственной предрасположенностью, склонные к быстрому набору массы тела, и с эндокринными заболеваниями), рекомендуются соблюдение режима питания, умеренные физические нагрузки, ношение специального белья и бандажа. Хороший эффект дают косметические средства для питания и увлажнения кожи: крема, сыворотки.
Несмотря на то, что растяжки не наносят физического вреда здоровью, многие пациенты обращаются к врачам-косметологам и дерматологам с целью коррекции косметического дефекта.
Рано обнаруженные стрии лучше поддаются терапии.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гиперпигментация кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперпигментация кожи – это различное по локализации, форме и размеру избыточное отложение пигмента меланина, приводящее к изменению цвета кожных покровов различной интенсивности.
Поверхностный слой кожи (эпидермис) представляет собой многослойный (пять слоев) эпителий. Наибольшее количество меланоцитов, главная функция которых - продукция меланина, находятся в базальном слое кожи (базальной мембране)
Формирование пигментных пятен во многом зависит от состояния базальной мембраны.

Разновидности гиперпигментации кожи
По механизму возникновения различают следующие виды гиперпигментации кожи:
- меланоцитарные – пигментация возникает за счет увеличения числа клеток меланоцитов;
- меланиновые – пигментация вызвана увеличением выработки и накопления меланина или снижением скорости обновления рогового слоя эпидермиса.
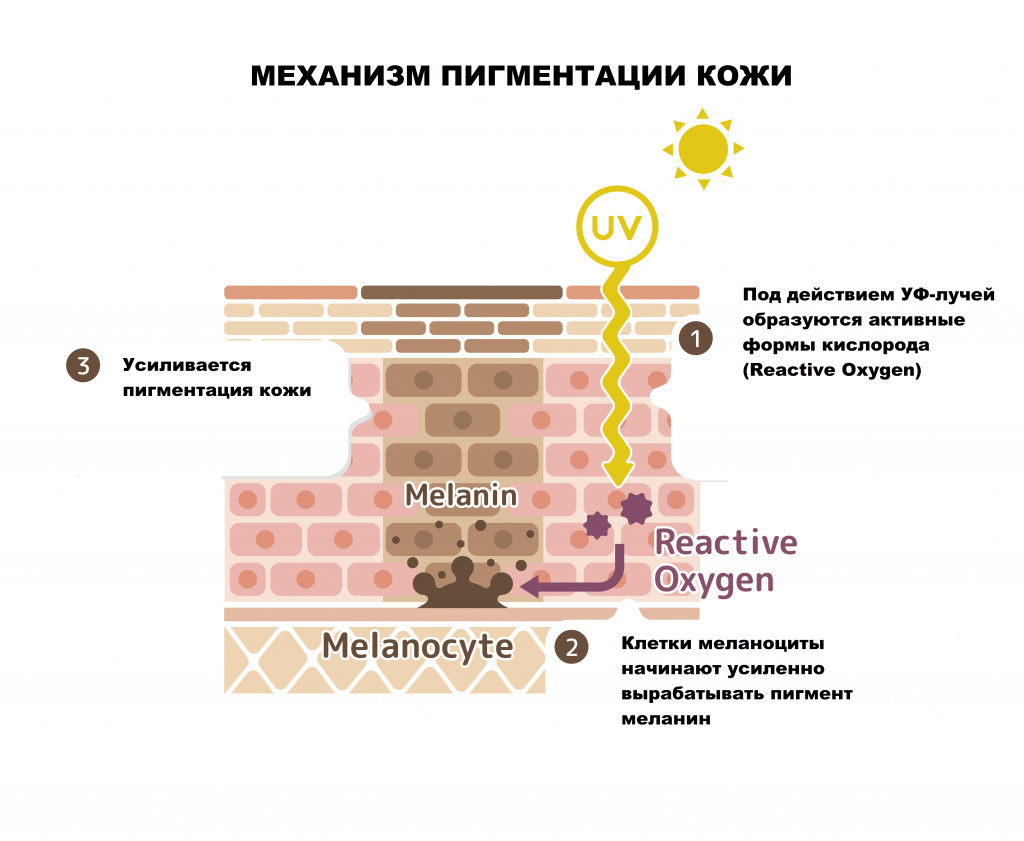
Возможные причины гиперпигментации кожи
Ученые выделяют несколько основных причин гиперпигментации кожи:
- генетическая предрасположенность;
- воздействие ультрафиолета (изолированно или в комбинации с другими причинами);
- ожоги (термические, химические, электрические);
- воспалительные процессы;
- инфекционные заболевания, в том числе паразитарные;
- эндокринные нарушения;
- метаболические нарушения;
- использование веществ растительного происхождения и лекарственных препаратов с фотосенсибилизирующим действием
Привычные для людей веснушки (эфелиды) являются ярким примером реализованной генетической предрасположенности, в основе которой лежит увеличение образования меланина.
При каких заболеваниях возникает гиперпигментации кожи
В группу меланоцитарных пигментаций входят различного вида лентиго.
Простое лентиго возникает в любом возрасте как одиночное (или множественное) образование размером до 5 мм, коричневого цвета. С течением времени не меняется.
При пигментной ксеродерме лентиго возникает в возрасте до 2 лет на участках кожи, подверженных воздействию солнца (на лице, шее, тыльной стороне кистей рук), затем распространяется по телу. Часто сочетается с кератозом – утолщением и шелушением кожи.
Солнечное лентиго появляется, как правило, после 40 лет на участках кожи, ранее подвергавшихся солнечным ожогам. Выглядит как пятна размером от 1 до 3 см, их цвет может варьироваться от светло-желтого до темно-коричневого.

Сетчатое лентиго напоминает черную кляксу и считается разновидностью солнечного лентиго. Чаще всего встречается у лиц с I и II фототипами кожи, у которых были в анамнезе сильные солнечные ожоги с образованием пузырей.
Реже встречаются другие виды лентиго, возникающие изолированно под воздействием ламп соляриев, лекарственной терапии (ПУВА-лентиго) или в составе синдромов с поражением других внутренних органов (например, при синдроме Пейтца–Егерса лентиго слизистой оболочки ротовой полости сочетается с полипами кишечника).
Гиперпигментация кожи может возникать при гормональном дисбалансе.
Например, во время беременности повышается уровень эстрогенов, и на фоне воздействия ультрафиолета может сформироваться хлоазма – округлые пятна разного размера и цвета на лице.
На поздних сроках беременности могут потемнеть имеющиеся родинки, веснушки, соски и ареолы грудных желез, белая линия живота, кожа вокруг пупка. Нередко хлоазма наблюдается у женщин, принимающих гормональные контрацептивы, а также с воспалительными или опухолевыми патологиями яичников. Редко хлоазма регистрируется у мужчин - как правило, у них обнаруживают повышенный уровень лютеинизирующего гормона и сниженный уровень тестостерона.
Гиперпигментация кожи по всему телу с более темными участками, открытыми для солнечных лучей, наблюдается при первичной или вторичной хронической недостаточности надпочечников (болезнь или синдром Аддисона) из-за низкого уровня гормона кортизола.
В результате избыточной функции щитовидной железы (тиреотоксикоза) возникает вторичная недостаточность коры надпочечников, при этом пигментация может быть диффузной или ограниченной в виде хлоазмы.
При заболеваниях, сопровождающихся крайней степенью истощения (кахексией), кожа шеи, живота, половых органов окрашивается в грязно-коричневый цвет.
Пигмент может накопиться в местах термического, химического или электрического ожога, травм с повреждением кожных покровов. Пигмент часто остается после разрешившихся фурункулов, карбункулов, крапивницы, красного плоского лишая, псориаза, а также после чесотки и педикулеза.
При меланозе Риля на тыльной стороне кистей и предплечья появляется синевато-коричневая сетчатая пигментация, то же происходит при контакте с синтетической одеждой, резиновыми изделиями или углеводородом, подкрепленном воздействием ультрафиолета.
Некоторые растения (бобовые, инжир, петрушка, цитрусовые) содержат фотосенсибилизирующие вещества – псоралены.
Присутствуя в пище, они увеличивают фоточувствительность кожи. Такие растения могут входить в состав косметических средств, - если нанести их на кожу, а затем выйти на солнце, то на месте нанесения возникнет гиперпигментация. Фотосенсибилизирующим действие обладают и некоторые лекарства: сульфаниламиды, тетрациклины, нейролептики и др. Прием цитостатиков замедляет скорость обновления эпидермиса, поэтому пигмент выводится медленнее.
К каким врачам обращаться при гиперпигментации
При возникновении гиперпигментации следует обратиться к врачу-дерматологу. Если в результате обследования выявятся патологии внутренних органов, может потребоваться консультация эндокринолога, терапевта, гинеколога, уролога и других специалистов, а если есть риск озлокачествления процесса – врача-онколога.
Диагностика и обследования при гиперпигментации кожи
Диагностика гиперпигментаций проводится на основании данных клинического осмотра и опроса пациента.
При необходимости врач может удалить пигментированное образование (например, сетчатое лентиго) с последующим гистологическим исследованием для подтверждения его доброкачественности.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Читайте также:

