Что будет если загорят пятки
Обновлено: 02.05.2024
Как сделать пятки идеальными к лету? От чего грубеет кожа на пятках?
Наступило лето. А значит, пора носить мини-юбки и легкие изящные босоножки. Как видно из названия, эта обувь указывает на один очень важный факт: ваши ноги в них всегда будут на виду, а потому они должны быть в идеальном состоянии. Но как назло именно в конце весны начале лета наши пятки выглядят не лучшим образом. Ведь осенью, зимой и летом мы носим закрытую обувь и уделяем недостаточное внимание уходу за ногами.
Ноги никак нельзя назвать красивыми, если из открытой части босоножек "проглядывает" пятка с потрескавшейся кожей желтоватого оттенка. Причина этого - сухость кожи, которая чаще всего является результатом недостатка витаминов в организме, нарушения кровоснабжения стопы или работы эндокринной системы. Чтобы навсегда избавиться от сухости кожи пяток, надо полноценно питаться, избавиться от лишнего веса, избегать ношения неудобной обуви и длительного стояния на ногах. Если трещины на пятках превратились уже в серьезную проблему и не заживают, несмотря на ежедневный уход, то обязательно обратитесь к эндокринологу и пройдите обследование. Зачастую трещины на пятках появляются из-за повышения уровня сахара в крови.
У каждой женщины есть свои рецепты ухода за пятками. Я хочу вам рассказать только о тех, которые помогли мне избавиться от трещин на пятках. Их испробовали уже все мои подруги и результатами они остались весьма довольны. Суть ухода за кожей пяток заключается в том, что сначала надо удалить с пяток ороговевший слой кожи, затем увлажнить и питать новый слой эпидермиса. Избавиться от сухости кожи невозможно, если вы будете пренебрегать ежедневными гигиеническими процедурами, которые включают в себя следующее: каждый день мойте ноги детским мылом.
Намылите стопы и потрите пятки пемзой. Ополосните ноги холодной водой и тщательно вытрите их полотенцем. Намажьте ноги питательным кремом, причем не обязательно, чтобы он предназначался для ухода за кожей ног. Подойдет любой крем, который содержит витамины А, Е и Д. Нанесите крем не только на пятки, но и на всю кожу стоп. Втирайте его в кожу легкими массажными движениями, чтобы улучшить кровообращение и питание кожи. Если в пятках есть трещины, которые покраснели и воспалились, то после того как помыли и хорошенько высушили ногу, наклейте на трещину стерильный пластырь и не снимайте его до заживления ранки.

Снять огрубевший слой кожи можно и специальным скрабом для ног. Купить такой скраб сегодня можно в любом косметологическом магазине. Нанесите небольшое количество скраба на овальную терку для шлифовки кожи пяток или плоскую пемзу, затем легкими движениями тщательно массируйте им кожу пяток. Достаточно делать такую процедуру 2-3 минуты, иначе скраб может травмировать кожу. После очистки кожи обязательно вымойте ноги с мылом, высушите и намажьте кремом.
Чтобы смягчить огрубевшую кожу пяток, полезно на ночь делать компрессы. Измельчите в блендере одну луковицу и полученную массу нанесите на пятки. Намотайте ноги пищевой пленкой и наденьте сверху теплые носки. Оставить луковую массу на ногах надо на всю ночь, а утром смыть ее, обработать пятки пемзой и смазать питательным кремом. Уже через несколько дней кожа на пятках станет мягкой и гладкой. Также помогает и медовый компресс. Избавиться от сухости кожи пяток поможет и оливковое масло или свиной жир. Намажьте им кожу ног и наденьте сверху полиэтиленовый пакет, а поверх него - хлопчатобумажные носки. Держите ноги в тепле около часа, чтобы питательные вещества лучше впитались в кожу. Затем снимите компресс, ополосните ноги теплой водой, высушите и намажьте кремом. Если вы не поленитесь и будете делать масляный компресс на пятки ежедневно, то уже через неделю они обрадуют вас своим видом.
Все эти меры помогут сделать пятки нежными и розовыми, какими были они у вас в детстве. Регулярно ухаживайте за пятками и делайте педикюр, чтобы не стыдно было надеть стильные босоножки и притягивать взгляды мужчин к своим ногам. Ведь они любуются не только красивыми чертами лица, здоровыми волосами, модным маникюром и стройной фигурой, но и женскими ногами. Не зря эта часть женского тела воспета многими поэтами-классиками! Вспомните строки А.С.Пушкина: "Две ножки… я все их помню, и во сне они тревожат сердце мне. "
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Какие ошибки мы допускаем, когда делаем себе педикюр своими руками? Рассказывает наш новый эксперт, мастер Алина Попова
Я писала, как случайно обнаружила Kart Feet-Pro педикюр и мастера Алину Попову, которую с тех пор считаю лучшим специалистом в этой области (по крайней мере, если выбирать из тех 1569, через руки которых прошли мои ноги:) И с тех пор не только не разочаровалась, а скорее, еще больше очаровалась. Поэтому рада, что Алина согласилась примкнуть к команде наших экспертов, среди которых — врач-косметолог Тийна Орасмяэ-Медер, парикмахер Алекс Контье, ученые Алла и Вадим Зорины и другие прекрасные люди, каждый из которых — профи в своем деле. Для начала я попросила Алину провести краткий мастер-класс на тему «Никогда так не делайте!» и обозначить главные ошибки, которые совершает каждая третья девушка, которая по разным причинам (нехватка времени/средств/лень/я живу на необитаемом острове) приводит ноги в порядок самостоятельно.
1) Мы любим поскоблить пятки до розовой кожицы
2) Мы любим срезать ногти «под ноль»
Почему мы это делаем? Потому что нам кажется, что длинные ногти на ногах — это не слишком эстетично. Девушки с размером ноги больше 38,5 считают, что стопа без ногтей выглядит изящнее и вообще становится меньше, и они смогут влезть в туфли 37-го размера. Почему так делать нельзя? Потому что, во-первых, этим вы провоцируете врастание ногтя — начиная отрастать, он травмирует кожу и впивается в нее. Особенно если учесть, что большинство людей срезает ногти не полукругом, а по прямой линии, и не подпиливает уголки. Во-вторых, если ногти срезаны «до мяса», легче подхватить грибок — микробы и бактерии комфотнее себя чувствуют и размножаются на розовой, не защищенной ногтем коже. Как правильно? Оставлять примерно 2 мм длины от места, где ноготь отходит от кожи. Закруглять края пилочкой. Если вы любите длинные ногти, максимальная длина — 4 мм. Если оставить больше, обувь травмирует ноготь.
3) Мы любим поковырять под ногтями и вытащить оттуда весь хлам. Самые прилежные доковыривают до коленок
Почему мы это делаем? Причина та же — мы перфекционисты, нас так учили. И вообще мы очень любим где-нибудь что-нибудь поковырять:) К тому же, когда у нас заняты руки, мы не тащим в рот всякую гадость вроде чипсов. Почему так делать нельзя? Потому что в этих «пустотах», которые мы часто сами и создаем, и усугубляем, как раз и поселяется грибок. Это для него — идеальная среда. Как правильно? Вычищать мусор из-под ногтей можно и нужно, — но опять-таки не каждый день и не отслаивая ногти от кожи. Если зубочистка (или чем вы там это делаете?:) упирается в кожу, — это предел. Иногда полезнее съесть чипсы:)

4) Мы любим полировать ногти пилкой до зеркального блеска
Почему мы это делаем? Мы уверены , что розовые ногти — это очень красиво. Почему так делать нельзя? Потому что полировкой вы снимаете защитную поверхность ногтя и делаете его слабым и уязвимым. Как правильно? Розовых ногтей у взрослых людей не бывает. А вот испорченных из-за излишнего рвения — сколько угодно. Если у вас крепкие ногти, полировать их можно не чаще одного раза в месяц. Если тонкие — лучше вообще этого не делать, а с неровностями бороться с помощью лечебных покрытий.
5) Мы считаем, что лучший крем для ног — тот, который содержит рекордное количество мочевины. И мажем им пятки каждый день
Почему мы это делаем? Потому что крем для ног с кислотой работает, как пилинг, и пятки становятся гладкими. Как только видим в названии urea — тут же понимаем: это нам надо. Почему так делать нельзя? Мочевина в большой концентрации (а именно в такой она находится в аптечных кремах для стоп) снимает слишком много. Постоянно пользоваться таким кремом нельзя вообще никому. Наносить такой крем на всю стопу тоже не рекомендуется. Как правильно? Если у вас влажная или нормальная кожа на ступнях, крем с мочевиной можно наносить курсом — 2 недели — и только на натоптыши, а не на всю пятку. Если сухая — такие кремы вообще не для вас. Пользуйтесь регулярно обычным увлажняющим кремом, толку будет больше, вреда не будет вовсе. PS. Я сама иногда, между прочим, люблю повозиться с собственными пятками (о причинах — не спрашивайте, это совокупность всех моих тяжких грехов:). И кое-что из ошибок, которые перечислила Алина, допускаю тоже. А вы?:) PPS. Кстати, скоро мы докрутим эту историю и введем опцию «Задать вопрос эксперту» — и вы сможете спрашивать их о том, что вас интересует, а они по мере сил, возможности и времени будут отвечать. Как вам идея?
Вальгусная деформация стопы – это патология, сопровождающаяся уплощением стоп и их «заваливанием» кнутри. В области голеностопных суставов и стоп образуется вальгусное (Х-образное) искривление, пятка опирается на поверхность своим внутренним краем. В положении стоя при сведенных вместе выпрямленных ногах пятки располагаются на расстоянии 4 и более сантиметров друг от друга. Диагноз выставляется на основании осмотра, плантографии, рентгенографии и подометрии. Лечение на начальных стадиях консервативное, включает в себя физиотерапию и ношение ортопедической обуви. При выраженном искривлении выполняется хирургическая коррекция.
МКБ-10

Общие сведения
Вальгусная деформация стопы – искривление оси стопы, при котором средний отдел стопы опускается, пятка разворачивается кнаружи, ее внутренний край также опускается. При положении больного стоя со сведенными ногами видна Х-образная деформация в области голеностопных суставов и задних отделов стопы – при соприкасающихся внутренних лодыжках пятки расположены на значительном расстоянии друг от друга. Патология обычно возникает в раннем детском возрасте. У взрослых может развиваться вследствие усугубления плоскостопия, а также под воздействием различных травматических и нетравматических факторов.

Причины
Основной причиной формирования вальгусной деформации стопы, как правило, становится врожденная дисплазия соединительной ткани. В числе факторов риска – травмы (переломы костей стопы, разрывы и надрывы связок), остеопороз, эндокринные заболевания (диабет, болезни щитовидной железы) и избыточная нагрузка на стопы из-за лишнего веса. Вальгусные стопы также могут являться одним из проявлений нарушенной осанки.
В отдельных случаях (при врожденных аномалиях) деформация стопы выявляется сразу после рождения, но чаще возникает, когда ребенок начинает ходить и усугубляется из-за ношения неправильной обуви, недостаточной физической активности или неграмотно подобранных физических нагрузок. Развитие вальгусных стоп в старшем возрасте, как правило, происходит в период беременности или резкого набора веса на фоне уже существующего плоскостопия. При параличах и скелетной травме стопы вальгусная деформация может формироваться без ранее существовавшего плоскостопия.
Патанатомия
Эволюционно обусловленная форма стопы обеспечивает ее максимальную эффективность при опоре и движениях. Кости предплюсны, плюсны и пальцев удерживаются прочными связками, а вся «конструкция» в целом представляет собой подвижное, устойчивое к нагрузкам образование, обеспечивающее амортизацию при ходьбе и беге. Амортизация становится возможной, благодаря выпуклым сводам стопы: продольному и поперечному. Из-за наличия этих сводов вся основная нагрузка при опоре в норме распределяется между тремя точками: пятой плюсневой костью, пяточной костью и головкой первой плюсневой кости.
Врожденное или приобретенное нарушение формы, размера или функциональных способностей отдельных элементов (костей, мышц, связок) оказывает влияние все на остальные отделы стопы. Соотношение между анатомическими образованиями нарушается, происходит перераспределение нагрузки. В ряде случаев свод стопы уплощается, что ведет к дальнейшему усугублению патологических изменений. По мере прогрессирования плоскостопия кости плюсны, предплюсны и голени все больше смещаются по отношению друг к другу, формируется вальгусная деформация стопы.
Классификация
В зависимости от причины развития специалисты в области ортопедии и травматологии выделяют следующие виды вальгусных стоп:
- Статическая. Является одним из проявлений нарушений осанки.
- Структурная. Возникает при врожденной патологии – вертикальном расположении таранной кости.
- Компенсаторная. Формируется при укороченном ахилловом сухожилии, «скручивании» большеберцовой кости кнутри и косом расположении голеностопного сустава.
- Паралитическая. Является последствием перенесенного энцефалита или полиомиелита.
- Спастическая. Возникает при малоберцово-экстензорных мышечных спазмах.
- Гиперкоррекционная. Формируется при неправильном лечении косолапости.
- Рахитическая. Наблюдается при рахите.
- Травматическая. Развивается после переломов костей стопы, надрывов и разрывов связок. При перераспределении нагрузки и нарушении оси конечности может компенсаторно возникать после тяжелых травм вышележащих отделов (переломов голени, переломов бедра и повреждений коленного сустава).
С учетом тяжести выделяют три степени вальгусных стоп:
Симптомы вальгусной стопы
Пациента беспокоят боли после ходьбы или статической нагрузки, особенно выраженные при использовании неправильной обуви. Возможны также напряжение, боли в мышцах голени и нарушения походки. В тяжелых случаях болевой синдром становится практически постоянным. При внешнем осмотре выявляется ряд типичных изменений: больной опирается на пол не наружным краем стопы, а всей поверхностью, обнаруживается тыльное сгибание переднего отдела по отношению к заднему.
Ниже внутренней лодыжки определяется выпячивание, образовавшееся вследствие смещения головки таранной кости. В отдельных случаях под этим выпячиванием появляется еще одно – выстоящий рог ладьевидной кости. Передний отдел отведен по отношению к заднему. Продольная ось стопы искривлена. Пятка отклонена кнаружи и опирается на пол не срединной частью, а внутренним краем. Наружная лодыжка сглажена, внутренняя выступает.
В положении пациента стоя со сведенными вместе ногами пятки расположены на расстоянии друг от друга. Отвес, опущенный от средней части икроножной мышцы, располагается кнутри от пятки. При пальпации выявляются болезненные точки по внутреннему краю подошвенного апоневроза, под ладьевидной костью и чуть выше верхушки наружной лодыжки. Нередко также отмечается диффузная болезненность мышц голени, особенно выраженная по задней поверхности голени над пяткой (в нижней части икроножной мышцы), по внутренней поверхности голени и в области переднего гребня большеберцовой кости. Боли в мышцах обусловлены повышенной нагрузкой и постоянным напряжением из-за нарушения нормальной функции стопы.
Обычно патология возникает в детском возрасте. При отсутствии лечения или недостаточном лечении деформация сохраняется в течение всей жизни, однако, до возникновения функциональных нарушений больные не обращаются к врачам. Рецидив может развиться в любом возрасте. У подростков и молодых людей, наряду с появлением болей, возможно усугубление вальгусной деформации.
У пациентов зрелого и пожилого возраста морфологические изменения, как правило, не усугубляются, отмечается преобладание функциональных расстройств. Болевой синдром при вальгусной деформации стопы во взрослом возрасте чаще появляется на фоне повышенных нагрузок и изменения общего состояния организма: на последних месяцах беременности, при быстром наборе веса, в климактерическом периоде, а также после длительной гиподинамии, обусловленной изменениями условий жизни или приковывающими к постели тяжелыми заболеваниями.
Диагностика
Диагноз вальгусная деформация стопы выставляется на основании внешних признаков и данных инструментальных исследований. При внешнем осмотре врач обращает внимание на уплощение сводов стопы, выпячивание внутренней и сглаживание наружной лодыжки, а также отклонение пятки кнаружи. Для подтверждения диагноза и определения степени деформации выполняется плантография, рентгенография стоп и подометрия.
На рентгенограммах выявляется уменьшение высоты свода стопы, нарушение взаиморасположения переднего, среднего и заднего отделов стопы, а также отдельных костей в суставах предплюсны. Подометрия используется для оценки распределения нагрузки на стопу. Компьютерная плантография применяется для расчета углов, параметров и индексов, позволяющих определить наличие и тип плоскостопия.
Больных со спастической и паралитической деформацией направляют на консультацию к неврологу или нейрохирургу. При подозрении на болезни эндокринной системы назначают консультацию эндокринолога. При подозрении на остеопороз необходима денситометрия, двойная рентгенографическая абсорбциометрия или фотонная абсорбциометрия. Если причиной остеопороза является климактерический синдром, пациентке показана консультация гинеколога.
Лечение вальгусной деформации стопы
Лечение осуществляется травматологами-ортопедами. При вальгусной деформации стопы у детей эффективна консервативная терапия, включающая в себя ношение ортопедической обуви, массаж, озокерит, парафин, лечебные грязи, магнитотерапию, диадинамотерапию, электрофорез и ЛФК. Хирургические вмешательства требуются редко и, как правило, проводятся при врожденном вертикальном расположении таранной кости или укорочении ахиллова сухожилия.
Кроме того, при вертикальном таране применяется комбинированная методика Доббса: вначале стопу выводят в правильное положение, используя этапные гипсовые повязки, а затем фиксируют таранно-ладьевидный сустав при помощи спицы Киршнера и выполняют полную чрезкожную ахиллотомию. Потом накладывают гипс на 8 недель, в последующем назначают ношение брейсов, а затем – ортопедической обуви.
Возможности консервативного лечения взрослых пациентов ограничены, при выраженной вальгусной стопе требуется оперативное вмешательство. В зависимости от типа и степени плоскостопия могут быть проведены резекция таранно-пяточного сустава, артродез таранно-пяточного сустава, пересадка сухожилия длинной малоберцовой мышцы и другие артропластические операции.
1. Врожденные и приобретенные деформации у детей и подростков/ Кононов М.П., Лапшин Ю.А., Клычкова И.Ю., Дрожжина Л.А.
2. Современные подходы к лечению плоско-вальгусной деформации стоп у детей и подростков/ Кожевников О.В., Косов И.С., Иванов А.В., Болотов А.В.// Кубанский научный медицинский вестник - 2010 - №6
3. Особенности диагностики и лечения статических, паралитических и ятрогенных деформаций суставов стопы/ Ежов М. Ю., Баталов О.А., Ежов Ю.И.// Казанский медицинский журнал - 2012 - Т.93, №5
Переломы пяточной кости – это нарушение целостности пяточной кости вследствие травматического воздействия. Симптомы включают боли и отечность пяточной области, расширение и уплощение пятки, невозможность оперы на пятку при сохранности объема движений голеностопного сустава. Диагностика перелома пяточной кости производится травматологом на основании жалоб, результатов осмотра и рентгенографии стопы в 3-х проекциях. Лечение включает наложение гипсовой лонгеты от пальцев до колена, затем проведение ЛФК и массажа.
МКБ-10


Общие сведения
По данным последних исследований, переломы пяточной кости составляют 5,8% от общего числа переломов. Имеют серьезный прогноз, в отдаленном периоде нередко наблюдается посттравматическое плоскостопие и другие последствия. Патология часто сочетается с переломами поясничных и грудных позвонков, переломовывихами и переломами лодыжек. В 15% случаев выявляются двухсторонние переломы пяточных костей. Лечение осуществляют специалисты в сфере травматологии.
Причины
Причиной перелома пяточной кости практически всегда является падение с высоты в положении стоя. Целостность кости нарушается при ударе пятками о землю. Очень редко наблюдаются повреждения в результате удара по подошве снизу (например, при взрыве). Тяжесть перелома определяется высотой, особенностями поверхности и прочностными характеристиками пяточной кости. У пожилых больных с остеопорозом травма может возникать при незначительном воздействии, например, соскальзывании ноги со ступеньки или падении с табуретки.
Патогенез
Пяточная кость – самая крупная кость стопы, несущая основную часть нагрузки при стоянии и ходьбе. Выделяют две основные части пяточной кости: тело и расположенный сзади бугор. Сверху пяточная кость соединяется с таранной костью, спереди – с кубовидной. Таранная кость выполняет функцию связующего звена между пяточной костью и костями голени. При падении на пятки сила тяжести всего тела передается через кости голени на таранную кость, которая вклинивается в пяточную кость и раскалывает ее на части.
Вид перелома пяточной кости и направление смещения ее отломков зависят от высоты падения и положения стопы в момент удара о землю. Воздействие травмирующей силы и тяга трехглавой мышцы голени приводят к смещению задних отделов кости кверху, в результате чего продольный свод уплощается. При отсутствии репозиции или наличии остаточной деформации это может стать причиной нарушения функций опоры и ходьбы после сращения отломков.
Классификация
Переломы пяточных костей могут быть компрессионными, изолированными и краевыми, без смещения и со смещением отломков. В современной травматологии и ортопедии выделяют две большие группы повреждений:
- Внутрисуставные – составляют 80% от общего количества травм пяточной кости, включают переломы, линия которых распространяется в область подтаранного сустава.
- Внесуставные – подразделяются на переломы тела и бугра пяточной кости, доля таких повреждений составляет 20%.
Переломы бугра, в свою очередь, делятся на четыре группы:
- горизонтальные;
- вертикальные;
- отрывы срединного бугорка;
- переломы по типу «клюва».

КТ стопы (3D реконструкция). Оскольчатый перелом пяточной кости с разнонаправленным смещением осколков.
Симптомы перелома пятки
Пациент предъявляет жалобы на боли в области пятки. При осмотре выявляется разлитой отек пяточной области, быстро распространяющийся до ахиллова сухожилия, уплощение и расширение пятки, гематома в центре подошвы. Контуры ахилла сглаживаются. Высота стопы уменьшается, а ширина в задней части увеличивается. Через несколько часов после травмы иногда появляются кровоподтеки по боковым поверхностям стопы (ниже лодыжек)
Опора на ногу невозможна. Движения в голеностопном суставе сохранены. Пальпация пятки резко болезненна. При сдавливании пяточной области в поперечном направлении болевой синдром усиливается, становится нестерпимым. При компрессионных переломах и травмах без смещения отломков крепитация не определяется. В остальных случаях наличие костного хруста является вариативным признаком.
Осложнения
Вероятность развития осложнений возрастает прямо пропорционально степени смещения отломков пятки, зависит от качества репозиции – при неполном вправлении фрагментов и их вторичном смещении риск негативных последствий увеличивается. В отдаленном периоде у пациентов часто выявляется посттравматическое плоскостопие. Внутрисуставные переломы пяточной кости нередко становятся причиной развития артроза подтаранного сустава.
Диагностика
Диагноз выставляется врачом-травматологом на основании анамнеза, данных объективного осмотра и результатов визуализационных исследований. Повреждения пяток иногда остаются незамеченными на фоне травм позвоночника и лодыжек, сопровождающихся яркой симптоматикой, поэтому все пациенты с характерным механизмом травмы (падение на ноги с высоты более 1,5 м) должны быть осмотрены для исключения переломов пяточных костей. План обследования включает:
- Внешний осмотр. В пользу перелома свидетельствует деформация пяточной области, наличие разлитого отека и резкой болезненности. Патогномоничным признаком является костный хруст.
- Рентгенография пяточной кости. Для подтверждения диагноза и уточнения степени смещения фрагментов выполняют рентгенографию в четырех проекциях: латеральной, аксиальной, косой и переднезадней. О выраженности патологических изменений судят по изменению угла Белера (угол бугра пяточной кости) и угла Гиссана (угол между верхним краем латеральной части кости и наружным краем суставной поверхности).
- КТ пяточной кости. Позволяет уточнить расположение первичной линии перелома пятки, количество характер и смещения отломков. Назначается для выбора оптимальной тактики лечения. Производится в аксиальной, коронарной и сагиттальной проекциях.

Дифференциальную диагностику повреждения пятки проводят с переломами таранной кости. Решающую роль играют результаты визуализационных исследований.
Лечение перелома пяточной кости
Лечение обычно осуществляется в условиях травматологического отделения, может быть консервативным или оперативным. Программа лечения определяется видом и тяжестью перелома пятки, включает открытую или закрытую репозицию (при наличии смещения), иммобилизацию, обезболивание, специальный режим, использование дополнительных средств (костылей).
Переломы без смещения
Компрессионные и оскольчатые переломы
Лечение сложных внутрисуставных переломов пяточной кости связано с существенными затруднениями, обусловленными сложностью восстановления нормального взаиморасположения отломков и их удержания до момента сращения. С учетом вида перелома и характера смещения могут применяться следующие методы:
- Закрытая репозиция. Проводится с использованием специальных ручных приемов. Вначале устраняют смещение по длине, затем – уплощение пятки, в заключение – боковое смещение фрагментов. Конечность иммобилизуют гипсовой повязкой.
- Одномоментное скелетное вытяжение. Позволяет усилить тягу, повысить точность манипуляций. Осуществляется с помощью одной или двух спиц, которые проводят через отломки. Спицы закрепляют на скобы, выполняют перечисленные выше приемы, фиксируют костные фрагменты другими спицами, накладывают гипсовую повязку.
- Репозиция аппаратом Илизарова. Показана при несвежих повреждениях пятки, которые невозможно устранить путем одномоментного вправления. Производится в течение 1-2 недель под регулярным рентгенологическим контролем. В дальнейшем лечение осуществляется по тем же принципам, что при одномоментном вытяжении.
При неэффективности консервативного лечения проводят оперативные вмешательства. Остеосинтез пяточной кости выполняют с использованием шурупов и реконструктивных пластин, металлоконструкции применяют с осторожностью из-за большой опасности осложнений. При наличии костных дефектов дополнительно осуществляют трансплантацию ауто- или гомокости. При сложных застарелых повреждениях накладывают аппарат Илизарова для микродистракции отломков в течение 2,5-3 месяцев.
В послеоперационном периоде назначают анальгетики и антибактериальные средства. Обязательной частью лечения является лечебная физкультура. Из физиотерапевтических методов показаны:
- локальная криотерапия;
- ультрафиолетовое облучение;
- лазеротерапия;
- магнитотерапия.
Срок иммобилизации сложных переломов пяточной кости составляет 3-4 месяца. После снятия гипсовой повязки рекомендуется ношение стелек-супинаторов для предупреждения плоскостопия. Общая продолжительность периода нетрудоспособности достигает 5-6 месяцев.
Прогноз
При повреждениях пятки без смещения прогноз относительно благоприятный, при сложных переломах со смещением костных фрагментов – сомнительный. В отдаленном периоде часто развивается посттравматическое плоскостопие, деформации стопы, артрозы сустава Шопара и подтаранного сустава. Возможно образование костных выступов, нарушающих опорную функцию конечности.
Профилактика
Превентивные мероприятия предусматривают меры по предупреждению падений с высоты в быту и на производстве. Профилактика развития осложнений при переломах пяточной кости включает раннее обращение за медицинской помощью, строгое соблюдение врачебных рекомендаций относительно опоры на ногу в различные фазы лечения, ношение супинаторов или ортопедической обуви в реабилитационном периоде.
1. Патогенетическое лечение перелома пяточной кости/ Гарбуз И.Ф.// Международный журнал экспериментального образования. – 2017 – № 5
Как ухаживать за пятками? Готовимся к лету
Скоро лето, а значит надо ходить без носков и в обуви без закрытых пяток. Именно поэтому сухая и грубая кожа пяток, на которой вот-вот появятся трещины, приводит в ужас многих женщин. Конечно, проблемы с огрубевшей кожей на пятках есть и у мужчин, однако они на это обращают меньше внимания и если не появляются трещины, не задумываются об уходе за ними. А вот женщинам пятки доставляют немало хлопот. Ведь от ухоженного вида пяток зависит ее уверенность в себе и какое впечатление она создает у мужчин. А для создания хорошего впечатления надо иметь нежную, гладкую и мягкую кожу пяток, как у малышей. Глядя на такую пятку должно возникнуть желание их целовать.
Начиная ухаживать за пятками, не старайтесь сразу чистить их пемзой и мазать всевозможными кремами. Не определив причину образования огрубевшей кожи, вам вряд ли удастся добиться желаемого результата. Обычно причиной образования грубой и сухой кожи пяток является нарушение в организме обмена веществ, заболевания щитовидной железы, сахарный диабет и гормональные расстройства, а также снижение активности ферментов и недостаточность витаминов А и Е.
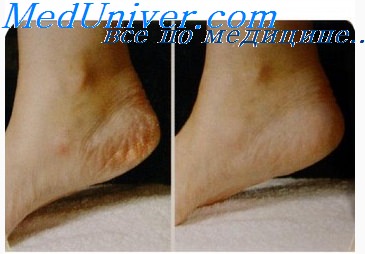
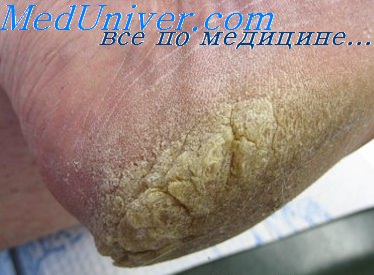
Грубая и сухая кожа образуется иногда на пятках в результате поражения ее грибком или повреждения из-за ношения тесной и неудобной обуви. Истинную причину образования огрубевший кожи на пятках может установить только дерматолог, поэтому в том случае, когда ежедневные процедуры ухода за ногами не дают никакого результата, обратитесь за консультацией к врачу. Только после прохождения полного медицинского обследования можно определить, не связано ли изменение состояния кожи пяток с каким-нибудь заболеванием.
Для наилучшего результата очищения от огрубевшей кожи пяток лучше всего принимать процедуры в косметологических салонах. Процедура ухода за пятками в салонах проводится вместе с педикюром и делается один раз в две недели. Неважно по каким причинам, но факт, что большинство женщин предпочитают ухаживать за ногами в домашних условиях. Домашние процедуры ухода за пятками эффективны в тех случаях, когда сухость кожи пяток не связана с какой-нибудь болезнью.
Особенно популярны для размягчения огрубевшей кожи пяток ножные ванночки. Многие женщины предпочитают мыльно-содовые ванны. Готовят ванны следующим образом: в тазик до щиколотки налейте теплую воду, добавьте туда жидкое мыло и две столовые ложки поваренной соли или соды. В таком растворе необходимо держать ноги до 40 минут. По истечении этого времени пятки потереть пемзой или терочкой, вытереть и нанести на пятки питательный крем.
Известная болгарская целительница Ванга советовала для улучшения состояния пяток использовать хозяйственное мыло, которое необходимо размягчить и наложить на пятки толстым слоем, завязать целлофаном и сверху надеть носочки. Оставить мыльную маску до утра. Утром протереть ноги пемзой и нанести смягчающий крем. Ножные ванны и маски надо делать не менее трех раз в неделю. Для усиления эффекта действия ванночек добавляйте в воду отвары лекарственных трав. Например, крапивы, шалфея, зверобоя, алоэ и календулы.
Кроме распаривания, ванночки с лекарственными травами, хорошо помогают снять усталость и отеки ног. Сегодня можно без труда купить косметическое средство для пилинга огрубевшей кожи пяток. Скрабы, очищающие лосьоны и гели прекрасно помогают добиться того же результата, как и при пользовании пемзой. Нанесите скраб для пилинга на пятки и тщательно массируйте пятку массажной щеточкой. Затем смойте ноги теплой водой, вытерите и нанесите питательный крем для ног. Крема для ног выбирайте с содержанием витаминов А и Е, которые помогают обновлению верхнего эпидермиса кожи.
Намного серьезнее проблему для женщин представляет трещина стопы. Трещины появляются в результате непостоянного ухода за кожей пяток и чрезмерной сухости кожи. Самыми распространенными причинами трещины стопы считается грибок стопы и неправильное ношение обуви. Для предотвращения появления трещин на ногах необходимо постоянно заботится о здоровье кожи пяток, утром и вечером наносить увлажняющие и питательные кремы. Каждый день перед сном не забывайте распаривать ноги и нанести питательную маску на пятки. Маски для лечения трещин можно готовить из картофеля тертого на терки, из яблока и вазелина. Для достижения лучшего эффекта добавляйте в маски настои календулы и алоэ. Постоянная забота и уход за пятками поможет вам иметь нежную, розовую и бархатистую кожу, которая будет радовать вас всегда.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

