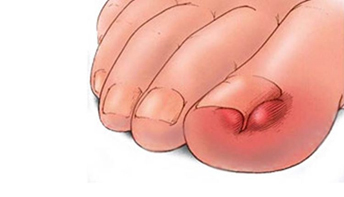
Чем отличается грибок стопы от псориаза стопы
Обновлено: 27.04.2024
Дерматофития (грибок) стоп. Диагностика и лечение
Везикулезная дерматофития стоп с пузырями, которые являются следствием воспалительной реакции на дерматофитию Реакция аутосенсибилизации при воспалительной дерматофитии стоп на коже кисти. Для реакции аутосенсибилизации, которая известна также как ID-реакция, характерны везикулы между пальцами
б) Распространенность (эпидемиология):
• Дерматофития стоп считается самым распространеннным в мире дерматофитозом.
• 70% населения в различные периоды жизни инфицируются возбудителем дерматофитии стоп.
• Мужчины болеют чаще, чем женщины.
• До подросткового периода заболевание встречается редко, с возрастом распространенность инфекции увеличивается.
в) Этиология (причины), патогенез (патология):
• Данную кожную грибковую инфекцию чаще всего вызывает Trichophyton rubrum.
• Следующими по частоте возбудителями являются Trichophyton mentagrophytes и Epiderrnophyton floccosum.
• Большинство случаев дерматофитии стоп и онихомикоза вызвано T. rubrum.
Выделяют три клинических формы дерматофитии стоп:
• Межпальцевая - наиболее распространенная.
• Мокасиновая.
• Воспалительная/везикулезная - наиболее редкая.
Некоторые авторы описывают также язвенную форму.
Дерматофития стоп в промежутке между 4 и 5 пальцами стопы. Это самый распространенный участок локализации дерматофитии на стопах Дерматофития стоп с локализацией по типу мокасин Мокасиновый вид дерматофитии стоп с распространением кверху Язвенная дерматофития стоп с распространяющимися везикулами - результат бактериальной суперинфекции. Пациенту были назначены противогрибковые препараты и антибиотики Микроскопия соскобов со ступни пациента с нераспознанной дерматофитией. После пролиферации гифы хорошо заметны при 40-кратном увеличении и окрашивании по Swartz-Lamkins
г) Клиника грибка стоп:
• Межпальцевая форма: в межпальцевых промежутках наблюдается рост грибов, проявляющийся белым или зеленоватым цветом кожи, эритродермой, мацерацией, мелкими и глубокими трещинами, особенно между 4 и 5 пальцами стоп. При сухом типе заболевания преобладает шелушение, а при влажном - мацерация.
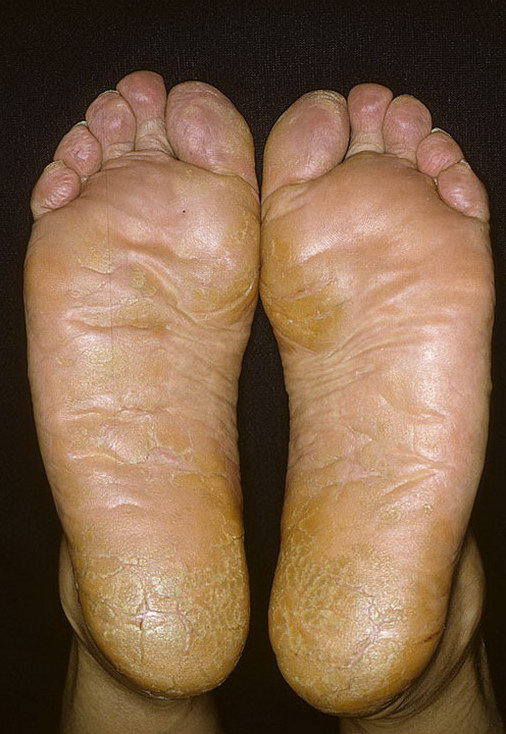
• Мокасиновая форма: чешуйки располагаются на боковых поверхностях и подошвах стоп.
• Везикулезная форма проявляется везикулами и пузырями на стопах.
• Для язвенной дерматофитии стоп характерно быстрое распространение везикулезно-пустулезных очагов, язв и эрозий, в типичных случаях расположенных в межпальцевых промежутках. Заболевание сопровождается вторичной бактериальной инфекцией. Это может привести к целлюлиту или лимфангиту.
• Аутосенцибилизация (или ID-реакция) представляет собой гиперчувствительный ответ па грибковую инфекцию, в результате которого возникают папулы на кистях.
• Необходимо осмотреть ноги на наличие онихомикоза. Грибковая инфекция ногтей может включать подногтевой кератоз, желтую или белую пигментацию и деформацию ногтей.
• Пациента необходимо осмотреть для исключения целлюлита, который может проявляться эритемой, отеком, болезненностью и красными полосами, идущими от стопы вверх по голени.
д) Типичная локализация на теле. Между пальцами ног, на подошвах и боковых поверхностях стоп.
е) Анализы при заболевании. Диагноз часто устанавливается на основании клинической картины, при этом помогает микроскопическое исследование кожных соскобов, обработанных КОН и грибковым красителем.
В случае нераспознанной дерматофитии на стопе и голени пациента врачи были введены в заблуждение признаками системной красной волчанки. Исследование кожных соскобов показало наличие дерматофитии, а не волчанки, и пациент получил необходимое лечение.
Кожные соскобы с культуральным анализом помогают установить окончательный диагноз, но эта процедура дорогостоящая, а для выращивания культуры может потребоваться до двух недель.
Нераспознанная дерматофития на стопе 63-летнего темнокожего пациента с красной волчанкой. Пациент применял местные стероиды, не мешающих дерматофиту расти и распространяться Точечный кератолиз с неприятным запахом на ступне, который иногда принимают за дерматофитию стоп. При внимательном осмотре выявляются мелкие точечные углубления на подъеме свода стопы Контактный дерматит, вызванный теннисными туфлями, с типичной локализацией, переходящей на дорсальную поверхность стопы Климактерическая кератодермия, которая началась у пациентки в менопаузе Дисгидротическая экзема с везикулами на стопе, напоминающими зерна тапиоки, и шелушением кожи на втором пальце. Такие же везикулы наблюдаются у пациента в межпальцевых промежутках Подошвенный псориаз у пациента с очагами псориаза на других участках туловища
ж) Дифференциальный диагноз грибка стоп:
• Точечный кератолиз проявляется четко отграниченными углублениями или эрозиями на подошвах стоп, которые вызываются бактериями.
• Контактный дерматит обычно локализуется на дорсальной стороне и боковых поверхностях стопы.
• Для кератодермии характерно утолщение кожи по дошв, которое может быть вызвано целым рядом причин, включая менопаузу. Эти заболевания похожи на мокасиновую форму дерматофитии стоп.
• Для дисгидротической экземы характерно шелушение и мелкие везикулы по типу шариков тапиоки на кистях и стопах.
• Пузыри от трения возникают па стопах у людей, занимающихся легкоатлетическими видами спорта.
• Псориаз может имитировать дерматофитию стоп, но при этом очаги псориаза могут отмечаться и на других участках тела.
з) Лечение дерматофитии (грибка) стоп:
1. Местное лечение:
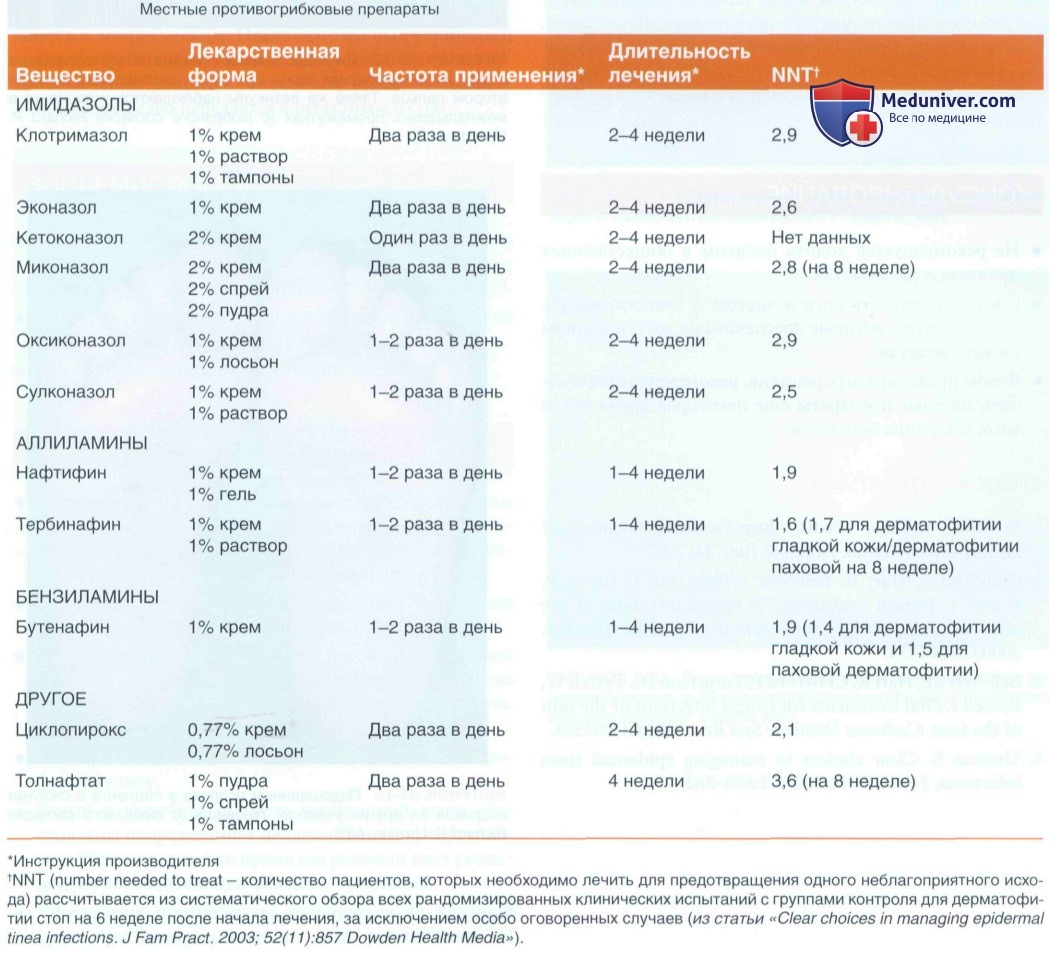
• Систематический обзор 70 клинических испытаний местных противогрибковых препаратов показал хо ротную эффективность (в сравнении с плацебо) следующих препаратаов:
- Аллиламинов (нафтифина, тербинафина, бутенафина).
- Азолов (клотримазола, миконазола, эконазола).
- Аллиламины немного эффективнее, чем азолы, но более дорогие.
- Разницы в эффективности между отдельными препаратами внутри группы аллиламинов и группы азолов не выявлено.

2. Системное лечение:
• Систематический обзор 12 клинических испытаний с участием 700 человек: системный тербенафин в течение двух недель излечивал на 52% больше пациентов, чем системный гризеофульвин.
• Тербинафин и итраканазол равны по клинической эффективности.
• Не обнаружено существенной разницы при сравнении ряда системных противогрибковых препаратов.
3. Дозировка при дерматофитии стоп, требующая системной терапии:
• Итраконазол две таблетки по 100 мг ежедневно в течение недели.
• Тербинафин 250 мг перорально ежедневно в течение 1-2 недель.
У пациентов с онихомикозом возможны рецидивы кожной инфекции в связи с грибком, оставшимся в ногтях, поэтому для достижения лучшего результата может потребоваться системная терапия в течение трех месяцев.
Местные препараты мочевины (кармол, кералак) могут помочь в уменьшении шелушения у пациентов с гиперкератозом подошв. Препараты имеются в концентрациях 30% и 40%.
и) Консультирование врачом пациента:
• Не рекомендуется ходить босиком в общественных душевых и раздевалках.
• Следует содержать ноги в чистоте и сухости, носить носки и обувь, которые обеспечивают доступ к ногам свежего воздуха.
• Чтобы предотвратить рецидив, рекомендуется применять местные препараты еще некоторое время после того, как стопы очистятся.
Редактор: Искандер Милевски. Дата обновления публикации: 1.4.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
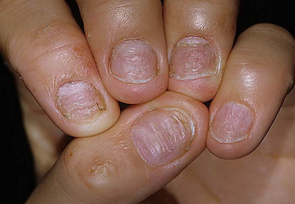
Признаки сочетания грибка ногтей и псориаза
Псориаз — дерматоз, который чаще всего поражает ноготь; онихомикоз — самое распространенное заболевание ногтей. Именно поэтому псориаз ногтей и грибковая инфекция ногтей нередко встречаются одновременно.
Некоторые исследователи предполагают, что псориаз делает ногти, в частности, пальцев ног, более уязвимыми для микотической инфекции. Псориаз и микотическая инфекция имеют сходные симптомы и часто встречаются одновременно: ноготь может быть поражен и псориазом, и онихомикозом. Зачастую один ноготь может поражаться псориазом, а соседний — онихомикозом.
Гистопатология и культуральное исследование могут только дифференцировать эти состояния или показать, что один и тот же ноготь страдает от них обоих. Некоторые критерии дифференциальной диагностики помогают правильной диагностике.
Некоторые авторы считают, что онихомикоз реже бывает при псориатических ногтях, так как дерматофиты не выживают в паракератозных тканях и не обнаруживаются при значительной экссудации и при включении экссудата в паракератоз. Однако в ходе многих исследований, в том числе с использованием глубокой биопсии ногтей, такое мнение не подтвердилось.

Постановка правильного диагноза очень важна по нескольким причинам:
— для успешного лечения;
— для объяснения природы заболевания;
— для объяснения терапевтического ответа;
— для эффективного предотвращения рецидивов при успешном лечении.
Псориатические изменения ногтей выявляются примерно у 7-13% детей, больных псориазом, у 50% больных псориазом в любом возрасте и у 80—90% больных псориазом в течение жизни.
Некоторые симптомы псориаза и онихомикоза приведены в таблице ниже. Дальнейшие детали рассматриваются ниже.
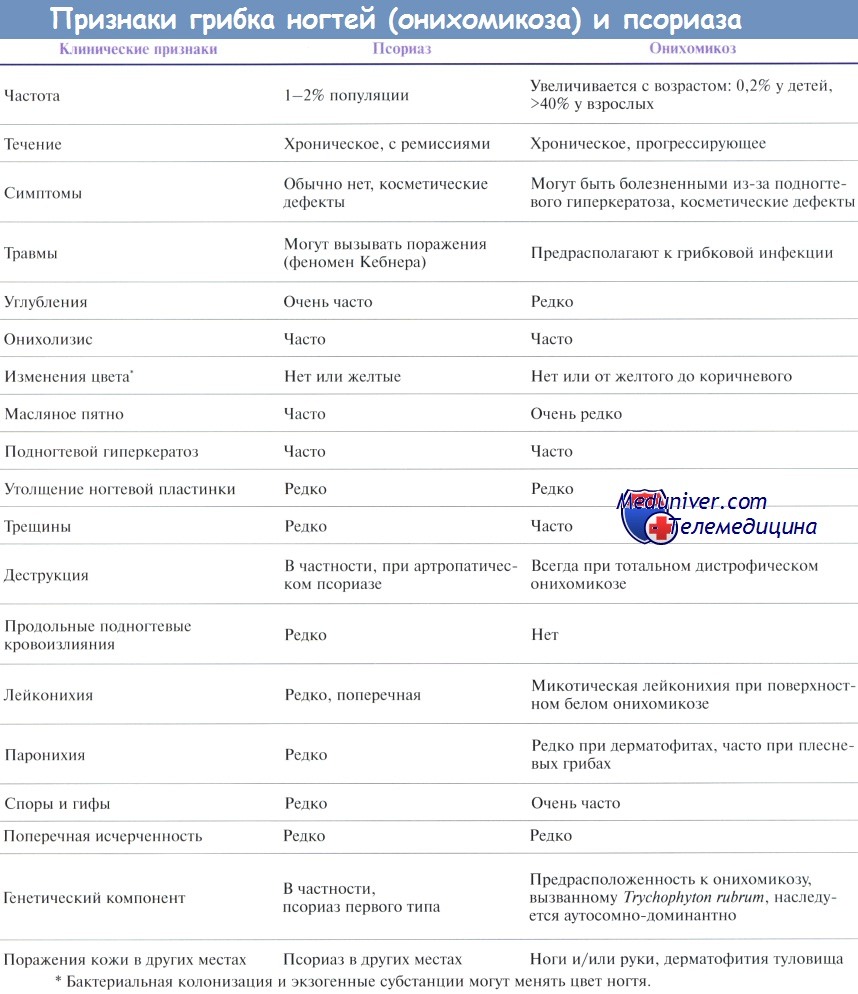
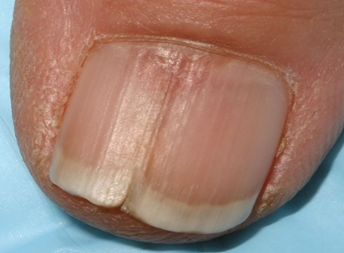
Онихолизис нередко встречается и при псориазе, и при онихомикозе. При псориазе проксимальная граница онихолизиса обведена красновато-коричневой полоской, которая отсутствует при онихомикозе и других состояниях, характеризующихся онихолизисом. Онихолизис представляет собой активный псориатический процесс и, таким образом, идентичен изменениям в виде масляного пятна.
Онихолизис часто возникает также вследствие травм, применения косметики, инфекций, долгого пребывания в воде и растворах соли, сахара, детергентов и органических растворителей, дефицита железа, атопической экземы, аллергического контактного дерматита, пузырьковых заболеваний кожи, многоформной экссудативной эритемы, при синдроме Стивенса—Джонсона, токсическом эпидермальном некролизе, в результате применения многих лекарств и фотоонихолизиса. Любое из этих состояний может встречаться одновременно с псориазом или онихомикозом.
Подногтевой гиперкератоз также часто бывает при псориазе и онихомикозе. При псориазе отмечают большое количество паракератоза, обычно послойно. Между паракератозными слоями могут быть нейтрофилы, формирующие абсцессы Мун-ро. Могут содержаться мелкие серозные включения, напоминающие грибковые элементы, дающие положительную PAS-реакцию. При псориазе ногтевая пластинка обычно бывает шероховатой, матовой, лишенной блеска.
При онихомикозе подногтевой кератоз в основном ортокератотический, перемежающийся малочисленными паракератотическими островками. Наблюдаются изогнутые гифы, очень часто со спорами. Они PAS-позитивны и находятся под поверхностью ногтевой пластинки при дистальной форме онихомикоза или внутри всей ногтевой пластинки при проксимальной форме онихомикоза. В отличие от мелких серозных включений, их клеточные стенки дают более сильную положительную шик-реакцию. Микроабсцессы в роговом слое обнаруживаются очень часто.
Подногтевой гиперкератоз нередко встречается, кроме того, при повторяющихся травмах, хронической экземе, при красном отрубевидном волосяном лишае, перегибе ногтевой пластинки, красном плоском лишае, эритродсрмии, паранеопластическом акрокератозе, чесотке, фолликулярном дискератозе Дарье и при врожденной пахионихии (в этом случае подногтевой гиперкератоз очень сильно выражен).
В схеме ниже показана взаимосвязь между псориазом и онихомикозом.
а - Псориатический подногтевой гиперкератоз, связанный с инвазией Trichophyton rubrum.
б - Псориатический онихолизис, связанный с инвазией Trichophyton rubrum. а - Кандидозная инфекция при псориатическом дистальном подногтевом гиперкератозе.
б - Псориатический онихолизис, связанный с инвазией Trichophyton rubrum. Псориатический онихолизис, ограниченный ногтями и связанный с Trichophyton rubrum (а).
Тот же пациент после лечения итраконазолом (б).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

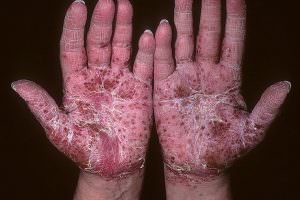
Ладонно-подошвенный псориаз - это одна из наиболее часто встречающихся форм этого хронического кожного заболевания. Поражаются самые функционально нагруженные части нашего тела: ладони и стопы, на которые падает основная тяжесть при работе и ходьбе. Из этой статьи можно узнать, как помочь больному своевременно выявить заболевание и куда обращаться за квалифицированным лечением. А также все о лечении этой болезни в московской клинике Парамита.
Причины ладонно-подошвенного псориаза
Точно почему и как развивается болезнь до сих пор неизвестно. Но в основе любой формы псориаза лежит наследственная предрасположенность: особенности обмена веществ, приводящие к изменениям в иммунитете и развитию аутоиммунных (с аллергией на собственные ткани организма) процессов.
Псориаз любой локализации может распространиться по всему телу, поэтому не стоит затягивать с лечением.
В группе риска находятся все, кто имеет близких родственников, страдающих псориазом. Но далеко не все, находящиеся в группе риска люди, заболевают ладонно-подошвенным псориазом. Большую роль здесь играют предрасполагающие факторы или факторы риска. Их можно условно разделить на общие и местные. Общие факторы риска способствуют развитию любой формы псориатического процесса. Это:
- гормональные нарушения;
- наличие любых хронических заболеваний и очагов инфекции, оказывающих воздействие на обмен веществ;
- наличие аллергических болезней, часто активизирующих аутоиммунные процессы;
- наличие химической зависимости (алкоголизма, наркомании, табакокурения) – зависимость оказывает отрицательное воздействие на систему кровообращения и обмен веществ;
- затяжные стрессы и пограничные нервно-психические заболевания (неврозы) – центральная нервная система (ЦНС) является командным пунктом нашего тела и любые изменения в ней не могут не отражаться на состоянии иммунитета;
- тяжелые физические нагрузки;
- неправильное неполноценное питание, употребление преимущественно высококалорийной пищи;
- длительное употребление некоторых лекарств: антибиотиков, препаратов лития, некоторых лекарств от высокого давления (ингибиторов АПФ, бета-адреноблокаторов), гормональных средств и др.
Местные факторы риска, способствующие развитию псориаза на стопах и ладонях:
- работа, связанная с постоянным контактом с водой и моющими средствами: посудомойки, банщики, работники бассейнов и т.д.;
- использование средств бытовой и производственной химии;
- перенесенные кожные инфекции – грибок кистей рук, стоп, межпальцевых промежутков, стрептококковое импетиго, герпетическая инфекция и т.д.;
- кожные аллергические заболевания – аутоиммунный дерматит, экзема;
- травмы, ссадины, потертости на ладонях и подошвах;
- повышенная потливость стоп, ношение тесной обуви (подошвенный псориаз).
Красные пятна на коже после стресса
Диагностика кожных заболевания
Причиной начала ладонно-подошвенного псориаз обычно бывает воздействие на организм не одного, а сразу нескольких факторов. Поэтому лицам из группы риска так важно знать эти факторы и исключать их воздействие на организм.
Симптомы ладонно-подошвенного псориаза
Симптомы ладонно-подошвенного псориаза могут существенно отличаться у разных пациентов.
Формы заболевания
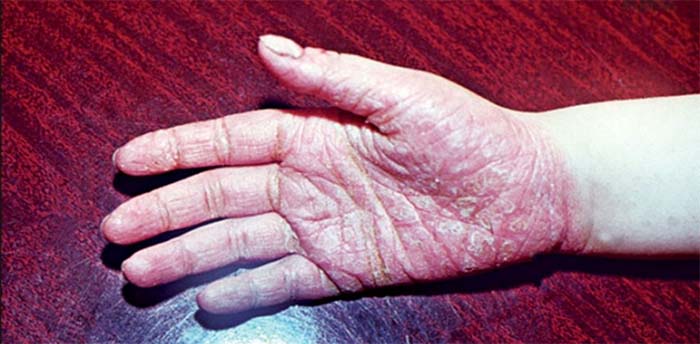
Бляшечно-веерообразная (вульгарная). Проявляется образованием на коже ладошек и подошв характерных псориатических папул – четко отграниченных, розовых, возвышающихся над поверхностью кожи и покрытых желтоватыми чешуйками. Элементы сыпи располагаются веерообразно в виде лучей и постепенно сливаются в круглые крупные бляшки. Кожные покровы ладоней и стоп сухие, на них часто появляются трещины, что способствует присоединению инфекции.
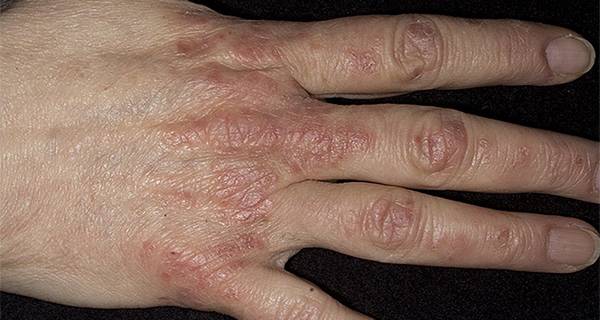
Круговую. При этой форме вначале появляется сухость кожи и зуд, а затем характерные круговые высыпания на ладонях и подошвах, которые часто переходят на тыльную сторону кистей и стоп. Для этой формы характерно появление крупных очагов шелушения.
Роговую или мозолистую. На поверхности ладоней и подошв появляются участки повышенного ороговения с образованием крупных плотных сухих мозолей, сливающихся между собой и покрывающих всю поверхность пораженных участков с переходом на боковые стороны.
Пустулезный псориаз Барбера. На ладонях и подошвах появляются крупные четко очерченные бляшки, а на них - стерильные (без наличия инфекции) гнойничковые высыпания (пустулы) диаметром 2 – 5 мм. Иногда они сливаются между собой, образуя распространенные гнойные озера. Подсыхая, гнойнички превращаются в коричневые корочки. Процесс сопровождается сильным зудом.
Стадии протекания заболевания
Независимо от формы ладонно-подошвенного псориаза течение его волнообразно. Обострения сменяются ремиссиями. Выделяют следующие типы течения болезни:
- редко рецидивирующий – рецидивы развиваются раз в несколько лет:
- умеренно рецидивирующий - рецидивы каждые 1-2 года;
- часто рецидивирующий – рецидивы каждые несколько месяцев.
У большинства больных обострения носят сезонный характер – высыпания появляются только в теплое или только в холодное время года. В этом случае говорят о летнем или зимнем типе заболевания. Если обострения появляются в любое время года, у больного смешанный тип.
Во время обострения (рецидива) изменения на коже проходят три стадии:
- начальную или прогрессирующую – элементы сыпи распространяются и сливаются между собой, образуя крупные конгломераты;
- стационарную – распространение сыпи прекращается и она длительное время находится в одном и том же состоянии;
- регрессирующую или восстановительную – происходит заживление, сыпь постепенно бледнеет и исчезает, оставляя на ладонях и подошвах сначала шелушащиеся пятна или корочки, а потом пигментированные (коричневатые) или депигментированные (белые) пятна.
Осложнения при ладонно-подошвенном псориазе
Основной опасностью является присоединение инфекции, которая может значительно осложнить течение псориаза. Патологический процесс может распространяться на другие участки тела, а также на суставы (псориатический артрит) и внутренние органы.
Тяжелым поражением является псориатическая эритродермия. Кожа всего тела краснеет, покрывается шелушащимися пластинками. Состояние тяжелое, беспокоит зуд, ощущение стягивания, лихорадка. Такие больные требуют срочной госпитализации.
Как проводится лечение ладонно-подошвенного псориаза
Лечение должно быть комплексным и включать в себя:
- здоровый подвижный образ жизни;
- правильное питание;
- медикаментозные методы лечения;
- немедикаментозные методы лечения;
- народные методы лечения.
Медикаментозная терапия
Назначается общая и местная лекарственная терапия. При легком течении заболевания из общего лечения назначают:
- десенсибилизирующие средства, уменьшающие проявления аллергии и зуда:
- глюконат кальция;
- антигистаминные средства – Кларитин, Эриус, Тавегил, Супрастин и др.
Ладонно-подошвенный псориаз легкой и средней тяжести можно лечить наружными средствами:
- мазями, кремами и растворами на основе кортикостероидных гормонов; хорошо снимают аллергические и воспалительные процессы, зуд;
- комбинированными средствами (гормоны с антибиотиками); назначают при присоединении бактериальной инфекции;
- мазями с синтетическим аналогом витамина D (Дайвонекс) – тормозят размножение (пролиферацию) поверхностных клеток эпителия;
- комбинированными мазями с гормонами в сочетании с аналогами витамина D (Дайвобет);
- препаратами с ретиноидами (аналогами витамина А) - хорошо подавляют шелушение;
- кератолитиками (салициловая кислота), размягчающими средствами на основе дегтя и комбинированными средствами, в состав которых входят гормоны и салициловая кислота (Дипросалик); эти средства хорошо подойдут при мозолистой форме ладонно-подошвенного псориаза;
- пастами с активным цинком – оказывают противовоспалительное воздействие.
Немедикаментозные методы лечения
К этим методам лечения ладонно-подошвенного псориаза относятся современные европейские и древние восточные методики, широко применяемые дерматологами для подавления псориатического процесса. Но выбирая клинику, следует обратить внимание, есть ли у врачей подготовка по тем или иным методикам, и где они ее проходили. В России можно получить неплохую подготовку по европейским способам немедикаментозного лечения. А традиционным восточным методам лечения лучше всего обучаться в Китае или Тибете. В лучших клиниках Москвы предлагаются следующие методы:
-
– воздействие на активные точки на теле различными методами: иглоукалыванием (метод чжень), прижиганием полынными сигаретами (метод цзю), массажем, вакуумом (банками), компрессией металлическими шариками и пластинками и т.д. Воздействуя на определенные точки, можно оказывать рефлекторное действие на любой орган. Метод проверен столетиями, но очень сложен в исполнении. Хорошо выполняют его в основном специалисты, обучавшиеся в Китае. – использование лекарственных растений для лечения заболеваний. Метод также требует специальной подготовки, но позволяет уменьшить лекарственную нагрузку на организм, частично заменив лекарственные препараты травами. – введение в пораженные участки кожи ладоней и подошв собственной крови больного, взятой из вены и затем обогащенной тромбоцитами. Методика позволяет перевести течение заболевания в третью регрессирующую стадию, так как тромбоциты выполняют функцию восстановления. Высокий эффект: всего несколько процедур способны приостановить распространение псориатического процесса. – лечение собственной кровью больного. Метод давно применяется при лечении псориатических процессов и хорошо себя зарекомендовал. Внутримышечное введение венозной крови больного встряхивает организм, заставляет его бороться с болезнью.
Как лечится ладонно-подошвенный псориаз в клинике Парамита
Клиника Парамита специализируется на восточных методиках лечения ладонно-подошвенного псориаза. Дерматологи клиники проходили обучение по рефлексотерапии и фитотерапии в Китае и Тибете. Поэтому могут снимать основные симптомы заболевания без применения лекарств.
Но это вовсе не значит, что медикаментозная терапия и современные европейские лечебные методики в клинике не применяется. Все врачи имеют подготовку и по этим методам. Широкий выбор способов лечения ладонно-подошвенного псориаза в Москве, использование народных средств и большой практический опыт позволяет специалистам подбирать каждому пациенту индивидуальную терапию, быстро и эффективно устранять основные симптомы заболевания. Для предупреждения обострений проводятся профилактические курсы лечения.
Такой подход позволяет пациентам клиники надолго забыть об обострениях и жить нормальной жизнью, не испытывая мучений.
Ладонно-подошвенный псориаз – это заболевание, которое требует своевременного лечения и предупреждения обострений. Если этого не делать, снижение качества жизни гарантировано. Но современные методы позволяют таким больным забыть об обострениях и жить нормальной жизнью. Псориаз кистей и ступней хорошо лечится, если этим занимается специалист.
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Правильное питание при ладонно-подошвенном псориазе?

Питание имеет при ладонно-подошвенном псориазе большое значение. Специальной диеты нет, но рекомендуется придерживаться определенных принципов:
- питаться регулярно 4 – 5 раз в день небольшими порциями;
- исключить из рациона:
- высококалорийные продукты – жирные сорта мяса и молочных продуктов, кондитерские изделия, конфеты;
- растения из семейства пасленовых: помидоры, баклажаны, перец острый и болгарский;
- все жареные, острые, соленые, копченые, консервированные продукты;
- больше овощей и фруктов;
- нежирные сорта рыбы (через день);
- овощные и фруктовые свежевыжатые соки;
- больше питьевой воды (до 1,5 – 2 л в сутки).
Можно ли использовать народные средства для лечения ладонно-подошвенного псориаза?
![]()
Псориаз – это сложное, не изученное до конца заболевание, поэтому лечить его самостоятельно, в том числе народными средствами, медицина не рекомендует: вместо улучшения можно добиться прогрессирования патологического процесса. Но врачи-дерматологи часто и с успехом применяют народные средства, заменяя ими лекарственную терапию. Важно, чтобы лечение подошвенного псориаза народными средствами назначалось специалистом с учетом формы и стадии заболевания, а также общего состояния больного. Вот несколько народных рецептов:
- ванночки с настоем трав для рук или ног; взять по 5 столовых ложек травы чистотела и цветков ромашки аптечной, залить литром горячей воды, довести по кипения, кипятить 5 минут, процедить, разбавить литром прохладной води и использовать для местных ванночек;
- оливковое масло для смазывания стоп; утром смазать подошвы стоп теплым оливковым маслом; это способствует увлажнению и предупреждает растрескивание.
Профилактика ладонно-подошвенного псориаза?
![]()
При помощи профилактики можно добиться очень длительной ремиссии, которая может продолжаться до конца жизни. Устраняя из своей жизни факторы риска, лица, имеющие больных родственников, могут избежать опасности заболеть. Ладонный и подошвенный псориаз можно предупредить при помощи следующих мер:
Ежедневно к врачу дерматовенерологу обращается большое количество людей с изменениями ногтевых пластинок. Врач делит заболевания на 2 группы: грибкового и негрибкового характера. Здоровая ногтевая пластинка розового цвета с гладкой поверхностью с природным блеском. Любые изменения ногтевых пластинок-повод обратиться к врачу за консультацией и постановкой правильного диагноза. Зачастую, люди пытаются самостоятельно поставить себе диагноз и назначают самостоятельно лечение, что может привести к ухудшению состояния. Только врач, обладая необходимыми знаниями и опытом, используя дополнительные методы диагностики, может поставить правильный диагноз с назначением эффективного лечения.
Что относится к заболеваниям негрибкового характера:
I.Инфекционные заболевания — паронихия (воспаление околоногтевого валика по причине присоединения инфекции)
![]()
II. Неинфекционные – — дистрофия ногтей (ногти становятся плоскими или вогнутыми, появляются бороздки на поверхности. Чаще причина — эндокринные заболевания и несбалансированное питание.
![]()
III. Другие- изменения ногтевых пластинок при недостаточности щитовидной железы (тонкость, ломкость, расcлоенность, ногти в виде ‘барабанных палочек’ при заболеваниях легких, cердечно — сосудистых изменениях, ВИЧ- инфекции, изменения ногтей при кожных заболеваниях таких как псориаз, красный плоский лишай.
![]()
![]()
— онихолизис (отделение ногтевой пластинки от мягких тканей пальца)
— онихокриптоз (вросший ноготь) вследствие травмы, ношения тесной обуви, наследственности, неправильной обработки ногтей.
![]()
— онихошизм (поперечное расслоение ногтя) Ногтевая пластинка истончается и разделяется на несколько слоев. Причинами могут быть неправильное питание, травма, недостаток железа, и кальция в крови, сахарный диабет, использование некачественных лаков.
![]()
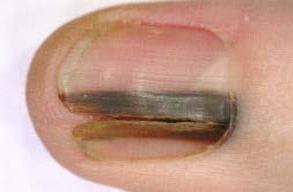
— меланонихия – почернения ногтя или образование полосы бурого цвета вследствие травмы, кровоизлияния в окружающие ткани.
![]()
Остановимся на таком серьезном изменении как меланонихия. Она заслуживает серьезного отношения , вследствие того, что является признаком такого серьезного заболевания как меланома ногтевой пластинки. Учитывая, что достаточно долгое время никаких серьезных признаков кроме как появление темных полос не вызывает, люди обращаются достаточно поздно.
Меланонихия начинается с появления бурых пятен или полос от коричневого до черного цвета. К меланонихии может привести:
- хроническая травматизация ногтя (например обувью, чаще 1,5 пальцы)
- поражение ногтей грибковой инфекцией ( некоторые виды грибов дают темный окрас)
- прием некоторых медикаментов, таких как линкомицин, химиотерапевтические препараты, противомалярийные.
- редко, но при такой патологии как амилоидоз, псориаз, ограниченная склеродермия.
- бактериальные инфекции
- Геморрагия в ногтевом ложе. Отличительной особенностью от меланомы является то, что гематома не достигает свободного края. НО! Наличие крови под ногтем не исключает злокачественности.
Лишь врач может провести дифференциальную диагностику с установкой правильного диагноза.
Следует не забывать, что существует ряд факторов, указывающих на наличие подногтевой меланомы:
- локализация на большом пальце руки или ноги
- локализация на одном краю
- возраст старше 60 лет, но не всегда
- внезапное появление на ранее нормальной ногтевой пластинке и быстро распространяющееся потемнение с нечеткими краями
- потемнение без предшествующей травмы
- появление без предшествующей травмы
- появление у людей с диспластическими невусами в анамнезе или семейном анамнезе
При любых изменениях ногтей следует немедленно обращаться к врачу.
10% меланом характеризуются нетипичной локализацией — на коже ладоней, подошв, коже пальцев и ногтевого ложа. Данный вид меланом называется акральная лентиго-меланома. Данный вид меланом опасен тем, что развивается медленно, и ее обнаруживают достаточно поздно.
![]()
Чаще всего страдают люди более возрастной группы, но, в последнее время, наблюдается и у более молодой возрастной группы.
Инсоляция является одним из провоцирующих факторов возникновения, не менее важным является механическая травма.
Излюбленным местом патологии ногтевых пластинок являются ногти 1 и 5 пальцев, так как данные пальцы чаще других подвергаются травме. Первый признак данного вида меланом – это появление полоски или пятна от коричневого до черного цвета, начиная от ногтевого валика до свободного края ногтя, также пигментация на околоногтевом валике. В дальнейшем происходит утолщение ногтевой пластинки с последующим разрушением и изъязвлением ногтевого ложа.
На коже ладоней и подошв акральную лентиго-меланому часто расценивают как бородавку, костную мозоль, cтержневую мозоль. На ногтевой пластинке расценивают как грибковое поражение, подногтевую гематому, невус, вросший ноготь, кератоакантому. Поэтому людям с уже имеющимися родинками на стопах и ладонях следует бережно к ним относится и проходить ежегодный осмотр, а людям с вновь образованными родинками своевременно обращаться к врачу.
![Picture]()
Дифференциальная диагностика псориаза и красного плоского лишая играет важную роль в дерматологии. У этих двух заболеваний есть общие черты, но много и отличий. Сегодня расскажем о самых основных.
Что нужно знать о псориазе
Псориаз — это лишай. Несмотря на то, что в сознании многих лишай ассоциируется исключительно с чем-то заразным, псориаз имеет второе название "чешуйчатый лишай", хотя не представляет угрозы для окружающих. Болезнь часто рецидивирует, снижает качество жизни. Полностью избавиться от псориаза невозможно, но убрать неприятные симптомы можно с помощью мази и коррекции образа жизни.
Число больных псориазом ежегодно увеличивается. У чешуйчатого лишая есть несколько типичных симптомов:
- розовые выступающие над поверхностью кожи пятна, которые шелушатся;
- на этих пятнах есть белые чешуйки;
- псориатические бляшки имеют тенденцию к слиянию;
- зуд разной степени интенсивности — от легкого покалывания до желания расчесать кожу до крови;
- белые слоящиеся пятна на ногтях;
- сухость и шелушение.
Чаще всего псориаз появляется на локтях, коленях, на голове и в паху. Возникнуть впервые он может в любом возрасте, не редко первые симптомы отмечаются в пубертатном периоде и в возрасте от 20 до 30 лет. Ученые считают, что основная причина псориаза — аутоиммунный процесс, когда собственный иммунитет атакует клетки кожи и вызывает хроническое воспаление.
Как распознать красный плоский лишай
![Красный плоский лишай]()
О том, что у человека именно этот тип лишая, могут говорить плоские папулы красного или пурпурного цвета. В самом начале заболевания папулы очень маленькие, они достигают размеров не более 2-4 мм, при этом их поверхность слегка блестит при смешанном свете. Чаще всего высыпания появляются на сгибательных участках рук и ног, на туловище, половых органах, в том числе и на слизистых, а также во рту. Как и при псориазе, больному нестерпимо хочется расчесать пораженные места.
Считается, что КПЛ вызван также аутоиммунными факторами, как и псориаз. Триггером к появлению высыпаний могут быть самые разные факторы, например, гепатит С или прием некоторых препаратов.
Как понять, лишай или псориаз перед нами
Если резюмировать все вышесказанное, то можно выделить несколько похожих черт двух заболеваний:
- аутоиммунная природа;
- сыпь в виде папул;
- зуд;
- папулы красного цвета;
- часто поражаются сгибы рук и ног.
Возникает вопрос, как отличить псориаз от лишая. У болезней есть несколько отличий:
- псориатические бляшки шелушатся, на поверхности можно увидеть чешуйки, а при красном плоском лишае поверхность папул гладкая;
- псориаз не возникает на слизистых, а вот КПЛ часто поражает полость рта и слизистые поверхности гениталий;
- бляшки псориаза больше тех, что образуются при лишае;
- если красный плоский лишай поражает кожу головы, может возникнуть рубцовая алопеция.
Псориатическая триада
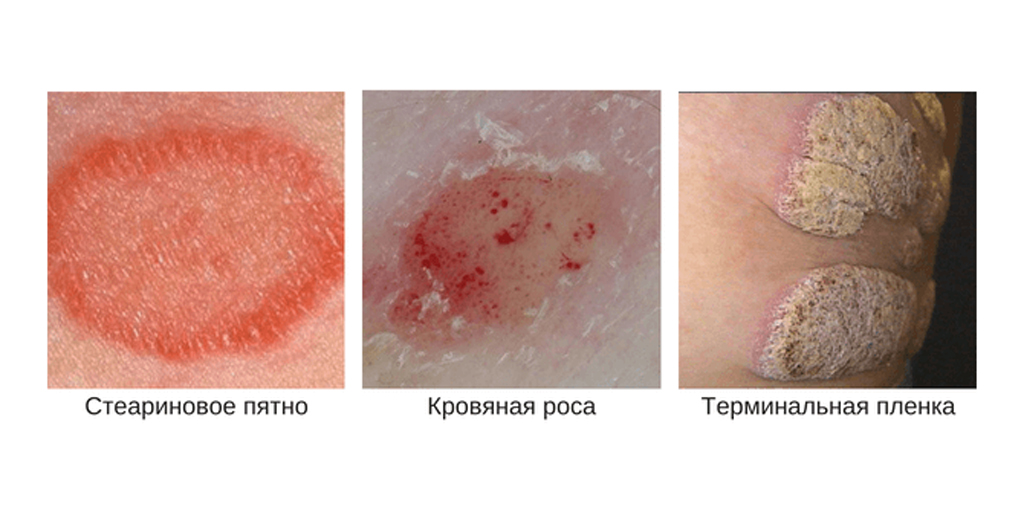
Во время осмотра, если перед врачом стоит задача подтвердить или опровергнуть псориаз, специалист оценивает наличие признаков псориатической триады:
- феномен стеаринового пятна — при соскабливании с поверхности пятна отделяются мягкие белесые чешуйки;
- феномен псориатической пленки — при соскабливании чешуек обнажается розовая гладкая поверхность бляшки;
- феномен точечного кровотечения — при полном соскабливании папул появляются мелкие капельки крови, напоминающие росу.
![Псориатическая триада]()
Так как лечение псориаза и КПЛ существенно отличается, важно обратиться к врачу при первых проявлениях, чтобы не терять времени и не усугублять положение.
Читайте также:


.jpg)