Чем лечиться и как при кожных заболеваниях
Обновлено: 28.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.

Лечение кожных заболеваний
Причины развития кожных болезней
Кожа – это самостоятельный орган, одновременно выполняющий защитную, выделительную и секреторную функции. Заболевания кожного покрова нарушают его функциональную активность, что приводит к тяжелым последствиям для всего организма. Поражения кожи доставляют пациентам особенный дискомфорт, поскольку сильно влияют на внешний вид человека.
Принципы лечения кожных заболеваний зависят в первую очередь от причин их развития. Часть болезней кожи это ответ на агрессивное влияние факторов внешней среды – инфекции, травмы, ультрафиолетовые лучи и т.д. Другие заболевания развиваются, как реакция на ослабление иммунитета, аллергические состояния, гормональные изменения в организме. Чтобы избавиться от поражений кожного покрова, нужно установить и устранить причину их появления.

Грибок кожи
Все дерматологические болезни можно разделить на такие группы:
- инфекционные и неинфекционные;
- острые и хронические;
- наследственные и приобретенные;
- аллергические и неаллергические.
Иногда патологический процесс возникает при одновременном действии внешних и внутренних факторов. Например, нормальная (условно-патогенная) флора может вызывать поражения тканей на фоне ослабления иммунитета, гормонального сбоя или травмы.
Также важно определить какой именно слой кожи, поражен патологическим процессом – эпидермис, дерма или подкожно-жировая клетчатка. Это важно для правильного подбора методов лечения кожных заболеваний.
Лечение кожных заболеваний: симптомы
Поводом обратиться к дерматологу должны стать любые необычные ощущения и визуальные изменения кожного покрова. Диагностики и лечения требуют такие признаки кожных заболеваний:
- любые воспаления, покраснения, гиперемии;
- чрезмерная сухость, очаговые шелушения эпидермиса;
- высыпания различной природы и локализации;
- боль, зуд, жжение, дискомфорт;
- появление пигментных пятен, заметное изменение оттенка кожи;
- чрезмерная потливость;
- угри, прыщи, комедоны;
- нагноения, язвенные поражения, экземы;
- появление наростов, новообразований;
- выпадение волос, ухудшение качества ногтей.
Эти симптомы могут возникать на фоне общего ухудшения самочувствия больного, нарушений пищеварения, лихорадки. Однако чаще признаки дерматологических патологий возникают изолированно, поражая только кожу и ее придатки — волосы и ногти.

Моллюск
Какие болезни кожи лечит дерматолог?
Не все дерматологические патологии можно вылечить. Ряд болезней сопровождают пациента всю жизнь, вызывая периодические проявления. Своевременная терапия необходима пациентам, страдающим такими патологиями:
- аллергический дерматит – реакция на пищевой или контактный раздражитель;
- себорейный дерматит – грибковое поражение на фоне чрезмерной активности сальных желез; – угревые высыпания из-за избыточной продукции жирного тканевого секрета;
- чешуйчатый лишай (псориаз) – хроническое заболевание невыясненного генеза;
- микроспория – грибковое поражение, проявляющееся шелушением, круглыми красными пятнами, корочками на коже;
- чесотка – зуд, усиливающийся в ночное время, возникающий при заражении чесоточным клещом; – сильный зуд, жжение, покраснения, вызванные укусами вшей; — гнойно-некротическое поражение волосяного фолликула;
- ихтиоз – нарушение процессов кератинизации тканей; – обширная болезненная сыпь в виде розовых пятен, вызванная заражением вирусом герпеса; – поражение гладкой кожи и волосистой части головы клещом рода «демодекс»;
- экзема – разновидность дерматоза, вызывающая покраснение, отечность тканей, образование мелких папул и везикул;
- рак кожи – злокачественные новообразования наружной локализации.
Каждая патология лечится по определенной терапевтической схеме.
Способы лечения кожных заболеваний
Эффективная терапия почти всегда требует применения нескольких методов. После постановки точного диагноза, врач выписывает пациенту препараты, а также назначает дополнительные физиопроцедуры. Почти всегда требуется коррекция образа жизни.

Чесотка
Лекарственная терапия
Наружное лечение кожных заболеваний проводят при помощи кремов, мазей, примочек. Применение этих средств направлено на устранение неприятных симптомов – воспалений, высыпаний, зуда, жжения, боли. Все препараты для наружного применения можно разделить на гормональные и негормональные средства. Каждая группа имеет особенности действия на ткани:
- Гормональные средства. Основные действующие вещества большинства гормональных мазей – гормоны глюкокортикостероиды. Эти вещества обладают выраженным противовоспалительным действием. Отечность, покраснение, гиперемия тканей устраняются за счет подавления местного иммунитета. Это положительное свойство глюкокортикостероидов становится одновременно их главным недостатком. На фоне угнетения местного иммунитета часто происходит присоединение вторичной инфекции.
- Негормональные средства. Эти препараты не содержат гормонов. Их эффективность обычно не столь высока, а действие сводится к подсушиванию, уменьшению интенсивности зуда и покраснения тканей. В основе большинства негормональных местных средств цинк, деготь, салициловая кислота.
Для лечения инфекционных болезней применяют мази, содержащие антибиотики. За счет выраженного антибактериального эффекта такие средства способствуют быстрому заживлению тканей. Особенно часто дерматологи назначают местные препараты тетрациклинового и эритромицинового ряда. Применяются мази с антибиотиками небольшими дозами только по назначению врача.
Если причиной поражения кожи становится аллергическая реакция, врач назначает антигистаминные местные препараты. Мази противовоспалительного действия помогают снять отек, зуд, жжение, покраснение тканей. Этот эффект достигается за счет блокады рецепторов к медиатору воспаления – гистамину. При наружном применении таких средств достигается лишь устранение симптомов болезни.
Системная лекарственная терапия предполагает прием медикаментов в виде таблеток, инъекций или инфузий. Системное лечение назначается обычно в период острой стадии патологического процесса. Дерматолог может назначить препараты таких групп:
- иммуностимуляторы;
- противовоспалительные средства;
- антибиотики;
- противовирусные препараты;
- витаминно-минеральные комплексы;
- гормональные средства;
- препараты для нормализации работы желудочно-кишечного тракта.
Совместное применение системного и местного лекарственного лечения позволяет добиться стойкого терапевтического эффекта.
Физиотерапия
Многие болезни кожи помогает вылечить дополнительное применение физиотерапевтических методик. Наиболее эффективны при этом такие методы:
- Светолечение. Это дозированное воздействие на организм инфракрасного или ультрафиолетового излучения. Ход процедуры контролируется специалистами, что исключает негативное влияние на кожу. Курс процедур повышает активность защитных механизмов, оказывает десенсибилизирующее действие.
- Дарсонвализация. Это методика основана на воздействии на ткани импульсным током высокой частоты, высокого напряжения, но малой силы. В результате существенно улучшается местный метаболизм, трофика тканей, а также усиливается локальное кровообращение. Курс дарсонвализации помогает избавиться от зуда, боли, неприятных ощущений в месте поражения. Назначается процедура при лечении нейродермитов, псориаза, дерматозов.
- Лазерное излучение. Воздействие лазера обеспечивает противовоспалительный эффект, увеличивает скорость кровотока. Лазерная методика повышает активность регенеративных процессов, ускоряет заживление повреждений эпидермиса. После прохождения курса процедур интенсивность боли, зуда, отеков заметно снижается.
- Магнитотерапия. Действие на ткани пульсирующего магнитного поля обеспечивает обезболивающий, противозудный, рассасывающий эффект. Процессы заживления поврежденного эпителия также заметно ускоряются.
Дополнительно больным рекомендовано грязелечение, лекарственные ванны, спелеотерапия, лечебная физкультура.
Диетотерапия
Питание при кожных заболеваниях зависит от того, какой патологический механизм преобладает – инфекционный или аллергический. При этом существует ряд общих рекомендаций:
- следует ограничить употребление сахара, сладостей, продуктов, содержащих простые углеводы;
- желательно употреблять больше овощей и фруктов, устраивать разгрузочные дни;
- при аллергических патологиях необходимо исключить из питания все возможные аллергены;
- при фурункулезе рекомендуют повышать содержание белка в рационе;
- отказ от алкоголя позволяет улучшить трофику тканей, ускорить процессы заживления.
Схема лечения для каждого пациента должна подбираться в соответствии с его заболеванием, состоянием, типом кожи. Поставить точный диагноз и подобрать эффективную комплексную терапию помогут дерматологи многопрофильного медицинского центра «Диана».

Кожа человека ежедневно контактирует с различными микроорганизмами. Наименьшие из этих микроорганизмов — вирусы.
Классификация вирусов
Вирусы можно разделить на три группы:
- К первой группе относятся вирусы, суть и цель которых – занимать или заражать клетки кожи и тем самым вызывать кожные заболевания. Такие вирусы называются эпителиальными вирусами. В эту группу входят папилломавирусы, поксвирусы и вирусы герпеса.
- Ко второй группе относятся вирусы, вызывающие заболевания всего организма, но с кожными проявлениями, различного рода сыпью. У одних специфические, у других вариабельные, неспецифические «насосы», такие как ветряная оспа, корь, краснуха, вирусная инфекция Коксаки. В некоторых случаях воздействие на организм может быть минимальным, но кожные проявления очень выражены.
- Третья группа вирусов считается безопасной для кожи, поскольку они не имеют кожных проявлений. Это, например, грипп, аденовирус, вирус ринита. Эти вирусы имеют тенденцию локализоваться в эпителии дыхательных путей.
Другая особенность, позволяющая классифицировать вирусы, – молекулы их генетического материала:
- рибонуклеиновая кислота или РНК;
- дезоксирибонуклеиновая кислота или ДНК.
Вирусы папилломы, поксвируса, герпеса относятся к ДНК-группе вирусов.
Вирусы кожи или эпителиальные вирусы
Контагиозный моллюск, контагиозный моллюск, контагиозный моллюск – кожное заболевание, характеризующееся появлением на коже узелков телесного цвета размером от 4 до 7 мм. Обычно они имеют небольшое углубление в центре, похожее на пупок. На коже их внешний вид напоминает маленькие бусинки, поэтому их еще исторически называли моллюсками. Это не имеет ничего общего с водой или объемами воды.
В целом заболевание имеет минимальные симптомы, редкие образования могут вызывать зуд, но без лечения их количество может достигать нескольких сотен. Они располагаются на любом участке тела, чаще поражают дошкольников и младших школьников. Особую осторожность следует проявлять родителям детей с некоторыми другими кожными заболеваниями, такими как атопический дерматит, поскольку у этих детей более вероятно присутствие моллюсков.
Как и при многих инфекциях, заражение происходит от другого уже инфицированного человека. Путь передачи, например от животных, неизвестен. Этот вирус не передается при чихании или кашле.
Моллюски чаще встречаются у посетителей бассейнов. Известно, что инфекция передается не при купании в воде, а при использовании полотенец. После длительного пребывания в воде кожа размягчается, поэтому снижается ее защитная способность. Как только вирус достигает поверхности кожи нового хозяина, он распространяется из одной части тела в другую путем простого трения кожи или так называемой аутоинокуляции.
Контагиозными моллюсками можно заразиться при половом контакте. Появление множественных образований в области лобка свидетельствует о передаче инфекции половым путем.
Вирус обнаруживается только в верхних слоях кожи и не имеет шансов стать хроническим компаньоном человека как вируса герпеса и вызвать рецидивы в течение его жизни.
Возможно самоизлечение. Оно может занять от двух до четырех лет, но на него не следует полагаться. Все это время больной будет источником инфекции для других людей и способен заразить окружающих.
Вирус папилломы человека (CPV или ЦПВ)
CPV — это вирус, поражающий клетки кожи и слизистых оболочек. Известно более 200 типов ЦПВ. Есть такие в семействе вирусов, которые просто живут на коже человека, не причиняя хозяину никаких неудобств. Их не определяют в научных лабораториях, потому что они не имеют значения в нашей жизни. Они просто живут с нами.
Среди ЦПВ известна группа малоопасных типов вируса, вызывающих доброкачественные образования на коже и слизистых оболочках типа бородавок. Есть вызывающие не только бородавки, но и изменения в клетках, способствующие образованию опухолевых клеток. Эти штаммы папилломавируса хорошо известны в дерматологии и гинекологии.
Бородавки, вызванные вирусом, часто считают косметическим дефектом. Это заблуждение, поскольку вирусные бородавки – источник распространения вируса на других людей, а их наличие свидетельствует о сниженном иммунитете.
Инфекция CPV передается от одного человека другому. Проявления вируса чаще встречаются у детей, поскольку они находятся в тесном контакте друг с другом, обмениваются игрушками, что может служить путем передачи бородавок.
У взрослых бородавки часто появляются на половых органах. При этом возможно попадание вируса в эти места руками, возможно, половым путем. Вирус папилломы «любит» кожу и слизистые оболочки, поэтому бородавки на половых органах часто видны на границе кожи и слизистых оболочек. Эти бородавки имеют бахромчатую структуру и называются остроконечными кондиломами, или же они заразны, а ЦПВ, вызывающий заболевание, относится к штаммам высокого риска.
Роль CPV в развитии рака шейки матки хорошо известна. Эта опухоль представляет собой опухоль слизистой оболочки. Также было показано, что CPV – фактор плоскоклеточного рака кожи. Это чаще встречается у пожилых мужчин на лице или коже головы, годами подвергавшихся воздействию солнца. На коже обычно обнаруживают множественные солнечные образования – солнечные кератозы: кожа розовая, под пальцами прощупываются пескообразные структуры.
Диагностика
Вирусные бородавки обычно диагностируются клинически на основании изменений кожи и слизистых оболочек. Однако идентифицировать штамм вируса, который его вызывает, невозможно. Его определяют специальными методами в лаборатории. Как уже упоминалось, ЦПВ можно обнаружить и в визуально неповрежденной коже. Точно так же можно обнаружить «опасные» штаммы на неповрежденной слизистой оболочке. В таких случаях также требуется лечение.
Как избежать заражения кожными бородавками?
CPV невозможно полностью избежать, поэтому большинство людей перенесли его хотя бы раз в жизни.
Чтобы снизить риск заражения:
- не трогайте чужие бородавки или бородавкообразные образования;
- соблюдайте личную гигиену – не используйте чужие носки, обувь и полотенца;
- носите тапочки для душа при посещении общего душа.
Из-за большого количества информации, а также интереса к связи различных кожных образований с ХПВ среди врачей и широкой общественности возник ряд неправильных представлений. На коже век, шеи и подмышечных впадин имеются небольшие кожные образования, называемые также папилломами, на их поверхности можно обнаружить наличие некоторых штаммов ЦПВ, но в большинстве случаев их возникновение не связано напрямую с вирусом. Аналогичная ситуация и с другими не менее распространенными образованиями – себорейными кератозами или возрастными бородавками. Наличие ЦПВ также может быть обнаружено на поверхности этих образований, но возникновение образований с ними не связано.
Лечение поксвируса и папилломавируса
Попытки удаления образований самостоятельно в домашних условиях не поддерживаются. Перед удалением поражений рекомендуется проконсультироваться с дерматологом, чтобы снизить риск неправильного диагноза и неподходящего лечения.
Основные виды лечения:
- Ликвидация физического образования. Учитывая строение моллюсков, такой метод возможен, но, к сожалению, в случае вирусных бородавок он не будет успешным.
- Криодеструкция – доказана эффективность источников холода разного происхождения при разной температуре в лечении вирусных образований.
- Средства местного действия. В аптеке представлен широкий ассортимент безрецептурных и рецептурных лекарственных средств. Они обычно содержат отшелушивающие и жгучие вещества.
- Натуральные средства. Некоторые природные средства обладают противовирусной активностью.
- Оральные препараты. Доступны лекарства, ограничивающие способность вируса размножаться. Использование успешно в сочетании с местными средствами.
Организм человека не застрахован от бородавок и контагиозных моллюсков. Он может повторно заразиться в течение жизни. Вакцинация против штаммов CPV высокого риска проходит успешно.
Вирусная инфекция герпеса
Заражение вирусом герпеса встречается у многих людей. Вирус герпеса не образует кожных поражений, но имеет ярко выраженные проявления. Характерный симптом – водянистые мелкие пузыри на ранних стадиях заболевания. Они быстро вскрываются и образуют участки с поверхностными эрозиями.
Вирус герпеса обнаруживается у подавляющего большинства людей, а после заражения «прячется» в нервных ганглиях и сохраняется годами. Когда вирус находится в благоприятном состоянии, он активируется и вызывает симптомы заболевания.
Ультрафиолетовое излучение солнца может стимулировать активацию вируса весной и летом.
Заболевание имеет две основные локализации:
- лицо – кожа губ, носовые ходы – вызывается ВПГ-1;
- половые органы – вызывается ВПГ-2.
Как и CPV, вирус герпеса считается венерическим заболеванием. Заражение происходит от другого больного человека при половом контакте. Может произойти заражение и вирус генитального герпеса может попасть на лицо и наоборот. Рецидивы генитального герпеса в среднем в шесть раз чаще, чем у лицевого вируса.
Это одно из проявлений герпетической инфекции – распространение вируса на обширный участок нерва. Как и при поражении губ, заболевание сопровождается многочисленными мелкими везикулами. Очень часто это происходит через межреберные пути или по ходу поясничных нервов. Заболевание распространяется от задней к средней линии передней поверхности. Первые симптомы появляются на спине, позже на ребрах и, наконец, на передней части тела. Одна из самых тяжелых форм заболевания – распространение вируса герпеса через систему тройничного нерва лица.
Все виды опоясывающего герпеса или опоясывающего лишая асимметричны – заболевание развивается на одной стороне тела. Очень редко бывает симметричный след.
Опоясывающий герпес лечат пероральными системными и местными противовирусными препаратами. Воспаление нервов после герпетической инфекции часто может напоминать боль по ходу нерва в течение месяцев и даже лет.
Ветряная оспа
Это известное возрастное заболевание у детей вызывается заражением вирусом герпеса. Сопровождается общими симптомами различной интенсивности:
- высокой температурой;
- слабостью;
- возможными головными болями;
- кожными проявлениями.
Вирус полиомы
Этот вирус вызывает редкую опухоль кожи, называемую карциномой. Эта опухоль наблюдается у пожилых людей на лице и руках, в местах, подверженных воздействию солнца. Ее развитие напрямую связано с иммунодепрессивным действием солнца.
По внешнему виду опухоль представляет собой образование розового цвета, возвышающееся над нормальным уровнем кожи, быстро растущее и имеющее плотную консистенцию. Опухоль агрессивна и часто рецидивирует после операции.
Таким образом, вирусы играют важную роль в развитии различных кожных заболеваний. Большинство из них живут на нашей коже, формируют ее нормальную микрофлору и выполняют важную функцию – защищают от других вирусов.
Первый и самый частый вопрос, который мы интуитивно задаем себе, не грозит ли это мне? Ответ таков: в большинстве случаев, регулярно моя руки, мы просто смываем вирусы с поверхности кожи до тех пор, пока они не проникнут вглубь кожи, но в ситуации, когда наша кожа больна, хрупка или травмирована, открываются ворота для вирусов.
На данный момент у нашего организма есть другая защита – иммунная система. В большинстве случаев она отлично выполняет свою функцию. Однако насколько эффективно организм борется с вирусом, зависит от того, насколько быстро вирус адаптируется и способен скрыться от нашей защиты.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Проблемная кожа - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
В дерматологии устойчивый термин «проблемная кожа» применяется для обозначения вполне определенного спектра косметических проблем: в первую очередь, это повышенная сальность кожи и связанные с ней проблемы, а также сухость кожи и ее возрастные изменения.
В широком смысле «проблемная кожа» – эта любая кожа с косметическими дефектами, вызванными внешними (воздействие окружающей среды) или внутренними (заболевания) факторами.
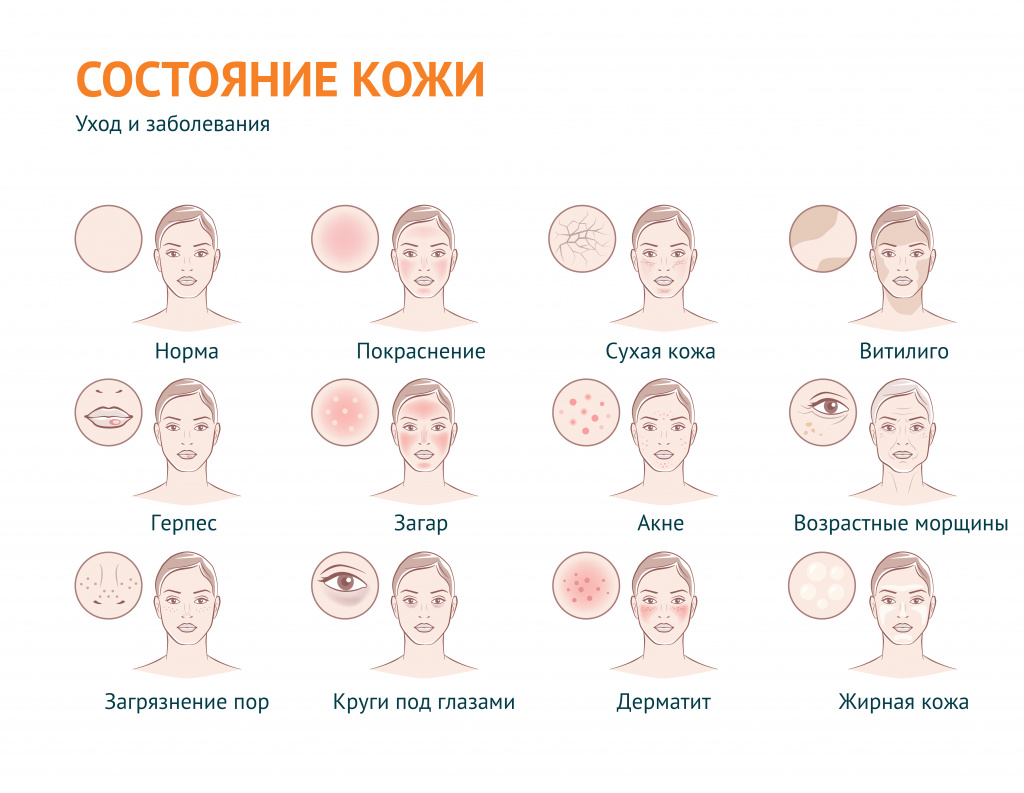
Под этим выражением подразумевают также наличие морщин и растяжек, пигментных пятен и веснушек, бородавок, шрамов, рубцов, сосудистых звездочек, грибковых поражений, бледности или покраснения и т. д.
Проблемная кожа может появиться в подростковом возрасте и быть следствием гормональной перестройки организма или (если речь идет о взрослом человеке) быть индикатором определенных заболеваний.
Жирная кожа – кожа с характерным сальным блеском, вызванным гиперсекрецией сальных желез. Поры жирной кожи расширены и, как правило, закупорены сальным секретом и загрязнениями (так называемыми «комедонами»). Нередко на жирной коже появляются акне (прыщи) – воспаление волосяного фолликула и сальной железы или их разновидности – фурункулы (когда в процесс воспаления вовлекается окружающая ткань). На лице наиболее предрасположена к появлению акне Т-зона – лоб, нос, подбородок. Как правило, на этих участках сальные железы более активны. На теле прыщи чаще всего появляются в пространстве между лопатками или в районе трицепсов.
О чем свидетельствует появление прыщей.
- Прыщи и избыточное оволосение по мужскому типу у женщин: возможная причина – гиперандрогения. Необходимо исследовать уровень половых гормонов.
- Прыщи у беременных чаще всего связаны с гормональной перестройкой организма.
- Белые высыпания у грудных детей могут быть связаны с избытком гормонов в молоке матери. В этом случае нужно проконсультироваться с педиатром.
- Большое количество закупоренных сальным секретом пор не только на лице, но и на теле может указывать на сниженную функцию щитовидной железы. Диагноз ставит эндокринолог.
Сухая кожа. Ксероз, или сухость кожи – это проблема, связанная со сниженным содержанием влаги в роговом слое эпидермиса. В такой коже замедляется метаболизм (обменные процессы). При этом нарушается ее барьерная функция. Кожа становится чувствительной к воздействию внешних факторов, быстро теряет упругость.
Сухой кожа лица, как правило, становится за пределами Т-зоны. На теле сухости часто подвержена кожа живота, поясницы, ног.
Комбинированная кожа. При этом типе кожи зоны наибольшей активности сальных желез лоснятся от кожного сала, остальные участки могут быть сухими, истонченными, склонны к появлению морщин и уязвимы перед внешними факторами.
Возрастная кожа. Чаще всего так называют сухую, истонченную кожу со сниженным тургором. Признаками возрастных изменений могут служить не только морщины, но и гиперпигментация, участки неравномерной пигментации, сосудистые пятна и т. д.
Жирная кожа, склонная к появлению прыщей, не обязательно связана с патологическим процессом. Часто это «визитная карточка» подросткового возраста (13-15) лет. У взрослых данная проблема требует более пристального внимания, поскольку может быть вызвана эндокринными нарушениями (например, болезнями щитовидной железы или гипофиза), заболеваниями желудочно-кишечного тракта, погрешностями в диете, злоупотреблением жирной пищей и простыми углеводами (продуктами, содержащими сахар в больших количествах).
- холецистит;
- колит;
- запоры;
- заболевания печени;
- гиперандрогения (повышенная выработка мужских гормонов);
- гипертрихоз (избыточный рост волос);
- сахарный диабет.
Особенно настороженно следует отнестись к появлению прыщей в детском возрасте (от двух до семи лет) лет. В этом случае следует исключить опухолевые образования надпочечников.
Проблема сухой кожи может быть возрастной (появляется у женщин в период менопаузы), носить перманентный характер либо быть связанной с сезонными климатическими колебаниями и т. п. Однако иногда сухость кожи может быть вызвана нарушениями питания (в частности, нехваткой витаминов А и Е), курением, злоупотреблением кофе, приемом некоторых лекарственных препаратов (например, диуретиков). Но не стоит забывать о том, что такое состояние кожи может быть одним из симптомов серьезных заболеваний, например, сахарного диабета, аллергии и целого ряда тяжелых хронических кожных болезней.
«Возрастная кожа» может появляться не только по мере естественного старения, но и в результате определенных заболеваний. В списке недугов-провокаторов традиционно лидируют сахарный диабет, гипотиреоз, заболевания половых желез, гипоталамо-гипофизарный синдром, легочные патологии, вызывающие кислородное голодание кожи.
Для начальной диагностики обратитесь к дерматовенерологу или терапевту. Возможно, после сбора анамнеза и получения результатов диагностики вас направят к другим специалистам – эндокринологу, гастроэнтерологу, хирургу или аллергологу.
Чаще всего выяснение причины проблемной кожи начинается со стандартных лабораторных исследований – клинического и биохимического анализа крови.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Прыщи на лице: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сальные железы в коже человека располагаются у основания волосяного фолликула. Они продуцируют кожное сало, которое увлажняет кожу и защищает от негативного влияния окружающей среды, бактерий и грибов. Гиперсекреция сальных желез провоцирует формирование прыщей (акне, угрей). На лице они чаще всего локализуются в местах расположения крупных сальных желез (на лбу, висках, щеках, на носу и подбородке).

Разновидности прыщей на лице
В самом общем виде прыщи относятся к одному из двух типов:
Невоспалительные элементы (комедоны) – выглядят как небольшие бугорки или точки различного цвета. Комедоны могут быть открытыми или закрытыми.
- Открытые комедоны выглядят как плотные высыпания поверхностного типа, обычно серого или черного цвета, который придает им окислительная реакция их содержимого с кислородом.
- Закрытые комендоны, подкожные прыщи (милиумы) имеют вид белых бугорков или точек, похожих на маленькие крупинки проса. Скопившееся кожное сало не имеет выхода наружу, что приводит к болезненному воспалению. Закрытые комедоны чаще превращаются в классические красные прыщи.
- Папулы (красные прыщи) представляют собой воспалившиеся комедоны без явного гнойного содержания. Имеют вид мелких красных или розовых шариков, выступающих над поверхностью кожи, белой головки нет. Если папула сформировалась на месте открытого комедона, то сквозь кожу часто можно разглядеть темную пробку.
- Пустулы – это инфицированные папулы или, проще говоря, прыщи с гнойным содержимым и белой головкой, окруженные воспаленной кожей. Они появляются, когда помимо кожного сала и бактерий в поры попадают омертвевшие клетки кожи. По форме пустулы бывают конусообразными, плоскими или сферическими. Их цвет может варьировать от белого до желтого или зеленого.
Зеленый цвет означает присоединение вторичной инфекции, и при самостоятельном выдавливании велика вероятность ее проникновения в кровь.
Кистозные прыщи тяжело поддаются лечению и всегда оставляют на коже заметные следы.

Возможные причины появления прыщей на лице
Итак, прыщи появляются как результат избыточной продукции кожного сала, которое закупоривает кожные поры. Если пора закрыта частично и в нее есть доступ воздуха, начинается образование прыщей. Сначала они выглядят как черные точки, окруженные воспаленной кожей, – так называемые угри. В полностью закупоренной поре, как в контейнере, быстро размножаются анаэробные бактерии (Propionibacterium acnes или Malassezia), провоцирующие воспалительный процесс и нагноение.
Но что заставляет сальные железы работать столь активно? Считается, что одна из причин кроется в высоком уровне андрогенов (мужских половых гормонов), которые стимулируют выработку кожного сала. Развитию гиперандрогении могут способствовать проблемы пищеварения, стрессы, болезни почек и надпочечников, эндокринной и половой системы.
Важно упомянуть, что высыпания на лице, внешне похожие на прыщи, могут быть симптомом и проявлением других, порой очень серьезных дерматологических заболеваний (акнеформных дерматозов), которые никак не связаны с работой сальных желез.
Прыщи на лице могут оказаться симптом целого ряда заболеваний (нарушения функции внутренних органов, гормональной дисфункции, недостатка витаминов, снижения иммунитета), а также плохой экологической обстановки, неправильного ухода за кожей. Перечислим основные заболевания, состояния и факторы, результатом воздействия которых становятся высыпания на коже.
- Физиологические изменения гормонального статуса: половое созревание, вторая фаза менструального цикла, беременность, лактация, менопауза.
- Заболевания эндокринной системы: синдром поликистозных яичников, гипотиреоз, опухоли эндокринных желез.
- Утолщение рогового слоя эпидермиса (гиперкератоз), когда мертвые клетки эпидермиса не отшелушиваются, а остаются на коже, закупоривая сальные железы.
- Заболевания печени и вызванная ими интоксикация.
- Неправильное питание и авитаминоз:
- Преобладание в рационе быстрых углеводов (фастфуда, хлебобулочных изделий, жареной, жирной пищи) провоцирует повышение уровня глюкозы в крови и резкий выброс инсулина, что, в свою очередь, влияет на повышение уровня тестостерона.
- Избыток омега-6 жирных кислот может усугубить воспалительные процессы в коже (такие явления могут наблюдаться при употреблении большого количества рыбы и птицы, выращенной на комбикормах).
- Злоупотребление молочными продуктами, подсолнечным, арахисовым, соевым маслами и маргарином нередко вызывает гиперфункцию сальных желез.
- Дефицит цинка, витаминов А и Е, Омега-3 жирных кислот.
Заболевания желудочно-кишечного тракта, нарушение моторики и перистальтики кишечника, частые запоры способствуют интоксикации и появлению прыщей.
При наличии высыпаний на коже следует обратиться к врачам-дерматологам и косметологам. Однако часто лечение требует комплексного подхода, подразумевающего терапию заболевания, симптомом которого стали прыщи. В таком случае необходимы консультации гинеколога , эндокринолога , гастроэнтеролога , аллерголога , психоневролога.
Диагностика и обследования при появлении прыщей
Прыщи и их локализация являются своеобразным мессенджером, передающим информацию о нарушениях работы органов или систем. Чаще всего прыщи возникают в так называемой Т-зоне (лоб, нос, подбородок) – здесь сальные железы наиболее активны, а поры – расширены. Но нередко прыщи встречаются и на щеках, скулах (U-зоне). Это обусловлено разными причинами и состоянием организма. Составлена специальная карта-путеводитель «Виды прыщей и что они означают». Так, средняя часть лба соответствует нижнему отделу пищеварительного тракта, тонкому кишечнику и мочевому пузырю, область возле ушных раковин – почкам, веки и область вокруг глаз – печени, височная область – желчному пузырю, средняя треть лица, скулы – легким, подбородок – желудку, органам малого таза, нос – поджелудочной железе и сердцу, а нижняя часть щек и нижняя челюсть – нижним отделам ЖКТ.
![Карта.jpg]()
Диагностика начинается с тщательного осмотра кожи, сбора анамнеза (сведений о перенесенных болезнях, операциях, хронических заболеваниях, наследственности) и установления связи между высыпаниями и образом жизни, питанием, привычками.Если природа заболевания неочевидна, назначаются лабораторные исследования.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:


