Чем лечить фурункулы на груди в домашних условиях
Обновлено: 26.04.2024
Фурункулы – это болезненные, воспаленные, заполненные гноем полости в коже. Размер фурункула может быть от горошинки до грецкого ореха. Хотя фурункулы могут возникать на любом участке тела, чаще всего они возникают в тех областях, где есть волосяной покров и где происходит трение, например: шея, подмышки, пах, лицо, грудь, ягодицы и т.д.
Карбункулы – это особенно крупные фурункулы или несколько рядом расположенных фурункулов, которые обычно более глубокие и болезненные. При подозрении на карбункул обязательно проконсультируйтесь с врачом, т.к. воспаление может проникнуть в кровоток, и тогда вам могут понадобиться антибиотики.
Причины возникновения фурункула
Фурункулы возникают, когда бактерии проникают в волосяной фолликул. Кожная ткань вздувается и появляется красная, наполненная гноем, болезненная припухлость. Пока фурункул не вскроется и не опорожнится (содержащийся в нем гной не выйдет), фурункул будет болеть, и к нему будет неприятно прикасаться.
Cимптомы
Если у фурункула не формируется головка или не наблюдается улучшения в течение трех дней, или если фурункул очень болезненный, с большим количеством гноя, если возникающая боль мешает движению, или если фурункул возник в области лица, позвоночника или в ректальной зоне, если при этом повышается температура или видны красные полоски, расходящиеся от фурункула (лимфангит), а также при частом появлении (фурункулез) даже небольших фурункулов следует обязательно обратиться к врачу
Осложнения
- распространение фурункулов на другие части тела;
- септицемия (заражение крови).
Что можете сделать Вы
Мойте руки с антибактериальным мылом, прежде чем прикасаться к фурункулу и после контакта с фурункулом (неважно, с ранкой или гнойной головкой).
Мягко нанести на пораженную область антибактериальное средство 3-4 раза в день. Наложите теплый компресс на 15 минут 3-4 раза в день для облегчения боли и ускорения созревания гнойной головки. Затем следует закрыть фурункул толстым слоем марли и держать повязку сухой. Ни в коем случае не царапайте и не ковыряйте фурункул, не выдавливайте и не вскрывайте фурункул самостоятельно, т.к. это может разнести инфекцию. Если фурункул открылся сам, осторожно удалите гной, затем тщательно обработайте это место перекисью водорода. Потом наложите сухую повязку. Повторяйте процедуры каждый день до полного заживления. Примите обезболивающее, чтобы облегчить боль и уменьшить воспаление. Не используйте безрецептурные препараты (кремы, мази), содержащие антибиотики без консультации врача. Никогда не пытайтесь сами вскрыть фурункул без разрешения врача.
Тщательно мойте руки перед приготовлением пищи, т.к. бактерии из фурункула могут вызвать заражение пищи. Диабетикам при возникновении фурункула следует немедленно обратиться к врачу.
Что может сделать врач для лечения фурункула
Ваш врач может вскрыть фурункул, сделав небольшой надрез хирургическим лезвием, так, чтобы гной мог выйти, удалить гной и наложить сухую повязку. При необходимости выписать подходящие антибиотики (в т.ч. и мази). При частых фурункулах (фурункулез) назначить анализы (в т.ч. чтобы убедиться, что у вас нет сахарного диабета).
Профилактические меры
Принимайте ванну или душ хотя бы раз в день. Не царапайте зудящее место на коже, т.к. это может спровоцировать попадание инфекции в поврежденное место.
Наносите антисептический лосьон, чтобы не допустить попадания инфекции.
Р-р д/местн. и наружн. прим. масляный 20%: 5 мл, 10 мл, 15 мл, 20 мл, 30 мл или 50 мл фл., 15 мл, 20 мл или 25 мл фл.-капельн.
На сервисе СпросиВрача доступна консультация маммолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте! обработайте мирамистином и наносите ихтиоловую мазь на пластырь и приклеивайте утром и вечером. 3 дня , если там гной остался все выйдет и потом дальше просто также обрабатывайте мирамистином
Галимат, добрый день! Спасибо за ответ! Могла ли я при выдавливании гноя занести инфекцию, и нужно ли в таком случае дополнительное лечение?

нет не могли, но лучше ничего не давить, с помощью ихтиоловой мази все что есть выйдет. Обработайте мирамистином обязательно .

Здравствуйте! Самостоятельно 1) обработка мирамистином или хлоргексидином 2) ихтиоловая мазь 2 раза в день . По-хорошему, очный осмотр хирурга обязательно
Аида, добрый день! Сегодня была у хирурга, он сказал, что ихтиоловой мазью мазать нельзя, что нужно вскрывать, так как это что-то на "ома"(не запомнила, к сожалению), при этом осмотр был только визуальный. Прописал мне прикладывать салфетку с бетадином, и записываться в течение 10 дней на удаление. Но меня это смущает как-то, это же сосок! Будет шрам, неужели нельзя это местно вылечить? И почему нельзя ихтиоловую мазь использовать?

На месте фурункула могла образоваться атерома- доброкачественное образование,которое появляется при закупорке выводного сального протока(шарик кожного сала под кожей, бело-желтого цвета ) , в таком случае ихтиоловая мазь не поможет , ее, действительно, надо удалить , процедура занимает минут 10, диагноз ставится при визуальном осмотре

Здравствуйте. Прикрепите фотографию.
рекомендую препарат Димексид, разводится с водой :1 часть димексид на 5 частей воды, в виде компресса 2 раза в день. Эффективно при описываемых вами поражениях. Разрешено на область груди. Имеет смысл показаться маммологу.

Приложите пожалуйста фото фурункула
Араксия, добрый день! Фурункула уже нет как такового, я его выдавила, просто красный болезненный сосок

Здравствуйте! Если есть уплотнение, применяйте местно компресс димексид в разведении 1:6 (вода) 2-3 раза в сутки без целлофана, без компрессной бумаги на 15-20 минут. Если будут сохранятся жалобы, появится отек, то очный осмотр обязателен для исключения абсцесса.

Вам надо обратиться,к хирургу, сделать узи молочных желез, посев гноя на флору, чувствительность к антибиотики, цитологические мазки отделяемого. Далее хирург назначит лечение: санация раны, перевязки, возможно антибиотики.

Здравствуйте. необходимо обрабатывать растворами антисептиков, можно мирамистин или хлоргексидин. затем ихтиоловая мазь 2 раза в день. лучше еще сделать узи, чтобы посмотреть насколько глубоко ушел процесс, так как при осложнении лучше добавить анитбиотик.
Фурункул у ребенка — это острое гнойно-некротическое воспаление волосяного фолликула и окружающих тканей. Причины патологии — инфицирование бактериями (стафилококками, стрептококками) на фоне снижения иммунитета, кожных повреждений, хронических состояний. Заболевание протекает в 3 стадии: покраснение и инфильтрация, формирование некротического стержня и гнойное расплавление, отторжение омертвевших тканей и рубцевание дефекта. Диагностика включает осмотр ребенка, дерматоскопию, исследование крови, бакпосев отделяемого. Лечение проводится местными препаратами, по показаниям дополняется иммунокоррекцией, системными антибиотиками, хирургическим вмешательством.
МКБ-10
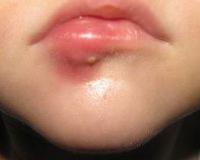
Общие сведения
Фурункулы — самое распространенное гнойное поражение кожи в детской хирургии, частота встречаемости которого остается стабильной на протяжении многих лет. Оно развивается в любом возрасте, зачастую наблюдается у подростков с проблемной кожей лица или хроническими метаболическими расстройствами. Воспаление в 65% случаев локализовано на лице, причем самой опасной считается зона носогубного треугольника. Особенности патологии у детей: склонность к быстрому распространению процесса на соседние ткани и высокий риск осложнений.

Причины
Основной возбудитель заболевания — золотистый стафилококк, который составляет до 90% всех случаев этиологии фурункулов, выявляемых у детей. Реже патология вызвана белым стафилококком или инфекциями стрептококковой группы. В норме у ребенка присутствует стафилококковая флора на коже, но под действием неблагоприятных факторов равновесие сдвигается в сторону патогенных видов этих микроорганизмов. Образованию фурункулов способствуют следующие причины:
- Повреждения кожи. Микротрещины, царапины и расчесы служат входными воротами для золотистого стафилококка, что имеет особое значение у детей, которые хуже соблюдают правила гигиены, чем взрослые. Развитие фурункула провоцируют дерматологические болезни: экзема, атопический дерматит, паховая эпидермофития.
- Снижение иммунитета. Активация патогенной флоры происходит при угнетении защитных сил организма, что может быть обусловлено как временными факторами (перенесенное ОРВИ, операция или травма), так и врожденными формами иммунодефицитов.
- Сахарный диабет. Нарушения обмена углеводов у детей и подростков — основные причины формирования рецидивирующих и множественных фурункулов. Это связано со снижением естественной реактивности и изменением физико-химических свойств кожного покрова.
- Хронические инфекции. Фурункулы у ребенка развиваются при наличии в организме персистирующего инфекционного очага, что наблюдается при туберкулезе, хроническом пиелонефрите, синусите или бронхите. Гнойники слухового прохода могут формироваться вследствие мацерации кожи воспалительным экссудатом при наружном или среднем отите.
Патогенез
Независимо от причины, в начале заболевания гнойное воспаление возникает в устье волосяного фолликула (остиофолликулит). В месте поражения формируется небольшая пустула, которая содержит лейкоциты, фибриновые отложения и патогенные микроорганизмы. Далее бактерии распространяются по всей фолликулярной полости, вызывая тотальное воспаление, образование инфильтрата и некроз окружающих мягких тканей.
Следующая стадия — расплавление зоны некроза и формирование большого гнойного очага вокруг волосяного фолликула. Спустя несколько дней покрышка фурункула истончается, поэтому гнойное содержимое вместе с некротическим стержнем выходит наружу. Образовавшийся дефект тканей замещается соединительной тканью. При этом у ребенка формируется рубец различной величины, что зависит от размера фурункула, особенностей кожной регенерации.
Симптомы фурункула у ребенка
У детей развитие фурункула включает 3 последовательные стадии: инфильтрацию, некроз и нагноение, заживление. На начальном этапе на коже появляется небольшой гнойный прыщ, который окружен венчиком покраснения. Ребенка беспокоят зуд и покалывание в зоне поражения, но болевых ощущений у него нет. К концу 2-х суток образуется выступающий над поверхностью кожи красный инфильтрат, при прикосновении к которому чувствуется боль.
Постепенно в центре покраснения выделяется желтое пятно с темной точкой некроза, что указывает на формирование стержня с переходом фурункула во вторую стадию. Она длится в течение 3-7 дней, после чего пустула вскрывается, и гнойно-некротические массы выделяются наружу. Затем начинается 3 стадия — отечность и покраснение постепенно уменьшаются, рана подсыхает и затягивается с формированием белесого рубца.
При небольших единичных гнойниках общее состояние остается удовлетворительным. Крупные фурункулы на лице и множественные высыпания (фурункулез) — причины появления системных симптомов: недомогания, ухудшения аппетита, повышения температуры тела. Если гнойник расположен в носу или наружном слуховом проходе, ребенок жалуется на невыносимую боль.
Осложнения
У детей гнойные процессы быстрее распространяется по подкожной клетчатке, поэтому даже небольшие фурункулы могут спровоцировать обширное воспаление и возникновение флегмоны. Наиболее тяжелое течение болезни характерно для гнойников, расположенных на лице, поскольку по хорошо развитой венозной и лимфатической сети микроорганизмы могут распространяться на венозные синусы твердой мозговой оболочки, вызывая у ребенка менингит.
У подростков прогрессирующий тромбоз вен и сепсис зачастую связаны с насильственными попытками «выдавить» гнойник, который сначала принимают за обычное угревое высыпание. При любой локализации фурункула возможны лимфангиты, регионарные лимфадениты. При множественных гнойниках в разных анатомических зонах тела говорят о фурункулезе.
Диагностика
Обследованием занимается детский дерматолог, а при серьезном и обширном поражении в области лица требуется участие хирурга или ЛОР-хирурга. Постановка диагноза не представляет трудностей, проводится при стандартном физикальном осмотре и дерматоскопии. Для уточнения диагноза и выяснения причины (при фурункулезе и рецидивирующих вариантах) назначаются:
- Микробиологический анализ. Микроскопия отделяемого фурункула и бакпосев требуются для установления вида возбудителя, чтобы подобрать адекватное лечение. Процедура обязательно рекомендуется детям с иммунодефицитами и частыми рецидивами болезни, поскольку у них гнойники могут быть вызваны атипичной флорой.
- Анализы крови. Проводится стандартная гемограмма и биохимическое исследование, чтобы выявить признаки хронического воспалительного процесса или другие отклонения работы организма. Выполняется анализ крови на сахар, при необходимости ребенку делают глюкозотолерантный тест. Больным с фурункулезом показана расширенная иммунологическая диагностика.
- Визуализационные методы. Для выявления причины частого появления фурункулов у ребенка делают ультразвуковое сканирование органов брюшной полости и почек, риноскопию и фарингоскопию, рентгенографию органов грудной клетки. В сомнительных случаях необходима консультация гастроэнтеролога, пульмонолога, эндокринолога, других специалистов.
Лечение фурункула у ребенка
Консервативная терапия
Детей с небольшими фурункулами можно лечить в амбулаторных условиях, обязательной госпитализации подлежат пациенты с гнойниками, расположенными на лице, в области крупных суставов. При отсутствии осложнений врачи ограничиваются местной терапией кожного поражения, которая подбирается дифференцировано с учетом стадии заболевания:
- На инфильтративной стадии очаг смазывают спиртовыми растворами и йодной настойкой, используют сухое тепло, накладывают влажно-высыхающие повязки с мазями, ускоряющими созревание гнойника.
- При переходе в стадию гнойно-некротического расплавления назначают антибактериальные мази, повязки, пропитанные протеолитическими ферментами, регулярную обработку раны антисептиками для более быстрого очищения полости фурункула.
- На стадии заживления для профилактики осложнений продолжают применять местные противомикробные средства в комбинации с мазевыми составами, улучшающими регенерацию поврежденных тканей.
Фурункулы лица требуют системной интенсивной терапии. Чтобы предотвратить распространение микроорганизмов на мозговые сосуды, ребенку перорально или внутривенно назначаются антибиотики. При признаках внутричерепных осложнений рекомендовано интракаротидное введение препаратов. В подобных случаях показан строгий постельный режим, ребенку запрещают жевать и разговаривать.
Для предупреждения обострений при хроническом рецидивирующем фурункулезе необходимо устранить причины заболевания. Для этого применяют иммуномодулирующую терапию. Она направлена на улучшение работы фагоцитарного звена иммунитета, стимуляцию выработки иммуноглобулинов и повышение их связывающей способности. Для повышения иммунитета также эффективны аппаратные методы: ВЛОК и УФОК, аутогемотерапия.
Хирургическое лечение
Показаниями к неотложному оперативному вмешательству являются местные осложнения фурункулов у ребенка — абсцессы, флегмоны. Хирургическая помощь необходима для вскрытия и дренирования участка гнойного воспаления, чтобы ускорить заживление и не допустить системного распространения инфекции. Лечение осложнившегося фурункула проводится по общим принципам гнойной хирургии, в послеоперационном периоде продолжают местную терапию антибиотиками и ранозаживляющими средствами.
Прогноз и профилактика
Неосложненные фурункулы заживают за несколько недель, оставляя практически незаметный рубец. Менее благоприятный прогноз при рецидивирующем течении фурункулеза с обострениями чаще 1-2 раз в год. При развитии тромбофлебита и внутричерепных осложнений без экстренной терапии летальность достигает 9%. С профилактической целью необходимо соблюдать гигиену кожи, обеспечить коррекцию хронических болезней и иммунных нарушений.
1. Структура и особенности течения фурункула лица в детском возрасте/ Р.О. Фалчари// Актуальные проблемы экспериментальной и клинической медицины. — 2017.
4. Принципы диагностики и лечения хронического рецидивирующего фурункулеза/ Н.Х. Сетдикова, К.С. Манько, Т.В. Латышева// Лечащий врач. — 2005.
Фурункул (нарыв, чирей) — это гнойное воспаление корня волоса (волосяной луковицы) и расположенной рядом сальной железы. Карбункул — гнойное воспаление нескольких волосяных луковиц и сальных желез, а также подкожной жировой клетчатки.
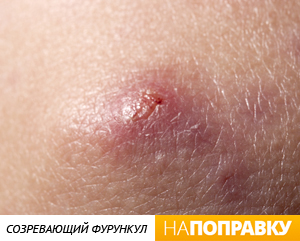
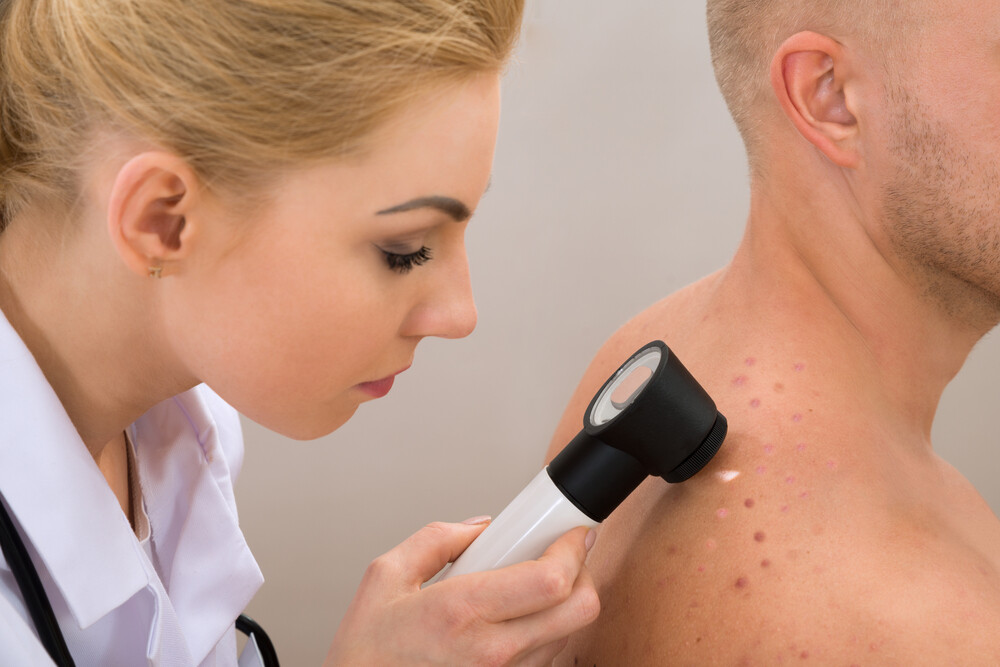
Фурункул выглядит как красный болезненный узелок на коже вокруг волосяной луковицы, в центре которого со временем формируется гнойная «головка». Размеры фурункулов от 0,5 до 2-3 см в диаметре. Появление множественных фурункулов называется фурункулезом.
Карбункул более тяжелое гнойное заболевание при котором на теле формируется обширный очаг с багрово-красной кожи с множественными гнойными полостями. При карбункуле сильно страдает общее самочувствие: поднимается температура тела, появляется боль в мышцах, общая слабость, головная боль.
Фурункулы и карбункулы, как правило, появляются на тех частях тела, которые подвергаются трению, часто потеют и покрыты пушковыми волосами, например, на шее, лице, под мышкой и ногах. Встречаются фурункулы половых органов. Причиной фурункулов и карбункулов является бактериальная инфекция, чаще стафилококки или стрептококки, которые населяют поверхность кожи. При порезах и других микротравмах микробы попадают в кожу и при снижении защитных сил организма могут вызвать гнойное воспаление.
Сами по себе фурункулы и карбункулы не заразны, однако с гноем на соседние участки кожи могут попасть болезнетворные микробы и, на фоне сниженного иммунитета, вызвать образование новых гнойников. Поэтому при уходе за кожей нужно соблюдать правила гигиены: выбрасывать использованные повязки и мыть руки после прикосновения к фурункулу.
Фурункулы чаще появляются у мальчиков подростков и молодых людей. Особенно риск повышен у молодых мужчин, живущих в тесноте и плохих санитарно-гигиенических условиях. Карбункулы встречаются реже и возникают, как правило, у мужчин среднего и пожилого возраста, здоровье которых ослаблено уже имеющимся заболеванием, например, сахарным диабетом.
Чаще всего можно успешно лечить фурункулы в домашних условиях, особенно на начальных стадиях, когда гнойник еще не успел сформироваться. Обратиться к врачу нужно при выраженных общих симптомах недомогания, если фурункул расположен на лице, а также при появлении карбункула.
Никогда не пытайтесь выдавить или проколоть фурункул и карбункул самостоятельно, так как это может вызвать распространение воспаления на более глубокие ткани, занос инфекции в кровь и головной мозг с развитием опасных для жизни осложнений.
Симптомы фурункула
Фурункулы могут появиться в любом месте, но чаще всего они возникают в тех местах, где есть волосы, пот и трение. Нередко образуются фурункулы на лице и шее, под мышкой, на половых органах, бедрах и ягодицах.
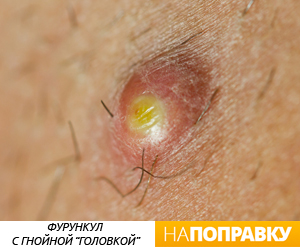
Сначала на коже вокруг корня волоса появляется красное пятнышко, кожа над которым припухает и становится плотной. Появляется боль. Фурункул увеличивается в размерах, в центре его формируется гнойная полость, которая обычно просвечивается сквозь кожу в виде желтоватой «головки». Над гнойным очагом обычно получается рассмотреть более темный гнойно-некротический стержень.
Чаще всего через какое-то время фурункул вскрывается, и гной вытекает. После этого наступает облегчение, боль проходит и кожа постепенно заживает. На месте фурункула формируется едва заметный светлый рубчик. Этот процесс может занять от двух дней до трех недель. Очень важно не выдавливать фурункул, так как это приводит к тяжелым осложнениям.
Наиболее опасным расположением фурункулов считается лицо, а именно область носогубного треугольника, которая имеет особенное кровоснабжение. В результате этой особенности инфекция из фурункула по кровеносным сосудам очень легко может попасть в головной мозг и привести к развитию менингита — смертельно опасной инфекции. Поэтому появление фурункула в этой зоне — показание для госпитализации в больницу. Фурункулы на половых органах, в ухе, в носу обычно крайне болезненны и сопровождаются сильным отеком и припухлостью. Это связано с присутствием в этих местах рыхлой подкожной клетчатки, которая быстро вовлекается в воспалительный процесс.
Симптомы карбункула
Карбункулы чаще всего возникают на задней части шеи, спине или бедрах. Это заболевание протекает тяжелее, так как процесс распространяется глубже в ткани, затрагивая подкожную жировую клетчатку. Часто возникают общие симптомы недомогания: высокая температура, тошнота, рвота, слабость и упадок сил.
Карбункул выглядит как большой очаг воспаления с ярко-красной кожей и множественными гнойниками. Размер созревшего карбункула может составлять 3–10 см в диаметре и более. Гной может сочиться из нескольких мест одновременно, что делает карбункул похожим на пчелиные соты. Затем все отверстия сливаются в одно, через которое отторгается гнойное содержимое.
Причины фурункулов
В большинстве случаев фурункулы появляются при заражении одного или нескольких волосяных фолликулов золотистым стафилококком (Staphylococcus aureus). Обычно эта бактерия живет на поверхности кожи или на слизистой оболочке носа и горла, не причиняя организму никакого вреда. Считается, что примерно 20% здоровых людей являются носителями стафилококка.
Фурункулы появляются при попадании бактерии под кожу через порез или царапину. Иммунная система реагирует на это, отправляя к источнику инфекции лейкоциты для уничтожения бактерий. Со временем мертвые бактерии и иммунные клетки накапливаются внутри фурункула, образуя гной.
Предрасполагающими факторами развития фурункулов:
- мужской пол (особенно в подростковом возрасте) — это может быть обусловлено тем, что из-за гормональных изменений в период полового созревания кожа становится сальной, что способствует размножению бактерий;
- тесный контакт с человеком, имеющим фурункул, и несоблюдение правил гигиены;
- занятие спортом, который предполагает трение кожи, повышенное потоотделение и тесный контакт с другими людьми, например, борьба или регби;
- жизнь в тесноте и (или) плохих санитарно-гигиенических условиях;
- существующая кожное заболевание, например, атопический дерматит или чесотка;
- ожирение — значительный чрезмерный вес, когда индекс массы тела равен или превышает 30.
Однако фурункул может появиться и без видимых причин у здорового человека, следящего за личной гигиеной. Повторное образование фурункулов должно настораживать в плане развития иммунодефицитных состояний, которые сопровождают некоторые заболевания, например, хронический гепатит, сахарный диабет и др. Поэтому следует обратиться к терапевту для дополнительной диагностики состояния здоровья.
Причины карбункулов
Как и фурункулы, карбункулы обычно бывают вызваны золотистым стафилококком. Карбункул появляется при распространении инфекции вглубь кожи и вовлечении в процесс нескольких волосяных луковиц и сальных желез. Вероятность появления карбункулов выше у людей со слабым здоровьем или ослабленным иммунитетом. Это люди:
- с сахарным диабетом;
- с ВИЧ-инфекцией;
- принимающие длительный курс стероидов (кортикостероидов) в форме таблеток или инъекций;
- проходящие химиотерапию;
- испытывающие острый недостаток питания;
- с кожными заболеваниями, поражающими большую часть тела;
- с болезнью сердца;
- наркоманы, особенно употребляющие наркотики внутривенно.
Диагностика фурункулов и карбункулов
Фурункул и карбункул легко определяются по внешнему виду и симптомам. Как правило, дополнительные обследования требуются лишь в следующих случаях:
- фурункул или карбункул не реагирует на лечение — он может быть вызван не стафилококком, а какой-то другой бактерией;
- появилось сразу несколько фурункулов или карбункулов;
- повторное появление фурункулов или карбункулов;
- иммунитет ослаблен определенным заболеванием, например, диабетом, или вы проходите курс химиотерапии.
Как лечить фурункул в домашних условиях
Появление фурункула на лице требует обращения к врачу и госпитализации в больницу. В остальных случаях можно попытаться вылечить фурункул самостоятельно, если только он не причиняет сильной боли и не ухудшает общее самочувствие.
В некоторых случаях удается предотвратить развитие гнойной стадии. Для этого при появлении покраснения и припухлости кожу обрабатывают антисептическим раствором: медицинским спиртом, медицинским антисептическим раствором 70-95% (продается в аптеке без рецепта), раствором бриллиантовой зелени. Несколько раз в день применяют сухое тепло: прикладывают разогретые чистые мешочки с рисом, песком, солью, теплое вареное яйцо, грелку. Эти процедуры оказывают антисептическое действие и улучшают кровообращение, к месту воспаления поступает больше иммунных клеток, которые борются с инфекцией.
Не рекомендуется использовать влажные компрессы, это способствует распространению инфекции на соседние волосяные луковицы. Если фурункул образовался на руке или ноге нужно обеспечить конечности покой. Чтобы снять боль можно использовать нестероидные противовоспалительные средства (анальгин, ибупрофен, кеторол и др.) или парацетамол по инструкции.
Если под кожей сформировалась гнойная «головка», нельзя её вскрывать и выдавливать. Необходимо дождаться самостоятельного отторжения гнойного стержня и выделения гноя. После этого кожу обрабатывают антисептиком и накладывают стерильную марлевую повязку.
Лечение фурункула у врача
Если вы обратитесь за помощью к врачу, в большинстве случаев будет применяться консервативная терапия. Помимо обработки кожи антисептиками врач может назначить физиотерапию, которая направлена на борьбу с инфекцией и улучшение кровообращения в области фурункула. Если созревший фурункул самостоятельно не прорывается, и есть риск развития гнойных осложнений, врач аккуратно поддевает пинцетом или специальным зажимом гнойный стержень, после чего удаляет гной. Иногда для создания оттока из гнойника удаляют поврежденный волос. Эти манипуляции практически безболезненные, не требуют обезболивания и наложения швов.
Хирургическое вскрытие фурункула с помощью разреза производится очень редко, только при осложнениях — распространении гноя в подкожную жировую клетчатку. Операцию делают обычно под местным обезболиванием. Её ход зависит от размеров гнойной полости и расположения гнойника.
Если фурункул расположен на лице, у больного сахарный диабет или другие иммунодефицитные состояния, ухудшается общее самочувствие или при высоком риске осложнений назначаются антибиотики. Обычно рекомендуется недельный курс антибиотиков из группы пенициллина. При аллергии на пенициллин возможно применение других антибиотиков, например, эритромицина и кларитромицина. Необходимо закончить курс антибиотиков, даже если фурункул прошел, так как он может появиться вновь.
Лечение карбункула
Лечение карбункула всегда должно проходить под контролем врача. В большинстве случаев, появление карбункула — повод для госпитализации в больницу, так как это обширное гнойное поражение тканей, которое сопровождается выраженной интоксикацией организма и без медицинского лечения часто приводит к смертельно опасным осложнениям.
Лечение карбункула хирургическое, часто в несколько этапов. Проводится под общей анестезией (под наркозом). Сначала хирурги вскрывают гнойную полость и удаляют все погибшие ткани, которые иногда достигают значительного объема. После этого рану промывают антисептиками и назначают ежедневные перевязки.
Когда рана полностью очистится и начнет заживать приступают ко второму этапу операции — пластике кожи, чтобы закрыть раневой дефект и избежать грубых рубцов. Если карбункул совсем маленького размера, возможна одноэтапная операция: рану очищают, после чего сразу накладывают швы, оставив в ране дренажи. Спустя несколько дней дренажи удаляют и рана окончательно заживает.
Осложнения фурункулов и карбункулов
После крупного фурункула и, особенно, карбункула на коже остается рубец. Он полностью не исчезнет, но со временем побледнеет и станет менее заметными. Чтобы улучшить косметический результат врач может назначить вам:
- уколы кортикостероидов — помогает разгладить приподнятый рубец;
- давящая повязка — помогает разгладить и размягчить рубец;
- пластическая операция.
Кроме того, можно пользоваться косметикой, чтобы скрыть рубец. Существуют специальные средства для камуфляжного макияжа, которые продаются в аптеках без рецепта.
Инфекционные осложнения фурункулов и карбункулов
Иногда бактерии из фурункула или карбункула могут попадать на другие части тела, вызывая вторичное воспаление. Чаще всего таким осложнением становится флегмона — разлитое гнойное воспаление глубоких слоев кожи. Реже возникают следующие осложнения:
- импетиго — крайне заразное заболевание кожи при котором на теле появляются множественные гнойнички;
- септический артрит — инфекционное воспаление суставов;
- остеомиелит — воспаление и разрушение костной ткани;
- эндокардит — воспаление внутренней оболочки сердца;
- септицемия — заражение крови;
- абсцесс головного мозга, менингит — гнойные заболевания головного мозга и его оболочек.
Для лечения этих осложнений используют антибиотикотерапию, нередко требуется хирургическое вмешательство. При септицемии, менингите и абсцессе головного мозга может потребоваться лечение в отделении реанимации и интенсивной терапии.
Тромбоз кавернозного синуса
Тромбоз кавернозного синуса — это очень редкое, но потенциально опасное для жизни осложнение фурункулов и карбункулов, расположенных в области лица, уха, в носу. В связи с особенностями кровоснабжения, из этих зон инфекция очень легко попадает в кавернозный синус — это образование из твердой мозговой оболочки, которое соединено с кровеносными сосудами. Из кавернозного синуса инфекция быстро распространяется в ткани глазницы. Для тромбоза кавернозного синуса характерны следующие симптомы:
- острая и сильная головная боль;
- опухание и выпячивание глаза;
- интенсивная боль в глазу.
Без неотложного лечения тромбоз кавернозного синуса может иметь летальный исход, однако такие случаи редки.
Профилактика фурункулов и карбункулов
Снизить риск гнойных заболеваний кожи можно, следуя простым рекомендациям:
- регулярно мойте кожу антибактериальным мылом;
- всегда обрабатывайте антисептиками любые порезы, ссадины и царапины независимо от их размера;
- накладывайте стерильную повязку на порезы, ссадины и царапины до их заживления;
- правильно питайтесь и регулярно занимайтесь физическими упражнениями, чтобы укрепить иммунитет — это снизит риск появления кожных заболеваний, в том числе фурункулеза.
Если у вас появился фурункул или карбункул, необходимо предотвратить заражение других частей тела и других людей. Это можно сделать следующим образом:
- мойте руки антибактериальным мылом после того, как дотронулись до фурункула или карбункула;
- стирайте нижнее белье, полотенца и постельное белье при высокой температуре;
- используйте разные полотенца для лица и тела;
- регулярно меняйте повязку на фурункуле или карбункуле;
- кладите использованную повязку в пластиковый пакет и сразу же выбрасывайте ее в мусорное ведро;
- не посещайте сауну, спортивный зал или бассейн до полного заживления кожи.
Когда обращаться к врачу при фурункуле и карбункуле
В большинстве случаев фурункулы проходят самостоятельно несколько дней или недель. Однако следует обратиться к врачу при появлении:
- сильных болей;
- симптомов общего недомогания;
- распространения воспаления на окружающие ткани;
- увеличения соседних лимфатических узлов.
Кроме того, обязательно обратитесь к врачу, если вы больных сахарным диабетом, СПИДом, недавно проходили химиотерапию, если фурункул располагается на лице или не проходит в течение 2 недель. Карбункул при любом расположении должен быть поводом для обращения к врачу.
С помощью сервиса НаПоправку вы можете найти хорошего хирурга для лечения гнойных заболеваний кожи.
Возможно, Вам также будет интересно прочитать

Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Фурункулез – это гнойно-некротическое заболевание волосяного фолликула и околофолликулярной соединительной ткани. Первичным воспалительным элементом является воспалительный узел, который формируется вокруг волосяного фолликула. Основной причиной фурункулеза являются стафилококковые инфекции. Типичная дерматологическая картина, признаки воспаления в клиническом анализе крови и результаты бактериологического посева отделяемого кожных элементов позволяют без особых затруднений диагностировать фурункулез. Пациенты с фурункулезом проходят лечение у дерматолога.


Общие сведения
Фурункулез – это гнойно-некротическое заболевание волосяного фолликула и околофолликулярной соединительной ткани. Первичным воспалительным элементом является воспалительный узел, который формируется вокруг волосяного фолликула. Основной причиной фурункулеза являются стафилококковые инфекции.
Причины фурункулеза
Причиной фурункулеза является стафилококковая микрофлора, которая под влиянием различных факторов активизируется и провоцирует гнойно-воспалительный процесс. При наличии иммунодефицитов кратковременного воздействия экзогенных факторов достаточно для развития фурункулеза. Наличие очагов хронической инфекции, сахарный диабет, гиповитаминозы, погрешности в диете, хронические интоксикации как самостоятельно, так и в совокупности могут спровоцировать фурункулез. При локализованном фурункулезе травматизация кожи, местное переохлаждение и ее загрязнение являются основными причинами внедрения стафилококков в фолликул.
Клинические проявления фурункулеза
На начальном этапе заболевания вокруг волосяного мешочка формируется гнойно-воспалительный инфильтрат небольшого размера, который напоминает фолликулит. Через несколько дней в воспалительный процесс вовлекается весь волосяной фолликул. При фурункулезе в отличие от фолликулита поражается не только фолликул, но и прилежащая сальная железа, и окружающая соединительная ткань. Клинически элементы высыпаний при фурункулезе напоминают конусообразный застойно-гиперемированный узел, возвышающийся над поверхностью кожи. По мере формирования очага воспаления нарастает болезненность, отечность и боли пульсирующего или дергающего характера.
Если фурункулезом поражаются фолликулы лица и шеи, то процесс сопровождается обширным отеком вокруг инфильтрата. На 3-ьи, 4-ые сутки в центре инфильтрата начинает формироваться зона флюктуации – при нажатии на такой элемент фурункулеза ощущается пружинистое движение гнойных масс в полости фолликула, а вокруг волоса отмечается небольшой очаг гнойного расплавления тканей и формирование свища.
После того, как элементы фурункулеза вскрываются, выделяется незначительное количество густого гноя, который скопился на поверхности и формируется небольшая язва. На дне язвы можно увидеть некротический стержень зеленоватого цвета, наличие такого стержня является диагностическим симптомом при фурункулезе. Через несколько дней стержень отторгается вместе с незначительным количеством крови и гнойных масс. После отторжения стержня воспалительные явления фурункулеза начинают уменьшаться. Пораженный участок становится менее болезненным при прикосновении, отечность тканей спадает.

После разрешения элементов фурункулеза образуется глубокая кратерообразная язва с остатками гноя и некротических масс, которые постепенно отторгаются или же формируют хронический фурункулез. Язва заполняется грануляционной тканью и формируется втянутый рубец, глубина и размер рубца зависят от размера зоны некроза в центре фурункула.
У фурункулеза нет излюбленных локализаций, но чаще элементы воспаления возникают на предплечьях, лице, задней поверхности шеи, ягодицах и бедрах, то есть там, где расположены участки склонной к жирности проблемной кожи. Если элементы фурункулеза носят единичный характер, то общее самочувствие пациента не страдает, температура тела остается в норме, больные ведут прежний образ жизни.
При поражении фурункулезом зоны носогубного треугольника, крыльев носа, области наружного слухового прохода даже при единичных высыпаниях повышается температура тела, наблюдаются симптомы интоксикации и головные боли. Кожа на лице становится багровой, напряженной, резко выражена отечность и болезненность. Работа мимических мышц, высокий риск травматизаци элементов фурункулезов во время бритья и умывания, попытки их выдавить самостоятельно могут привести к возникновению тромбофлебита вен лица и к диссеминации стафилококковой инфекции во внутренние органы и ткани.
Из-за особенностей венозного кровооттока на лице фурункулез лица в некоторых случаях приводит к менингитам и менингоэнцефалитам. Сепсис с образованием множественных абсцессов во внутренних органах является одним из тяжелейших осложнений фурункулеза.
При остром течении фурункулеза на коже присутствуют множество фурункулов одинаковых по стадии разрешения. Нелеченый острый фурункулез, наличие иммунодефицитов и пренебрежение правилами личной гигиены приводят к хронизации процесса. Хроническое течение фурункулеза характеризуется наличием фурункулов разной степени разрешения, одновременно на коже имеются грануляционные изменения элементов и рецидивирующие фурункулы, процесс в которых активизируется несколько раз в год или чаще.
При локализованном фурункулезе поражаются отдельные участки кожи, тогда как при диссеминированном процесс принимает распространенный характер. Фурункулез конечностей, особенно при расположении элементов вблизи суставов осложняется регионарным лимфаденитом. Иногда при фурункулезе возможны осложнения в виде гломерулонефрита.
Диагностика фурункулеза
Клинические проявления, наличие зоны флюктуации, наличие признаков инфекционного процесса позволяют поставить диагноз. В клиническом анализе крови заметно увеличение скорости оседания эритроцитов, сдвиг лейкоцитарной формулы влево и выраженный лейкоцитоз. Культуральная диагностика подтверждает стафилококковую природу заболевания. Совместно с культуральной диагностикой проводят определение чувствительности микроорганизма к антибиотикам. Точное определение возбудителя помогает выявить и очаг инфекции, например, часто внутрибольничная инфекция проявляется в виде пиодермий и фурункулезов.
Лечение фурункулеза
Лечение фурункулеза должно проводиться дерматологом. Самолечение мазью Вишневского может привести к распространению процесса и к флегмоне, так как мазь Вишневского применятся только после разрешения гнойной капсулы на этапе грануляции. Выдавливание стержней при фурункулезе руками или с помощью вакуумных банок приводит к преждевременному вскрытию, когда близлежащие участки здоровой кожи обсеменяются патогенной микрофлорой, а часть стержня остается внутри и тем самым ведет к хронизации процесса.
Во время лечения фурункулеза необходимо по возможности ограничить или полностью исключить водные процедуры, но при обширном фурункулезе слегка теплые ванны с перманганатом калия дезинфицируют кожу. В качестве гигиенических процедур прибегают к протиранию здоровой кожи неагрессивными антисептическими растворами – салициловый спирт или раствор фурацилина.
Личной гигиене должно уделяться большое внимание, незначительные царапины и порезы обрабатываются раствором бриллиантовой зелени, обязательна частая смена нательного и постельного белья. Исключение из рациона жирной, острой пищи и присутствие в ней пищи богатой витаминами и белком помогают улучшить регенерацию тканей.
На этапе созревания кожу вокруг элементов обрабатывают антисептиками, обкалывание зоны поражения раствором новокаина с антибиотиками снимают болевой синдром и не допускает распространения гнойного процесса на здоровые ткани. Электрофорез с антимикробными препаратами помогают предотвратить осложнения фурункулеза в виде абсцессов и флегмон.
После того, как наметилась зона флюктуации, в центр элементов фурункулеза накладывают кристаллический салициловый натрий и фиксируют его сухой повязкой. Такие аппликации оказывают кератолитическое действие и способствуют ускоренному отторжению стержня.
При абсцедирующем течении фурункулеза показано вскрытие фурункула под местной анестезией и удаление гнойно-некротических масс. После самостоятельного или принудительного вскрытия рану тщательно промывают 3% перекисью водорода и назначают повязки с протеолитическими препаратами, синтомициновую и эритромициновую мази. Повязки меняют через день, а после перехода процесса в стадию грануляции для лучшего заживления применяют линимент Вишневского и мази на основе ихтиола.
Ультрафиолетовое облучение и УВЧ-терпия применяется дозировано на всех этапах фурункулеза. К внутреннему приему антибиотиков прибегают в случаях хронического фурункулеза и при абсцедировании элементов. При наличии общих заболеваний, истощенности пациента и пониженного иммунного статуса назначают антибиотики в виде внутримышечных инъекций. Для повышения сопротивляемости организма применяются гамма-глобулин и озонотерапия, назначается витаминотерапия, аутогемотрансфузии, УФОК и общеукрепляющие препараты.
Профилактика фурункулеза заключается в соблюдении личной гигиены, своевременном лечении гнойничковых заболеваний, в лечении системных заболеваний и в ведении здорового образа жизни.
Читайте также:

