Чем гипертрофические рубцы отличаются от келоидных рубцов
Обновлено: 28.04.2024
Келоидные рубцы на месте травмы могут формироваться в течение многих лет, постепенно изменяясь. Условно келоидные рубцы принято делить на свежие и старые.
Свежий келоидный рубец - это рубец, существующий меньше пяти лет. От старых келоидных рубцов он отличается ярким цветом, глянцевой поверхностью и активным ростом. Застарелый рубец – бледный, морщинистый, мягкий.
Эта классификация очень важна, так как именно от типа рубца зависит выбор лечения. И, конечно, лечение келоида нужно начинать как можно раньше. Лучше всего – до того, как рубец появился.
И это не сарказм. Чаще всего склонность к образованию келоидного рубца можно заметить еще до его появления. Для того чтобы определить, есть ли она у вас, посмотрите внимательно на то, как заживают небольшие ранки: после бриться у мужчин, после прокола ушей у женщин.
Если образуется тонкий, светлый рубец, не возвышающийся над кожей – вероятно, вы в безопасности. Но следить за заживлением любой раны все равно нужно очень и очень тщательно, так как известны случаи, когда келоиды начинают образовываться, что называется, без предупреждения.
Комментарий эксперта:

"При малейшем подозрении на келоид следует сразу же обратиться к врачу, и ни в коем случае нельзя заниматься самолечением: выдавливанием, выжиганием, массажем, использованием кремов и мазей без согласования с врачом.
Я провожу терапию келоидов на самой разной стадии и слишком часто вижу, как самолечение и не вовремя использованный препарат значительно осложняют и так непростую ситуацию".
Максим Васильев, пластический хирург, эксперт по устранению келоидных рубцов.
Для того, чтобы рубец был как можно более незаметным и тонким, создано множество препаратов, среди которых особое место занимают гели, мази и пластыри на основе силикона.

Лазерная шлифовка рубцов постакне.
Что такое силиконовый гель против келоидных швов
Силиконовые мази, кремы и гели, такие как Zeraderm или Дерматикс, содержащие 100% медицинский силикон, играют большую роль в лечении рубцов, в том числе и келоидных.
Гель или крем на силиконовой основе не позволяет разрастись соединительной ткани, а заодно защищает рубцы от внешних воздействий, так как создает на поверхности шрамов тонкую пленочку. Кроме того, силиконовая мазь от келоидов сглаживает и смягчает рубец, что избавляет от зуда и болевых ощущений.
Помимо силиконовых препаратов, для борьбы с келоидными рубцами используется Гидрокортизон. Гидрокортизоновая мазь от гипертрофических и келоидных рубцов подавляет активность фибробластов и образование коллагена, а значит, не позволяет рубцам разрастаться.
Существует также множество комбинированных препаратов, таких как Контратубекс, Кеналог, Элоком и другие. Помимо силикона, они могут включать в себя другие действующие вещества: цинк, витамин Е и другие, необходимые для борьбы с рубцами и быстрого заживления элементами.
Мнение эксперта

"В настоящее время фармакологический рынок предлагает множество препаратов, которые позволяют уменьшить рубцы, сделать их менее заметными.
Однако нужно иметь в виду, что одни препараты подходят для свежих рубцов, другие – для застаревших. Какой крем или гель нужно использовать в конкретном случае, точно определит только врач. Поэтому не стоит прислушиваться к опыту знакомых и советам «медиков» в интернете. Придите на консультацию – и мы подберем тот препарат, который поможет именно вам.
И не стоит ждать от крема или геля чуда. Чаще всего они используются в комплексной терапии – после удаления рубца или лазерной терапии. Как основной препарат гель можно использовать только при очень небольших шрамах – и чаще всего, это не келоиды".
Пластыри для рубцов
В последнее время для борьбы с келоидными рубцами все чаще используют так называемые силиконовые пластыри, или пластины. Они клеятся на поверхность рубца, и одновременно обеспечивают его защиту от механических повреждений и воздействие силикона, который влияет на рассасывание келоидных рубцов.
Как правило, людям, имеющим склонность к появлению келоидных образований, необходимо начинать применять пластыри сразу же после того, как рана зажила и сформировалась ПЛОТНАЯ корочка. Это прекрасная профилактика против разрастания соединительной ткани и появления некрасивых, грубых рубцов.
Впрочем, современные препараты на основе силикона могут применяться не только при опасности келоидной болезни, но и при заживлении любых ран и швов, для того, чтобы рубцевание прошло легче, а рубец был тоньше и незаметнее.
Видео
Как определить келоидный рубец, или нет
Получить консультацию о рубце и другую дополнительную информацию вы можете по телефонам:
Запишитесь на прием онлайн, чтобы получить 30% скидку на консультацию. А купив сертификат клиники, вы сможете оплачивать любые услуги "Платинентал" со скидкой 10%.
В отличие от всех других рубцов, которые осложняют жизнь только с эстетической точки зрения, келоидная болезнь может быть крайне болезненна. Жжение, зуд, покалывание – вот типичные симптомы келоида.
Впрочем, на этом неприятные особенности не заканчиваются. Келоиды - это единственный вид рубцов, который постоянно разрастается. Особенно это заметно в первые месяцы (а иногда и годы) после появления рубца. Увеличиваясь в размерах, келоид захватывает все новые участки здоровой ткани, и через некоторое время площадь рубца может уже в несколько раз превышать площадь изначальной раневой поверхности. Так что с обращением к врачу откладывать не стоит.

Лазерная шлифовка рубцов постакне.
Когда начинать лечение келоидов
Если келоид не лечить, ситуация может ухудшаться бесконечно. Поэтому если у вас появился рубец, который напоминает келоидный, необходимо как можно быстрее получить консультацию врача-хирурга. Лечение келоидных рубцов народными средствами в домашних условиях, к сожалению, имеет почти нулевую эффективность, даже если длится годами.
Видео
Как определить келоидный рубец, или нет
Когда же обращаться к врачу?
Вариант1. Если вы уже знаете о наличии у вас склонности к образованию келоидов – то чем раньше, тем лучше.
Вариант 2. Перед любой плановой операцией. Обратитесь к специалисту до того, как она будет проведена. Чтобы келоидные шрамы после операции обошли вас стороной, врач разработает серию мероприятий для повышения иммунитета. Он устранит недостаток необходимых витаминов и микроэлементов. Качественная профилактика в этом случае принесет больше пользы, чем самое эффективное лечение.
Вариант 3. Если же вы не страдали келоидной болезнью раньше, но после полученной травмы или перенесенной операции рубец ведет себя необычно. Особенно должны насторожить следующие симптомы: по прошествии двух месяцев в рубце сохраняются болезненные ощущения, зуд или покалывание, рубец больше чем на 1-2 мм возвышается над кожей, не уменьшается или даже растет, имеет ярко-красный или синюшный цвет и блестящую поверхность. Любые из этих признаков указывают на то, что мы, скорее всего, имеем дело именно с келоидом.
Как лечить келоидные рубцы на стадии роста
Келоидные рубцы в развитии проходят две стадии. На стадии молодого келоида рубец постоянно разрастается. Поэтому основная задача этого этапа лечения – остановить рост келоида и облегчить болезненные ощущения, которые из-за него возникают.
Лучший эффект на стадии роста дает гормональная терапия, при которой кортикостероиды Дипроспан или Кеналог - 40 вводятся непосредственно в рубцовую ткань.
Комментарий эксперта:

«Чтобы полностью исключить побочные эффекты и воздействие гормонов на организм, введение кортикостероидов должно выполняться точно по схеме. Во-первых, препарат разводится с учетом веса пациента. Во-вторых, инъекции проводятся строго 1 раз в 4 недели аккуратно внутрь рубца.
Как показывает практика, лечение келоидов может продолжаться много месяцев. Поэтому еще до начала лечения нужно заранее настроиться на отдаленные результаты, аккуратно следовать всем рекомендациям врача, терпеливо относиться к довольно большому числу ограничений.
В частности, при келоидах под запрет попадают прямое солнце, сауна, солярий. Для повышения иммунитета, устранения причин возникновения келоидов может потребоваться полностью пересмотреть свои привычки и отказаться от некоторых в пользу здорового образа жизни.
Лечение келоида в полной мере отвечает известному высказыванию: из врача и болезни победит тот, на чьей стороне больной».
Хороший эффект дает и лучевая букки-терапия – облучение рубца гамма-лучами.
Параллельно, для того, чтобы сделать рубец менее заметным, размягчить его и облегчить болезненные симптомы, рекомендуется пользоваться мазями и гелями, такими как Нафтадерм, Димексид, Scarguard и ScarCare.
Хорошо действует на первой стадии лечения и силиконовый пластырь (например, лейкопластырь "Мепиформ"). Пластырь имеет двойной эффект. С одной стороны, он размягчает рубец и снижает болевые ощущения. С другой стороны, оказывает положительный давящий эффект, способствуя формированию плоского рубца.
Вопреки распространенному заблуждению, лечение келоидных рубцов лазером, иссечение или прижигание на этой стадии невозможно – риск спровоцировать дальнейший неконтролируемый рост келоида составляет почти 100%.
Задача первого этапа лечения – выровнять келоидный рубец с уровнем кожи, сделать его бледным и избавиться от болезненности. Если эти цели достигнуты, лечение целесообразно завершить.
Чем лечить застарелый келоид
Как правило, чрезмерно разросшийся келоид, особенно на лице, доставляет психологический дискомфорт и требует эстетической коррекции. Поэтому второй этап лечения келоида – это комплекс мероприятий, направленных на устранение избыточно разросшегося рубца.
Эстетическое лечение застарелых келоидов всегда начинается с первого этапа: врачу важно убедиться, что келоид ведет себя спокойно и перестал расти.
Впрочем, не стоит надеяться убрать рубец полностью и сделать его похожим на царапину. Такого чуда ни один врач совершить не в силах. Дело в том, что при келоидной болезни ничем – ни лазером, ни скальпелем – нельзя затрагивать здоровые ткани: вмешательство провоцирует возобновление роста келоида. Все манипуляции проводятся исключительно внутри рубца.
Поэтому задача лечения - превратить келоид в нормальный по виду рубец, по возможности тонкий и эстетичный. Для этого в "Платинентал" используется микронная лазерная абляционная шлифовка и хирургическое иссечение скальпелем. В процессе работы мы используем целый комплекс уникальных техник, исключающих натяжение кожи и, как следствие, растяжение и увеличение размера рубца.
К сожалению, келоид – не тот рубец, который можно успешно свести раз и навсегда. И от рецидивов никто не застрахован. Но значительно улучшить ситуацию вполне реально, и вероятность положительного результата достаточно высока.
В клинику "Платинентал" вы можете обращаться с келоидами на любой стадии развития. Даже если не в нашей власти будет устранить рубец полностью, мы сделаем его как можно менее заметным, окажем поддержку на каждом этапе лечения.
Записаться на консультацию пластического хирурга и получить дополнительную информацию вы можете по телефонам:
Запишитесь на прием онлайн, чтобы получить 30% скидку на консультацию. А купив сертификат клиники, вы сможете оплачивать любые процедуры со скидкой 10%.
Келоиды - одна из медицинских загадок. Кажется удивительным, но даже сейчас, в 21-м веке, наука не может точно сказать, откуда берется келоидный рубец и из-за чего он может возникнуть. Есть предположения, есть даже способы бороться. Но однозначного понимания, почему возникает келоидная болезнь, нет.
Говоря совсем коротко, келоид – это разрастание соединительной ткани. Соединительная ткань, как правило, разрастается в случае заживления раны – и может делать это тремя способами.
Первый вариант – нормальное рубцевание, при котором образуется плоский рубец. Он не выступает над уровнем кожи, не содержит сосудов, безболезнен и рассасывается сам за 7-10 дней.
Второй вариант – так называемый гипертрофический рубец. Он возвышается над кожей (отсюда и название), но область рубца ограничивается краем раны.
Наконец, третий вариант – келоидный рубец.
Симптомы келоидов
Гипертрофические и келоидные рубцы можно объединить тем, что и те и другие возвышаются над кожей и заметны, но различий между ними больше.
Гипертрофический рубец
Келоидный рубец
Ограничивается краем раны, не разрастается, размеры рубца не изменяются или уменьшаются со временем
Не ограничивается краем раны, разрастается, иногда прорастает в соседние, неповрежденные ткани. Келоидный шрам может в несколько раз превышать размер ранки, на месте которой он образовался
Краснота или синюшность
Часто сопровождается болевыми ощущениями, зудом
Рассасываются сами, хоть и медленнее, чем нормальные рубцы
Сами не рассасываются, возможно озлокачествление рубца
Не стягивает кожу
- если рубец, разрастаясь, захватывает здоровые ткани,
- а при росте рубца вы испытывает зуд или даже боль – все это верные признаки, что перед нами келоидные образования. Стоит помнить также, что келоидные рубцы выделяются на коже контрастным цветом, и могут иметь различную форму.
- тяжёлые степени акне — папуло-пустулёзные и узловато-кистозные формы акне чаще других подвержены переходу во вторичные элементы постакне;
- воспалительный процесс в коже более 12 месяцев [2] — длительность течения воспаления элементов акне прямо пропорциональна риску развития вторичных изменений кожи, развивающихся до 95% случаев; [3]
- наличие постакне в семейном анамнезе — обычно, если в семье кто-либо страдал от постакне, то риск развития заболевания возрастает в несколько раз;
- неправильное лечение акне;
- частые выдавливания прыщей и излишняя травматизация воспалительных элементов акне.
- гиперпигментация;
- застойные пятна;
- расширенные поры;
- патологические рубцы;
- формирование атером (кист сальных желёз) и милиумов (белых угрей).
- Фаза воспаления. В ходе воспалительной реакции в коже кровеносные сосуды сначала сужаются, но вскоре вновь расширяются. В результате происходит активизация синтеза меланина (высокомолекулярных пигментов) в ту или иную форму, что в дальнейшем приводит к развитию гипер- или депигментаций, а также формированию застойных воспалительных пятен.
- Формирование грануляционной ткани. На этом этапе происходит разрастание капилляров: к третьему-пятому дню фибробласты начинают активно синтезировать новый коллаген. Первоначально в ране преобладает коллаген III типа (80%) с незначительным количеством коллагена I типа (20%). На момент созревания рубца постакне соотношение этих типов коллагенов зеркально изменяется. Параллельно начинают активно делиться кератиноциты (основные клетки эпидермиса), постепенно переходя в рану для удаления фибриноидного экссудата.
- Ремоделирование матрикса — восстановление клеточного каркаса кожи. Этот этап является самым длительным: он протекает от нескольких недель до нескольких месяцев и в завершается формированием новой ткани. А вот то, какая именно ткань получится, зависит от клеток (фибробластов, кератиноцитов, а также себоцитов), которые вырабатывают множество ферментов, отвечающих за архитектуру межклеточного матрикса. К таким ферментам, в частности, относятся MMPs (pro MMP-9) и их тканевые ингибиторы TIMPs. Они вызывают целую цепочку реакций межклеточного вещества. Дисбаланс соотношения данных ферментов может стать причиной развития атрофических или гипертрофических рубцов.
- Атрофические — заживление элемента сыпи протекает на фоне сниженной выработки коллагена. Такие рубцы находятся ниже уровня кожи.
- Нормотрофические — заживление акне происходит на фоне нормальной выработки коллагена фибробластами. Для таких рубцов характерно расположение на одном уровне с кожей.
- Гипертрофические — заживление идёт на фоне повышенного синтеза коллагена. Эти рубцы выступают над поверхностью кожи.
- Келоидные — плотные опухолевидные образования соединительной ткани розового, красного или синюшного оттенка с блестящей гладкой поверхностью. [13] Они выходят за границы исходной раны и очень не любят, когда их вновь травмируют.
- сколотые (ice-pick);
- квадратные (boxcar);
- округлые (rolling).
- выраженный отёк;
- вторичное инфицирование (пустулизация и импетигинизация);
- обострение герпетической инфекции;
- аллергический дерматит.
- стойкая эритема;
- посттравматическая гиперпигментация;
- депигментация;
- формирование новых рубцов.
- количество бактерий, попавших в рану (100 тысяч возбудителей на 1 г тканей — примерно такое соотношение необходимо для развития воспалительного процесса);
- снижение общего иммунитета пациента;
- наличие хронического стресса и сопутствующих соматических заболеваний;
- длительный приём лекарственных препаратов и прочее.
- первичным — существует от нескольких дней до 1-2 лет после предыдущего процесса;
- рецидивирующим — возникает спустя два года после предыдущего процесса и характеризуется обычно иной локализацией.
В медицине келоидные рубцы принято подразделять на два вида: молодые и застарелые. Первые активно растут, имеют яркий цвет, гладкую, блестящую поверхность. Поверхность вторых морщинистая, цвет более бледный, они мягкие и практически не развиваются.
Видео
Как определить келоидный рубец, или нет
Когда появляются келоиды
Как и остальные рубцы, келоиды могут возникнуть на теле или лице после перенесенных хирургических операций, как следствие ожогов, порезов, как «память» о перенесенных заболеваниях, таких как ветрянка. Часто келоидная ткань разрастается на мочках ушей или вокруг губ: причиной становится сделанный пирсинг, татуаж, швы от операций, даже укусы насекомых.
Комментарий эксперта:

"В отличие от других рубцов, келоиды могут возникнуть не только в процессе заживления раны, но и значительно позже, иногда даже через несколько месяцев. Более того: известны случаи, когда разросшиеся келоиды образуются на чистой коже, буквально ни с того ни с сего.
Становится ли причиной заболевания генетическая предрасположенность или есть какие-то другие «механизмы запуска» келоидного рубца – медицина пока точно не знает. Известно другое: если уж келоидный рубец появился, сам он никуда не денется, и всю жизнь может расти.
Поэтому ждать нечего, и при появлении непонятного рубца не стоит медлить Надо сразу же обращаться к врачу, чтобы установить диагноз.
Уже на протяжении многих лет в "Платинентал" я профессионально выполняю удаление келоидных рубцов и хочу вас обнадежить: около 90% разрастаний кожи – безобидные гипертрофические рубцы".
Вреден ли келоидный рубец
Принято считать, что сам по себе келоидный рубец не причиняет вреда организму, и достаточно просто скрыть его. Однако мало кто из мучающихся от келоидной болезни с этим согласится: келоид - это болезненное образование.
Лечение келоидов ни в коем случае нельзя начинать самостоятельно. Так называемые «народные методы» являются абсолютным противопоказанием. Любое непрофессиональное вмешательство провоцирует их разрастание.
Если у вас обнаружен и удален келоидный рубец, то профилактика рецидивов зависит почти полностью от ваших усилий: нельзя загорать, посещать сауну, принимать горячие ванны. А вот здоровый образ жизни, то есть правильное питание, спорт, закаливание – очень полезны в том числе и для профилактики келоидов.
Записаться на консультацию пластического хирурга и получить дополнительную информацию вы можете по телефонам:
Запишитесь на прием онлайн, чтобы получить 30% скидку на консультацию. Чтобы сэкономить на процедурах, вы можете купить сертификат клиники и оплачивать любые процедуры со скидкой 10%.

Формирование рубцовой ткани представляет собой физиологический ответ на повреждение кожных покровов и слизистых оболочек. Однако изменение метаболизма внеклеточного матрикса (дисбаланс между его разрушением и синтезом) может привести к чрезмерному рубцеванию и образованию келоидных и гипертрофических рубцов [1].
Ключевую роль в формировании келоидного рубца играют аномальные фибробласты и трансформирующий фактор роста - β1 [3, 4]. Кроме того, в тканях келоидных рубцов определяется увеличение числа тучных клеток, ассоциированных с повышенным уровнем таких промоторов фиброза, как индуцируемый гипоксией фактор-1α, сосудистый эндотелиальный фактор роста и ингибитор активатора плазминогена-1 [5, 6, 7, 8] .
В развитии гипертрофических рубцов основную роль играет нарушение метаболизма внеклеточного матрикса вновь синтезированной соединительной ткани: гиперпродукция и нарушение процессов ремоделирования межклеточного матрикса с повышенной экспрессией коллагена I и III типов. Кроме того, нарушение системы гемостаза способствует избыточной неоваскуляризации и увеличивает время реэпителизации [9,10] .
Официальные показатели заболеваемости и распространенности келоидных и гипертрофических рубцов отсутствуют. По данным современных исследований, образование рубцов наблюдается у 1,5-4,5% лиц в общей популяции. Келоидные рубцы выявляются в равной степени у мужчин и женщин, чаще – у лиц молодого возраста. Существует наследственная предрасположенность к развитию келоидных рубцов: генетические исследования указывают на аутосомно-доминантное наследование с неполной пенетрантностью [2].
Клиническая картина
Cимптомы, течение
Различают следующие клинические формы рубцов [11, 12, 13, 14]:
- нормотрофические рубцы;
- атрофические рубцы;
- гипертрофические рубцы:
o линейные гипертрофические рубцы;
o широко распространяющиеся гипертрофические рубцы;
- келоидные рубцы:
o малые келоидные рубцы;
o крупные келоидные рубцы.
Также выделяют стабильные (зрелые) и нестабильные (незрелые) рубцы.
Келоидные рубцы представляют собой четко очерченные плотные узлы или бляшки, от розового до лилового цвета, с гладкой поверхностью и неравномерными нечеткими границами. В отличие от гипертрофических рубцов, они часто сопровождаются болезненностью и гиперестезиями. Покрывающий рубцы тонкий эпидермис нередко изъязвляется, часто наблюдается гиперпигментация.
Келоидные рубцы образуются не ранее чем через 3 месяца после повреждения ткани, а затем могут увеличиваться в размерах в течение неопределенно длительного времени. По мере роста по типу псевдоопухоли с деформацией очага они выходят за границы первоначальной раны, спонтанно не регрессируют и имеют тенденцию к рецидивам после эксцизии.
Образование келоидных рубцов, в том числе спонтанное, наблюдается в определенных анатомических областях (мочки ушей, грудь, плечи, верхняя часть спины, задняя поверхность шеи, щеки, колени).
Гипертрофические рубцы представляют собой узлы куполообразной формы различных размеров (от мелких до очень крупных), с гладкой или бугристой поверхностью. Свежие рубцы имеют красноватую окраску, в дальнейшем она становится розоватой, белесоватой. По краям рубца возможна гиперпигментация. Образование рубцов происходит в течение первого месяца после повреждения ткани, увеличение в размерах – в течение последующих 6 месяцев; часто в течение 1 года рубцы регрессируют. Гипертрофические рубцы ограничены границами первоначальной раны и, как правило, сохраняют свою форму. Очаги поражения обычно локализуются на разгибательных поверхностях суставов или в областях, подверженных механическим нагрузкам.
Диагностика
Диагноз заболевания устанавливается на основании клинической картины, результатах дерматоскопического и гистологического исследований (при необходимости).
При проведении комбинированной терапии рекомендуются консультации терапевта, пластического хирурга, травматолога, радиолога.
Дифференциальный диагноз
| Келоидный рубец | Гипертрофический рубец |
| Инфильтрирующий рост за пределы исходного повреждения | Рост в пределах исходного повреждения |
| Спонтанные или посттравматические | Только посттравматические |
| Преобладающие анатомические области (мочки ушей, грудь, плечи, верхняя часть спины, задняя поверхность шеи, щеки, колени) | Нет преобладающих анатомических областей (но обычно локализуются на разгибательных поверхностях суставов или в областях, подверженных механическим нагрузкам) |
| Появляются через 3 месяца или позже после повреждения ткани, могут увеличиваться в размерах в течение неопределенно длительного времени | Появляются в течение первого месяца после повреждения ткани, могут увеличиваться в размерах в течение 6 месяцев, часто регрессируют в течение 1 года. |
| Не связаны с контрактурами | Ассоциированы с контрактурами |
| Зуд и выраженная болезненность | Субъективные ощущения наблюдаются редко |
| IV фототип кожи и выше | Нет связи с фототипом кожи |
| Генетическая предрасположенность (аутосомно-доминантное наследование, локализация в хромосомах 2q23 и 7p11) | Нет генетической предрасположенности |
| Толстые коллагеновые волокна | Тонкие коллагеновые волокна |
| Отсутствие миофибробластов и α-SMA | Наличие миофибробластов и α-SMA |
| Коллаген I типа > коллаген III типа | Коллаген I типа < коллаген III типа |
| Гиперэкспрессия ЦОГ -2 | Гиперэкспрессия ЦОГ -1 |
Лечение
Цели лечения
- стабилизация патологического процесса;
- достижение и поддержание ремиссии;
- повышение качества жизни больных:
o купирование субъективной симптоматики;
o коррекция функциональной недостаточности;
o достижение желаемого косметического результата.
Общие замечания по терапии
Гипертрофические и келоидные рубцы являются доброкачественными поражениями кожи. Необходимость проведения терапии определяется выраженностью субъективных симптомов (например, зуда/боли), функциональной недостаточностью (например, контрактуры / механического раздражения из-за высоты образований), а также эстетическими показателями, которые могут значительно влиять на качество жизни и приводить к стигматизации [17, 18].
Ни один из доступных в настоящее время методов терапии рубцов в виде монотерапии не позволяет во всех случаях добиться редукции рубцов или улучшения функционального состояния и / или косметической ситуации. Практически во всех клинических ситуациях требуется сочетание различных методов лечения.
Медикаментозная терапия
Внутриочаговое введение глюкокортикостероидных препаратов 22
- триамцинолона ацетонид (В) 1 мг на 1 см 2 (не более 30 мг в сутки у взрослых лиц и 10 мг - у детей) внутриочагово (иглой 30 калибра длиной 0,5 дюйма). Инъекции проводятся 1 раз в 3-4 недели. Общее количество инъекций индивидуально и зависит от выраженности терапевтического ответа и возможных побочных эффектов (В).
Внутриочаговое введение триамцинолона ацетонида после хирургического иссечения рубца предотвращает рецидив (В).
или
- бетаметазона дипропионат (2 мг) + бетаметозона динатрия фосфат (5 мг) (D): 0,2 мл на 1 см 2 внутриочаго. Очаг равномерно обкалывают, используя туберкулиновый шприц и иглу 25 калибра. Общее количество введенного в течение 1 недели препарата не должно превышать 1 мл.
Немедикаментозная терапия
Криохирургия 25
Криохирургия жидким азотом приводит к полной или частичной редукции 60-75% келоидных рубцов после, по меньшей мере, трех сессий (В). Основными побочными эффектами криохирургии являются гипопигментация, образование пузырей и замедленное заживление (А).
Сочетание криохирургии жидким азотом и инъекций глюкокортикостероидных препаратов, имеет синергетический эффект за счет более равномерного распределения препарата в результате межклеточного отека ткани рубца после низкотемпературного воздействия (В).
Обработка рубца может проводится методом открытого криораспыления либо контактным методом с использованием криозонда. Длительность экспозиции – не менее 30 секунд; частота применения – 1 раз в 3-4 недели, количество процедур – индивидуально, но не менее 3.
Лазерное воздействие 32.
1. Лазер на основе диоксида углерода.
Обработка рубца СО2 лазером может проводится в тотальном или фракционном режимах. После тотальной абляции келоидного рубца СО2 лазером в качестве монотерапии рецидив наблюдается в 90% случаев (В), поэтому данный вид лечения не может быть рекомендован в виде монотерапии. Использование фракционных режимов лазерного воздействия позволяет снизить количество рецидивов.
2. Пульсирующий лазер на красителях.
Пульсирующий лазер на красителях (PDL) генерирует излучение с длиной волны 585 нм, что соответствует пику поглощения гемоглобина эритроцитов в кровеносных сосудах. Кроме прямого сосудистого воздействия PDL уменьшает индукцию трансформирующего фактора роста-β1 (TGF-β1) и гиперэкспрессию матриксных металлопротеиназ (MMP) в тканях келоида (С).
В большинстве случаев использование PDL оказывает положительное воздействие на ткань рубца в виде размягчения, уменьшения интенсивности эритемы и высоты стояния.
Хирургическое иссечение 38.
Хирургическая коррекция рубцовых изменений сопровождается рецидивом в 50-100% случаев, за исключением келоидов мочек ушных раковин, которые рецидивируют значительно реже (В). Такая ситуация связана с особенностями операционной техники, выбором метода закрытия операционного дефекта, различными вариантами пластики местными тканями.
Лучевая терапия 40.
Лучевая терапия применяется в качестве монотерапии или дополнения к хирургическому иссечению. Хирургическая коррекция в течение 24 часов после лучевой терапии считается наиболее эффективным подходом для лечения келоидных рубцов, позволяющим значительно снизить число рецидивов ( B ). Рекомендуется применение относительно высоких доз лучевой терапии в течение короткого времени экспозиции (В) [5].
Требования к результатам лечения
В зависимости от метода терапии положительная клиническая динамика (уменьшение объема рубца на 30-50%, снижение выраженности субъективных симптомов) может быть достигнута после 3-6 процедур или после 3-6 месяцев лечения.
При отсутствии удовлетворительных результатов лечения после 3-6 процедур / 3-6 месяцев необходима модификация терапии (комбинация с другими методами / смена метода / увеличение дозы).
АЛГОРИТМЫ ТЕРАПИИ

Гипертрофические рубцы
*- Коррекция терапии.
** - Часто сочетанное поражение (келоидные и гипертрофические рубцы)
*** - Необходимо последующая профилактическая терапия.

Келоидные рубцы
Профилактика
Лицам, имеющим в анамнезе случаи образования гипертрофических или келоидных рубцов или тех, кому предстоит операция в зоне повышенного риска их развития, рекомендуется:
1. Для ран с высоким риском развития рубцов, предпочтительно использовать продукты на основе силикона. Силиконовый гель или пластины следует наносить после того, как разрез или рана эпителизируется и продолжать в течение по крайней мере 1 месяца. Для силиконового геля, рекомендовано как минимум 12-часовое ежедневное использование или, если возможно, непрерывное 24-часовое использование с гигиенической обработкой дважды в день. Использование силиконового геля может быть предпочтительным, при обширной площади поражения, при использовании на их в области лица, для лиц, проживающих в жарком и влажном климате.
2. Для пациентов со средней степенью риска развития рубцов возможно использование силиконового геля или пластин (предпочтительно), гипоаллергенной микропористой ленты.
3. Пациентам с низким риском развития рубцов следует рекомендовать соблюдать стандартные гигиенические процедуры. Если пациент выражает озабоченность в связи с возможностью формирования рубца, он может применять силиконовый гель.
Дополнительной общей профилактической мерой является исключение воздействия солнечных лучей и использование солнцезащитных кремов с максимальным коэффициентом защиты от солнца (SPF> 50) до созревания рубца.
Как правило, тактика ведения пациентов с рубцами может быть пересмотрена через 4-8 недель после эпителизации с целью определения необходимости дополнительных вмешательств по коррекции рубцов.
Информация
Источники и литература
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю "Дерматовенерология", раздел «Келоидные и гипертрофические рубцы»:
1. Рахматулина Маргарита Рафиковна – заместитель директора ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России по научно-клинической работе, доктор медицинских наук, г. Москва.
2. Карамова Арфеня Эдуардовна – заведующий отделом дерматологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, кандидат медицинских наук, г. Москва
3. Сайтбурханов Рифат Рафаилевич – врач-дерматовенеролог консультативно-диагностического центра ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, г. Москва
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
| Сила | Описание |
| А | По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В | Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
| С | Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
| D | Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
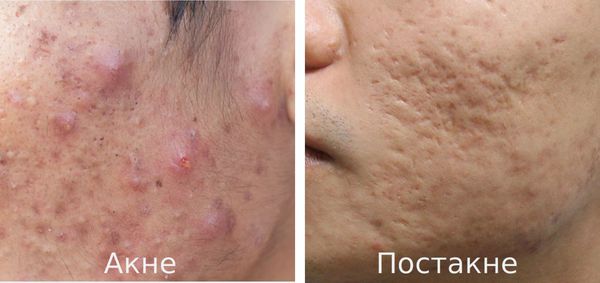
Что такое постакне? Причины возникновения, диагностику и методы лечения разберем в статье доктора Герусовой Анны Михайловны, врача-косметолога со стажем в 14 лет.
Над статьей доктора Герусовой Анны Михайловны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Постакне — это устойчивые изменения кожи, которые появляются после угревой сыпи. К ним относятся различного рода дисхромии (изменения окраски кожи), псевдоатрофии, атрофические и гипертрофические рубцы и т. д.
Основная причина заболевания — протекание акне с осложнениями.
Акне (угри) является одним из наиболее распространённых заболеваний, частота встречаемости которого достигает 85%. В 15-30% наблюдений оно протекает в тяжёлой форме, что требует обязательного лечения. В дальнейшем у 2-7% пациентов акне разрешается образованием рубцов постакне. [1] Важно понимать, что эти рубцы формируется там, где длительно был выраженный воспалительный процесс.
К факторам, способствующим трансформации акне в постакне, относятся:
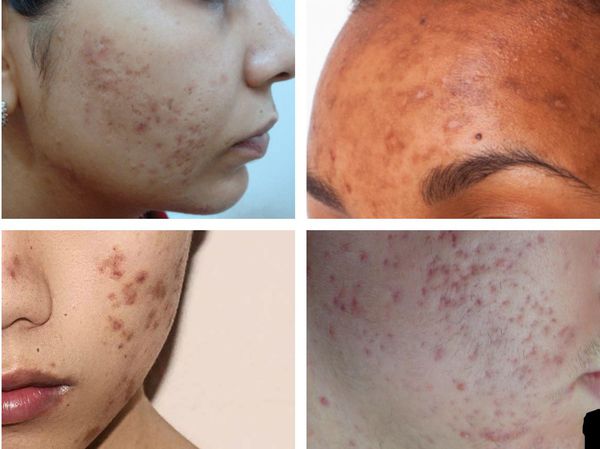
Сегодня внешность играет важную роль в обществе: красота и привлекательность позволяют добиться значительно большего успеха как в карьере, так и в личной жизни. В связи с этим рубцы постакне, которые порой уродуют внешний вид, беспокоят людей не меньше, чем активные проявления акне. Они сложно поддаются корректировке, значительно снижая качество жизни, и требуют дорогостоящего продолжительного лечения. [4] [5]
W. Bodermer проводил исследование, которое выявило, что у 40% пациентов с постакне был снижен социальный статус, причём 64% из них являлись неработающими женщинами. [6] Такой большой процент людей, страдающих от акне, подтверждает, как важно уметь грамотно лечить акне и не допускать развития постакне в будущем.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы постакне
По данным литературы, у 40% пациентов с вульгарными угрями отмечаются клинические симптомы постакне. [7]
Наиболее частыми проявлениями постакне являются:
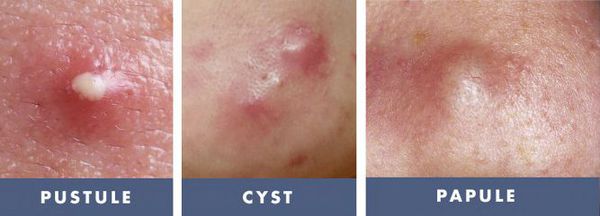
Гиперпигментация может возникать в результате воспаления папуло-пустулёзных элементов акне. Как правило, она существует довольно длительно. К факторам, провоцирующим развитие данного симптома, можно отнести активную солнечную инсоляцию (облучение) и механическое воздействие — выдавливание или расцарапывание отдельных элементов акне.
Пигментация характерна для людей со смуглой кожей (III-VI фототипы) и так называемых поздних акне (acne tarda), которые развиваются у женщин после 35 лет на фоне эндокринных нарушений.
При лёгкой форме течения акне папуло-пустулёзные угри обычно разрешаются без образования рубца. Но если из-за воспаления повреждается поверхностная часть дермы, то возникают атрофические глубокие следы повреждения кожи, которые негативно сказываются на внешнем облике человека.
Ещё 40 лет назад британскими учёными было проведено исследование, в котором приняли участие 2133 добровольца в возрасте от 18 до 70 лет. Это исследование показало, что у 1% испытуемых имелись рубцы постакне, 14% из этих пациентов считали, что возникшие шрамы обезобразили их внешность. [8]
Рубцы, формирующиеся после избавления от застойных (флегмонозных и конглобатных) акне, могут быть атрофическими, келоидными, а также смешанными с неровными краями. Атрофические рубцы довольно часто бывают депигментированными.
В более широком смысле к понятию "постакне" можно отнести вторичные изменения кожи, такие как атеромы и милиумы.
Милиумы — это роговые кисты верхнего слоя кожи. В народе их ещё называют просянкой, так как внешне они представляют собой множественные шарообразные плотные узелки белого цвета величиной с булавочную головку.
Милумы могут быть как первичными, так и вторичными. Первичные милиумы локализуются на коже век или вокруг глаз (реже — на теле). Они являются врождёнными пороками развития эпидермиса, а также могут возникать в период полового созревания. Вторичные милиумы развиваются при акне, хроническом простом дерматите и некоторых буллёзных дерматозах, после дермабразии и глубокого пилинга (механической чистки лица от омертвевших клеток поверхности кожи).
Милиумы постакне локализуются в основном на лице, а также в других себорейных зонах, таких как верхняя часть спины и плеч.
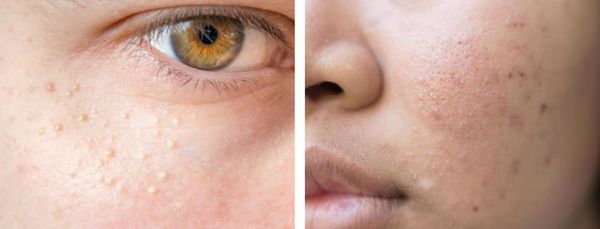
Атеромы представляют собой кисты сальной железы с полостью, заполненной экссудатом. Как правило, они появляются на лице и представляют собой безболезненные невоспалительные узелки или плотные узлы. Часто в центре кисты обнаруживаются комедоны, при удалении которых образуется отверстие. Если начать сдавливать такую кисту, то из отверстия выделится пастообразная белесовато-желтоватая масса с характерным неприятным запахом.
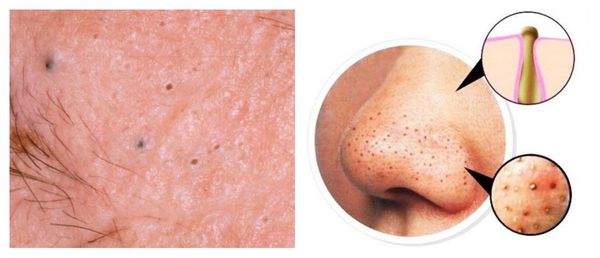
Патогенез постакне
Патогенез возникновения симптомов постакне зависит от глубины повреждения: гиперпигментация появляется в результате травматизации кожи на уровне эпидермиса, а рубцы — вследствие травмирования дермы (толстого слоя кожи, находящегося под эпидермисом). [9]
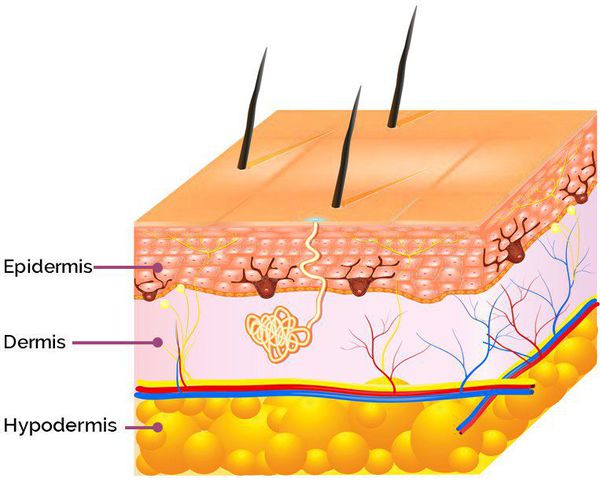
Сам процесс формирования проявлений постакне проходит в три этапа:

Также на формирование рубцов постакне огромное влияние оказывает пропионибактерии акне. Пептидогликан — опорный фермент клеточной стенки данной бактерии — усиливает распад экстрацеллюлярного матрикса путём генной экспрессии синтеза pro MMP-2. [10] [11] [12]
Классификация и стадии развития постакне
В зависимости от того, как проходит заживление элемента акне, все рубцы постакне делятся на четыре типа:
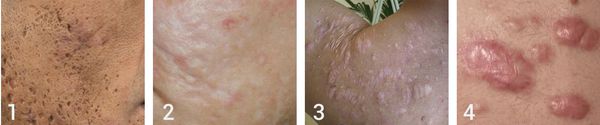
Атрофические рубцы встречаются у 90% пациентов с постакне. [14] Именно такие рубцы чаще всего устраняют врачи-косметологи.
Классификацию атрофических рубцов ввёл Jacob C.I. ещё 18 лет назад. [15] Она крайне важна, так как помогает определить варианты наиболее эффективного лечения проявлений постакне.
Так, в зависимости от формы все атрофические рубцы делятся на три типа:
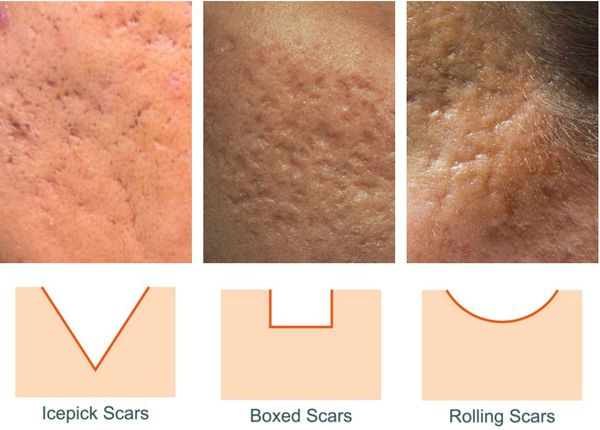
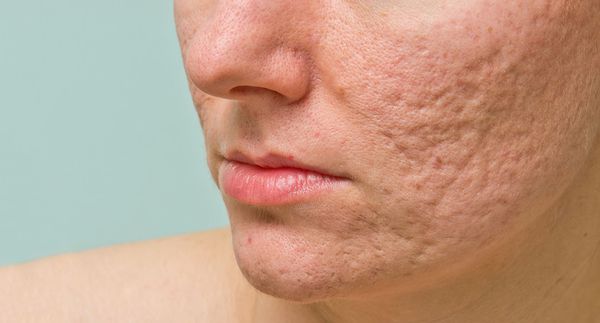
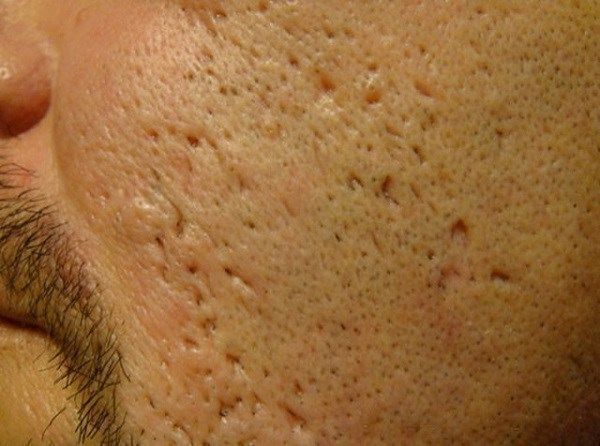
Сколотые рубцы глубокие, они имеют форму воронки и похожи по своему строению на английскую букву "V". От этих рубцов труднее всего избавиться, поскольку они представляют собой эпителиальные тяжи, которые углубляются до уровня гиподермы. Эффект лечения сколотых рубцов будет минимальным.
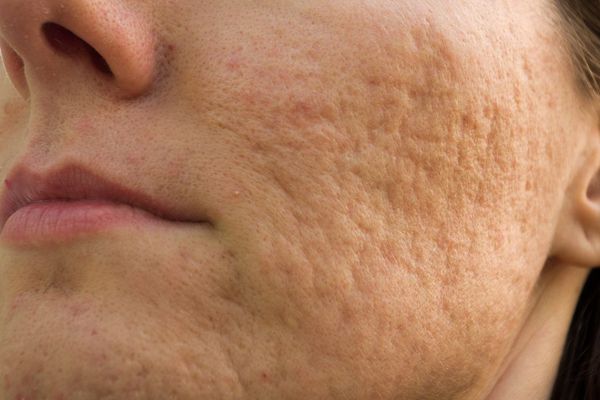
Округлые рубцы имеют диаметр 4-5 мм и формируются в связи с нестандартным прикреплением фиброзной ткани между дермой и гиподермой. Такие рубцы по своему строению напоминают желоб. Глубина их залегания обычно достигает 3 мм. Они в большей степени поддаются коррекции, но в любом случае их также нелегко лечить.
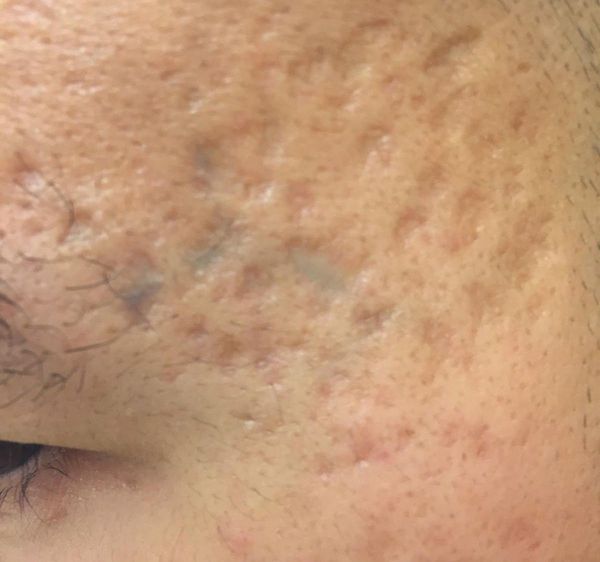
Квадратные рубцы обладают вертикальными стенками, которые не сужаются книзу. Они могут располагаться на разной глубине, но, как правило, устранить их гораздо проще, чем сколотые и округлые рубцы.
Осложнения постакне
Осложнения постакне, как правило, появляются тогда, когда человек стремится избавиться от застойных пятен и уже возникших рубцов с помощью травматизации и других видов воздействия на кожу.
К ранним осложнениям относятся:
К поздним осложнениям относятся:
Выраженный отёк — это следствие общей воспалительной реакции в коже. Он возникает в ответ на повреждение и является защитно-приспособительным процессом, в ходе которого организм восстанавливает нормальные физиологические реакции кожи.
Вторичное инфицирование может произойти при присоединении к процессу воспаления патогенной или условно-патогенной микрофлоры (чаще всего стафилококков, реже — представителей грамотрицательных бактерий и крайне редко — анаэробной флоры). В результате такое инфицирование приводит к вторичному появлению пустул и импетиго (пузырьково-гнойных высыпаний).
Факторы, предрасполагающие к пустулизации и импетигинизации:
Рожистое воспаление — наиболее тяжёлая форма вторичного инфицирования. Очаг инфекции обычно формируется уже на фоне сенсибилизации (приобретения чувствительности) организма к В-гемолитическому стрептококку. Размножение возбудителя происходит в лимфатических капиллярах сосочного и сетчатого слоёв дермы.
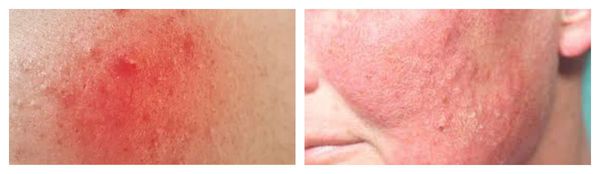
Для рожи характерно серозное или серозно-геморрагическое воспаление с признаками общей интоксикации организма. Она, в свою очередь, также может осложниться флегмоной (флегмонозная рожа) и некрозом.
По течению рожистое воспаление бывает:
Обострение герпетической инфекции — частое осложнение, которое возникает после чрезмерно агрессивных методов воздействия на кожу с постакне. Особенно это необходимо это иметь в виду пациентам с часто рецидивирующим герпесом в анамнезе: им необходимо пройти обязательную противовирусную профилактическую терапию перед лечением постакне.
Крайне редким, но тяжёлым осложнением при присоединении герпесвирусов является герпетическая экзема — острый оспенновидный пустулёз Юлиусберга. При отсутствии адекватного лечения возможен даже летальный исход. [16] Для этого заболевания характерны:
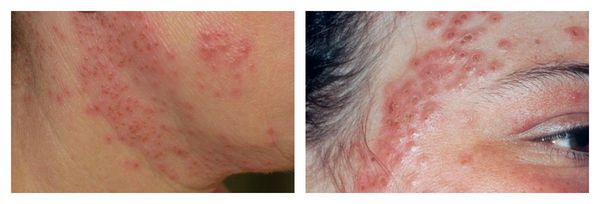
Аллергический дерматит может возникать при воздействии на кожу в основном различных химических веществ (пилинги), которые вызывают реакцию гиперчувствительности замедленного (IV) типа. Аллерген обладает способностью проникать через неизменённую кожу, обычно является низкомолекулярным, а не плотным соединением.
Стойкая эритема (покраснение) может быть следствием лазерной шлифовки СО2 или эрбиевым лазером. Она сохраняется на коже в течение 3-4 месяцев. Гистологически покраснения возникают как воспалительная реакция или являются проявлением незрелости нового эпителия. Некоторые неудобства пациентам также может причинить демаркационная линия (линия между обработанной лазером кожей и здоровой тканью), однако не стоит из-за беспокоиться, так как это со временем пройдёт.
Посттравматическая гиперпигментация может наблюдаться у пациентов с тёмной кожей, поэтому выбор метода лечения эстетических нарушений кожи всегда начинается с определения её фототипа. [17]
Читайте также:

