Чем атерома отличается от гиперплазии сальных желез
Обновлено: 04.05.2024
Липома и атерома кожи - две распространенные разновидности доброкачественных новообразований. Они требуют исключительно внимательного к себе отношения, поскольку в ряде случаев (правда, к счастью, нечасто) могут перерождаться в злокачественные опухоли. Появление атеромы может не вызвать подозрений — поначалу она обычно не доставляет больших неудобств. Однако даже в том случае, если новообразование не болезненно, все-таки стоит показаться врачу. Часто жировик (липома) на шее или коже головы постепенно увеличивается в размерах, в этом случае посетить врача нужно срочно — новообразование нужно будет исследовать, чтобы определить, нет ли опасности развития рака.
Липома и атерома часто внешне похожи, и пациенты нередко не отличают их друг от друга, определяя под общим названием «жировик». Попробуем разобраться, в чем же разница между липомой и атеромой, а также, как поступить, если у вас выявлено одно из этих образований.
Липома
Это – доброкачественное образование, состоящее из жировой ткани. По сути – это локальное скопление жировой ткани под кожей. Липома относится к доброкачественным опухолям, хотя в редких случаях под ее маской может развиваться липосаркома– образование злокачественное.
Липомы проявляют себя в виде мягкоэластических подкожных образований, подвижных, безболезненных, могут медленно увеличиваться в размерах. Кожа над липомами не изменена и легко смещается над ними. Мелкие липомы вообще не видны их можно обнаружить только при пальпации. Более крупные липомы выделяются как «бугры» округлой или овальной формы. Размеры липом очень вариабельны – от 1-2 см до 20 см и более. Липомы никогда не воспаляются и не нагнаиваются.
Атерома
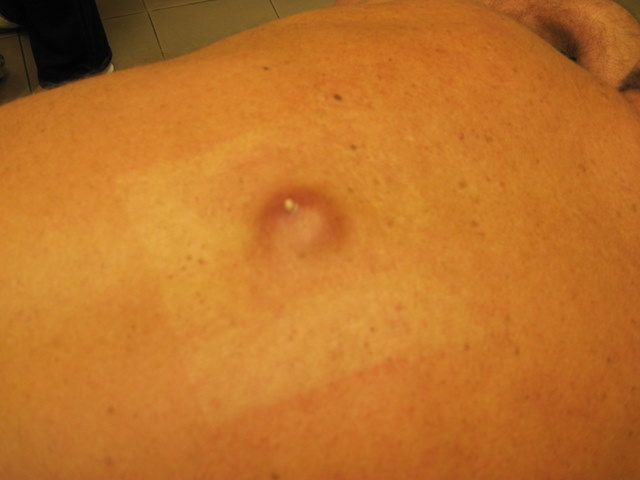
Происхождение атеромы принципиально иное, чем липомы. Атерома развивается из сальных желез кожи. По разным причинам проток железы забивается, секрет скапливается в железе, которая начинает постепенно увеличиваться в размерах. Атерома определяется в виде небольшого (от 0,5 до 2 – 3 см) образования, которое всегда несколько возвышается над кожей и всегда спаяно с ней (т.е. кожа над атеромой не смещается), может медленно расти. Атерома всегда имеет капсулу, содержит атероматозные массы, напоминающие измельченное сало.
Т.к. атерома соединена с внешней средой протоком, всегда есть угроза, что через проток она инфицируется, и произойдет нагноение. В этой ситуации в области ранее «спокойной» атеромы появляются умеренные боли, образование быстро (за несколько дней) увеличивается в размерах, вокруг него появляется покраснение, может повышаться температура тела. Нагноение атеромы требует срочной операции.
Симптомы
Определить проблему в обоих случаях обычно не составляет сложности.
- подвижная и безболезненная, размеры могут быть от нескольких миллиметров до 10-15 см;
- на ощупь — тестообразная или плотная;
- не спаяна с кожей – кожа легко смещается над образованием;
- никогда не воспаляется – т.е. над липомой не отмечается покраснения кожи, припухлости.
Чаще всего липомы располагаются на конечностях, голове и туловище, практически никогда не бывают на лице.
Симптомы атеромы
Образование в виде бугорка, безболезненно, подвижно, спаяно с кожей, часто можно разглядеть отверстие выводного протока железы. Чаще всего «шишка» располагается на участках тела, где есть волосяной покров: на лице, коже головы, в области половых органов, на ногах, на спине, встречается на лице. В случае появления нагноившейся атеромы образование увеличивается в размерах за несколько дней, кожа на пострадавшем участке может покраснеть и стать болезненной, может также подняться температура.
Лечение
Теперь, когда мы разобрались в отличии липомы от атеромы, перейдем к следующему вопросу: а нужно ли вообще удалять липому или удалять атерому? Начнем с того, что консервативное лечение липомы, равно как и лечение атеромы абсолютно бесперспективно. Более того, агрессивное воздействие на эти образования различными «народными» средствами может вызвать нагноение атеромы, а также малигнизацию (озлокачествление) липомы.
Тактические подходы к лечению липомы следующие: если липома небольшая (2-3 см), не растет и не причиняет каких-либо неудобств (не трется об одежду, не является косметическим дефектом и т.п.), то ее можно не удалять. В случае же роста (а особенно быстрого), лучше пойти на операцию. Если липома растет, то удалять ее рано или поздно все равно придется, но лучше сделать это пока она маленькая, чтобы избежать больших разрезов и травматичности вмешательства. Любая удаленная липома должна быть направлена на гистологическое (под микроскопом) исследование.
Подводя итоги всему вышесказанному можно сказать
- Липома и атерома – доброкачественные образования разной природы – липома просто состоит из измененной жировой ткани, а атерома – из сальной железы с капсулой, заполненной секретом – салоподобными атероматозными массами.
- Консервативное, в т.ч. народными средствами лечение липомы, равно как и лечение атеромы абсолютно неэффективно, а зачастую и вредно.
- Небольшую (2-3 см) липому можно не оперировать, а наблюдать. В случае роста, а также при каком-либо дискомфорте показана операция по удалению липомы.
- Удаление атеромы всегда желательно, т.к. им свойственно увеличиваться в размерах и нагнаиваться.
- Если вы обнаружили у себя подкожное образование, нужно обратиться к врачу, т.к. под маской липомы или атеромы могут развиваться другие образования – дерматосаркомы, липосаркомы, гигромы, лимфаденит и др.
Доктор Ельшанский И. В. много лет занимается диагностикой и хирургическим лечением доброкачественных образований кожи и подкожной клетчатки.
Гиперплазия сальных желез. Диагностика и лечение
а) Пример из истории болезни. 65-летний мужчина обратился к врачу по поводу образования перламутрового цвета с несколькими телеангиэктазиями, появившегося у него на лице один год назад. Кольцевидная форма высыпания и наличие гиперплазии сальных желез на других участках лица указывали па то, что данное образование также является очагом гиперплазии сальных желез. Чтобы исключить базальноклеточную карциному и успокоить пациента, была выполнена тангенциальная биопсия с удалением образования. Пациент с облегчением узнал результат гистологического исследования, который подтвердил диагноз гиперплазии сальных желез. Кроме того, пациент остался доволен косметическими результатами биопсии.
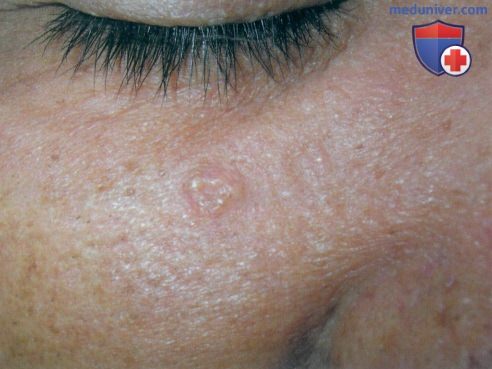
Крупный одиночный очаг гиперплазии сальных желез, удаленный методом тангенциальной биопсии, выполненной для исключения базальноклеточной карциномы. Форму очага можно сравнить с пончиком
б) Распространенность (эпидемиология):
• Гиперплазия сальных желез - распространенное доброкачественное состояние.
• Наблюдается примерно у 1% здорового населения.
• Среди пациентов, получающих иммуносупрессивную терапию циклоспорином, распространенность гиперплазии сальных желез составляет 10-16%.
• Сообщалось о семейных случаях заболевания, при которых обширная гиперплазия сальных желез возникает в период полового созревания и прогрессирует с возрастом.
в) Этиология (причины), патогенез (патология):
• Сальные железы являются компонентом сально волосяного аппарата и располагаются в коже по всей поверхности тела, за исключением ладоней и подошв. Больше всего сальных желез находится на лице, груди, спине и плечах.
• Сальные железы состоят из ацинусов, примыкающих к общему выводному протоку. В некоторых зонах эти протоки открываются непосредственно на поверхность эпителия, в том числе на губах и слизистой оболочке щек (пятна Фордайса), головке полового члена или клиторе (железы Тисона), ареоле (железы Монтгомери) и веках (мейбомиевые железы).
• Сальные железы чрезвычайно чувствительны к ан-дрогенам (возрастает их количество и интенсивность метаболизма) и, наряду с потовыми железами, обеспечивают основные процессы метаболизма андроге-нов в коже. В период полового созревания активность сальных желез постоянно возрастает и достигает максимума к третьему десятилетию жизни.
• Основные клетки сальной железы - себоциты - накапливают липидный материал по мере того, как мигрируют из базального слоя железы в центральный проток, где липидное содержимое выделяется ими в виде кожного сала. У молодых людей себоциты обновляются примерно каждый месяц.
• С возрастом процесс метаболизма себоцитов замедляется, что приводит к скоплению недоразвитых себоцитов в сальной железе и формированию доброкачественного очагового поражения по типу гамартомы, которое и называется гиперплазией сальных желез.
• Сведений о потенциале злокачественной трансформации при гиперплазии сальных желез не получено.
Гиперплазия сальных желез Множественные очаги гиперплазии сальных желез на щеках и подбородке. Одновременное возникновение множества очагов помогает отличить их от базальноклеточной карциномы Крупный очаг гиперплазии сальных желез неправильной формы и телеангиэктазии на лбу пациента Базальноклеточная карцинома на лбу, которую можно принять за гиперплазию сальных желез
• Очаговые образования появляются в виде небольших мягких желтоватых папул, размер которых варьирует от 2 до 9 мм.
• Поверхность высыпаний может быть гладкой или слегка веррукозной.
• Очаги бывают единичными и множественными.
• С возрастом количество очагов увеличивается.
• После расчесов, бритья или других травм очаговые образования могут покраснеть, воспалиться и кровоточить.
• Из углубления в центре очага (в форме кольца) иногда выдавливается небольшое количество кожного сала.
д) Типичная локализация на теле. Чаще всего очаги гиперплазии сальных желез локализуются на лице, особенно в области носа, щек и лба. Очаги могут также встречаться на груди, ареолах, во рту и на вульве.
е) Анализы при заболевании. Дифференцировать узловатую базальноклеточную карциному и гиперплазию сальных желез помогает дерматоскопия. Для гиперплазии сальных желез характерен правильный сосудистый рисунок со скудным ветвлением сосудов, направленных к центру очага.
Если не подозревается базальноклеточная карцинома, биопсия обычно не выполняется.
Гиперплазия сальных желез Та же базальноклеточная карцинома крупным планом. Обратите внимание на неравномерно расположенные телеангиэктазии и отсутствие кольцевидной формы очага Сирингомы и милии на нижнем веке у 23-летнего мужчины. Обратите внимание на белые круглые эпидермальные кисты (милии) и крупные сирингомы цвета кожи Единичный крупный выступающий очаг гиперплазии сальных желез на носу у 51-летнего пациента с розацеа. Тангенциальная биопсия позволила исключить базальноклеточную карциному и подтвердить гиперплазию сальных желез. Достигнут превосходный косметический результат
ж) Дифференциальная диагностика гиперплазии сальных желез:
• При узловатой базальноклеточной карциноме очаги имеют вид воскообразных папул с вдавлением в центре, которые могут изъязвляться и, чаще всего, расположены на голове, шее и верхней части спины. Очаги могут иметь перламутровую поверхность с телеангиэктазиями и слегка кровоточить.
• Фиброзная папула на лице доброкачественная плотная куполообразная папула цвета кожи размером 1-5 мм, обычно с лоснящейся поверхностью. Большинство очагов расположено на носу, реже на щеках, подбородке, шее и еще реже - на губе или на лбу.
• Милии - распространенные доброкачественные кисты, заполненные кератином (гистологически идентичные эпидермоидным кистам), которые встречаются в любом возрасте и представляют собой поверхностные однородные очаги куполообразной формы от жемчужно-белого до желтоватого оттенка размером 1-2 мм, расположенные на лице.
• Очаги контагиозного моллюска представляют собой гладкие твердые папулы размером 2-6 мм с вдавлением в центре, которые могут располагаться группами или диссеминированно на коже и слизистых оболочках. Наблюдаются прозрачные, белые, телесные и даже желтоватые образования. Высыпания обычно разрешаются самостоятельно, но могут персистировать в течение нескольких лет.
• Сирингома является очагом доброкачественной неоплазии придатков кожи, образованным дифференцированными элементами протока сальных желез. Очаги в виде дермальных папул цвета кожи или желтоватого цвета с округлой или плоской поверхностью расположены группами на щеках и нижних веках.
• Ксантомы образованы скоплением липидов в коже или подкожной клетчатке, что клинически проявляется желтоватыми папулами, узелками или опухолевидными образованиями. Они обычно являются следствием гиперлипидемии и встречаются у пациентов старше 50 лет. Очаги представляют собой мягкие бархатистые плоские полигональные папулы желтого цвета, бессимптомные, обычно двусторонние и симметричные.
з) Лечение гиперплазии сальных желез:
При гиперплазии сальных желез лечение не требуется, но в некоторых случаях очаги удаляются по косметическим соображениям или если они подвергаются раздражению.
• К вариантам удаления относятся криовоздействие, электродесикация, местное химическое воздействие (например, дихлоруксусиой или трихлоруксусной кислотой), лечение лазером (аргоновым, лазером на углекислом газе или пульсирующим лазером па красках), фотодинамическая терапия (например, комбинация 5-аминолевулиновой кислоты и видимого света), тангенциальная или пункционная эксцизия. Тангенциальная эксцизия дает хороший косметический результат и позволяет установить однозначный диагноз в случае одиночного крупного очага гиперплазии сальных желез, обладающего признаками рака кожи. К осложнениям удаления относятся атрофичсскис рубцы или изменение пигментации.
• Для уменьшения размеров очагов применяется изотретиноин (10-40 мг в день в течение 2-6 недель), однако очаги часто рецидивируют в течение месяца после прекращения приема препарата. В случае обширной, обезображивающей пациента гиперплазии сальных желез показаны поддерживающие дозы (например, 10-40 мг через день или 0,05% гель изотретиноина).
и) Рекомендации пациентам с гиперплазией сальных желез. Пациента следует проинформировать о доброкачественном характере изменений, а также о возможности удаления очага при его раздражении или по косметическим соображениям. Изменения диеты и образа жизни не влияют на гиперплазию сальных желез, предупредить появ ление очагов специальными мылами или очищающими средствами не удается. Очаги гиперплазии сальных желез в злокачественную опухоль не трансформируются и не являются заразными.
к) Наблюдение пациента врачом. Если не проводится косметическое лечение, наблюдение не требуется.
Гиперплазия и аденома сальной железы века глаза: признаки, гистология, лечение, прогноз
Сальные железы зоны века включают в себя мейбомиевы железы хрящевой пластинки, железы Zeis ресниц, сальные железы слезного мясца и сальные железы бровей. В каждой из этих желез может развиваться гиперплазия, аденома или аденокарцинома (сальная карцинома) (1-10). Существует любопытная связь между опухолями сальных желез и синдромом Muir-Torre (Muir-Torre syndrome — MTS) (2-4,6-10).
а) Синдром Muir-Torre. Синдром Muir-Torre — аутосомно-доминантное заболевание, характеризующееся развитием аденомы или карциномы сальной железы, кератоакантом, злокачественных опухолей желудочно-кишечного трака и других опухолей внутренних органов. Количество аденом сальных желез при синдроме Muir-Torre варьирует от 1 до >100 (2-4,6-10).
У пациентов с деномой сальной железы кожи значительно выше риск развития злокачественных опухолей внутренних органов, особенно раков желудочно-кишечного тракта. Злокачественные опухоли внутренних органов могут проявляться клинически и до появления опухоли сальной железы, и значительно позже. Также могут развиваться множественные системные злокачественные процессы. Иммуногистохимические исследования указывают на нарушение экспрессии гена репарации ошибочно спаренных оснований MSH2, что может служить индикатором синдрома Muir-Torre и использоваться для скрининга при обследовании этих пациентов и членов их семей.
б) Клинические проявления. Гиперплазия сальной железы века часто встречается у пациентов среднего и более старшего возраста и, очевидно, не связано с синдромом Muir-Torre. Она развивается в виде одной или нескольких локальных желтовато-коричневых папул или диффузного утолщения века. Аденома сальной железы, которая может сопутствовать синдрому Muir-Torre, клинически проявляется аналогично, но она несколько крупнее и выглядит как желтый узелок с гладкой поверхностью.
в) Патологическая анатомия. Гиперплазия сальной железы состоит из четко отграниченных долек зрелой сальной железы, расположенных вокруг расширенного сального протока. В отличие от этого, аденома сальной железы состоит из двух типов клеток: зрелых себоцитов и низкодифференцированных базальных клеток. Дольки опухоли обычно не открываются отдельным протоком. В отдельных случаях гистопатологи-ческие картины гиперплазии и аденомы сальной железы могут накладываться друг на друга, что усложняет гистологическую классификацию. При синдроме Muir-Torre часто наблюдаются характерные разрастания опухолей сальных желез через базальную мембрану в эпидермис (1).
г) Лечение. Обычно наилучшей тактикой является полная резекция. У пациентов с множественными мелкими новообразованиями эффективно применяется фульгурация или каутеризация и трихлоруксусная кислота. Во время лечения каждый пациент с одной или более аденомой сальной железы кожи должен быть обследован на предмет злокачественных опухолей желудочно-кишечного тракта и других новообразований, сопутствующих синдрому Muir-Torre.
д) Список использованной литературы:
1. Rishi К, Font RI.. Sebaceous gland tumors of the eyelids and conjunctiva in the Muir-Torre syndrome: A clinicopathologic study of five cases and literature review. Ophthal Plast Reconstr Surg 2004;20:31-36.
2. Muir G, Yates-Bell AJ, Barlow KA. Multiple primary carcinomata of the colon duodenum and larynx associated with keratoacanthoma of the face. Br J Surg 1967;54:191-195.
3. Torre D. Multiple sebaceous tumors. Arch Dermatol 1968;98:549-551.
4. Rulon DB, Helwig EB. Cutaneous sebaceous neoplasms. Cancer 1974;22:82.
5. Bhattacharya AK, Nayak SR, Kirtane MV, et al. Sebaceous adenoma in the region of the medial canthus causing proptosis. J Postgrad Med 1995;41:87-88.
6. Tillawi I, Katz R, Pellettiere V. Solitary tumors of meibomian gland origin and Torre’s syndrome. Am J Ophthalmol 1987;104:179-182.
7. Jakobiec FA. Sebaceous adenoma of the eyelid and visceral malignancy. Am J Ophthalmol 1974;78:952-960.
8. Font RL, Rishi K. Sebaceous gland adenoma of the tarsal conjunctiva in a patient with Muir-Torre syndrome. Ophthalmology 2003; 110:1833-1836.
9. Singh AD, Mudhar HS, Bhola R, et al. Sebaceous adenoma of the eyelid in Muir-Torre syndrome. Arch Ophthalmol 2005;123:562-565.
10. Demirci H, Nelson C, Shields CL, et al. Eyelid sebaceous carcinoma associated with Muir-Torre syndrome in two cases. Ophthal Plast Reconstr Surg 2007;23:77-79.
Редактор: Искандер Милевски. Дата публикации: 5.5.2020
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Клиника, диагностика и лечение гиперплазии сальных желез лица
При гиперплазии сальных желез на коже, преимущественно на лице, появляются папулы желтого или телесного цвета. И хотя заболеваемость увеличивается с возрастом, возникать они могут на любом этапе жизни, в том числе и при рождении.
Выделяют сенильный, линейный, диффузный, семейный функциональный варианты, юкстаклавикулярный четкообразный вариант, а также гигантские образования по типу бляшек или чешуек, достигающие в размерах 5 см. Заболевание характеризуется увеличением количества зрелых сальных долек поверхностного слоя дермы, которые присоединяются к расширенной центральной поре.
Этиология гиперплазии сальных желез лица неизвестна. Заболеваемость возрастает у лиц, перенесших трансплантацию органов, а также у пациентов, принимающих циклоспорин. Гиперплазия сальных желез не связана ни с одним из типов кожи по Фицпатрику или солнечным эластозом; также она не считается частью синдрома Muir-Torre, редкого аутосомно-доминантного генодерматоза, который характеризуется появлением злокачественных и, реже, доброкачественных опухолей сальных желез, развитием кератоакантом, злокачественным поражением внутренних органов.
В большинстве случаев диагноз выставляется клинически. Особую настороженность следует проявлять при обследовании пациентов с поражением окологлазничной области, потому что именно здесь чаще всего локализуется редкая сальная карцинома.
При осмотре пораженных участков кожи с увеличением (при дерматоскопии или другими методами) обычно выявляется центральное белое или желтое отверстие с окружающими его линейными телеангиоэктазиями. Успешного излечения можно добиться посредством фотодинамической терапии, углекислотного, Nd: YAG или импульсного лазера на красителе, криовоздействием, применением бихлоруксусной кислоты, методом фульгурации, также эффективен пероральный прием изотретионина.
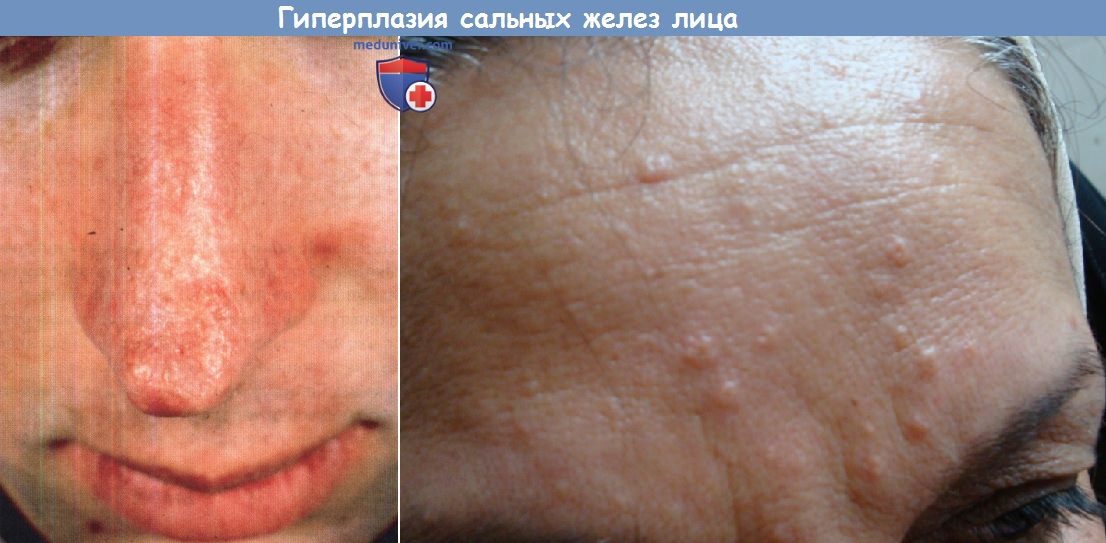
Гиперплазия сальных желез лица
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
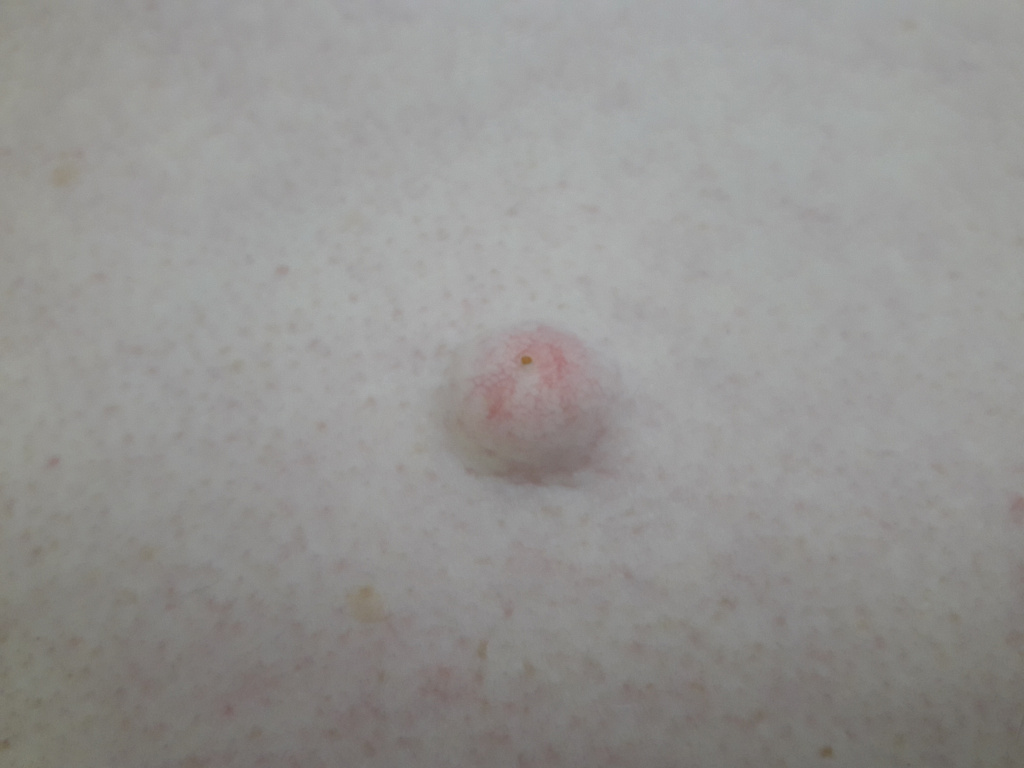
На всей поверхности тела имеются сальные железы. Это микроскопические кисты, которые расположены внутрикожно, имеют капсулу и выводной проток на поверхность. Основная их функция — естественное увлажнение кожных покровов. Под действием секрета, выделяемого сальными железами, кожа становится более мягкой, эластичной, менее сухой.
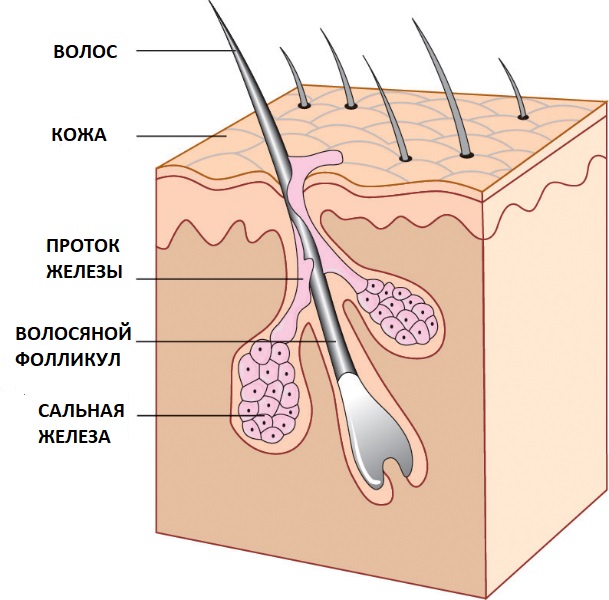
Атерома, жировик, киста сальной железы — в чем разница?
Все эти термины являются синонимами.
Жировик - немедицинское название, под ним пациенты подразумевают любые подкожные уплотнения, в т.ч. гигромы, липомы, гидраденомы. Термин «атерома» обозначает образование, развившееся именно из сальной железы (от греческого athera – кашица).
Почему появляется?
Под действием различных факторов проток может закупориваться. Продолжающаяся секреция ведёт к накоплению содержимого, постепенному увеличению железы в размерах. Она становится крупнее, иногда достигая размеров грецкого ореха и даже куриного яйца, стенки её уплотняются, формируется «шишка», которая становится хорошо заметной, плотной на ощупь. Содержимое её напоминает измельчённое сало.

Основные причины появления:
- травма (ушиб, потертости, мелкие ссадины)
- пренебрежение гигиеной
- врожденная узость протоков
- нарушение обмена секрета
Симптомы. Как диагностировать?
- Подкожное уплотнение от 0,5 до 5 см и более
- Спаяно с кожей
- Подвижное
- Имеется отверстие выводного протока (не всегда хорошо заметно)
- Консистенция от мягкоэластической до плотной
- Безболезненное (при отсутствии воспаления)
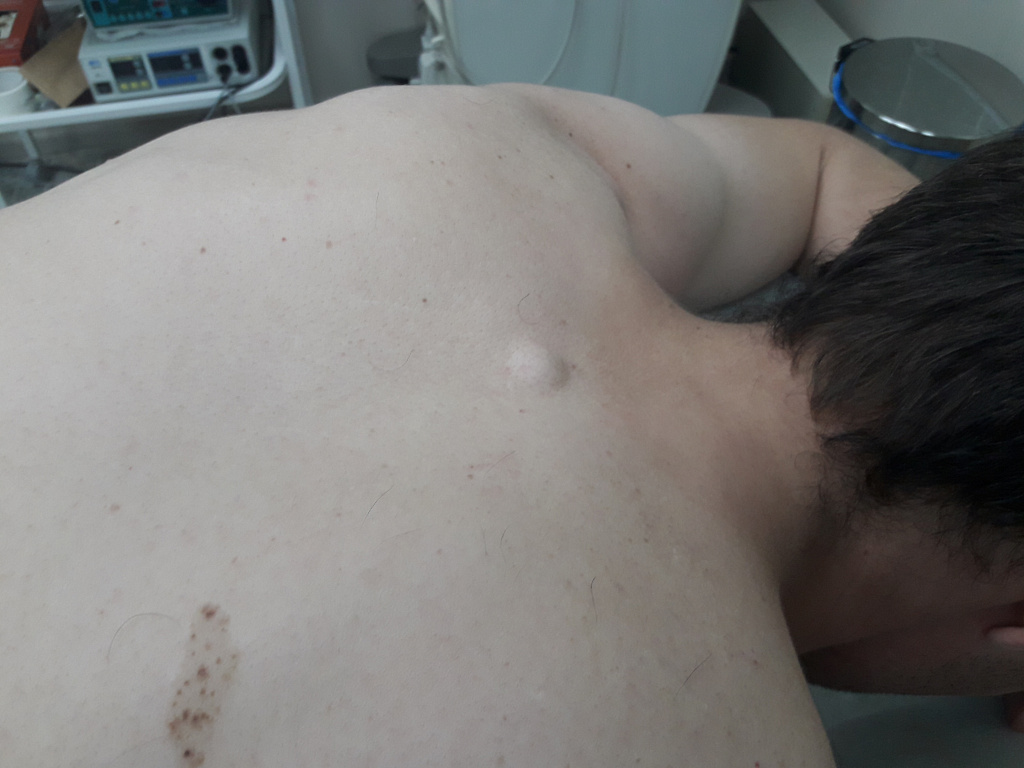
При отсутствии лечения киста может достигать значительных размеров.
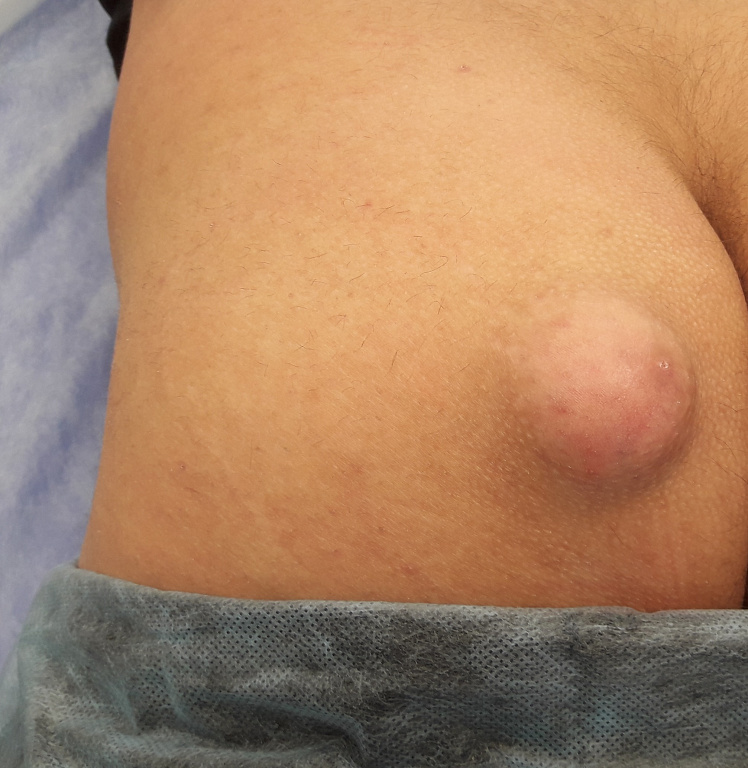
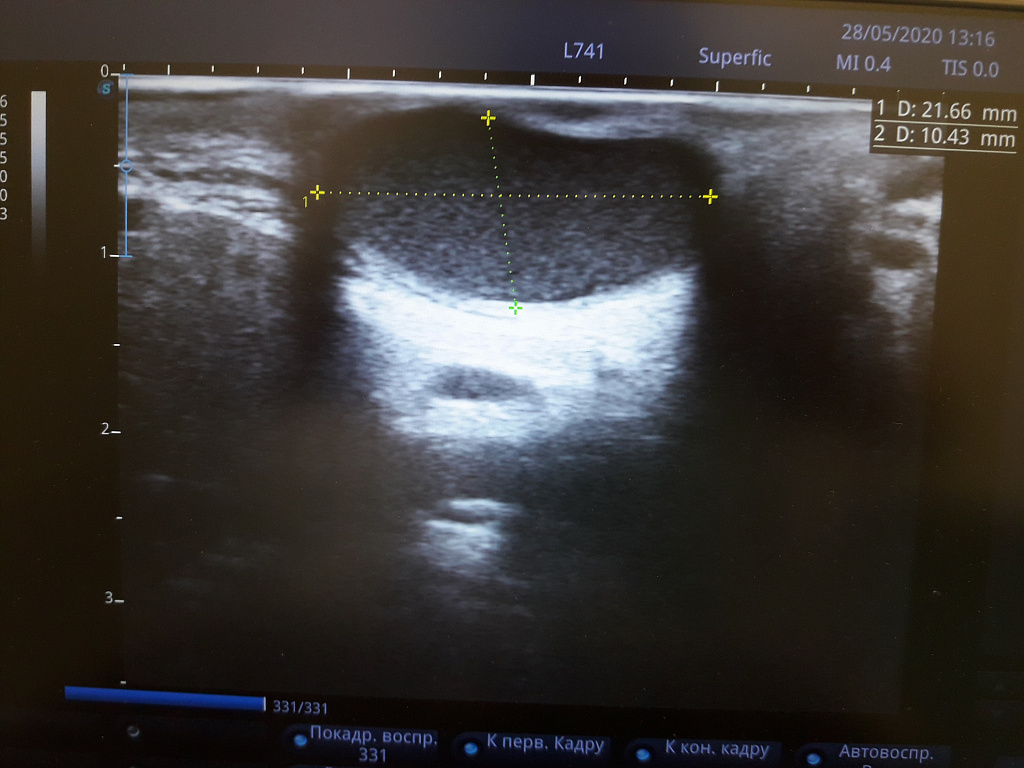
Чаще всего диагноз ставится на основании осмотра. При сомнениях делают УЗИ.
Какие могут быть осложнения?
Малигнизации (перерождения в злокачественную опухоль) не бывает практически никогда.

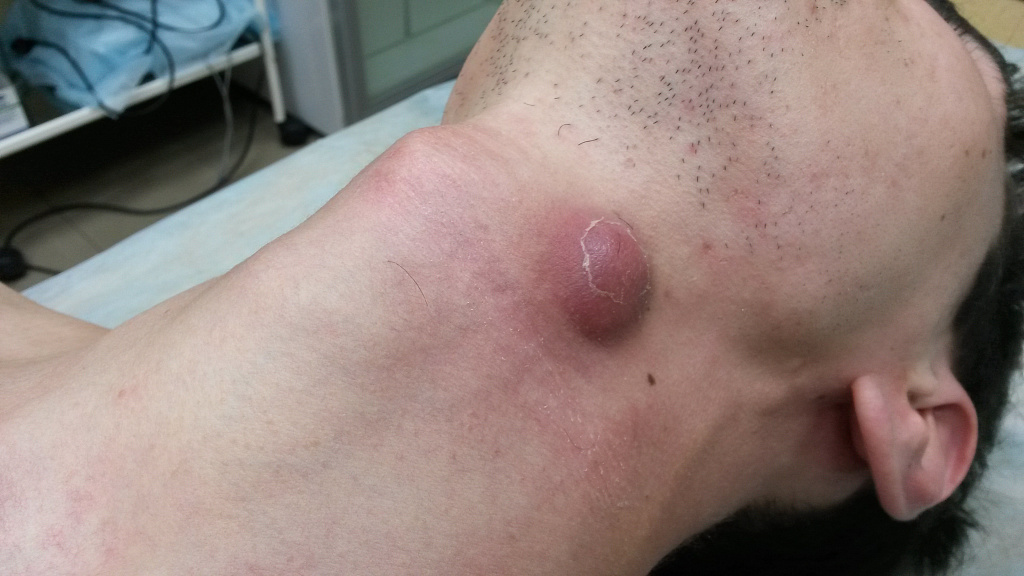
Может выделяться гной с неприятным запахом. При отсутствии лечения гной прорывается под кожу, и начинает формироваться абсцесс или флегмона. При этом воспалительные явления нарастают, происходит дальнейшее увеличение уплотнения, может повышаться температура тела, появиться общее недомогание.
Одна из частых локализация воспаления – мочка уха.
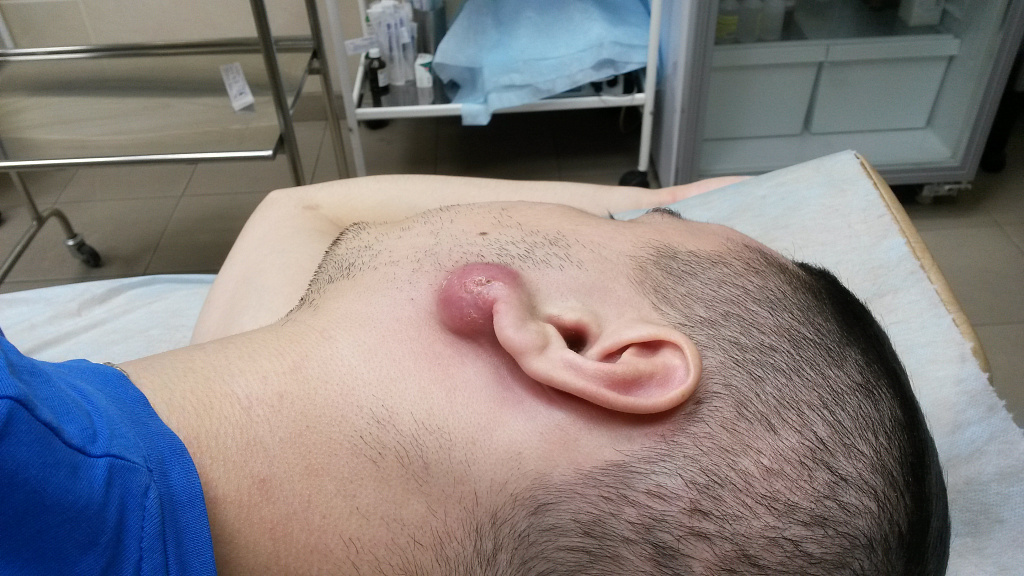
Показания к удалению
От атером рекомендуется избавляться, так как сами они практически никогда не проходят, постепенно растут, могут воспаляться и нагнаиваться.
Противопоказания
Наличие тяжёлых сопутствующих заболеваний в стадии декомпенсации.
Методы удаления
Для того, чтобы избежать рецидива, образование должно быть хирургически удалено полностью, вместе с капсулой и выводным протоком. Поэтому всегда происходит хирургическое иссечение с наложением швов. На фото ниже – удаленная киста вместе с фрагментом кожи, где она с ней спаяна.
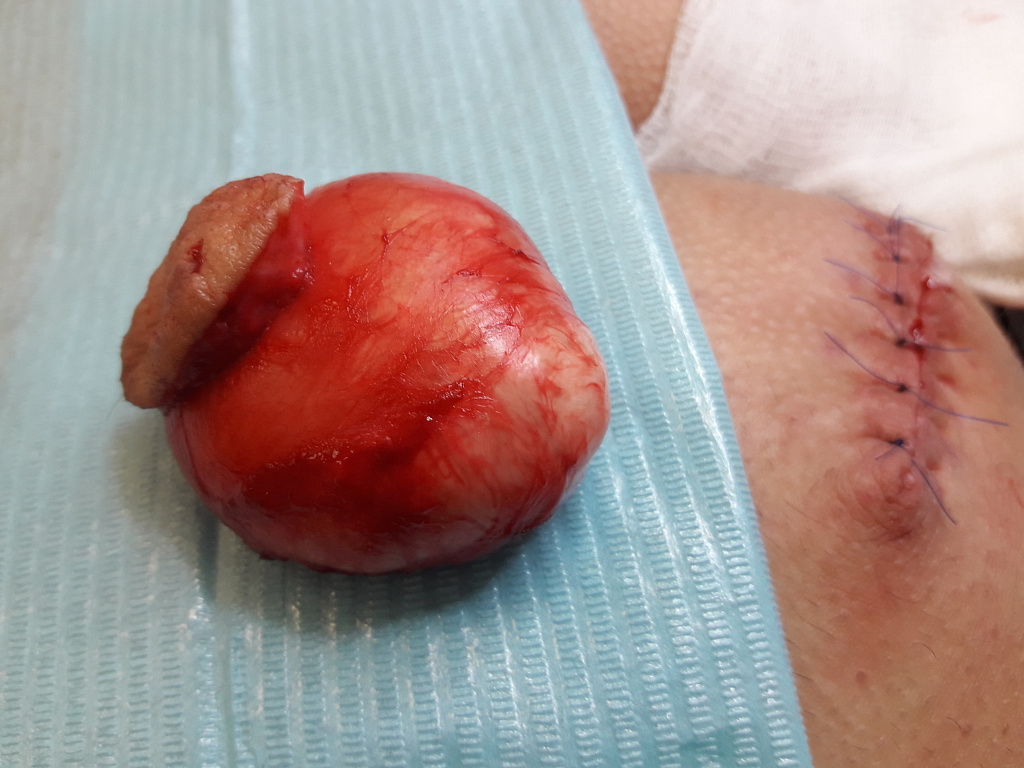
Применение радиоволны и лазера является вспомогательным, и нужно для коагуляции мелких сосудов и бескровного рассечения тканей. Косметический результат зависит не от использования радиоволнового или лазерного оборудования, а от величины разреза, шовного материала, техники наложения шва.
Хирургическое удаление атеромы в Москве
При отсутствии воспаления манипуляцию производят в плановом порядке. Это наиболее предпочтительно, т. к. экстракция выполняется из небольшого разреза, радикально, вместе с капсулой, с наложением швов, быстрым заживлением и хорошим косметическим результатом.
Техника плановой операции
Анестезия

Иссечение кожного лоскута, который сращен с кистой в месте выхода протока.
Если оставить устье, из него может вырасти новое образование — будет рецидив.

Выделение и радикальное иссечение капсулы.

Наложение швов.


При нагноении вмешательство показано в срочном порядке. При этом капсулу удается убрать не всегда, т. к. на фоне воспаления она плотно спаивается с окружающими тканями. Швы не гнойную рану накладывать нельзя, и она заживает сама, более долго, с формированием более заметного рубца.
Техника срочного оперативного пособия при нагноении
Анестезия

Вскрытие гнойника - иссечение кожного лоскута не производится, потому что при нагноении не получится наложить швы, и раневой дефект будет очень большим, с формированием грубого рубца при заживлении.

Опорожнение гнойника с возможным удалением фрагментов капсулы.


Санация гнойной полости антисептиками.

Дренирование полости марлевой турундой с мазью и наложение повязки.


Через месяц после заживления раны нужно сделать УЗИ. Если капсула осталась, её можно удалить в плановом порядке из небольшого разреза.
Послеоперационный период
Ведение послеоперационной раны после плановой и срочной операции отличается. Если наложены швы, их ежедневно обрабатывают раствором бетадина и меняют повязку. Такие перевязки пациенты могут делать самостоятельно.
Открытую рану после срочной операции при нагноении ежедневно санируют антисептиками, меняют дренаж (марлевую турунду или резиновый выпускник). Смену дренажа выполняет врач. Когда в этом отпадает необходимость, пациенты могут делать перевязки сами.
Где удалить? Куда обращаться в Москве?
Манипуляция выполняется врачом-хирургом, амбулаторно, госпитализация не требуется. В нашей клинике всё можно сделать в день обращения. Если необходимо УЗИ, его можно провести сразу же во время приёма.
Вмешательства выполняет доктор Ельшанский Игорь Витальевич, хирург с большим опытом работы.
Читайте также:

