Букки терапия при удалении бородавки
Обновлено: 27.04.2024
Чаще всего (до 70% всех случаев) пациенты сообщают о беспокоящих их бородавках, причем большинство пациентов — дети школьного возраста. Также бородавки обнаруживаются у 20% студентов. Подошвенные бородавки чаще встречаются у взрослых (34% случаев), в отличие от плоских бородавок, которые, опять же, чаще встречаются у детей (4% всех бородавок).
Опытный дерматолог без труда определит тип бородавки на консультации. Однако в редких случаях, особенно если бородавка травмирована, ее сложно диагностировать только при обследовании, и тогда врач может провести биопсию производного и гистологическое исследование.
Могут ли бородавки вызвать осложнения?
Бородавки обычно не вызывают осложнений, если они не растут, не становятся болезненными при ходьбе, а также вызывают психологический дискомфорт по эстетическим причинам. В редких случаях при травмах они могут распространяться на соседние участки.
Пациенты со значительным дефектом иммунной системы (например, иммунодефицитом различного происхождения) сохраняют теоретическую вероятность злокачественного образования простой бородавки, хотя в повседневной практике этого не происходит. В отличие от остроконечных кондилом, которые также могут быть вызваны онкогенными типами вируса папилломы человека (ВПЧ). Таким образом, чтобы избежать перечисленных выше осложнений, во всех случаях рекомендуется радикальное удаление бородавок.
Удаление бородавок
Хотя научная литература предполагает, что при хорошей иммунной системе бородавки могут исчезнуть сами по себе в течение нескольких лет, медицинская практика показывает обратное. Основная проблема с лечением бородавок заключается в том, что в настоящее время не существует метода или лекарства для удаления самого вируса, поэтому врач не может гарантировать 100% излечение. Все лечение направлено на удаление самой бородавки, но не предотвращает рецидив ВПЧ.
- Лазер;
- Криодеструкция жидким азотом;
- Лекарства;
- Удаление бородавок хирургическим путем.
В идеале удаление бородавки должен проводить опытный дерматолог, так как неправильно назначенное лечение может не только не помочь, но и ухудшить ситуацию. Бородавки лечат только радикальным удалением, которое, как уже говорилось, можно проводить хирургическим лазером, жидким азотом или специальными препаратами.
В нашем центре используются любые из вышеперечисленных методов удаления бородавок. В каждом случае метод лечения подбирается индивидуально.
Лазерное удаление бородавок
Процедура проводится под местной анестезией, после того, как врач ввел обезболивающие. В зависимости от размера производной удаление бородавок лазером занимает до 15 минут. После процедуры накладывается повязка и назначаются лекарства для смазывания раны по мере ее заживления.

Лазерное удаление бородавок
Главное преимущество лазерного удаления бородавок в том, что достаточно всего одной процедуры, чтобы беспокоящая вас бородавка исчезла навсегда. Кроме того, этот метод лечения является наиболее распространенным среди пациентов и имеет наилучшие отзывы, поскольку лазерные бородавки удаляются с:
Удаление бородавок азотом
Это альтернатива лазерному удалению бородавок. Метод тоже довольно популярен, но обычно требует нескольких процедур, они достаточно болезненный, и после криодеструкции жидким азотом образуется болезненный пузырь. Поэтому удаление кондилом жидким азотом рекомендуется только детям старшего возраста и взрослым.

Удаление бородавок азотом
Криодеструкцию повторяют каждые 2-3 недели до окончательного исчезновения кондилом. Обычно достаточно 6 сеансов обработки жидким азотом, но если бородавка все еще сохраняется, рассматриваются другие варианты лечения. Кроме того, разрушение жидким азотом не подходит в случаях, когда бородавкой поражается область пальцев, бедер.
Удаление бородавок с помощью лекарств
Разрушающие кислоты, например, салициловая кислота, трихлоруксусная кислота, мочевина и другие специальные лекарства — также средство для удаления бородавок. В любой аптеке представлен достаточно широкий выбор таких препаратов.
Салициловая кислота, мочевина смягчает верхний слой бородавки, кроме того, стимулирует местный иммунный ответ, а значит, и исчезновение бородавки. Но выбирая лечение бородавок медикаментами, нужно запастись терпением, ведь даже если применять средство в строгом соответствии с инструкцией, эффект становится заметен только через несколько месяцев.

Удаление бородавок с помощью лекарств
Кроме того, требуется постоянное применение препарата по особой схеме с соблюдением определенных правил ухода за кожей. Иногда это вызывает дискомфорт у пациента, а также у лекарства есть побочные эффекты, такие как раздражение кожи, покраснение и т. д.
Поэтому многие пациенты принимают более правильное решение — обратиться к дерматологу и удалить бородавки более быстрыми и безопасными способами.
Профилактика бородавок
Стоит отметить, что после удаления бородавки еще есть шанс заразиться, так как это болезнь вирусного происхождения. Поэтому при лечении бородавок не менее важна их профилактика. Так что же делать, чтобы предотвратить появление бородавок?
- Укреплять иммунную систему.
- Проводить соответствующее лечение других кожных заболеваний (например, экземы, гипергидроза и т. д.).
- Лечить сопутствующие внутренние заболевания (например, ВИЧ-инфекцию, диабет, заболевание почек).
- Надевать защитные перчатки при работе с мясом, птицей, рыбой.
- Не ходить босиком в бассейнах, саунах, спортивных клубах, применять дезинфицирующие средства.
Для защиты от остроконечных кондилом рекомендуется:
- Использовать защитные средства (презервативы) во время полового акта.
- Вакцинация против инфекции вируса папилломы человека (ВПЧ).
Лучи Букки – это пограничные ультрамягкие лучи, которые в спектре электромагнитных колебаний располагаются на границе с UV-лучами. Метод эффективно используется в косметологии, позволяя направленно воздействовать на верхние слои кожи и устранять дефекты. Институт пластической хирургии и косметологии в Москве предлагает эффективное лечение кожных проблем методом БУККИ-терапии.
Преимущества
- Суть метода БУККИ-терапии - использование рентгеновского излучения. Однако лучи имеют минимальную длину (в отличие от диагностических рентгенографических методов) и потому проникают только в верхние слои кожи, едва затрагивая соединительную ткань. Происходит стимуляция клеток кожи к регенерации. противовоспалительное, анальгезирующее и десенсибилизирующее действие, позволяя ликвидировать ряд воспалительных изменений, сопутствующих заболеваниям кожи. БУККИ-терапия является одним из наиболее эффективных методов лечения хронических дерматозов.
Показания
- Кожные заболевания, неэстетичные изменения тканей, рубцовая деформация, герпетические высыпания, вульгарная угревая сыпь, бородавки, нейродермит, кожный зуд, хейлит, доброкачественные сосудистые образования, гидраденит, себорея, а также хроническая экзема, ладонно-подошвенный псориаз. Дегенеративно-дистрофические заболевания костно-суставного аппарата: пяточные, локтевые бурситы, остеоартроз мелких суставов кистей и стоп.
Противопоказания
- Нарушения в работе кровеносной системы, заболевания почек.
Подготовка
* На усмотрение врача
Подготовка не требуется.
Процесс проведения
* На усмотрение врача
Из тонкой пластины свинца вырезается отверстие, соответствующее форме шрама. Пластину накладывают на лицо, выделяя участок с поражёнными тканями для защиты здорового кожного покрова от воздействия лучей. Затем проводится облучение зарубцевавшихся тканей. Для этого используют специальный аппарат, сила тока в котором достигает 10 mA на расстоянии 3-5 см.
Реабилитация
* На усмотрение врача
Как и при любой терапевтической процедуре, могут возникнуть покраснения кожных покровов и пигментация. Как правило, подобные проявления проходят самостоятельно. После терапии рекомендуется использовать средства, в составе которых есть пантенол. Эти препараты способствуют заживлению и восстановлению эпидермиса. Между курсами терапии должен быть интервал не менее 45 дней.
Избавиться от таких рубцов и шрамов можно разными способами, но один из самых эффективных – букки-терапия.
Для начала важно понять, каким может получиться рубец и отчего зависит его внешний вид. Формально все рубцы делятся на два вида - полученные в результате хирургического разреза и травмы. Хирургические разрезы как правило ушивают. И здесь важно, какую технику и шовный материал использовал доктор. При внутрикожном косметическом шве, рубец получается тонким и деликатным, при узловом, поперечном разрезу, на месте шва могут остаться белые полоски, которые специалисты называют «железнодорожным полотном». Если же рана получена в результате травмы и кожные края не совмещались, рубец чаще всего получается еще более широким и грубым.
Своим названием букки-терапия обязана американскому ученому немецкого происхождения Гренцу Букки, сумевшему получить «ультрамягкий» диапазон рентгеновского излучения.
Иногда даже качественно ушитый разрез и небольшая царапина заживают не так, как хотелось бы. Через несколько месяцев почти сформировавшийся шрам внезапно начинает утолщаться, расти вверх и в стороны, появляются неприятные ощущения – покалывание, зуд, и даже боль, которая может стать постоянной и усиливаться при малейшем прикосновении к рубцу. Так формируются гипертрофические или келоидные рубцы. Граница между ними условна: в основе обоих лежит обильное разрастание соединительной ткани в зоне рубца, чаще всего обусловленное генетически. Врачи чаще называют увеличивающийся рубец гипертрофическим, а растущий дальше, зудящий и болящий – келоидным. Не исключено, что это лишь стадии одного процесса.
Причина образования грубых рубцов окончательно не выяснена. Безусловно играет роль наследственность: если один из родителей страдал от келоидов, велик шанс что это передастся и вам. Есть материалы, свидетельствующие о том, что появление рубцов может зависеть от функции надпочечников
Кроме лечения грубых рубцов, букки-терапия применяется при:
-Акне, в том числе подростковых и лекарственных
-Хроническом кожном зуде.
А еще существуют участки тела, которые облюбовали келоиды, прежде всего это лицо, шея, грудь и спина. Увеличение рубца можно спровоцировать, так, гипертрофические рубцы часто формируется на груди у женщин после операций. Поскольку нормальному заживлению рубца в этом случае препятствует постоянное растягивание кожи молочными железами. Чтобы избежать проблем, нужно с первого дня после операции носить специальный фиксирующий бюстгальтер и предпринимать весь комплекс мер профилактики.
Как же избежать появления келоида?
Многое зависит от хирурга: хорошо сопоставленные края разреза заживают быстрее и шрам выглядит лучше, а косметический шов лучше любого другого. Не менее важен период заживления. Необходимо своевременно посещать перевязки и, если использовался нерассасывающийся шовный материал, вовремя снять швы. С 3-4 недели после операции или травмы можно начать использовать специальный крем, задача которого затормозить разрастание соединительной ткани. По данным ряда исследование, применение местных средств может замедлить, а в ряде случаев - остановить пролиферацию рубца. Если же признаки разрастания соединительной ткани в рубце все-таки появились, наиболее эффективным будет курс букки-терапии.
В основе этого метода лежит рентгеновское излучение, но настолько «мягкое», что по своим характеристиками оно находится на границе между рентгеновским и ультрафиолетовым. Отличительной его чертой является сверхкороткая длина луча, не проникающего глубже подкожной клетчатки. По данным клинических исследований, 88% от всего излучения действует поверхностно, и лишь 12% проникают в дерму. Для воздействия на кожные рубцы большего и не требуется. В разы меньшая лучевая нагрузка отличает букки-терапию от лучевой терапии онкологических заболеваний - метода родственного, но значительно более серьезного. Дерматологи уверяют, что никаких рисков, связанных с облучением, при правильном применении букки-терапии нет.
Основной механизм лечебного воздействия букки-лучей на гипертрофические и келоидные рубцы - фибринолитическая и цитостатическая активность. Первое означает разрушение лишней соединительной ткани, второе- торможение деления клеток, формирующих келоид. Однако, келоидные рубцы обладают высокой радиочувствительностью только в процессе своего созревания. Поэтому, застарелые, давно созревшие келоиды поддаются букки-терапии значительно хуже только формирующихся. Поэтому, если вы заметили, что ваш рубец проявляет признаки активности: краснеет, набухает, зудит и чешется, не откладывая посетите дерматолога, возможно, самое время начать букки-терапию.
К образованию келоидов склонны:
- Женщины и мужчины в возрасте от 10 до 35 лет
-Страдающие сахарным диабетом, туберкулезом, нарушением работы щитовидной железы.
-Люди с нарушением работы надпочечников и сниженным уровнем глюкокортикоидов в крови.
-Темноволосые, кареглазые, со смуглой кожей.
На ранней стадии формирования рубца зачастую бывает достаточно одного сеанса, чтобы рубец «замер» и больше не беспокоил. Одного сеанса достаточно и в случае, когда у пациента семейный келоидный анамнез или келоиды уже были раньше, а значит облучение раны нужно провести сразу же после снятия швов. Что и делают многие пластические хирурги. При застарелом келоиде, наиболее эффективный способ лечения - хирургическое удаление рубца с дальнейшим проведением одного или нескольких сеансов букки. Наиболее эффективными и безопасными считаются 4-5 сеансов с разницей в 1-1,5 месяца. Эффективность букки-терапии при свежих келоидных рубцах достигает 98%, а лучевая нагрузка одного сеанса не превышает 1,5% от рентгеновского исследования.
Журнал "Здоровье"№5 2017
Журнальный заголовок: "ПО АЗ-БУККИ УДАЛЕНИЯ ШРАМОВ "

На сегодняшний день существует несколько безопасных и эффективных методов удаления бородавок. Одним популярных современных методов является радионож. Суть метода заключается в аккуратном надрезании кожи радиоволнами, благодаря чему процедура проходит безболезненно.

Кроме того, при удалении бородавок радионожом риск проникновения инфекции сведен к нулю.
Виды радиоволновых ножей, подходящих для процедуры
Существуют разновидности радионожа и его форм. Форма волновода подбирается индивидуально, в зависимости от места расположения бородавок и их размеров. Существует несколько типов волноводов:
- Треугольный петлевой;
- Круглый петлевой;
- Шариковый электрод;
- Скальпель.
Подготовка
Самым важным в подготовке к проведению данной операции является определение вида новообразования, которое пациент желает удалить. Тщательно проведенная диагностика позволит отличить доброкачественное образование от злокачественного.
Кроме того, при подготовке необходимо оценить общее состояние кожи, исключить воспалительные процессы, вирусные заболевания, а также различные высыпания. Для женщин обязательным является исключение беременности.
Технология удаления бородавок
Перед процедурой пораженный участок кожи хорошо очищается, затем проводится местное обезболивание с помощью специального геля, спрея или инъекции. Далее врач делает надрез радиоволновым лучом, не прикасаясь инструментом к коже, благодаря чему бородавка срезается легко и безболезненно.
Радионож внешне выглядит как палочка с петелькой на конце. При использовании радионожа кровотечения не происходит, т.к. радиолуч прижигает сосуды. Кроме того, с его помощью уничтожаются все микробы и бактерии, находящиеся поблизости.
Длительность процедуры зависит от количества бородавок и их размера. Как правило, операция занимает не более 30 минут. После окончания процедуры врач обрабатывает ранку антисептическим средством и отпускает пациента домой.
В большинстве случаев удаление бородавок радионожом не оставляет шрамов и рубцов, за исключением случаев, когда удаляемая бородавка имеет слишком широкое основание. Благодаря использованию радионожа можно бесследно удалить бородавки даже на лице.
Преимущества радионожа
Использование радионожа для удаления бородавок имеет ряд преимуществ, благодаря которым этот метод выбирает все большее число пациентов:
Послеоперационный период
После проведения процедуры по удалению бородавок радионожом необходимо тщательно соблюдать предписания врача. Это позволит избежать появления шрама и поможет тканям быстрее восстановиться. На месте удаления образуется корочка, которая через 10-14 дней отпадает, а кожа под ней постепенно восстанавливается.
Первые несколько дней после удаления бородавки рекомендуется:
- Избегать намокания поврежденного участка, а также походов в баню, бассейн, принятия ванны;
- Избегать прямых солнечных лучей и загара в солярии;
- Проводить обработку ранки антисептиком;
- Принимать предписанные врачом противовирусные и иммуномодулирующие препараты;
- Ни в коем случае не отрывать корочку самостоятельно;
- Избегать использования косметических средств в области ранки.
Противопоказания
Удаление бородавок радионожом имеет свои противопоказания, к которым относятся:
- Период менструации;
- Беременность и грудное вскармливание;
- Обострение хронических заболеваний;
- Наличие злокачественных образований;
- Кожные заболевания вблизи от места расположения бородавки;
- Открытые ранки на коже на участке воздействия радионожа;
- Наличие электронных имплантатов.
Выводы
Удаление бородавок радионожом получило широкую популярность благодаря своей эффективности, безболезненности и безопасности. Однако перед тем как решиться на процедуру удаления, необходимо проконсультироваться с врачом и пройти тщательное обследование, чтобы избежать негативных последствий.

В последние три недели пациентка отмечает появление наростов в области малых половых губ. Выделений из половых органов не наблюдает.
Субъективная симптоматика отсутствует. Девушка сообщает, что испытывает дискомфорт во время полового акта.
Анамнез
Со слов пациентки, половую жизнь начала рано, с 16 лет, но постоянного полового партнёра не имеет. Средствами контрацепции пользуется не всегда, в основном использует из-за риска забеременеть.
В настоящее время пациентка работает на Уфимской птицефабрике укладчицей, ежегодно проходит медицинский осмотр. Половой анамнез не отягощён. Девушка перенесла детские инфекции: краснуху и ОРВИ. Туберкулёзом, гепатитом, сахарным диабетом не болела.
Обследование
При осмотре сознание пациентки ясное, положение активное. Кожные покровы физиологической окраски, видимые слизистые розовые. Придатки кожи (ногти и волосы) без патологии. Чесотки и педикулёза не наблюдается. Подкожно-жировая клетчатка развита слабо. Лимфатическая система: лимфатические узлы не пальпируются. Костно-мышечная система развита правильно, болезненность при пальпации отсутствует. Болевых ощущений при ходьбе пациентка не испытывает. Система органов дыхания без видимых отклонений: ЧДД (частота дыхательных движений) 16 в минуту. Дыхание свободное через нос. Сердечно-сосудистая система: АД (артериальное давление) 110/70 мм рт. ст., ЧСС (частота сердечных сокращений) 86 ударов в минуту. Пульс удовлетворительный, нормального ритма. Желудочно-кишечный тракт: живот нормальный, не напряжён, участвует в акте дыхания. Аппетит, со слов пациентки, не снижен. Стул и диурез (объём мочи, выделяемый за сутки) в норме. Запорами и диспепсией (нарушением пищеварения) не страдает.
Диагноз
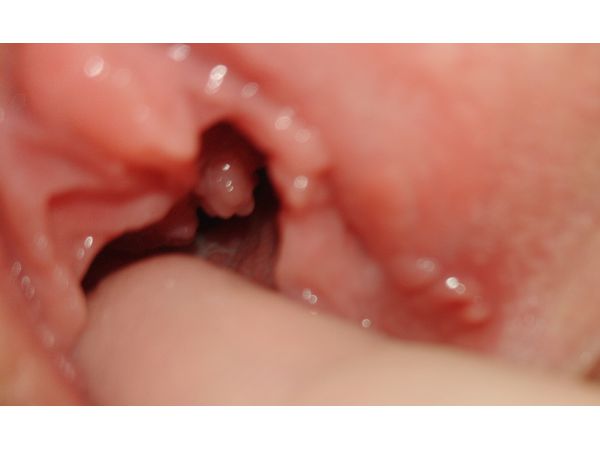
Лечение
Бородавки были удалены радиоволновым методом с помощью аппарата "Сургитрон". В дальнейшем была назначена противовирусная терапия: ⠀• подкожно "Аллокин-альфа" № 6 через день; ⠀• "Ацикловир" 0,4 по одной таблетке пять раз в сутки в течение семи дней. ⠀• витаминотерапия раствором внутримышечно 50 мг/мл через день № 10. ⠀• половой покой на время лечения.
После курса лечения у пациентки наблюдается клиническое выздоровление (отсутствие генитальных бородавок). (Прим. ред. Клиническое выздоровление не равно полному выздоровлению, так как вирус ВПЧ может исчезать и выявляться в анализах с течением времени.) Пациентке рекомендовано избегать случайных половых связей, также необходимо лечение потенциальных половых партнёров у врача венеролога.
Заключение
Положительный анализ ВПЧ говорит о присутствии вируса в организме человека. Активация возбудителя возможна при снижении иммунитета. Дальнейшие гистологические (контрольные) исследования позволят выявить патологические изменения в клетках. Онкогенные типы ВПЧ обладают риском раковых заболеваний, поэтому требуется незамедлительная терапия, направленная на исключение и локализацию возбудителя. Тактику ведения пациента определяет лечащий врач. В большинстве случает лечебные мероприятия включают противовирусную, иммуномодулирующую терапию и механическое удаление образований методом радиоволновой, химической или криогенной терапии. Клинический случай подтверждает обоснованность и действенность данной схемы лечения.
Читайте также:

