Будет шрам если пробил голову
Обновлено: 27.04.2024
Пластическая хирургия в области устранения послеоперационных шрамов. Как удалить рубец?
Современная медицина, как правило, стремиться вылечить то или иное заболевание как можно менее инвазивным путем, то есть при помощи использования различных лекарственных препаратов, физиотерапевтических процедур, реабилитационных мероприятий. Но в случае некоторых заболеваний эти меры становятся недостаточными или неэффективными, и приходиться прибегать к инвазивному разделу медицины - к хирургии. Одним из последствий практически любой хирургической операции становиться послеоперационный шрам, нередко приобретающий вид заметного рубца.
Основное различие послеоперационной раны от, например, простого пореза кожи, является глубина повреждения - как правило, разрезается не только кожа, но и более глубоко лежащие ткани, которые затем зашиваются. Это создает условия для накопления и разрастания в области повреждения соединительной ткани, которая затем уплотняется - так и формируется типичный рубец. Степень его проявления зависит от многих факторов - от масштаба повреждения, от характера и качества используемого шовного материала, степени реактивности организма. Поэтому заранее очень сложно предсказать, у какого конкретного человека может развиться выраженный послеоперационный рубец. Есть только косвенные статистические данные - например, у детей и людей молодого возраста чаще развиваются гипертрофические или как их еще называют, келоидные рубцы. Это связано с большой способностью к регенерации у тканей молодого организма и, как следствие, высокой реактивностью клеток соединительной ткани. В среднем, о выраженном послеоперационном рубце можно говорить примерно через год после операции - все это время происходит созревание рубца, и даже если он изначально был сильно выражен, то может к году значительно уменьшиться. Если послеоперационный рубец остается выраженным через год и более времени после операции, то можно уже планировать какую-либо коррекцию рубца.
Многие люди хотят избавиться от послеоперационных рубцов, особенно если они расположены на лице. Представительницы же прекрасного пола жаждут устранить их при любой локализации. В связи с тем, что данная проблема довольно распространена (более 60% инвазивных операций приводят к появлению рубцов разной степени проявления), то медицина довольно далеко шагнула в этой области, особенно пластическая хирургия. Выделяют по сути две основные группы методов, направленных на устранение послеоперационного рубца - истинно хирургические, являющиеся разновидностью той или иной пластической операции, и вспомогательные, включающие в себя механическую и лазерную шлифовки рубца, инъекции стероидов в кожу вокруг него, криодеструкцию и некоторые другие методы.
Стоит сразу оговориться, что ни один из современных методов не удалит послеоперационный рубец бесследно, он представляет собой очень глубокое образование. Однако сделать вместо безобразного выпирающего багрового рубца светлую, практически незаметную полоску на коже эти методики вполне способны.
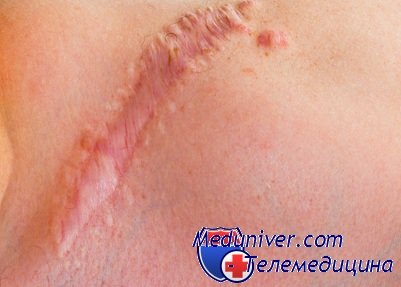
Хирургические методы используются для коррекции застарелых ("возрастом" более двух лет) и значительных по размеру послеоперационных рубцов. Одна из методик пластической хирургии по коррекции таких рубцов заключается в следующем: хирург удаляет верхнюю и кожную части рубца, после чего сшивает кожные лоскуты косметическим подкожным швом. Метод достаточно эффективен, сама операция производиться под местной анестезией, человек может после нее сразу пойти домой - шов накладывается из материала, который рассасывается в тканях, поэтому удалять его затем не надо. Именно такой способ чаще всего применяют при локализации рубца на лице. Единственным его недостатком является возможность рецидива, то есть повторного образования послеоперационного рубца на прежнем месте. Особенно часто это бывает после коррекции келоидных рубцов.
Другим методом пластической хирургии, который может уменьшить степень проявления рубца, является его полное удаление с последующей пластикой. Особенно часто данный метод выбирают для коррекции значительных послеоперационных рубцов после операций на органах груди и живота. Суть его заключается в глубоком иссечении тканей рубца с последующим сшиванием кожных лоскутов. Результат не столь хороший, как при предыдущей операции, однако он позволяет удалить значительные по протяженности шрамы, погруженные в рыхлую соединительную ткань.
При значительных по ширине послеоперационных рубцах применяют следующий метод - сначала в течении некоторого времени (которое зависит от размеров шрама) растягивают кожу по краям от рубца, затем образовавшимися участками здоровой кожи делают пластику, прикрывая рубец сверху. Метод достаточно эффективен, но затрачивает довольно много времени.
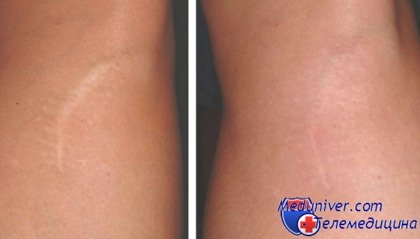
Нехирургические методы, призванные уменьшить степень проявления послеоперационного рубца, традиционно относят, с одной стороны, к пластической хирургии, с другой - к косметологии. Они наиболее эффективны в поздние периоды формирования рубца (9 месяцев - 2 года), так в значительной степени влияют именно на процессы роста соединительной ткани. Механическая шлифовка рубца разрешена через полтора года после образования рубца - до этого времени его наоборот надо оберегать от абразивных влияний одежды и воздуха (например, смазывать гелем Дерматикс) - это уменьшит стимуляцию роста рубца. В любом случае шлифовка и микрошлифовка послеоперационного рубца эффективна только при сравнительно небольших по размеру образованиях, например при шраме после удаления гнойника с кожи лица.
Лазерное облучение послеоперационного рубца в ряде случаев уменьшает не столько размер образования, сколько его красноту, приближая цвет шрама к естественному цвету кожи. Поэтому лазерное облучение применяют при плоских, но густо окрашенных рубцах. Криодеструкция производится жидким азотом, такую процедуру могут совершить в настоящее время практически в любом крупном косметическом салоне. Суть криодеструкции при коррекции послеоперационных швов не отличается от таковой при удалении бородавок и папиллом - слой соединительно ткани замораживается и через время удаляется. Используется также для небольших образований, допускается применение и в случае застарелых рубцов.
Инъекции стероидов (например, гидрокортизона) непосредственно в ткани рубца также нередко используется для уменьшения проявления послеоперационных шрамов. Механизм действия стероидов заключается в том, что замедляют деление клеток и синтез белка, тем самым тормозя рост рубца. При большой концентрации стероиды не только тормозят синтез протеина, но и разрушают уже существующий белок, вызывая размягчение, дистрофию и уменьшение объема тканей рубца.
Большинство современных методик по коррекции послеоперационных рубцов в настоящее время редко используют только один способ - чаще всего, каждая клиника предлагает наиболее эффективное, на свой взгляд, сочетание хирургических и вспомогательных методов, что приводит к быстрому и эффективному результату.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Фазы и сроки заживления ран на голове, шее
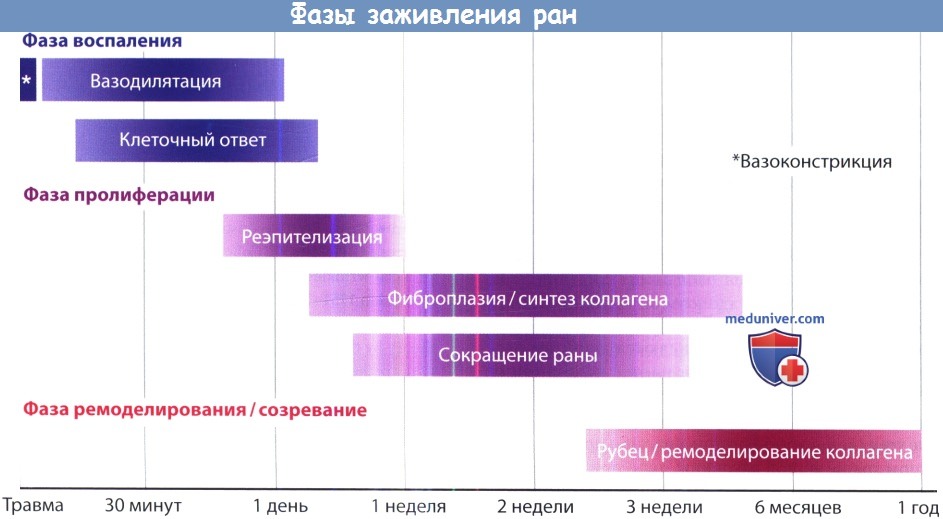
Заживление раны представляет собой сложный процесс, состоящий из нескольких пересекающихся фаз: воспаления, пролиферации и ремоделирования. Каждая фаза имеет свою определенную роль и свои определенные особенности на молекулярном и тканевом уровнях. Заживление может происходить первичным, вторичным и третичным натяжением. Каждый вид заживления имеет свои достоинства и недостатки, выбор метода заживления зависит от раны и от особенностей процесса у каждого отдельного пациента.
а) Эпидемиология. Раны могут возникать вследствие самых разнообразных причин, наиболее частыми из которых являются травмы и оперативные вмешательства. Подсчитать точное соотношение причин возникновения ран не представляется возможным.
б) Терминология. Процесс заживления раны состоит из трех отчасти совпадающих фаз. Начальной фазой заживления раны является воспалительная фаза, которая начинается сразу же после повреждения тканей. Она характеризуется постепенным закрытием раны и миграцией воспалительных компонентов иммунной системы. В фазе пролиферации происходит формирование стабильного раневого матрикса, в заживающей ране образуется грануляционная ткань. В фазе ремоделирования, которая длится до двух лет, происходит созревание и укрепление рубца.
Грануляционная ткань представляет собой новую формирующуюся ткань, состоящую из фибробластов и развивающихся кровеносных сосудов. Заживление первичным натяжением происходит при наложении первичных швов, в результате которого устраняется «мертвое пространство», а раневая поверхность быстро реэпителизируется. Если рана заживает самостоятельно, без какого-либо хирургического вмешательства, процесс называется заживлением вторичным натяжением. При инфицированных ранах накладываются вторичные швы, и рана заживает третичным натяжением. Инфицированные раны требуют ежедневного ухода, и когда инфекционный процесс разрешится, края раны можно будет сблизить хирургическим путем.
Раны могут захватывать все слои тканей. К мягким тканям относятся кожа и подкожные ткани (жировая клетчатка, мышцы, нервы, кровеносные сосуды). Более комплексные травмы сочетаются с повреждением хрящей и костей лицевого скелета.
Фазы заживления ран
в) Течение заживления раны:
1. Этиология. В подавляющем большинстве случаев раны возникают вследствие травм и хирургических вмешательств.
2. Патогенез. При отсутствии должного ухода исход заживления открытых ран может оказаться неблагоприятным. Открытые раны могут инфицироваться, в результате чего ткани разрушаются, а процесс заживления затягивается. Также хуже заживают загрязненные и покрытые сухими корками раны, поскольку в этих случаях нарушается миграция эпителия к краям раны. Неблагоприятное заживление ран может привести не только к формированию грубого рубца, но и к функциональным нарушениям, например, к ретракции века или затруднению носового дыхания, если рана располагается вблизи глаза или носа, соответственно.
3. Естественное течение процесса. Во время воспалительной фазы сгусток, образующийся из кровоточащих тканей, закрывает рану. Этот процесс сопровождается первичной вазоконстрикцией, которая затем сменяется контролируемой вазодилятацией, во время которой к ране мигрируют тромбоциты и фибрин. Сгусток также защищает рану от внешней среды и загрязнения. Мигрировавшие в рану воспалительные клетки высвобождают ряд цитокинов и иммунных факторов, которые в дальнейшем регулируют процесс заживления. К ним относятся фактор роста фибробластов (fibroblast growth factor, FGF), тромбоцитарный фактор роста (platelet-derived growth factor, PDGF), трансформирующие факторы роста (transforming growth factors, TGFs).
Во время пролиферативной фазы происходит регенерация клеточных структур внутри раны. В это время происходит активная пролиферация фибробластов, сопровождающаяся отложением коллагена, и образование грануляционной ткани, состоящей из клеток воспаления и новых кровеносных сосудов. Клинически желтоватый фибриновый налет постепенно замещается чистой грануляционной тканью красного цвета.
Фаза ремоделирования начинается спустя несколько недель. Это самая долгая фаза, занимающая до двух лет с момента травмы. Продолжается отложение коллагена, его волокна пересекаются, становятся толще. Коллаген III типа постепенно замещается коллагеном I типа, обеспечивающего образование более крепкого рубца. Клеточный состав также претерпевает изменения, которые обеспечивают долговременное поддержание целостности тканей. К примеру, фибробласты дифференцируются в миофи-бробласты, способствуя сокращению раны. Кровеносные сосуды медленно регрессируют; клинически этот процесс сопровождается исчезновением гиперемии и появлением зрелого рубца типично белого цвета.
4. Возможные осложнения. При отсутствии лечения рана может инфицироваться, в результате чего заживление окончиться формированием косметически неудовлетворительного рубца. При повреждении крупных сосудов лица и шеи может возникнуть серьезное кровотечение. Нераспознанная травма лицевого нерва может привести к необратимому параличу. Повреждения паренхимы или протока околоушной слюнной железы могут закончиться формированием кожно-слюнной фистулы или сиалоцеле.
г) Осмотр ран головы и шеи:
1. Жалобы. Если рана находится в стадии заживления, пациенты обычно предъявляют жалобы на боль и дискомфорт. Более глубокие ранения лица и шеи также могут сопровождаться нарушением функции нервов или слюнных желез. Иногда пациенты не придают им значения, поэтому для их обнаружения врач должен проявить внимательность. Повреждение костей лицевого скелета может привести к появлению дополнительных жалоб, например, диплопии при взрывных переломах орбиты, или нарушениям прикуса при переломах нижней челюсти или средней зоны лица.
2. Обследование. У большинства пациентов с ранами мягких тканей проведение дополнительных методов обследования не требуется. Проникающие ранения головы и шеи должны насторожить врача в отношении повреждения крупных сосудов, при которых требуется выполнение КТ-ангиографии. При любых травмах костей необходимо выполнение КТ При необходимости хирургического ушивания раны, определяют основные показатели крови (гемоглобин, электролиты, показатели свертывающей системы).
3. Дифференциальный диагноз. Причину травмы часто можно узнать при первичном обращении пациента. Крайне важно, чтобы при ведении пациента с травмами мягких тканей врач мог сформулировать «реконструктивный алгоритм», который представляет собой концепцию лечения больных с ранениями мягких тканей. Алгоритм начинается с наиболее простых методов, а затем постепенно переходит к наиболее сложным.
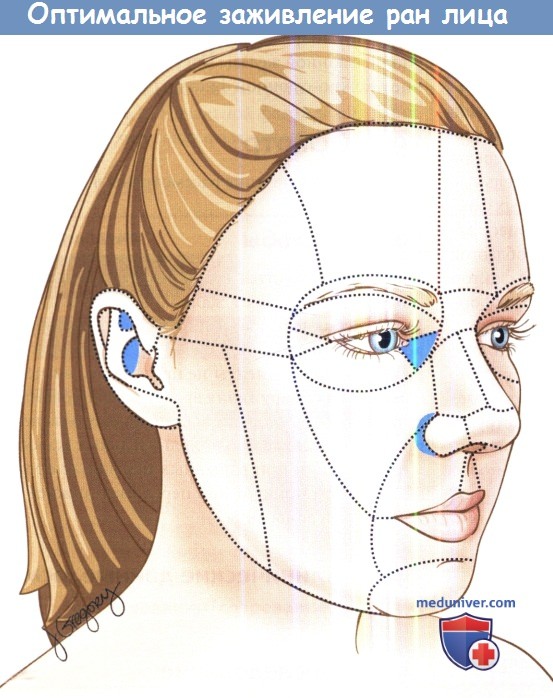
Области лица, при ранениях которых заживление оптимально вторичным натяжением.
По мере возрастания сложности, реконструктивный алгоритм включает в себя следующие шаги:
1. Заживление раны без хирургического вмешательства (вторичное натяжение)
2. Заживление раны с отложенным наложением швов (третичное натяжение)
3. Простое ушивание раны (первичное натяжение)
4. Комплексное ушивание раны с пластикой местными тканями (первичное натяжение)
5. Кожные трансплантаты
6. Комплексное лечение с использованием отдаленных тканей (регионарные или свободные лоскуты).
д) Прогноз заживления ран головы и шеи. Правильный анализ имеющейся раны и выбор подходящего метода лечения обычно снижают риск образования грубого рубца. При некоторых ранах для достижения оптимального результата может потребоваться повторное оперативное вмешательство. В первую очередь на прогноз влияют желание и пациента, и хирурга приложить все усилия к благоприятному заживлению раны.
е) Ключевые моменты:
• Процесс заживления раны состоит из фаз воспаления, пролиферации и ремоделирования.
• Заживление ран может происходить первичным, вторичным и третичным натяжением.
• Для выбора метода закрытия раны полезно пользоваться «реконструктивным алгоритмом».
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Ушиб головы и сотрясение мозга. Первая помощь при травмах головы
Наш мозг защищен твердыми толстыми костями черепа, но даже эта прочная защита не всегда может предохранить его от повреждений. Согласно статистике, около 50% людей с тяжелой формой травмы головы умирают, а среди мужчин до 35 лет травма головы является одной из самых частых причин смерти.
Мозг может получить повреждение, даже если кости черепа не сломаны. Большинство травм головы связаны с внезапным ускорением, которое чаще всего вызывается сильным ударом по голове или неожиданной остановкой, например, при резком торможении машины при аварии. Симптомы травмы головы: головокружение, боль, тошнота, судороги, светобоязнь, потеря координации движения и слабость.
При получении травмы, которая привела к тяжелому повреждению мозга, может произойти потеря сознания, речи, слуха и памяти. При этом то, какая функция будет утеряна, зависит от того, какая часть головного мозга пострадала и насколько. От типа и тяжести нарушений также зависит и то, чем закончиться травма головы - полным выздоровлением, инвалидностью или смертью.
Все известные травмы головы принято условно разделить на два вида:
1. Ушиб головы, когда повреждены только мягкие ткани и кожные покровы.
2. Черепно-мозговые травмы, когда произошел перелом черепа, ушиб и ранение мозга.
Ушибы головы легкой степени встречаются чаще, чем тяжелые, когда уже требуется врачебная помощь. Легкий ушиб, сопровождающийся только гематомой, шишкой и болью на месте получения удара, можно вылечить и самостоятельно, приложив на место повреждения холод и обеспечив пострадавшему полный покой. Если же на месте ушиба имеется рана, наблюдается кровотечение, появляется сильная головная боль, головокружение, слабость, тошнота и рвота, надо срочно вызвать скорую помощь.
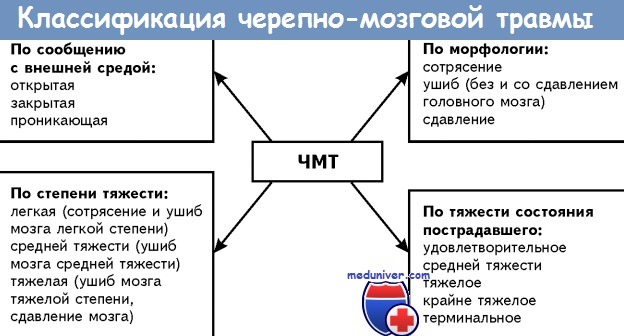
Черепно-мозговые травмы бывают открытой и закрытой формы. Открытая форма приводит к нарушению целостности черепа с образованием трещин, отверстий, вдавлений и осколков. Нередко при этом повреждаются артерии и вены, вследствие чего происходит кровотечения в пространства вокруг мозговых тканей.
Тяжелые формы открытого перелома черепа приводят к разрыву мозговых оболочек, вытеканию из уха и носа цереброспинальной жидкости, заполняющей пространство между головным мозгом и мозговыми оболочками. При таких травмах в полость черепа попадают бактерии, что вызывает воспаление и тяжелое повреждение головного мозга.
При закрытой черепно-мозговой травме повреждаются мягкие ткани головы, а нарушения целостности черепной коробки не наблюдается. Существует вероятность потери сознания продолжительностью несколько минут. Наличие таких ощущений, как постоянная головная боль, тошнота, рвота, головокружение свидетельствует о том, что произошло сотрясение мозга - состояние, когда травма головы привело к нарушению функций мозга без видимых внешних повреждений.
Сотрясение мозга не приводит к внешнему повреждению головы, но может вызывать кратковременную спутанность сознания, сонливость, нарушение памяти и концентрации внимания. Человеку, получившему сотрясение мозга, трудно учиться, работать и общаться с другими людьми. Такое состояние называют посттравматическим синдромом.
Зачастую симптомы посттравматического синдрома проходят в течение нескольких дней или недель. В любом случае сотрясение мозга требует посещения врача. Если он определит, что сотрясение не тяжелое, никакого специального лечения не требуется. Достаточно принимать лекарства от головной боли и не допускать "встряхиваний" черепной коробки. В случае, когда головные боли усиливаются, происходит спутанность сознания и увеличение сонливости, надо больного срочно отвезти в больницу, чтобы сделать магнитно-резонансную томографию (МРТ), по результатам которого врач установит точный диагноз и назначит лечение.
Ушибы и ранения мозга более серьезны, чем сотрясения. В результате ушиба мозга может произойти разрыв мелких сосудов, что повлечет за собой образование небольших кровоизлияний. Если же произошел разрыв тканей головного мозга отломком черепа, возникает контузия. Симптомы контузии тяжелые - потеря памяти, способности говорить, посттравматическая эпилепсия, судорожные приступы и внезапная кома.
Кома может длиться до 3-х недель. Иногда она переходит в вегетативное состояние, когда происходят изменения в деятельности всех жизненно важных органов. Прогноз состояния больного и эффект лечения в этом случае во многом зависит от тяжести травмы мозга и возраста пострадавшего.
При оказании первой помощи людям, получившим сильную черепно-мозговую травму, нужно вести себя очень аккуратно. Нельзя впадать в панику, так как от того, как вы будете действовать в первые минуты после получения травмы головы может зависеть то, как пройдет процесс лечения и можно ли будет спасти жизнь пострадавшему. До момента приезда скорой помощи необходимо обеспечить полный покой, нельзя допускать лишних движения и надавливаний головы.
Рекомендуется под голову и плечевой корпус подложить небольшую подушку или любой валик из одежды. Если есть возможность, на место повреждения надо приложить холод или стерильную повязку, чтобы уменьшить кровотечение и подкожное кровоизлияние. При этом нельзя допускать занесения инфекции в головной мозг, потому что в этом случае к травме головы присоединится менингит или энцефалит, что усложнит лечение.
До приезда скорой помощи нельзя оставлять больного без присмотра, так как при черепно-мозговой травме часто происходит потеря сознания, и возникают трудности с дыханием, что может привести к остановке сердца. При остановке дыхания следует срочно приступать к сердечно-легочной реанимации, чтобы не допустить летального исхода.
На сегодняшний день травмы головы занимают первое место во всем мире. И это исключительно среди всех возможных травм человека. Ушиб головного мозга чаще всего случается у людей с 15-ти до 50-ти лет. И в основном это мужчины, женщины гораздо реже. Во многих городах ежегодно люди получают ушибы мозга, из них 10% умирают, не дойдя до больницы. При не тяжелых травмах все обходится хорошо, а при средней тяжести и тяжелой практически все могут стать инвалидами на всю жизнь.
Какие существуют виды ушибов?
При сильном ушибе можно повредить оболочку мозга, а также кости черепа, мягких тканей головы и лица. В основном от подобных травм страдают участники ДТП, а это водители и пассажиры, пешеходы, которых удалось сбить. Ко второму можно отнести случайные падения и удары головой о твердый предмет. А производственные и спортивные травмы находятся в статистике редкости, но тоже бывают.
- Просто сотрясение мозга относится к легкому ушибу с временной потерей сознания около 10-ти минут. Всем пострадавшим не будет требоваться госпитализация, врач просто осматривает пациента и назначает МРТ для полной достоверности того, что все хорошо.
- Контузия в основном появляется из-за нарушения тканей мозга в ситуации удара его о саму стенку черепа, в таком случае крайне часто может возникнуть кровотечение/кровоизлияние.
- Диффузное поражение аксонов головного мозга. Это говорит о том, что может возникнуть кровоизлияние в мозг. Это самое частое при авариях. Особенно, если жертва могла вылететь из автомобиля при резком торможении, и получить сильный удар головы.
- Компрессия несет в себе образование гематом в черепе, все внутричерепное пространство сокращается, и могут наблюдаться очаги раздавливания. В таком случае пациенту требуется срочная операция, чтобы спаси ему жизнь.
Диагностика и лечение ушибов головного мозга.
Врач ставит диагноз исключительно на основании анамнеза. Чаще всего пострадавшие от ушиба головы, могут говорить о частом обмороке, головокружении и тошноте. А саму тяжесть специалист сможет определить по потери сознания, чем оно продолжительнее, тем сильнее был нанесен удар и случай тяжелый.
Во-первых, при незначительной травме головы пациенты могут потерять даже сознание на пару часов. А после того, как человек очнется, появляются такие симптомы как рвота, боли в голове, головокружение, потеря координации. При проведении МРТ можно заметить перелом кости черепа и примесь крови в спинномозговой жидкости.
Во-вторых, при травме средней тяжести точно также присутствует сопровождение потери сознания, но уже на часы. Возможно могут появиться потери памяти, пациент забывает последние события, которые произошли. Возникает постоянная боль в голове и рвота. А также есть вероятность появления нарушений давления и пульса, боли во всем теле, потеря зрения, судороги, плохая речь.
В-третьих, крайне серьезная травма головного мозга может привести к такому сильному обмороку, как потеря сознания на несколько недель. И могут появиться очень грубые нарушения всех систем организма, а это: дыхание, давление, пульс, и многое другое. Нарушаются системы мышц, не возможность глотать пищу и пить, постоянные судороги, и слабость в конечностях. Это состояние обычно возникает в результате некоторого перелома и кровотечения.
Какие могут быть появиться осложнения?

Есть высокая вероятность стать инвалидом после травмы головного мозга. Можно отнести к этому психические расстройства, изменение речи, зрения, движений и памяти, появление эпилепсии и многое другое.
Даже совсем слабая травма может повлиять на когнитивные способности — жертва чувствует замешательство и заметное уменьшение умственной способности. В более сложных ситуациях можно диагностировать амнезию, а также потеря зрения, проблемы со слухом, проговаривании некоторых слов и употреблении пищи.
Пострадавшие серьезно обеспокоены ухудшением и потерей некоторых систем всего организма, некоторой потерей трудоспособности, поэтому страдают апатией, раздражительностью, депрессией.
Главное отличие ушиба голова от других разновидностей черепно-мозговых травм — кожные покровы остаются целыми. Разделяется на ушибы мягких тканей и ушиб головного мозга. Вероятность возникновения того или иного вида зависит от интенсивности провоцирующего фактора. Чем больше сила, с которой контактирует голова, тем тяжелее травма. Ушиб головного мозга часто характеризуется кровоизлиянием в ткань данного органа, что негативно сказывается на состоянии организма. Вместе с ушибом возможен перелом костных тканей черепа.

Клиники ЦМРТ более 10 лет специализируются на консервативном лечении ушибе головы. Центры оснащены современным экспертным оборудованием для точной диагностики, эффективного лечения и реабилитации. Опытные специалисты применяют индивидуальный подход, составляя комплекс лечебных мероприятий, направленных на борьбу с патологией на всех стадиях.
Запишитесь на прием к ортопеду-травматологу
Поставить точный диагноз, определив причины и характер заболевания, назначить эффективное лечение может только квалифицированный врач на очном приеме.
Запишитесь к врачу через онлайн-форму на сайте или по телефону
Ортопед • Хирург • Флеболог
стаж 9 лет
Ортопед • Травматолог
стаж 8 лет
Ортопед • Травматолог
стаж 41 год
Адреса лечебных клиник в Москве
Симптомы
Клиническая картина разделяется на 3 вида:
- общемозговой, подразумевает реакцию головного мозга на повреждение;
- локальный, зависит от области поражения, наибольшую опасность несут травмы, которые затрагивают продолговатый мозг;
- менингеальный, характеризуется раздражением оболочек поражённого органа.
Общемозговая симптоматика возникает при ушибе любой разновидности:
- чувство тошноты, возможна рвота;
- болезненные ощущения в области головного мозга;
- приступы головокружения;
- ухудшенная концентрация внимания;
- ослабленная память.
Менингеальная симптоматика свидетельствует об ушибе головного мозга, подразумевает интенсивные боли, напряжённость мышечных тканей в области затылка и спины, рвота, которая не сопровождается облегчением.
Локальная симптоматика позволяет определить область, на которую пришёлся удар. При повреждении затылочной части нарушается работа зрительного аппарата. Объясняется это расположением нервного пути от глазных яблок. Пациенты жалуются на слепоту, двоение в глазах.
Симптомы ушиба головного мозга
Ушиб классифицируется на степени, в зависимости от тяжести поражения. Лёгкое характеризуется следующими симптомами:
- обморок не более 10 минут;
- быстрые темпы восстановления организма без вмешательства врачей;
- непроизвольные движения глазных яблок;
- уменьшенная чувствительность в противоположной стороне тела;
- постепенное исчезновение симптоматики, отсутствие осложнений. При лёгкой степени клиническая картина полностью исчезает в течение 3 недель.
Ушиб средней тяжести сопровождается следующими нарушениями:
- обморок длительностью до 4 часов;
- приглушенность сознания на протяжении суток;
- выраженные общемозговые симптомы;
- менингеальный синдром;
- нарушение работы речевого аппарата;
- невозможность контролировать движения правых или левых конечностей;
- учащённое дыхание.
Тяжелая степень несёт смертельную угрозу, сопровождается следующими симптомами:
- приглушенность сознания на протяжении нескольких дней;
- нарушения в работе сердечно-сосудистой системы;
- дисфункция органов дыхания;
- утрата воспоминаний о событиях, которые предшествовали ушибу;
- нарушение работы зрительного аппарата;
- постоянное чувство тревоги;
- психическая возбудимость.
Симптомы ушиба мягких тканей головы
Травмирование мягких тканей без повреждения головного мозга не представляет большой опасности. Это распространённая травма. Основной симптом — наличие припухлости на голове после удара. При её прощупывании появляются болезненные ощущения. Ушиб мягких тканей тяжёлой степени сопровождается покраснением кожных покровов, помутнением сознания, кровотечением из носовой полости, рвотой, постоянной усталостью, повышенной местной температурой.
Читайте также:

