Ботокс разглаживает ли шрамы
Обновлено: 01.05.2024
Всем известно, что инъекции ботулотоксина типа А обычно используются для расслабления мышц и лечения гипергидроза. Но, благодаря новым исследованиям, стало ясно, что с помощью ботулинотерапии можно осуществлять профилактику возникновения рубцов и их лечение!
Ботулотоксин (ботулинический токсин, токсин ботулизма) - нейротоксин белковой природы, вырабатываемый бактериями Clostridium botulinum. Это вещество, являясь одним из самых опасных ядов, нашло широкое применение в различных сферах медицины.
Ботулотоксин по серовару возбудителя делят на типы A, B, C1, C2, D, E, F, G, H из них наиболее часто встречается тип А. Полулетальная доза у различных сероваров в среднем равна 1 нг/кг массы.
Высокоочищенный ботулотоксин типа А эффективен в лечении спастической кривошеи, его производные уменьшают гиперфункцию экзокринных желез и гиперреактивность мышц сфинктеров. Наибольшую известность ботулотоксин приобрел благодаря косметологии, где созданные на его основе препараты используют для борьбы с морщинами.
По ряду исследований, опубликованных в журнале Burns & Trauma (Oxford University Press), Plastic and Reconstructive Surgery, статье «Нестандартное использование ботулинического токсина типа А: возможности профилактики образования и коррекции рубцов» в МООСБТ и пилотному исследованию посвященному изучению возможности использования препаратов ботулинического токсина типа А (Диспорт и Лантокс) для профилактики образования и коррекции рубцов на базе клиники «Центр врачебной косметологии» (Воронеж), можно сделать вывод о положительной динамике терапии с использованием ботулотоксина типа А в лечении рубцов.
Заживление раны представляет собой детерминированный биологический процесс, разделенный на этапы: гемостаза, воспаления, пролиферации и ремоделирования. Полный цикл длится около года и завершается формированием зрелого рубца. По классификации А.Е. Белоусова выделяют несколько стадий формирования рубца:
- Эпителизация кожной раны (1–10-е сутки после операции).
- Образование непрочного рубца (10–30-е сутки).
- Образование прочного рубца (30–90-е сутки).
- Окончательная перестройка рубца (90 суток — 1 год).
Основные типы рубцов:
Атрофические - рубцы в виде ямок, ниже уровня кожи
Гипертрофические - в коже отмечается избыточная выработка коллагена, приводящая к утолщению кожи и образованию выпуклых рубцов. Механизм развития гипертрофических рубцов еще недостаточно изучен и сегодня продолжаются исследования для определения нарушений процесса рубцевания и подбора оптимального лечения.
Гипотрофические – атрофированная ткань, в которой мало волокнистых белков -коллагена и эластина. Находятся ниже общего уровня кожи, «западают» (наличие «минус ткани»). Это, например, стрии, или растяжки, а также вариант постакне.
Нормотрофические – на одном уровне с кожей, цвет различный (белые, розовые, красные, коричневые); растяжки являются нормотрофическими рубцами.
Келоидные - аномальное разрастание клеток рубца; такие рубцы обычно гипертрофические (выпуклые), они специфического розово-красно-багрового цвета, характерными симптомами являются зуд, бугристость, неравномерность рубца на разных участках, плотность, отсутствие эластичности. Их лечение самое сложное. Их появление зависит от генетической предрасположенности к формированию келоидных рубцов. Иногда гипертрофические рубцы вместе с келоидными объединяют в общую группу в связи с тем, что оба вида отличаются избыточным образованием фиброзной ткани. Но между ними есть существенные различия.
Недавно в практику лечения гипертрофических рубцов специалисты включили препараты ботулинического токсина типа А - местные миорелаксанты длительного действия. На сегодняшний день, благодаря ряду исследований и положительных клинических опытов, возник вопрос о возможном использовании ботулинотерапии как патогенетического метода профилактики формирования патологических рубцов и их коррекции. Для расслабления рубцовой ткани и, следовательно, улучшения ее рельефа специалисты стали внедрять применение инъекций ботулотоксина (БТА). Кстати, по результатам некоторых исследований БТА приписывают способность подавлять синтез коллагена (в случае гипертрофических рубцов он в избытке).
Введение в подкожные мышцы ботулотоксина типа А на стадии формирования рубца позволяет исключить неблагоприятное рубцевание, как чрезмерное натяжение тканей. Инъекции создают эффект пролонгированной миорелаксации, так происходит расправление кожи, которая более не растягивается при мимике, т.е. формируется эффект длительной фармакологической иммобилизации (хемоиммобилизации) кожи.
При введении ботулотоксина в области сформировавшегося гипотрофического или атрофического рубца подкожные мышцы расслабляются, а значит, поверхность кожи выравнивается, и рубец внешне уменьшается. Инъекции БТА в лечении гипертрофических и келоидных рубцов помогут уменьшению болевых ощущений и улучшению клинической картины.
Оптимальная концентрация препарата еще не определена (она зависит от многих факторов, в том числе размера и тяжести раны), но уже ясно, что его введение в мышцу под раной дает хорошие результаты – снижаются зуд, смягчается рубец и уменьшаются последствия контрактуры.
По мнению исследователей, данные эффекты можно объяснить тем, что БТА снижает натяжение по краям заживающей раны, благодаря выраженному и пролонгированноу эффекту миорелаксации. Кроме того, он понижает активность факторов, способствующих формированию гипертрофических рубцов. Вследствие уменьшения натяжения тканей в области повреждения, происходит ускорение процессов эпителизации, физиологической фиброплазии и формированию нормотрофического рубца.
В перспективе, комбинированная терапия рубцов с использованием БТА, филлеров на основе стабилизированной гиалуроновой кислоты, процедур фракционного фототермолиза даст возможность существенно улучшить клиническую картину в случае рубцовых деформаций кожи, облегчить болезненные ощущения, в том числе при мимике и активных движениях.

Рубец — вне зависимости от локализации — представляет собой плотное образование, сформированное преимущественно соединительной тканью. Покрывающий поверхность рубца эпидермис источен, структура рогового слоя изменена, его барьерные свойства ослаблены.
На месте раны, в которой повреждена базальная мембрана — линейно (при хирургическом разрезе или при сильном растяжении (стрии)) или же на большой площади (после ожога), рубец возникает всегда. То есть рубцевание само по себе можно рассматривать как нормальное и ожидаемое явление. В случае если рубец не сильно заметен, не ограничивает движение и не меняется со временем, его относят к варианту нормы. Но не все рубцы ведут себя спокойно, некоторые представляют собой не только выраженный эстетический дефект, но и создают проблемы здоровью.
Патологическими кожные рубцы считают в тех случаях, когда наблюдается явная избыточность разрастания соединительной ткани (гипертрофический рубец), ее ригидность, спаянность с подлежащими структурами, или, напротив, ее недостаток (гипотрофический, атрофический рубец). К патологическим рубцам относят и келоидные рубцы — их, согласно современным представлениям относят к группе псевдоопухолевых. Во всех перечисленных случаях отмечаются нарушения на той или иной стадии заживления раны, при этом к формированию патологических рубцов зачастую прослеживается наследственная предрасположенность.
Тема профилактики формирования и коррекции рубцов по-прежнему остается одной из наиболее актуальных в эстетической медицине. Здесь нет единого решения, и комплекс методов, подбираемый индивидуально, будет гораздо эффективнее монотерапии. В этом лечебно-профилактическом комплексе нашлось место и ботулотоксину.
Сильное растяжение краев раны тормозит ее заживление и может стать триггером процессов, ведущих к формированию патологического рубца. Введенный в подкожные мышцы (или даже подкожно с последующией диффузией в мышцы) ботулотоксин обеспечивает эффект пролонгированной миорелаксации, за счет чего происходит расправление кожи, которая более не растягивается при мимике, т.е. формируется эффект длительной фармакологической иммобилизации (хемоиммобилизации) кожи. Таким образом инъекции БТА на стадии формирования рубца позволяют исключить такой фактор риска неблагоприятного рубцевания, как чрезмерное натяжение тканей.
Описанный механизм предполагает косвенное влияние ботулотоксина на фибробласты через ослабление внешних деформирующих сил, на которые реагирует эта клетка. Но оказалось, ботулотоксин может действовать на фибробласты напрямую. Обнаружено, что БТА не только подавляет пролиферацию фибробластов, выделенных из гипертрофических рубцов, но и стимулирует их апоптоз. В культуре клеток, выделенных из очага рубцовой контрактуры, под действием БТА наблюдаются выраженное ингибирование пролиферации фибробластов и уменьшение экспрессии актина и миозина в миофибробластах — клетках, характерных для гипертрофических рубцов. Также БТА может тормозить отложение коллагена через торможение ряда генов, ответственных за пролиферативные процессы. Еще один аспект позитивного действия ботулинотерапии в отношении рубцов относится к устранению нейрогенной симптоматики: уменьшение боли, зуда, чувства стянутости кожи.
Хотя в научной литературе представлено довольно много клинических наблюдений эффективности ботулинотерапии при рубцах, общепринятных стандартов по дозам нет. В большинстве исследований используется доза БТА в эквиваленте от 2,5 до 10 Ед, чаще всего — 5 Ед на каждый рубец шириной 1 см.
В новом исследовании, опубликованном в журнале Scientific Reports, сравнивались малые и высокие дозы ботулотоксина для предотвращения формирования послеоперационных рубцов. В исследование были включены 22 пациента (средний возраст — 37 лет (от 18 до 52 лет)), перенесших операцию в период с сентября 2019 года по октябрь 2020 года, которым сразу после хирургического вмешательство в область одного рубца вводились разные дозы БТА — низкая (4 Ед на 1 см) и высокая (8 Ед на 1 см). Стороны выбирались случайным образом.
Состояние рубцов оценивалось через 6 месяцев после операции с использованием модифицированной шкалы оценки рубцов Стоуни-Брук (mSBSES), а удовлетворенность пациентов — с помощью визуальной аналоговой шкалы (ВАШ). Также регистрировалось возникновение осложнений или нежелательных явлений.
Двадцать пациентов (11 мужчин и 9 женщин) завершили исследование, всего методом расщепленного рубца (сплит исследование) проанализировано состояние 40 ран. Стороны рубцов, в область которых вводились высокие дозы ботулотоксина имели значительно лучшие показатели по mSBSES — средний балл составил 5,90 ± 1,59 для стороны высокой дозы и 4,15 ± 1,31 со стороны низкой дозы, и значительно более высокие баллы по ВАШ (p
Несмотря на небольшое количество участников, авторы предлагают ориентироваться на результаты их работы и выбирать более высокие дозы в пределах терапевтического диапазона для профилактики послеоперационных рубцов.
Сейчас мы готовим для вас очень интересную книгу на тему ботулотоксина, которая соберет в себя максимум информации по теме. Следите за нашими обновлениями!
Источник:
Chen Z., Chen Z., Pang R., Wei Z., Zhang H., Liu W., Li G. The effect of botulinum toxin injection dose on the appearance of surgical scar. Sci Rep 2021 Jul 1;11(1):13670.
Ботулинический токсин A («Ботокс») помогает улучшить внешний вид пациентов, перенесших реконструктивно-пластические операции на лице. Препарат может визуально уменьшить рубцы, оставшиеся после операции, сделать их менее заметными.
Недавно проведенное исследование показало, что ботулинический токсин помогает сделать послеоперационные рубцы более плоскими, уменьшить их толщину. Таким образом, список показаний к применению «Ботокса», который в настоящее время используют главным образом для борьбы с морщинами, вероятно, стоит расширить.
«Ботокс» помог уменьшить высоту и ширину шрамов
Исследование было проведено с участием 16 пациентов, которые были прооперированы в течение 4 месяцев. Их средний возраст составил 12 лет: в основном это были дети, у которых пришлось прибегнуть к хирургическому вмешательству по поводу пигментного невуса или родимого пятна на лице.
Пациентов рандомизировали: одним сразу после операции в рубец вводили ботулинический токсин, другим — нейтральный солевой раствор (плацебо). Спустя 6 месяцев во время осмотра врачи оценивали состояние шрамов. Их длина у разных пациентов составила от 3 до 16 см, в среднем — 6,74 см. Оценить конечный результат удалось у 14 пациентов из 16.
По ряду показателей состояние шрамов, в которые был введен препарат «Ботокс», оказалось существенно лучше. Результат оценивали по десятибалльной шкале, в которой 0 означал «максимально плохо», 10 — «максимально хорошо». При этом средние оценки в двух группах пациентов составили:
- После введения плацебо — 4,97.
- После введения ботулинического токсина — 5,76.
Рубцы, в которые был введен препарат «Ботокс», в среднем имели меньшую высоту и ширину. Другие показатели, такие как цвет и плотность, существенно не различались.
Ботулинотерапия — одна из самых популярных процедур в современной косметологии. Она помогает эффективно бороться с морщинами на лице. В последнее время препарат «Ботокс» находит все более широкое применение для лечения других патологических состояний, не косметического характера.
Каким образом ботулинический токсин помогает бороться с рубцами?
Ботулинический токсин вызывает паралич мышц, именно за счет этого он «разглаживает» морщины. Авторы исследования объясняют механизм, с помощью которого препарат помогает уменьшить рубцы:
«Временный паралич мышц, вызванный ботулиническим токсином A, устраняет смещение и стресс тканей в области заживающей раны. Устранение напряжения помогает предотвратить растяжение рубца на лице, его гипертрофию и гиперпигментацию».
Также исследователи ссылаются на результаты некоторых предыдущих исследований, которые показали, что ботулинический токсин влияет на функцию фибробластов и веществ-медиаторов, которые присутствуют в месте формирования рубца.
Ученые отмечают, что их выводы пока не носят окончательного характера. В исследовании приняло участие слишком мало пациентов, нужно проверить, как зависит результат от способа и места введения ботулинического токсина.
Department of Dermatology and Venereology, Faculty of Medicine, Ain Shams University, Cairo, Egypt
| ORIGINAL ARTICLE | ||
| Year : 2016 | Volume : 82 | Issue : 3 | Page : 279-283 |
Гипертрофические рубцы это фибропролиферативные расстройства, которые обычно развиваются после травм кожи. [1] Пациентов беспокоят физические деформации, ограниченный диапазон движения, боль и зуд. [2] Эти рубцы развиваются примерно в 50% случаев после хирургических операций и в более чем 50% случаев после заживления глубоких ожогов. [3] Некоторые локализации более предрасположены к их появлению из-за повышенного натяжения кожи, например такие как грудь и спина. [4] Эти шрамы являются результатом нарушения в фундаментальном процессе заживления ран, которая включает гемостаз, воспаление, пролиферации и процесс ремоделирования. [5] Только гипертрофированные рубцы имеют миофибробласты с альфа активностью гладких мышц, которые, как полагают, является важным элементом в патогенезе контрактуры. [6] Точный этиопатогенез гипертрофических рубцов до сих пор неизвестен. [7] Различные способы лечения, включая хирургическое иссечение, инъекции стероидов, лучевую терапию, лазерную и прессотерапия, часто не дают удовлетворительных терапевтических результатов.
Ботулинический токсина типа А представляет собой экзотоксин анаэробной спорообразующие бактерии Clostridium botulinum. Он стал полезным инструментом для лечения гиперактивности мышц лица. Он действует путем ингибирования экзоцитоза ацетилхолина, что приводит к мышечной слабости. [8] Несмотря на то, что первоначальные исследования были сосредоточены на расслаблении гиперактивных скелетных мышц, стало ясно, что ботулинический токсин эффективен в лечении других расстройств. Проводятся исследования по применению ботулотоксина в лечении ахалазии, анальных трещин и гиперактивности мочевого пузыря, для купирования вегетативных расстройств, таких как первичный гипергидроз. Это привело к исследованию дополнительных механизмов действия ботулотоксина, помимо ингибирования высвобождения ацетилхолина. [9]. В ряде работ сообщили, что ботулинический токсин типа А может свести к минимуму образование рубцов на лице, уменьшая мышечное напряжение, которое влияет на заживление раны. Это может привести к изменениям в мышечных веретенах, которые могли бы привести к альтерации сенсорного входа и изменениям клеточного цикла фибробластов в гипертрофическом рубце. [10], [11]
В исследование было включено двадцать пациентов с гипертрофическими рубцами, которые посещали клинику в период с мая по ноябрь 2013 г. Исследование было одобрено комитетом по институциональной этике. Процедура была разъяснена пациентов и было получено информированное согласие. У всех пациентов был собран анамнез и все прошли клиническое обследование.
В исследование были включены пациенты старше 18 лет, у которых гипертрофические рубцы наблюдались более года. Критерии исключения: беременность, период лактации, местная инфекция, пациенты, принимающие ретиноиды или анаболические стероиды, страдающие тяжелыми системными заболеваниями, предшествующие нервно-мышечные и сердечно-сосудистые заболевания, пациенты с нереалистичными ожиданиями, предшествующее лечение гипертрофических рубцов.
Пациенты получали внутриочаговое введение ботулинического токсина типа А в качестве монотерапии. Внутриочаговая инъекция ботулинического токсина типа А (Ботокс Allergan ®, Ирвин, штат Калифорния, США. 100 U вакуумный порошок в флаконе одноразового использования, восстановленный разведением в 2 мл стерильного 0,9% физиологического раствора до концентрации 4 Ед / 0,1 мл). Препарат вводили один раз в месяц в течении трех месяцев в тело рубца до незначительного видимого побеления. Дозу доводили до 2,5 ед/см 3 рубца, не более 100 единиц за сессию. Фотографии рубцов были сделаны до и сразу после каждого сеанса лечения, а также на 3-м и 6-м месяце после последнего сеанса лечения.

На шестом месяце наблюдения пациенты оценивали изменения по 5-балльной шкале (0 - никакого улучшения; 1 - незначительное (до 25%); 2 - умеренное (до 26-50%); 3 - хорошее (51-75%); или 4 - отличное (76-100%)). Также по 5-бальной шкале оценивалась динамика следующих симптомов: эритема, плотность, зуд. В течении периода наблюдения отслеживали развитие каких-либо осложнений, таких как боль, кровотечение, отек, эритема, гипопигментация, гиперпигментация, присоединение вторичной инфекции и рецидив.
Результаты исследования были проанализированы с использованием Statistical Package for Social Science version 20 (SPSS Inc., Chicago, IL, USA) и были признаны достоверными.

В исследование были включены 14 мужчин и 6 женщин, средний возраст составлял 23,9 ± 5,4 лет (диапазон 19-35 лет). Возраст гипертрофических рубцов составлял 1,9 ± 0,84 лет (от 1-3 лет ), а средний размер 2,85 ± 1,4 см 3 (диапазон 1.25-6.0 см3 ). У шести пациентов гипертрофические рубцы были на лице и шее, у четырех на груди и плечах, а остальных десяти на конечностях.
Исследователями в 14 случаях результат лечения был оценен как "хороший" и в 6 случаях как "отличный". 12 пациентов оценили результат лечения как "хороший" и 12 как "отличный". Также обратила на себя внимание значительное уменьшение выраженности эритемы до и после лечения (от 3,2 ± 0,78 до 1,0 ± 0,66 (Р = 0,000). Случаев возникновения осложнений или рецидивов не было.
Данное исследование продемонстрировало способность ботулинического токсина типа А значительно уменьшить эритему, уплотнение и зуд с улучшением общего внешнего вида гипертрофического рубца.
Как предполагают, действие ботулинического токсина типа А на гипертрофический рубец может быть связано с временной денервацией гладких мышечных волокон, снижающих напряжение в рубцовой ткани. При уменьшении напряженности в рубце постепенно изменяется функциональное состояние фибробластов, что приводит к снижению секреции биологически активных медиаторов и, соответственно, уменьшению синтеза внеклеточного матрикса и коллагена.
Исследование Zhibo and Miaobo in vitro показали, что более высокий процент фибробластов в непролиферативной фазе (G0 и G1) был при добавлении ботулинического токсина типа А (64%) по сравнению с контрольной группой (36%). Они же подтвердили способность ботулинического токсина типа А снижать экспрессию трансформирующего фактора роста β1 в келоидных фибробластах, который является основным регулятором в патогенезе развития гипертрофических рубцов.
Уменьшение высвобождения субстанции Р под действием ботулинического токсина типа А способствует уменьшению эритемы, боли и зуда. Однако не во всех исследованиях доказана терапевтическая роль ботулотоксина при лечении келоидных рубцов.
Ряд других клинических исследований также подтверждает положительное влияние ботулотоксина на рубцовую ткань гипертрофического рубца, а ряд не находит признаков достаточного улучшения.
Заключение
Данное исследование подтверждает вывод о том, что ежемесячные внутриочаговые инъекции ботулинического токсина типа А на протяжении трех месяцев улучшают внешний вид рубцов, способствуют уменьшению эритемы, плотности и зуда в гипертрофических рубцах. Это новый и перспективный терапевтический агент без значимых побочных эффектов.

Meenakshi J, Jayaraman V, Ramakrishnan KM, Babu M. Keloids and hypertrophic scars: A review of literature. Indian J Plast Surg 2005;38:175-9.
Rodero MP, Khosrotehrani K. Skin wound healing modulation by macrophages. Int J Clin Exp Pathol 2010;3:643-53.
Yagi KI, Dafalla AA, Osman AA. Does an immune reaction to sebum in wounds cause keloid scars? Beneficial effect of desensitisation. Br J Plast Surg 1979;32:223-5.
[PUBMED]
Baur PS, Larson DL, Stacey TR. The observation of myofibroblasts in hypertrophic scars. Surg Gynecol Obstet 1975;141:22-6.
[PUBMED]
Shaffer JJ, Taylor SC, Cook-Bolden F. Keloidal scars: A review with a critical look at therapeutic options. J Am Acad Dermatol 2002;46 2 Suppl: S63-97.
Naumann M, So Y, Argoff CE, Childers MK, Dykstra DD, Gronseth GS, et al. Assessment: Botulinum neurotoxin in the treatment of autonomic disorders and pain (an evidence-based review): Report of the Therapeutics and Technology Assessment Subcommittee of the American Academy of Neurology. Neurology 2008;70:1707-14.
Aoki K. Pharmacology, immunology and current developments. In: Benedetto A, editor. Botulinum Toxin in Clinical Dermatology. Vol. 3 Ch. 1. UK: Taylor and Francis; 2006. p. 16.
Hackett R, Kam PC. Botulinum toxin: Pharmacology and clinical developments: A literature review. Med Chem 2007;3:333-45.
Scheffer AR, Erasmus C, van Hulst K, van Limbeek J, Jongerius PH, van den Hoogen FJ. Efficacy and duration of botulinum toxin treatment for drooling in 131 children. Arch Otolaryngol Head Neck Surg 2010;136:873-7.
Xiao Z, Qu G. Effects of botulinum toxin type a on collagen deposition in hypertrophic scars. Molecules 2012;17:2169-77.
Zhibo X, Miaobo Z. Intralesional botulinum toxin type A injection as a new treatment measure for keloids. Plast Reconstr Surg 2009;124:275e-7e.
Xiao Z, Zhang F, Lin W, Zhang M, Liu Y. Effect of botulinum toxin type A on transforming growth factor beta1 in fibroblasts derived from hypertrophic scar: A preliminary report. Aesthetic Plast Surg 2010;34:424-7.
Gassner HG, Brissett AE, Otley CC, Boahene DK, Boggust AJ, Weaver AL, et al. Botulinum toxin to improve facial wound healing: A prospective, blinded, placebo-controlled study. Mayo Clin Proc 2006;81:1023-8.
Maderal AD, Tang JC, Vivas AC, Viera MH. Hypertrophic scars and keloids, part 2: Newer and investigational therapies. Cosmet Dermatol 2012;25:373-9.
Haubner F, Leyh M, Ohmann E, Sadick H, Gassner HG. Effects of botulinum toxin A on patient-specific keloid fibroblasts in vitro. Laryngoscope 2014;124:1344-51.
Viera MH, Amini S, Valins W, Berman B. Innovative therapies in the treatment of keloids and hypertrophic scars. J Clin Aesthet Dermatol 2010;3:20-6.
Xiao Z, Zhang F, Cui Z. Treatment of hypertrophic scars with intralesional botulinum toxin type A injections: A preliminary report. Aesthetic Plast Surg 2009;33:409-12.
Gauglitz GG, Bureik D, Dombrowski Y, Pavicic T, Ruzicka T, Schauber J. Botulinum toxin A for the treatment of keloids. Skin Pharmacol Physiol 2012;25:313-8.
Рубцы и шрамы на коже доставляют много неприятных переживаний и могут стать причиной комплексов, особенно если располагаются на видных местах. Не всем известно, что от таких дефектов можно избавиться. Давайте узнаем, как это делается.
Откуда берутся шрамы?
Рубцовые образования возникают в местах повреждения кожи. Причины повреждений могут быть разными – травмы (раны, глубокие царапины), хирургические вмешательства, воспаления, ожоги. Итог же один – целостность кожного покрова нарушается.

Цвет образования тоже может отличаться от оттенка окружающего его кожного покрова. Как правило, свежие дефекты имеют багровый, синюшный, красный оттенок. Со временем они обычно бледнеют.
Мало кому удается прожить жизнь без единой травмы, поэтому со временем рубцовые образования появляются у всех. Однако, если раньше такие дефекты были особыми приметами, остающимися с человеком навсегда, сейчас косметологи умеют удалять рубцы, возвращая эпидермису первоначальную гладкость.
Виды рубцовых образований
Принципиальной разницы между рубцами и шрамами нет – это синонимы. В медицине есть такие дефекты называют рубцами, в народе шрамами.
А вот различия между видами рубцов вполне определенные. Существует 4 разновидности таких дефектов:
- Нормотрофическиерубцы находятся на одном уровне с окружающей кожей. Они могут незначительно отличаться по цвету от эпидермиса или сливаться с ним. Это самый удачный исход заживления раны – практически без следов. В норме именно так должны заживать рубцы;
- Атрофические рубцы – втянутые, запавшие. Как правило, кожа над ними тонкая, дряблая, с морщинками, более светлая, чем в других местах. Такие дефекты нередко возникают на участках с тонкой, сухой кожей, на месте гнойников и угрей (постакне) и др.;
- Гипертрофические рубцы, напротив, возвышаются над уровнем эпидермиса. Они могут быть толстыми, плотными, бугристыми, с блестящей или шелушащейся поверхностью, цвет которой варьируется от бледно-розового до багрового. Важно: такие дефекты никогда не распространяются за пределы первоначального повреждения, не болят, не зудят и не доставляют никакого физического дискомфорта. Психологический же дискомфорт может быть значительным, особенно если дефект формируется на видном месте или просвечивает из-под одежды. Такие рубцы растут в течение 2-х лет потом замедляют свой рост, начинают бледнеть со временем, от синюшно-красного до белого;
- Келоидные рубцы. Это самая неприятная разновидность. В отличие от обычных гипертрофических рубцов, они не просто повторяют контуры первоначального повреждения, но и разрастаются далеко за них. Могут иметь тяжи, выросты в виде звёзд, шипов, полос Возвышаются значительно над уровнем кожи, не прекращают свой рост. Даже маленькая травма (например, укус насекомого или след от укола) могут привести к появлению крупного новообразования. Толстые, грубые, с блестящей поверхностью, такие дефекты могут быть болезненными, зудящими, с напряжённой поверхностью рубца, а цвет их часто значительно отличается от оттенка кожи вокруг келоида. Как правило от синюшно-красного до синеватого оттенка.
От чего зависит тип рубца?
От индивидуальных особенностей организма, в том числе и доставшихся человеку по наследству. Значение имеют место возникновения дефекта и возраст, в котором он появился, локализация раны. Иногда у одного и того же человека на теле есть шрамы различных типов.
Появление атрофических рубцов обусловлено дефицитом коллагена – белкового соединения, отвечающего за плотность и упругость кожного покрова. В такой ситуации ранки обычно долго затягиваются, и в результате образуются втянутые бледные шрамы. Атрофические рубцы часто возникают на месте гнойничков, акне: в этом случае они имеют вид неровных ямок на поверхности эпидермиса.
Когда коллаген вырабатывается слишком активно – это тоже плохо, потому что в этом случае формируется гипертрофический рубец. Такое часто происходит при длительном заживлении раны или если повреждение находилось на участке с повышенной двигательной активностью.
Точные причины появления келоидных рубцов науке пока точно неизвестны. Это опухолевидное разрастание соединительной ткани может возвышаться над кожей на 5-8 мм и выходить далеко за пределы первоначального повреждения эпидермиса. Считается, что существует генетическая предрасположенность к формированию таких образований. По некоторым данным, с этой проблемой чаще сталкиваются темнокожие, смуглые люди, а также те, кто страдает нарушениями обмена веществ. Есть гипотеза, что келоидные разрастания образуются под влияние комплекса факторов.
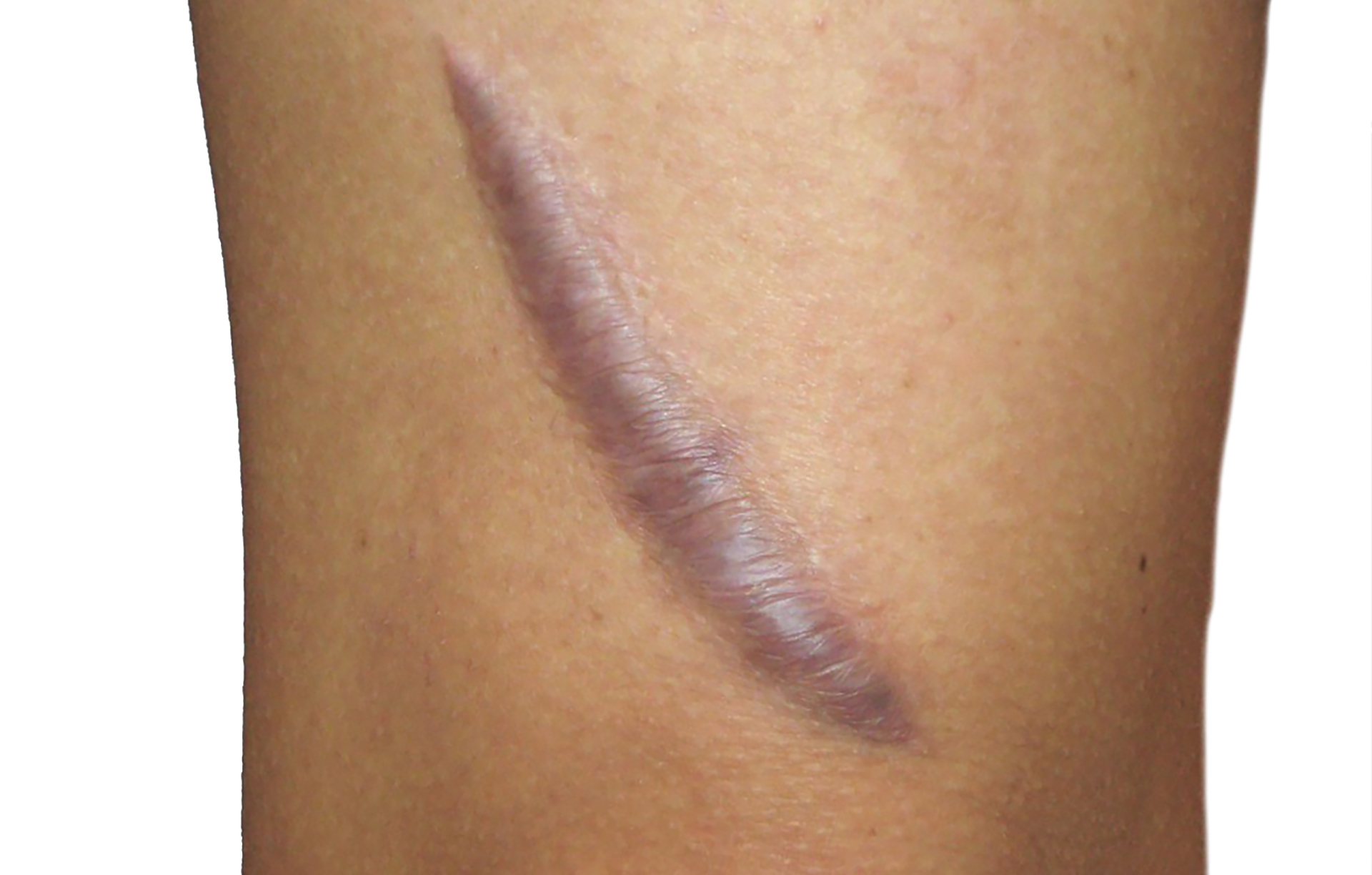
Важно! При склонности к формированию келоидов строго запрещены инъекционные косметологические процедуры – последствия могут быть крайне неприятными. Кроме того, нужно избегать по возможности любых повреждений кожного покрова, в том числе и незначительных. Если начался рост келоида, стоит сразу же проконсультироваться с косметологом: чем раньше начата терапия, тем она эффективнее.
Если нормотрофические рубцы обычно почти незаметны и не доставляют хлопот, то другие разновидности могут стать причиной переживаний и дискомфорта. Часто такие отметины уродуют внешность и становятся источником психологических комплексов. Но есть хорошая новость: можно удалить рубцы на лице, конечностях и теле практически без следа.
Как устранить рубцы на коже?
Существуют разные методики удаления рубцовых образований (физическое лечение рубцовой ткани): с помощью инъекций, лазера, воздействия низкими температурами или даже хирургического иссечения. Иногда необходимо комбинировать различные способы для достижения оптимального эффекта (методы лечения рубцов инъекциями и что такое келлоиды).
Тактику лечения определяет врач-косметолог. Для этого необходим очный осмотр, во время которого доктор оценит тип дефекта, его размеры, цвет, консистенцию и другие особенности. Только после этого можно планировать дальнейшую терапию.
Инъекционная методика имеет ряд преимущества перед другими способами удаления:
- Это быстро: процедура отнимает минимум времени;
- Не требуется никакой подготовки, достаточно короткого собеседования и осмотра перед началом процедуры;
- В отличие от хирургического иссечения или криодеструкции, инъекции практически безболезненны: доктор использует для обработки тонкую иглу, и кожный покров предварительно обезболивается;
- Мало противопоказаний. При местном лечении препараты воздействуют только на рубцовую ткань;
- Нет необходимости в длительной реабилитации, можно вести обычный образ жизни;
- Если инъекции выполняет профессиональный врач-косметолог, то риск осложнений стремится к нулю, процедура безопасна;
- Наконец, это эффективно: для избавления от свежих дефектов обычно достаточно одной инъекции, а чтобы устранить застарелые шрамы, может потребоваться два-три визита в клинику.
Напомним, что удаление рубцовых образований – медицинская процедура, которая должна проводиться врачом-косметологом.
Препараты для инъекционного удаления шрамов
Существует большой выбор препаратов для инъекций – после осмотра доктор выберет оптимальный состав, который будет наиболее эффективен в Вашем случае.
Для коррекции гипертрофических и келоидных рубцов часто применяется «Кеналог». Этот препарат относится к глюкокортикоидам. Он оказывает противовоспалительное действие, уменьшает проницаемость сосудов и вероятность формирования рубцовой ткани, эффективно устраняет ее излишки.
«Дипроспан» действует аналогичным образом. Инъекции безболезненны и выполняются тонкой иглой. Под воздействием препарата разрушается рубцовая ткань, кожа разглаживается, келоидные разрастания исчезают.
Если рубец атрофический, втянутый, то цель процедуры заключается не в устранении излишков ткани, а в заполнении впадинки. В этой ситуации используются такие препараты как «Коллост» и Hyalual. Первая разновидность представляет собой гель, который, во-первых, механически заполняет пустоты, а во-вторых, стимулирует выработку собственного коллагена. В результате кожный покров в области дефекта расправляется и разглаживается, шрам становится практически незаметным. Наиболее эффективен препарат для лечения постакне.

В состав препарата Hyalual входят гиалуроновая и янтарная кислоты, которые усиливают действие друг друга. В результате процедуры обеспечивается не просто глубокое увлажнение, но и регенерация кожи. Таким образом, рельеф выравнивается, поверхность эпидермиса становится гладкой и проявления постакне исчезают. Приятный побочный эффект: омоложение эпидермиса, локальное улучшение качества кожного покрова.
Очень важно правильное выполнение инъекций: если препарат попадет не в соединительную ткань, а под кожу, возможны серьезные осложнения. По этой причине доверять проведение процедуры следует только дипломированному врачу-косметологу в специализированной клинике.
Показания и противопоказания
Основное показание для процедуры – наличие шрамов или рубцов (в том числе и оставшихся после акне) на коже. Чем свежее дефект, тем эффективнее будет лечение. Так, для устранения келоидного рубца, появившегося пару месяцев назад, обычно достаточно одной процедуры, если же возраст образования больше года, то, возможно, придется 2-3 раза посетить клинику.
Важно! Келоидные рубцы никогда не рассасываются самостоятельно, так что нет смысла выжидать, когда они со временем разгладятся лучше как можно скорее обратиться к врачу.
Противопоказаний немного. В их число входят:
- Любые острые заболевания, обострения хронических болезней;
- Бактериальные поражения кожи;
- Высыпания в области обработки;
- Инфекционные или грибковые заболевания;
- Туберкулезные поражения кожи;
- Сифилис;
- Беременность, лактация;
- Онкологические заболевания.
Важно! Список противопоказаний может варьироваться в зависимости от того, какой препарат используется для удаления. Обязательно сообщите врачу обо всех хронических и острых заболеваниях, а также не забудьте проинформировать доктора, если Вы планируете беременность или кормите грудью.
Как проходит процедура?
Никакой специальной подготовки не требуется. Сначала доктор осмотрит дефект и задаст несколько вопросов для выявления противопоказаний. Если таковые отсутствуют, можно приступать к процедуре.
Она состоит из нескольких этапов:
- Нанесение анестетика. Инъекции почти безболезненны, но для повышения уровня комфорта можно предварительно нанести на нужный участок анестезирующий крем. После такой обработки внутрикожные инъекции совершенно не ощущаются;
- Очистка кожи. Врач очистит кожный покров и обработает его антисептическим средством. Это необходимо для того, чтобы не занести инфекцию;
- Инъекции как таковые. Они выполняются непосредственно в область рубцов. Количество препарата строго контролируется, а число проколов определяется индивидуально и зависит от особенностей рубца;
- Обеззараживание поверхности. После инъекций участок снова обрабатывается антисептиком.
Нужна ли реабилитация?
Сразу же после реабилитации можно отправляться домой.
Ограничения минимальны:
- В первые дни следует как можно меньше трогать обработанную область, не нужно наносить на нее косметику. Под запретом активные занятия спортом, употребление алкоголя, бассейн, баня, сауна, пляж и солярий;
- В течение двух недель необходимо отказаться от тепловых процедур и защищать кожу от солнца (в том числе и искусственного – в солярии). Применение кремов-автобронзантов допускается, но не нужно наносить их непосредственно на область рубца.

Никакого специального ухода не требуется: введенные в область шрама препараты оказывают необходимое действие изнутри.
На какой эффект можно рассчитывать?
Результат заметен не сразу после процедуры: он проявляется постепенно, обычно в течение одной-двух недель. Понемногу образования становятся менее выраженными, рельеф и оттенок кожи выравниваются. Небольшие рубцы удаляются полностью, а если дефекты очень крупные и выраженные, то они становятся менее заметными.

Если рубец застарелый, то есть вероятность, что для его устранения потребуется несколько сеансов – их периодичность определит врач, но обычно перерыв между процедурами составляет не менее трех недель.
В некоторых случаях для эффективного избавления от дефектов могут потребоваться дополнительные процедуры, например, аппаратные. Индивидуальная стратегия лечения разрабатывается на очной консультации. В наше время уже не нужно страдать от комплексов, прятать шрамы под одеждой или утешать себя тем, что такие дефекты украшают настоящих мужчин и нежных женщин. Бывает достаточно всего одной процедуры, чтобы разгладить кожу, и не стоит отказываться от такой возможности.
Читайте также:

