Болит кожа на голове при гайморите
Обновлено: 29.04.2024

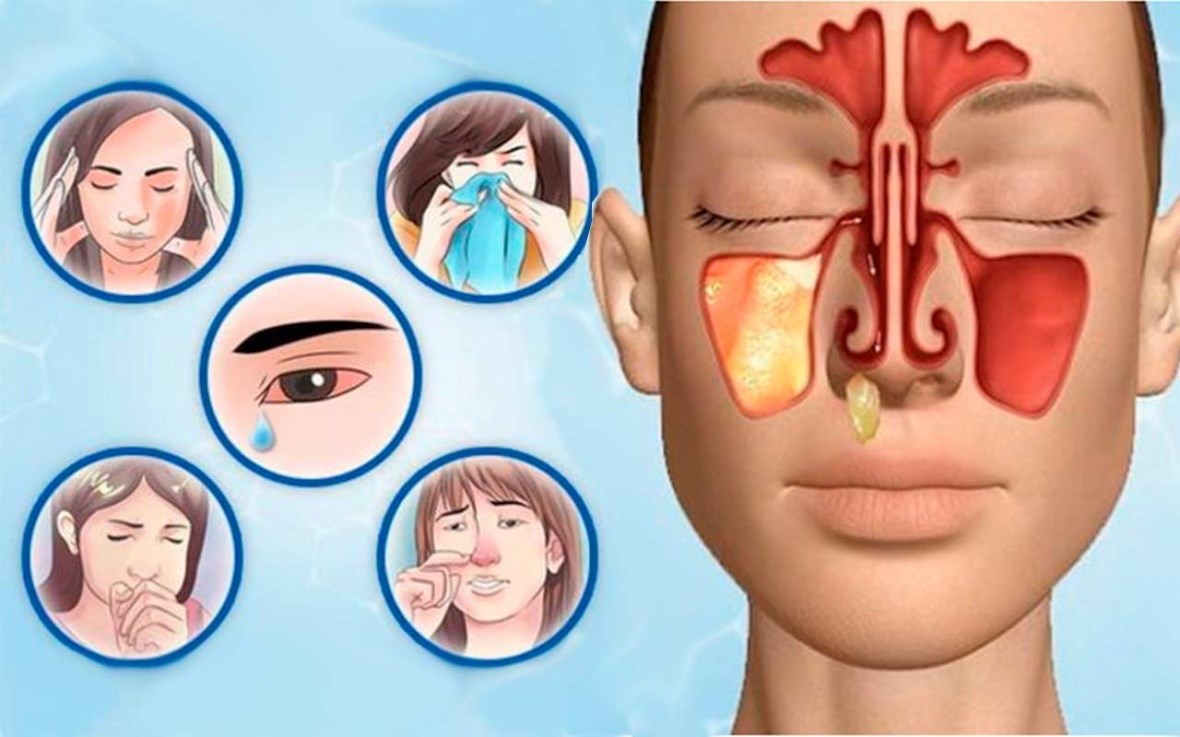
Гайморит – это одно из названий синусита. Его основными симптомами являются головокружение, постоянная заложенность носа и сильная головная боль.
Вследствие скопления слизи и гноя в пазухах под влиянием воспалительного процесса они увеличиваются в размерах, гной продолжает накапливаться, создавая неприятные и болезненные ощущения. Головокружение может быть спровоцировано дефицитом кислорода. За-частую боль возникает в области глаз или лобной части. В редких случаях пациенту может показаться, что у него болит зуб.
Отличия головной боли при гайморите и мигрени
Их симптомы очень трудно отличить. Как при гайморите, так и при неврологическом заболевании боль характеризуется как пульсирующая. При поворотах, а также наклонах головы бо-лезненные ощущения становится сильнее.
Симптомы этих заболеваний схожи, однако у них есть и отличия. Люди, страдающие мигренью, испытывают головную боль, которая становится сильнее от громких звуков. Она может сопровождаться рвотой или тошнотой.
Боль в голове при гайморите усиливается при поворотах и наклонах головы. Однако профессионально отличить характер болезненных ощущений способен только доктор, который хорошо знаком с симптомами этих заболеваний.
Особенности головной боли при гайморите:
- возникает в области лба и переносицы, постепенно переходит на височные доли;
- усиливается давление, пульсирует;
- возникает в утреннее время, усиливаясь к вечеру;
- особенно ощутима при наклонах и движениях.
Как избавиться от боли?
Чтобы убрать болевые ощущения, необходимо устранить источник, провоцирующий эту боль, - скопление гноя и слизи в пазухах. Как только стало понятно, что болезнь перешла из разряда привычного насморка в более серьезную стадию, следует срочно обратиться к врачу. Он проведет осмотр и назначит лекарства для быстрого снятия симптомов, курс физиопроцедур. В крайне тяжелых случаях делают прокол, чтобы убрать содержимое пазух.
Самостоятельно нельзя назначать себе лекарство или пытаться решить проблему «бабушки-ными» методами. Гайморит – серьезное заболевание, которое чревато опасными последствиями для организма.
Методы лечения гайморита
Физиотерапия
- УВЧ. Эффективно снимает боль, восстанавливает ткани пазух, а также способствует улуч-шению местного иммунитета. Она заключается в воздействии электромагнитного поля на организм. У этой процедуры есть несколько противопоказаний:
- сердечно – сосудистые заболевания;
- наличие опухолей;
- пониженное давление.
- Процедура рекомендована для лечения маленьких детей, а также беременных женщин. В среднем, курс лечения составляет 12—15 дней.
- Электрофорез. Принцип действия заключается в том, что лекарственные препараты про-никают глубоко в пазухи носа. Процедура проводится следующим образом: тампон с ле-карством вводят в нижний носовой вход. Он закрывается при помощи электрода, второй электрод устанавливают на область затылка. Длительность процедуры составляет 15 ми-нут. Курс лечения – 10-15 дней.
- Магнитотерапия. Процедура представляет собой точечное воздействие магнитного поля на воспалённые ткани. Эффективно снимает воспаления и головные боли, уменьшает отёки слизистых носа. В среднем требуется около 10-12 процедур. Перед её проведением промывают нос при помощи физраствора.
- Лазерная терапия. Это современная процедура, которая отличается не только высокой эффективностью, но и высокой стоимостью. При воздействии лазера в гайморовые пазухи вводят специальные электроды, которые уменьшают отёчность, а также укрепляют иммунитет. В результате улучшается микроциркуляция крови и уничтожается патогенная микрофлора. Лазерная терапия запрещена при злокачественных образованиях.
- УФО. Ультрафиолетовое излучение - одна из самых распространенных процедур. Она заключается в прогревании поражённых участков специальной лампой. Длительность про-цедуры составляет 5-7 минут. Она противопоказана пациентам с высокой температурой тела, а также тем, кто страдает повышенной чувствительностью к излучению или болеет онкологическими заболеваниями. Не рекомендуется проводить УФО пациентам, у которых наблюдается плохая свёртываемость крови.
- Ультразвук. При лечении хронической, а также острой формы заболевания используют ультразвук, который проникает на глубину до 4 сантиметров. Длительность процедуры составляет 10-15 минут. Преимущества: вытекает содержимое пазух, носовая полость освобождается, укрепляется иммунитет.
- Светотерапия. Лечение с помощью инфракрасного излучения благоприятно влияет на пациентов: как для взрослых, так и для детей. К преимуществам процедуры относят снятие отёков, уменьшение воспаления и расширение сосудов.
Прокол
Лечение запущенной формы гнойного гайморита осуществляется при помощи прокола. Про-цедура заключается в прокалывании стенки пазухи специальной иглой для того, чтобы уда-лить гнойное содержимое из пазухи, а также ввести в неё лекарственные препараты.
Многие пациенты переносят процедуру легко. Квалифицированные врачи хорошо ею владе-ют, поэтому проводят её быстро и безболезненно. Причём эффект заметен сразу же: уходит боль, тяжесть, а также улучшается дыхание.
Процедура проводится следующим образом:
- Обезболивание слизистой оболочки носа.
- Прокалывание стенки пазухи при помощи специальной иглы.
- Удаление жидкости с помощью шприца, а также промывание лекарственными препаратами
Прокол проводят в редких случаях. Для этой процедуры у пациента должны быть следующие симптомы:
- тяжёлое состояние (высокая температура и сильная слабость);
- невыносимая головная боль, пульсация в области гайморовой пазухи.
Прокол назначают ещё в тех случаях, когда нужно инфекцию вылечить в кратчайшие сроки. Например, во время беременности.
Медикаментозное лечение
При назначении лекарственных препаратов ЛОР-врач учитывает тяжесть заболевания, а также вызвавшего его возбудителя.
При гайморите выписывают лекарственные средства различного назначения, чтобы повлиять на определенный симптом заболевания:
- Антибактериальные лекарства. Их основная задача состоит в уничтожении инфекции, а также снятии воспаления.
- Кортикостероидные препараты. Они обладают противовоспалительным действием.
- Анальгетики. Эти лекарственные препараты избавляют от головной боли.
- Сосудосуживающие препараты. Снимают отеки, ощущение «распирания» в носу.
- Препараты для промывания носа.
Важно! Выписывать и назначать лекарственные препараты при гайморите должен толь-ко доктор. Ведь у большинства лекарственных средств есть множество противопоказаний.
При развитии осложнения применяют инъекционные антибиотики.
В начальных стадиях заболевания при заложенности носовой полости, используют специальные капли в нос, которые снимают отёк и обеспечивают свободное дыхание – сосудосуживающие препараты.
Лекарственные средства на основе морской воды не только промывают, увлажняют и очищают от корочек слизистую, но и предотвращают появление слизи и гноя. К таким препаратам относится «Сиалор Аква».

Сиалор Аква для промывания
- Сбалансированный солевой состав, подходит для детей с 0 лет
- Анатомические полимерные контейнеры буфус
- Способствует восстановлению слизистой носа
Есть противопоказания. Проконсультируйтесь со специалистом.
Осложнения
Многие пациенты не обращаются вовремя за медицинской помощью при гайморите. К сожалению, осложнения данного заболевания – серьёзные. Так, например, при гнойном гайморите возможны осложнения в том числе и на мозг.
С чем могут столкнуться пациенты?
- Орбитальные осложнения. Наблюдается резкое повышение температуры и выражен-ные болевые ощущения.
- Внутричерепные осложнения.
- Мукоцеле. Внутри пазухи образуется кистовидное образование, которое препятствует движению воздуха и слизи.
- Пневмоцеле. Это образование, напоминающее по размеру опухоль.
Чтобы не допустить появление осложнений, необходимо вовремя обратится к ЛОР-врачу и не заниматься самолечением!
Профилактика и меры предосторожности
Чтобы чувствовать себя всегда в хорошей форме и не сталкиваться с этим неприятным забо-леванием, необходимо соблюдать несколько рекомендаций врачей:
- Зимой обязательно носить головной убор.
- Делать зарядку каждое утро.
- Проветривать квартиру в любое время года.
- Для профилактики промывать нос препаратами на основе морской воды.
Опасность гайморита заключается в том, что его симптомы очень схожи с симптомами обычного насморка. Если не предпринимать должные меры, заболевание перерастает в хронический гайморит. Именно поэтому важно не заниматься самолечением, а сразу же обратиться к доктору.

Гайморит представляет собой воспаление в гайморовых пазухах, которые расположены по обе стороны носа, ниже глаз, вследствие попадания инфекции, размножения бактерий в них или при аллергической реакции. Заболевание охватывает одну или обе верхнечелюстные пазухи. Ему подвержены люди разных возрастов и чаще осенью-зимой. Летом существует риск при резких охлаждениях (кондиционеры, слишком холодное мороженое).
Главной опасностью заболевания является риск его перехода в хроническую форму, развитие пневмонии и других серьезных заболеваний, осложнения воспалительных процессов на другие органы. Хотя главной причиной развития гайморита является попадание в носовую полость вирусов и бактерий, начинающих активное размножение при недостаточно качественном лечении, есть и другие факторы заболевания:
- аномальное строение носовой полости;
- наличие аллергии;
- ослабленный иммунитет;
- аденоиды или полипы в носовой полости;
- длительное пребывание в помещениях с сухим воздухом;
- грибок;
- частое и бесконтрольное использование сосудосуживающих препаратов;
- туберкулез;
- наличие травмы слизистой носа.
Симптомы и формы гайморита
При гайморите характерно вечернее обострение симптомов, утром они ослабевают. Стоит обратить внимание на такие признаки:
- Нос заложен продолжительное время.
- Из носа выделяется слизь или гной.
- Температура выше нормы.
- Затрудненное дыхание.
- Озноб.
- Повышенная слабость и утомляемость.
- Пониженная работоспособность.
- Частые головокружения.
- Боль и давление в области переносицы, лба и глазниц, усиливаются при наклонах вниз.
- Сниженный аппетит.
При долгом отсутствии лечения возникают отеки, снижается или пропадает обоняние, заметны изменения в голосе. Характерной особенностью становится неприятный запах изо рта и привкус.
При подозрениях на гайморит следует обращаться за осмотром к лору. Во время диагностики врач жалобы, симптомы, строение носовой полости с помощью снимка для того чтобы определить, как лечить и каких мер предосторожностей придерживаться.
По типу проявлений гайморит можно разделить на такие формы:
- Вирусный – заложенный нос, прозрачные выделения, небольшое повышение температуры. Возможно вылечить за 5 дней.
- Бактериальный – густые выделения желтого цвета, боль в области переносицы, высокая температура, слабое самочувствие.
- Аллергический – отекшая слизистая оболочка вследствие воздействия аллергена. Жидкие выделения из носа, частые чихания.
Виды осложнений гайморита
Осложнения возникают при гнойном гайморите в запущенной форме из-за недостатка кислорода в носовой полости. В связи с этим инфекция размножается быстрее, гнойное содержимое, которое образуется в результате, не имеет выхода наружу.
Выделят внутричерепные, орбитальные осложнения, пневмоцеле и другие.
Внутричерепные осложнения - менингит, абсцессы, тромбоз пищевых синусов - возникают при попадании гнойных образований в оболочки мозга, его передние и глубинные отделы. Такие осложнения опасны, при отсутствии мер есть риск хирургического вмешательства и серьезных последствий. Риск осложнений заключается и в высоком проценте летальных исходов: почти 35% случаев заканчиваются смертью пациента.
Орбитальные осложнения развиваются вследствие разрушенных из-за воспаления стенок пазух и возникают по причине узкого положения пазух и глазниц. Такие осложнения часто встречаются среди пациентов, не достигших 18 лет. Разрушения распространяются на глазницы, лоб, могут перейти в шейный отдел. При воспалении глазниц появляется заметная краснота и отеки, нарушения зрения, сильная головная боль из-за давления на глазницы, спутанное сознание.
Пневмоцеле – возникновение опухоли в области лба. Определить можно при помощи МРТ.
Гайморит способен повредить слух, пациент начинает слышать звуки инородного происхождения, испытывать сильную боль и может потерять слух. Заболевание способно нарушить работу мочеполовой системы, поскольку путем циркуляции крови инфекция разносится по всему организму и приводит к воспалениям.
Методы лечения гайморита
Лечение зависит от стадии заболевания, количества гноя и состояния пациента. Обычно достаточно щадящих методов в виде противовоспалительных препаратов и средств для облегчения дыхания, промывание носа, прием антибиотиков и использование антисептических средств. Во время лечения используются препараты на основе морской воды, поскольку она качественно очищает носовые пазухи от гноя без побочных эффектов.
В случае возникновения болезни из-за аллергической реакции потребуются антигистаминные средства. Если она возникла из-за болезней зубов, необходимо проводить лечение параллельно с лечением зубов.
Важно абсолютное соблюдение рекомендаций врача. Недостаточное лечение способно обострить течение болезни. В таком случае возможно хирургическое вмешательство, поскольку медикаменты не справляются с выделяемым количеством гноя, из-за чего пациенту становится сложнее дышать и общее состояние ухудшается. Гной может распространиться в области глазниц и в отделы мозга, что может нанести серьезные последствия для всего организма.
Под хирургическим вмешательством подразумевается пункция. Это - прокол нижней стенки носового прохода с целью выкачивания гноя, очищения носовой полости физраствором и противовоспалительными препаратами. После операции состояние пациента улучшается и ему остается пройти курс реабилитации. Процедура происходит под анестезией и безопасна для организма, но требует тщательной подготовки перед ее выполнением.
В некоторых ситуациях собранный при помощи пункции гной исследуют в лаборатории. Это необходимо для правильного подбора препаратов в период реабилитации и для предупреждения повторного возникновения гайморита.
Метод физиотерапии используется в случаях, когда стадия заболевания позволяет его вылечить без применения пункции. Физиотерапевтические процедуры включают воздействие теплом, световым излучением либо магнитным полем на высоких частотах. Ткани прогреваются, за счет чего усиливается кровообращение и повышаются защитные механизмы организма. В зависимости от ситуации назначают или один вид процедур, или применяют комплексный метод. Данный метод лечения не допустим при заболеваниях крови и сердечно-сосудистой системы, при пониженном давлении и наличии опухолей.
Популярностью пользуются народные методы лечения заболевания. Однако их применение при гайморите не рекомендуется без назначения врача. Ингаляции на основе лекарственных трав, паров картофеля, настойки прополиса, промывание носа раствором поваренной или морской соли будут эффективной помощью в лечении гайморита, только если состояние пациента и стадия заболевания это позволяют.
Капли от гайморита, приготовленные в домашних условиях на основе сока алоэ, меда, чистотела, масла облепихи или шиповника тоже должны применяться только под контролем лечащего врача.

Сиалор против насморка
- Устраняет воспаление и заложенность
- Борется с бактериями, не нарушая микрофлору
- Не содержит гормонов и антибиотиков
Есть противопоказания. Проконсультируйтесь со специалистом.
Дополнительные рекомендации
Существует ряд противопоказаний при лечении гайморита, главным из которых является самостоятельное лечение, грозящее ухудшить течение болезни. Недопустимо прогревание носа, это приведет к более интенсивному размножению инфекции и серьезным осложнениям. Решение об окончании лечения принимает врач после контрольного осмотра. Он включает в себя повторный рентгеновский снимок или томографию.
Особо осторожными следует быть беременным женщинам из-за ослабленного иммунитета. В период беременности недопустимо самолечение в домашних условиях. Врачом назначаются щадящие препараты с учетом срока плода, состояния здоровья будущей мамы.
Соблюдение основных рекомендаций послужит профилактикой гайморита. Важно тепло одеваться в холодные времена года, не допускать переохлаждения. Умеренная и систематическая нагрузка, а также сбалансированное, богатое полезными микроэлементами питание позволят укрепить иммунитет и усилить защитные функции организма. Регулярные медосмотры и приемы курсов витаминов по назначению врача окажут дополнительный укрепляющий эффект для организма. Укрепить дыхательную систему помогают специальные упражнения для дыхания, посоветовать которые также может врач.
Следует также помнить о рисках осложнений гайморита. Именно врач поможет определить, с какой формой и степенью гайморита пришлось столкнуться, и назначит лечение, чтобы их избежать.

Самыми распространенными последствиями перенесенных (и недолеченных!) простудных заболеваний являются синуситы. В отличие от обычного ринита (насморка), при котором воспаляется слизистая полости носа, при синуситах процесс затрагивает околоносовые пазухи.
Одними из таких пазух являются лобные, которые расположены слева и справа от центра лобной кости над глазами. Воспаление слизистых оболочек лобных пазух – это фронтит (от frontalis — «лобный») или лобный (фронтальный) синусит. Часто его называют «лобный гайморит», однако это неправильно, точное название данного заболевания – именно «лобный синусит» или «фронтит».
За последние годы возросло количество случаев лобного синусита, при этом больше всего отмечен прирост заболеваемости в хронической форме. Патология, в основном, встречается в детском и подростковаом возрастах. Среди взрослых заболеванию более подвержены мужчины.
Воспаление лобной пазухи
Причинами воспаления могут выступать вирусы (риновирус, аденовирус, коронавирус), бактерии (стафилококк, стрептококк, гемофильная палочка) или грибки, которые проникают из носовой полости.
Перенесенный ринит, инфекция из носоглотки, воспалительный процесс в других пазухах носа (например, в гайморовых), озена, сезонная аллергия, снижение иммунитета при переохлаждении или стрессе, травмы носа, искривление носовой перегородки, попадание инородного тела, полипы, кисты в носовой полости - все это может стать причиной возникновения фронтита.
Лобный синусит возникает и при наличии определенных факторов, связанных с условиями жизни и деятельности человека. Так, загрязненная атмосфера, особенно в зоне промышленных предприятий, пыльные и загазованные помещения, вредные производства или профессиональные травмы (например, баротравмы дайверов, подводников, пилотов) приводят к сбоям в работе иммунной системы организма и, как результат, – к фронтиту.
К развитию лобного синусита может привести переохлаждение головы в осенне-зимний период при нежелании носить головной убор, неумение правильно сморкаться, а также общее истощение организма на фоне болезни или восстановления после травмы и операции.
Развитие фронтального синусита характеризуется скоплением гноя в пазухах, а это, в свою опасно, чревато тяжелыми осложнениями.
Разновидности фронтита
Виды фронтита различаются в зависимости от путей проникновения инфекции, типа и времени развития патологии.
- Острый фронтит. Характеризуется внезапным возникновением воспалительного процесса, развитие - быстрое, окончание заболевания – полное.
- Хронический фронтит. Возникает как следствие плохо вылеченной острой формы заболевания; длительные периоды обострения сменяются короткими паузами ослабления симптомов.
- Аллергический фронтит. Немедленная реакция на аллергены: частое чихание, зуд носа и глаз, температура в норме или слегка повышена.
- Вирусный фронтит. При воздействии вируса быстро подниматься температура, беспокоят боль в горле, чихание; износа выделяется жидкая полупрозрачная слизь.
- Бактериальный фронтит. При бактериальной атаке температура повышается, медленнее, чем при вирусной. Больного не беспокоят зуд и чихание, а слизь формируется густая, с характерным оттенком.
- Катаральный фронтит. Заявляет о себе тяжестью в лобной области, заложенностью носа; может не давать осложнений, или перейти в гнойную стадию.
- Гнойный фронтит. Образование и скопление гнойного содержимого в лобных пазухах пагубно влияет на состояние больного; возможны потеря сознания, распространение инфекции на головной мозг и его оболочки.
- Пневмосинус. Особая форма фронтита, которая характеризуется давлением на лобную пазуху изнутри; воздух в пазуху поступает, но выхода для него нет. В этом случае воспаление может отсутствовать, а боль в лобной части будет ощущаться.
Независимо от типа фронтита он может затрагивать одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Симптомы фронтита
Лобный синусит – заболевание серьезное. О развитии патологии сигнализируют его характерные симптомы:
- головная боль может быть разлитой или локализоваться в определенном месте (лобная часть, возле бровей);
- повышение температуры (до 40°С) с появлением лихорадки у детей и озноба у взрослых;
- заложенность носа, затруднение дыхания, снижение или отсутствие обоняния (гипосмия/аносмия);
- проблемы со зрением, слезотечение, развивающаяся светобоязнь;
- скопление слизи в носовых ходах, затрудненность ее удаления;
- покраснение и отечность кожи над переносицей и веками;
- появление зубной боли и боли в ушах;
- общая слабость и головокружение.
Своевременное обращение к отоларингологу поможет поставить правильный диагноз.
Симптомы острого фронтита
- при наклонах головы вниз появляется интенсивная головная боль;
- выделение из носовых ходов слизи, окрашенной в желтый или зеленый цвет;
- появление отеков вокруг глаз;
- сильная головная боль может отдавать в уши и виски.
Симптомы хронического фронтита
- течение болезни проходит приступообразно: ремиссии сменяются обострением;
- при обострениях появляются симптомы острого фронтита, при ремиссии сохраняются давление и тяжесть в лобной части головы, усиливающиеся при наклонах и нагрузках;
- в висках появляется пульсирующая боль; беспокоит постоянная ноющая головная боль;
- присутствуют выделения из носа, часто они имеют примеси гноя и крови; но чувства полной заложенности нет;
- сохраняются отеки, давление в глазах;
- по утрам из-за стекания гнойной слизи по задней стенке глотки могут появляться отхаркивание мокроты и тошнота;
- повышена утомляемость.
Одним из главных показателей развития патологического процесса при фронтите является температура. При острой форме, которая при надлежащем лечении длится 3 недели, гипертермия может достигать 38–40°С. При хронической форме температура может быть незначительной или отсутствовать,однако нормотермия при лобном синусите не свидетельствует о выздоровлении, также сохраняются характерные боли.
Главные признаки заболевания лобным синуситом – это постоянные ноющие головные боли. Они носят характер распирания, сжимания, пульсации, усиливаются при наклонах головы вперед или выполнении физических нагрузок. Болезненность может появиться из-за вибрации при поездках в транспорте.
При переохлаждении или последствиях ОРВИ в лобных синусах увеличивается давление, боли нарастают. Бессонница и умственное напряжение, переутомление и прием кофе или алкоголя могут усилить симптомы даже без обострения заболевания – боль становится сильной, невропатической.
Самая интенсивная точка боли в области лба отмечается над переносицей (выше на 2 см). Если воспалена одна из пазух, боль сильнее локализуется с одной стороны. При постукивании по лбу появляется ноющая боль. При наличии воспаления при надавливании на надбровные дуги боль будет держаться долго.
Обострения фронтита
Если лечение не было начато вовремя, симптомы заболевания усиливаются, интоксикация возрастает. Гипертермия, чувство разбитости, общее плохое самочувствие могут соседствовать с головокружениями и вегетативными нарушениями.
Возникает вторичное воспаление слезного мешка (дакриоцистит). В лобных пазухах могут появиться полипы, свищи, опухолевидные образования (холестеатомы) и слизистые кисты (мукоцеле).
Все это способствует появлению язв на стенках пазух, а инфекция может проникнуть в надкостницу и кость.
Фронтит: осложнения и последствия
Хроническая стадия фронтита опасна своими осложнениями. Перенесенная ОРВИ или простая простуда часто вызывает обострение болезни, которое длится около трех–четырех недель.
При переходе фронтита в хроническую стадию возникает опасность проникновения гнойного содержимого пазух через задние стенки внутрь черепа. Последствием этого может стать тяжелейший гнойный менингит или абсцесс.
Если гнойная инфекция проникнет через тонкую нижнюю стенку пазухи, то серьезно пострадают глазницы.
Эти осложнения очень опасны, так как могут привести к летальному исходу.
Последствия недолеченного фронтита сказываются на других органах и приводят к воспалительным процессам в миндалинах, костях, тканях сердечной мышцы, конъюнктивиту и повреждению зрительного нерва, отиту или пневмонии.
Диагностика
Правильный диагноз может поставить только врач, чаще всего обращаются к отоларингологу. Осмотр пациента при помощи специальных инструментов(риноскопа и эндоскопа), проведение УЗИ, рентгена и томографии позволяют определить состояние слизистой, объемы и строение лобных пазух, а также место расположения инфекционного процесса.
Анализ крови, бактериологические и цитологическое исследования дополняют клиническую картину и помогают выбрать направление лечения пациента.
Могут назначаться пробы на аллергены. В сложных случаях необходимыми являются консультации офтальмолога и невролога.
Методы лечения
Если нет показаний для хирургического вмешательства, лечение фронтита проводится консервативно.
После установки диагноза выбираются проверенные терапевтические методы:
- прием антибиотиков;
- борьба с отеками;
- применение антигистаминных препаратов, капель и спреев от насморка;
- промывания и орошение солевыми растворами, зондирование, носовой душ, введение тампонов;
- физиотерапевтические мероприятия (ингаляция, УВЧ и др.).

Сиалор против насморка
- Устраняет воспаление и заложенность
- Борется с бактериями, не нарушая микрофлору
- Не содержит гормонов и антибиотиков
Есть противопоказания. Проконсультируйтесь со специалистом.
Лечение в домашних условиях
Такое лечение разрешает только врач при легкой форме заболевания. Пациенту назначаются лекарственные препараты и выдаются рекомендации, которые нужно строго выполнять это касается различных промываний и ингаляций, которые можно выполнять в домашних условиях, в том числе – применяя народные средства.
Самые известные – ингаляции, представлябщие собой вдыхание паров отваров лекарственных трав (ромашки, чабреца, лаврового листа) с добавлением нескольких капель эфирных масел (эвкалипта, чайного дерева). Можно проводить ингаляции при помощи отварного картофеля (картофель для этого нужно очистить).
Прокол при фронтите
Без прокола можно очистить пазухи и ввести лечебные препараты с помощью специального катетера Ямик. Если фронтит переходит в тяжелую затяжную стадию, требуется выполнить прокол, что позволит очистить пазухи от гноя.
В более сложных случаях требуется операция трепанопункции, при которой в отверстие пазухи вводят специальную трубку (канюлю). С ее помощью проводят промывание и введение антибиотика.
Такие хирургические вмешательства выполняются под местной анестезией.
В особо тяжелых случаях назначается открытая операция.
Рекомендации после операции прокола
После проведения операции пациенту на 4–5 дней назначают сосудосуживающие капли. Врач объясняет, как необходимо ухаживать за послеоперационной раной, дает рекомендации по избегнию простуд и других вирусных заболеваний.
Если боли после прокола не проходят в течение нескольких дней или рана плохо заживает, нужна консультация врача.
Препараты для лечения фронтита
Медикаментозное лечение назначает врач в зависимости от типа заболевания, особенностей протекания болезни и анамнеза пациента.
Если патологию спровоцировали бактерии, назначаются антибиотики. Длительность их применения составляет 7–10 дней. В легких случаях назначают спреи с антибиотиками или таблетки, в тяжелых – препараты широкого спектра действия, или, после проведения всех анализов, применяют узконаправленные антибиотики.
Вводить антибиотики можно внутримышечно и внутривенно. Иногда лекарство доставляется в очаг воспаления прямо через лобную кость.
После лечения антибиотиками могут назначаются препараты для поддержания микрофлоры кишечника.
Если фронтит развился в результает вирусного воздействия или аллергии, антибиотики применять нельзя.
В таких случаях назначают антигистаминные, противоотечные препараты.
Хорошие результаты дает использование сульфаниламидов или гомеопатических средств.
Профилактика
Чтобы избежать такого серьезного заболевания, как фронтит, необходимо:
- серьезно относиться к лечению любого насморка;
- уделять внимание лечению простудных заболеваний, а также болезней носоглотки;
- постоянно промывать нос морской водой;
- правильно питаться, соблюдать питьевой режим, употреблять необходимый набор витаминов;
- одеваться по сезону, избегая переохлаждений и сквозняков;
- поддерживать иммунитет (спать по 8 часов, придерживаться режима труда и отдыха);
- избегать травм головы и носовой перегородки;
- бывать на свежем воздухе, особенно в хвойном лесу;
- поддерживать физическую форму;
- сохранять здоровый микроклимат в доме: регулярно проводить проветривание и увлажнение воздуха, особенно во время отопительного сезона;
- санаторно-курортное лечение;
- при подозрении на болезнь немедленно обратиться к отоларингологу.
Заключение
Лобный синусит (в народе – «лобный гайморит») – заболевание сложное и опасное, которое чревато многими осложнениями и серьезными проблемами со здоровьем. Важно соблюдать меры предосторожности, чтобы не допустить его развитие из обычной простуды или ОРВИ. Если же появились первые симптомы болезни, важно как можно быстрее обратиться к врачу: богатый арсенал современных методов лечения поможет устранить проблему, не прибегая к хирургическому вмешательству и не доводя до развития хронической формы.

Острый гайморит — воспалительный процесс, протекающий в слизистой оболочке придатков носа (синусов), поэтому иногда диагноз синусит также имеет отношение к воспалению. Для данного заболевания характерны припухлость щек и гнойные выделения, сопровождающиеся неприятным запахом.

По своей симптоматике в начале заболевания острая форма гайморита очень напоминает обычный насморк, только вот лечение болезни может быть более трудным и длительным. Да и само состояние доставляет больному огромнейший дискомфорт и мешает полноценной жизни.
Анатомия пазух
В черепе человека есть 4 типа пазух:
- лобные (в области лба);
- верхнечелюстные, они же гайморовы (в области щёк под глазами);
- пазухи решётчатой кости, или клетки решётчатого лабиринта (в области между носом и глазом);
- клиновидные (в самой середине черепа, за глазными яблоками).
Пазухи представляют собой своеобразные пустоты, которые уменьшают вес черепа, участвуют в формировании и звучности голоса, в процессе обоняния, а также служат амортизаторами при травмах лицевого скелета.
Они также выполняют защитную функцию: при попадании в носовую полость чужеродных частиц и бактерий происходит раздражение слизистой оболочки носа, начинается чихание, и частицы эвакуируются из организма вместе со слизью. Но если защитные силы организма ослабевают, в пазухи из носовых ходов могут попасть бактерии и вызвать сильное воспаление, что мы и наблюдаем при развитии острых проявлений болезни.
Почему гайморовы пазухи воспаляются чаще?
Среди воспалений околоносовых пазух острый гайморит — воспаление верхнечелюстных пазух — диагностируется чаще всего. И тому есть несколько причин:
- верхнечелюстные пазухи самые большие по объёму; соединены с носовой полостью с помощью соустий — небольших отверстий, покрытых слизистой оболочкой (эти отверстия довольно узкие, и даже небольшой отёк слизистой при малом воспалении может затруднить выход слизи из них, а образовавшаяся и скопленная слизь при отсутствии надлежащего оттока становится мощным катализатором, если воспалительный процесс развивается вначале в соседних.).
Виды острого гайморита
Выделяют катаральную и гнойную форму гайморита.
Название «катаральный» происходит от медицинского термина «катар», обозначающего «течь, стекать». То есть при такой форме гайморита довольно быстро развивается воспаление слизистой оболочки и её отёк. Вначале изменения касаются только слизистой оболочки. Воспаление при гайморите этой формы сопровождается сильно выраженной отёчностью слизистой — она заметно увеличивается в размерах и, как следствие, чуть позже образуется прозрачная слизь. Только благодаря своевременно начатому лечению удаётся не допустить перехода катаральных форм в гнойные гаймориты, которые с большой долей вероятности могут стать хроническими.
При гнойных гайморитах, непосредственный контакт гноя со слизистой перерождает её, причём довольно быстро и что самое опасное - безвозвратно. Таким образом, при неправильном лечении или вовсе его отсутствии, можно очень легко и просто пополнить армию лиц, страдающих хронической формой гайморита.
Причина появления гнойной формы гайморита (острого синусита) — бактерии. В выделяемой слизи содержатся стрептококки, стафилококки, реже — пневмококки и грибы, что приводит к появлению гнойного содержимого в самой пазухе.
Причины развития гайморита
Острый гайморит могут спровоцировать следующие факторы:
- простудные заболевания;
- вирусные инфекции: ОРВИ, корь, грипп и др.;
- аллергические реакции;
- повреждения и травмы носа;
- недолеченные зубы, корни зубов, входящие в полость гайморовой пазухи, воспаления дёсен.
В медицине принято выделять два способа проникновения инфекции в верхнечелюстные пазухи: когда инфекция проникает из слизистой носовой полости в гайморову пазуху или когда инфекция током крови и общим воспалением развивается непосредственно в гайморовой пазухе.
Спровоцировать гайморит (помимо бактерий) могут факторы, препятствующие нормальной циркуляции воздуха и выходу слизистых масс из пазух. К ним относят:
- искривлённую перегородку носа;
- аденоиды;
- кисту;
- полипозные образования;
- и др.
К нарушению процесса выхода слизистых масс из пазух и дальнейшему лечению могут также привести неблагоприятные условия окружающей среды — пыль, загазованность, работа на вредном производстве.
Симптомы
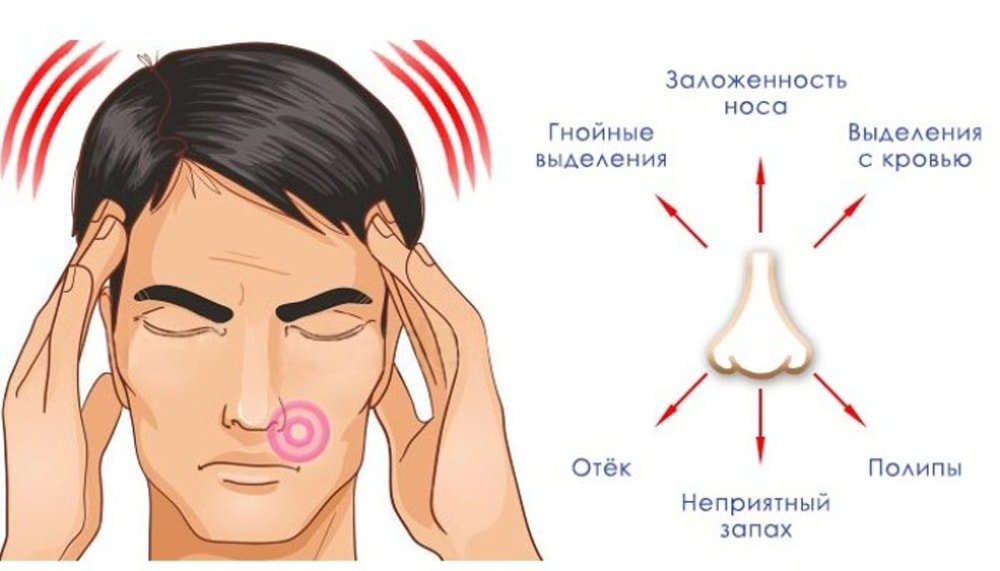
К симптомам острого гайморита относят:
- боль в области щёк под глазами;
- боль в глазничной области;
- давление на зубы и зубная боль;
- головные боли;
- болевые ощущения при наклоне головы вперёд (боль «отдаёт» в затылок и лоб; по характеру ощущения напоминают боль при мигрени; как правило, к вечеру болевые ощущения усиливаются);
- затруднённое носовое дыхание;
- чувство непрекращающейся заложенности носа (она может сопровождаться зудом, чиханием, сухостью);
- характер слизистых выделений, помогает определить тяжесть заболевания (прозрачные выделения при лёгкой форме болезни и густые зелёного оттенка при гнойной форме);
- плохой запах из из носа и ротовой полости (нос и глотка соединены между собой, при гайморите гной скапливается в пазухах и вызывает запах изо рта; причём от него проблематично избавиться, даже почистив зубы);
- «слезятся» глаза;
- появляется гнусавость в голосе;
- нарушенное обоняние;
- высокая температура тела от 37,5 до 39°С — ответная реакция организма на присутствие инфекции;
- повышенная утомляемость, снижение аппетита, проблемы со сном;
- отёчность век, скул, области около носа;
- боль при надавливании на область расположения пазух.
Возможны ли осложнения при остром гайморите?
При запоздалой терапии или отсутствии правильно подобранного лечения, острый гайморит может перейти в хроническую форму и привести к развитию целого ряда других серьёзных осложнений.
Хронизация воспаления в пазухах — наиболее распространённое осложнение при остром гайморите. Хроническая форма требует продолжительного грамотного лечения.
Инфекция из верхнечелюстных пазух может попасть в средний отдел уха и спровоцировать там сильный воспалительный процесс (отит). Отиту сопутствуют резкие болевые ощущения в ухе, происходит снижение слуха, может подняться температура тела.
С гайморитом связывают заболевания троичного нерва, так как он близко расположен к очагу воспаления. Это состояние характеризуется стреляющими болями лица. Пациенты описывают свои ощущения как удары током. Подобный неврит лечить крайне тяжело.
Возможны осложнения гайморита, связанные с глазами. При воспалении мы наблюдаем отёчность век, боль при нажатии на глазницу, может начать «падать» зрение. Попадание гноя в глазницу и тромбоз вен могут привести к потере зрения и даже потере самого глаза (панофтальмит).
Самое страшное последствие гайморита — воспаление оболочки мозга (менингит). Подобное осложнение развивается при длительных и неправильных попытках самостоятельно вылечить воспаление пазух.
Другие встречающиеся осложнения гайморита у взрослых: периостит челюсти, менингоэнцефалит, синус тромбоз , вплоть до генерализованного заражения крови (сепсиса).
Помните, гайморит с осложнениями лечить гораздо труднее, поэтому очень важно своевременно обратиться за квалифицированной помощью к ЛОР специалисту.
Как проводится диагностика?
Лечение острого гайморита у взрослых и детей необходимо проводить под контролем опытного оториноларинголога.
На приёме ЛОР-врач соберёт анамнез и проведёт осмотр носовой полости. Болевые ощущения при пальпации области под глазами на уровне щёк подскажут о наличии в пазухах воспалительного процесса.
Надёжным методом диагностики является рентгеновское исследование. Но маленьким детям и беременным женщинам рентген не назначается. Им показаны КТ и ультразвуковое обследование пазух носа - синуссканирование.
Для получения полных сведений о заболевании проводятся риноскопия и эндоскопия носовой полости и носоглотки.
Методы лечения острого гайморита
Заболевание самой лёгкой степени не требует использования каких-то специальных мер и антибактериальных средств для лечения. Достаточно принимать противовоспалительные препараты для снятия общих симптомов и использовать сосудосуживающие капли, чтобы снять отёчность и облегчить выход слизи.
С помощью антибиотиков лечат гайморит с гнойной формой (например, «Амоксиклав»).
Терапию острой формы заболевания лучше дополнить промыванием носовой полости и околоносовых пазух. Наиболее эффективный метод лечения гайморита это — промывание по Проетцу, более известный как метод «кукушка».
Закрепить эффект лечения гайморита помогут физиотерапевтические процедуры и орошения полости носа антисептическими средствами.
Промывание «кукушка»: описание метода лечения гайморита
Метод «кукушка» - процедура безболезненная и, главное, результативная. Благодаря консервативному лечению эффективно вымываются из пазух гнойные массы, слизистые выделения вместе с патогенными микроорганизмами, слизистая улучшает свою работу, заложенность носа снижается, и воспаление стихает. В некоторых случаях благодаря промыванию по Проетцу получается избежать пункции. Как же проводят эту процедуру?
Пациент удобно располагается, лёжа на кушетке, лицом кверху. ЛОР-врач осторожно вливает в одну ноздрю антисептик («Хлоргексидин», «Фурацилин», «Мирамистин» и др.). И одновременно с помощью специальной металлической оливы, соединённой медицинским отсасывателем, высасывает этот промывочный раствор, но уже из другой ноздри. Манипуляцию повторяют по три раза с каждой стороны, стерильным пластиковым шприцем объёмом двадцать мл. Вся процедура длится около пяти минут.
Пункция при гайморите
Если все консервативные методы лечения гайморита не помогают, ЛОР-врач предложит сделать прокол верхнечелюстной пазухи. Эта мера необходима, поскольку скопившийся в пазухе гной, как мы уже знаем, может привести к тяжёлым последствиям вплоть до воспаления мозга.
В ходе процедуры оториноларинголог высвобождает гнойное содержимое пазух и вводит в пазуху лекарство. Прокола бояться не надо — перед процедурой проводится обезболивание: ЛОР-врач вводит в носовой проход пациента, сидящего в кресле, ватный тампон, смоченный в растворе лидокаина. Это совершенно безопасно и не требует подготовки пациента.
Как только анестезия подействует, оториноларинголог, используя иглу Куликовского, аккуратно вводит её в пазуху через носовую полость. С помощью шприца гнойное содержимое отсасывается наружу. Как только гнойные массы полностью извлечены, проводится промывание. В течение нескольких дней после процедуры пазуху нужно продолжать промывать.

«ЛОР клиника Доктора Зайцева»
Наша клиника специализируется на лечении заболеваний уха, горла и носа. Самое современное оборудование, собственные методики и опытные специалисты — вот три составляющие, которые позволят вам произвести лечение острого гайморита быстро, безопасно и эффективно. Постоянные клиенты нашей клиники замечают, что наши цены остались на уровне 2013 года!
При появлении первых признаков гайморита, пожалуйста, не откладывайте визит к врачу. Звоните и записывайтесь — мы всегда готовы вам помочь!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.

Беспечное отношение к обычному насморку или простуде может спровоцировать развитие гайморита. Гайморитом называется воспалительный процесс в верхнечелюстных околоносовых пазухах. Другое их название – гайморовы, отсюда и пошло название заболевания – «гайморит».
Гайморовы пазухи расположены справа и слева от носа, в области щёк под глазами. Здоровые невоспалённые пазухи – это полости, наполненные исключительно воздухом. Слизистая оболочка пазух выделяет необходимое количество слизи, которая выходит в носовую полость через небольшие отверстия – соустья. Но если в пазухах активизируются бактерии, в ответ на действия патогенной микрофлоры слизистая оболочка пазух отекает, соустья перекрываются, и выход слизистых масс становится невозможным. В пазухе скапливается гной, и запускается сильнейшее воспаление.
На какие симптомы при гайморите жалуется больной? Почему возникает болезнь, и на какие признаки гайморита нужно обращать внимание? «Гайморит: симптомы у взрослых» - тема сегодняшней статьи.
Причины развития гайморита
Гайморит вызывает инфекция, которая попадает в гайморовы пазухи. Бывают случаи, когда бактерии уже населяют слизистую носоглотки человека, но их концентрации недостаточно, чтобы негативно влиять на организм. Но стоит проявиться определённым факторам, болезнетворные микроорганизмы из безобидного «соседа» превращаются во врага: они начинают усиленно размножаться и вести свою жизнедеятельность. Так запускается воспалительный процесс, развивается гайморит, и симптомы болезни дают о себе знать.
Какие факторы являются причиной воспаления гайморовых пазух?
- инфекционные заболевания носоглотки;
- недолеченный насморк;
- плохая гигиена полости рта и стоматологические заболевания (например, кариес);
- переохлаждение;
- аллергический ринит;
- искривлённая носовая перегородка;
- образования в носоглотке (например, полипы);
- аденоиды;
- травмы носа;
- вдыхание вредных веществ (чаще на производствах);
- ослабленный иммунитет;
- опухоли полости носа;
- туберкулёз;
- частое использование сосудосуживающих капель для носа.
Научно доказано, чем больше размер пазухи, тем проще патогенной микрофлоре туда попасть. Гайморовы пазухи – самые большие, поэтому они подвержены воспалению гораздо чаще, чем другие околоносовые пазухи.
Гайморит: симптомы
Чтобы вовремя распознать проблему и обратиться к лор-врачу, важно уметь распознать признаки гайморита.
Отличительным признаком гайморита являются головные боли и боль в области гайморовых пазух. Пациент испытывает болевые ощущения в области щёк под глазами. Он чувствует неприятное давление в переносице. К вечеру боли становятся гораздо сильнее. Дискомфорт в области пазух также усиливается при повороте или наклоне головы. Болевые ощущения объясняются наличием в пазухах гноя. Гнойным массам становится тесно, и они сильно давят на стенки пазух. При выраженном воспалении боль может отдавать в челюсть, виски и других частях лица.
Часто болезнь сопровождают выделения из носа. На начальной стадии они прозрачные, но быстро приобретают зеленоватый оттенок и становятся вязкими. Зелёный цвет соплей говорит о бактериальной инфекции в полости носа. Выделений может не быть вовсе, если соустья пазух полностью заблокированы, и слизь вместе с гноем не могут выйти наружу.
У многих пациентов наблюдается повышение температуры тела до высоких отметок (38,5°).
Также у больного отмечаются:
- потеря или ухудшение обоняния;
- отёчность в области век, глаз, носа;
- гнусавость в голосе;
- заложенность носа;
- слабость, быстрая утомляемость, отсутствие работоспособности.
Это были общие признаки. Если у вас гайморит, симптомы будут зависеть от разновидности заболевания.
- По месту локализации воспаления:
- односторонним (правосторонним или левосторонним);
- двусторонним.
- По характеру течения:
- острым;
- хроническим.
- В зависимости от причины появления:
- травматическим;
- аллергическим;
- одонтогенным;
- риногенным;
- гематогенным;
- вирусным;
- бактериальным;
- грибковым.
- По клиническим проявлениям:
- катаральным;
- экссудативным;
- гнойным;
- полипозным.
Классификаций заболевания достаточно много. Разберём наиболее распространённые виды гайморита и симптомы этих форм.
Острый гайморит.
Второй характерный признак заболевания – боль. Болят щёки в области пазух, болит переносица, могут появляться болевые ощущения в челюсти. Если больной наклоняет или поворачивает голову, чихает или кашляет, боль усиливается. К вечеру это состояние усугубляется.
В некоторых случаях возникает светобоязнь. Из носа выделяется слизь. Если в пазухе бушует бактериальная флора, выделения зелёного цвета, что говорит о гнойном процессе.
Дышать носом становится очень сложно, возникает сильная заложенность. Веки больного отекают. Пациент чувствует себя разбитым, вялым, и вести привычную жизнедеятельность он не может.
Хронический гайморит
Хроническая форма болезни возникает, если острую форму не долечили до конца. Хроническое воспаление – это вяло развивающийся процесс, который длится больше месяца. Симптоматика смазана и ярко проявляет себя только в период обострения.
В период обострения больной жалуется на следующие симптомы:
- субфебрильная температура тела (до 37,5°С);
- заложенность носа, которая в течение дня может пройти;
- гнойные выделения из носовой полости;
- болевые ощущения не только в области переносицы, но и в области челюсти;
- гнусавость в голосе;
- слабость, быстрая утомляемость.
В период ремиссии болезнь распознать тяжелее. Симптомы не так интенсивны:
- заложенность носа;
- скопление слизи в горле, которая стекает из носоглотки;
- головные боли;
- отёчность век по утрам после сна;
- нарушение обоняния.
Травматический гайморит
Причиной развития этой формы заболевания является сильная травма черепа, которая часто сопровождается повреждением носовой перегородки. Из-за сильного кровотечения кровяные сгустки могут попасть в гайморовы пазухи. Если своевременно проблему не установить, может присоединиться инфекция и развиться нагноение. В воспалённой после травмы пазухе могут образоваться полипы и наросты.
У пациента повышается температура тела, появляются головные боли. Воспалительный процесс может перекинуться на соседние ткани, вызвав образование флегмоны или абсцесса (нагноения). Лечение этой формы проводится стационарно.
При хроническом воспалении человек жалуется на боли в области пазух, заложенность, выделения из носа. Может наблюдаться отёчность век и припухлость щеки со стороны поражённой пазухи. В подглазничной области может образоваться фистула (свищ) с выделяемым оттуда гноем. Пациентам с таким диагнозом проводят операцию на пазухе с удалением фистул и полипов.
Аллергический гайморит
Причиной аллергической формы заболевания является контакт слизистой оболочки пазухи с аллергеном (раздражающим веществом).
Болезнь напоминает проявление классической аллергии. Основными признаками этой формы являются:
- постоянный кашель, который не проходит даже после приёма противокашлевых препаратов;
- нарушенное носовое дыхание;
- заложенность носа;
- слизетечение из носа;
- приступы чихания;
- отёчность;
- зуд в глазах.
Раздражающими веществами могут быть пыль, шерсть животных, пыльца, косметика и т.п. Нужно как можно быстрее выявить аллерген и устранить его влияние на организм.
Одонтогенный гайморит
Инфекция в пазуху может попасть не только из носоглотки. При одонтогенной форме патогенная микрофлора проникает в пазуху из корней зубов верхней челюсти. Заболевание может протекать в острой и хронической формах с симптомами, характерными для этих типов воспаления. В случае с одонтогенным гайморитом одной только терапии у лор-врача недостаточно. Необходимо обратиться к стоматологу и разобраться с «проблемными» зубами – пролечить или удалить.
Катаральный гайморит
Катаральная форма характеризуется воспалением и отёчностью слизистой оболочки пазухи. У пациента отмечаются:
- слабость, ухудшение самочувствия;
- насморк;
- заложенность носа;
- незначительное увеличение температуры тела (бывает, что температуры нет).
Это начальная стадия воспаления. Если в этот период диагностировать болезнь не удалось, катаральная форма легко переходит в гнойную. На этой стадии мало кто из пациентов обращается к оториноларингологу, поскольку болезнь напоминает простуду, и многие начинают лечиться самостоятельно, теряя время.
Экссудативный гайморит
При такой форме в пазухах образуется и скапливается экссудат (воспалительная жидкость). Основными симптомами болезни являются:
- боли в области пазух, головные боли, усиливающиеся при движении головы;
- густые выделения из носа;
- заложенность носа;
- повышение температуры;
- проблемы с обонянием;
- ухудшение самочувствия.
Чтобы болезнь не перешла в гнойную стадию, и не появились осложнения, обращаться к лор - специалисту нужно сразу же при появлении первых признаков воспаления.
Гнойный гайморит
Гнойная форма заболевания развивается при присоединении к воспалению бактериальной инфекции. В пазухах скапливается гной, и он не может выйти наружу.
Пациента беспокоят следующие симптомы:
- высокая температура тела;
- боли в области пазух и головные боли становятся очень интенсивными;
- потеря обоняния;
- выделения из носа с неприятным запахом.
Это опасная форма заболевания. Ведь любое сосредоточение гноя вблизи головного мозга может привести к серьёзным последствиям, вплоть до летального исхода.
Полипозный гайморит
При полипозной форме заболевания происходят изменения слизистой оболочки пазух. Она разрастается, и образуются полипы, которые увеличиваются в размерах и «спускаются» в носовые ходы. Из-за этого у больного начинаются проблемы с носовым дыханием, и он начинает дышать преимущественно ртом. Положительный результат в этом случае приносит хирургическое удаление полипов.
Риногенный гайморит
Самый распространённый путь проникновения инфекции в гайморовы пазухи – из носовой полости. Такой путь заражения называется риногенным. Отсюда и название этого вида гайморита – риногенный.
Риногенный гайморит обычно развивается на фоне острого ринита – воспаления слизистой оболочки носа как осложнение после гриппа, ОРВИ и других острых респираторных вирусных заболеваний.
Гематогенный гайморит
Гематогенным гайморитом называется воспалительный процесс в гайморовых пазухах, развившийся при попадании инфекции в пазухи с током крови. Этот вид гайморита может быть осложнением кори, дифтерии, скарлатины, сифилиса, туберкулёза.
Вирусный гайморит
Причиной вирусного гайморита является вирусная инфекция, попавшая в гайморовы пазухи. Чаще всего это происходит при ОРВИ и ОРЗ. При этой форме заболевания слизистые оболочки носа и пазух отекают, но при правильной симптоматической терапии воспаление стихает за пару недель.
Бактериальный гайморит
Бактериальный гайморит развивается, когда в пазухах активизируются бактерии (обычно стафилококковая, стрептококковая и пневмококковая инфекции). Как правило, воспалительный процесс дебютирует в слизистой полости носа – развивается острый ринит, или насморк. Если его вовремя не пролечить, в гайморовых пазухах появляются комфортные для размножения бактерий условия. Патогенная флора начинает вести в пазухах активную жизнедеятельность, вызывая в них сильнейший воспалительный процесс.
Грибковый гайморит
Причиной развития грибкового гайморита является грибковая инфекция. В организме человека всегда есть определённое количество грибков, которые никак не проявляют себя и не влияют на здоровье человека. Но при определённых условиях они могут стать активными и вызывать грибковый гайморит. К таким провоцирующим факторам относятся:
- бесконтрольный приём антибиотиков;
- ослабленный иммунитет;
- особенности строения полости носа;
- гормональные изменения;
- посторонний предмет в носу.
Отличительными симптомами грибкового гайморита являются выделения из носа белого, жёлтого или коричневого цвета, а также синеватый оттенок слизистой оболочки носа.
Осложнения при гайморите
Воспаление гайморовых пазух – это не банальная простуда. Отсутствие грамотной терапии может спровоцировать серьёзные осложнения. В особо тяжёлых случаях заболевание может закончиться смертельным исходом.
К каким осложнениям может привести неправильное лечение?
- Переход острой формы воспаления в хроническую.
- Воспаление дыхательных путей (тонзиллиты, бронхиты, пневмонии и т.п.)
- Остеомиелит, когда инфекция из пазух поражает костные ткани.
- Менингит – воспаление оболочки головного мозга.
- Сепсис.
Два последних состояния могут привести к летальному исходу. Поэтому лечиться нужно сразу и только под контролем лор-врача.
Гайморит: лечение
Тактика лечения подбирается индивидуально, исходя из формы заболевания и состояния больного. На первичном приёме оториноларинголог проводит диагностические мероприятия, чтобы подтвердить наличие воспаления. Для этого проводится риноскопия, эндоскопия носовой полости, синуссканирование. При необходимости пациент направляется на рентген. Рентгеновский снимок позволяет лор-врачу сделать нужные выводы о состоянии пазух.
Общая схема лечения включает:
- антибактериальные препараты (препарат и дозировку назначает исключительно оториноларинголог. Важно пропить лекарство полный курс, даже если вы чувствуете облегчение. Недолеченная болезнь легко хронизуется либо провоцирует тяжёлые осложнения);
- антигистаминные средства, чтобы снять отёчность слизистой оболочки пазух и полости носа;
- промывания носа солевыми растворами;
- сосудосуживающие капли;
- антисептические средства;
- жаропонижающие препараты.
Важным этапом лечения является промывание гайморовых пазух у лор-врача, которые позволяют очистить пазухи от патогенного содержимого. Методов промывания два: вакуумное методом перемещения жидкости (пациентам больше знакомо бытовое название процедуры - «кукушка») и промывание ЯМИК-катетером.
Важно не только качественно промыть пазухи, но и купировать воспаление. С этой задачей отлично справляются физиотерапевтические процедуры, которые также улучшают трофику тканей и усиливают эффект от лекарств:
- инфракрасная лазерная терапия;
- виброакустическая терапия;
- ультрафиолетовое облучение;
- фотодинамическая терапия;
- магнитотерапия.
Если состояние больного тяжёлое, и никакие способы не помогают очистить пазухи от гноя, лор-врач проводит пункцию пазухи (прокол), сочетая его с медикаментозной и физиотерапией.
Лечение гайморита в «Лор клинике доктора Зайцева».
Лечение гайморита – профильное направление нашей лор-клиники. Современное оборудование, высококлассные лор-врачи с большим опытом и демократичные цены – всё это делает лечение в нашей клинике эффективным и доступным, в чём уже убедились больше 10000 вылечившихся пациентов.
Мы вам обязательно поможем!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

