Боли под глазом может ли это быть гайморит
Обновлено: 28.04.2024

Острый гайморит — воспалительный процесс, протекающий в слизистой оболочке придатков носа (синусов), поэтому иногда диагноз синусит также имеет отношение к воспалению. Для данного заболевания характерны припухлость щек и гнойные выделения, сопровождающиеся неприятным запахом.

По своей симптоматике в начале заболевания острая форма гайморита очень напоминает обычный насморк, только вот лечение болезни может быть более трудным и длительным. Да и само состояние доставляет больному огромнейший дискомфорт и мешает полноценной жизни.
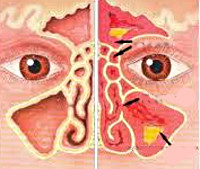
Анатомия пазух
В черепе человека есть 4 типа пазух:
- лобные (в области лба);
- верхнечелюстные, они же гайморовы (в области щёк под глазами);
- пазухи решётчатой кости, или клетки решётчатого лабиринта (в области между носом и глазом);
- клиновидные (в самой середине черепа, за глазными яблоками).
Пазухи представляют собой своеобразные пустоты, которые уменьшают вес черепа, участвуют в формировании и звучности голоса, в процессе обоняния, а также служат амортизаторами при травмах лицевого скелета.
Они также выполняют защитную функцию: при попадании в носовую полость чужеродных частиц и бактерий происходит раздражение слизистой оболочки носа, начинается чихание, и частицы эвакуируются из организма вместе со слизью. Но если защитные силы организма ослабевают, в пазухи из носовых ходов могут попасть бактерии и вызвать сильное воспаление, что мы и наблюдаем при развитии острых проявлений болезни.
Почему гайморовы пазухи воспаляются чаще?
Среди воспалений околоносовых пазух острый гайморит — воспаление верхнечелюстных пазух — диагностируется чаще всего. И тому есть несколько причин:
- верхнечелюстные пазухи самые большие по объёму; соединены с носовой полостью с помощью соустий — небольших отверстий, покрытых слизистой оболочкой (эти отверстия довольно узкие, и даже небольшой отёк слизистой при малом воспалении может затруднить выход слизи из них, а образовавшаяся и скопленная слизь при отсутствии надлежащего оттока становится мощным катализатором, если воспалительный процесс развивается вначале в соседних.).
Виды острого гайморита
Выделяют катаральную и гнойную форму гайморита.
Название «катаральный» происходит от медицинского термина «катар», обозначающего «течь, стекать». То есть при такой форме гайморита довольно быстро развивается воспаление слизистой оболочки и её отёк. Вначале изменения касаются только слизистой оболочки. Воспаление при гайморите этой формы сопровождается сильно выраженной отёчностью слизистой — она заметно увеличивается в размерах и, как следствие, чуть позже образуется прозрачная слизь. Только благодаря своевременно начатому лечению удаётся не допустить перехода катаральных форм в гнойные гаймориты, которые с большой долей вероятности могут стать хроническими.
При гнойных гайморитах, непосредственный контакт гноя со слизистой перерождает её, причём довольно быстро и что самое опасное - безвозвратно. Таким образом, при неправильном лечении или вовсе его отсутствии, можно очень легко и просто пополнить армию лиц, страдающих хронической формой гайморита.
Причина появления гнойной формы гайморита (острого синусита) — бактерии. В выделяемой слизи содержатся стрептококки, стафилококки, реже — пневмококки и грибы, что приводит к появлению гнойного содержимого в самой пазухе.
Причины развития гайморита
Острый гайморит могут спровоцировать следующие факторы:
- простудные заболевания;
- вирусные инфекции: ОРВИ, корь, грипп и др.;
- аллергические реакции;
- повреждения и травмы носа;
- недолеченные зубы, корни зубов, входящие в полость гайморовой пазухи, воспаления дёсен.
В медицине принято выделять два способа проникновения инфекции в верхнечелюстные пазухи: когда инфекция проникает из слизистой носовой полости в гайморову пазуху или когда инфекция током крови и общим воспалением развивается непосредственно в гайморовой пазухе.
Спровоцировать гайморит (помимо бактерий) могут факторы, препятствующие нормальной циркуляции воздуха и выходу слизистых масс из пазух. К ним относят:
- искривлённую перегородку носа;
- аденоиды;
- кисту;
- полипозные образования;
- и др.
К нарушению процесса выхода слизистых масс из пазух и дальнейшему лечению могут также привести неблагоприятные условия окружающей среды — пыль, загазованность, работа на вредном производстве.
Симптомы
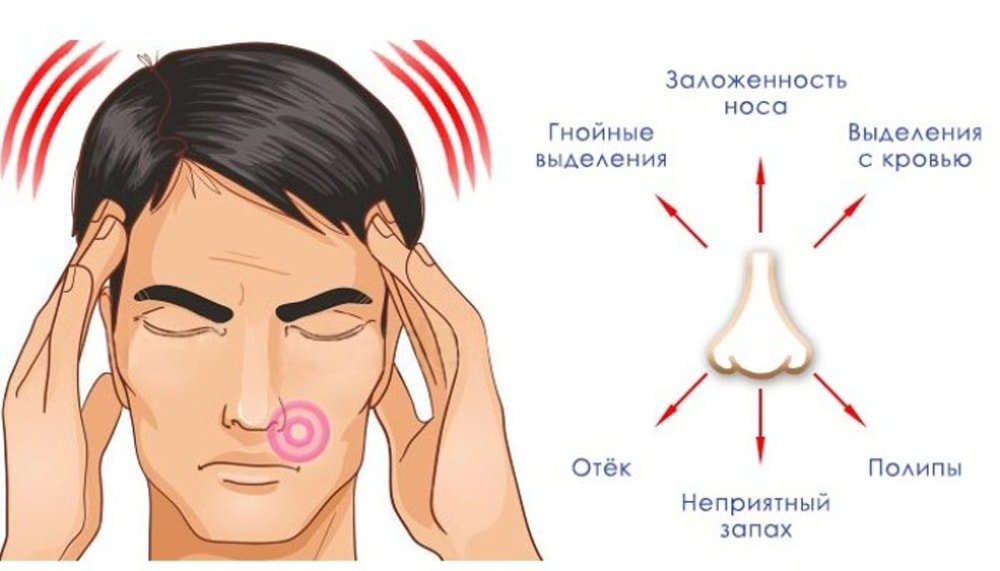
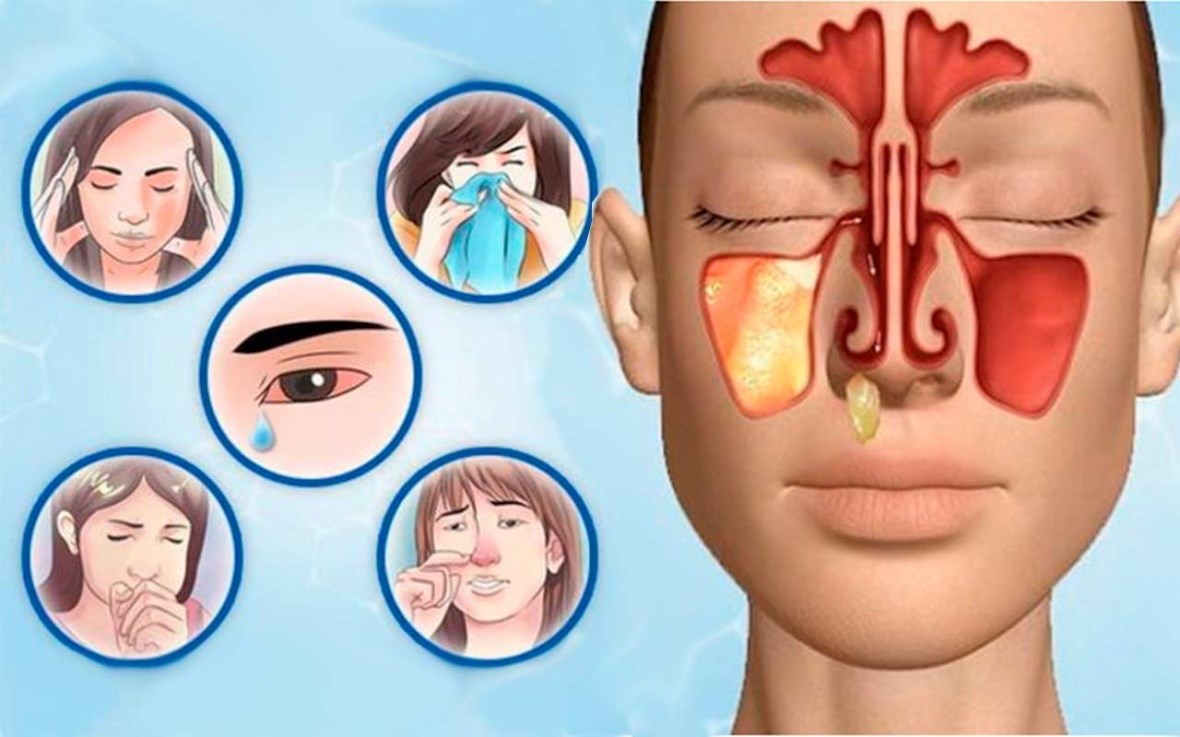
К симптомам острого гайморита относят:
- боль в области щёк под глазами;
- боль в глазничной области;
- давление на зубы и зубная боль;
- головные боли;
- болевые ощущения при наклоне головы вперёд (боль «отдаёт» в затылок и лоб; по характеру ощущения напоминают боль при мигрени; как правило, к вечеру болевые ощущения усиливаются);
- затруднённое носовое дыхание;
- чувство непрекращающейся заложенности носа (она может сопровождаться зудом, чиханием, сухостью);
- характер слизистых выделений, помогает определить тяжесть заболевания (прозрачные выделения при лёгкой форме болезни и густые зелёного оттенка при гнойной форме);
- плохой запах из из носа и ротовой полости (нос и глотка соединены между собой, при гайморите гной скапливается в пазухах и вызывает запах изо рта; причём от него проблематично избавиться, даже почистив зубы);
- «слезятся» глаза;
- появляется гнусавость в голосе;
- нарушенное обоняние;
- высокая температура тела от 37,5 до 39°С — ответная реакция организма на присутствие инфекции;
- повышенная утомляемость, снижение аппетита, проблемы со сном;
- отёчность век, скул, области около носа;
- боль при надавливании на область расположения пазух.
Возможны ли осложнения при остром гайморите?
При запоздалой терапии или отсутствии правильно подобранного лечения, острый гайморит может перейти в хроническую форму и привести к развитию целого ряда других серьёзных осложнений.
Хронизация воспаления в пазухах — наиболее распространённое осложнение при остром гайморите. Хроническая форма требует продолжительного грамотного лечения.
Инфекция из верхнечелюстных пазух может попасть в средний отдел уха и спровоцировать там сильный воспалительный процесс (отит). Отиту сопутствуют резкие болевые ощущения в ухе, происходит снижение слуха, может подняться температура тела.
С гайморитом связывают заболевания троичного нерва, так как он близко расположен к очагу воспаления. Это состояние характеризуется стреляющими болями лица. Пациенты описывают свои ощущения как удары током. Подобный неврит лечить крайне тяжело.
Возможны осложнения гайморита, связанные с глазами. При воспалении мы наблюдаем отёчность век, боль при нажатии на глазницу, может начать «падать» зрение. Попадание гноя в глазницу и тромбоз вен могут привести к потере зрения и даже потере самого глаза (панофтальмит).
Самое страшное последствие гайморита — воспаление оболочки мозга (менингит). Подобное осложнение развивается при длительных и неправильных попытках самостоятельно вылечить воспаление пазух.
Другие встречающиеся осложнения гайморита у взрослых: периостит челюсти, менингоэнцефалит, синус тромбоз , вплоть до генерализованного заражения крови (сепсиса).
Помните, гайморит с осложнениями лечить гораздо труднее, поэтому очень важно своевременно обратиться за квалифицированной помощью к ЛОР специалисту.
Как проводится диагностика?
Лечение острого гайморита у взрослых и детей необходимо проводить под контролем опытного оториноларинголога.
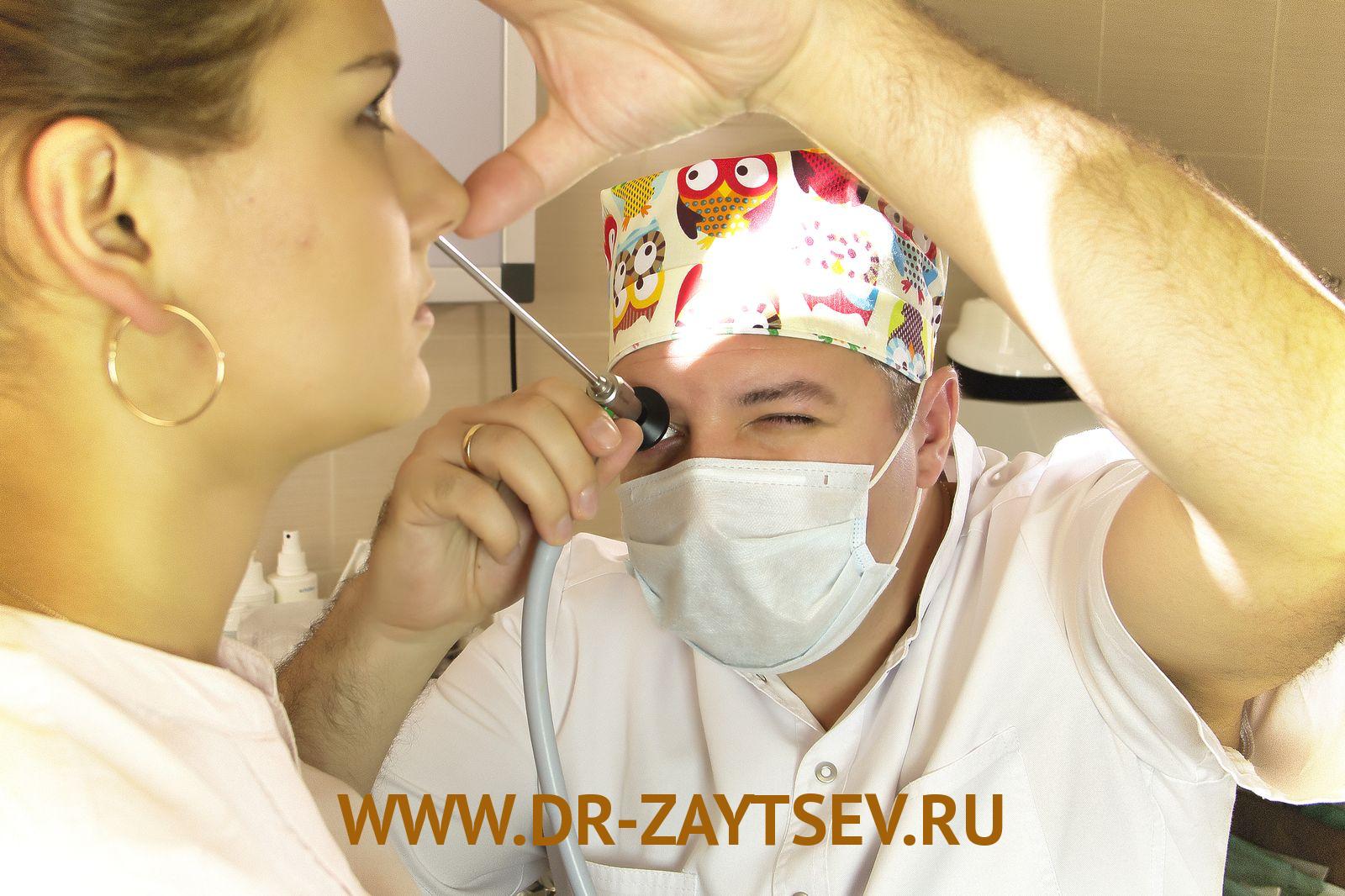
На приёме ЛОР-врач соберёт анамнез и проведёт осмотр носовой полости. Болевые ощущения при пальпации области под глазами на уровне щёк подскажут о наличии в пазухах воспалительного процесса.
Надёжным методом диагностики является рентгеновское исследование. Но маленьким детям и беременным женщинам рентген не назначается. Им показаны КТ и ультразвуковое обследование пазух носа - синуссканирование.
Для получения полных сведений о заболевании проводятся риноскопия и эндоскопия носовой полости и носоглотки.
Методы лечения острого гайморита
Заболевание самой лёгкой степени не требует использования каких-то специальных мер и антибактериальных средств для лечения. Достаточно принимать противовоспалительные препараты для снятия общих симптомов и использовать сосудосуживающие капли, чтобы снять отёчность и облегчить выход слизи.
С помощью антибиотиков лечат гайморит с гнойной формой (например, «Амоксиклав»).
Терапию острой формы заболевания лучше дополнить промыванием носовой полости и околоносовых пазух. Наиболее эффективный метод лечения гайморита это — промывание по Проетцу, более известный как метод «кукушка».
Закрепить эффект лечения гайморита помогут физиотерапевтические процедуры и орошения полости носа антисептическими средствами.
Промывание «кукушка»: описание метода лечения гайморита
Метод «кукушка» - процедура безболезненная и, главное, результативная. Благодаря консервативному лечению эффективно вымываются из пазух гнойные массы, слизистые выделения вместе с патогенными микроорганизмами, слизистая улучшает свою работу, заложенность носа снижается, и воспаление стихает. В некоторых случаях благодаря промыванию по Проетцу получается избежать пункции. Как же проводят эту процедуру?
Пациент удобно располагается, лёжа на кушетке, лицом кверху. ЛОР-врач осторожно вливает в одну ноздрю антисептик («Хлоргексидин», «Фурацилин», «Мирамистин» и др.). И одновременно с помощью специальной металлической оливы, соединённой медицинским отсасывателем, высасывает этот промывочный раствор, но уже из другой ноздри. Манипуляцию повторяют по три раза с каждой стороны, стерильным пластиковым шприцем объёмом двадцать мл. Вся процедура длится около пяти минут.
Пункция при гайморите
Если все консервативные методы лечения гайморита не помогают, ЛОР-врач предложит сделать прокол верхнечелюстной пазухи. Эта мера необходима, поскольку скопившийся в пазухе гной, как мы уже знаем, может привести к тяжёлым последствиям вплоть до воспаления мозга.
В ходе процедуры оториноларинголог высвобождает гнойное содержимое пазух и вводит в пазуху лекарство. Прокола бояться не надо — перед процедурой проводится обезболивание: ЛОР-врач вводит в носовой проход пациента, сидящего в кресле, ватный тампон, смоченный в растворе лидокаина. Это совершенно безопасно и не требует подготовки пациента.
Как только анестезия подействует, оториноларинголог, используя иглу Куликовского, аккуратно вводит её в пазуху через носовую полость. С помощью шприца гнойное содержимое отсасывается наружу. Как только гнойные массы полностью извлечены, проводится промывание. В течение нескольких дней после процедуры пазуху нужно продолжать промывать.

«ЛОР клиника Доктора Зайцева»
Наша клиника специализируется на лечении заболеваний уха, горла и носа. Самое современное оборудование, собственные методики и опытные специалисты — вот три составляющие, которые позволят вам произвести лечение острого гайморита быстро, безопасно и эффективно. Постоянные клиенты нашей клиники замечают, что наши цены остались на уровне 2013 года!
При появлении первых признаков гайморита, пожалуйста, не откладывайте визит к врачу. Звоните и записывайтесь — мы всегда готовы вам помочь!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.

Беспечное отношение к обычному насморку или простуде может спровоцировать развитие гайморита. Гайморитом называется воспалительный процесс в верхнечелюстных околоносовых пазухах. Другое их название – гайморовы, отсюда и пошло название заболевания – «гайморит».
Гайморовы пазухи расположены справа и слева от носа, в области щёк под глазами. Здоровые невоспалённые пазухи – это полости, наполненные исключительно воздухом. Слизистая оболочка пазух выделяет необходимое количество слизи, которая выходит в носовую полость через небольшие отверстия – соустья. Но если в пазухах активизируются бактерии, в ответ на действия патогенной микрофлоры слизистая оболочка пазух отекает, соустья перекрываются, и выход слизистых масс становится невозможным. В пазухе скапливается гной, и запускается сильнейшее воспаление.
На какие симптомы при гайморите жалуется больной? Почему возникает болезнь, и на какие признаки гайморита нужно обращать внимание? «Гайморит: симптомы у взрослых» - тема сегодняшней статьи.
Причины развития гайморита
Гайморит вызывает инфекция, которая попадает в гайморовы пазухи. Бывают случаи, когда бактерии уже населяют слизистую носоглотки человека, но их концентрации недостаточно, чтобы негативно влиять на организм. Но стоит проявиться определённым факторам, болезнетворные микроорганизмы из безобидного «соседа» превращаются во врага: они начинают усиленно размножаться и вести свою жизнедеятельность. Так запускается воспалительный процесс, развивается гайморит, и симптомы болезни дают о себе знать.
Какие факторы являются причиной воспаления гайморовых пазух?
- инфекционные заболевания носоглотки;
- недолеченный насморк;
- плохая гигиена полости рта и стоматологические заболевания (например, кариес);
- переохлаждение;
- аллергический ринит;
- искривлённая носовая перегородка;
- образования в носоглотке (например, полипы);
- аденоиды;
- травмы носа;
- вдыхание вредных веществ (чаще на производствах);
- ослабленный иммунитет;
- опухоли полости носа;
- туберкулёз;
- частое использование сосудосуживающих капель для носа.
Научно доказано, чем больше размер пазухи, тем проще патогенной микрофлоре туда попасть. Гайморовы пазухи – самые большие, поэтому они подвержены воспалению гораздо чаще, чем другие околоносовые пазухи.
Гайморит: симптомы
Чтобы вовремя распознать проблему и обратиться к лор-врачу, важно уметь распознать признаки гайморита.
Отличительным признаком гайморита являются головные боли и боль в области гайморовых пазух. Пациент испытывает болевые ощущения в области щёк под глазами. Он чувствует неприятное давление в переносице. К вечеру боли становятся гораздо сильнее. Дискомфорт в области пазух также усиливается при повороте или наклоне головы. Болевые ощущения объясняются наличием в пазухах гноя. Гнойным массам становится тесно, и они сильно давят на стенки пазух. При выраженном воспалении боль может отдавать в челюсть, виски и других частях лица.
Часто болезнь сопровождают выделения из носа. На начальной стадии они прозрачные, но быстро приобретают зеленоватый оттенок и становятся вязкими. Зелёный цвет соплей говорит о бактериальной инфекции в полости носа. Выделений может не быть вовсе, если соустья пазух полностью заблокированы, и слизь вместе с гноем не могут выйти наружу.
У многих пациентов наблюдается повышение температуры тела до высоких отметок (38,5°).
Также у больного отмечаются:
- потеря или ухудшение обоняния;
- отёчность в области век, глаз, носа;
- гнусавость в голосе;
- заложенность носа;
- слабость, быстрая утомляемость, отсутствие работоспособности.
Это были общие признаки. Если у вас гайморит, симптомы будут зависеть от разновидности заболевания.
- По месту локализации воспаления:
- односторонним (правосторонним или левосторонним);
- двусторонним.
- По характеру течения:
- острым;
- хроническим.
- В зависимости от причины появления:
- травматическим;
- аллергическим;
- одонтогенным;
- риногенным;
- гематогенным;
- вирусным;
- бактериальным;
- грибковым.
- По клиническим проявлениям:
- катаральным;
- экссудативным;
- гнойным;
- полипозным.
Классификаций заболевания достаточно много. Разберём наиболее распространённые виды гайморита и симптомы этих форм.
Острый гайморит.
Второй характерный признак заболевания – боль. Болят щёки в области пазух, болит переносица, могут появляться болевые ощущения в челюсти. Если больной наклоняет или поворачивает голову, чихает или кашляет, боль усиливается. К вечеру это состояние усугубляется.
В некоторых случаях возникает светобоязнь. Из носа выделяется слизь. Если в пазухе бушует бактериальная флора, выделения зелёного цвета, что говорит о гнойном процессе.
Дышать носом становится очень сложно, возникает сильная заложенность. Веки больного отекают. Пациент чувствует себя разбитым, вялым, и вести привычную жизнедеятельность он не может.
Хронический гайморит
Хроническая форма болезни возникает, если острую форму не долечили до конца. Хроническое воспаление – это вяло развивающийся процесс, который длится больше месяца. Симптоматика смазана и ярко проявляет себя только в период обострения.
В период обострения больной жалуется на следующие симптомы:
- субфебрильная температура тела (до 37,5°С);
- заложенность носа, которая в течение дня может пройти;
- гнойные выделения из носовой полости;
- болевые ощущения не только в области переносицы, но и в области челюсти;
- гнусавость в голосе;
- слабость, быстрая утомляемость.
В период ремиссии болезнь распознать тяжелее. Симптомы не так интенсивны:
- заложенность носа;
- скопление слизи в горле, которая стекает из носоглотки;
- головные боли;
- отёчность век по утрам после сна;
- нарушение обоняния.
Травматический гайморит
Причиной развития этой формы заболевания является сильная травма черепа, которая часто сопровождается повреждением носовой перегородки. Из-за сильного кровотечения кровяные сгустки могут попасть в гайморовы пазухи. Если своевременно проблему не установить, может присоединиться инфекция и развиться нагноение. В воспалённой после травмы пазухе могут образоваться полипы и наросты.
У пациента повышается температура тела, появляются головные боли. Воспалительный процесс может перекинуться на соседние ткани, вызвав образование флегмоны или абсцесса (нагноения). Лечение этой формы проводится стационарно.
При хроническом воспалении человек жалуется на боли в области пазух, заложенность, выделения из носа. Может наблюдаться отёчность век и припухлость щеки со стороны поражённой пазухи. В подглазничной области может образоваться фистула (свищ) с выделяемым оттуда гноем. Пациентам с таким диагнозом проводят операцию на пазухе с удалением фистул и полипов.
Аллергический гайморит
Причиной аллергической формы заболевания является контакт слизистой оболочки пазухи с аллергеном (раздражающим веществом).
Болезнь напоминает проявление классической аллергии. Основными признаками этой формы являются:
- постоянный кашель, который не проходит даже после приёма противокашлевых препаратов;
- нарушенное носовое дыхание;
- заложенность носа;
- слизетечение из носа;
- приступы чихания;
- отёчность;
- зуд в глазах.
Раздражающими веществами могут быть пыль, шерсть животных, пыльца, косметика и т.п. Нужно как можно быстрее выявить аллерген и устранить его влияние на организм.
Одонтогенный гайморит
Инфекция в пазуху может попасть не только из носоглотки. При одонтогенной форме патогенная микрофлора проникает в пазуху из корней зубов верхней челюсти. Заболевание может протекать в острой и хронической формах с симптомами, характерными для этих типов воспаления. В случае с одонтогенным гайморитом одной только терапии у лор-врача недостаточно. Необходимо обратиться к стоматологу и разобраться с «проблемными» зубами – пролечить или удалить.
Катаральный гайморит
Катаральная форма характеризуется воспалением и отёчностью слизистой оболочки пазухи. У пациента отмечаются:
- слабость, ухудшение самочувствия;
- насморк;
- заложенность носа;
- незначительное увеличение температуры тела (бывает, что температуры нет).
Это начальная стадия воспаления. Если в этот период диагностировать болезнь не удалось, катаральная форма легко переходит в гнойную. На этой стадии мало кто из пациентов обращается к оториноларингологу, поскольку болезнь напоминает простуду, и многие начинают лечиться самостоятельно, теряя время.
Экссудативный гайморит
При такой форме в пазухах образуется и скапливается экссудат (воспалительная жидкость). Основными симптомами болезни являются:
- боли в области пазух, головные боли, усиливающиеся при движении головы;
- густые выделения из носа;
- заложенность носа;
- повышение температуры;
- проблемы с обонянием;
- ухудшение самочувствия.
Чтобы болезнь не перешла в гнойную стадию, и не появились осложнения, обращаться к лор - специалисту нужно сразу же при появлении первых признаков воспаления.
Гнойный гайморит
Гнойная форма заболевания развивается при присоединении к воспалению бактериальной инфекции. В пазухах скапливается гной, и он не может выйти наружу.
Пациента беспокоят следующие симптомы:
- высокая температура тела;
- боли в области пазух и головные боли становятся очень интенсивными;
- потеря обоняния;
- выделения из носа с неприятным запахом.
Это опасная форма заболевания. Ведь любое сосредоточение гноя вблизи головного мозга может привести к серьёзным последствиям, вплоть до летального исхода.
Полипозный гайморит
При полипозной форме заболевания происходят изменения слизистой оболочки пазух. Она разрастается, и образуются полипы, которые увеличиваются в размерах и «спускаются» в носовые ходы. Из-за этого у больного начинаются проблемы с носовым дыханием, и он начинает дышать преимущественно ртом. Положительный результат в этом случае приносит хирургическое удаление полипов.
Риногенный гайморит
Самый распространённый путь проникновения инфекции в гайморовы пазухи – из носовой полости. Такой путь заражения называется риногенным. Отсюда и название этого вида гайморита – риногенный.
Риногенный гайморит обычно развивается на фоне острого ринита – воспаления слизистой оболочки носа как осложнение после гриппа, ОРВИ и других острых респираторных вирусных заболеваний.
Гематогенный гайморит
Гематогенным гайморитом называется воспалительный процесс в гайморовых пазухах, развившийся при попадании инфекции в пазухи с током крови. Этот вид гайморита может быть осложнением кори, дифтерии, скарлатины, сифилиса, туберкулёза.
Вирусный гайморит
Причиной вирусного гайморита является вирусная инфекция, попавшая в гайморовы пазухи. Чаще всего это происходит при ОРВИ и ОРЗ. При этой форме заболевания слизистые оболочки носа и пазух отекают, но при правильной симптоматической терапии воспаление стихает за пару недель.
Бактериальный гайморит
Бактериальный гайморит развивается, когда в пазухах активизируются бактерии (обычно стафилококковая, стрептококковая и пневмококковая инфекции). Как правило, воспалительный процесс дебютирует в слизистой полости носа – развивается острый ринит, или насморк. Если его вовремя не пролечить, в гайморовых пазухах появляются комфортные для размножения бактерий условия. Патогенная флора начинает вести в пазухах активную жизнедеятельность, вызывая в них сильнейший воспалительный процесс.
Грибковый гайморит
Причиной развития грибкового гайморита является грибковая инфекция. В организме человека всегда есть определённое количество грибков, которые никак не проявляют себя и не влияют на здоровье человека. Но при определённых условиях они могут стать активными и вызывать грибковый гайморит. К таким провоцирующим факторам относятся:
- бесконтрольный приём антибиотиков;
- ослабленный иммунитет;
- особенности строения полости носа;
- гормональные изменения;
- посторонний предмет в носу.
Отличительными симптомами грибкового гайморита являются выделения из носа белого, жёлтого или коричневого цвета, а также синеватый оттенок слизистой оболочки носа.
Осложнения при гайморите
Воспаление гайморовых пазух – это не банальная простуда. Отсутствие грамотной терапии может спровоцировать серьёзные осложнения. В особо тяжёлых случаях заболевание может закончиться смертельным исходом.
К каким осложнениям может привести неправильное лечение?
- Переход острой формы воспаления в хроническую.
- Воспаление дыхательных путей (тонзиллиты, бронхиты, пневмонии и т.п.)
- Остеомиелит, когда инфекция из пазух поражает костные ткани.
- Менингит – воспаление оболочки головного мозга.
- Сепсис.
Два последних состояния могут привести к летальному исходу. Поэтому лечиться нужно сразу и только под контролем лор-врача.
Гайморит: лечение
Тактика лечения подбирается индивидуально, исходя из формы заболевания и состояния больного. На первичном приёме оториноларинголог проводит диагностические мероприятия, чтобы подтвердить наличие воспаления. Для этого проводится риноскопия, эндоскопия носовой полости, синуссканирование. При необходимости пациент направляется на рентген. Рентгеновский снимок позволяет лор-врачу сделать нужные выводы о состоянии пазух.
Общая схема лечения включает:
- антибактериальные препараты (препарат и дозировку назначает исключительно оториноларинголог. Важно пропить лекарство полный курс, даже если вы чувствуете облегчение. Недолеченная болезнь легко хронизуется либо провоцирует тяжёлые осложнения);
- антигистаминные средства, чтобы снять отёчность слизистой оболочки пазух и полости носа;
- промывания носа солевыми растворами;
- сосудосуживающие капли;
- антисептические средства;
- жаропонижающие препараты.
Важным этапом лечения является промывание гайморовых пазух у лор-врача, которые позволяют очистить пазухи от патогенного содержимого. Методов промывания два: вакуумное методом перемещения жидкости (пациентам больше знакомо бытовое название процедуры - «кукушка») и промывание ЯМИК-катетером.
Важно не только качественно промыть пазухи, но и купировать воспаление. С этой задачей отлично справляются физиотерапевтические процедуры, которые также улучшают трофику тканей и усиливают эффект от лекарств:
- инфракрасная лазерная терапия;
- виброакустическая терапия;
- ультрафиолетовое облучение;
- фотодинамическая терапия;
- магнитотерапия.
Если состояние больного тяжёлое, и никакие способы не помогают очистить пазухи от гноя, лор-врач проводит пункцию пазухи (прокол), сочетая его с медикаментозной и физиотерапией.
Лечение гайморита в «Лор клинике доктора Зайцева».
Лечение гайморита – профильное направление нашей лор-клиники. Современное оборудование, высококлассные лор-врачи с большим опытом и демократичные цены – всё это делает лечение в нашей клинике эффективным и доступным, в чём уже убедились больше 10000 вылечившихся пациентов.
Мы вам обязательно поможем!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
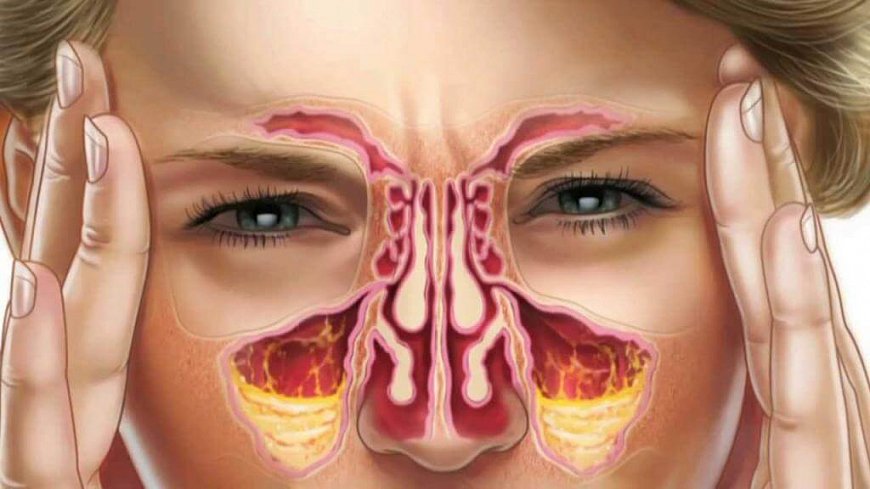
Если обратиться к школьному курсу анатомии человека, то можно вспомнить, что около носа в черепе есть особые пространства – полости, наполненные воздухом. Эти полости называются придаточными пазухами. Каждая пазуха выстлана слизистой оболочкой, которая выделяет определённое количество слизи, необходимое для поддержания работоспособности системы «пазуха – носовая полость».
Видов пазух четыре. Самые большие из них расположены по обеим сторонам от крыльев носа и называются верхнечелюстные, или гайморовы. Это парные полости.
Пазухи, как и любой другой орган человека, подвержены воспалению. Воспалительный процесс в пазухах носит название «синусит». Так как разновидностей пазух четыре, то и синусит подразделяется на четыре вида. Сейчас нас интересует воспаление гайморовых пазух, которое называется «гайморит».
Возбудителями заболевания могут быть вирусы и бактерии. Вирусный гайморит развивается обычно на фоне простуды. Он протекает достаточно легко и заканчивается быстрым выздоровлением больного. Человек болеет ровно столько, сколько длится жизненный цикл вируса (обычно неделю или чуть больше). Сценарий развития бактериального гайморита иной. Если в пазухе начинается воспалительный процесс, у бактерий создаётся благоприятная среда для размножения и жизнедеятельности. При отсутствии лечения этот процесс может быть бесконечно долгим.
Воспаление, вызванное бактериями, вызывает отёчность соустий – маленьких выводных отверстий, через которые в норме выводятся в полость носа слизистые массы из пазух. Соустья сильно уменьшаются в размере или совсем перекрываются. Что происходит со слизью? Она копится в пазухе, пока не превращается в гной. Гной – это «смесь» из погибших в борьбе с бактериями лейкоцитов, самих бактерий и их продуктов жизнедеятельности. Если воспаление стало гнойным, гайморит такой формы называется гнойным гайморитом. Запущенная форма гнойного гайморита представляет большую угрозу для жизни и здоровья больного. Если у человека диагностирован гнойный гайморит, лечение должно быть незамедлительным.
Формы гнойного гайморита у взрослых и детей
Гнойный гайморит у взрослого и у ребёнка может протекать в двух формах: острой и хронической.
Острое воспаление начинается стремительно. При остром гнойном гайморите симптомы проявляются очень интенсивно. Игнорировать их невозможно: больной просто не сможет продолжать вести привычную деятельность. Обычно болезнь начинается после перенесённого простудного заболевания или ОРВИ как осложнение и длится до двух недель.
При хроническом гнойном гайморите симптомы менее выражены, но в отличие от острого гнойного гайморита болезнь протекает волнообразно: периоды обострения сменяются стадией ремиссии, когда симптомы стихают. Хроническое воспаление длится более месяца. Обострения могут быть достаточно частыми – до нескольких раз в год. Хроническим воспаление обычно становится в том случае, если при остром гнойном гайморите лечение не проводилось или проводилось неправильно.
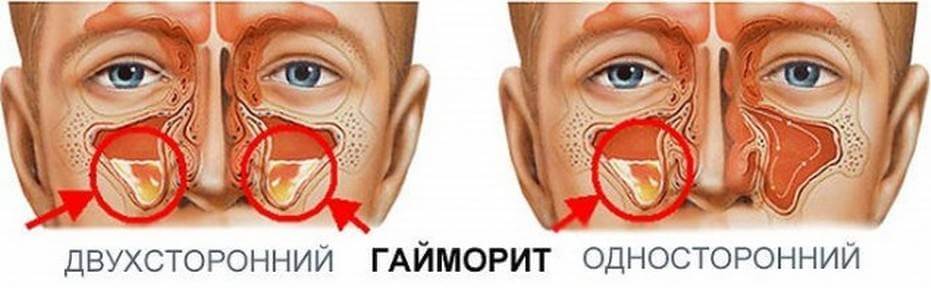
Если судить по месту локализации воспаления, гнойный гайморит бывает односторонним и двусторонним. При двустороннем гайморите воспалены обе пазухи, при одностороннем – либо правая, либо левая. Соответственно, и гайморит будет правосторонним или левосторонним.
Причины заболевания
Возбудителями гнойной формы заболевания являются бактерии (стрептококковая, стафилококковая инфекции, гемофильная палочка и др.). Для того чтобы в гайморовой пазухе запустился воспалительный процесс, нужно чтобы в организме сложились благоприятные условия для размножения и активизации бактериальной флоры. Такими провоцирующими факторами, способствующими развитию воспаления, являются:
- осложнённые простудные заболевания и острые респираторные вирусные инфекции;
- механические травмы носа (переломы, ушибы);
- хронические заболевания носоглотки (ринит, тонзиллит, аденоиды);
- аллергический насморк;
- кариозные зубы верхней челюсти;
- искривлённая носовая перегородка;
- наличие в носу кист, полипов и прочих образований;
- переохлаждение;
- плохие условия труда (работа на «вредных» производствах, когда человек постоянно контактирует с пылью и токсичными веществами);
- плохая гигиена носовой полости при начале инфекционного заболевания.
Если правильно определить и устранить причину гнойного гайморита, лечение воспаления будет более эффективным.
Гнойный гайморит: симптомы
В зависимости от разновидности гайморита симптоматика заболеваний будет отличаться.
Острая форма начинается и развивается стремительно и характеризуется яркими симптомами. Самый узнаваемый признак воспаления гайморовых пазух – сильная боль в переносице и месте локализации пазух – под глазами в области щёк. Гной, находящийся в пазухах, давит на их стенки, что вызывает болевые ощущения. Боль становится сильнее в вечерние часы и при наклоне головы. Иногда она может отдаваться в висках или челюсти.

Другой явный признак заболевания – гнойные выделения из носа зелёного или жёлтого цвета, которые могут иметь неприятный запах. В некоторых случаях наблюдается стойкая заложенность носа, когда соустья пазух перекрыты, и насморк отсутствует, так как гнойные массы не могут выйти наружу. Заложенность носа приводит к появлению гнусавости в голосе и снижению обоняния.
Часто острая форма сопровождается повышением температуры тела, отёчностью век, припухлостью щеки в месте поражённой пазухи. Больной чувствует себя вялым, «разбитым», быстро устаёт.
Хроническое – это вялотекущее воспаление. В периоды обострения для него характеры симптомы острой формы заболевания. В стадии ремиссии больной жалуется на:
- постоянные головные боли (боли неинтенсивные);
- насморк;
- заложенность носа и трудности с носовым дыханием;
- отёчность век;
- конъюнктивит;
- постоянное недомогание.
Некоторые симптомы воспаления гайморовых пазух достаточно характерны, по ним и можно заподозрить у себя гайморит. Но верную диагностику гнойного гайморита и лечение может провести только оториноларинголог. Если пациент неверно трактует симптомы и проводит самостоятельно неправильную терапию, это грозит его здоровью и жизни серьёзными последствиями.
Осложнения
Наиболее частое осложнение заболевания – это хронизация воспалительного процесса. Если болезнь «запустить», начать лечить неправильно или бросить лечение н пол пути, острый воспалительный процесс быстро хронизуется. Болезнь, которую можно было вылечить за пару недель, принимает длительное, надоедливое течение.
Другие осложнения напрямую связаны с наличием гноя в пазухах. Если гнойные массы не могут выйти в полость носа из-за заблокированных соустий, они находят другой выход. Скопившийся гной может прорвать стенки своего «жилища» и попасть в глазницу или оболочки головного мозга, приведя к опасным последствиям для организма:
- флегмоне глазницы;
- периоститу орбиты глаза;
- остеомиелиту;
- менингиту;
- энцефлиту;
- сепсису;
- абсцессу мозга.
Некоторые из этих состояний могут привести к слепоте и летальному исходу. Смерть из-за насморка – вполне реальная ситуация, поэтому при гнойном гайморите лечение должно быть своевременным и правильным! Никакого самолечения! Устранение воспаления гайморовых пазух и его симптомов – профиль оториноларинголога.
Как лечить гнойный гайморит?
Любимые многими народные рецепты (подышать над паром сваренной картошки, приложить к щекам тёплые отваренные яйца или мешочки с нагретой солью) не работают! Любое прогревание при гнойном воспалении провоцирует ещё большее образование гноя. Гнойным массам просто не хватит места в пазухе, и они прорвут её стенки. Какие последствия ждут больного в этом случае, описаны выше. Эффективно вылечить воспаление может только лор-врач!
Лечение должно проводиться в комплексе и сочетать медикаментозную терапию, промывания пазух и физиотерапевтические процедуры.
Профилактика гнойного гайморита
Гнойный гайморит может развиться у каждого человека, независимо от его возраста или пола. Поэтому важно следить за своим здоровьем и принимать профилактические меры, чтобы не дать возникнуть воспалению:
- своевременно лечите простудные заболевания и ОРВИ, чтобы болезнь не осложнилась гайморитом;
- если вы страдаете хроническими заболеваниями носоглотки, обязательно проходите курсовое лечение у лор-врача, чтобы инфекция не переходила в пазухи;
- раз в полгода посещайте стоматолога, чтобы вовремя обнаружить кариес и другие воспалительные заболевания полости рта;
- если искривлённая носовая перегородка провоцирует частые воспаления пазух, нужно принять решение о хирургическом решении проблемы;
- удаляйте полипы в носовой полости и другие образования, мешающие вентиляции пазух;
- если вы аллергик, старайтесь избегать контактов с аллергеном и посещайте аллерголога;
- избавьтесь от вредных привычек;
- работникам вредных производств нужно принимать все защитные меры, чтобы оберегать лор-органы от негативного воздействия химических веществ и сухого воздуха (носите маски, респираторы и т.п.);
- укрепляйте иммунитет: принимайте поливитамины, чаще гуляйте, ведите активный образ жизни, занимайтесь спортом, закаляйтесь.
Медикаментозное лечение включает:
- антибиотики («Аугментин», «Ампициллин», «Цефиксим» и др. – лекарство назначает исключительно оториноларинголог);
- местные антибактериальные препараты («Изофра», «Полидекса»);
- сосудосуживающие капли для носа - применяются для снятия отёчности носовых ходов и соустий («Отривин», «Ринофлуимуцил» и др.);
- антигистаминные препараты («Зиртек», «Супрастин» и др.);
- растворы для промывания носовых ходов («Аквамарис», «Долфин» и т.п.);
- жаропонижающие средства при высокой температуре у больного («Нурофен», «Парацетамол»).
Важный этап лечения – качественно промыть пазухи от гноя. Промывание выполняет лор-врач в клинике. Методов два: методом перемещения жидкости (промывание по Проетцу, или «кукушка») и промывание ЯМИК-катетером. Очищенные от гноя пазухи можно подвергать физиотерапевтическому воздействию. Хорошо зарекомендовали себя такие процедуры, как:
- инфракрасная лазерная терапия;
- виброакустическая терапия;
- ультрафиолетовое облучение;
- фотодинамическая терапия;
- магнитотерапия.
В особо тяжёлых случаях, когда пациенту не становится лучше, так как гнойные массы не промываются, лор-врач проводит пункцию гайморовой пазухи («прокол»). С помощью иглы Куликовского прокалывается стенка пазухи и с помощью шприца с антисептическим раствором гной вытягивается наружу. Уже после первой процедуры больному становится гораздо легче.
Лечение в «Лор клинике доктора Зайцева».
Гнойный гайморит – это опасное состояние, если его лечить неправильно. Можно один раз запустить болезнь, и потом всю жизнь страдать от последствий. Не доводите до этого! Только грамотная терапия, назначенная опытным лор-врачом позволит быстро снять воспаление и избавиться от его симптомов.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Орбитальные осложнения синуситов – это группа заболеваний глазницы, которые развиваются на фоне воспалительных поражений придаточных пазух носа. К основным клиническим проявлениям относятся отек и гиперемия век, ограничение движений глазного яблока, экзофтальм, боль при пальпации или в состоянии покоя, интоксикационный синдром. Диагностика включает сбор анамнеза и жалоб больного, оценку результатов физикального осмотра, риноскопии, офтальмоскопии, лабораторных тестов, рентгенографии или компьютерной и магниторезонансной томографии. Лечение основывается на антибактериальной, дезинтоксикационной терапии. При гнойных формах осложнений показаны оперативные вмешательства.
МКБ-10
Общие сведения
Орбитальные осложнения синуситов наблюдаются преимущественно у детей и составляют от 8 до 30% всех патологий глазницы. В структуре заболеваемости преобладают младенцы – до 65%. Среди детей дошкольного и школьного возраста внутриглазничные поражения на фоне синуситов возникают в 33-38% и 23-26% соответственно. У взрослых патология встречается сравнительно редко. Показатель распространенности у людей старше 20 лет находится в пределах 0,4-7,9% от всех заболеваний околоносовых пазух. У всех возрастных категорий больных чаще выявляются негнойные осложнения, на их долю приходится до 50% от общего числа случаев. Из гнойных форм преобладают субпериостальный абсцесс (до 40%), ретробульбарный абсцесс (менее 15%), флегмона глазницы (до 13%).

Причины
Внутриглазничные поражения могут возникать как при острых, так и при хронических гнойных синуситах. В детском возрасте осложнения чаще вызывают острые процессы, в среднем и старшем – хронические. Патогенная микрофлора в большинстве случаев представлена теме же микроорганизмами, которые провоцируют неосложненные синуситы: Str. pneumoniae, H. influenzae, M. catarrhalis. Предрасполагающими факторами являются:
- Иммунодефицитные состояния. Разрушению костных стенок пазух и распространению патологического процесса в сторону орбиты способствуют нарушения иммунитета, обусловленные генетическими аномалиями, сахарным диабетом, гипотиреозом, ВИЧ-инфекцией, злокачественными заболеваниями, недавно перенесенной лучевой и полихимиотерапией.
- Аномалии развития. Деформации верхней челюсти и лобной кости, наличие в них патологических соустий (дегисценций) или кистозных растяжений, истончение стенок полостей синусов и глазницы, другие подобные изменения повышают вероятность проникновения патогенной микрофлоры из первичного очага в прилегающие анатомические структуры.
- Травматические повреждения. Тяжелые травмы лицевого черепа могут нарушать физиологическую конфигурацию полостей придаточных синусов, делая их стенки более восприимчивыми к гнойным процессам. Аналогичные изменения способны вызывать ранее перенесенные операции в этой области.
Патогенез
Формирование орбитальных осложнений при синуситах происходит вследствие анатомической близости пазух и глазниц, наличия сосудистых и нервных коммуникаций. Преобладает гематогенный путь инфицирования, реализующийся через переднюю глазничную вену и крылонебное сплетение, которые собирают кровь из передних околоносовых синусов и задних отделов носовой полости. Реже встречается контактный путь распространения, обусловленный тотальным нарушением гемодинамики орбиты и разрушением костных структур. У детей проводником для бактерий и продуктов их жизнедеятельности может служить носослезный канал. У младенцев из-за недостаточно сформированной верхней челюсти зубные зачатки непосредственно прилегают к нижней стенке глазницы. Это становится причиной развития патологий орбиты на фоне сочетанных поражений гайморовой пазухи, ротовой полости и альвеолярных отростков.
Симптомы
Клиническая картина зависит от варианта осложнения. Реактивный отек клетчатки орбиты и век проявляется умеренным экзофтальмом, формированием бледных, практически прозрачных припухлостей, безболезненных при касании. Температура тела и общее состояние – как при первичном синусите. При диффузном негнойном воспалении тканей глазницы наблюдается визуально заметное выпячивание глазного яблока, гиперемия и отек кожных покровов, болезненность, хемоз. У детей, в отличие от взрослых, могут усугубляться признаки интоксикационного синдрома. При остеопериостите орбиты к вышеупомянутым симптомам присоединяется острая боль, ограничение подвижности и смещение глаза, направление и локализация которых указывают на область поражения костной стенки.
При абсцессе или флегмоне века глазное яблоко зачастую осмотреть не удается, поскольку оно закрыто резко отечным, гиперемированным, неподвижным верхним или нижним веком. При пальпации определяется позитивный симптом флюктуации. Отмечается лихорадка до 39,0 °С, слабость, недомогание. Свищи века и стенки орбиты характеризуются образованием патологического соединения поверхности корня носа, нижнего или верхнего века с прилегающими к ним околоносовыми пазухами. Интоксикационный синдром выражен слабо. Субпериостальный и ретробульбарный абсцессы являются поочередно развивающимися стадиями прогрессирующего остеопериостита глазницы, поэтому сопровождаются похожими симптомами. Дополнительно усиливается системная интоксикация, возникает резкая боль при нажатии и движении глаз, обнаруживается преходящее нарушение зрения, встречающееся при поражениях глубоких отделов глазницы.
При флегмоне орбиты наблюдается сильный экзофтальм, ограничение подвижности глазного яблока вплоть до тотальной офтальмоплегии, интенсивная боль при попытках офтальмологического осмотра, тяжелый интоксикационный синдром, а также вышеупомянутые воспалительные изменения век и конъюнктивы. При возможности выполнения офтальмоскопии визуализируются застойные явления на глазном дне. Тромбоз региональных вен и пещеристого синуса характеризуется отеком, покраснением и уплотнением сначала одного, затем второго века, слабовыраженным экзофтальмом, болевым синдромом, визуализацией пораженных венозных сосудов на поверхности кожи, офтальмоплегией. Общее состояние очень тяжелое – возникают нарушения сознания, температура тела достигает 40-41 °С.
Осложнения
Осложнения орбитальных поражений связаны с неадекватной или несвоевременно начатой терапией. При быстро нарастающих отеках клетчатки глазницы происходит сдавливание и ишемия глазного нерва. Это вызывает стойкое ухудшение зрения вплоть до слепоты. У детей до 1 года и людей со скомпрометированной иммунной системой отмечается ранняя генерализация процесса с образованием метастатических очагов инфекции (сепсис и септикопиемия). У младенцев в будущем могут формироваться стойкие зрительные нарушения в виде снижения остроты до 0,5 диоптрий, дефекты роста кожи на краю орбиты, поражения слезного мешка, уменьшение амплитуды движений глаза. Ретробульбарный абсцесс и флегмона глазницы в любом возрасте способны становиться причиной менингита, абсцессов головного мозга, тромбозов венозных синусов и других внутричерепных осложнений.
Диагностика
Диагностика этой группы патологий осуществляется отоларингологом и офтальмологом, базируется на анамнестических данных, жалобах пациента или его родителей, результатах физикальных, лабораторных и инструментальных исследований. Важным аспектом является подтверждение сопутствующих патологий придаточных пазух. При невозможности установить их наличие путем опроса и общего осмотра больного применяют пробу с тампоном, пропитанным 5% раствором кокаина, который вводят в средний носовой ход на 2 часа. Улучшение зрения на этом фоне является признаком поражения синусов. Полная программа обследования включает в себя:
- Физикальные методы. При первичном осмотре больного помимо симптомов синусита специалист определяет гиперемию, отечность верхнего или/и нижнего века, экзофтальм, нарушение подвижности глаза. При пальпации отмечается болезненность, локальное повышение температуры. У части больных веки полностью закрывают глазное яблоко.
- Риноскопию. При осмотре носовой полости отоларинголог выявляет отек и покраснение слизистой оболочки, наличие катаральных или гнойных выделений. В зависимости от того, какие именно пазухи поражены, патологические массы обнаруживаются в среднем или нижнем носовом ходе, с одной или двух сторон.
- Офтальмоскопию. При возможности раздвинуть пораженные веки проводится осмотр глазного дна. Офтальмолог может подтвердить наличие отека диска зрительного нерва, расширение кровеносных сосудов внутренней оболочки глаза, выпадение глазничного, зрачкового рефлекса – симптомы, характерные для флегмоны глазницы. При других вариантах подобные изменения нерезко выражены либо отсутствуют.
- Лабораторные тесты. В общем анализе крови обнаруживается высокий лейкоцитоз со сдвигом формулы в сторону юных и палочкоядерных нейтрофилов, повышение СОЭ. При наличии выделений из носа их образец берется для бактериологического посева с целью идентификации возбудителя, определения его чувствительности к основным группам антибиотиков.
- Аппаратные методы визуализации. В качестве базового исследования применяется рентгенография околоносовых пазух и орбиты. На снимках стенки этих образований могут быть утолщены, а полости затемнены, что является признаками воспалительного процесса и скопления гнойных масс. Также на рентгенограммах видны дефекты стенок, патологические соустья между глазницей и синусами. При недостаточной информативности метода назначаются МРТ, КТ лицевого скелета.
Лечение орбитальных осложнений синуситов
Лечение проводится в условиях офтальмологического или отоларингологического стационара. Его основными целями являются санация первичного и вторичного очага инфекции, предотвращение дальнейшего распространения процесса в полость черепа, при необходимости – реконструкция стенок орбиты и придаточных пазух. Для этого используются:
- Медикаментозные средства. Применяются субмаксимальные или максимальные дозы антибиотиков широкого спектра действия. Для устранения симптомов интоксикации осуществляются внутривенные инфузии сорбентов и плазмозаменителей. В дальнейшем схема антибиотикотерапии корректируется в соответствии с результатами теста на антибиотикочувствительность. В качестве симптоматических препаратов назначаются деконгестанты, мочегонные, антигистаминные средства, ингибиторы протеолитических ферментов, витаминные комплексы. При негнойных осложнениях подобные схемы терапии являются основой лечения.
- Оперативные вмешательства. Заключаются в пункции пораженного синуса, аспирации гнойного экссудата с последующим промыванием полости растворами антисептиков, кортикостероидов, антибиотиков. При гнойных патологиях орбиты производится эндоназальное вскрытие пораженных пазух, после чего отоларинголог совместно с офтальмологом выполняет санацию очагов инфекции в полости орбиты, ревизию свищей и установку дренажей.
- Физиотерапевтические процедуры. Применяются после основного курса лечения для нормализации регионального кровообращения, ускорения процессов репарации и регенерации. Обычно назначаются УФО, магнитотерапия, электрофорез, дарсонвализация.
Прогноз и профилактика
Исход зависит от своевременности диагностики заболевания, качества проведенной терапии и индивидуальных особенностей организма пациента. Как правило, прогноз для жизни больного благоприятный. Полного выздоровления удается достичь не всегда, в особенности – при хронических синуситах. Специфическая профилактика в отношении орбитальных осложнений патологий околоносовых пазух не разработана. Неспецифические превентивные мероприятия включают раннее выявление и купирование болезней синусов с точным соблюдением рекомендаций лечащего специалиста, коррекцией иммунодефицитных состояний, предотвращением травматизации области глазницы.
1. Орбитальные осложнения риносинуситов/ Сакович А.Р., Антипенко Е.А.// Медицинский журнал. - 2015 - № 2.
2. Частота орбитальных осложнений острого гнойного синусита/ Байтяков В.В., Константинидис К. // Огарёв-Online.- 2017.
3. Риногенные осложнения синуситов/ Шляга И.Д., Сатырова Т.В., Авласенок И.В.// Проблемы здоровья и экологии. – 2006.
4. Риногенные орбитальные осложнения у детей и взрослых / Шеврыгин Б.В., Куранов Н.И. // Журнал ушных, носовых и горловых болезней. – 1982 – №4.
Глазничные осложнения воспаления полости носа и его придаточных пазух
Острые и хронические воспаления полости носа (ринит) и его придаточных пазух (гайморит, этмоидит, фронтит) могут вызвать ряд глазничных и внутричерепных осложнений, которые нередко ведут к потере зрения, а иногда заканчиваются смертью больного.
Глазница, за исключением наружной стенки, со всех сторон окружена тонкими костными стенками придаточных пазух носа. Тонкая, как бумага, пластинка, отделяющая решётчатый лабиринт от глазницы, так же как и верхняя стенка верхнечелюстной пазухи, во многих случаях имеет врождённые костные дефекты (дегисценции).

Основная пазуха, задние клетки решётчатого лабиринта нередко примыкают к каналу зрительного нерва. Эти полости, а также иногда лобная пазуха, распространяясь далеко кзади, могут близко прилежать к верхней глазничной щели, через которую проходят глазодвигательный, блоковый, отводящий нервы, а также первая и вторая ветви, тройничного нерва. Названные костные стенки также могут иметь врождённые дефекты.
Кроме непосредственного соприкосновения между придаточными пазухами и стенками орбиты, существует тесная сосудистая связь, главным образом венозная, широко анастомозирующая между полостью носа с её придаточными пазухами и глазницей. Через глазницу в полость носа поступают передние и задние решётчатые артерии и нервы, а обратно теми же путями идут вены, которые впадают в глазничную вену.
Глазница и глаз могут страдать не только в результате перехода воспалительных заболеваний, но и от механического давления со стороны придаточных пазух, стенки которых распираются изнутри в сторону глазницы, смещая в большей или меньшей степени глазное яблоко. К таким смещающим глаз заболеваниям придаточных пазух могут быть отнесены:
-
(рак, саркома, остеома),
- кистозные растяжения придаточных пазух при закрытии их выводных отверстий, (мукоцеле, пиоцеле).
Зрение при заболевании придаточных пазух может ещё страдать в результате расстройств при так называемых ретробульбарных невритах, которые иногда вызываются непосредственным распространением патологического процесса из придаточных пазух и полости носа на зрительный нерв, нередко же патогенез их остаётся невыясненным.

Острый фронтит (воспаление лобной пазухи) сопровождается головной болью в области лба и за глазами, повышением температуры тела.
Самой частой причиной риногенных осложнений в орбите служат заболевания лобной пазухи, среди последних острые и обострения хронических фронтитов.
При остром фронтите нередко возникает субпериостальный абсцесс, располагающийся в верхнем и верхнемедиальном углу глазницы. При этом нередко происходит смещение глаза, обычно вниз, и резкое ограничение его подвижности. Характерно резкое покраснение и отёчность верхнего века.
При хроническом фронтите нередко наблюдается периостит, выражающийся в лёгкой отёчности мягких тканей передней и глазничной стенок лобной пазухи. При улучшении оттока из лобной пазухи исчезает болезненность, уменьшается отёчность.
Орбитальные осложнения при гайморите возникают реже. Многократные обострения гайморита иногда приводят к разрушению верхней стенки верхнечелюстной пазухи и к образованию надкостничного абсцесса, иногда даже к флегмоне глазницы. Нередко наблюдается и образование свища в нижнем орбитальном крае.
Орбитальные осложнения при заболевании передних клеток решётчатого лабиринта встречаются несколько чаще, особенно у детей младшего возраста. Их не следует смешивать с осложнениями, вызванными оститами и периоститами верхней челюсти.
На магнитно-резонансной томографии головного мозга наблюдается увеличение и расширение правого кавернозного синуса и его боковые стенки (указано стрелкой), которое изоинтенсивно на Т1-взвешенной аксиальной томограмме.
На МРТ головного мозга с контрастированием (гадолиний) при тромбозе кавернозного синуса визуализируется гетерогенное усиление (указано стрелкой) на Т1-взвешенной аксиальной томограмме. Наблюдается экзофтальм (выстояние) правого глазного яблока, отек век и утолщение глазодвигательных (экстраокулярных) мышц.
Магнитно-резонансная томография головного мозга во фронтальной плоскости визуализирует тромбоз кавернозного синуса. Видны области множественных нерегулярных дефектов наполнения на участке расширения кавернозного синуса справа, указывающих на наличие тромбов.
Некоторыми особенностями отличаются осложнения при заболевании задних клеток решетчатого лабиринта. Осложнения возникают чаще, чем при заболеваниях передних придаточных пазух носа. Наблюдается инфильтрация в глубине глазницы, и поэтому возникает экзофтальм. При нагноении клетчатки здесь редко отмечается осумкование гнойника, чаще развивается флегмона, которая приводит к синусфлебиту пещеристого синуса и менингиту.
При поражениях основной пазухи и задних клеток решетчатого лабиринта очень часто наблюдаются функциональные нарушения зрения:
- понижение остроты зрения
- сужение поля зрения
- увеличение скотомы слепого пятна и т. д.
Диагностика глазничных осложнений воспаления полости носа и его придаточных пазух
Диагноз в ранних стадиях процесса ставят на основании внешнего осмотра больного, ринологического обследования и определения остроты зрения и изменений полей зрения. Из аппаратных методов диагностики глазничных осложнений воспаления полости носа и его придаточных пазух применяются:
Местные симптомы могут быть выражены различно в зависимости от характера, локализации процесса и от степени поражения.
Фотография глазного (фундография) дна наводит на мысль об окклюзии (закупорке) центральной вены сетчатки.
Боль в области глазницы бывает интенсивной в начале острого воспаления и может нарастать при образовании флегмоны глазницы. При прорыве флегмоны под кожу боль стихает. Отмечают отёчность и покраснение кожи над воспалённым участком, в области век и конъюнктивы. Нередко наблюдаются зрительные расстройства, особенно при поражении задних клеток решетчатого лабиринта и основной пазухи.
Магнитно-резонансная томография (МРТ) головного мозга проводится при подозрении на глазничные осложнения воспаления полости носа и его придаточных пазух.
Чтобы установить зависимость между нарушением зрения и состоянием слизистой оболочки носа тампон, пропитанный 2% раствором лидокаина с адреналином (1:1000), вставляют в средний носовой ход на 1-2 ч. Если после этого зрение не улучшается, оперативное вмешательство на придаточных пазухах бесполезно.
Лечение глазничных осложнений воспаления полости носа и его придаточных пазух
При острых воспалительных процессах проводят анемизацию полости носа, назначают антибиотики, сульфаниламиды и другие средства общего лечения.
Иногда показаны небольшие оперативные вмешательства, например резекция решетчатого лабиринта или средней раковины. При образовании поднадкостничного или периорбитального абсцесса необходимо вскрыть его с одновременной операцией на поражённой пазухе. При других глазничных осложнениях, если консервативное лечение оказалось безуспешным, прибегают к оперативному вмешательству на поражённой пазухе.
Читайте также:

