Какое средство от педикулеза можно при беременности
Обновлено: 28.04.2024
В большинстве случаев для лечения педикулеза врач не нужен. Достаточно купить в аптеке средство от вшей. Продаются без рецепта.
Все же нужно обратиться к врачу, если аптечный препарат не смог убить вшей. Или если у вас развилась аллергия на препарат от вшей. Тогда врач назначит вам другой препарат — по рецепту.
Какие средства от педикулеза мы рекомендуем?
Все эти препараты можно купить в аптеках без рецепта:
- "Лаури"
- "Никс" - с 6 месяцев
- "Веда-2" - с 2 лет
- "Паранит" - с 1 года
- "Серортутная мазь"
- "Пара-плюс" - с 2,5 лет
- "Медифокс (Медифокс супер)" - с 1 года
- "Ниттифор" - с 5 лет
- "Педилин" - с 2 лет
- "Итакс" - с 2 лет
- "Анти-бит" - с 2 лет
- "Нюда" - с 3 лет
- "Лавинал" - с 2 лет
- "Педикулен ультра" - с 5 лет
Важно! Ни в коем случае не применяйте для избавления от вшей старые и высокотоксичные средства («Дихлофос» или Дуст).
Что делать с волосами?
- Осмотрите всех членов семьи на предмет заражения.
- Наносите средство в соответствии с инструкциями на упаковке. Возможно, вам придется повторить лечение лосьоном или шампунем через 7-10 дней.
- После обработки шампунем или лосьоном возьмите небольшую прядь волос и с помощью грубой ткани вытрите прядь этой тканью, пытаясь снять гниды с волос. Повторяйте это до тех пор, пока волосы полностью не очистятся от гнид. Также можно использовать частый гребень для волос (часто он бывает в наборе с лосьоном или шампунем. Или спросите о нем в аптеке).
- Расчесывайте мокрые, а не сухие волосы.
Что делать с вещами?
- Вымойте в горячей мыльной воде расчески и щетки. Или замочите их в спирте на один час.
- Чтобы уничтожить вшей и гнид на белье, одежде, постельном белье, их необходимо простирать полчаса при температуре не ниже 60°C (чем выше, тем лучше). После прогладьте вещи горячим утюгом.
- Если вещи нельзя стирать при высокой температуре, можно использовать холод. Вещи вынести на мороз (в зимнее время года) или положить в морозильную камеру с температурой −14…−20°C на сутки
- Опечатайте все предметы, которые нельзя обработать термически. Поместите их в герметичные пластиковые пакеты на 2 недели. Вши и гниды погибнут от голода, без всякой дополнительной обработки.
- Обработайте пол и мебель пылесосом.
- Громоздкую мягкую мебель, которую трудно вынести в неиспользуемое помещение на две недели, можно герметично обернуть целлофаном на тот же срок, и продолжать использовать.
- Чтобы уничтожить вшей и гнид на белье и одежде, их необходимо простирать полчаса при температуре не ниже 60°C. После прогладьте вещи горячим утюгом.
Основы профилактики:
- Научите Вашего ребенка избегать контакта «голова к голове» при игре с одноклассниками и других мероприятиях.
- Научите Вашего ребенка не обмениваться личными вещи, такими как шляпы, шарфы, пальто, расчески, наушники и аксессуары для волос.
- Желательно, чтобы девочки посещали учебные учреждения с убранными волосами (косички).
Важно! К сожалению устранить все пути передачи вшей просто невозможно. Так что просто необходимо регулярно осматривать головы детей.
Почему происходит заражение педикулезом? Общая информация:
- Педикулезом можно заразиться в абсолютно «неожиданных» местах, а именно - везде: в торговом центре, в театре, в метро, на детской площадке, в такси, в школьном автобусе, в школе и в детском саду, в детском лагере, в гимнастическом зале и на спортивных соревнованиях.
- Вши не выбирают больных, бедных и неблагополучных людей, вошь живет на любой голове, независимо от имущественного положения и статуса ее обладателя.
- Педикулез – это не что-то постыдное, что следует скрывать, педикулез – это распространенное заболевание, которое нужно лечить, но не у отдельно взятого зараженного человека, а у всех людей, с кем у зараженного был контакт.
- Нет никакой эффективной стратегии профилактики вшей.
- Нет никакой статистики, подтверждающей, что люди, пренебрегающие личной гигиеной, болеют чаще чистюль.
- Лечить педикулез народными средствами: вычесыванием гнид, уксусом, дустом, эфирным маслом, керосином, лавандовой водой, клюквой, гомеопатией – бесполезно, безответственно и в некоторых случаях - опасно.
- Вши не погибают и никуда не уходят с насиженного места, ни в море, ни на солнце, ни после приема витаминов. Педикулез не лечится «повышением иммунитета».
- Единственно эффективная стратегия в случае заболевания или получения информации о заболевании человека, с которым у вас был или продолжается контакт (член семьи, коллега, ребенок из коллектива, в котором занимается ваш ребенок) – это лечение аптечными средствами дважды с перерывом в 7 дней всех членов семьи, оповещение всех, контактировавших с зараженным человеком, ежедневные осмотры и контроль в течение двух месяцев с момента заболевания.
- Невозможно вылечить своего ребенка, не оповестив администрацию школы, детского сада или другого коллектива, в котором ребенок занимается, и не добившись согласованных действий всех семей всех детей, с которыми ребенок контактирует.
- Из-за незнания родителей, стыда, отсутствия согласованной стратегии всех членов коллектива в отношении педикулеза в абсолютном большинстве детских учреждениях вши не переводятся никогда.
- В детских садах и школах необходимо действовать согласованно: синхронно обработать всех детей и педагогов дважды с перерывом в 7 дней, провести в помещениях школы/сада, в автомобилях и школьном автобусе санитарную обработку горячим паром, дома осматривать всех членов семьи ежедневно.
- Карантин по педикулезу вводить не нужно.
Важно! Вши – это не стыдно, вши – это большая проблема, если ее замалчивать и не решать! Избавиться от педикулеза в детском коллективе можно только сообща.
Лобковая вошь — насекомое-паразит, которое живет на теле человека, питаясь его кровью. Такие вши могут появляться не только в интимной зоне, но и на других участках кожи, покрытых грубыми волосами. Они вызывают зуд, причиняют дискомфорт, и от них нужно избавляться как можно быстрее. Ниже — о том, как сделать это, а также о признаках заражения и его профилактике.
Признаки появления лобковых вшей
Главный признак фтириаза (заражения лобковыми вшами) — это зуд. Он может усиливаться в ночное время. Из-за него на коже образуются расчесы и язвочки. Увидеть самих насекомых можно не всегда — они небольшого размера (не больше 2 мм, а обычно намного меньше). Вши прикрепляются к волосам и выглядят как темные крупинки у их основания. При заражении лобковым педикулезом на белье могут появляться черные точки, крупинки. Паразиты могут жить не только в области гениталий, но и на коже в подмышечных впадинах, на других участках кожи, покрытых грубыми волосами (в том числе на ресницах и бровях). Лобковые вши никогда не живут на волосистой части головы, так как их конечности приспособлены к удержанию на волосе только треугольного сечения, тогда как на голове волосы имеют круглое сечение.
Как заражаются лобковыми вшами?
Заражение может происходить несколькими способами:
- во время секса и при тесном телесном контакте с человеком, уже болеющим лобковым педикулезом;
- реже возможно заражение бытовым путем через общую постель, белье или полотенца;
- минимальный риск заражения существует при посещении общественных бань, саун, бассейнов.
В группе риска — люди, которые часто меняют половых партнеров. Вероятность заражения одинакова для мужчин и женщин. Заражаться могут и дети — при тактильном контакте, тесных объятиях, использовании общих полотенец или постели с переносчиком лобковых вшей.
Важно! Причины и риски заражения не связаны с личной гигиеной: чистоплотность не влияет на опасность заболеть лобковым педикулезом. Презервативы и другие средства барьерной контрацепции не защищают от этих паразитов.
Лобковые вши не могут прыгать или летать, поэтому для заражения нужен тесный и достаточно продолжительный контакт — настолько, чтобы насекомое успело переползти с одного человека на другого.
Как выглядят лобковые вши?
Лобковые вши — насекомые темно-красного или желто-серого цвета. У них шесть ног, из которых передняя пара — увеличенного размера. Паразит использует их, чтобы цепляться за волос. Длина насекомого обычно не превышает 2 мм. Оно выглядит как темная крупинка у самого основания волоса. Лобковые вши отличаются от головных строением тела (является округлым, а не продолговатым), размером (он меньше).
Вши размножаются, откладывая гниды (яйца) бледно-коричневого цвета. Они могут выглядеть как утолщения волоса у самого его основания.
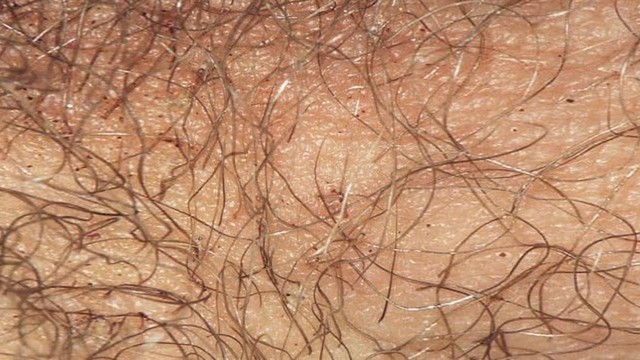
Рисунок 2. Лобковые вши на коже. Источник: Springer Science+Business Media
Симптомы
При фтириазе паразиты живут на волосах в области лобка, промежности, заднего прохода, подмышечных впадин. Реже поражаются брови, ресницы, борода и усы, покрытая волосами кожа спины, груди, живота у мужчин.
При заражении появляются следующие симптомы:
- частый зуд пораженных областей, может усиливаться ночью;
- появление язвочек, голубых или синеватых пятен небольшого размера в пораженной области;
- воспаление, раздражение кожи.
Основной симптом — зуд, но между заражением и его появлением может пройти до нескольких недель, в течение которых человек будет носителем паразитов. Язвочки, пятна появляются на коже позже как реакция на укусы насекомых, на расчесывание зудящей кожи. При подозрении на лобковый педикулез нужно обращаться к дерматовенерологу.
Диагностика заболевания
Для диагностики достаточно осмотра пораженной области. Сдавать анализы или проводить специальные исследования не нужно. Осмотр могут выполнять с использованием увеличительного стекла или с исследованием волос под микроскопом (требуется редко). Врач осмотрит области, где чаще всего возникает зуд, а также другие участки кожи, покрытые жесткими волосами. У всех пациентов осматривают области гениталий, заднего прохода, подмышечных впадин, брови, ресницы. У мужчин дополнительно осматривают бороду и другие области, покрытые волосами — грудь, спину, живот, ноги, руки.
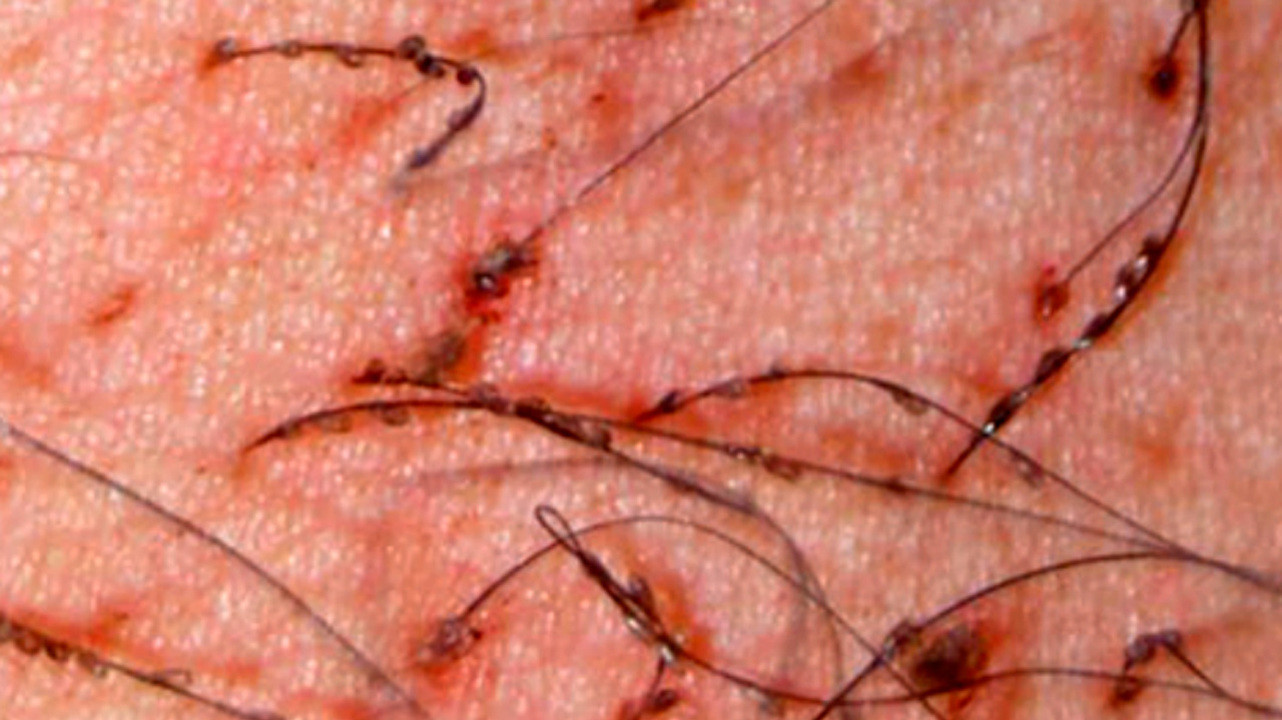
Лобковые вши в подмышечной области. Фото: Chinese medical journal / Open-i (CC BY-NC-SA 3.0)
Врачебный осмотр необходим, чтобы исключить другие кожные заболевания и аллергии и назначить правильное лечение.
Как вывести паразитов: эффективные средства
Для лечения фтириаза применяют наружные, местные препараты — их назначает врач. Есть несколько эффективных средств.
Диметикон
Может быть в составе комплекса минеральных масел, не содержит инсектицидов. Поставляется как шампунь, спрей или лосьон. Возможно применение для детей в возрасте от трех лет.
Перметрин
Наружный крем на основе этого вещества используют для лечения или профилактики педикулеза. Также поставляется в форме шампуня. Профилактическое действие может сохраняться на срок от двух до шести недель.
Борная кислота
На основе этого действующего вещества разработаны лечебные мази. Согласно инструкции, мазь наносится на волосистый покров, затем смывается. Волосы вычесываются гребнем. Обработку можно повторять ежедневно. Дополнительно борная мазь оказывает антисептическое действие.
В любом случае, перед использованием любого препарата необходимо проконсультироваться с врачом. Также важно изучить инструкцию, чтобы не навредить самолечением.
Почти все препараты от лобкового педикулеза содержат перметрин — инсектицидное вещество. Оно уничтожает лобковых вшей, гнид, парализуя их и останавливая дыхание. Перметрин имеет характерный оранжево-коричневый цвет и специфический запах. Использовать препараты, содержащие этот инсектицид, нужно строго по назначению врача и с осторожностью:
- вещество может вызывать аллергию, покраснения на коже, усиление зуда, жжение, покалывание или пощипывание;
- при лечении фтириаза и нанесении средств с содержанием перметрина на кожу в области половых органов необходимо избегать его попадания на слизистые оболочки;
- инсектициды не используются для уничтожения лобковых вшей на бровях, ресницах;
- при использовании инсектицидных кремов, мазей, шампуней желательно защищать кожу рук одноразовыми перчатками или тщательно помыть руки с мылом сразу после применения препарата;
- наружные средства на основе перметрина не применяются для лечения педикулеза у детей.
Возрастные ограничения указывают в инструкции к конкретному препарату. Если ребенок заражен фтириазом, использовать любые инсектицидные препараты можно только по назначению врача.
Чтобы снизить риск появления местной реакции, до использования крема, лосьона, шампуня или другого препарата с содержанием перметрина, можно нанести его небольшое количество на кожу, чтобы проверить, не вызовет ли он аллергии, зуда, жжения или других неприятных симптомов.
Народные средства
Народная медицина предполагает использование смеси растительного масла с керосином, эфирных масел, вазелина, других средств, которые нужно наносить на пораженную область. Такое лечение неэффективно: если после него остается хотя бы несколько живых насекомых или яиц, лобковые вши продолжат размножаться. Применение керосина и других агрессивных средств опасно: есть риск травмировать кожу, спровоцировать аллергию. Лучше использовать назначенные врачом препараты. Однократного применения инсектицидных средств достаточно, чтобы избавиться от фтириаза.
Важно! При заражении лобковым педикулезом нельзя пытаться лечить заболевание самостоятельно: некоторые средства могут стимулировать размножение лобковых вшей. Поэтому для диагностики и лечения нужно обращаться к дерматовенерологу.
После обработки кожи инсектицидными средствами необходимо постирать одежду, постельное белье и любые другие вещи, на которых могли оказаться лобковые вши. Стирка выполняется при температуре не ниже +50°C.
Последствия и осложнения
Если не лечить лобковый педикулез, паразиты продолжат размножаться. Больной человек будет заражать тесно контактирующих с ним людей. Риски для его здоровья связаны, в основном, с воспалением, появлением язв на коже, присоединением вторичной инфекции.
После лечения в течение нескольких недель на пораженной области могут обнаруживаться мертвые гниды. Это не требует повторной обработки кожи или волос инсектицидом.
Если фтириазом заражается беременная женщина, при лечении выбирают препараты с минимальной концентрацией токсичного действующего вещества. Лобковый педикулез не опасен для новорожденных, они не могут заразиться им от матери. Риски при фтириазе во время беременности связаны в основном с присоединением вторичной инфекции в случае, если заболевание сопровождается сильным зудом и появлением язв, расчесов, воспалений на коже.
Профилактические меры
Снизить риск заражения лобковым педикулезом можно, избегая случайных половых связей. Презервативы и другие методы барьерной контрацепции не защищают от фтириаза. Для профилактики важно пользоваться личными полотенцами, нижним и постельным бельем, регулярно менять их. Хорошей профилактической мерой является эпиляция или депиляция — удаление волос в области бикини, подмышечных впадин, в других зонах. Она повышает качество личной гигиены, снижает риск заражения лобковыми вшами, может проводиться и для женщин, и для мужчин.
Заключение
Лобковый педикулез — неопасное, но неприятное заболевание. Оно легко лечится — обычно для этого хватает однократного использования инсектицидных средств. Прежде, чем начинать лечение, стоит обратиться к врачу, чтобы исключить другие заболевания (аллергии, воспаления) и подобрать безопасный препарат.
Летние каникулы постепенно подходят к концу. Дети возвращаются из лагерей. Скоро пора готовиться к школе. Чем же еще, кроме беготни по магазинам перед первым сентября любопытен этот период?
Именно на конец лета и начало осени приходится пик заболеваемости педикулезом.
Педикулез (от латинского pediculus, «вошь») — это заражение человека вшами.
От момента заражения до первых признаков болезни может пройти несколько недель. Поэтому не спешите закрывать страницу. Если ваш ребенок не чешет голову сегодня, это не значит, что он полностью здоров. Мы расскажем вам, как правильно осмотреть свое чадо и вовремя выявить признаки болезни, а также о том, как быстро и безболезненно избавить ребенка от вшей.
Что же такое вошь?
Головная вошь — это небольшое насекомое до 4 мм в длину. Она любит места потеплее и, чаще всего, обитает в области затылка, за ушами и в районе висков. Именно там можно увидеть следы укусов и расчесов.
Однако саму вошь увидеть, скорее всего, не получится — она очень подвижна. Зато гниды вы обнаружите с большей вероятностью.
Гниды — небольшие прозрачные «бусинки», яйца вши. Они плотно прикреплены к волосам ближе к корню. Сами гниды не несут особого вреда, кроме того, что позже из них появятся новые насекомые.
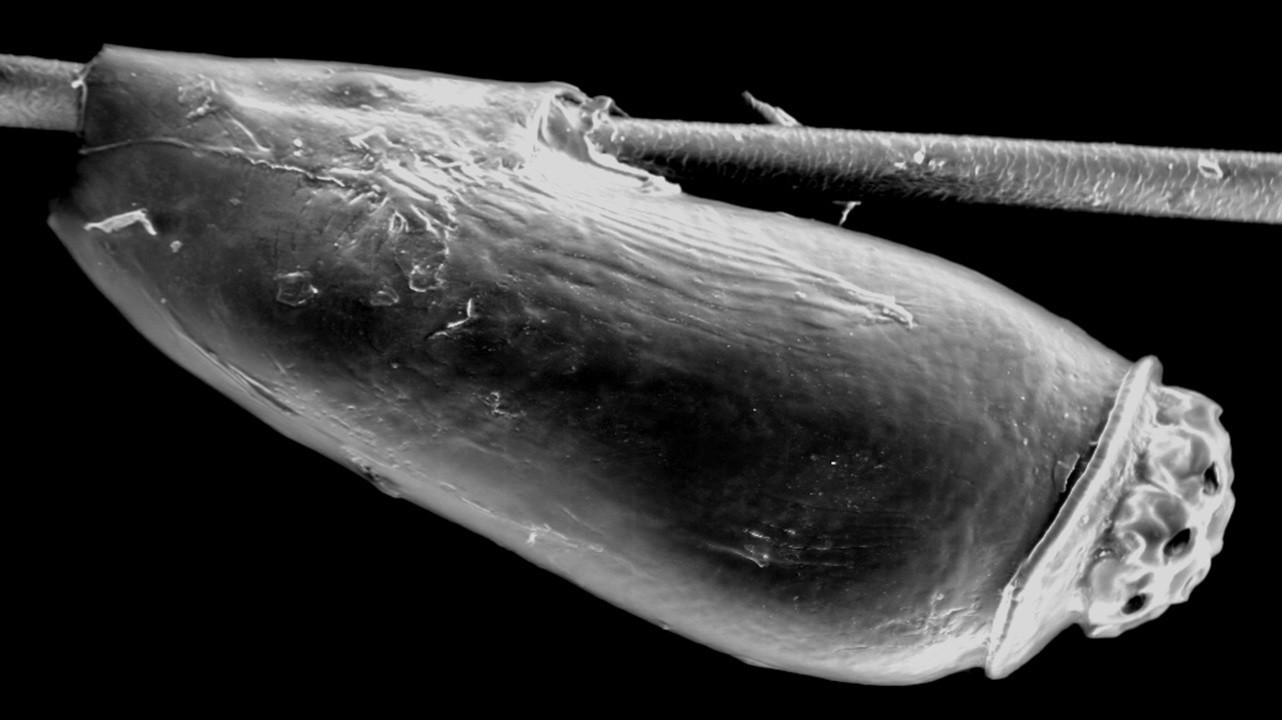
Гнида. Фото: Wikipedia (CC0)
Вши питаются человеческой кровью, прокалывая кожу головы своими хоботками. В месте проколов остаются серовато-голубые следы, которые затем начинают зудеть из-за фермента, который впрыскивает в ранки вошь. Этот фермент необходим насекомому, чтобы не дать крови свернуться, и вызывает местное раздражение.
Если ранки расчесаны сильно, к ним может присоединиться бактериальная инфекция, и они загноятся. Поэтому важно вовремя выявить у ребенка наличие педикулеза.
Вши довольно прожорливы, но не могут запасать энергию в виде жира, поэтому питаться им надо регулярно. В среднем 1 раз в 2-3 часа. Также вши довольно чувствительны к температуре. Чем выше температура, тем чаще им нужно питаться.
Так, при температуре около 35°С вши могут прожить без крови чуть дольше 1 дня, при 10-20°С — более 7 дней. Если температура ниже 12°С, вшам становится некомфортно, они прекращают откладывать яйца, а их личинки перестают развиваться.
Самое неприятное — это способность головной вши переносить боррелию Обермейстера (Borrelia recurrenti), которая вызывает эпидемический возвратный тиф. Заражение происходит при случайном раздавливании насекомого во время расчесывания укуса. Именно тогда боррелия из раздавленной вши попадает в кровь человека.
Тиф сегодня встречается не часто, преимущественно в случае заражения педикулезом от людей из социально неблагополучной среды или живущих в условиях большой скученности. Но на 100% исключить вероятность его развития нельзя. Поэтому после избавления от вшей лучше показать ребенка врачу.
Как можно заразиться вшами?
Вши — насекомые без крыльев. Они не умеют прыгать и летать, зато очень хорошо бегают. Поэтому заразиться педикулезом можно только при прямом контакте. Чаще всего дети заражаются вшами во время игр или обмена личными вещами — когда примеряют шапочки и кепки друг друга, причесываются чужими расческами, спят вместе на одной подушке и так далее.
Педикулезом также можно заразиться в парикмахерских, гостиницах, используя чужое полотенце.
Вши — видоспецифичные паразиты. Ими невозможно заразиться от животных. Человеческие вши живут и питаются только на человеке.
Симптомы педикулеза
Основным симптомом педикулеза является зуд в области укусов. Еще раз напомним, что чаще всего вши питаются в области висков, за ушами, на затылке и шее (если у ребенка длинные волосы).
Дети, заболевшие педикулезом, становятся беспокойны, неусидчивы, постоянно почесывают голову. Они чувствуют дискомфорт, но не понимают, с чем он связан.
Осмотрите голову и шею своего ребенка. Если Вы увидите мелкие серовато-голубые пятна на коже, следы расчесов на коже с корочками или без — это тревожный признак. Пора переходить к активному выявлению паразитов.
Как правильно осматривать голову ребенка?
Существует два способа проверки:
- На сухих волосах — эффективность 29%;
- На влажных волосах — эффективность 91%.
Также использование частого гребня или расчески позволяет лучше выявить насекомых, чем обычный осмотр головы.
Если вы решили осмотреть влажные волосы ребенка, нанесите на них кондиционер для волос, чтобы облегчить скольжение гребня.
- Расчешите волосы ребенка, чтобы избавиться от спутанности;
- Частым гребнем или расческой проведите по голове от темени до шеи. Проводите вычесывание в разных направлениях;
- Проверяйте гребень после каждого погружения в волосы;
- Прочешите всю голову хотя бы два раза.
Обнаружить вшей довольно тяжело, но можно. Особенно если вычесывание производится над листом бумаги или светлым полотенцем без ворса.
Обычные вши — небольшие полупрозрачные насекомые с шестью лапками. Вши, напившиеся крови больше своих голодных собратьев и имеют буро-коричневый цвет.
Осмотрите вычесанные волосы. Ближе к их корню можно увидеть гнид. Гнида, как маленькая прозрачная бусинка, крепко держится на волосе. Ее сложно отделить. А при раздавливании она издает характерный треск.
Народные средства от вшей
Долгое время со вшами боролись любыми возможными средствами и к настоящему времени накопилось множество народных средств:
- Остригание налысо и обработка головы дегтярным мылом;
- Дегтярное мыло (действует благодаря высокой концентрации щёлочи);
- Смесь подсолнечного масла и керосина в соотношении 1:1;
- Смесь хозяйственного мыла и керосина в соотношении 1:1, перед нанесением на волосы необходимо разбавить смесь водой в соотношении 1 часть смеси на 10 частей воды (100 мл раствора на 1 л воды);
- Жидкость WD-40 (смесь керосина и машинного масла);
- Клюквенный сок (действует преимущественно на гнид, так как кислая среда сока разъедает их оболочку);
- Уксус (9%-й столовый уксус разводится водой в два раза для получения концентрации кислоты 4,5 %);
- Дустовое мыло (не применяется с 60-х годов из-за чрезвычайного вреда ДДТ для человека и окружающей среды);
- Эфирные масла (чайное дерево, лаванда) — наносят на волосы несколько капель не для лечения, а для профилактики заражения вшами, например, незаражённым членам семьи;
- Проглаживание волос ребенка утюжком для волос (вши не переносят высокие температуры);
- Вычесывание вшей (если ваш ребенок — аллергик, это одно из немногих средств, которые могут помочь);
Недостатки народных средств
- Керосин и керосиносодержащие средства огнеопасны, плохо смываются, портят волосы (они становятся липкими и грязными на вид), затрудняют их расчёсывание;
- Уксус сушит волосы, а концентрированный раствор может вызвать сильные ожоги;
Народные средства обычно менее эффективны, чем аптечные лекарственные препараты, неудобны в использовании и требуют долгого хождения с пакетом и полотенцем на голове.
Они также требуют неоднократного использования, так как за один раз уничтожить всех насекомых с их помощью невозможно ввиду их низкой эффективности.
Ну и самое главное, ребенок потом еще долго будет помнить все те ужасы, что с ним производили, и ходить с красной, зудящей шеей и головой.
Эффективные средства от педикулеза
Благо, кроме народных средств сейчас существует множество эффективных и безопасных препаратов. Основными современными средствами для лечения педикулеза являются:
- Препараты на основе малатиона;
- Препараты на основе перметрина;
- Препараты на основе диметикона;
- Препараты на основе пиперонилбутоксида.
Большая часть средств от педикулеза содержит всего одно действующее вещество. Из-за этого они не дают 100% эффекта. Одни средства могут не работать в отношении гнид, а другие — в отношении взрослых вшей, у которых сформировалась устойчивость к лекарству.
Для полного избавления от вшей достаточно нанести его всего на 10 минут, а потом просто смыть обычным шампунем. Это особенно важно, если ребенок подвижен или не любит манипуляций со своей головой.
Как использовать трехкомпонентный препарат?
- Проводите обработку в хорошо проветриваемом помещении.
- Подготовьте таймер или часы, чтобы засечь время.
- Встряхните баллончик с препаратом и равномерно распылите его по всей длине волос ребенка. Если волосы длинные и густые, используйте тонкую расческу, чтобы разделять пряди и достичь максимального эффекта.
- Засеките 10 минут. Голову ребенка ничем оборачивать не нужно. Минут через 9 можно начинать настраивать температуру воды для смывания. Если по какой-то причине вы превысили необходимое время нанесения, могут развиться реакции гиперчувствительности и раздражения. Поэтому будьте внимательны.
- Промойте волосы ребенка обычным шампунем и обработайте кондиционером для волос. Это нужно, чтобы создать эффект скольжения при вычесывании.
- Вычешете мертвых насекомых и гнид специальным металлическим гребнем. Частые зубчики таких гребней позволяют ухватить и удержать гнид и снять их с волоса. Расческу лучше не использовать, так как она не позволит избавиться от гнид и их придется снимать вручную. А это несколько дней не очень приятной работы.
Если поражение было массивным, возможно, потребуется повторить процедуру. Но обычно одного применения вполне достаточно.
Меры предосторожности
При применении возможно ощущение пощипывания или зуда, ничего страшного в этом нет. Однако, если ваш ребенок — аллергик, протестируйте препарат на небольшом участке кожи. Например, на ручке или ножке и последите за реакцией в течение 24 часов.
Если вы беременны, препарат лучше лично не использовать, так как отсутствуют исследования о безопасности его применения у беременных и кормящих женщин. Предоставьте кому-нибудь другому обработать голову вашего ребенка.
Что делать дальше?
После того, как вы справились со вшами у ребенка, необходимо исключить их возможное присутствие в вашем доме.
Осмотрите всех, кто проживает вместе с вами на предмет педикулеза. Это необходимо сделать, даже если нет никаких симптомов. Помните, что признаки заражения проявляются не сразу.
Также необходимо обработать матрас, одеяло, подушку, верхнюю одежду, мягкую мебель, которыми пользовался ребенок.
Для вещей, которые нельзя стирать при высокой температуре или постирать затруднительно (мягкая мебель, ковры, защитные шлемы), существуют специальные средства. Например, можно использовать противопаразитарный аэрозоль. Им легко обрабатывать вещи, он не пачкает ткань и не требует сухой чистки.

- Подушку и одеяло необходимо обрабатывать с обеих сторон.
- Уделяйте особое внимание швам верхней одежды, мебели и постельного белья.
- Обработанные вещи можно использовать только через несколько часов после использования аэрозоля. Их необходимо оставить в хорошо проветриваемом помещении, например, вывесить на балкон.
- Вещи можно использовать тогда, когда запах препарата выветрится.
Как не допустить заражения вшами?
Чтобы не произошло повторного заражения или чтобы предотвратить возможное заражение с ребенком надо провести беседу. Рассказать, для чего ему нужно будет соблюдать те или иные меры.
Если вы уже провели процедуру борьбы со вшами, покажите ребенку бывших «квартирантов» и расскажите, что плохо чувствовал и чесался он именно из-за них.
- Мойте голову и тело ребенка не реже двух раз в неделю;
- Регулярно меняйте нательное и постельное белье ребенка. Проглаживайте их, особенно уделяя внимание швам.
- Объясните своему чаду, что нельзя обмениваться с друзьями расческами и шапками. Если очень хочется примерить чужую шапку, ее нужно вывернуть изнанкой наружу. Это снизит вероятность заражения;
- Используйте масло лаванды и чайного дерева. Наносите масла на затылочную часть, шею и за ушами ребенка. 100% защиты они не дают, но вши их очень не любят.
И обязательно расскажите о том, что ребенок болел педикулезом мамам в группе или классе, а также мамам друзей вашего ребенка.
Это нужно сделать, как бы стыдно или неудобно вам ни было. Они тоже должны проверить своих детей. Это нужно и вам, ведь неизвестно, от кого именно заразился ребенок. А если не провести широкую проверку детей, с которыми он контактирует, есть вероятность повторного заражения.
Редакция благодарит специалистов ООО "Русфик" за помощь в подготовке материала.
Viral M Patel, W Clark Lambert, and Robert A Schwartz. Safety of Topical Medications for Scabies and Lice in Pregnancy.
Безопасные местные препараты для лечения педикулеза и чесотки у беременных
М Пэтел, Кларк Ламберт и Роберт Шварц Медицинская школа Рутгерса в Нью-Джерси, отделение дерматологии и патологии
ВСТУПЛЕНИЕ
С осторожностью следует применять лекарственные препараты у женщин детородного возраста. Топические средства имеют меньшее системное воздействие.
Таким образом, они считаются более безопасными, чем оральные или парентеральных препараты и менее эмбрио - и фетотоксичными. Однако их безопасность надо расценивать с осторожностью, так как сведения по ним ограничены (у беременных). В этой статье представлены исследования на людях и животных для определения оптимальных рекомендаций по использованию противопедикулезных и противочесоточных средств во время беременности.
ВВЕДЕНИЕ
Что уже известно?
Местные средства, как правило, считаются более безопасными, чем оральные или парентеральные препараты во время беременности. Однако местные лекарства могут быть эмбрио - и фетотоксичными. Старые категории риска для плода по FDA (A, B, C, D, X) не точно отражают риск от использования медикаментов во время беременности.
Чесотка это сильно зудящий дерматоз, вызванный клещом Sarcoptes scabiei var. hominis.[1] Высоко контагиозная с патогномоничным симптомом «чесоточных ходов», ночным зудом и эритематозными папулами. [2] Существует много лекарств для лечения, такие как Перметрин, Ивермектин, Линдан, Бензилбензоат, Малатион, Кротамитон и препараты серы.
Педикулез волосистой части головы, также известен как головные вши, вызывается Pediculus humanus capitis.[3] Зуд волосистой части головы является основным симптомом, хотя жалоб может и не быть.[4] Лечение начинают, если есть живые вши или жизнеспособные гниды. При лечении есть три условия: мокрое расчесывание, противопедикулезные средства местно и парентерально.[5]
Несмотря на многочисленные доступные средства, их необходимо использовать у беременных с осторожностью, так как некоторые лекарства токсичны и могут нанести значительный вред плоду. Эта статья объединяет исследования на людях и животных и дает рекомендации по безопасному применению местной противочесоточной и противопедикулезной терапии у беременных. В таблице 1 представлены категории риска влияния пищевых и лекарственных средств на беременность. В таблице 2 представлена сводка рекомендаций по использованию местных противочесоточных и противопедикулезных средств во время беременности.
Таблица 1. Категории риска влияния пищевых и лекарственных средств
на беременность.
Контрольные исследования не выявили никакого риска: исследования, отвечающие всем требованиям, не показали
у беременных женщин повышенный риск развития аномалий плода
Нет доказанного риска для организма человека: исследования, отвечающие всем требованиям, у человека не проводились; для животных риск не выявлен.
Риск не может быть исключен: исследования на людях недостаточны, а на животных либо отсутствуют, либо выявлен риск для плода.
Есть свидетельства неблагоприятных воздействий для плода: существуют доказательства риска для плода, однако польза применения у беременной женщины может превышать риск.
Противопоказаны при беременности: есть доказательства риска для плода, выявленные при исследованиях или наблюдениях у людей и животных.
Лекарство не изучено
Таблица 2. Рекомендации по местным противочесоточным и
противопедикулезным средствам.
Разрешен для использования, недоступен в США
Разрешен для использования
Использовать средства низкой или умеренной активности, активные кортикостероиды использовать минимально
Разрешено использовать как резервный после Перметрина
Разрешено использовать как резервный после Перметрина
Безопасен для использования
Безопасен для использования
Препараты серы
(precipitated sulfur)
Безопасен в малых дозах
Безопасен в малых дозах
В декабре 2014 года FDA опубликовало правило маркировки лекарственных средств для беременных и кормящих, которое отменяло категории. Вместо категорий необходимо на инструкциях к лекарствам предоставлять сведения о риске употребления препарата для беременных и плода. Старая маркировка подверглась критике, как чрезмерно упрощенная и не полностью отражающая риски применения средств при беременности и в период лактации. Новые требования вступили в силу с 30 июня 2015 года. Все новые инструкции к препаратам будут использовать новый формат маркировки, в то время как препараты, разрешенные после 30 июня 2001 года, будут постепенно переходит к нему. Поскольку лекарства, обсуждаемые в этой статье, не все перешли на новые требования к инструкции, мы представляем категории риска для беременных по FDA, наряду с описанием имеющихся исследований и рекомендаций по их применению [Таблица 1]
МЕСТНЫЕ ПРОТИВОЧЕСОТОЧНЫЕ И ПРОТИВОПЕДИКУЛЕЗНЫЕ СРЕДСТВА
Бензилбензоат (Benzylbenzoate) (Категория C, не доступный в США)
Бензилбензоат был запрещен в Соединенных Штатах, потому что его метаболит, бензиловый спирт был связан со смертельной неонатальной интоксикацией («Гаспинг-синдром» («синдром одышки»), с энцефалопатией, метаболическим ацидозом, недоразвитием костного мозга и полиорганной недостаточностью). [6]
Однако, случаи интоксикации происходили только тогда, когда бензиловый спирт использовали для промывки центральных венозных катетеров. Продукцию, содержащую бензиловый спирт до сих пор можно найти в продаже в США.
После местного использования Бензилбензоата у животных или людей не выявлено данных о его токсичности, за исключением местного раздражения кожи.[7]
В Тайланде проведено исследование, в котором приняли участие 444 беременных женщины, они во втором и третьем триместре местно применяли 25% Бензилбензоат. Врожденных дефектов у детей не выявили. [8]
Местное применение Бензилбензоата скорее всего безопасно [9, 10].
Ка́мфора (Camphora) (категория C)
Кортикостероиды (категория C)
В 2015 году кокрановским анализом оценено пять групп и девять исследований методом случай-контроль, в результате которых сделан вывод, что независимо от класса активности, местные кортикостероиды безопасны во время беременности.
Они не приводят к увеличению риска пороков развития плода, врожденных аномалии, неблагоприятных перинатальных исходов: преждевременные роды, мертворождение, низкие оценки по шкале Апгар или смерть плода. [18]
Однако, была обнаружена связь между использованием высокоактивных местных кортикостероидов и низкой массой тела при рождении, особенно если кумулятивная доза очень высока за период беременности. [18] Важно отметить, что влияние местного применения кортикостероидов на плод изменяется в зависимости от анатомической локализации применения. Низкая степень проникновения: ступни (0,14%), голеностопный сустав (0,42%), ладони (0,83%), предплечье (1%) спина(1,7%). Высокая степень: кожа волосистой части головы(3,5%), лицо, шея, подмышки (3,6%), лоб (6%), веки (42%), и паховая область(42%)[19]
Таким образом, местные кортикостероиды низкой и умеренной активности безопасны во время беременности. А сильнодействующие должны использоваться кратковременно из-за возможного риска задержки роста плода.
Кротамитон (Crotamitonum) (категория C)
Ивермекти́н (Ivermectin) (категория C)
В исследованиях на животных в дозах, которые вызывали токсикоз беременных, были выявлены пороки развития плода: волчья пасть, экзенцефалия, пальцы в виде барабанных палочек. [27] Трехлетнее либерийское исследование показало, что Ивермектин был очень распространен среди беременных женщин. Двести женщин и трое детей, рожденных от женщин применявших Ивермектин, не подтвердили риск врожденных дефектов (по сравнению с контрольной группой).[28] В 1993 в Камеруне было выявлено 110 беременных женщин, которые без осторожности использовали Ивермектин. После исследования не было выявлено у них увеличения случаев абортов, мертворождения или врожденных пороков развития плода. Во втором исследовании у 97 беременных женщин, получавших Ивермектин, в сравнении с женщинами не принимавшими препарат, не выявлено значимого различия фетальных исходов. [29]
Линдан (lindane) (категория C)
Линдан запрещен во многих странах, но доступен в США. Исследования препарата в двойной концентрации на крысах показали: нарушение двигательной активности, увеличение смертности, снижение веса потомства. [32,33]
Увеличение концентрации в три раза приводило к мертворождению потомства. [32,33] Однако пороков развития при этих исследованиях выявлено не было. [32,33,34,35] В Мичигане провели исследования у 1417 новорожденных, матери, которых местно использовали Линдан в первом триместре беременности. Не было выявлено увеличение числа дефектов, таких как сердечно-сосудистые аномалии, расщелины верхней губы и неба, «спина бифида», полидактилии. Но было выявлено семь случаев гипоспадии (три из которых ожидали). [17] Выявлены несколько случаев мертворожденных младенцев, дефектов нервной трубки и задержкой умственного развития. [36] Из-за потенциальной токсичности следует избегать применения Линдана во время беременности. [10,26,37]
Малатион (Malathionum) Карбофос (категория В)
Исследования на животных не выявили доказательств тератогенности или грубых аномалий плода [38]. Группа из 22 465 детей, рожденных от матерей, контактирующих с аэрозолями Малатиона в первом триместре беременности, не показала повышенного риска врожденных пороков развития. [39]
Исследование методом случай-контроль 7450 женщин, подвергшихся воздействию Карбофоса в 1981-1982 в Сан-Франциско, не выявили повышенный риск врожденных пороков развития. [40] Кроме того, в исследованиях матерей, у которых обнаруживали Малатион в моче, не нашли различий в весе при рождении плода, окружность головы, нервного развития по сравнению с контрольной группой. [41,42]
Несмотря на то, что Малатион, вероятно, безопасен для использования во время беременности, его следует использовать после того, как другие более безопасные альтернативы неэффективны(например, механическая обработка вшей или Перметрин). [10,43,44,45,46] При использовании Малатиона рекомендуется применять водные растворы (вместо спиртовых) и не превышать рекомендуемой дозы.
Ментол (Menthol) (категория N)
Ментол является широко доступным препаратом. Лосьоны, содержащие ментол используются в качестве местных обезболивающих средств. Даже при превышении дозы в 106 разу животных не наблюдалось тератогенных эффектов у потомства. [15] Хотя нет исследований на человеке, но данных об отрицательном влиянии при беременности нет. [25] Местное применение лосьонов ментола безопасно. [10,16,47]
Перметрин (Permethrinum) (категория В)
Считается, что 2% от дозы местного применения оказывает системное действие. [7]
Исследования на животных не продемонстрировали вред для плода. [48] В проспективном исследовании 113 беременных женщин, которые использовали шампунь Перметрин (31 в первом триместре) не выявлено признаков эмбриотоксичности. [49] В другом исследовании 196 беременных женщин использовали 4% Перметрин и так же не обнаружено вреда для плода. [8]
Перметрин считается препаратом первой линии для местного лечения паразитарных инфекций. Перметрин является безопасным для использования во время беременности. [26,30,37,50]
Препараты серы (precipitated sulfur) (категория C)
Спиносад (Spinosad) (категория В)
Исследования на животных при применении препарата Спиносад «per os» не выявили тератогенных эффектов. При местном применении через 10 минут невозможно обнаружить Спиносад в крови. [55] Длительные исследования на канцерогенез у животных были отрицательными. [55]
Тесты на генотоксичность не показали свидетельств мутагенного или кластогенного потенциала. [55] Спинозад плохо всасывается через кожу и быстро метаболизируется и выводится из организма. [56] Несмотря на то, что суспензия содержит неопределенное количество бензилового спирта, остается неясным, какое количество препарата необходимо, чтобы вызвать эмбриотоксичность и фетотоксичность. [55]
Исследования на людях отсутствуют, но принимая во внимание то, что препарат низкого системного действия и нет сведений о токсичности у животных, препарат безопасен в малых дозах [Таблица 2]. [17,56]
ВЫВОД
Хотя есть много местных препаратов, используемых для лечения чесотки и педикулеза во время беременности, на сегодняшний день, больше свидетельств о безопасности Перметрина для использования во время беременности.
Происхождение паразитоза и эволюция возбудителя Педикулез ( рediculosis — от лат. «вшивость»; рhtheiriasis — от греч. «порча», «вшивость») — распространенное эктопаразитарное заболевание, проявляющееся зудящими поражениями кожи в месте укусов вшей, ч
Происхождение паразитоза и эволюция возбудителя
Педикулез (рediculosis — от лат. «вшивость»; рhtheiriasis — от греч. «порча», «вшивость») — распространенное эктопаразитарное заболевание, проявляющееся зудящими поражениями кожи в месте укусов вшей, часто сопровождающееся вторичной инфекцией, экзематизацией и другими осложнениями. Вши паразитируют исключительно на млекопитающих и приспособлены к питанию на строго облигатных хозяевах.
Педикулез человека имеет древнее происхождение. По мере эволюции хозяев паразиты также претерпевали некоторые изменения. Исчезновение волосяного покрова на большей части тела человека привело к тому, что паразиты «специализировались» в обитании на определенных участках кожи с наличием волос — при этом сформировалось два вида вшей: Pediculus humanus и Phthirius pubis (seu inguinalis). Позже, тысячелетия спустя, вид Pediculus humanus разделился на два подвида — Pediculus capitis и Pediculus vestimenti.
Эпидемиология педикулеза
В течение многих веков вши считались «неотъемлемой принадлежностью» людей. Встречались даже высказывания, будто вши — «положительный фактор в естественном отборе их хозяев». Однако в начале ХХ в. была установлена роль вшей в распространении антропонозных кровяных (трансмиссивных) инфекций — классического и эпидемического сыпного тифа, возвратного тифа, окопной (волынской) лихорадки. Отечественные ученые Г. Н. Минх, Н. Ф. Гамалея [4] доказывали перенос этих возбудителей платяными вшами, в желудке которых риккетсии размножались после сосания зараженной крови, выделялись с фекалиями и внедрялись в кожные ранки. Н. Ф. Гамалея (1908) подчеркивал, что тиф является заразным лишь при наличии вшей.
В России педикулез и трансмиссивные тифы приняли характер пандемии во время гражданской войны 1918–1920 гг.
В это время в России проводились важные исследования эпидемиологического значения педикулеза и методов борьбы с ним, начатые академиком Е. Н. Павловским и нашедшие полное осознание важности данного вопроса широким кругом врачей и биологов.
Эпидемическое распространение было ликвидировано, но педикулез еще оставался актуальной проблемой в ряде стран. Это связывают с новыми эпидемиологическими факторами — свободой сексуального поведения, туризмом, коммерческими поездками, усилившейся миграцией людей (M. Orkin, H. Maibach, 1999) [6]. Головной педикулез чаще находят у детей, школьников, молодежи. Платяной педикулез встречается реже — в основном у лиц, живущих в стесненных (плохих) условиях, у бродяг, не соблюдающих гигиену лиц старческого возраста. Лобковый педикулез регистрируют преимущественно у молодежи, а также лиц нетрадиционной сексуальной ориентации (нередко одновременно с инфекциями, передающимися половым путем). Младенцы заражаются от родителей через постель или при кормлении грудью и наличии у матери вшей вблизи соска.
Характеристика паразитов
Вши принадлежат к семейству Pediculidae отряда ложнохоботных насекомых Pseudorhynchota. У головной и платяной вшей мало анатомических различий: платяная крупнее по размерам и имеет однообразный серый цвет, а у головной вши по бокам заметна резкая пигментация. Лобковая вошь заметно отличается от них коротким и широким телом, напоминая контурами краба (английский синоним площицы — Crab).
Физиологические различия проявляются не только в специфичности места обитания, но и в частоте питания, интенсивности кладки яиц, продолжительности жизни таблица 1. Платяная вошь чрезвычайно быстро передвигается, лобковая же перемещается очень медленно. Все разновидности проходят одинаковый цикл развития: эмбриональное развитие в яйце (гниде) — 6–8 дней, затем вылупившиеся личинки линяют 3 раза через 3–5 дней. Все они сразу после выхода из яйца питаются кровью. Оптимальная температура для их развития составляет 25–27°С.
Клиническая картина
Клиническая симптоматика педикулеза включает наличие вшей на коже, одежде, гнид на волосах и белье, а также воспалительных поражений кожи, вызванных укусами вшей, действием антикоагулянта, сенсибилизацией к слюне, антигенам вшей, раздражением и загрязнением кожи их фекалиями. Экспериментами академика Е. Н. Павловского и А. К. Штейна (1924) [8] было показано возникновение в дерме на месте укусов ограниченных очагов плотного воспалительного инфильтрата из нейтрофилов и лимфоцитов с примесью эозинофилов, отеком, экстравазатами, расширением сосудов. Зуд является общим симптомом реакции кожи на укус вшей. Он может быть непереносимым (особенно от платяных вшей ночью) или слабым (при лобковом педикулезе); иногда интенсивность его уменьшается со снижением сенсибилизации или благодаря привыканию человека к хроническому поражению. Сыпь, появляющаяся через несколько дней после укусов, поначалу носит острый характер («зудящий острый дерматит») в виде гиперемированных пятен, уртикароподобных отечных элементов, мелких ярко-красных уртикарных папул, везикул, затем переходит в хронический дерматит с воспалительными папулами, экскориациями, геморрагическими корками, лихенификацией. Позже возникают осложнения вторичной инфекцией, сопровождающейся лимфаденопатией, фебрильными эпизодами, анемией, микробной экзематизацией. При лобковом фтириазе и платяном педикулезе возникают специфические пигментные изменения кожи, а при тяжелом запущенном головном педикулезе — колтун в виде спутанных слипшихся волос с гнилостным запахом. Голубые пятна при фтириазе являются результатом окрашивания кожи продуктами разрушения гемоглобина слюной площиц. Клинические различия между разновидностями педикулеза характеризуются разной локализацией, дополнительными признаками и разными осложнениями, хотя вши (в том числе площица) могут распространяться и дальше, кроме своих типичных мест обитания; у некоторых лиц находят все три разновидности вшей.
Диагностика
Для точного диагноза необходимо обнаружение вшей или живых гнид. Можно использовать метод флюоресценции под лампой Вуда (которой пользуются все дерматологи при распознавании трихомикозов и других дерматозов). Живые гниды флюоресцируют голубоватым цветом, а мертвые не светятся и при прямом осмотре представляются серыми и тусклыми. В дифференциальной диагностике учитывают возможное сходство с педикулезом, педикулезной экземой и другими осложнениями педикулеза; также с кожным зудом, диабетическим зудом, сенильным зудом, себорейной экземой, микробной экземой, атопическим дерматитом, строфулюсом (т. н. детская почесуха), сенильным пруриго, крапивницей, лишаем Видаля (ограниченный нейродермит), токсидермией, лимфогрануломатозом, пиодермиями первичными (стрептодермии, стрептостафилодермии, стафилодермии), блефаритом и конъюнктивитом, не связанными с фтириазом, меланодермиями эндокринного или токсического происхождения, затухающей сифилитической розеолой.
Диагностика включает обязательный осмотр контактных лиц.
Лечение
Способы лечения педикулеза развивались в соответствии с формированием гипотез о его причинах. Не только в средние века, но даже в конце ХIХ в. педикулез рассматривался врачами в рамках гуморальной доктрины.
Современные инсектициды, действующие как нейротоксические яды на вшей, включают: 1) фосфорорганические соединения (малатион); 2) ароматические углеводороды (кротамитон, бензилбензоат); 3) галогенизированные углеводороды (линдан); 4) усовершенствованные пиретрины и синтетические пиретроиды (перметрин, А-Пар и др.). В каждой стране из этого списка выбирается какой-либо предпочтительный препарат. В США самым дешевым считается линдан, а безопасным и эффективным — перметрин. В России назначаются врачами и имеются в аптеках в основном препараты синтетических пиретроидов, перметрин в препаратах «Ниттифор», «Медифокс» и др. («Клинические рекомендации», 2007). Реже рекомендуют бензилбензоат (при противопоказаниях к пиретроидам), а старые средства (с керосином при головном педикулезе, «Серную мазь простую» при поражении гладкой кожи, ртутную мазь для лечения фтириаза) сейчас не используют из-за неудобства их применения и ирритации.
Пиретроиды представляют собой сложные эфиры хризантемовых кислот и разных циклических спиртов с минимальным токсическим и ирритантным действием. Они могут вызывать аллергический дерматит в редких случаях перекрестной гиперчувствительности к растениям рода хризантем.
Эффективен и удобен в применении Ниттифор (50 мг перметрина в 10 мл раствора дистиллированной воды и этилового спирта). Волосы обильно смачивают раствором, втирая его ватным тампоном: на одного человека требуется 10–60 мл (затем голову покрывают платком, смывают же средство через 40 мин, расчесывают волосы и удаляют погибших вшей). Не допускается попадание раствора в глаза, на слизистые оболочки. Руки после обработки головы тщательно моют, рот прополаскивают. Для удаления гнид волосы обрабатывают 3%-ным раствором уксусной кислоты, затем вычесывают частым гребнем через 1 ч. Через неделю пациента осматривают — если находят вшей, проводят повторную обработку.
Препарат «Медифокс» тоже содержит перметрин в 5%-ном или 20%-ном растворе (Медифокс-супер). В ампулу с 2 мл 5%-го раствора добавляют 30 мл воды, полученную эмульсию наносят на увлажненные волосы, смывают через 20 мин.
Аэрозольный препарат «Пара плюс» содержит 0,58 г перметрина, 0,29 г малатиона, 2,32 г пиперонила бутоксида в 116 г состава. Органофосфат малатион дополняет инсектицидный эффект, действуя на насекомых на уровне двигательных нервов, образуя ковалентную связь с холинэстеразой. Пиперонила бутоксид блокирует защитные ферменты вшей, что позволяет снизить концентрацию инсектицида, не уменьшая его эффективности. Пиперонила бутоксид включен также в состав аэрозольного препарата «А-Пар». Аэрозольные препараты противопоказаны при бронхиальной астме.
Аэрозоль «Пара плюс» однократно распыляют на кожу головы или лобка, через 10 мин смывают и вычесывают паразитов. Детям до 2,5 лет препарат не назначают; также он противопоказан при беременности и кормлении грудью.
Препарат «А-Пар» (эсдепалетрин с перитонила бутоксидом) используют для дезинсекции одежды и постельных принадлежностей, не подлежащих замачиванию и кипячению. Помещение и мебель протирают препаратом «Медифокс-супер» (10 мл концентрата и 990 мл воды) или распыляют «А-Пар». Белье можно замачивать в растворе «Медифокс-супер» (на 40 мин); после полоскания держать в растворе кальцинированной соды (1 ст. л. на 1 л воды) в течение суток, потом стирать. Одежду можно орошать препаратом «Медифокс» через распылитель.
Для лечения пиогенных осложнений рекомендуют противомикробные мази, при лимфадените — внутрь Триметоприм/Сульфаметоксазол или Доксициклин внутрь.
Профилактика
В целях личной профилактики необходима регулярная смена белья и одежды, частое мытье головы и тела; следует избегать чужих постельных принадлежностей. К врачу необходимо обращаться своевременно. Общественные мероприятия предусматривают осмотры в некоторых коллективах — детских садах, школах, студенческих общежитиях, а также проведение дезинсекции в помещениях, контроль за правильностью и результатами лечения, пропаганду санитарных знаний. При выявлении случая педикулеза необходим осмотр и лечение лиц, контактировавших с педикулезным больным (в семье, школе, детском саду).
Литература
- Жданов В. М. Эволюция заразных болезней человека. М.: Медицина, 1964.
- Павловский Е. Н. Паразитологические мотивы в художественной литературе и в народной мудрости. Издание Ленинградского паразитологического общества. Л., 1940.
- Руководство к изучению болезней кожи профессоров Гебры и Капози / пер. с нем., под ред. проф. А. Полотебнова. СПб, 1883.
- Здродовский П. Ф. Сыпной тиф. БМЭ. 1963. Т. 31. С. 939.
- Фитцпатрик Т. и др. Дерматология, атлас-справочник / пер. с англ., ред. Е. Р. Тимофеева. М.: Практика, 1999. С. 944.
- Orkin M., Maibach H. Scabies and pediculosis In: Fitzpatic’s dermatology in general medicine. V.2. 5th ed/ed I.N. Freedberg. 1999. TheMcGraw-Hill, p. 2677.
- Hebra F. Noch ein Wort uber die sogenannte Phthiriasis. Wiener med. Wochenschr., 1866; 425.
- Е. Н., Штейн А. К. Экспериментальные исследования над вшами // Арх. клин. и экспер. Мед., 1924. № 9–12. С. 114–123.
- Клинические рекомендации. Дерматовенерология / под ред. А. А. Кубановой. М.: ДЭКС-Пресс, 2007. С. 122–124.
- Альтмайер П. Терапевтический справочник по дерматологии и аллергологии. М.: ГЭОТАР-МЕД, 2003. С. 740.
К. Н. Суворова, доктор медицинских наук, профессор
РМАПО, Москва
Читайте также:

