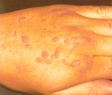
Белые пятна как бородавки на коже
Обновлено: 27.04.2024

Витилиго – это заболевание, при котором на коже лица и тела появляются депигментированные участки белого цвета. Постепенно они становятся больше и сливаются друг с другом. Витилиго не доставляет никаких болезненных ощущений и представляет собой эстетическую проблему. На сегодняшний день не существует высокоэффективного метода лечения витилиго, позволяющего полностью избавиться от белых пятен.
Общие сведения о заболевании
Витилиго – это хроническое дерматологическое заболевание, при котором пигмент меланин на отдельных участках эпидермиса исчезает. Меланоциты – клетки, вырабатывающие меланин – перестают полноценно функционировать, вследствие чего кожа обесцвечивается. Витилиго страдает около 3% населения. Преимущественно поражаются кожные покровы, но также существует витилиго слизистых оболочек. Заразиться витилиго от другого человека невозможно.
Как правило, заболевание проявляется в молодом возрасте, до 40 лет. Патология манифестирует в 10–30 лет. Первоначально пятна имеют небольшой размер, но со временем увеличиваются. Темпы их роста неравномерны. Незначительная часть пятен исчезает в самопроизвольном порядке.
Лицам с витилиго рекомендуется избегать нахождения под открытым солнцем. Поскольку кожа не вырабатывает меланин, можно легко получить солнечный ожог, вплоть до появления волдырей, заполненных жидкостью.
Причины развития
Этиология витилиго остается досконально неизученной. Факторы, предрасполагающие к возникновению белых пятен:
Генетическая предрасположенность. Витилиго имеет сложный механизм наследования, за его развитие ответственны более 54 локуса генов. Прямая наследуемость отмечается примерно у 40% пациентов, но генетический фактор проявляет себя в 80% случаев. Нарушение пигментации, возникшее вследствие определенных сбоев в работе организма, закрепляется генетически и может проявить себя через несколько поколений.
Нейроэндокринные нарушения. Сюда входит сахарный диабет, нарушения работы щитовидной железы и гипофизарно-надпочечниковой системы, дисфункция яичников у женщин.
Занятость на вредном производстве. Если человек в ходе своей работы вынужден постоянно контактировать с агрессивными химическими веществами: фенолом, формальдегидом, детергентами, у него повышается риск профессионального витилиго.
Наличие этих патологий не подразумевает обязательное развитие витилиго, но их сочетание повышает такую вероятность.
Также необходимо принимать во внимание следующие факторы:
использование косметики с некачественным составом.
К появлению витилиго предрасположены люди с дефицитом витамина D и В12.
Как проявляется витилиго

Классический симптом витилиго – появление на коже пятна неравномерной формы с четкими краями, имеющего цвет слоновой кости. Его размер составляет от нескольких миллиметров до нескольких сантиметров. Появлению первого пятна нередко предшествует покраснение кожи и зуд. Цвет здоровой кожи может сохраняться точечно вокруг волосяных фолликулов. Постепенно обесцвечиваются волоски, растущие в зоне пятна витилиго, это явление называется полиоз.
В зависимости от локализации, формы и распространенности, выделяют несколько форм витилиго:
Распространенная (обычная). Самая часто встречаемая форма. Пятна множественные, расположены хаотично, беспорядочно по всему телу, затрагивают лицо.
Акрофациальная. Пятна локализованы на кистях, стопах и лице в зоне глаз, рта и носогубного треугольника. Эта форма практически не встречается у детей.
Универсальная. Пигмент теряет 80–90% всего кожного покрова. Здоровая кожа сохраняется на волосистой части кожи головы, в зоне подмышечных впадин, паховой зоне.
Фокальная (очаговая). Пятна единичные, либо имеют несколько локализованных очагов. Появляются на пальцах, в зоне иннервации тройничного нерва.
Сегментарная. Чаще встречается у детей, чем у взрослых. Витилиго поражает лицо в зоне иннервации тройничного нерва, область груди, шеи, поясницы и крестца.
Пунктирная. Пятна мелкого размера не более 1–2 мм, визуально напоминают конфетти. Располагаются беспорядочно.
Полихромная. Отличается наличием участков гиперпигментации между обесцвеченной и здоровой кожей.
Воспалительная. Встречается редко.Края пятен воспалены, шелушатся и чешутся.
Витилиго слизистых оболочек поражает внутреннюю поверхность полости рта, половой член, вульву у женщин.
Пятна практически никогда не поражают подошвы стоп. У 30 – 40% пациентов отмечается появление преждевременной седины.
Возможные осложнения
На первый взгляд заболевание не представляет опасности, но при неблагоприятном развитии возможны следующие осложнения:
Офтальмологические расстройства. Возможна депигментация радужной оболочки или ее воспаление.
Асептический менингит. При поражении меланоцитов мозговых оболочек может развиться воспаление мозговых оболочек.
Расстройства слуха. Меланоциты участвуют в передаче слуховых раздражителей, поэтому возможны слуховые нарушения.
В клинической практике эти осложнения выявляют редко.
Диагностика
Диагноз устанавливается легко, на основании клинических проявлений заболевания.
Необходимо дифференцировать витилиго от следующих заболеваний:
меланома (злокачественная опухоль кожи);
Если витилиго сложно дифференцировать от перечисленных заболеваний визуально, прибегают к биопсии с последующим гистологическим исследованием взятого материала.
Пациентам рекомендуется сдать общий и биохимический анализ крови, общий анализ мочи, анализ на антитела к тиреоглобулину и тиреоидной пероксидазе, тест на антинуклеарные антитела. Это позволит выявить эндокринные и аутоиммунные нарушения.
Лечение

На сегодняшний день эффективной схемы лечения витилиго не существует. Задача существующих методов терапии – предупреждение появления новых пятен и максимальное уменьшение уже существующих.
Используются следующие препараты:
Топические кортикостероидные средства (местно). Применяются для лечения кожной сыпи, дерматитов. Их используют непрерывно или с периодической отменой. Курс лечения может составлять 2–3 месяца, или 4–6 циклов двухнедельных курсов, перерыв между которыми составляет 2 недели.
Топические ингибиторы кальциневрина (местно). Это новая группа нестероидных средств с противовоспалительным и иммуносупрессивным действием.
Также необходим прием пероральных антиоксидантов, кортикостероидов, аминокислот.
Бороться с витилиго можно и физиотерапевтическими методами:
Узковолновая УФБ-фототерапия. Это фототерапия узкополосным ультрафиолетовым излучением с длиной волны 311 нм. УФ-излучение дает противовоспалительный, антипролиферативный и иммуносупрессивный эффект. Она избирательно действует на структуру кожи и минимизирует побочные эффекты. Противопоказания к процедуре: альбинизм, острые лихорадочные состояния, туберкулез, злокачественные и доброкачественные новообразования.
ПУВА-терапия. Это лечение ультрафиолетом с одновременным применением фотосенсибилизирующих препаратов. Они повышают восприимчивость кожи к ультрафиолету, и облегчают его проникновение в глубокие слои дермы. Именно медикаментозная составляющая – залог успеха ПУВА-терапии. Процедура не подходит пациентам с сердечной, почечной и печеночной недостаточностью.
Селективная фототерапия. Здесь используются средневолновые и длинноволновые лучи, прием сенсибилизаторов не требуется. Начальную дозу облучения определяют, ориентируясь на тип кожи, в дальнейшем ее увеличивают. Курс лечения составляет 20–30 процедур. Целесообразно провести несколько курсов с интервалом в 1–1,5 месяца.
Наиболее подходящий метод физиотерапии рекомендует дерматолог.
Менее распространены хирургические методы лечения:
трансплантация субэпидермального пузыря;
трансплантация кожи с разделенной толщиной;
трансплантация с помощью перфорации;
Для маскировки пятен используют тональные кремы, средства для автозагара. Если наличие витилиго представляет психологическую проблему для пациента, необходимы сеансы психотерапии.
Профилактика
Специальных мер профилактики заболевания не существует. Чтобы остановить распространение пятен и свести к минимуму риск их возникновения следует соблюдать такие рекомендации:
защищать кожу лица и тела от вредного воздействия ультрафиолета;
при нахождении под солнцем использовать солнцезащитный крем с SPF-фактором;
беречь кожу от воздействия травмирующих механических, химических, термических, факторов;
своевременно лечить эндокринные и аутоиммунные заболевания;
максимально исключить стрессовые факторы;
при дефиците полезных веществ в организме принимать минерально-витаминные комплексы.
В 10–15% случаев заболевание регрессирует самостоятельно, но гораздо чаще прогноз по полному избавлению от пятен остается неблагоприятным. При лечении в течение нескольких лет можно добиться уменьшения площади непигментированных участков.

Себорейные папилломы — это папулезные новообразования кожи, которые могут появиться где угодно на теле. Хотя их внешний вид очень характерен, их путают с другими поражениями кожи, например, часто принимают за рак или обычные бородавки, ставшие следствием заражения ВПЧ.
Как выглядят себорейные бородавки? Каковы причины их образования? Как лечить и как убрать эти неприглядные кожные наросты?
Что такое себорейная бородавка
Себорейные папилломы (базально-клеточные папилломы) представляют собой легкие поражения кожи. Они могут появляться в любом месте тела, но чаще всего такие бородавки обнаруживаются на коже туловища, верхних конечностей, лица (включая веки ) и головы.
Себорейные папилломы округлые, и имеют характер кератинизирующих разрастаний.
Себорейные бородавки — причины образования
Причины образования себорейных бородавок неизвестны. Но достоверно ясно, что они не связаны с вирусом папилломы ВПЧ, хотя на это и указывает их название. Таким образом, себорейная бородавка не имеет ничего общего с таким эпидермальным поражением, как истинные кондиломы, папилломы и бородавки.
Тем не менее, есть некоторые факторы, которые предрасполагают к развитию себорейных бородавок:
- Возраст . Бородавки чаще всего появляются у людей старше 35 лет. У многих людей их можно насчитать более десятка;
- Генетическая предрасположенность . Наличие себорейных бородавок или других эпидермальных невусов у ближайших членов семьи;
- Состояния, связанные с актиническим кератозом или нарушенной продукцией кожного сала.
Как выглядит себорейная бородавка?
Себорейные папилломы — характерные высыпания на коже, похожие на грибы. Тем не менее, такую бородавку можно спутать с другими поражениями кожи, например, с актиническим кератозом или некоторыми злокачественными новообразованиями, главным образом, с меланомой кожи. Бывает и наоборот, когда рак кожи принимают за безобидное себорейное образование.



Поэтому диагностику и лечение любых новообразований нужно проводить строго у опытного дерматолога. Самостоятельно ставить себе диагнозы и тем более удалять новообразования в домашних условиях категорически запрещается.
Вот особенности, которые отличают себорейную бородавку от других повреждений кожи:
- Себорейная папиллома хорошо отграничена от здоровой кожи. Создается впечатление ее наложения на поверхность
- Размер образования колеблется от нескольких миллиметров до нескольких сантиметров.
- На поверхности соска имеются многочисленные углубления, содержащие скопившуюся массу каллусных эпидермальных клеток и кожного сала.
- В зависимости от стадии развития цвет соска варьируется от цвета, похожего на здоровую кожу, до темно-черного, что не является признаком меланомы.
Себорейные бородавки не сопровождаются такими симптомами, как: боль, зуд, жжение. Исключением является механическое раздражение, например, при смене одежды.
Важно
Себорейные бородавки — это доброкачественные поражения кожи. Это означает, что они не могут превратиться в раковые клетки и быть опасными для здоровья. Себорейные бородавки — это только эстетическая проблема. Особенно, когда они находятся на коже лица.
Исключение составляют случаи, когда такое новообразование находится в месте постоянного трения или другого травматического фактора. В этом случае возможно инфицирование кожи. Закончиться это может серьезным воспалением и даже заражением крови.
Себорейные бородавки — лечение. Как удалить себорейную бородавку?
Если себорейные бородавки не вызывают никаких проблем, они не требуют лечения. Однако по эстетическим соображениям их можно удалить и противопоказаний к этому нет.
Особенно часто обращаются для удаления бородавок к дерматологу женщины, ведь вид любого новообразования, тем более с таким неприглядным внешним видом, у многих вызывает отвращение.
Себорейная папиллома и криотерапия
Одним из методов удаления себорейных бородавок является криотерапия, то есть замораживание поражений кожи жидким азотом. Бородавка отмирает в результате воздействия очень низкой температуры.

Криотерапия
После обработки жидким азотом, буквально через несколько дней после процедуры, цвет бородавки меняется на черный, а поражение кожи принимает вид струпа (корочки), который через месяц отпадает с поверхности.
К сожалению, процедура несет в себе риск появления неприглядного рубца, поэтому криотерапия не подходит для удаления бородавок на лице.
Себорейная бородавка и IPL лазер
Еще один метод удаления себорейных бородавок — это использование лазера IPL, который полностью сжигает повреждения кожи, оставляя небольшую вогнутую лунку.

Лечение IPL лазером
В течение нескольких дней после процедуры образуется струп, который отпадает через 2-3 недели. После лечения может также остаться шрам, но он, в отличие от предыдущего варианта, практически незаметен. Поэтому бородавки на лице удаляют именно лазером. Близкий эффект дает и радионож — ещё один современный инструмент, предназначенный для удаления родинок и бородавок практически любого типа.
Себорейная бородавка — хирургическое лечение
Удаление кожных повреждений хирургическим скальпелем включает удаление бородавки на уровне эпидермиса. Этот метод подходит для больших образований на теле.

Хирургическое лечение
Важно понимать, что выбор метода удаления себорейной папилломы должен осуществляться дерматологом. Некоторые новообразования могут вызывать сомнения в своем происхождении, поэтому важно сохранить удаленную ткань для анализа. В этом случае врач выберет хирургический метод, так как лазер и жидкий азот удаляют пораженную ткань полностью, поэтому на анализ будет нечего взять.
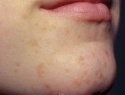
Плоская бородавка — доброкачественное кожное образование, представляющее собой плоский узелок размером до 5 мм, незначительно возвышающийся над поверхностью кожного покрова. Плоские бородавки, как правило, множественные и располагаются группами на лице, тыле кистей, голенях. Диагноз основывается на визуальном осмотре образования и подтверждается проведением гистологического исследования удаленной бородавки. Лечение плоских бородавок заключается в их удалении жидким азотом, электрокоагуляцией, радиоволновым методом или при помощи лазера.
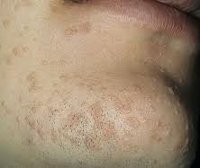
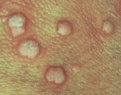
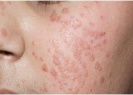
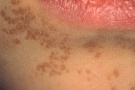
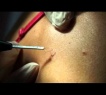
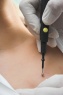
Общие сведения
Плоские бородавки относятся к доброкачественным новообразованиям кожи, несклонным к злокачественной трансформации. Встречаются они довольно редко и составляют около 4% от всех бородавок. Чаще всего плоские бородавки наблюдаются у молодых людей и детей. По этой причине они получили свое второе название — юношеские. Диагностикой и лечением плоских бородавок занимается дерматология.

Причины возникновения плоской бородавки
Как и другие виды бородавок, а также папилломы и кондиломы, плоские бородавки являются следствием инфицирования человека вирусом папилломы (ВПЧ). Вирус передается от человека к человеку контактным путем при прямом контакте во время рукопожатия, объятий или через поцелуй, а также опосредованно через поручни и перила, ручки дверей, лифтовые кнопки, библиотечные книги, различные предметы общего пользования и т. п.
Заражение ВПЧ происходит через мелкие повреждения (порезы, царапины) на коже или слизистых. Из поверхностных слоев кожи вирус проникает внутрь человеческого организма, персистирует в нервной системе и остается там практически навсегда. При этом ВПЧ долгое время может никак не проявляться клинически. Появление плоских бородавок связано с активным размножением вируса в коже, приводящим к ее локальному разрастанию. Активация вируса может быть обусловлена снижением общего иммунитета, испугом, эмоциональным напряжением, хроническими стрессовыми ситуациями.
Постоянное нахождение ВПЧ в организме человека обуславливает частое рецидивирование плоской бородавки после ее удаления. Кроме того, при травмировании бородавки или ее неадекватном лечении может происходить самозаражение ВПЧ и распространение процесса в здоровые участки кожи с появлением на них новых плоских бородавок.
Проявления плоской бородавки
Плоская бородавка — это слегка возвышающаяся над общей поверхностью кожи папула (узелок) с плоской верхушкой, имеющая округлую или неправильную форму. Плоская бородавка имеет четкие границы и гладкую поверхность. Отличительной особенностью является отсутствие процессов ороговения кожи в области бородавки, благодаря чему поверхность ее остается гладкой и блестящей, без образования каких-либо выростов. Окраска плоской бородавки варьирует от цвета здоровой кожи до розового или светло-коричневого, размер не превышает 5 мм. Характерно отсутствие кожного рисунка на поверхности бородавки.
Обычно плоские бородавки появляются группами из нескольких обособленных друг от друга элементов, не склонных к слиянию. Их типичная локализация — кожа лица (чаще всего подбородок и лоб), тыльная поверхность кистей, голени. Появление плоских бородавок не связано с какими-либо неприятными ощущениями. Однако они представляют собой заметный косметический дефект, в связи с чем могут вызывать у пациента психологический дискомфорт, особенно при расположении бородавок на лице. В некоторых случаях в области бородавок отмечается незначительный зуд.
Диагностика плоской бородавки
Диагноз плоской бородавки дерматолог устанавливает путем тщательного визуального осмотра и дополнительной дерматоскопии образования. Гистологическое исследование тканей бородавки после ее удаления позволяет подтвердить диагноз со 100% точностью. Для выявления инфицированности пациента ВПЧ проводится ПЦР исследование. В плане онконастороженности пациентам с бородавками рекомендовано обследование на ВПЧ высокого канцерогенного риска.
Дифференциальную диагностику плоской бородавки проводят в основном с другими видами бородавок. От бородавки обыкновенной плоская бородавка отличается более мелким размером и плоской поверхностью, от нитевидной бородавки — отсутствием разрастаний, от подошвенной — другой локализацией.
Лечение плоской бородавки
Достаточно часто отмечается самопроизвольное исчезновение плоских бородавок. Кроме того, благодаря своей форме они редко подвергаются травмированию. Поэтому удаление плоской бородавки связано в основном с желанием пациента избавиться от нее как от косметического дефекта.
Существует множество народных рецептов лечения плоских бородавок. Однако самолечение чревато развитием осложнений, распространением вируса папилломы человека по организму и возникновением новых бородавок. При принятии решения об удалении плоской бородавки лучше всего обратиться за помощью к дерматологу. Врач подберет наиболее оптимальный способ лечения, при необходимости назначит противовирусный курс терапии ВПЧ.
Учитывая частое расположение плоских бородавок на лице, следует сразу заметить, что для их удаления не подходит хирургическое иссечение или электрокоагуляция, поскольку эти способы лечения часто приводят к образованию на месте удаления рубцов. Криодеструкция бородавки сопряжена с опасностью слишком глубокого замораживания тканей, после которого также может остаться рубец.
Наиболее эффективными методами, дающими хороший косметический результат, являются радиоволновое удаление и их удаление бородавок лазером. Их применение позволяет произвести оптимальную глубину воздействия и обеспечивает одновременную коагуляцию сосудов, что препятствует распространению вируса.
К осложнениям удаления плоских бородавок относятся: ожоги, образование рубцов, неполное удаление бородавки, приводящее к ее разрастанию. Применение современных способов удаления, профессионализм и опытность врача. Осуществляющего лечение, сводят возможность развития осложнений к минимуму. Единственное, чего не может гарантировать ни один способ лечения плоской бородавки — это отсутствие ее повторного возникновения после удаления. Это связано с постоянным пребыванием ВПЧ в организме. Удаление бородавок на фоне проводимой противовирусной терапии способствует переходу вируса в латентное состояние и снижает риск рецидива.
Старческая кератома — единичное или множественное доброкачественное образование кожи пожилых людей, представляющее собой округлую пигментированную бляшку диаметром до нескольких сантиметров, покрытую наслоениями ороговевшего эпителия. Располагается старческая кератома на коже лица, шеи, кистей и предплечий. Возможно злокачественное перерождение кератомы с развитием базалиомы или рака кожи. Диагностика проводится путем осмотра, дерматоскопии и гистологического исследования. Удаление осуществляется радиоволновым методом, лазером, аппаратом для электрокоагуляции, жидким азотом или медикаментозными средствами некротизирующего действия.
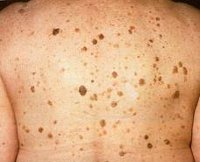
Общие сведения
Наиболее часто старческая кератома встречается в пожилом возрасте. Этот факт и послужил поводом для названия данного вида кератом. К их образованию предрасположены люди с сухой кожей, возраст которых превысил 50 лет. Некоторые авторы указывают на то, что у мужчин старческие кератомы наблюдаются чаще и в большем количестве.
Образование кератомы происходит за счет неконтролируемого разрастания поверхностных слоев эпидермиса (базального или шиповатого), сопровождающегося ороговением эпидермальных клеток. Расположение старческих кератом преимущественно на открытых участках тела дает основание предполагать, что их появление связано с избыточным воздействием на кожу ультрафиолетовых лучей. Кроме того, отмечают наследственный характер образований.

Признаки старческой кератомы
Образование старческой кератомы начинается с появления на коже желтоватого или коричневатого пятна небольшого размера. В начале пятно слабо отличается от цвета окружающей его кожи, но со временем начинает пигментироваться и окрашивается в красноватый или коричневый цвет. Одновременно происходит рост пятна и его инфильтрация, что приводит к образованию выступающей над поверхностью кожи небольшой папулы, поверхность которой имеет мелкие углубления и напоминает наперсток. В процессе дальнейшего роста старческая кератома приобретает свой характерный вид округлой выпуклой бляшки. Ее размер может достигать 6 см в диаметре. В результате гиперкератоза поверхность бляшки покрывается роговыми чешуйками. На ней расположены множественные роговые кисты, образующиеся в результате закупорки волосяных фолликулов. При удалении чешуек с поверхности кератомы под ними открывается инфильтрированная и кровоточащая поверхность.
Излюбленная локализация старческой кератомы — это кожа открытых участков тела: тыльная сторона кистей, руки, лицо и шея. Намного реже они встречаются на туловище. Образование может быть единичным, но часто носит множественный характер.
Старческая кератома отличается медленным развитием и длительным течением. Возможно ее самопроизвольное исчезновение. В некоторых случаях происходит трансформация кератомы в кожный рог — медленно растущий в длину конусообразный роговой вырост.
Осложнения старческой кератомы
Тенденция к медленному, но постоянному росту может привести к тому, что старческая кератома достигнет больших размеров и станет заметным косметическим дефектом, особенно в случае ее расположения на коже лица. Течение старческой кератомы может осложниться постоянным появлением все новых и новых кератом. Это доставляет определенный дискомфорт пациенту, ведь кератомы являются выпуклыми образованиями и за счет этого легко травмируются.
Однако самым грозным осложнением старческой кератомы является ее малигнизация. Старческая кератома относится к доброкачественным новообразованиям кожи. Но, по данным проводимых в дерматологии исследований, она может претерпевать злокачественное перерождение в 9-15% случаев. Возможна трансформация старческой кератомы в плоскоклеточный рак кожи или базалиому. Такому изменению образования может способствовать его регулярное травмирование или избыточное УФ-облучение.
Диагностика старческой кератомы
Для диагностики старческой кератомы дерматолог проводит визуальный осмотр образования и дерматоскопию. При рассмотрении образования под увеличением на его поверхности выявляются характерные углубления и роговые кисты. При подозрении на злокачественный процесс необходима безотлагательная консультация дерматоонколога, проведение сиаскопии и УЗИ образования.
Гистология старческой кератомы проводится обычно после ее удаления. Характерна картина пролиферации кератиноцитов и меланоцитов шиповатого слоя, паракератоз и ядерный полиморфизм. Отличием от себорейного кератоза является отсутствие роговых и базалоидных клеток. Обнаружение атипичных кератиноцитов свидетельствует о начале злокачественной трансформации.
Дифференциальная диагностика старческой кератомы проводится с обыкновенной бородавкой, себорейным кератозом, папилломами, фолликулярной кератомой, болезнью Боуэна, базалиомой, меланомой и различными видами пигментных невусов: голубым невусом, сложным пигментным невусом, невусом Сеттона, пограничным пигментным невусом и др.
Лечение старческой кератомы
Удаление старческой кератомы возможно при помощи лазера, электрокоагуляции, радиоволнового метода, криодеструкции, солкодерма и путем хирургического иссечения. Если кератома носит множественный характер, пациенту дополнительно назначают курс лечения ароматическими ретиноидами.
Электрокоагуляция легко удаляет старческую кератому, однако не дает возможности гистологического исследования. Для предупреждения рецидива в конце операции производят прижигание основания кератомы. Криодеструкция жидким азотом также может осложниться рецидивом. Оптимальным является замораживание образования с последующим проведением кюретажа.
Удаление лазером может проводиться двумя способами: методом лазерной валоризации или применением лазерного луча в качестве скальпеля. Последний способ делает возможным проведение гистологии удаленной кератомы для подтверждения ее доброкачественности. Хорошие результаты (отсутствие рубца, минимум рецидивов) дает и радиоволновое удаление старческой кератомы. Хирургическое иссечение показано при подозрении на ее злокачественную трансформацию или больших размерах образования. Удаление при помощи фармпрепаратов некротизирующего действия (комплекс кислот для наружного применения) может применяться при множественных кератомах и проводится в несколько этапов. Однако оно не защищает пациента от возможности рецидивов.
Нитевидная бородавка (акрохорда) — вытянутое образование эластичной консистенции размером 5-6 мм. Возникает на коже лица и шеи, под молочными железами и в подмышечных впадинах. Нитевидные бородавки обусловлены вирусом папилломы человека и склонны к распространению на соседние участки тела. Диагностика основывается на данных дерматологического осмотра и дерматоскопии. В лечении наряду с удалением нитевидных бородавок путем криотерапии, электрокоагуляции, лазерного и хирургического иссечения рекомендована терапия ВПЧ.
Общие сведения
Нитевидные бородавки могут встречаться в любом возрасте, но чаще они обнаруживаются у пожилых людей. По данным некоторых исследований около половины людей старше 50 лет имеют нитевидные бородавки. Вместе с такими новообразованиями кожи, как папилломы, другие виды бородавок и кондиломы, нитевидные бородавки являются проявлением ВПЧ. Инфицирование вирусом может произойти через имеющиеся на коже царапины и микротрещины. Поэтому люди с сухой кожей более склонны к заражению ВПЧ и появлению нитевидных бородавок.
Клиническая дерматология отмечает, что данный вид бородавок часто возникает на фоне каких-либо гормональных изменений. Они могут появиться во время беременности, в период климакса, при ожирении, сахарном диабете. Среди женщин молодого возраста нитевидные бородавки чаще всего встречаются на фоне дисфункции яичников и при инфантилизме.
Проявления нитевидной бородавки
Нитевидная бородавка появляется на неизмененной коже в виде желтоватой шишечки. По мере роста она вытягивается, превращаясь в продолговатое образование, как бы свешивающееся на ножке. Бородавка имеет эластичную и плотную консистенцию, ее типичная длина не превышает 5-6 мм, но она может доходить и до 1 см. В некоторых случаях рядом появляется несколько бородавок, срастаясь между собой, они трансформируются в единое образование в виде цветной капусты или петушиного гребешка. По цвету акрохорды часто не отличаются от нормальной кожи, но могут иметь окраску различной интенсивности вплоть до темно-коричневого цвета.
Обычно нитевидные бородавки локализуются на лице, веках, подбородке, вокруг рта, в области губ и носа. Единичные акрохорды встречаются в подмышечных областях, у женщин — под молочными железами.
Нитевидные бородавки не склонны к малигнизации, но их травмирование может привести к ее воспалению и способствует распространению ВПЧ на другие участки кожи, где в последующем образуются новые бородавки. При случайном отрыве нитивидной бородавки на ее месте вырастает новая. Самопроизвольное исчезновение этого вида бородавок отмечается лишь в очень редких случаях. Иногда наблюдается ороговение бородавки и ее трансформация в кожный рог.
Диагностика нитевидной бородавки
Диагностика новообразования проводится на консультации дерматолога. Для подтверждения диагноза врачу, как правило, достаточно осмотра и дерматоскопии. При исследовании бородавки под увеличением в нитевидных разрастаниях обнаруживается тромбирование сосудов и ангиопатия, что указывает на вирусный генез образования. Для подтверждения инфицированности пациента ВПЧ проводят определение вируса методом ПЦР. В отдельных случаях может потребоваться биопсия с гистологическим исследованием тканей бородавки. Нитевидную бородавку дифференцируют от родинки, обыкновенной бородавки, папилломы, фибромы на ножке.
Лечение нитевидной бородавки
Во избежание травмирования нитивидной бородавки и распространения ВПЧ пациентам следует соблюдать некоторые осторожности. При локализации образования в области шеи необходимо исключить ношение одежды с тесным воротом, раздражающие кожу шерстяные или синтетические шарфы, большие и тяжелые бусы. При расположении нитевидной бородавки на лице не рекомендуется использование скрабов, подсушивающих косметических масок, спиртовых лосьонов, проведение дермабразии или пилинга лица, прохождение массажа лица.
Частое травмирование нитевидной бородавки, опасность распространения вируса и возникновения новых образований, а также желание пациента избавиться от бородавки, как от косметического дефекта, являются показаниями для удаления бородавки. Для предупреждения распространения ВПЧ по организму удаление необходимо сочетать с курсом противовирусной терапии.
Хирургическое иссечение бородавки может привести к образованию рубца. Учитывая локализацию на лице, небольшой размер и доброкачественный характер образования, такой способ удаления практически не применяется. Криодеструкция бородавки проводится жидким азотом, после чего на ее месте образуется корочка. Важно не травмировать ее и дождаться пока она отпадет самостоятельно, тогда на месте удаления не останется шрама. Удаление нитевидной бородавки может быть осуществлено при помощи электрокоагуляции или радиоволнового метода. Одним из лучших способов является удаление бородавок лазером, которое не оставляет заметного следа от удаления и препятствует распространению вируса на окружающие ткани.
Читайте также:

