Анафилактический шок при подкожном введении
Обновлено: 26.04.2024
Все острые аллергические реакции, требующие оказания неотложной помощи, делят на две группы: генерализованные – анафилактический шок и токсикоаллергические дерматиты (синдром Стивенса-Джонсона, синдром Лайелла); и локализованные – кожные (крапивница, ангионевротический отек или отек Квинке).
Анафилактический шок – остро развивающейся, угрожающий жизни патологический процесс, обусловленный аллергической реакцией немедленного типа при введении в организм аллергена. Анафилактический шок развивается бурно, через несколько секунд или минут (обычно не более 30-ти мин.) после контакта с “причинным” аллергеном (чаще в ответ на введение лекарственных препаратов, при проведении провокационных проб, при укусах насекомых). Важнейшую роль в развитии шока играет высокая степень сенсибилизации организма.
Клинические проявления анафилактического шока
Ранние признаки – ощущение жара, чувство страха, эритема, зуд кожи лица. В дальнейшем могут развиться аллергический стеноз гортани, бронхоспазм, гемодинамические нарушения (шок), диспепсический синдром, отек Квинке. Обычно преобладают 2-3 синдрома, летальный исход чаще всего наступает от острой дыхательной недостаточности. Бывают молниеносные формы шока со смертельным исходом в течение 5-10 минут. Причина смерти – острая гемодинамическая недостаточность и асфиксия.
В зависимости от ведущего клинического синдрома выделяют два варианта молниеносного течения анафилактического шока
- С развитием острой дыхательной недостаточности: удушье и развитие асфиксии за счёт нарушения проходимости верхних дыхательных путей, средних и мелких бронхов вследствие развившегося бронхоспазма и отёка. При прогрессировании дыхательной недостаточности и развитии надпочечниковой может наступить летальный исход;
- С развитием острой сосудистой недостаточности (коллапса) – отмечается прогрессирующее падение АД, нитевидный пульс, сопровождающееся бледностью и цианозом кожи и резким ослаблением сердечной деятельности. Вследствие коронарной недостаточности может развиться кардиогенный шок. Далее наступает потеря сознания, судороги. При нарастании явлений сердечно-сосудистой недостаточности происходит остановка сердца и дыхания.
Может наблюдаться церебральный вариант шока (с преобладанием в клинической картине симптомов поражения нервной системы) - отмечается нарушение функции ЦНС, проявляющееся возбуждением, чувством страха, потерей сознания, судорогами, отёком головного мозга или клиническими проявлениями по типу эпилепсии.
Редко анафилактический шок протекает с постепенным развитием клинической симптоматики (в течение 24 часов), после продромального периода, характеризующегося состоянием дискомфорта, затруднением дыхания, появлением полиморфных аллергических сыпей.
Неотложная помощь при анафилактическом шоке
- прекратить введение лекарственного средства, обеспечить доступ к вене;
- уложить больного, голову повернуть на бок, выдвинуть нижнюю челюсть (для предупреждения западения языка, асфиксии и аспирации рвотных масс), обеспечить доступ свежего воздуха, освободить от стесняющей одежды. Работать в паре или бригадой, вызвать реанимацию на себя. ;
- место введения аллергена обколоть 0,18% р-ром эпинефрина (адреналина) (0,1мл/год жизни в 5,0 мл изотонического раствора) и приложить холод.
- выше места введения аллергена (укуса) наложить жгут, не сдавливая артерии (на 30 мин.);
- одновременно ввести:
- 0,18% р-ра эпинефрина (адреналина) 0,05 - 0,1 мл/год жизни (не более 1 мл) в/венно струйно или в/мышечно в корень языка или вылить под язык,
- 3% р-р преднизолона 3-5 мг/кг в/венно (в/мышечно желательно в мышцы дна полости рта) или, предпочтительнее - 0,4 % р-р дексаметазона (в 1 мл – 4 мг) в расчете по преднизолону (1:4) в/венно.
По прибытии бригады «скорой помощи»:
- ввести в/венно струйно 0,18% р-ра эпинефрина (адреналина) 0,05 - 0,1 мл/год жизни в 10 мл изотонического раствора натрия хлорида;
- ввести в/венно: 3 % р-р преднизолона 2-4 мг/кг (в 1 мл – 30 мг) или 0,4 % р-р дексаметазона 0,3-0,6 мг/кг (в 1 мл – 4 мг);
- восполнение ОЦК: ввести в/венно струйно глюкозосолевые растворы (10% р-р глюкозы, Рингер. Диссоль и др.) до стабилизации АД, затем капельно 10-20 мл/кг.
- при сохраняющемся низком АД продолжать в/венное струйное введение 0,1% р-ра адреналина 0,05 мл/год жизни (суммарно не более 5 мг) каждые 10-15 мин. до улучшения состояния, каждые 5 минут (следить за АД, пульсом)
- проведение посиндромной терапии, в зависимости от варианта анафилактического шока:
1) при бронхоспазме:
- оксигенотерапия,
- ввести в/венно струйно 2,4% р-р эуфиллина - 0,5-1,0 мл/год жизни (4 мг/кг, не более 10 мл) или ингаляции беротека, беродуала (ГКС и β2–адреномиме-тиков),
- при неэффективности проведенных мероприятий - интубация трахеи.
2) при сердечно-сосудистой недостаточности и развитии отёка лёгких:
- в/венно 0,3-0,5 мл 0,05% р-р строфантина в 10 мл 40% р-ра глюкозы;
- ввести 1 % р-р фуросемида (лазикса) 0,1-0,2 мл/кг (1-2 мг/кг) в/мышечно или в/венно струйно. При отсутствии эффекта через 15-20 мин. – повторить введение препарата;
- При нарастании клиники отека легких – 4 % р-р допамина в/венно титрованно 3-6 мкг/кг/мин (дозировка подбирается индивидуально);
- ингаляция О2 с парами спирта,
- непрямой массаж сердца, дыхание рот в рот, рот в нос, ИВЛ.
3) Если причиной развития анафилактического шока явились пенициллин или бициллин, то в/мышечно вводится пенициллиназа 1000000 ЕД в 2,0 мл изотонического раствора р-ра.
4) При судорогах - введение 0,5% раствора диазепама (седуксена) 0,05-0,1 мл/кг (0,2-0,3 мг/кг) в/мышечно, в/венно.
Вызов реанимационной бригады. После стабилизации АД экстренная госпитализация на носилках в реанимационное отделение стационара под контролем функций жизнеобеспечения и общесоматической симптоматики (рецидив анафилаксии!)
Гигантская крапивница, отек Квинке
Гигантская крапивница и отек Квинке – аллергические реакции немедленного типа. При крапивнице на коже внезапно появляются волдыри, окруженные зоной гиперемии, возвышающиеся над уровнем кожи, иногда с отеком и зудом, с тенденцией к слиянию. Могут быть общие симптомы: лихорадка, возбуждение, артралгии, коллапс. При отеке Квинке остро появляются ограниченные отеки кожи, подкожной клетчатки или слизистых оболочек с ощущением распирания, но безболезненные; при надавливании на месте отека не образуется ямка; при отеке голосовых связок возникает симптоматика аллергического отека гортани.
Анафилактический шок – это острая и крайне тяжелая аллергическая реакция, развивающаяся в результате повторного попадания в организм аллергена.
Анафилактический шок проявляется резким снижением давления, нарушением сознания, симптомами местных аллергических явлений (отек кожи, дерматит, крапивница, бронхоспазм и т.д.) в тяжелых случаях может развиться кома.
Анафилактический шок обычно развивается в пределах от 1-2 до 15-30 минут с момента контакта с аллергеном и зачастую может закончиться летально, при неоказании быстрой и грамотной медицинской помощи.
Анафилактический шок возникает в результате повторного введения в организм вещества, которое является для него сильным аллергеном.
При первичном контакте с этим веществом организм без проявления каких-либо симптомов вырабатывает повышенную чувствительность и копит антитела к этому веществу. А вот повторный контакт с аллергеном, даже в минимальных его количествах, за счет имеющихся в теле готовых антител дает бурную и выраженную реакцию. Такая реакция организма чаще всего возникает на:
- введение чужеродного белка, сывороток
- антибиотиков
- анестетиков и средств для наркоза
- других лекарств (как в вену, так и в мышцу, внутрь через рот)
- диагностических препараов (рентгеноконтраст)
- при укусах насекомых
- и даже при приеме некоторых продуктов питания (морепродукты, цитрусы, специи)
При анафилактическом шоке количество аллергена может быть совсем небольшим, иногда достаточно капли лекарства или ложки продукта. Но чем больше доза, тем сильнее и длительнее будет шок.
В основе аллергической реакции лежит массивное выделение из сенсибилизированных клеток (повышенно чувствительных) особых веществ – гистамина, серотонина и других, которые и виновны в проявлениях анафилактического шока.
Анафилактический шок может протекать в нескольких видах:
- преимущественно поражаются кожа и слизистые с явлениями зуда кожи, резкой краснотой, крапивницей или отеком Квинке
- поражение нервной системы с головным болями, тошнотой, нарушениями чувствительности, проявлениями по типу эпилептических и потерями сознания,
- поражение дыхательной системы с удушьем и асфиксией, отеком гортани или мелких бронхов,
- поражение сердца с признаками кардиогенного шока или острого инфаркта миокарда
По степени тяжести симптомов анафилактический шок может быть от легкого до крайне тяжелого с летальным исходом, это зависит от того, насколько быстро снижается давление и нарушается работа головного мозга из-за гипоксии (недостатка кислорода).
При легких проявлениях симптомы анафилактического шока могут длиться от нескольких минут до двух часов и проявляются
- покраснением кожи,
- сильны зудом и чиханием,
- слизистыми выделениями из носа,
- першением в горле с головокружениями,
- головной болью,
- снижением давления и тахикардией.
Может быть чувство жара по телу, неприятные ощущения в животе и груди, резкая слабость и затуманивание сознания.
При средней степени шока могут возникать
- пузыри на коже или ангионевротический отек (Квинке)
- явления конъюнктивита или стоматита
- боли в сердце с резкими сердцебиениями, аритмией и резким снижением давления.
- пациенты ощущают резкую слабость и головокружения
- нарушается зрение, может быть возбужденность или заторможенность, страх смерти и дрожь
- липкий пот, похолодание тела, шум в ушах и голове, обмороки
- может возникать спазм бронхов с нарушением дыхания, вздутие живота с тошнотой или рвотой, резкой болью в животе, нарушением мочеиспускания.
При тяжелом анафилактическом шоке практически мгновенно развивается
- сосудистый коллапс с резким снижением давления, посинением или мертвенной бледностью, нитевидным характером пульса, практически нулевым давлением
- возникает потеря сознания с расширением зрачков, непроизвольное отхождение мочи и кала, отсутствие реакций на внешние раздражители
- постепенно исчезает пульс, перестает регистрироваться давление
- останавливается дыхание и сердечная деятельность, наступает клиническая смерть
Диагноз ставится на основании данных о введении препарата (контакте с аллергеном) и немедленном начале реакции.
Состояние анафилактического шока – критическое – диагноз устанавливает врач скорой помощи или реаниматолог. Анафилактический шок может быть похож на другие анафилактические реакции (отек Квинке или острую крапивницу), но основа процесса едина, как и меры помощи.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Начало лечения необходимо на месте любым человеком – медиком или не медиком, профессиональную помощь оказывают врачи скорой помощи и врачи-реаниматологи.
Первая помощь при анафилактическом шоке
- вызов скорой помощи,
- если нет дыхания и сердцебиения – непрямой массаж сердца и искусственное дыхание
- если человек в сознании, необходимо уложить его на бок, расстегнув все застежки одежды и ремни, под ноги подложить подушку или что угодно, чтобы они были приподняты
- прекратить поступление аллергена (при укусе насекомого или ведении препарата - жгут на конечность, удаление пищи изо рта)
Медицинская помощь – на месте оказания помощи, до доставки в стационар,
- место инъекции или укуса необходимо обколоть раствором адреналина внутримышечно или подкожно (взрослым 0,5 мл 0,1% раствора, детям старше 6 лет – 0,3 мл 0,1% р-ра) и обложить льдом,
- подкожно ввести растворы кофеина, кордиамина
- также необходимы инъекции преднизолона или гидрокортизона.
По мере лечения в стационаре повторяют инъекции адреналина и гормонов, вводят антагонисты медицинских препаратов при лекарственной аллергии, применяют введение антигистаминных средств, растворы хлорида или глюконата кальция. При бронхоспазме вводят эуфиллин, при отеке гортани – показана интубация или трахеотомия.
Дальнейшая терапия проводится с учетом нарушений сердечной деятельности, расстройств дыхания или метаболических нарушений.
Основным осложнением является летальный исход при промедлении с оказанием помощи. При своевременных мероприятиях возможно полное излечение от шока, но сроки выведения из шокового состояния колеблются от нескольких часов до нескольких суток.
Категории МКБ: Анафилактический шок неуточненный (T78.2), Анафилактический шок, вызванный патологической реакцией на пищу (T78.0), Анафилактический шок, обусловленный патологической реакцией на адекватно назначенное и правильно примененное лекарственное средство (T88.6), Анафилактический шок, связанный с введением сыворотки (T80.5)
Общая информация
Краткое описание
Анафилактический шок (АШ) – острая системная аллергическая реакция на повторный контакт с аллергеном, угрожающая жизни и сопровождающаяся выраженными гемодинамическими нарушениями, а также нарушениями функций других органов и систем [1].
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Анафилактический шок
Код протокола:
Код (коды) по МКБ-10:
T78.0 Анафилактический шок, вызванный патологической реакцией на пищу.
Т78.2 Анафилактический шок неуточненный.
Т80.5 Анафилактический шок, связанный с введением сыворотки.
Т88.6 Анафилактический шок, обусловленный патологической реакцией на адекватно назначенное и правильно примененное лекарственное средство.
Сокращения, использованные в протоколе:
АД – артериальное давление
АЛТ – аланинаминотрасфераза
АСТ – аспарагинаминотрасфераза
АШ – анафилактический шок
БАК – биохимический анализ крови
ВОП – врач общей практики
ГКС – глюкокортикостероиды
ДАД – диастолическое артериальное давление
ЖКТ – желудочно-кишечный тракт
ИВЛ – искусственная вентиляция лёгких
КЩС – кислотно-щелочное состояние
ЛС – лекарственное средство
МКБ – международная классификация болезней
ОАК – общий анализ крови
ОАМ – общий анализ мочи
САД – систолическое артериальное давление
УЗИ – ультразвуковое исследование
ЧСС – частота сердечных сокращений
IgE – иммуноглобулин класса
Е рО2 – парциальное напряжение кислорода
рСО2 – парциальное напряжение углекислого газа
SaO2 – сатурация (насыщение гемоглобина кислородом)
Дата разработки протокола: 2014 год.
Категория пациентов: взрослые.
Пользователи протокола: врачи всех профилей, фельдшеры.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация анафилактического шока
По клиническим вариантам [1]:
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне: не проводятся.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне: не проводятся.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
• мониторинг АД, ЧСС, SaO2, суточного диуреза.
Диагностические критерии
Жалобы и анамнез
Жалобы [1]:
остро возникающим состоянием дискомфорта в виде неопределенных тягостных ощущений (тревога, страх смерти, «ожога крапивой» или «обдало жаром») с возбуждением и беспокойством;
резкая слабость, головокружение;
расстройство сознания;
ощущение прилива крови к голове, языку и лицу;
ощущение покалывания и зуда кожи лица, рук и головы;
головная боль;
затрудненное дыхание;
резкий кашель;
боли в области сердца или сердцебиение;
чувство тяжести за грудиной или сдавления грудной клетки;
тошнота, рвота;
боли в брюшной полости.
• гемодинамический (коллаптоидный) вариант (превалированием гемодинамических нарушений с развитием выраженной гипотонии и вегето-сосудистых изменений):
кашель;
осиплоасть голоса;
удушье.
резкие боли в эпигастральной области.
При остром злокачественном течении шока период жалоб отсутствует. Наступает внезапная потеря сознания, остановка сердца и клиническая смерть [1].
• длительный профессиональный контакт с лекарственными и химическими средствами [2] .
Физикальное обследование [1]
В зависимости от клинических вариантов:
частый нитевидный пульс (на периферических сосудах);
тахикардия (реже брадикардия, аритмия);
тоны сердца глухие;
АД быстро снижается (в тяжелых случаях ДАД не определяется);
нарушение дыхания (одышка, затрудненное хрипящее дыхание с пеной изо рта);
зрачки расширены и не реагируют на свет.
резкое снижение АД;
слабость пульса и его исчезновение;
нарушение ритма сердца;
спазм периферических сосудов (бледность) или их расширение (генерализованная «пылающая гиперемия») и дисфункция микроциркуляции (мраморность кожных покровов, цианоз).
развитие ларинго- и/или бронхоспазма;
отёка гортани с появлением признаков тяжёлой острой дыхательной недостаточности;
развитие респираторного дистресс-синдрома с выраженной гипоксией.
нарушение сознания больного;
дыхательная аритмия;
вегето-сосудистые расстройства;
менингиальный и мезенцефальный синдромы.
наличие признаков раздражения брюшины.
• острое доброкачественное: стремительное наступление клинической симптоматики, шок полностью купируется под влиянием соответствующей интенсивной терапии.
характеризуется острым началом с быстрым падением АД (диастолическое— до 0 мм рт. ст.), нарушением сознания и нарастанием симптомов дыхательной недостаточности с явлениями бронхоспазма;
данная форма является достаточно резистентной к интенсивной терапии и прогрессирует с развитием тяжелого отека легких, стойкого падения АД и глубокого коматозного состояния;
чем быстрее развивается АШ, тем более вероятно развитие тяжелого АШ с возможным летальным исходом (поэтому для данного течения АШ характерен неблагоприятный исход, даже при проводимой адекватной терапии).
начальные признаки развиваются стремительно с типичными клиническими симптомами, активная противошоковая терапия дает временный и частичный эффект;
в последующем клиническая симптоматика не такая острая, но отличается резистентностью к терапевтическим мерам.
характерно возникновение повторного состояния после первоначального купирования его симптомов, нередко возникают вторичные соматические нарушения.
шок быстро проходит и легко купируется без применения каких-либо лекарств.
В зависимости от степени тяжести [1]:
• продолжительность АШ лёгкой степени от нескольких минут до нескольких часов.
Инструментальные исследования
В период купирования острого состояния проводят ЭКГ–мониторинг, контроль артериального давления, ЧСС, температуры, диуреза, пульсоксиметрию [2]. По показаниям определяют:
• величину центрального венозного давления, отражающую преднагрузку правого желудочка. Показанием является решение о проведении инфузий: низкая или снижающаяся преднагузка может свидетельствовать о необходимости назначения внутривенных инфузий. Повышающаяся или повышенная преднагрузка (свыше 15 мм рт. ст.) может быть признаком перегрузки жидкостью или нарушения сердечной функции;
• давление заклинивания в легочной артерии (необходимо для оценки преднагрузки левого желудочка и определения корреляции с конечно-диастолическим давлением левого желудочка с целью оптимизации сердечного выброса). Измерения показаны больным в критических состояниях, при ишемии миокарда, при патологии, снижающей растяжимость левого желудочка, ведущих к большим изменениям давления левого желудочка при малых изменениях объема;
• проводят рентгенологическое исследование органов грудной клетки для дифференциальной диагностики с другими заболеваниями, оценки степени поражения различных органов и систем при тяжёлых системных реакциях, для выявления сопутствующих заболеваний, которые могут имитировать и утяжелять течение основного заболевания;
• УЗИ органов брюшной полости и малого таза и др. показано для дифференциальной диагностики с другими заболеваниями, оценки степени поражения различных органов и систем при тяжёлых системных реакциях, для выявления сопутствующих заболеваний, которые могут имитировать и утяжелять течение основного заболевания.
Дифференциальный диагноз
Таблица 1 Дифференциальная диагностика анафилактического шока[1,2,4]
- снижается количество и функциональная активность Т-лимфоцитов, снижается уровень Т-супрессоров, повышается содержание иммуноглобулинов (общее количество и отдельные классы), усиливается реакция бласттрансформации лимфоцитов, увеличивается уровень циркулирующих иммунных комплексов, появляются аутоантитела к тканям различных органов (миокарду, печени, различным клеточным компонентам почечной ткани и т.д.).
Укусы насекомых и введение лекарственных препаратов (таких как пенициллин, сульфаниламиды, сыворотки, вакцины и др).
Реже возникают подобные реакции на пищевые продукты (шоколад, арахис, апельсины, манго, различные виды рыб), вдыхание пыльцевых или пылевых аллергенов
Выделяют шесть клинических вариантов ОСН:
• Острая декомпенсированная сердечная недостаточность (впервые возникшая, декомпенсация хронической сердечной недостаточности (ХСН)): мало выраженные симптомы ОСН, не соответствующие критериям кардиогенного шока, отека легких или гипертензивного криза.
• Гипертензивная ОСН: симптомы ОСН у больных с относительно сохранной функцией левого желудочка в сочетании с высоким артериальным давлением и рентгенологической картиной застоя в лёгких или отека лёгких.
• Отёк лёгких (подтверждённый рентгенологически): картина альвеолярного ОЛ с влажными хрипами, ортопноэ и, как правило, насыщением артериальной крови кислородом менее 90%.
• Кардиогенный шок — клинический синдром, возникающий в ответ на значительное снижение сократительной способности миокарда левого желудочка и проявляющийся снижением систолического АД ( • Сердечная недостаточность с высоким сердечным выбросом: симптомы ОСН у больных с высоким СВ, обычно в сочетании с тахикардией, тёплыми кожными покровами (в том числе рук и ног), застоем в лёгких и иногда низким артериальным давлением (септический шок).
• Правожелудочковая недостаточность - синдром низкого СВ в сочетании с повышенным давлением в яремных венах, увеличением печени и артериальной гипотензией.
Нейрогликопения характеризуется снижением интеллектуальной активности, познавательной функции, способности концентрировать внимание и частичной потерей приобретённых психомоторных навыков. Больные внезапно становятся безучастными к происходящему, вялыми и сонливыми. Нередко перечисленные признаки гипогликемии бывают более заметны для окружающих, чем для самих больных. Нередко нейрогликопения
проявляется неадекватным настроением и поведением (немотивированный плач, агрессивность, аутизм, негативизм). При отсутствии своевременной помощи и усугублении нейрогликопении сознание затемняется, возникает тризм, сначала подёргивания отдельных групп мышц, а затем — генерализованные судороги, быстро истощающие оставшиеся энергетические запасы в ЦНС и ускоряющие развитие гипогликемической комы. Гиперкатехоламинемия клинически проявляется тахикардией, повышением АД, потливостью, тремором, побледнением кожи, чувством тревоги и страха. При ночных гипогликемиях, возникающих во время сна, чувство тревоги реализуется в виде кошмарных сновидений.
Внезапная потеря сознания на фоне удовлетворительного самочувствия больного, страдающего сахарным диабетом, прежде всего должна наводить на мысль о гипогликемической коме. В том случае, если гипогликемической коме не предшествовала декомпенсация сахарного диабета, кожные покровы бывают умеренно влажными, обычной окраски, тургор тканей удовлетворительный, давление глазных яблок на ощупь нормальное, дыхание ровное, не учащённое, пульс частый,
удовлетворительного наполнения и напряжения, АД нормальное или с тенденцией к повышению, реакция на свет зрачков сохранена. Гипертонус мускулатуры, выявляемый у части больных в состоянии комы, обычно сопровождается тризмом, который может послужить причиной асфиксии. Случаи глубокой и длительной гипогликемической комы могут сопровождаться стволовой симптоматикой, например, гормеотония, в виде нестабильности дыхания и сердечной недостаточности. Исследования уровня глюкозы.
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.

Что такое анафилактический шок?
Самое опасное осложнение при возникновении аллергических реакций (по немедленному типу) – это анафилактический шок. Данное состояние развивается остро, запускается повторной встречей с аллергеном, к которому сформирована повышенная чувствительность. При образовании комплекса антиген-антитело формируется анафилаксия, реакция гиперчувствительности первого типа, приводящая к мощному снижению давления, утрате сосудистого тонуса и острой гипоксии тканей тела.
Чаще всего реакции возникают при использовании различных медикаментов или укусов насекомых. Реже провокаторами становятся иные раздражители. При тяжелых реакциях без неотложной помощи возможна гибель пациента. Для лечения необходимо прекратить поступление причинно-значимого аллергена и нормализовать дыхание, кровообращение, провести реанимационные мероприятия Источник:
Анафилактический шок. Петрова Т.И., Кожевникова С.Л. Практическая медицина №7, 2008. с. 27-31 .
Причины
Среди ключевых причин развития можно выделить иммунный ответ на попадание в организм чужеродных белковых соединений. Иные виды аллергенов реже вызывают столь бурные реакции и шоковое состояние. Чаще анафилактические реакции, вплоть до шока, возникают у людей с наследственной предрасположенностью к аллергии или ранее возникавшими менее острыми реакциями. Среди основных аллергенов выделяют:

- Различные группы медикаментов – местные анестетики, средства для наркоза, антибиотики, сульфаниламидные препараты, гормоны, ферментные препараты, рентгеноконтрастные вещества, различные виды вакцин и сывороток Источник:
Лекарственный анафилактический шок. Матвеев А.В., Крашенинников А.Е., Белостоцкий А.В., Андреева Д.М., Марченко С.Д., Егорова Е.А. Общая реаниматология, 2020. с.76-84 . - Яды насекомых, попадающие в тело при укусах либо ужалениях. Это могут быть пчелы, осы или шершни, муравьи, шмели. Реже всего реакции возникают при контактах с ядами земноводных и рептилий. На долю укусов пчел приходится высокий процент летальных исходов.
- Различные виды пищи, включая восьмерку ключевых пищевых аллергенов – молоко, различные морепродукты, любая рыба, яйцо, арахис, пшеница, соя и орехи. Нередко реакции возникают при контакте с красителями, консервантами, ароматизаторами, препаратами для обработки овощей либо фруктов (сульфиты, нитриты, глютамат).
- Латекс при контакте с резиновыми изделиями – катетерами, перчатками, презервативами, шинами. Возможна перекрестная реакция на определенные продукты питания – это банан, киви, авокадо.
Редко возникают анафилактические реакции в ответ на определенные физические факторы (например, резкий холод, воздействие тепла, тренировки) в сочетании с приемом определенных продуктов.
Группы риска по возможному развитию шока:
- молодые женщины;
- люди, которые страдают различными формами аллергии;
- пациенты с бронхиальной астмой;
- пациенты, которые ранее переносили шок Источник:
Анафилактический шок. Современный взгляд. Незабудкин С.Н., Галустян А.Н., Незабудкина А.С., Сардарян И.С., Погорельчук В.В., Рукуйжа М.С. Медицина: теория и практика, том 3, №4, 2018. с.143-150 .
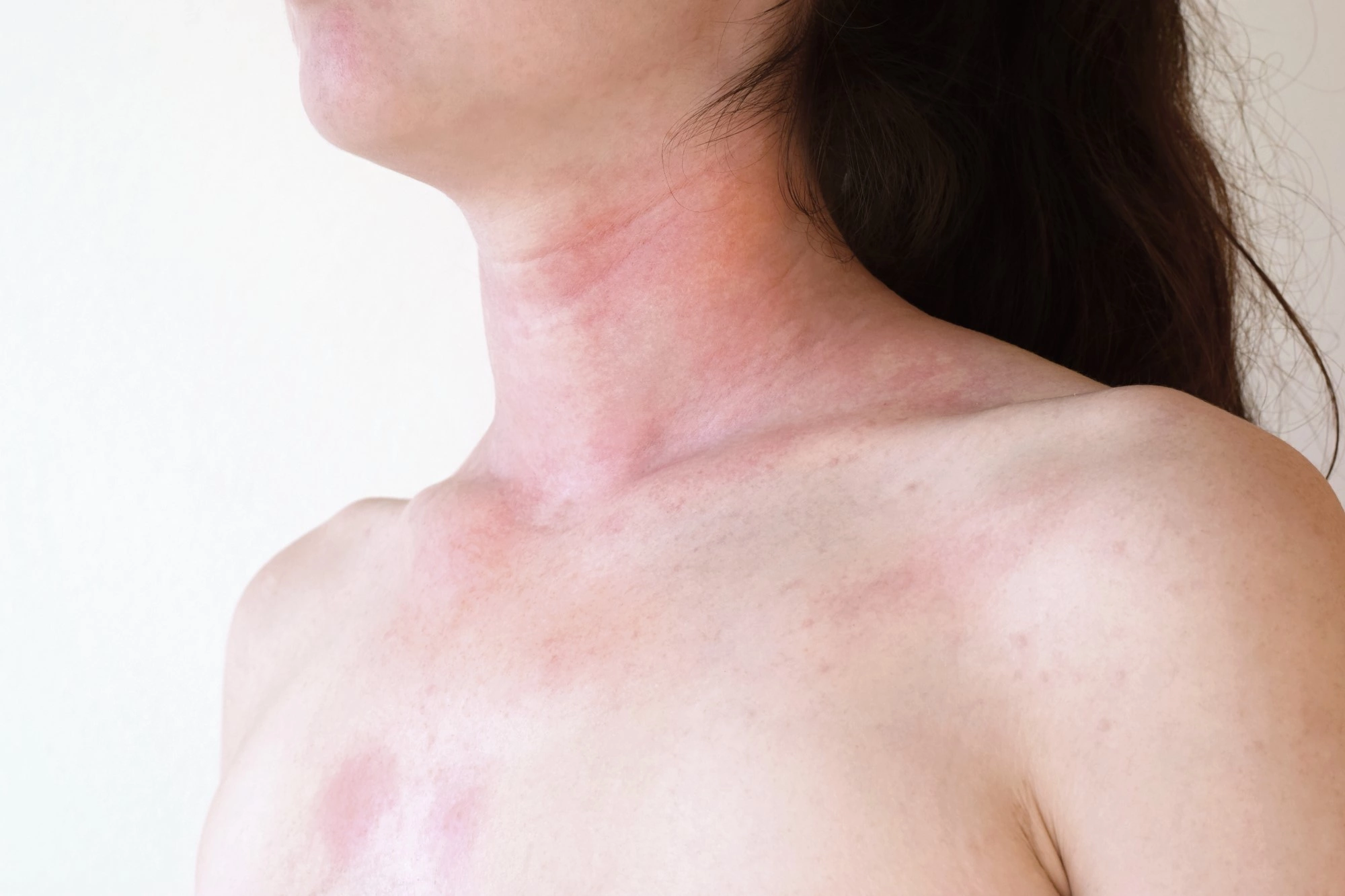
Симптомы анафилактического шока
Ключевые проявления и первые признаки анафилактического шока по времени их наступления будут зависеть от пути проникновения аллергена в тело. Если это внутривенное применение лекарств или сывороток, наркоза, возможна реакция «на кончике иглы», то есть буквально за 30-60 секунд или больше. При внутримышечном введении реакции возникают в период 15-30 минут. Если это таблетки или пища, реакции возникают в период от 15-30 до 90 минут и более Источник:
Анафилактический шок: патофизиологические механизмы развития и методы воздействия на этапах оказания медицинской помощи. Хижняк А.А. Медицина неотложных состояний №4, 2007. .
Типичны симптомы со стороны сердца и сосудов, возникающие остро. Это:
- резкое понижение давления, порой до критических цифр;
- головокружения с резкой слабостью;
- предобморочное состояние или обморок;
- развитие тахикардии, множественных экстрасистол или мерцательной аритмии;
- формирование инфаркта миокарда с загрудинной болью, гипотонией, страхом смерти;
- выраженная одышка с насморком (выделения как вода);
- потеря голоса, свисты при дыхании;
- спазм бронхов и асфиксия;
- головные боли, ощущение тревоги и панического страха;
- психомоторное возбуждение, приступы агрессии;
- судорожный синдром.
На фоне развития шока возможно непроизвольное отхождение стула и мочи, появление красной пятнистой сыпи на коже, отека мягких тканей Источник:
Анафилактический шок в реальной клинической практике. Ивашкова И.Д., Авцынова М.В., Бочарова К.А., Прищенко Н.С. Смоленский медицинский альманах, 2017. .
А патогенезе шока играет роль количество аллергена и способ его доставки в организм, иммунная реактивность и возраст. По мере выхода из шокового состояния возможно сохранение резкой слабости с вялостью, повышенной температурой и заторможенностью. Важно знать, как еще проявляется состояние после шока. Возможны боли в мышцах и суставах, за грудиной, одышка и нарушение сознания, тошнота и рвота, боли в животе. В первые 3-4 недели после шока возможно формирование бронхиальной астмы и крапивницы, миокардитов, гепатитов, периартериита и других аутоиммунных осложнений Источник:
Anaphylaxis: mechanisms and management. Lee, JK; Vadas, P. Clinical and experimental allergy : journal of the British Society for Allergy and Clinical Immunology № 7, 2011. с. 923—938. .
Диагностика
Диагноз ставится на основании внешних симптомов в сочетании с указаниями на употребление различных продуктов, лекарств, введение препаратов. Реакции начинаются спустя короткое время после попадания аллергена в тело.
В стационаре после оказания первой помощи, будет проведено полное лабораторное и инструментальное обследование. Кроме того, обязательно выполнение аллергологического тестирования, которое не только подтвердит факт аллергии, но и уточнит конкретный аллерген (или несколько).
Лечение
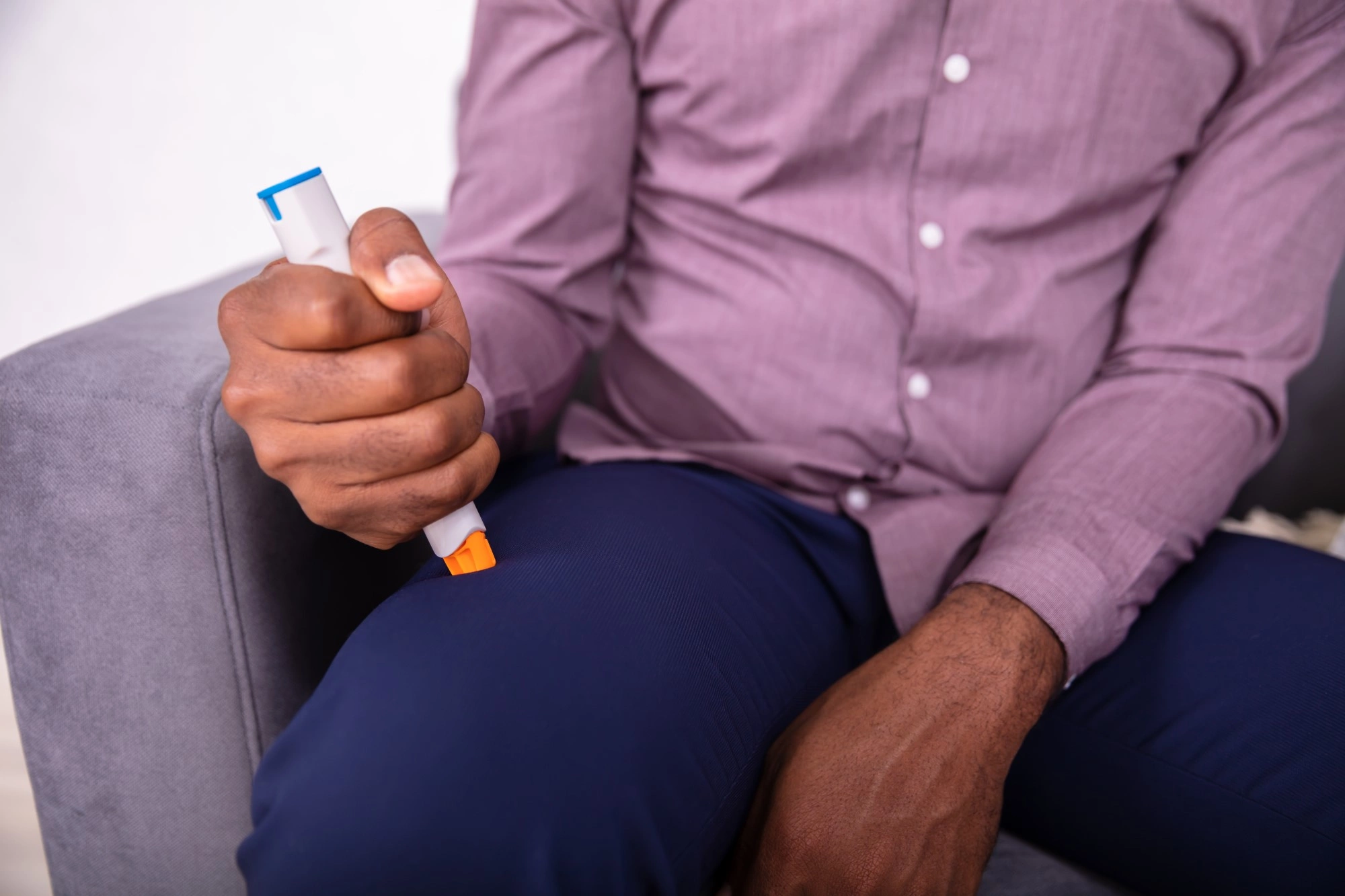
Первым делом нужно оказать при анафилактическом шоке первую помощь. Она направлена на устранение контакта с аллергеном и поддержание жизненно-важных функций организма. Чтобы убрать аллерген, нужно прекратить введение препарата, удалить жало, промыть желудок, наложить жгут выше места укола или укуса, приложить холод, сделать вокруг места инъекции адреналина. Если есть признаки затруднения дыхания, проводится реанимация, вплоть до интубации трахеи или введения воздуховода.
Для уменьшения шоковых реакций вводят адреналин или эпинефрин подкожно, если есть возможность, вводят его капельно в вену. При тяжелом состоянии применяют допамин, дополняя его введение гормонами глюкокортикоидами. Параллельно ставится система для инфузий, чтобы восполнить потери жидкости из сосудистого русла. Дополняет первую медицинскую помощь введение антигистаминных препаратов, мочегонных и бронхолитических средств после того, как стабилизировано давление.
В стационаре пациента лечат на протяжении недели, индивидуально подбирая препараты. В дальнейшем тактика строится на развитии возможных осложнений Источник:
Анафилактический шок в условиях многопрофильной клиники. Рахматуллина Н.М., Сибгатуллина Н.А., Пастушенко Ю.В., Гузель Н.З., Дамира Г.А., Людмила В.М. Вестник современной клинической медицины, том 7, приложение 2, 2014. с.155-160 .
Осложнения и прогноз
При своевременно оказанной помощи прогноз у большинства людей благоприятный. Но возможны тяжелые осложнения шока – отек легких, сердечная недостаточность, отек мозга или гибель.

Олег Прасмыцкий, заведующий кафедрой анестезиологии и реаниматологии БГМУ, кандидат мед. наук, доцент;
Игорь Ялонецкий, ассистент.
- пищевые продукты (рыба, яйца, молоко, орехи, морепродукты и т. д.);
- ферменты фосфолипазы А и гиалуронидазы, входящие в состав яда пчел, ос, шмелей, шершней;
- лекарственные средства.
Все медикаменты потенциально способны провоцировать побочные эффекты, но не все из последних аллергические.
Реакции могут быть псевдоаллергической природы или вызываться непереносимостью препарата. Британское общество аллергии и клинической иммунологии (BSACI) определяет лекарственную аллергию как неблагоприятные реакции на лексредства с установленным иммунологическим механизмом. Без специального расследования не всегда удается выяснить, является ли аллергия причиной нежелательной реакции на применение фармацевтического препарата.
Развитию медикаментозной сенсибилизации способствует повторное применение одних и тех же или близких по химической структуре и антигенным свойствам лексредств. Даже у детей, ранее не получавших их, возможны аллергические реакции — в результате попадания в организм через плаценту или молоко матери (скрытая сенсибилизация). Сенсибилизация к медицинским препаратам может сохраняться длительное время и, как правило, является поливалентной.
Международное исследование (ISAAC) показало, что частота встречаемости аллергических реакций составляет 20–25% в популяции, а в последние 25 лет она возросла втрое. Важнейшим фактором риска развития аллергических реакций многие исследователи считают наследственную предрасположенность. Однако изменения в геноме человека не могут происходить так быстро, как увеличивается частота встречаемости аллергических состояний. Этот рост, вероятно, обусловлен промышленным производством, экологической обстановкой, введением синтетических компонентов в продукты питания, применением удобрений и пестицидов, лексредств, нездоровым образом жизни (гиподинамия, ожирение и т. д.).
С ростом частоты аллергических реакций повышается и частота анафилаксии — немедленной жизнеугрожающей реакции гиперчувствительности, обусловленной взаимодействием антигена с иммуноглобулином Е, что в конечном итоге приводит к системным проявлениям (кожным, респираторным, сердечно-сосудистым, желудочно-кишечным).
Вследствие сходства клинических проявлений и принципов терапии Европейская академия аллергологии и клинической иммунологии рекомендует применять термин «анафилаксия» вне зависимости от механизма развития гиперчувствительности.
НАИБОЛЕЕ ГРОЗНЫЙ вариант анафилаксии — анафилактический шок (АШ). Это обусловленная иммунным ответом сенсибилизированного организма остро развивающаяся критическая дисфункция кровообращения, приводящая к недостаточной тканевой перфузии, снижению доставки кислорода и питательных субстратов к тканям, что не соответствует их потребностям для поддержания аэробного метаболизма и приводит к синдрому полиорганной недостаточности и смерти. Согласно международным рекомендациям Всемирной аллергологической организации АШ принято называть анафилаксию, сопровождающуюся выраженными нарушениями кровообращения, когда систолическое АД снижается ниже 90 мм рт. ст. или на 30% от исходного уровня, что приводит к гипоксии во всех жизненно важных органах. Следует помнить, что для детей характерны более низкие показатели АД: от 1 месяца до 1 года — менее 70 мм рт. ст.; от 1 года до 10 лет — менее суммы удвоенного возраста и 70 мм рт. ст. Первым признаком гипотонии у детей может быть быстро нарастающая тахикардия.
- T78.0 Анафилактический шок, вызванный патологической реакцией на пищу
- Т78.2 Анафилактический шок неуточненный
- Т80.5 Анафилактический шок, связанный с введением сыворотки
- T88.6 Анафилактический шок, обусловленный патологической реакцией на адекватно назначенное и правильно примененное лекарственное средство
- Т88.7 Патологическая реакция на лекарственное средство или медикаменты неуточненная
КЛИНИЧЕСКИ АШ проявляется рядом симптомов и синдромов.
1. Гемодинамические расстройства. Из-за уменьшения венозного возврата критически падает АД, начинается тахикардия и нарушается сознание.
2. В результате действия БАВ и экстравазации жидкости из сосудистого русла развиваются бронхоспазм, ларингоспазм и отек гортани, которые приводят к диспноэ.
3. Со стороны кожи и слизистых наблюдаются покалывания, ощущения теплоты (часто это первые предвестники АШ), гиперемия, зуд, крапивница, отек Квинке. При выраженной клинической картине — похолодание конечностей, мраморность или бледно-цианотичный оттенок кожных покровов, положительный симптом бледного пятна (более 5 секунд).
4. Возможны боли в спине, тошнота, рвота, диарея.
5. Со стороны ЦНС — острая головная боль, головокружение, чувство страха, сильная слабость.
6. Самым опасным проявлением и осложнением анафилаксии является гипотензия, которая может варьировать от незначительного снижения АД до тяжелого шока с нарушением сознания.
При определении степени тяжести АШ рекомендуют пользоваться данными, приведенными в таблице.
В клинической практике выделяют пять вариантов течения АШ.
1. Острое злокачественное течение. Этот вариант чаще встречается у пациентов с типичным АШ. Пациент часто не успевает высказать жалобы. Коллапс развивается за 3–30 мин. Нарастают признаки ОДН. Из-за неэффективности кровообращения кожно-вегетативные проявления не характерны. Сыпь может возникнуть уже после восстановления кровообращения. Вероятны резистентность к противошоковой терапии и нарастание отека легких. Часто диагноз устанавливается ретроспективно.
2. Острое доброкачественное течение. При этом варианте отмечаются оглушение, умеренное нарушение функций дыхания и кровообращения. Противошоковая терапия высокоэффективна.
3. Затяжное течение. Выявляется при проведении противошоковой терапии типичного АШ, к которой у пациента отмечается устойчивость, что способствует развитию синдрома полиорганной недостаточности (СПОН). Пациенты нуждаются в комплексном лечении.
4. Абортивное течение. Наиболее благоприятный вариант. Симптомы типичного шока легко купируются (как правило, без применения лексредств).
5. Рецидивирующее течение. При повторном развитии шокового состояния через 4–5 часов (описаны случаи рецидива через 10 суток) после первичного купирования симптомов. Рецидивы могут протекать более остро и тяжело, есть вероятность большей резистентности к противошоковой терапии, чем при первичном шоке. Такой вариант АШ может наблюдаться при приеме пролонгированных препаратов.
Ряд авторов выделяет молниеносный, отсроченный (20–30 мин) и продленный (24–48 ч) варианты течения АШ.
На фоне АШ у пациентов могут отмечаться следующие осложнения: инфаркт миокарда, нарушения мозгового кровообращения, гепатит, нефрит, полиневрит, энцефаломиелит, аллергический миокардит. А механическая асфиксия, острая сердечно-сосудистая недостаточность, отек и дислокация головного мозга, отек легких, острая левожелудочковая недостаточность выступают как непосредственные причины смерти.
Диагностируется эта патология преимущественно по клинической симптоматике и эффективности интенсивной терапии. Рутинные лабораторные исследования не имеют специфических проявлений и не играют особого значения. Целесообразно экстренное определение уровня сывороточной триптазы (через 1–4 ч после возникновения анафилактической реакции) — значимое повышение (более 25 мкг/л) с большой вероятностью указывает на анафилаксию. Забор крови необходимо осуществить однократно (через 1–2 ч после возникновения симптомов) или трехкратно (в идеале): так быстро, как возможно; через 1–2 ч; через 24 ч после начала симптомов или при выписке (для определения фонового уровня триптазы, т. к. у некоторых людей она исходно повышена).
У пациентов с АШ должен быть налажен мониторинг, включающий не менее 1 канала ЭКГ, неинвазивного АД, ЧСС, частоты дыхания, температуры тела, диуреза, суточного баланса жидкости. Дополнительно (по показаниям и возможностям) — пульсоксиметрия, капнометрия и капнография, инвазивное давление крови (АД, ЦВД, ДЗЛА, давление в полостях сердца).
Сроки начала интенсивной терапии АШ коррелируют с летальностью.
ПЕРВАЯ ВРАЧЕБНАЯ
помощь должна дополнительно включать:
1) обеспечение венозного доступа катетером большого диаметра, в последующем возможна установка центрального венозного катетера;
2) введение эпинефрина (адреналина);
3) начало внутривенной инфузии кристаллоидными растворами;
4) интенсивную терапию СПОН.
В виде 0,1% раствора при стабильной гемодинамике вводится подкожно (взрослым — 0,3–0,5 мл, детям — 0,01 мл/кг), при необходимости может быть введен повторно через 10–15 минут. При гипотензии, угрожающем состоянии 0,1% адреналин вводится внутривенно в виде болюса 0,1–0,5 мг или в виде инфузии 1–4 мкг/мин взрослым, 0,1 мкг/кг/мин детям. Допустимо внутримышечное введение в середину переднелатеральной поверхности бедра 1–2 мл 0,1% раствора адреналина в дозе 0,2–0,5 мг взрослым и 0,01 мг/кг детям, но не более 0,3 мг. По показаниям в последующем взрослым обеспечивают титрование адреналина в дозе 0,02–0,2 мкг/кг/мин.
Замена адреналина норадреналином нецелесообразна ввиду менее выраженного β-адреномиметического эффекта.
Эфедрин первоначально использовать не следует: его эффекты развиваются медленнее и при повторных введениях ослабевают.
Мезатон не является катехоламином, не имеет β-адреномиметического эффекта и может вызвать рефлекторную брадикардию, а также снижение сердечного выброса.
Добутамин не влияет на α-адрено-рецепторы, что исключает его применение при АШ.
Допамин (дофамин) может применяться в комплексной интенсивной терапии АШ только после восстановления ОЦК в дозе 3–7 мкг/кг/мин. При введении высоких доз у него преобладают α-стимулирующие эффекты с нарастанием ЧСС и постнагрузки, а СВ снижается.
При бронхоспазме, не отвечающем на введение адреналина, надо назначить сальбутамол 100 мкг дозирующий аэрозольный ингалятор (1–2 дозы) или через небулайзер 2,5 мкг/3 мл. При стридоре — ингаляция будесонида (1–2 вдоха).
Если требуется — обеспечить проходимость дыхательных путей и адекватную вентиляцию легких (ИВЛ).
Глюкокортикостероиды назначаются для предотвращения поздних симптомов анафилаксии внутривенно — преднизолон 90–120 мг (детям 2–5 мг/кг). Глюкокортикостероиды — только после введения адреналина!
Целесообразность назначения антигистаминных средств обсуждается, т. к. глюкокортикостероиды действуют на все три фазы аллергического процесса, т. е. оказывают антигистаминный эффект. Согласно действующим отечественным протоколам, антигистаминные препараты назначают внутривенно следующим образом:
H1-блокаторы (дифенгидрамин) — до 1–2 мг/кг через каждые 4–6 ч;
H2-блокаторы (циметидин) — 300 мг (5–10 мг/кг) каждые 6–12 ч или ранитидин 50 мг (0,33–0,66 мг/кг) каждые 8 ч.
После стабилизации состояния пациент должен быть доставлен в отделение интенсивной терапии, где ИТ и наблюдение проводятся не менее суток.
Инфузионная терапия для поддержания адекватного уровня кровообращения обеспечивается растворами кристаллоидов. Для этой цели предпочтительнее использовать 0,9% раствор хлорида натрия, «Ацесоль», «Хлосоль», «Дисоль», «Трисоль».
НЕ СЛЕДУЕТ применять растворы Рингера, Рингера — Локка, «Лактосоль», т. к. они содержат ионы кальция, что может усугубить аллергическую реакцию. Растворы глюкозы могут способствовать дегрануляции тучных клеток, что обострит ситуацию. Растворы коллоидов назначаются таким пациентам с осторожностью.
Для обеспечения адекватного гемодинамического ответа на адреналин при резистентности гипотензии пациентам инфузии солевых растворов американские специалисты рекомендуют дополнять титрованием глюкагона в дозе 1–5 мг у взрослых и 20–30 мкг/кг у детей — до максимума 1 мг со скоростью 5–15 мкг/мин, пока не будет достигнут желаемый уровень АД.
Коррекция метаболического ацидоза растворами соды (4% или 8,4%) проводится только под контролем КОС и при значении pH≤7,2. Количество ммоль гидрокарбоната рассчитывается по формуле:
Доза NaHCO3 (ммоль) = ВЕ х m (кг) х 0,3 х 10.
При расчете объема следует помнить, что 1 мл 4% раствора содержит 0,5 ммоль, а 8,4% — 1 ммоль бикарбоната.
Для купирования судорог внутривенно вводится диазепам в дозе 10–20 мг.
При выраженной брадикардии допустимо введение 0,3–0,5 мл 0,1% раствора атропина внутривенно или 0,5–1,0 мл подкожно.
В ПРОФИЛАКТИЕ АШ первостепенное значение отводится своевременно и подробно собранному анамнезу. Следует отметить важность правильной формулировки вопросов при сборе анамнеза. Надо спрашивать, бывали ли у пациента потери сознания, резкое падение артериального давления, зуд и (или) кожная сыпь, случаи приема антигистаминных препаратов и т. д. после введения лекарств, употребления пищевых продуктов, контакта с бытовой химией, растениями или резкими запахами.
Пациентам, склонным к аллергическим реакциям, необходимо иметь в постоянном доступе антигистаминные препараты (Н1-гистаминоблокаторы и глюкокортикостероиды).
Человеку, перенесшему АШ, показано освобождение от прививок, не показано лечение антибиотиками пенициллинового ряда, использование новокаина. Профилактика АШ с помощью фармакологических средств основывается на введении комбинации антагонистов Н1-рецепторов в дозе 0,1–0,3 мг/кг и Н2-рецепторов в дозе 3–5 мг/кг до назначения препаратов или диагностических процедур с применением рентгеноконтрастных веществ. С этой целью возможно использование глюкокортикостероидов.
Недопустима полипрагмазия в отношении пациентов, склонных к аллергическим реакциям.
Клинический случай
В хирургический кабинет стоматологической поликлиники обратился пациент. Требовалось провести санацию полости рта. Собран отрицательный аллергологический анамнез. После проведения туберальной анестезии через 3 минуты появились головокружение, тошнота, чувство стеснения в груди, судороги. АД — 60/40 мм рт. ст., пульс 120 уд./мин.
Врачом определено, что в ответ на введение местного анестетика у пациента развился АШ, о чем свидетельствовали жалобы больного, снижение АД, тахикардия. Незамедлительно пациент был уложен в положение с опущенной головой и приподнятыми нижними конечностями с целью притока крови к головному мозгу; стесняющая одежда расстегнута, обеспечена проходимость дыхательных путей (тройной прием Сафара). На помощь позвали коллег. Место инъекции обкололи 0,1% раствором адреналина, чтобы снизить скорость всасывания аллергена. К щеке в проекции инъекции приложили пузырь со льдом.
Пунктирована локтевая вена, введен 0,1% раствор адреналина 0,5 мл на 10 мл 0,9% растворе хлорида натрия. В пробирку набрано 5 мл крови для последующей передачи в специализированную лабораторию. Начата инфузия 1 000 мл 0,9% раствора хлорида натрия, введено внутривенно 250 мг метилпреднизолона и 1 мл 2% раствора супрастина. О ситуации сообщено главному врачу, вызвана реанимационная бригада СМП.
Состояние пациента улучшилось в течение 20 минут. К прибытию реанимационной бригады он уже отмечал значительное улучшение, АД стабилизировалось на уровне 124/86 мм рт. ст. при пульсе 82 уд./мин. Затруднения дыхания не наблюдалось. Проводился постоянный контроль за сознанием, АД, ЧД, пульсом.
Пациент доставлен в реанимационное отделение по месту жительства, через сутки выписан с рекомендациями обратиться за консультацией к аллергологу.
Читайте также:

