Аллергический контактный дерматит полового члена что это такое
Обновлено: 25.04.2024
Микоз полового члена не опасен и легко поддается лечению. При условии, что пациенту будут назначены специализированные лекарства. Нелеченный микоз может распространить инфекцию, а также привести к более серьезным осложнениям. Узнайте, откуда берется кандидоз полового члена, каковы его симптомы и методы лечения.
Микоз полового члена
Микоз полового члена, также называемый кандидозом или молочницей, представляет собой воспалительное заболевание инфекционного характера, чаще всего вызываемое Candida albicans. Этим заболеванием часто пренебрегают (из-за возможного отсутствия симптомов, незнания проблемы или чувства стыда, сопровождающего болезнь), но вы должны знать, что, если его не лечить, в долгосрочной перспективе это может привести к проблемам со здоровьем, таким как:
Каковы причины микоза полового члена? Как его обнаружить? Как распознать болезнь? К какому врачу следует обратиться за помощью? Какие препараты использовать в терапии и как их дозировать?
Откуда возникает микоз полового члена?
Генитальные микозы, как правило, развиваются в половых путях женщин. У мужчин заражение чаще всего происходит в результате полового контакта. Вы также можете заразиться дрожжевым грибком Candida albicans через полотенце, в туалете, бассейне или сауне. В мужском организме микоз полового члена реже развивается автономно, хотя встречаются и такие ситуации.
Факторы, способствующие этому, включают:
- прием некоторых лекарств, особенно антибиотиков и стероидов;
- пренебрежение гигиеной интимных мест — слишком редкое или неаккуратное мытье;
- анатомические проблемы, особенно фимоз, препятствующие свободному доступу к головке полового члена;
- неаккуратная сушка полового члена после купания, перед тем, как одеться;
- использование влажных полотенцев;
- ношение плотной ветрозащитной одежды и нижнего белья из синтетических материалов.
Следует помнить, что идеальные условия для развития дрожжей — это сочетание тепла и влаги. Также легче развиться инфекции у людей с пониженным иммунитетом (например, ВИЧ-инфицированных) и диабетиков.
Симптомы микоза полового члена
Кандидоз у мужчин бывает трудно обнаружить. По оценкам, какие-либо симптомы микоза полового члена отсутствуют примерно в 20% случаев. Это приводит к тому, что заболевание остается незамеченным в организме, что приводит к заражению других людей, а также к развитию других инфекций в частично связанных мочевыводящих и половых путях. В остальных 80% случаев кандидоз полового члена имеет такие симптомы, как:
- зуд пениса ;
- сыпь на половом члене (красные пятна);
- боль в половом члене при мочеиспускании и эякуляции;
- белый налет, иногда с пятнами;
- сильный неприятный запах;
- пузырьки, из которых выходит кровь и гнойное содержимое;
- покраснение полового члена;
- трудности с отводом крайней плоти, прилипшей к головке полового члена.
Могут возникнуть системные и гриппоподобные симптомы, такие как повышение температуры тела, озноб или боли в суставах и мышцах.
К какому врачу обратиться с зудящим половым членом?
Зуд полового члена, красные пятна на половом члене и другие симптомы этого типа могут указывать на развитие кандидоза. Однако также возможно, что это симптомы вирусной или бактериальной инфекции или одного из венерических заболеваний, таких как гонорея или хламидиоз.
В особо сложных диагностических случаях может потребоваться мазок с крайней плоти или уретры. Однако для опытного врача обычно достаточно тщательного опроса пациента в отношении испытываемых симптомов и обстоятельств, при которых они появляются.
К какому врачу обратиться с инфекцией полового члена ?
Как лечить красные пятна на головке полового члена?
Как лечить красные пятна на головке полового члена и другие симптомы заболевания? Первое и самое главное правило — не занимайтесь самолечением. Неправильная терапия может распространить и усилить симптомы болезни. Следует помнить, что существуют полностью профессиональные препараты, позволяющие вылечить микоз в относительно короткие сроки и предотвратить его повторение.
К ним относятся:
- Клотримазол — средство, действующее путем подавления синтеза эргостерола, химического соединения, участвующего в построении клеточной мембраны грибка;
- Флуконазол — синтетический препарат, производное триазола, с механизмом действия, аналогичным клотримазолу, но принимаемый системно, в форме таблетки.
Кроме того, в профилактических целях необходимо помнить о таких рекомендациях, как:
- соблюдение личной гигиены;
- по возможности не пользоваться туалетами в общественных местах;
- использование презервативов во время половой жизни;
- дополнение меню большой порцией овощей.
Как пользоваться мазью от микоза полового члена?
Мазь от микоза полового члена применяют около 7 дней. Втирать препарат нужно несколько раз в день, как рекомендовано в листовке. Следует соблюдать особую гигиену, тщательно мыть руки до и после нанесения мази. Если симптомы не исчезнут в течение одной недели, может потребоваться системная терапия.
Особенно в этом случае важно внимательно прочитать инструкции по дозировке. Флуконазол при микозах разного типа применяют в разных дозах и временных интервалах. Для лечения кандидоза полового члена принимается всего одна таблетка, содержащая 150 мг действующего вещества. В отличие от вагинальной дрожжевой инфекции поддерживающие дозы не используются.

Раздражающий дерматит на гениталиях (ирритативный дерматит) — это сыпь или покраснение на гениталиях, возникающая у чувствительных людей после контакта с определенным раздражителем. Раздражителями могут быть любые препараты, наносимые на кожу половых органов. Наиболее распространенными являются мыло, моющие средства и презервативы.
Сыпь выглядит как покраснение полового члена или покраснение вульвы (наружных половых органов женщины), которое вызывает зуд половых органов у мужчин или зуд половых органов у женщин, дискомфорт и боль. После покраснения на половых органах появляются волдыри и струпья — места, где может развиться генитальная инфекция.
Лечение ирритативного дерматита на половых органах основано на распознавании раздражителя и его избегании. Снимают симптомы крема с кортикостероидами и прохладные ванны.
Раздражающий дерматит половых органов — причины
Раздражающий контактный дерматит половых органов — это воспаление кожи. Оно проявляется покраснением (генитальная сыпь) и легким отеком кожи, возникающим в результате неспецифической реакции на прямое химическое повреждение. Агент, который действует как сильный раздражитель, вызывает повреждение эпидермальных клеток кожи и воспалительную реакцию, приводящих к покраснению, отеку и изъязвлению кожи.
Химические вещества, удаляющие липидный слой кожи или повреждающие клеточную мембрану, вызывают раздражение.
- мыло и моющие средства;
- средства гигиены (например, тампоны, гигиенические прокладки, влажные салфетки);
- ванны, гель для душа, масла, духи;
- туалетная бумага;
- презервативы (латекс);
- слишком частое мытье половых органов;
- ношение синтетического и цветного белья.
Раздражающий дерматит половых органов — симптомы
Симптомы могут появиться через несколько минут или часов после воздействия раздражителя. В редких случаях симптомы могут появиться даже через несколько недель или месяцев (кумулятивном контактном дерматите). Такой тип дерматита обычно возникает после контакта с легкими раздражителями, например, моющими средствами в течение длительного периода времени.
Больные жалуются на покраснения, зуд, жжение, боль и дискомфорт в половых органах.
Выделяют несколько стадий:
- Эритематозная стадия — покраснение половых органов;
- Везикулярная стадия — образование волдырей на половых органах;
- эрозивная стадия — появление язвы на половых органах;
- плоскоклеточная стадия — образование более толстого рогового слоя.
Типичная картина раздражающего контактного дерматита включает диффузное покраснение пораженной кожи с образованием корок.
На поврежденной коже могут образовываться борозды, вызывающие боль в половых органах и зуд.
Поврежденная кожа половых органов — это место, где легко развиваются воспаление и инфекция.
У мужчин заболевания половых органов не редкость. Воспаление головки полового члена чаще всего вызвано инфекцией или хроническими изменениями кожи, возникающими из-за плохой гигиены и раздражения. Незалеченные заболевания, передающиеся половым путем, могут привести к баланиту (воспалению головки пениса).
Раздражение головки полового члена может быть вызвано недостаточным смыванием мыла после душа, использованием гелей для мытья, не подходящих для половых органов, или других неподходящих препаратов (лосьонов, ароматизаторов).
- покраснение на крайней плоти вокруг головки;
- покраснение на половом члене,
- зуд половых органов у мужчин;
- уплотнение крайней плоти;
- белые круглые бляшки на головке пениса;
- болезненная кожа на половом члене;
- затрудненное мочеиспускание.
Лечение воспаления головки полового члена зависит от вызвавшей его причины.
Воспаление вульвы (вульвит) и влагалища (вагинит)
Вульвит — это воспаление вульвы, то есть воспаление наружных женских половых органов. Если поражено и влагалище, то речь идет о вульвовагините.
Причины вульвита — инфекции, раздражители, лекарства и гормональные изменения. Плохая интимная гигиена может способствовать размножению грибков и бактерий, а также вызывать раздражение.
По причинам возникновения вагиниты можно разделить на несколько групп:
- неинфекционный вагинит — следствие контактного дерматита;
- атрофический вагинит — у женщин в период менопаузы из-за недостатка эстрогена влагалище истончается и становится восприимчивым к инфекциям;
- инфекционный вагинит — заражение микроорганизмами;
- бактериальный вагиноз — следствие дисбаланса бактериальной флоры влагалища;
- грибковая инфекция половых органов — кандидоз влагалища.
Наиболее частыми симптомами у женщин являются необычные выделения, раздражение и зуд половых органов. Кожа краснеет и опухает. Из влагалища распространяется неприятный вагинальный запах, а при мочеиспускании чувствуется жжение.
Диагноз очень легко поставить на основании анамнеза и клинической картины.
Необходимо отличать аллергический контактный дерматит от контактного дерматита, вызывающего раздражение, и для этого проводится кожный эпикутанный тест на аллергены.
При диагностике ирритативного дерматита кожная проба отрицательная.
Причины, которые следует исключить при постановке диагноза раздражающий дерматит:
- аллергический контактный дерматит;
- генитальный псориаз;
- генитальный грибок у мужчин (грибок полового члена);
- генитальный грибок у женщин (вагинальный кандидоз);
- генитальный герпес;
- сифилис;
- воспаление головки полового члена (баланит);
- воспаление крайней плоти (баланопостит);
- воспаление влагалища (вагинит);
- воспаление вульвы (вульвит);
- воспаленные сальные железы;
- волосяной фолликулит.
Раздражающий дерматит на половых органах — лечение
Самый важный шаг в лечении ирритативного дерматита на гениталиях — распознать раздражитель и избегать его применения.
Холодные компрессы и ванны могут помочь облегчить симптомы, а местные кортикостероиды в виде кремов можно использовать в краткосрочной перспективе.
Пациент должен сократить частое мытье половых органов ароматизированным мылом и прекратить носить тесную синтетическую одежду, которая может вызвать раздражение. Женщинам надо отказаться от использования влажных гигиенических салфеток, ежедневных прокладок, а также ароматной и цветной туалетной бумаги.
Пятна на головке полового члена могут появиться в любое время жизни, но чаще всего встречаются у сексуально активных мужчин.
Сыпь на половых органах у мужчин не является серьезным заболеванием. Большинство причин следует лечить с помощью кремов и таблеток. Наиболее частые причины – инфекционные, есть риск передать инфекцию своему партнеру. Лучший способ предотвратить заражение – использовать презерватив.
Не стесняйтесь посещать врача, если заметили изменение цвета кожи половых органов. Учтите, что девушки регулярно посещают гинеколога и это нормальное явление.
Изменение цвета кожи половых органов может быть вызвано сыпью на половых органах у мужчин и описывается как:
- красные пятна на головке;
- красные прыщики на коже головки;
- белые прыщики на коже головки;
- красные точки на головке;
- белые точки на головке;
- темные пятна на половых органах;
- коричневые пятна на головке;
- черная точка на головке.
Красные пятна на головке полового члена – причины
Красные пятна на головке полового члена у мужчин могут возникать в результате множества заболеваний.
Сальные железы – воспаленные сальные железы
На головке полового члена расположены многочисленные крошечные сальные железы (лат. Glandulae sebaceae), выделяющие кожный жир и увлажняющие головку полового члена. Эти железы более выражены у некоторых мужчин и выглядят как белые пятна на половом члене (особенно у темнокожих мужчин).
Белые пятна на коже головки, которые не зудят, не горят и не болят, — это нормальные сальные железы, которые не вызывают беспокойства. Они возникают в период полового созревания и никогда не исчезнут. Если заметили изменение цвета, размера или наличие каких-либо других симптомов, обратитесь к врачу.
Сальные железы могут закупориваться и увеличиваться в размерах, а затем выглядеть как белые прыщики на коже головки. Сами не давите, они пройдут. Если возникло воспаление, обратитесь к врачу.
Воспаление может возникнуть в сальной железе, и она станет красной (приподнятое красное пятно на половом члене). Воспаленные сальные железы лечат путем выдавливания воспаленного секрета и компресса с Октенисептом. Если воспаление более сильное, то необходимы антибиотики.
Любая часть тела, содержащая волосы, может привести к росту волос и воспалению корней волос – фолликулиту. Головка полового члена не содержит волос, но его основание и сам половой член содержат.
Вросшие волосы чаще встречаются у мужчин, бреющих область гениталий. Вросшие волосы выглядят на коже как красные выпуклые пятна. Избавиться от вросших волосков можно самостоятельно с помощью пинцета.
Иногда возникает бактериальная или грибковая инфекция корня волоса и развивается волосяной фолликулит.
Фолликулит выглядит как красный прыщик на коже. При этом может присутствовать неприятный зуд половых органов. Прыщик чаще всего болезнен на ощупь.
Жемчужные папулы (прыщики) на половом члене
Жемчужные папулы – это небольшие бело-желтоватые бугорки на краю головки полового члена. Они выглядят как белые прыщики на головке полового члена.
Жемчужные папулы не являются результатом плохой гигиены и не передаются половым путем, и со временем их количество и видимость уменьшаются.
Аллергический и ирритативный дерматит половых органов
Красная сыпь на половом члене и головке полового члена может быть вызвана аллергической реакцией. Пенис, подвергшийся воздействию химических веществ, таких как спермициды или средства по уходу за кожей, может приобретать красноватый цвет. Наиболее распространены местные аллергены: антибиотики, анестетики, антигистаминные препараты, красители для одежды, презервативы.
Красные пятна на половом члене могут появиться после полового акта с использованием презерватива, если у мужчины аллергия на латекс или спермициды, которым покрыт презерватив.
Если подозреваете аллергию, избегайте контакта с перечисленными веществами. Всегда можно провести кожную пробу на наличие аллергенов.
У некоторых мужчин может возникнуть раздражающий контактный дерматит. Это воспаление кожи, проявляющееся покраснением и легким отеком кожи.
Распространенными раздражителями являются мыло и моющие средства, смягчители ткани, средства гигиены, ванны, туалетная бумага и т. д. Чрезмерное мытье половых органов также может вызвать раздражение, как и цветное синтетическое белье.
Самое главное – точно выяснить, что вызывает дерматит, и избегать его применения. Холодные компрессы могут помочь облегчить симптомы.
Грибки на половом члене (генитальный грибок у мужчин)
Грибковая инфекция полового члена вызывается Candida.
Инфекция передается при незащищенном половом акте, а факторы риска следующие:
- сахарный диабет;
- использование антибиотиков;
- плохая гигиена;
- хроническое заболевание;
- снижение иммунитета;
- синтетическое белье.
Очень часто кандидоз у мужчин не вызывает симптомов, и он медленно передает инфекцию своим партнерам.
Симптомами грибка на половом члене являются:
- покраснение полового члена;
- красные пятна на половом члене;
- белые пятна на половом члене;
- выделения из полового члена;
- сильный зуд половых органов;
- шелушение кожи;
- жжение при мочеиспускании;
- белые творожистые отложения вокруг полового члена.
Лечение проводится противогрибковыми кремами, продающимися без рецепта, например, кремом Канестен для мужчин.
Остроконечные кондиломы у мужчин
Остроконечные кондиломы – это изменения, вызванные инфицированием вирусом папилломы человека (ВПЧ). Есть много типов этого вируса, и некоторые из них вызывают рак шейки матки и рак полового члена.
ВПЧ – одно из наиболее распространенных заболеваний, передающихся половым путем. По оценкам, более 60% сексуально активных людей инфицированы этим вирусом. Не у каждого инфицированного человека разовьются остроконечные кондиломы, поэтому подавить эпидемию сложно. ВПЧ передается при вагинальном, оральном или анальном сексе.
Остроконечные кондиломы могут быть красными, розовыми, коричневыми или черными, в зависимости от тона кожи пациента.
У мужчин остроконечные кондиломы чаще всего встречаются в области полового члена, крайней плоти или в области анальной области.
Лечение проводится электрокоагуляцией, лазером, криотерапией, хирургическим вмешательством, приемом лекарств или комбинацией этих методов.
Контагиозный моллюск
Molluscum contagiosum – это заболевание, передающееся половым путем. Вызывается вирусом Molluscum contagiosum, часто называемым «водяными бородавками». Эта инфекция безвредна и не относится к классическим заболеваниям, передающимся половым путем.
Этот вирус может передаваться не только половым путем, но и при обычном контакте с поврежденной кожей, через полотенца и одежду. Дети также могут очень легко заразиться.
Основной симптом – коричневые папулы (круглые шишки на коже) в области туловища, конечностей (рук и ног) и паха. В редких случаях вокруг папулы может появиться покраснение.
Заболевание обычно проходит самопроизвольно.
Генитальный герпес
Причиной генитального герпеса является вирус простого герпеса 1 типа и вирус простого герпеса 2 типа.
Генитальный герпес сегодня является одним из наиболее распространенных заболеваний, передающихся половым путем, поскольку вирус очень заразен и передается при всех типах половых контактов (оральных, вагинальных, анальных, а также при контакте кожи с кожей).
Симптомы генитального герпеса :
- сыпь на половом члене, возникновение волдырей, при их заживлении возникают струпья;
- боль;
- зуд;
- чувство жжения и покалывания;
- головная боль.
Генитальный герпес – неизлечимое заболевание, потому что вирус выживает в ганглиях спинного мозга после заражения и через некоторое время может рецидивировать.
Сифилис – это заболевание, передающееся половым путем, вызываемое спирохетой Treponema pallidum. Эпидемия сифилиса ознаменовала конец 19-го и начало 20-го века, потому что не было эффективной терапии. Поэтому сифилис переходил в третичную стадию и был смертельным.
С открытием антибиотика пенициллина сифилис легко и успешно лечится.
Сифилис передается половым путем, и возможна передача от матери к ребенку.
При первичном сифилисе образуется темно-красное пятно на половом члене. Оно выступает и в центре него образуется язва. Изменение называется ulcus durum – твердый шанкр. Также присутствует односторонняя паховая лимфаденопатия – увеличение лимфатического узла в паху.
Первичный сифилис у мужчин (ulcus durum) чаще всего локализуется на половом члене, реже – на крайней плоти, мошонке и прианальной области.
Хотя образование исчезает самопроизвольно и у 50% пациентов это конец болезни, у остальных 50% заболевание прогрессирует до вторичного сифилиса. Поскольку очень важно вылечить сифилис на начальной стадии и предотвратить возможность прогрессирования заболевания! Лечение проводится антибиотиками – пенициллином.
Баланит и баланопостит
Баланит – это воспаление головки полового члена, чаще возникающее у необрезанных мужчин. Это заболевание обычно поражает одновременно и крайнюю плоть, поэтому речь идет о баланопостите.
Воспаление головки полового члена чаще всего вызвано инфекцией или хроническими изменениями кожи, а плохая гигиена и раздражение гениталий могут привести к ухудшению.
Раздражение головки пениса может быть вызвано недостаточным смыванием мыла после душа, использованием гелей для душа, не подходящих для половых органов, или других препаратов (лосьоны, ароматизаторы).
Другие причины баланита – это нелеченые заболевания, передающиеся половым путем, такие как грибковая инфекция полового члена, сифилис, гонорея, хламидиоз, герпес, чесотка.
К неинфекционным причинам относятся реактивный артрит (синдром Рейтера), кожные высыпания как реакция на лекарства, контактный дерматит, псориаз, себорейный дерматит, эритроплазия Кейра.
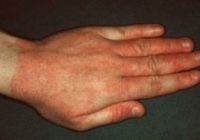
Генитальная аллергия – это совокупность патологических состояний аллергического генеза, характеризующихся поражением кожи и слизистых оболочек в области половых органов. Симптомы различаются в зависимости от формы заболевания, возможно покраснение, отечность, зуд, жжение и сухость кожных покровов в зоне поражения. Диагностика производится посредством осмотра половых органов, изучения анамнеза больного, выявления специфических антител в крови и проведения аллергологических тестов. Лечение включает устранение контактов с аллергеном, симптоматическую и десенсибилизирующую терапию.
МКБ-10
Общие сведения
Генитальная аллергия является достаточно распространенным состоянием, однако нередко ее путают с венерическими или гинекологическими заболеваниями. Патология примерно с одинаковой частотой поражает лиц мужского и женского пола. Болезнь может иметь изолированный характер (проявляться только на половых органах) или быть частью более широкого симптомокомплекса – к примеру, синдрома Лайелла, дерматитов, крапивницы. Отличием данной аллергии является вероятность поражения органов мочевыводящей и половой систем (уретриты, баланопоститы и вульвовагиниты).

Причины
Как и другие аллергические патологии, данное нарушение возникает в ответ на попадание в организм особых веществ-аллергенов – соединений, провоцирующих необычные реакции иммунитета. Пути проникновения антигенов различаются, могут быть локальными и системными. В первом случае симптомы наблюдаются при непосредственном контакте слизистых оболочек и кожи с провоцирующими соединениями. При системных формах аллерген проникает парентерально, через пищеварительный тракт или дыхательные пути и потенцирует локальные изменения через каскад патогенетических реакций. Выделяют следующие основные источники опасных в плане генитальной аллергии веществ:
- Средства контрацепции. Механические средства защиты от нежелательной беременности и ЗППП нередко провоцируют аллергические реакции из-за тесного контакта с половыми органами. Вызывать проявления патологии у женщин и у мужчин способно использование презервативов, спермицидных средств в форме мазей, гелей и вагинальных суппозиториев. В роли аллергена может выступать латекс или вспомогательные компоненты контрацептивов.
- Мужская сперма. У некоторых женщин зуд и покраснение вульвы, половых губ,кожи лобка возникают при попадании на них семенной жидкости во время полового контакта. Установлено, что причиной таких реакций является гиперчувствительность к гликопротеидам спермы.
- Лекарственные препараты. Различные средства могут провоцировать генитальную аллергию, как при местном, так и при системном использовании. Реакции непереносимости нередко отмечаютсяв случае локального нанесения антисептиков в виде растворов или мазей. При пероральном или парентеральном приеме сульфаниламидных и йодсодержащих лекарств также иногда обнаруживается поражение покровов половых органов.
- Косметические и гигиенические средства. Разнообразные шампуни, гели для душа, косметика для интимной гигиены имеют сложный химический состав и могут содержать аллергены. Патологические симптомы развиваются после использования данных средств.
- Нижнее белье. Низкое качество материалов, наличие в составе ткани синтетики или латекса может спровоцировать аллергию. Как правило, она имеет характер контактного дерматита, протекающего по механизму реакции замедленного типа. Большое количество синтетических материалов также затрудняет вентиляцию и испарение жидкости, ухудшая дыхание кожи.
Патогенез
В основном патогенез генитальной аллергии соответствует первому и четвертому типам иммунных реакций (согласно классификации по Джеллу и Кумбсу). Чаще всего регистрируется реагиновый вариант (первый тип), иногда заболевание возникает по причине замедленных клеточных реакций (контактный дерматит). И в том, и в другом случае необходим первоначальный контакт с аллергеном, в ходе которого происходит его распознавание иммунной системой и формирование «аллергической готовности». У больного образуются иммунологические клетки памяти, которые при повторных контактах с провоцирующим веществом способны запустить аллергический процесс.
При непереносимости первого типа повторный контакт с антигеном вызывает ускоренное образование особых антител класса М и Е. Последние обладают способностью стимулировать тканевые базофилы, расположенные в коже и слизистых оболочках, вызывая их дегрануляцию. В ее ходе в ткани выделяются гистамин, серотонин и другие соединения, ответственные за развитие покраснения, отека и зуда при аллергии. Замедленные реакции клеточного типа формируются достаточно медленно при долгом и неоднократном контакте с аллергеном. Помимо неспецифической симптоматики аллергия в зоне гениталий может проявляться как баланопостит и уретрит у мужчин или как вульвовагинит у женщин.
Классификация
Существует несколько основных клинических вариантов генитальной аллергии, различающихся между собой этиологией и симптоматикой. Определение типа заболевания играет немаловажную роль в выявлении его причин и в разработке тактики лечения врачом-аллергологом или дерматологом. Общепринятая классификация содержит следующие разновидности патологии:
- Острый аллергический дерматит. Наиболее распространенный тип, включающий в себя широкий перечень состояний – баланопостит у мужчин, покраснение и зуд больших половых губ и промежности у женщин. Может быть обусловлен местным или системным воздействием аллергена. К этой группе относят и некоторые формы лекарственной аллергии – например, генитальное поражение при синдроме Лайелла.
- Острый аллергический уретрит. Характеризуется воспалением мочеиспускательного канала, по своим симптомам практически не отличается от инфекционного острого уретрита. Чаще всего возникает при непереносимости антисептических средств, вводимых в уретру для лечения и экстренной профилактики ЗППП.
- Острый аллергический вульвовагинит. Женский вариант аллергии, при котором развивается отек и зуд вульвы, больших и малых половых губ, уздечки клитора. Распространенными причинами являются местное применение спермицидных или лекарственных мазей и суппозиториев, а также непереносимость компонентов семенной жидкости.
- Фиксированная эритема. Редкая форма аллергии, сопровождающаяся появлением пятна темно-красного цвета с четкими границами. Становится следствием парентерального или перорального применения некоторых лекарственных средств – чаще всего противомикробных препаратов из группы сульфаниламидов.
- Хронические формы аллергии. Длительно протекающие разновидности патологии, которые нередко приводят к сухости кожных покровов или их лихенификации. Обычно возникают в результате непереносимости компонентов средств для гигиены и ухода за кожей, нижнего белья.
Симптомы генитальной аллергии
Главной особенностью заболевания является локализация кожных проявлений в зоне, включающей в себя наружные половые органы, промежность и перианальную область. Иногда изменения распространяются на внутренние поверхности бедер и нижние участки живота. Наиболее частыми симптомами считаются эритема, кожный зуд, реже – отек тканей. У мужчин нередко поражается кожа мошонки, развивается баланопостит. У женщин часто отмечается отек половых губ, зуд вульвы, ощущение жжения во влагалище, особенно после половых контактов.
Некоторые разновидности болезни могут провоцировать воспаление терминальных отделов мочевыделительных путей – уретрит. В таком случае к симптомам присоединяются неприятные ощущения при мочеиспускании (жжение, болезненность), частые ложные позывы. Фиксированная эритема на фоне лекарственной аллергии приводит только к ограниченному покраснению кожи, зуд и другие субъективные проявления отсутствуют. Длительность течения сильно отличается при разных формах генитальной аллергии, зависит от продолжительности контакта с аллергеном. Обычно кожные нарушения исчезают в течение 2-3 дней после устранения провоцирующего вещества.
Осложнения
Серьезные осложнения при генитальной аллергии наблюдаются крайне редко. Самым частым последствием заболевания становится инфекция кожи, обусловленная попаданием микроорганизмов в ткани. Баланопостит в редких случаях приводит к развитию парафимоза, требующего срочного медицинского вмешательства. В результате аллергического воспаления крайней плоти могут возникать рубцовые изменения, сопровождающиеся появлением синехий и фимоза. У женщин заболевание является предрасполагающим фактором к поражению мочевыделительной системы (циститы, пиелонефриты). Косвенной угрозой аллергии считается тот факт, что она способна маскировать симптомы некоторых венерических заболеваний, становясь причиной ошибочной диагностики.
Диагностика
В клинической дерматологии определение генитальной аллергии часто не представляет сложностей из-за выраженности симптомов. Основные диагностические мероприятия направлены не столько на уточнение вида патологии, сколько на выяснение ее причин, исключение иных кожных или венерических заболеваний. Точная идентификация аллергена позволяет дать больному правильные рекомендации для профилактики рецидивов аллергии в будущем. Назначают следующие диагностические процедуры:
- Опрос и осмотр. Специалист осматривает область гениталий больного, оценивает состояние кожных покровов, распространенность и выраженность нарушений. При необходимости проводится консультация гинеколога. Путем опроса выясняют давность проявлений, наличие зуда и болезненности, уточняют возможную связь симптоматики с использованием косметических средств и приемом продуктов питания.
- Лабораторные анализы.В обязательном порядке производят серологические исследования на наличие антител к возбудителям основных ЗППП – гонореи, хламидиоза, сифилиса, которые могут маскироваться под аллергическими проявлениями. Выполняют определение специфических IgE посредством иммуноферментного анализа.
- Аллергологические тесты. На основе данных анамнеза сужают круг возможных аллергенов, затем посредством скарификационных кожных аллергопроб (прик-тест) проводят точную идентификацию. Наиболее часто изучают реакцию организма на антигены латекса, семенной жидкости, некоторые лекарственные средства.
Дифференциальную диагностику осуществляют с венерическими патологиями и некоторыми системными кожными заболеваниями (экзема, себорея). При развитии уретрита с учетом данных общего анализа мочи и уретрального мазка подтверждают его неинфекционный характер. Исключают наличие кандидоза (головки члена у мужчин и влагалища у женщин), при котором нередко наблюдается смешанное воспаление инфекционно-аллергического характера.
Лечение генитальной аллергии
Основными целями терапии являются устранение симптомов, ограничение дальнейших контактов больного с аллергеном и профилактика возможных осложнений. Для облегчения состояния пациента используют антигистаминные средства – в каплях для детей или в форме таблеток для взрослых. Уменьшение воспаления и зуда можно достичь применением успокаивающих мазей на основе глюкокортикоидов. В тяжелых случаях при сильном повреждении кожных покровов назначают средства, активирующие процессы эпителизации.
Для устранения контактов с провоцирующим аллергеном необходимо его точное определение. Если этого не удалось сделать на этапе диагностики, больному не рекомендуют использовать средства на основе латекса (презервативы, белье), применять какие-либо неизвестные мази и средства для ухода. При наличии у женщины гиперчувствительности к компонентам семенной жидкости ей показано использование барьерных контрацептивов. Больным с генитальной аллергией неясного генеза для интимного ухода следует выбирать средства с минимальным количеством ароматических и смягчающих добавок или гипоаллергенное мыло. При наличии признаков вторичной инфекции назначаются антибактериальные препараты.
Прогноз и профилактика
В большинстве случаев генитальная аллергия характеризуется благоприятным прогнозом – после исключения аллергена проявления исчезают бесследно. В отдельных случаях в зоне половых органов возникают рубцовые изменения, приводящие к развитию синехий. Среди других последствий возможны проблемы с зачатием ребенка у женщин, обладающих гиперчувствительностью к семенной жидкости, поражение мочевыделительных путей. Профилактика аллергии сводится к исключению контактов с провоцирующими продуктами или лекарственными веществами, правильному подбору средств контрацепции и нижнего белья.
1. Аллергические заболевания:учеб. пособие/ В.Л. Мельников, Н.Н. Митрофанова, Л.В. Мельников. - 2015.
3. Кожные проявления аллергии: клинические аспекты и принципы лечения/ Гребенченко Е.И. Феденко Е.С.// Практическая медицина. 2011.
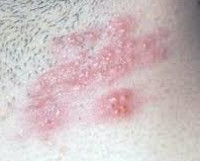
Аллергический контактный дерматит — это воспалительное заболевание кожи, возникающее в месте ее непосредственного контакта с аллергеном. Аллергический контактный дерматит характеризуется отечностью и покраснением тканей, контактровавших с аллергеном, зудом, появлением папул и пузырьков. Диагностика основывается на анамнезе и клинических данных, результатах аллергопроб и лабораторных анализов. В лечении основная роль принадлежит устранению контакта с веществом или предметом, обусловившим возникновение дерматита. Для устранения отечности и зуда возможно применение кортикостероидных мазей, современных антигистаминных препаратов.
МКБ-10
Общие сведения
Аллергический контактный дерматит — распространенный аллергодерматоз, которым страдает 1-2% населения. Заболевание чаще регистрируется у жителей промышленно развитых стран, являющихся активными потребителями бытовой химии, лекарственных препаратов, косметических средств, химических реагентов и т.п. В отличие от обычного контактного дерматита, аллергический дерматит развивается у сенсибилизированных лиц, т. е. у лиц с аллергической настроенностью организма. Большую часть пациентов в клинической дерматологии и аллергологии-иммунологии составляют люди молодого и среднего возраста.

Причины
Современная промышленность выпускает огромное число химических веществ, которые могут стать причиной аллергического контактного дерматита. Это краски и лаки, стиральные порошки и другие средства бытовой химии, некоторые составляющие парфюмерной продукции и косметики, синтетические материалы, из которых сделана одежда и красители, которыми она окрашена. Химические вещества, с которыми человек постоянно контактирует на работе, приводят к развитию профессионального дерматита. Аллергический контактный дерматит может быть вызван некоторыми лекарствами. Растения, такие как борщевик, примула, ясенец белый, и другие, также могут стать причиной аллергического контактного дерматита, который относится к фитодерматиту.
Аллерген воздействует на кожу, но происходящие в результате этого аллергические изменения затрагивают весь организм. Время, за которое развивается сенсибилизация, и возникает аллергическая реакция, зависит от того, насколько сильный аллерген воздействовал на кожу. Большую роль в этом процессе играет и состояние самого организма: предрасположенность к аллергическим реакциям, нарушения иммунитета при хронических воспалительных процессах, истончение рогового слоя кожи и др. Например, при повышенной потливости чаще наблюдается аллергический контактный дерматит, спровоцированный одеждой из окрашенных тканей.
Патогенез
Воспаление развивается по замедленному типу аллергической реакции, то есть при регулярном и достаточно длительном контакте с веществом-аллергеном. За время этого контакта происходит сенсибилизация организма и развивается повышенная чувствительность к аллергену. Местное воздействие на кожу запускает туберкулиноподобную реакцию гиперчувствительности клеточного типа. При связывании аллергена с тканевыми белками образуются антигены, которые вызывают активацию клеток Лангерганса и Т-лимфоцитов. Последние в свою очередь начинают синтезировать интерлейкины 1 и 2, гамма-интерферон, которые стимулируют иммунный ответ и воспалительную реакцию. При повторной встрече с аллергеном Т-лимфоциты (клетки памяти) быстро активируются, обусловливая развитие аллергических проявлений. Обычно от момента первого контакта с веществом-аллергеном до возникновения симптомов проходит от 7 до 10-14 суток.
Симптомы
Изменения кожи при остром аллергическом контактном дерматите всегда локализуются в месте контакта кожи с аллергеном и немного выходят за пределы этого контакта. Характерным является наличие четких границ очага поражения. Вначале развивается покраснение кожи и отечность тканей. Затем возникают папулы, довольно быстро наполняющиеся жидкостью и переходящие в стадию пузырьков. После вскрытия последних на коже образуются эрозии. При заживлении они покрываются корочками. Эти изменения на коже сопровождаются сильным зудом. Процесс заканчивается шелушением.
При продолжающемся воздействии аллергена на фоне уже возникшей аллергической реакции, развивается хроническая форма аллергического контактного дерматита. Для нее характерны размытые границы очагов поражения на коже и распространение воспалительных изменений на участки кожи, не контактирующие с аллергеном. При сильной сенсибилизации организма наблюдается генерализация процесса. Кожные проявления хронического аллергического контактного дерматита характеризуются образованием папул, сухостью и шелушением, утолщением кожи с усилением кожного рисунка (лихенизация). Постоянный зуд приводит к появлению вторичных повреждений кожи из-за ее постоянного расчесывания (экскориация).
Диагностика
Аллергический контактный дерматит достаточно легко диагностируется по характерным для него симптомам и выявлению связи с воздействием на кожу вещества, являющегося потенциальным аллергеном. Точно определить причину возникновения дерматита помогают кожные пробы. Их проводят практикующие аллергологи при помощи специальных тест-полосок, с нанесенными на них аллергенами. Полоски приклеивают на предварительно очищенную кожу. Аллергическую реакцию определяют по возникновению покраснения и отечности в месте наклеивания полоски.
Для выявления сопутствующих заболеваний и дифференциальной диагностики аллергического контактного дерматита проводят дополнительные обследования: клинический и биохимический анализ крови и мочи, анализ крови на сахар, кал на дисбактериоз. При необходимости выполняют обследование желудочно-кишечного тракта и исследование функции щитовидной железы.
Лечение аллергического дерматита
Главным условием успешного лечения контактного дерматита является полное устранение вызвавшего его аллергена. Так при аллергии на средства бытовой химии следует пользоваться защитными перчатками. При аллергии на синтетические материалы — носить только хлопчатобумажное белье, а при покупке одежды тщательно изучать состав ткани. При аллергии на металл металлические части одежды (молнии, пуговицы, крючки и кнопки) не должны соприкасаться с кожей, ножницы и другие инструменты должны иметь пластмассовые или деревянные ручки, необходимо также исключить ношение бижутерии из металла.
В лечении острого аллергического контактного дерматита эффективно применение кортикостероидных мазей. При образовании больших пузырей производят их прокалывание. Для снятия зуда и отечности назначают современные антигистаминные препараты: цетиризин, лоратадин, дезлоратадин и др. В тяжелых случаях принимают внутрь кортикостероидные препараты.
Прогноз и профилактика
При исключении контакта пациента с аллергеном происходит полное выздоровление. Однако повторных контактов с аллергеном не всегда удается избежать, особенно, если речь идет о профессиональной деятельности. В таких случаях аллергический контактный дерматит продолжает развиваться, сенсибилизация организма нарастает, происходит генерализация процесса и клинические проявления захватывают весь организм. Профилактика предполагает исключение контактирования с причинными аллергенами, а при неизбежности контакта - превентивный прием антигистаминных средств.
1. Аллергический контактный дерматит: основные подходы к диагностике, лечению и профилактике/ Степанова Е.В.// Лечащий врач. - 2009.
2. Новые возможности диагностики аллергического контактного дерматита/ Лусс Л. В., Ерохина С. М., Успенская К. С.// Российский аллергологический журнал. - 2008 - № 2.
3. Выбор тактики терапии аллергического контактного дерматита на лице/ Корсунская И.М. и др.// Эффективная фармакотерапия. - 2010 - №2.
4. Аллергические болезни: диагностика и лечение/ Паттерсон Р., Грэммер Л. К., Гринбергер П. А. - 2000.
Читайте также:

