Акродерматит стойкий чем лечить
Обновлено: 27.04.2024
Для цитирования: Белоусова Т.А., Горячкина М.В. Хронические воспалительные дерматозы ладонно-подошвенной локализации. РМЖ. 2013;8:393.
В клинической дерматологической практике дерматозами ладонно-подошвенной локализации (ДЛПЛ) принято называть хронические воспалительные заболевания, излюбленной локализацией которых являются ладони и подошвы. Поражение данных областей кожи может быть вызвано многими причинами, в т.ч. и грибковой инфекцией. Из неинфекционных дерматозов поражение кожи ладоней и подошв вызывают экзема, псориаз, различные формы врожденных и приобретенных кератодермий. Врожденные кератодермии относятся к редким генодерматозам, проявляются в раннем детском возрасте и сочетаются с другими пороками развития кожи, внутренних органов, нервной системы и опорно-двигательного аппарата. Дебют большинства ДЛПЛ, как правило, приходится на период между 30 и 40 годами, т.е. на самый активный работоспособный возраст. Среди пациентов доминируют женщины, которые в 3 раза чаще мужчин страдают этой патологией. Для ДЛПЛ характерны длительное хроническое течение с периодами обострений, выраженные или умеренные воспалительные изменения, сопровождающиеся зудом, жжением и болезненностью кожи. Особая торпидность течения ДЛПЛ во многом определяется постоянным раздражением и травматизацией кожи ладоней и подошв внешним средовыми воздействиями (частое мытье, использование косметических и моющих средств, ношение обуви) [1, 4].
Поражение наиболее «рабочих», постоянно функционально нагруженных зон кожного покрова, существенно ограничивает физические возможности пациентов. Обезображивающие косметические дефекты видимых участков кожи приносят больным глубокие психические страдания. В связи с переживаниями по поводу заболевания у больных, большинство из которых женщины, формируются выраженные эмоциональные расстройства, что вызывает дисгармонию межличностных и семейных взаимоотношений и лежит в основе заниженной самооценки. Больные испытывают большие затруднения в выполнении бытовых и профессиональных обязанностей, выборе профессии, трудоустройстве. Все это приводит к значительному снижению качества жизни. Социальная значимость ДЛПЛ определяется тем, что у 30% больных прогрессивное нарастание тяжести процесса, отсутствие эффекта от лечения вызывают временную или длительную потерю трудоспособности, которая негативно сказывается на профессиональной карьере, приводит к снижению социального статуса и ухудшению материального положения [2].
В структуре ДЛПЛ у взрослых преобладают различные формы экземы (дисгидротическая, тилотическая), которые составляют более половины всех случаев. Экзема ладоней и подошв – хроническое рецидивирующее заболевание, имеющее множество причин и способствующих факторов. Аллергены являются причиной дерматоза у четверти пациентов. Немедленная воспалительная реакция I типа по классификации П. Джилла и Р. Кумбса может возникнуть на латекс в резиновых перчатках или при контакте рук с пищевыми продуктами. Однако чаще формируется замедленная реакция IV типа. Среди причинных аллергенов часто выявляют никель, химические ингредиенты в косметических средствах и лекарственных препаратах, красители и материалы, из которых изготовлена обувь. Среди сопутствующих ирритантных факторов выделяют детергенты, щелочи, растворители, дезинфекторы, длительный контакт с водой, трение, холод, низкую влажность. Заболевание может быть реакцией на очаг грибковой или бактериальной инфекции.
Дисгидротическая зкзема проявляется остро в виде развития на фоне незначительной гиперемии пузырей размером с маленькую горошину, иногда более крупных и многокамерных, в области ладоней, подошв и боковых поверхностей пальцев (рис. 1). После вскрытия пузырей образуются мокнущие эрозии, постепенно ссыхающиеся в серозные корки, а при присоединении бактериальной инфекции – в гнойные. После перенесенного рецидива на коже ладоней и подошв сохраняется сухость, шелушение и трещины. Трещины могут быть глубокими и очень болезненными. Процесс носит упорный характер, сопровождается сильным зудом и жжением кожи. При переходе в хроническую стадию нарастает инфильтрация, лихенизация, гиперемия становится застойной, трещины – постоянными. На этом фоне при обострениях процесса вновь появляются пузыри, усиливается гиперемия, отек кожи и зуд.
Редкую разновидность хронической экземы представляет роговая экзема (eczema tyloticum) (рис. 2). При этой форме явления острого воспаления кожи в виде отека, пузырьковых высыпаний и зуда отсутствуют. На коже ладоней имеются ограниченные очаги гиперкератоза в центральной или краевых зонах ладоней и более или менее глубокие трещины. Жалобы больных сводятся к шероховатости и жесткости кожи ладоней и болезненности в области трещин. Особой разновидностью хронической экземы является экзема кончиков пальцев. Кожа кончиков пальцев имеет розово-красный цвет, сухая, шелушащаяся, потрескавшаяся. Везикулы не характерны. Зуд минимален и чаще вообще отсутствует. Типичны болезненность и чувство жжения кожи в зоне поражения. Процесс ограничивается дистальной фалангой одного или нескольких пальцев. Предрасполагающим фактором может быть атопия, определенную роль могут играть ирританты (моющие средства, контакт с водой, трение), аллергены (клей, медикаменты, пищевые продукты, растения). Нередко отмечается у лиц определенных профессий: стоматологи, цветоводы, офисные работники, парикмахеры. Процесс имеет тенденцию к затяжному длительному течению. У ряда пациентов процесс, начинаясь на кончиках пальцев, медленно распространяется на все пальцы и ладонь и переходит в эксфолиативный кератолиз. Для этого хронического дерматоза характерно распространенное симметрическое шелушение кожи ладоней. В начале зоны шелушения имеют небольшие размеры до 2–3 мм в диаметре и округлые очертания. Постепенно они увеличиваются в размерах за счет периферического роста, сливаются, образуя большие округлые участки. Центральная зона становится гиперемированной и болезненной [3].
Вторую позицию (приблизительно 20%) в этой группе занимают больные климактерической ладонно-подошвенной кератодермией (синдром Хакстхаусена). Дерматоз представляет собой приобретенную форму диффузной кератодермии. Заболевание поражает преимущественно женщин на 5-м десятилетии жизни. У мужчин заболевание наблюдается реже и в более позднем возрасте – между 50–60 годами. Развитию заболевания способствуют эстрогенная недостаточность, снижение функциональной активности щитовидной железы. Нередко у больных выявляются коморбидные дерматозу соматические заболевания: ожирение, гипертоническая болезнь, сердечно-сосудистые заболевания, деформирующий артрит. Кожа ладоней и/или подошв, начиная с центральной зоны, постепенно покрывается роговыми наслоениями, количество которых медленно нарастает как по объему, так и по площади. Роговые массы растрескиваются, появляется болезненность в области очагов, особенно при ходьбе, и слабый зуд. Гиперкератотические наслоения могут быть диффузными или очаговыми с усилением роговых наслоений по краю ладоней и подошв. Гиперкератоз особенно выражен в местах давления и трения. У некоторых больных могут быть очаги кератоза, в т.ч. с псориазиформным шелушением и на других участках кожи, в первую очередь на разгибательных поверхностях конечностей (локти, колени) [5].
У 10% больных поражение кожи ладоней и подошв обусловлено псориазом (рис. 3). Чаще этот дерматоз встречается в возрасте от 30 до 50 лет, но может проявиться и в более позднем периоде. Предрасполагающим фактором является постоянная травматизация кожи ладоней при занятии физическим трудом. Процесс представлен инфильтрированными бляшками с четкими границами фестончатых очертаний бордово-красного цвета, которые выступают над поверхностью окружающей кожи. Со временем бляшки за счет периферического роста сливаются в сплошной очаг, занимающий всю поверхность ладоней или подошв. Бляшки покрыты по всей поверхности толстыми прочно сидящими серебристо-белыми чешуйками, реже – желтовато-серыми корками, после отшелушивания которых обнажается ярко-красная поверхность бляшки. Нередко при постоянной травматизации поверхность высыпаний растрескивается с образованием болезненных глубоких кровоточащих трещин [6].
Несмотря на то, что дерматозы, включенные в рассматриваемую группу, имеют свои индивидуальные этиопатогенетические механизмы развития, клинические симптомы их весьма схожи. Во многом это объясняется особенностью строения кожи ладоней и подошв. Известно, что кожа в зависимости от толщины эпидермиса разделяется на два типа: толстую и тонкую. Кожа ладоней и подошв относится к толстой коже (толщина эпидермиса 5–8 мм), в то время как на участках тонкой кожи его толщина не превышает 1–2 мм. В толстой коже представлены все 5 слоев эпидермиса, при этом шиповатый слой в 3 раза толще, чем в тонкой коже. Толстая кожа отличается чрезвычайно развитым роговым слоем, состоящим из 15–20 слоев ороговевших клеток (в тонкой коже 3–4 ряда). В то же время толщина дермы небольшая, с хорошо выраженными сосочками, что увеличивает площадь базального слоя и возможность вступать в дифференцировку большое количество кератиноцитов. В связи с этим ДЛПЛ характеризуются не только воспалительной инфильтрацией дермы, но и существенными патологическими изменениями в эпидермисе. Нарушения процессов кератинизации характеризуются выраженными патологическими изменениями пролиферации и дифференцировки кератиноцитов (акантоз, гиперкератоз, паракератоз). Клинически это проявляется интенсивным шелушением, очаговым или диффузным гиперкератозом, сухостью, поверхностными или глубокими трещинами [7].
Наружная терапия ДЛПЛ является ведущим компонентом терапевтического комплекса. Морфологические особенности кожи ладоней и подошв во многом предопределяют терапевтический эффект на тот или иной наружно применяемый препарат. Известно, что впитываемость наружных лекарственных средств зависит от строения (толщины) кожи. Сравнительные исследования выявили существенные различия всасывания одного и того же лекарственного препарата, наносимого на разные области кожи. Этот показатель в области предплечья оказался равным 1,0; на спине –1,7; на волосистой части головы – 3,5; на коже лица –13; на веках – 42; а на ладонях – только 0,83, на стопах – всего 0,14. Таким образом, даже патологически не измененная толстая кожа способна лишь в незначительной количестве всасывать наружно применяемые лекарства. При воспалительных изменениях, нарушении десквамации, утолщении рогового слоя впитываемость лекарственных средств уменьшается в еще большей степени. Поэтому область ладоней и подошв относится к «трудным» для наружного лечения локализациям.
По частоте применения различных наружных средства, используемых в лечении ДЛПЛ, их можно ранжировать следующим образом: топические стероиды, кератолитики, смягчающие и увлажняющие средства (эмоленты), препараты дегтя и другие редуцирующие средства, топические ретиноиды, кальципотриол (синтетический аналог витамина Д3), гидроксиантроны (дитранол, цигнолин). Последние три группы в основном используются в лечении псориаза. Как показывает клиническая практика, топические стероиды в сочетании с кератолитиками и эмолентами оказывают эффективное лечебное действие у 75% больных ДЛПЛ. Однако при выборе конкретного наружного стероида необходимо учитывать ряд факторов, влияющих на их терапевтический эффект, прежде всего всасываемость стероида, которая в менее проницаемой толстой коже будет значительно ниже, чем в тонкой. Поэтому для получения эффекта в первом случае необходима большая длительность лечения и использование более сильного стероида, чем во втором. Проникновение стероида через фосфолипидные слои эпидермиса в дерму возрастает при этерификации молекулы стероида и липофильности основы препарата.
Важной фармакодинамической характеристикой топического стероида является концентрационный градиент – количество переносимого в кожу препарата за единицу времени. Окклюзия во много раз повышает абсорбцию препарата. Мазевые формы топических стероидов обладают наибольшей проникающей способностью. И, наконец, быстрота наступления эффекта и его длительность зависят от скорости связывания гормона с цитозольными рецепторами кератиноцитов и длительности существования связи стероида со специфическим ГКС-рецептором. Таким образом, выбор конкретного топического стероида при ДЛПЛ должен определяться несколькими критериями. Стероид должен обладать значительной терапевтической потенцией (относиться к классу сильных стероидов), применяться в виде мази с использованием окклюзионных повязок. Это обеспечивает быстрое проникновение препарата через толстый и патологически измененный роговой слой и создание необходимой терапевтической концентрации в очаге хронического воспаления. Необходимо соблюдение суточного режима кратности применения конкретного стероида, что способствует активному накоплению и сохранению терапевтической концентрации препарата в патологически измененной коже в течение курса терапии. Правильная тактика применения стероида обеспечивает активное подавление воспаления и зуда, быстрое достижение клинического эффекта при минимальном риске развития побочных действий [8].
В лечении сквамозно-гиперкератотических состояний активно используются кератолитики, и прежде всего мази, содержащие салициловую кислоту в концентрации 2–10%. Салициловая кислота путем растворения межклеточного связывающего вещества эпидермоцитов способствует слущиванию омертвевших роговых клеток, активному отторжению чешуек и снятию корок. Обладая гигроскопичностью, она притягивает воду из субэпидермальных слоев, оказывая увлажняющее и мацерирующее действие на эпидермис, что также значительно повышает его проницаемость для других лекарственных воздействий. Будучи сильной b-гидрокислотой, способствует восстановлению естественной кислотной реакции кожи, препятствуя развитию бактериальной и микотической флоры, тем самым уменьшая риск развития нежелательных инфекционных осложнений. Использование комбинации топических стероидов с 2–10% салициловой кислотой в виде мази значительно увеличивает возможность активного проникновения стероида в кожу [9].
Базисными средствами наружной терапии при хронических сквамозно-гиперкератотических заболеваниях ладоней и подошв, сопровождающихся выраженной сухостью, шелушением, растрескиванием кожи, являются эмоленты (от франц. molle – мягкий). В современной дерматологической практике эмоленты признаны высокоэффективными средствами, незаменимыми при ведении пациентов с сухой, склонной к гиперкератозу и десквамации, кожей. Эти препараты обладают свойством увлажнять, смягчать, насыщать кожу жировыми компонентами, восстанавливать ее эстетический вид. Они уменьшают трансэпидермальную потерю воды и восполняют пласты межкорнеоцитарных липидов. Действие эмолентов частично объясняется эффектом заполнения разрывов между отшелушивающимися кератиноцитами, но самое главное их терапевтическое действие заключается в увеличении содержания воды в роговом слое. Восстановление гидратации оказывает благоприятное действие не только на механические свойства рогового слоя, улучшая растяжимость и гибкость кожи, но и активно способствует нормализации процессов десквамации кожи. Увеличение концентрации свободных молекул воды в коже повышает активность протеолитических ферментов и ускоряет процесс разрушения корнеодесмосом, что приводит к более полному и равномерному отделению роговых чешуек с поверхности кожи. Применение эмолентов в составе комплексного дерматологического лечения способствует повышению активности проводимой терапии, сокращению продолжительности лечения, удлинению периодов ремиссии, улучшению прогноза заболевания в целом, а значит и повышению качества жизни пациента [10–12].
Таким образом, современный арсенал наружных терапевтических средств позволяет составить программу эффективного наружного лечения пациента с ДЛПЛ с учетом особенностей клинической картины заболевания, индивидуальных и возрастных особенностей кожи пациентов.
Литература
1. Разнатовский К.И. Роль социально-психологических и эмоционально-стрессовых факторов в развитии гемодинамических, микроциркуляторных и гормональных нарушений при дерматозах ладонно-подошвенной локализации: автореф. дис. докт. мед. наук. – СПб, 1997. 22 с.
2. Белоусова Т.А Опыт применения Элокома С в терапии воспалительных дерматозов ладонно-подошвенной локализации // РМЖ. 2006. № 5. С. 357–360.
3. Томас П. Хэбиф. Кожные болезни. Диагностика и лечение. – М.: МЕДпресс-информ, 2006. С. 32–41.
4. Акимов. В.Г. Ладонно-подошвенные кератодермии наследственного и приобретенного характера // Consilium Medicum (прил. «Дерматология»). 2011. № 3. С. 6–10.
5. Альбанова В.И. Дерматозы климактерического периода. //Рос. журн. кож. и вен. бол. 2002. № 2. С. 38–42.
6. Вулф К., Джонсон Р., Сюрмонд Д.. Дерматология по Фицпатрику; пер. с англ.; 2-е изд. 2007. С. 98–117.
7. Мяделец О.Д., Адаскевич В.П. Функциональная морфология и общая патология кожи. – Витебск: Изд-во Витебского медицинского института, 1997. 269 с.
8. Фитцпатрик Д.Е., Элинг Д.Л. Секреты дерматологии. – М.: Бином, 1999. С. 55–63.
9. Круглова Л.С. Современные возможности наружной терапии псориаза.
10. Loden M. The clinical benefit of moisturizers // JEADV. 2005. Vol. 19. P. 672–688.
11. Marks R. Actions and effects of emollients // Sophisticated Emollients. – Stuttgart, New York: Georg Thieme Verlag, 2002. P. 12–23.
12. Trapp M. Is there room for improvement in the emollients for adjuvant therapy?// JEADV. 2007. Vol. 21 (2). P. 14–18.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
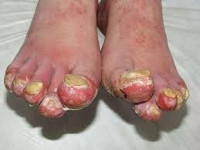
Акродерматит Аллопо – это пустулёзное заболевание кожи неясной этиологии и патогенеза, характеризующееся локализацией патологического процесса в области конечностей. В клинике преобладает высыпание первичных элементов в виде пустул, имеющих тенденцию к слиянию. Первоначально, как правило, поражается большой палец кисти, затем другие пальцы, тыл кистей и стоп. Кожа отёчна, синюшного оттенка; ногтевое ложе утолщено, покрыто корками; ногтевая пластинка грязно-желтого цвета; движения причиняют боль. Диагноз ставится на основании клинических проявлений, подтверждённых гистологически. Лечение симптоматическое, антибактериальное, противовоспалительное.
МКБ-10
Общие сведения
Акродерматит Аллопо – акропустулёз рецидивирующего течения, в основе которого лежит воспаление кожи. Некоторые дерматологи склонны считать заболевание особой разновидностью пустулёзного псориаза или дерматита Дюринга. Основанием для этого служит общий первичный элемент кожной сыпи – пустула. В 1879 году Аллопо, подводя итог семилетним клиническим наблюдениям, описал пустулёз конечностей, посчитав его «близнецом» герпетиформного импетиго Гебры. В 1884 году Л. Дюринг опубликовал данные иной формы пустулёза, вслед за ним П. Кроккер и Р. Саттон считали заболевание ветвями одного общего дерева.
Однако, с точки зрения современной дерматологии, акродерматит Аллопо имеет право называться самостоятельной нозологической единицей. Это подтверждается не только специфической локализацией пустулёзных высыпаний, предполагаемым генезом дерматоза, инволюцией первичных элементов. Именно описание клиники патологии с дистальным поражением кожи конечностей дало название «акродерматит» целой группе разных кожных болезней с подобной локализацией процесса.

Причины
Причина дерматита, механизм его развития до конца не изучены. Наиболее вероятна теория трофоневроза, в основе которой лежит функциональное расстройство вегетативной нервной системы (ВНС) с нарушением питания тканей. Трофика кожного покрова регулируется ВНС опосредованно: гуморально - медиатором, циркулирующим в крови (так иннервируется собственно дерма) или диффузией нейросекрета клеток непосредственно из нервного волокна в ткани (так иннервируется эпидермис, полностью лишённый сосудов). Расстройство нервной трофики приводит к обменному дисбалансу, уменьшает питание тканей, вызывает визуально заметные проявления на коже.
Патогенез
Триггером трофических изменений при акродерматите Аллопо принято считать повреждения кожного покрова. В этом случае, с одной стороны, происходит чисто механическое травмирование нервных волокон, прерывающее иннервацию эпидермиса и дермы, с другой - место травмы становится входными воротами для инфекции (микроб, гриб, вирус), усугубляющей «дефект» нервного волокна, запускающей механизм реакции антиген-антитело. В зоне непосредственного контакта антигена с кожей в результате повреждения клеточных мембран возникает воспаление, сначала экссудативное, ведущее к дистрофии клеток, затем пролиферативное, усиливающее их размножение, направленное на восстановление целостности кожи. Эти процессы становятся фазами клинических проявлений акродерматита Аллопо.
Классификация
Акропустулёз принято классифицировать по интенсивности изменений кожи, характеру элементов кожной сыпи. Клинически различают следующие формы заболевания:
1. Типичная форма – начинается с кончиков пальцев конечностей, характеризуется постепенным распространением сыпи на тыл кистей, стоп:
- везикулёзная (экссудативная) – преобладают явления гиперемии, на фоне которых появляются пузырные элементы с последующим образование корочек;
- пустулёзная (гнойничковая) – присоединяется вторичная инфекция, прозрачное содержимое везикул становится мутным, гнойным, подсыхает с образованием «жирных» корок;
- эритематосквамозная – характеризуется полиморфизмом элементов сыпи: эритема, везикулы, пустулы, папулы, чешуйки, корки, экскориации;
- «сухая» – в очаге поражения исключительно вторичные элементы сыпи: чешуйки, корки, трещины.
2. Абортивная форма – локальные высыпания только на первых-вторых пальцах, без распространения процесса:
- везикулезная (экссудативная)
- пустулёзная (гнойничковая).
3. Злокачественная форма - тотальное распространение по всему кожному покрову и слизистым с естественным укорочением дистальных отделов конечностей, онихолизисом:
Симптомы акродерматита Аллопо
На неизменённой коже дистальных отделов кистей, реже – стоп появляется гиперемия с синюшно-лиловым оттенком. Сначала в процесс вовлекается один палец, затем второй, третий, тыльная поверхность. Кожа пальцев становится отёчной, напряжённой, лакированной; ногтевые валики утолщаются, появляется болезненность при попытке сгибания конечности. Вслед за этим начинается высыпание асимметрично расположенных первичных элементов: везикул, пустул, корко-чешуек. Ногти мутнеют, появляется полосовидная исчерченность, под ногтевой пластинкой скапливается гной.
Поражённая поверхность пальцев усыпана мелкими пузырьками, трансформирующимися из-за присоединения пиококковой инфекции в пустулы. Везикулы, пустулы лопаются, обнажают эрозивную поверхность, ссыхаются в корки, чешуйки, появляются сухие участки кожи с трещинами. Такой процесс инволюции высыпаний, когда в очаге поражения одновременно находятся элементы на разных стадиях своего развития, является специфичным для акродерматита Аллопо, называется ложным (инволюционным) полиморфизмом.
Со временем сыпь регрессирует с явлениями небольшой гиперпигментации или, напротив, атрофии. Ногтевые пластинки под действием пиококков «растворяются», отпадают. Очень редко возможна генерализация процесса с распространением на кожу и слизистые. Это злокачественный вариант течения с мутиляцией (самопроизвольным укорочением) пальцев.
Диагностика
Клиника акропустулёза достаточно специфична для постановки диагноза. В неясных случаях помогает патоморфология. Гистологически отмечается наличие пустул Когоя, что «роднит» акропустулёз с болезнью Цумбуша и герпетиформным импетиго, но по сути подчёркивает лишь их общую принадлежность к первично-пустулёзным заболеваниям кожи.
Дифференциальная диагностика осуществляется с различными формами пиодермии, пустулёзным ладонно-подошвенным псориазом, локальными формами дерматита Дюринга, пиококковой экземой конечностей, бактеридом Эндрюса.
Лечение акродерматита Аллопо
Приступая к лечению, прежде всего, санируют очаги хронической инфекции, корректируют нарушения нейро-эндокринной системы, обмена веществ. В зависимости от клинических проявлений, тяжести, распространённости процесса применяют ретиноиды, цитостатики, глюкокортикоиды, иммунодепрессанты, анибиотикотерапию. Назначают препараты железа, витамины А, С, фитин, препараты фосфора, улучшающие обменные процессы.
Показана ПУВА-терапия, в тяжёлых случаях - букки-лучи, рентгенотерапия. Наружно используют дезинфицирующие препараты (мирамистин, краска Кастеллани), противовоспалительные средства с антибиотиками и гормонами. Прогноз условно благоприятный ввиду коротких ремиссий, резистентности к терапии.
1. Стойкий гнойный акродерматит Алоппо в сочетании с ограниченным вульгарным псориазом/ Соколовский Е.В., Михеев Г.Н., Гордеева А.А.// Вестник дерматологии и венерологии. - 2017. - Т.93, №3.
2. Псориатическая болезнь Диагностика, терапия, профилактика/ К.И. Разнатовский, О.В. Терлецкий. - 2017.
3. Пустулезные заболевания ладоней и подошв/ Бахлыкова Е.А.// Клиническая дерматология и венерология. - 2014. - 12(6).

Акродерматит хронический (Аллопо) – это хронический воспалительный дерматоз, в настоящее время относящийся к одной из форм локализованного пустулёзного псориаза, который проявляется рецидивирующими высыпаниями стерильных пустул на кончиках пальцев кистей и/или стоп.
Синонимы
acrodermatitis continua suppurativa Hallopeau, акродерматит стойкий пустулёзный Аллопо, акропустулёз, пустулёзный акродерматит, персистирующий акродерматит.
Эпидемиология
Возраст: заболевание чаще всего начинается в возрасте 17-50 лет, хотя может встречаться и у детей.
Пол: женщины болеют чаще мужчин.
Анамнез
Акродерматит хронический (Аллопо) начинается с воспаления кожи ногтевых валиков дистальной фаланги большого пальца кисти (реже других пальцев кисти или большого пальца стопы), впоследствии распространяясь на другие пальцы кистей (стоп). Ногтевые валики отёчны, гиперемированы и болезненны, из-под них нередко выделяется гной – клиническая картина напоминает гнойную паронихию. Позднее на поверхности воспаленной кожи дистальных фаланг появляются пустулы величиной с булавочную головку, слегка увеличивающиеся в размерах и частично сливающиеся друг с другом с образованием гнойных озер. Заболевание протекает волнообразно: на фоне уже существующих или разрешившихся высыпаний появляются свежие гнойнички, которые впоследствии подсыхают с образованием корочек и чешуек. При насильственном отторжении корок образуются болезненные эрозии. После разрешения высыпаний остаётся атрофичная блестящая красноватая кожа. Образование пустул на ногтевом ложе часто приводит к ониходистрофиям или полной отслойке ногтевых пластинок с последующим прекращением их роста (анонихии). При тяжелом и длительном течении вследствие остеолиза могут укорачиваться дистальные фаланги пальцев. Патологический процесс может оставаться локализованным, но иногда имеет тенденцию распространяться проксимально, захватывая весь палец, кисть (стопу), предплечье. В ряде случаев акродерматит хронический (Аллопо) может сочетаться с генерализованным пустулёзным псориазом Цумбуша.
Течение
острое начало с последующим хроническим рецидивирующим многолетним течением. Ремиссии, как правило, носят нестойкий характер ввиду рефрактерности (устойчивости) к проводимому лечению. В случае сочетания с генерализованным пустулёзным псориазом Цумбуша заболевание может закончиться летально.
Акродерматит хронический (Аллопо) – это хронический воспалительный дерматоз, в настоящее время относящийся к одной из форм локализованного пустулёзного псориаза, который проявляется рецидивирующими высыпаниями стерильных пустул на кончиках пальцев кистей и/или стоп.
Синонимы
acrodermatitis continua suppurativa Hallopeau, акродерматит стойкий пустулёзный Аллопо, акропустулёз, пустулёзный акродерматит, персистирующий акродерматит.
Эпидемиология
Возраст: заболевание чаще всего начинается в возрасте 17-50 лет, хотя может встречаться и у детей.
Пол: женщины болеют чаще мужчин.
Анамнез
Акродерматит хронический (Аллопо) начинается с воспаления кожи ногтевых валиков дистальной фаланги большого пальца кисти (реже других пальцев кисти или большого пальца стопы), впоследствии распространяясь на другие пальцы кистей (стоп). Ногтевые валики отёчны, гиперемированы и болезненны, из-под них нередко выделяется гной – клиническая картина напоминает гнойную паронихию. Позднее на поверхности воспаленной кожи дистальных фаланг появляются пустулы величиной с булавочную головку, слегка увеличивающиеся в размерах и частично сливающиеся друг с другом с образованием гнойных озер. Заболевание протекает волнообразно: на фоне уже существующих или разрешившихся высыпаний появляются свежие гнойнички, которые впоследствии подсыхают с образованием корочек и чешуек. При насильственном отторжении корок образуются болезненные эрозии. После разрешения высыпаний остаётся атрофичная блестящая красноватая кожа. Образование пустул на ногтевом ложе часто приводит к ониходистрофиям или полной отслойке ногтевых пластинок с последующим прекращением их роста (анонихии). При тяжелом и длительном течении вследствие остеолиза могут укорачиваться дистальные фаланги пальцев. Патологический процесс может оставаться локализованным, но иногда имеет тенденцию распространяться проксимально, захватывая весь палец, кисть (стопу), предплечье. В ряде случаев акродерматит хронический (Аллопо) может сочетаться с генерализованным пустулёзным псориазом Цумбуша.
Течение
острое начало с последующим хроническим рецидивирующим многолетним течением. Ремиссии, как правило, носят нестойкий характер ввиду рефрактерности (устойчивости) к проводимому лечению. В случае сочетания с генерализованным пустулёзным псориазом Цумбуша заболевание может закончиться летально.
Для цитирования: Григорьев Д.В. Папулезный акродерматит детей, или синдром Джанотти–Крости. РМЖ. 2014;3:214.
Капуто и соавт. сделали критический обзор 69 случаев папулезного акродерматита детей и 239 случаев папуловезикулярного локализованного на конечностях синдрома, чтобы определить, можно ли оба синдрома различать клинически, как предложил Джанотти. Эти авторы были не в состоянии клинически распознать случаи, вызванные вирусом гепатита В, и случаи, вызванные другими вирусами. Они сделали вывод, что клинические различия обусловлены индивидуальной реакцией на вирус, а не его типом. Они предложили, чтобы термины «папулезный акродерматит детей» и «папуловезикулярный локализованный на конечностях синдром» были заменены на термин «синдром Джанотти–Крости», охватывающий все вирус-индуцированные папулезные и папуловезикулярные высыпания, которые симметрично распределяются на акральных участках (лице, ягодицах, наружной поверхности конечностей).
Эпидемиология
Не имеется данных об участии генетических факторов в развитии папулезного акродерматита. Капуто и соавт. в обзоре 308 случаев заболевания обнаружили незначительное преобладание лиц мужского пола и определили средний возраст начала заболевания – 2 года (6 мес. – 14 лет). Большинство проявлений акродерматита наблюдалось в осенние и зимние месяцы. Сообщалось о заболевании у взрослых. Большинство случаев, связанных с гепатитом В, описано в Италии и Японии. Другие страны сообщают об участии в развитии заболевания других вирусов, особенно вируса Эпштейна–Барр в Северной Америке.
Анамнез заболевания
У пациентов наблюдается развивающаяся сыпь на лице, ягодицах и конечностях. Эта сыпь может сопровождаться зудом и не предваряться или сопровождаться симптомами и признаками вирусного заболевания.
Физикальное обследование
Общий осмотр может выявить признаки причинной вирусной инфекции: лихорадку, лимфаденопатию, гепатоспленомегалию, язвы на слизистой оболочке полости рта, фарингит и признаки поражения респираторного тракта. Лимфаденопатия и спленомегалия неспецифичны для случаев, связанных с гепатитом В.
Данные лабораторных исследований
Случаи, не связанные с инфекцией, вызванной вирусом гепатита В, обычно не имеют специфичных лабораторных показателей за исключением идентификации вируса с помощью культурального метода, иммунофлуоресценции, полимеразной цепной реакции и/или серологии. Лимфопения или лимфоцитоз часто наблюдаются в качестве неспецифического ответа на вирусную инфекцию. Хотя отклоняющиеся от нормы тесты на функцию печени являются постоянным признаком случаев, связанных с гепатитом В, они могут наблюдаться в случаях, не связанных с гепатитом В (например, при инфекции, вызванной вирусом Эпштейна–Барр). Большинство случаев синдрома Джанотти–Крости, связанного с гепатитом В в Южной Европе и Японии, вызваны подтипом гепатита В, обозначаемым «ayw»; в Корее – подтипом «adr». Пациентов с факторами риска гепатита В необходимо обследовать на этот вирус при первичном обращении.
Патофизиология и гистогенез
Возможно, что отложение иммунных комплексов в кровеносных сосудах кожи может быть причиной развития сыпи в индуцированных гепатитом В случаях.
Гистологические данные
Гистологическая картина синдрома Джанотти–Крости неспецифична. В эпидермисе отмечаются небольшой акантоз, очаговый паракератоз и очаговый спонгиоз. Сосочковый слой дермы умеренно отечен, с поверхностным лимфогистиоцитарным инфильтратом, который обычно периваскулярный, но может быть полосовидным. Иногда может наблюдаться явный лимфоцитарный васкулит с экстравазацией эритроцитов.
Иммунохимические красители выявили, что в воспалительном инфильтрате преобладают CD4+ Т-лимфоциты, около 20% – CD8+ Т-лимфоцитов. Также в эпидермисе повышено количество клеток Лангерганса.
Диагноз
Chuh предложил диагностические критерии синдрома Джанотти–Крости. Положительные клинические признаки включают в себя:
1) мономорфные, куполообразные, розово-бурого цвета папулы или папуловезикулы от 1 до 10 мм в диаметре;
2) любые 3 или все 4 поражаемые области: лицо, ягодицы, предплечья и разгибательные поверхности ног;
4) продолжительность по крайней мере 10 дней.
Отрицательные клинические признаки:
1) распространенные очаги на туловище;
2) шелушение очагов поражения.
Дифференциальный диагноз
Классический синдром Джанотти–Крости редко путают с другими заболеваниями кожи, однако диагноз возможен при условии осведомленности врача о клинической картине такой патологии. В случае присутствия пурпурных очагов поражения их необходимо отличать от септицемии, лихеноидного парапсориаза, пурпуры Шенлейна–Геноха и, при наличии лимфаденопатии и гепатоспленомегалии, от лангергансоклеточного гистиоцитоза. Биопсия кожи и соответствующие микробиологические исследования позволяют различить эти заболевания.
Лечение и прогноз
Для синдрома Джанотти–Крости не существует специфического лечения. Симптоматическая терапия может включать топические стероиды и антигистаминные средства при сильном зуде. Прогноз выздоровления – благоприятный. Во многих случаях единственное, что нужно, – это уверить родителей в самопроизвольном выздоровлении ребенка.
- Rook's Textbook of dermatology, eighth edition, edited by T. Burns, S. Breathnach, N. Cox, Ch. Griffiths in four volumes. Willey-Blackwell, 2010.
- Lever's Histopathology of the Skin, 9th edition Elder D. E., Elenitsas R., Johnson B. L., Murphy G. F. Lippincott Williams & Wilkins, 2004.
- Nelson Textbook of Pediatrics 18ThKliegman Elsevier, 2007.
- Dermatology, third edition, 2-volume set, edited by J. L. Bolognia, J. L. Jorizzo, J. V. Schaffer. Elsevier, 2012.
- Pediatric dermatology, fourth edition, 2-volume set, edited by L. A. Schachner, R.C. Hansen. Mosby, 2011.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Читайте также:

