Как вязать при экземе
Обновлено: 22.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Утолщение кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперкератоз – это аномальное утолщение верхнего слоя кожи (эпидермиса) в результате избыточной инсоляции, воздействия химических веществ, частого трения или давления. Кроме того, гиперкератоз может возникать на фоне некоторых заболеваний.
Утолщение кожи происходит в роговом слое эпидермиса, который является конечной точкой процесса дифференцировки кератиноцитов - клеток, содержащих белок кератин. Именно в роговом слое кератиноциты теряют воду и ядро и превращаются в чешуйки рогового слоя – корнеоциты.
При гиперкератозе происходит ускоренная дифференцировка кератиноцитов, а физиологическое слущивание роговых чешуек с поверхности кожи, наоборот, замедляется.
Разновидности гиперкератоза
В зависимости от происхождения выделяют приобретенный и наследственный гиперкератоз.
По клиническим проявлениям.
- Мозоли – часто встречающаяся разновидность гиперкератоза. Различают несколько видов мозолей, но все они появляются вследствие утолщения кожи в местах, наиболее подверженных механическому воздействию. Причем такое изменение кожи может быть связано как с усиленными физическими нагрузками, так и с различными хроническими заболеваниями, что характерно для пожилых пациентов.
- Роговая (тилотическая) экзема проявляется гиперкератозом ладоней и подошв.
- Псориаз - аутоиммунное воспалительное заболевание, при котором на коже формируются гиперкератотические чешуйчатые бляшки.
- Актинический кератоз обычно представлен небольшими красноватыми чешуйчатыми выпуклостями, которые появляются после избыточной инсоляции. Актинический кератоз – серьезное состояние с высокой вероятностью озлокачествления и требует обязательной консультации врача.
- Себорейный кератоз характеризуется маленькими коричневыми или черными пятнами, обычно локализующимися на лице, шее, плечах и спине. Это одно из наиболее распространенных доброкачественных новообразований кожи у взрослых.
- Фолликулярный гиперкератоз («гусиная кожа») характеризуется закупоркой устьев фолликулов ороговевшими клетками эпидермиса.
- Эпидермолитический гиперкератоз - редкое наследственное заболевание, которое проявляется сразу при рождении. Новорожденные имеют красноватую кожу, иногда покрытую небольшими волдырями.
Гиперкератоз кожи может возникнуть у людей, которые пренебрегают регулярными процедурами по уходу за кожей, в результате чего отмершие клетки рогового слоя скапливают и формируют кератомы – доброкачественные новообразования.
Наша кожа постоянно подвергается воздействию неблагоприятных внешних факторов, таких как хлорированная вода и моющие средства, УФ-излучение. В результате повреждается защитный липидный слой кожи, и влага начинает интенсивно испаряться с ее поверхности, а корнеоциты теряют способность к физиологическому слущиванию.
При сахарном диабете гиперкератоз становится следствием нарушения обмена веществ и ухудшения микроциркуляции кожи.
Ношение тесной или неудобной обуви, особенно при плоскостопии, врожденных патологиях стоп, ожирении, может стать причиной утолщение кожи на стопах.
Развитию гиперкератоза шейки матки (лейкоплакии) способствует вирус папилломы человека.
Причиной гиперкератоза может стать хроническое грибковое поражение, а также опоясывающий лишай.
Считается, что симптомы утолщения и сухости кожи могут быть вызваны дефицитом витаминов А, Е, D и С.
Гиперкератоз нередко становится следствием недостатка гормона эстрогена у женщин в период менопаузы.
Заболевания и состояния, при которых развивается гиперкератоз
- Сахарный диабет.
- Ожирение.
- Плоскостопие.
- Ихтиоз.
- Псориаз.
- Экзема.
- Менопауза.
- Грибковое поражение кожи.
- Опоясывающий лишай.
- Эритродермия.
- Атопический дерматит.
- Себорейный кератоз.
Чаще всего за первой консультацией по поводу утолщения кожи обращаются к врачу-дерматологу. После тщательного осмотра, сбора жалоб, выяснения медицинской и семейной истории пациента, проведения лабораторных и инструментальных исследований может потребоваться консультация врача-эндокринолога , врача-онколога , врача-инфекциониста.
Диагностика и обследования при утолщении кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительных методов диагностики помогут установить причину гиперкератоза.
-
Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных процессов в организме.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

Экзема — один из распространенных видов дерматоза (заболевания кожи) наряду с дерматитом и псориазом. Бывает острой или хронической (рецидивирующей). В последнем случае болезнь протекает со сменой периодов обострения и ремиссии (облегчения), когда симптомы ослабевают или исчезают почти полностью.
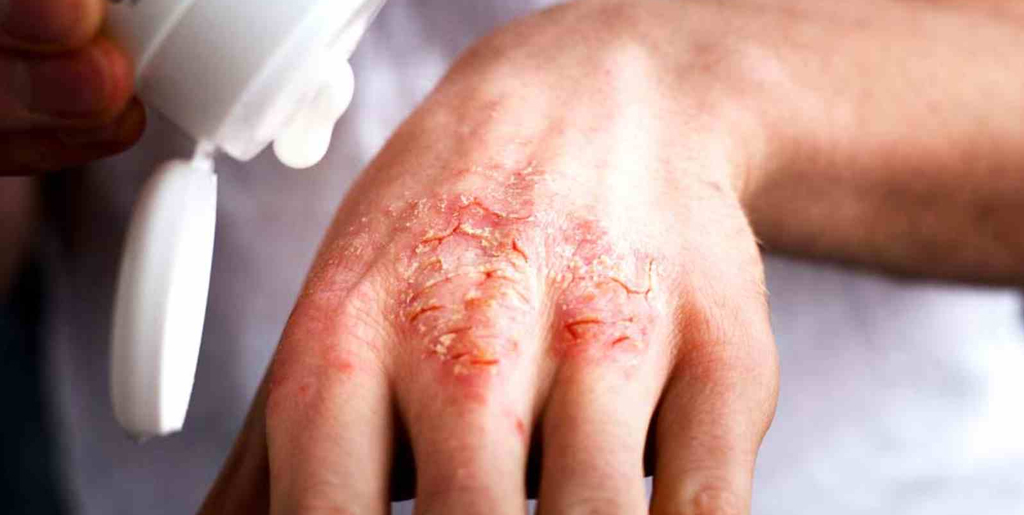
Почему экзема становится хронической
Хроническая экзема развивается, если долгое время не лечить острую стадию заболевания. Другой причиной выступает постоянное влияние на человека аллергенов. Из-за этого острая форма не поддается лечению и переходит в хроническую. К этому приводят аллергены, попадающие в организм через органы дыхания, пищеварительную систему, а также контактные аллергены, которые негативно влияют на кожу. Также хроническое воспаление поддерживают:
- долгий контакт с водой, особенно горячей;
- хронические бактериальные, грибковые инфекции;
- постоянный стресс, эмоциональное перенапряжение и недостаток сна;
- воздействие на кожу горячего, сухого или холодного воздуха.
Это основные причины хронической экземы. Кроме того, рецидивирующее течение свойственно ряду определенных форм заболевания:
- Дисгидротической экземы. Для заболевания характерно сезонное обострение, т. е. усиление симптомов при смене двух контрастных сезонов — жаркого лета и холодной зимы.
- Нуммулярной экземы. Ее можно распознать по высыпаниям, которые по форме напоминают монеты. Без лечения болезнь длится неделями и месяцами, усугубляясь со временем. И даже после лечения болезнь легко может вернуться, т. е. пациент вновь сталкивается с обострениями.
- Варикозной экземы. Возникает при хронической недостаточности вен ног, при которой замедляется кровообращение. Экзема встречается у 2,7-10% пациентов с таким диагнозом. Болезнь имеет хроническое, рецидивирующее течение и склонность к прогрессированию.
- Себорейной экземы. Еще одна хроническая форма, причиной которой выступает неправильная работа сальных желез. Из-за этого на волосистой части головы, лбу и крыльях носа возникают розовые зудящие пятна.
Особенности протекания хронической экземы и отличия от острой
О хронизации процесса можно говорить, если впервые возникшие симптомы не прошли за 2 месяца. Экзема хронического течения, в отличие от острой, протекает в 2 стадии, такие как обострение и ремиссия, которые сменяют друг друга. Рецидивы обычно происходят в холодное время года, а в теплое можно заметить улучшение. Кроме низкой температуры обострение могут спровоцировать:
- повышенная потливость;
- контакт с аллергенами, например, цветочной пыльцой;
- стрессы и переживания;
- ослабление иммунитета;
- прием некоторых лекарств;
- употребление аллергенных продуктов.
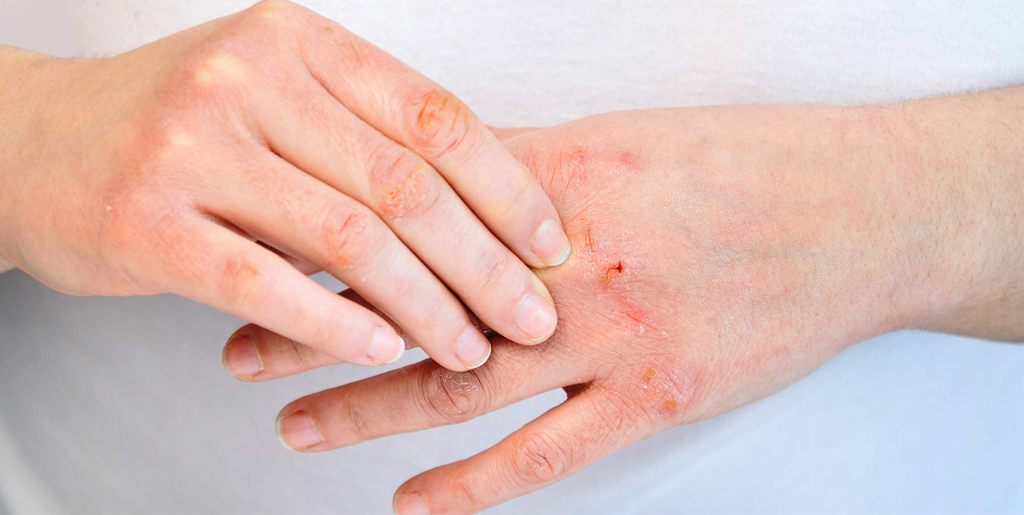
При хронической стадии экземы всегда есть сыпь и зуд. Причем зуд обычно предшествует появлению высыпаний и по нему можно определить, что скоро произойдет обострение. При хронической экземе на коже больше сухих корок, чем мокнущих высыпаний, из-за чего такую форму заболевания иногда называют сухой. Корки трескаются, сильно зудят, вызывая дискомфорт и даже бессонницу.
При обострении признаки хронической экземы усиливаются. Рядом с сухими корками появляются новые мокнущие высыпания, но из них выходит меньше экссудата, чем при острой форме. К другим характерным симптомам относятся:
- сильное шелушение кожи;
- нарушение пигментации кожи, развитие пигментных пятен;
- выраженный линейный рисунок на коже;
- чрезмерное уплотнение и огрубение очагов высыпания;
- расчесы и трещинки на участках утолщения.
Хроническая экзема в стадии ремиссии проявляется постоянным шелушением очагов поражения. Кожа на этих местах рубцуется, поэтому становится плотной, может приобретать сине-красный оттенок у смуглых людей и бледно-розовый или бежевый у светлокожих.
Как лечить хроническую экзему
Острая и хроническая экзема имеют несколько разные принципы лечения. Это обусловлено тем, что рецидивирующая форма заболевания сложно поддается терапии, обострения все равно часто происходят. Поэтому важно обратиться к врачу как можно раньше, чтобы не затягивать процесс.

Основные принципы борьбы с хронической экземой:
- Исключить провоцирующие факторы. Необходимо прекратить влияние негативных факторов на организм. Если это аллерген, нужно его устранить, исключить контакт с кожей, если стресс — избавиться от переживаний, если прием лекарств — обратиться к врачу за назначением аналогов.
- Снять зуд. Чтобы человек перестал травмировать кожу расчесыванием и усугублять процесс, необходимо избавить его от зуда. Для этих целей применяют антигистаминные препараты.
- Устранить сухость кожи. В этом помогают отшелушивающие эмульсии и влажные компрессы, которые кроме увлажнения кожи уменьшают зуд.
Главное в лечении — остановить воспаление. Здесь необходима эффективная мазь от хронической зудящей экземы, которая обладает нужным противовоспалительным действием, но не является для кожи провоцирующим фактором и не имеет большое количество побочных эффектов. В клинике «ПсорМак» для этих целей применяется особая мазь на растительных компонентах, разработанная по собственному рецепту. В отличие от гормональных средств она не вызывает обострений и не усугубляет течение болезни.
Лечение экземы всегда назначается индивидуально. Поэтому, если вы столкнулись с заболеванием и вам кажется или вы уверены, что оно перешло в хроническую стадию — обратитесь к дерматологу клиники «ПсорМак». В рамках консультации специалист поставит предварительный диагноз, назначит дополнительные исследования, на основе которых пропишет действенные препараты и даст другие рекомендации для достижения ремиссии заболевания.
Безопасное и эффективное лечение экземы: амбулаторно, без гормонов. Результаты терапии с фото, авторская схема, применяемая уже более 25 лет.
Экзема – мультифакторное заболевание, что означает множество возможных причин возникновения. По основной теории оно возникает при отягощенной наследственности и наличии сложных функциональных нарушений. Поэтому подобрать эффективное лечение экземы бывает сложно, и с этим вопросом справляются только опытные специалисты.
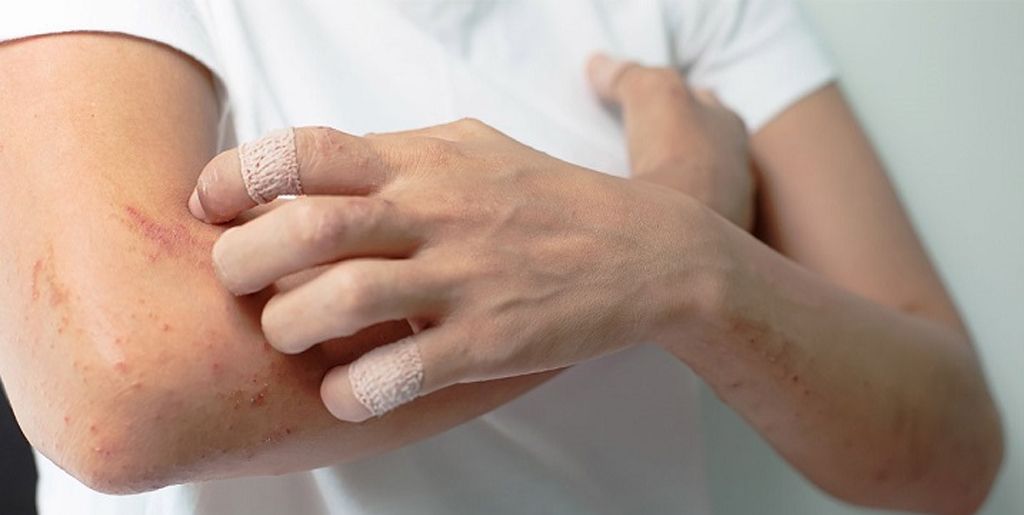
Какие факторы провоцируют экзему
Ведущим фактором в развитии заболевания выступают проблемы в иммунной системе. Первые признаки возникают под воздействием внешних или внутренних раздражителей. К внешним относятся:
- обменные нарушения;
- заболевания пищеварительной системы;
- гормональные нарушения;
- атопический дерматит;
- дефицит микроэлементов;
- сильные стрессовые ситуации.
В качестве внешних провоцирующих факторов выступают:
- долго не заживающие раны и другие повреждения кожи;
- аллергия на домашнюю пыль, пыльцу растений, лекарственные препараты;
- перегревание или переохлаждение организма;
- инфекционные возбудители.
Организм неадекватно реагирует на действие этих факторов, приобретает повышенную чувствительность к чужеродным агентам. По мере развития болезни негативная реакция возникает сразу на несколько аллергенов. Лечение экземы кожи в первую очередь направлено именно на устранение провоцирующих факторов, чтобы снизить риск рецидива заболевания.
Симптомы
Дерматолог назначает лечение экземы, исходя из симптомов, имеющихся у пациента. Особенность этого заболевания в том, что оно может маскироваться под другие кожные патологии. В острой форме экзема вызывает появление мельчайших пузырьков. Они называются микровезикулами и напоминают пузырьки, возникающие при закипании воды.
Кожа в области высыпаний слегка отечная и покрасневшая. Пузырьки быстро вскрываются, и на их месте образуются мелкие точечные эрозии. Когда воспаление стихает, число пузырьков становится меньше, а вместо них формируются области с шелушением.
Экзема – хроническое заболевание, которое протекает периодами в виде обострений и рецидивов. Переход в хроническую форму происходит постепенно. С течением времени пораженный участок кожи уплотняется, на нем усиливается кожный рисунок и появляется выраженный застойный оттенок. В основном наблюдается шелушение, а на его фоне возникают точечные эрозии и корочки. Лечение хронической экземы ввиду особенностей протекания более длительное и сложное.
Виды и стадии
В зависимости от провоцирующих факторов выделяют следующие виды экземы:
- истинная или идиопатическая;
- микотическая;
- микробная;
- себорейная;
- дисгидротическая;
- сикозиформная;
- профессиональная;
- детская.
Лечение разных видов экземы проводится по определенной схеме. При микробной применяются антибактериальные мази, а при микотической – противогрибковые. Еще в назначении схемы лечения имеет значение стадия заболевания:
- Первая – эритематозная. Сопровождается покраснение и зудом кожи.
- Вторая – папуловезикулезная. На этом этапе возникают пузырьки, наполненные серозной жидкостью.
- Третья – мокнущая. При лопании пузырьков из них выходит серозная жидкость, которая делает кожу влажной.
- Четвертая – корковая, или сухая. Лопнувшие пузырьки подсыхают, на них образуются серовато-желтоватые корки. На фоне этого на новых участках могут возникать другие пузырьки. Так болезнь распространяется на обширную площадь кожи.
Схема лечения экземы
В клинике «ПсорМак» диагностика экземы проводится в полном объеме для получения более четкой клинической картины заболевания. С этой целью дерматолог изучает жалобы пациента, проводит внешний осмотр на выявление характерных признаков заболевания. Затем обязательно берут соскоб с кожи, чтобы исключить грибковую и бактериальную природу заболевания.
В клинике дерматологии «ПсорМак» экзему лечат при помощи наиболее современных методов и средств, среди которых:
- Негормональная мазь на основе растительных компонентов, разработанная по авторской методике доктора В. Ф. Мака.
- Психотерапия, направленная на устранение психологических причин заболевания, что важно, ведь экзема часто связана с психосоматикой и стрессами.
- Специальная диета с минимумом ограничений.
- Иглорефлексотерапия, которая на сегодня считается одним из самых результативных способов лечения экземы.
- Гирудотерапия.
Авторская методика терапии кожных заболеваний применяется уже более 25 лет. За это время с помощью нее добились стойкой ремиссии сотни пациентов. Результаты лечения приводятся в соответствующем разделе. Из плюсов методики выделяется возможность лечиться амбулаторно, а еще невысокая стоимость. На первичный прием в «ПсорМак» действует 15% скидка при записи с сайта. Не теряйте времени – записывайтесь прямо сейчас, чтобы быстрее добиться ремиссии заболевания.
КАК ЗАПИСАТЬСЯ НА ПРИЕМ в Институт здоровой кожи «ПсорМак»
3. Дождитесь звонка нашего специалиста. Он ответит на любые Ваши вопросы и согласует дату и время Вашего визита в «ПсорМак».
Первичный прием включает:
- Визуальный осмотр, который позволит специалисту получить общее понятие о состоянии Вашей кожи и о самой патологии.
- Сбор анамнеза — выяснение сведений о развитии болезни, условиях жизни, перенесённых заболеваниях, операциях, травмах, хронических патологиях, аллергических реакциях, наследственности и др. В совокупности с общим осмотром, это позволяет достаточно точно поставить диагноз и выбрать метода лечения и/или профилактики.
ЧТО БУДЕТ после прохождения первичного приема
Наш специалист, врач-дерматолог:
- Проведет осмотр.
- Возьмет бесплатный анализ (соскоб).
- Диагностирует или уточнит диагноз заболевания .
- Даст подробные рекомендации.
- Составит персональный план лечения.
- Выпишет рецепт на препараты (при необходимости).
Отзывы
Проблема: Поражение кожи на ладонях, ступнях — псориаз.
Лечащий врач: Мак В.Ф.
Пройденное лечение: мазь.
За 2,5 мес. лечения мазью всё прошло, зажило и на ладонях и на ноге. Спасибо большое Владимиру Федоровичу, буду советовать клинику знакомым.
Диагноз: Псориаз
Врач: Мак В.Ф.
Я очень благодарна врачам клиники за помощь в лечении псориаза. Нигде мне не могли помочь. После лечения кожа полностью очистилась. Ремиссия длилась 6 лет. В настоящий момент я снова обратилась в клинику, потому, что уверена, что здесь мне помогут в лечении псориаза.
Диагноз: Псориаз
Врач: Мак В.Ф.
1 раз была у В.Ф. в 2002 году. Этот визит у меня второй, В.Ф. мне дал надежду! Дал возможность жить полноценной жизнью. Огромное Вам спасибо Владимир Федорович!
Диагноз: Псориаз
Врач: Мак В.Ф.
Спасибо огромное доктору! Болею более 12 лет и ничего не помогало. Прошел псориаз, бляшек нет, я в шоке! За 2 месяца лечения. Безграничное спасибо, буду Вас рекомендовать!
Диагноз: Псориаз
Врач: Мак В.Ф.
Дорогой Владимир Федорович, лет около 20-ти тому назад я пришел к Вам весь истерзанный псориазом, но с первого приема я стал оживать и жив до сих пор. Дальнейшие встречи лишь корректировали и всегда встречи были приятными. Я и Галина Александровна желаем Вам, всей семье и окружению крепкого здоровья.
Диагноз: Псориаз
Врач: Мак В.Ф.
Огромное человеческое спасибо! Болею псориазом 30 лет. 20 лет как обратилась к доктору на лечение. Впервые наступило улучшение и длительная ремиссия. Это единственное лечение, которому я доверяю.
Диагноз: Псориаз
Врач: Мак В.Ф.
Спасибо за лечение. Очень много лет мучились с этой проблемой, и только нам помогли.
Без болевых ощущений, быстро и не страшно. Спасибо большое за позитив на приеме и за качественное удаление.
Самые хорошие впечатления от общения и процедуры удаления новообразований с доктором Грибановым Н.В. Профессиональный и чуткий подход к пациенту превзошел все ожидания.
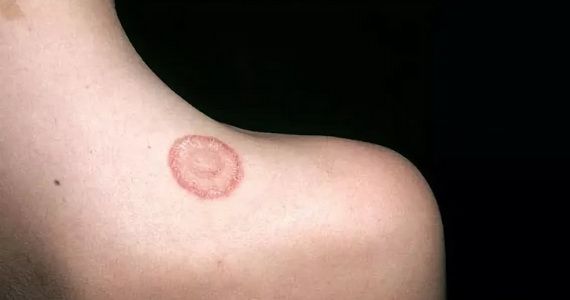
Монетовидная экзема (нуммулярная экзема) – один из видов хронического зудящего дерматита и микробной экземы, составляет около 10% от общего количества дерматозов. Ярким признаком заболевания выступают крупные округлые бляшки с четкими границами, которые возвышаются над здоровой кожей. У детей монетовидная экзема практически не встречается, среди взрослых распространена примерно одинаково, но чаще всего возникает в возрасте 30-50 лет.

Почему возникает монетовидная экзема
Врачи пока не могут однозначно назвать причину монетовидной экземы. Точно известно только то, что заболевание всегда имеет инфекционную составляющую. В то же время такая экзема считается полиэтиологичной, т. е. ее могут вызывать множество разных причин. Но вне зависимости от этого в развитии дерматита главную роль всегда играет инфекция, которая угнетает иммунную систему.
По мнению современных дерматологов монетовидную экзему вызывает нарушение иммунитета: клеточного (его обеспечивают лейкоциты) и гуморального («защитниками» выступают антитела – специальные белки, вырабатываемые клетками). Это связано с тем, что в организме есть очаг хронической инфекции (отита, тонзиллита, ринита), к которому происходит избыточная сенсибилизация – повышенная чувствительность к влиянию раздражителей, вызывающая аллергию.
Риск столкнуться с монетовидной экземой повышается:
- при сбоях в работе нервной системы;
- изменениях гормонального фона;
- чрезмерном потоотделении;
- сахарном диабете;
- частых стрессовых ситуациях;
- нарушениях метаболизма;
- неправильном питании;
- хронических заболевания ЛОР-органов;
- инфекциях ротовой полости.
В список факторов можно добавить лекарственные препараты, которые на фоне наследственной предрасположенности к дерматитам снижают иммунитет и могут вызвать монетовидную экзему. Не меньшее значение в развитии заболевания имеет наследственность. Если один из родителей имеет такой диагноз, то вероятность его появления у ребенка составляет 40%, если оба – то 60%.
Как проявляется монетовидная экзема
Особенность монетовидной экземы заключается в том, что кожа при таком заболевании находится в постоянной готовности к взаимодействию с раздражителем. Причем реакции появляются постепенно: сначала кожные покровы реагируют на что-то одно, а потом – на множество разных антигенов.
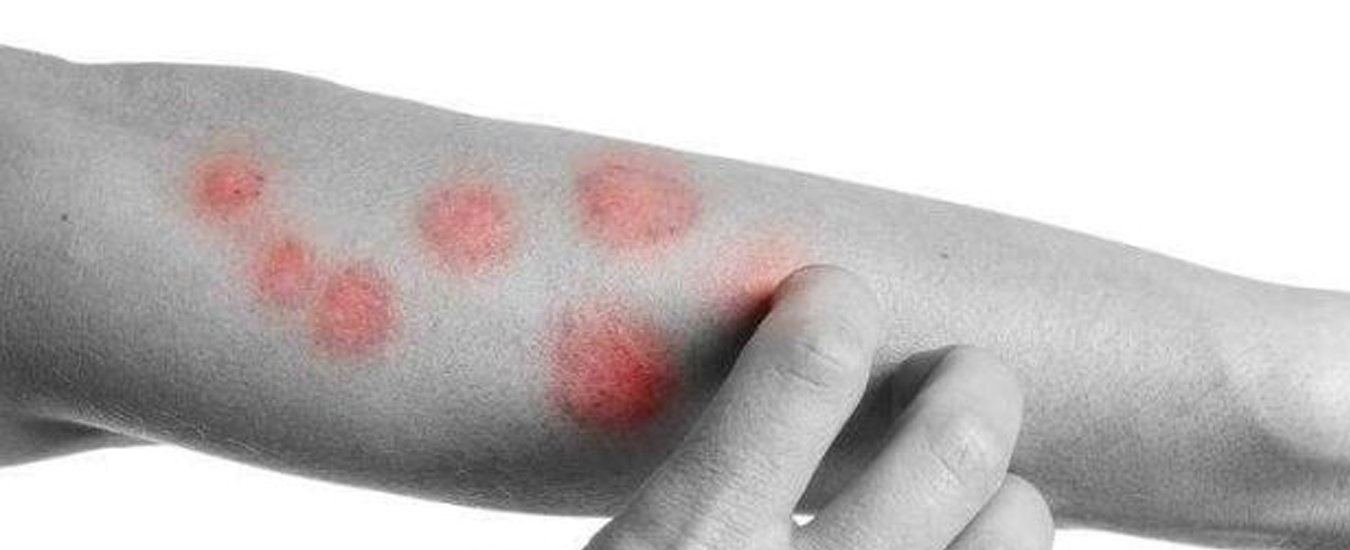
Характерный симптом монетовидной экземы – пятна овальной формы диаметром до 3 см. Они имеют четкие очертания и возвышаются над окружающей здоровой кожей. Пятна чаще всего возникают на коже конечностей, но могут распространяться на верхнюю часть спины, плечи и ягодицы.
Высыпания вызывают сильный и порой невыносимый зуд, мешающий нормальному сну. Из-за этого человек их расчесывает, что ведет к появлению корок. По границам пятен располагаются везикулы, которые вскрываются, образуют эрозии. Когда воспаление немного стихает, кожа подсыхает, и на ней образуются трещины. При обострении пятна появляются на одних и тех же участках.
Многих интересует заразность монетовидной экземы. Как и другие виды дерматита, она абсолютно не заразна, не передается другим людям даже при тесном контакте. Поэтому человек с таким диагнозом никого не может заразить, и нахождение с ним полностью безопасно.
Как диагностируют монетовидную экзему
Дерматолог может заподозрить монетовидную экзему уже по внешним признакам. Для подтверждения назначают стандартные исследования, включая общий анализ мочи и крови, биохимический анализ крови. Пациенту может потребоваться консультация невролога, гастроэнтеролога, аллерголога и эндокринолога.
Монетовидную экзему необходимо отличить от других видов дерматита, псориаза, чесотки и дерматомикоза. С этой целью проводят иммуноферментное исследование крови на антитела. Чтобы выявить инфекцию, проводят микробиологическое исследование мазка с очага воспаления. Это также помогает определить чувствительность к антибиотикам и назначить правильное лечение.
Как вылечить монетовидную экзему
Лечение монетовидной экземы имеет комплексный характер. Необходимо принять меры против основного заболевания, которое связано с очагом хронической инфекции, нормализовать работу пищеварительной, эндокринной и нервной систем. Антибиотики при монетовидной экземе помогают, но часто не приводят к ремиссии, которую и нужно достичь при таком заболевании.
К антибактериальным препаратам чаще прибегают, если присоединилась вторичная инфекция. В остальных случаях основу лечения составляют:
- седативные препараты, транквилизаторы, антидепрессанты, нейролептики, фиточаи – для снятия стресса;
- десенсибилизирующие препараты – для устранения аллергии;
- ферменты – для улучшения пищеварения.
Для наружного лечения экземы применяют гормональные мази, дающие быстрый результат. Но перед их назначением прибегают к негормональным средствам, к которым относятся мази и кремы на основе цинка. При зуде хорошие результаты показывают топические стероиды. Благоприятное влияние на кожу оказывают процедуры физиотерапии: ультрафонофорез, иглорефлексотерапия, УВЧ-терапия, озонотерапия, лечебные грязи, аппликации парафина.
Не менее важно соблюдать диету, исключающую потенциальные аллергены: цитрусовые, маринады и соленья, жареные и копченые блюда, красные фрукты, морепродукты, орехи, мед, шоколад. В основу рациона нужно включить крупы, зелень, овощи, молочнокислые напитки.
Обратиться за помощью к дерматологу
Перед назначением как лечения, так и диеты важно подтвердить диагноз. Если вы обнаружили на коже подозрительные высыпания, обязательно обратитесь к дерматологу. Эффективность лечения напрямую зависит от правильности поставленного диагноза. Поэтому важно не затягивать и не заниматься самолечением. Приглашаем вас на консультацию в Институт здоровой кожи «ПсорМак». У нас большой опыт успешного лечения разных видов дерматита, и мы гарантируем достижение длительной ремиссии.
Для цитирования: Думченко В.В., Орлов М.А., Дорфман И.П. Основные принципы фармакотерапии экземы. РМЖ. 2015;19:1171.
Экзема является распространенным атопическим заболеванием, протекающим с зудом, нарушением сна и качества жизни [31]. Экзема (от греч. еkzeо – вскипаю) – острое или хроническое рецидивирующее аллергическое заболевание кожи, формирующееся под влиянием экзогенных и эндогенных триггерных факторов и характеризующееся появлением полиморфной сыпи, острой воспалительной реакции, обусловленной серозным воспалением кожи, и сильным зудом [21].
Экзема составляет 30–40% всей кожной патологии. Заболевание появляется в любом возрасте, часто протекает остро, реже бывают хронические формы. Острая форма связана с эритемой и отеком. Лихенизация и шелушение – основные черты хронической формы. Это отражает морфологические изменения в коже, происходящие из-за сложного взаимодействия между генетическими и экологическими факторами, что ведет к иммунологическим и биохимическим изменениям, в результате чего появляются воспалительные поражения и зуд [21, 30, 36].
Около 1/3 всех случаев экземы составляет микробная экзема. В последние годы микробная экзема приобрела тенденцию к более тяжелому течению с частыми, продолжительными рецидивами, значительным распространением патологического процесса и характеризуется резистентностью к общепринятым методам лечения [7].
Экзема развивается в результате комплексного воздействия экзогенных и эндогенных факторов, среди которых большое значение имеют генетическая предрасположенность, состояние центральной и периферической нервной системы, наличие сенсибилизации к различным аллергенам, патология внутренних органов, нарушения функции желудочно-кишечного тракта, эндокринной системы, очаги хронической инфекции (холециститы, аднекситы, ЛОР-патология) и др. [8, 11].
Согласно современным представлениям, в механизме развития микробной экземы большую роль играет сенсибилизация к микробным антигенам на фоне изменения иммунной системы. Микробные аллергены обладают достаточно выраженной антигенной активностью, что ведет к сенсибилизации организма. В норме микробная флора кожи является непатогенной и участвует в бактериальной защите кожи за счет подавления патогенных штаммов непатогенными. Микрофлора кожи включает резидентную (Staphylococcus (S.) epidermidis, S. aureus, Micrococcus spp., Sarcina spp., коринеформные бактерии, Propionibacterium spp.) и транзиторную, представленную условно-патогенными и патогенными микроорганизмами [2]. Значительная часть микроорганизмов погибает под действием бактерицидной среды кожи (кислая реакция, жирные кислоты кожного сала, лизоцим) и не проникает через неповрежденный кожный барьер [7]. В связи с нарушением защитной функции кожи и изменением количества и качества липидов кожи у пациентов с экземой может развиваться бактериальная инфекция [27, 30]. Таким образом, ведущую роль в возникновении заболевания на фоне генетически детерминированной наследственной предрасположенности играет изменение микробного пейзажа – преобладание стафилококковой и стрептококковой флоры, а также грибов рода Candida [20].
По данным отечественных исследований, при соскобах с очагов поражения кожи у больных экземой в 80% случаев высевается S. аureus, в 14% – S. haemolyticus, в 40,7% – нелипофильные дрожжи рода Candida [5]. На участках экссудации и мокнутия количество микроорганизмов может достигать 1×107 на 1 см2. Токсины, секретируемые S. aureus (энтеротоксины А и В, токсин синдрома токсического шока), являются суперантигенами, стимулирующими одновременно несколько звеньев иммунного ответа [20]. У 57% больных в сыворотке крови выявлялись антитела к стафилококковым энтеротоксинам А, В, С и токсину синдрома токсического шока. Показано, что наиболее реактогенными свойствами обладает энтеротоксин В, и установлена взаимосвязь между тяжестью поражения кожи и сенсибилизацией к этому токсину [5, 9, 13]. Они связываются с b–цепью Т-клеточного рецептора и молекулой главного комплекса гистосовместимости II класса и активируют целое семейство клонов Т-лимфоцитов, что приводит к повышенной продукции провоспалительных цитокинов и усиливает реакцию аллергического воспаления. Бактериальная колонизация кожи S. aureus и высвобождение им энтеротоксинов – одна из причин формирования резистентности к стероидной терапии [13, 20, 29, 33, 34].
В двойном слепом многоцентровом рандомизированном контролируемом исследовании была продемонстрирована корреляция между тяжестью экземы и колонизацией S. aureus, и установлено, что бактериальная колонизация является важным фактором обострения кожных поражений [25]. Таким образом, микробная сенсибилизация является пусковым, поддерживающим и отягчающим фактором у больных экземой [3].
Лечение экземы проводят комплексно, с учетом формы и стадии заболевания, степени выраженности процесса, эндогенных и экзогенных факторов, лежащих в основе развития болезни [7, 12, 18, 23, 24]. Терапию экземы начинают с ограничения контактов с выявленными и потенциальными аллергенами и ирритантами. При всех формах экземы назначают общую гипосенсибилизирующую терапию, включающую антигистаминные препараты. Основными целями лечения являются предотвращение прогрессирования заболевания, уменьшение зуда, разрешение высыпаний, профилактика рецидивов [21].
Особое место в комплексном лечении микробной экземы занимает наружная терапия. Местное лечение определяется клинической картиной экземы. Наружная терапия проводится длительно и поэтапно, причем на разных стадиях используют различные лекарственные формы. Неизменным остается принцип местной терапии: «на мокрое – мокрое, на сухое – сухое» и «раздраженное не раздражать». Традиционно применяют примочки, влажно-высыхающие повязки. В связи с этим в стадии мокнутия применяются примочки, влажно-высыхающие повязки из антисептических и вяжущих растворов, аэрозоли с кортикостероидами для подавления признаков острого воспаления – гиперемии, отека, экссудации, зуда и болезненности [7, 11].
При обильном мокнутии, которое встречается обычно при истинной экземе (острой или обострении подострой и хронической), назначают примочки или влажно-высыхающие повязки из антисептических растворов, а при необильном, но упорном мокнутии – из вяжущих растворов. К антисептическим относятся растворы борной кислоты (Sol. ac. borici 1%, 2% и 3%), риванола (Sol. rivanoli 1:1000–1:4000), резорцина (Sol. resorcini 1–2%), фурацилина (Sol. furacilini 1:5000), марганцовокислого калия (Sol. Kalii hypermanganici 1:5000). Последний раствор обладает к тому же дезодорирующим свойством. Раствор резорцина выписывают в темном флаконе, т. к. на свету резорцин быстро разлагается. Группу вяжущих растворов составляют свинцовая вода (Aq. plumbi), буровская жидкость (Liq. Burovi; Liq. aluminii acetici 1–2 ст. ложки на 1 стакан воды), раствор ляписа (Sol. Argenti nitrici 0,1–0,25%), гулярдова вода (Ac. borici 6,0; Sp. aethylici 4,0; Aq. plumbi 200,0). Раствор ляписа, как и раствор резорцина, следует выписывать в темном флаконе.
Выбирая раствор для примочки или влажно-высыхающей повязки, необходимо учитывать следующие факторы. При осложнении, вызванном импетигинизацией процесса, показаны антисептические растворы, в первую очередь риванола и фурацилина. В случаях, сопровождающихся сильным зудом, хороший эффект дает гулярдова вода. При мокнущих формах микробной экземы и дисгидротической экземе показаны растворы более крепких концентраций: Sol. ac. borici 3%; Sol. resorcini 3%; Sol. rivanoli 1:1000 и др. Для примочек пожилым и ослабленным больным используют растворы слабых концентраций, т. к. крепкие могут вызывать у них жжение и болезненность. Иногда подобные больные плохо переносят и слабые концентрации. В таких случаях применяют примочки из различных растительных настоев: шалфея, ромашки, череды, чая и др. Что касается вяжущих средств, то обычно их назначают вслед за антисептическими растворами, когда в значительной степени стихли явления воспаления, однако продолжает держаться хотя и необильное, но упорное мокнутие. Наложение примочек из крепких растворов вяжущих средств на обширные очаги мокнутия с выраженными явлениями воспаления может привести к обострению и распространению процесса, что объясняется образованием пленки, препятствующей оттоку серозной жидкости и, следовательно, способствующей ее всасыванию (аутосенсибилизация). Особенно опасны в этом отношении настой коры дуба и раствор танина.
При угасании мокнутия назначают кремы и последовательно мази, содержащие кортикостероидные гормоны. При хронической экземе вне обострений лечение начинают с кремов или мазей. На очаги хронической экземы, покрытые сухими корками и обильными чешуйками, а также на очаги дисгидротической экземы наносят кремы и мази, содержащие и кортикостероидные гормоны, и салициловую кислоту. Салициловая кислота способствует отпадению корок и чешуек и более глубокому проникновению кортикостероидных гормонов в ткани очагов поражения [15].
Эффективность примочек и влажно-высыхающих повязок в острой стадии экземы не вызывает никакого сомнения, однако не всегда больные готовы в домашних условиях делать растворы и проводить методично по несколько раз в день процедуры с применением примочек [11]. Большинство классических растворов, паст, мазей имеют резкий и неприятный запах, пачкают и окрашивают белье и одежду, что ограничивает их применение, особенно в амбулаторной практике. Использование растворов требует применения повязок, которые мешают движению больных, ограничивая их повседневную и профессиональную деятельность. Действие примочек, паст, мазей развивается относительно медленно, требует госпитализации больных и проведения длительного поэтапного лечения [1]. Современный пациент ожидает от наружного лечения не только быстрого облегчения воспалительных и субъективных симптомов заболевания, сокращения сроков болезни, но и удобного и приятного терапевтического воздействия, не ограничивающего его социальную и профессиональную активность, и, как следствие этого, существенного улучшения качества жизни. Поэтому в современной клинической практике значительно возросли требования к лекарственным препаратам, используемым в терапии хронических дерматозов. Препарат должен обладать активным противовоспалительным действием, хорошо переноситься, иметь высокий профиль безопасности, обладать пролонгированным действием, не требующим многократного применения, быть эстетически привлекательным и не ограничивать привычный образ жизни [4, 19].
Во многом этим критериям соответствуют топические кортикостероидные препараты. Наружные глюкокортикостероиды, впервые появившиеся в терапевтическом арсенале дерматологов в середине прошлого века, в настоящее время являются базовой терапией воспалительных дерматозов. До настоящего времени им не существует терапевтической альтернативы по скорости наступления и выраженности (активности) противовоспалительного действия. Топические кортикостероиды обладают высокой противовоспалительной, противоаллергической, иммуносупрессивной активностью, а также сосудосуживающим и антимитотическим эффектом [22, 28]. Эти препараты, обладая мощным патогенетическим воздействием, позволяют быстро уменьшить воспалительные изменения кожи, в короткий срок снизить или устранить субъективные симптомы дерматозов (зуд, жжение).
Улучшение кожного статуса, несомненно, положительно сказывается на психоэмоциональном состоянии пациентов, восстановлении трудоспособности и повседневной активности, что значительно повышает их качество жизни. Успех терапии во многом определяется правильным выбором стероида с учетом его активности и методики применения в зависимости от характера, стадии течения, локализации дерматоза [4]. Согласно Европейской классификации потенциальной активности различают слабые (класс 1), средние (класс 2), сильные (класс 3), очень сильные (класс 4) стероиды. При остром воспалении, характеризующемся отеком, гиперемией, мокнутием, целесообразно использовать средние, сильные, реже – очень сильные топические кортикостероиды (уровни доказательности А, В). По мере уменьшения выраженности воспаления применяют средние и слабые кортикостероиды (уровни доказательности А, В) [16].
Большое значение имеет правильный выбор лекарственной формы препарата, определяющей активность всасывания стероида и рациональность проводимой наружной терапии (табл. 1). Одной из наиболее распространенных ошибок при назначении топических кортикостероидов является выбор препарата без учета топографических и морфофункциональных особенностей кожи, а также активности всасывания наружных средств на различных участках кожного покрова. Всасывание наружных лекарственных средств напрямую зависит от строения (толщины) эпидермиса. Сравнительные исследования выявили существенные различия всасывания одного и того же лекарственного препарата, наносимого на разные области кожи. Таким образом, одним из критериев выбора наружного стероида является локализация очага воспаления. На участки тонкой кожи (лица, половых органов, сгибательных поверхностей) предпочтительнее нанесение стероидов умеренной потенции. Следует учитывать, что наносить препараты, содержащие сильные стероиды, на вышеуказанные области кожи, относящиеся к зонам повышенной чувствительности к глюкокортикостероидам, крайне нежелательно, т. к. это может привести к высокому риску развития как местных побочных эффектов (атрофии, телеангиэктазии и др.), так и системных, а также активизации инфекционных агентов [4].
С учетом важной роли инфекционных агентов в патогенезе экземы, в частности микробной экземы, перед врачом стоит задача в максимально короткие сроки не только снять воспаление и субъективные симптомы, но и подавить сенсибилизацию к бактериальным и грибковым антигенам, нормализовать количество и состав микрофлоры кожи [7]. Инфекционные агенты могут не только способствовать развитию заболевания, но и осложнять его течение. В связи с этим в плане наружной терапии к топическим глюкокортикостероидам нужно присоединять препараты с антимикробными и противогрибковыми свойствами. Можно использовать последовательно несколько препаратов, но более предпочтительным является наружное применение комбинированных средств, которое обладает противовоспалительным, антибактериальным и противогрибковым действием [20].
Что касается антимикробного компонента, то необходимо отметить, что традиционно назначаемые комбинированные наружные глюкокортикостероиды содержат такие действующие вещества, как гентамицин, тетрациклин, клотримазол, натамицин, к которым многие возбудители бактериально-грибковых инфекций оказываются малочувствительными. В настоящее время неэффективность применения традиционных схем терапии дерматозов сочетанной этиологии в первую очередь связана с развитием устойчивости возбудителей к назначаемым препаратам [6]. Так, по данным проведенного в России микологического исследования чувствительности нозокомиальных штаммов S. aureus к длительно используемым в клинической практике антибиотикам, выявилась резистентность к гентамицину у 31% выделенных штаммов и к тетрациклину – у 37%. Таким образом, более чем у 1/3 пациентов применение этих препаратов в качестве антимикробной терапии не дает ожидаемого лечебного эффекта [14, 17]. В другом исследовании [32] у 87% больных хронической экземой и атопическим дерматитом при посевах с очагов поражения были обнаружены MRSА (methicillin-resistant S. aureus – метициллин-устойчивый золотистый стафилококк) штаммы. Группу риска по обсемененности MRSА составили больные с длительным течением дерматоза, пожилые пациенты, отягощенные соматическими заболеваниями (сахарный диабет, хронические инфекции легких и ЛОР-органов), а также часто и длительно пребывающие на стационарном лечении. При этом у женщин активность бактериального обсеменения кожи MRSA была выше, однако тяжелее инфекция протекала у мужчин [5]. По данным микробиологических исследований [10], устойчивость к гентамицину MRSA-штаммов составляет 56%. При выборе комбинированного глюкокортикостероида следует ориентироваться прежде всего на противоинфекционную эффективность его действия. Нерациональный выбор препарата приводит к дальнейшему повышению резистентности микроорганизмов, отсутствию эффекта от терапии и ухудшению течения кожного процесса [5].
Учитывая, что у 90% пациентов основным бактериальным агентом является S. aureus [25], к тому же в большинстве случае выделяются MRSА-штаммы, также резистентные к гентамицину, необходимо использовать препарат, обладающий достаточной антибактериальной активностью против таких возбудителей. Фузидовая кислота является сильным антибактериальным препаратом и ингибирует почти все штаммы золотистого стафилококка, включая S. aureus, S. epidermidis и метициллин-резистентные штаммы, стрептококков и других патогенных микроорганизмов. Препарат действует как ингибитор синтеза белка в бактериальной клетке, обладает бактериостатическим или бактерицидным действием в зависимости от размера инокулята. Местное применение фузидовой кислоты является безопасным и эффективным в лечении бактериальных инфекций кожи [17, 26, 30]. Развитие устойчивости к ней в целом остается низким или непродолжительным и может быть сведено к минимуму, если ограничить терапию курсом не более 14 дней [35]. Перекрестной резистентности, так же, как и перекрестной чувствительности, к фузидовой кислоте нет, т. к. это единственный антибиотик в своей группе. Лечебная эффективность при местном применении фузидовой кислоты обусловлена уникальной способностью глубоко проникать в кожу и накапливаться в дозировке, в разы превышающей минимальную терапевтическую.
Фузидовая кислота успешно использовалась вместе с кортикостероидами (бетаметазоном и гидрокортизоном). Гидрокортизона ацетат – мягкий кортикостероид его предпочтительнее применять при легкой степени поражения. Бетаметазон относится к группе сильных глюкокортикостероидов (группа III), что позволяет назначать его при выраженном воспалении [17]. Данные препараты особенно эффективны в лечении микробной экземы, т. к. их действие направлено на лечение как воспаления, так и инфекции. Использование антибиотиков и кортикостероидов как по отдельности, так и в фиксированных комбинациях дает хороший терапевтический эффект при экземе и также снижает колонизацию золотистого стафилококка. Раннее начало комбинированной топической терапии является необходимым для пациентов с экземой средней и тяжелой степени и уменьшает необходимость использования антибиотиков на более поздних стадиях заболевания [25]. Назначение одного лекарственного препарата, обладающего широким терапевтическим диапазоном, заменяющего несколько медикаментозных средств, позволяет исключить полипрагмазию, избежать побочных действий и нежелательных взаимодействий между препаратами, уменьшить затраты и повысить комплаентность пациентов [4].
Комплексный подход в терапии экземы позволит уменьшить выраженность воспаления, сопровождающегося зудом и экссудацией, причиняющими больному значительные страдания, и тем самым окажет благоприятное влияние на качество жизни пациентов.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Читайте также:

