Сколько живут с герпесом до рака шейки матки
Обновлено: 22.05.2024
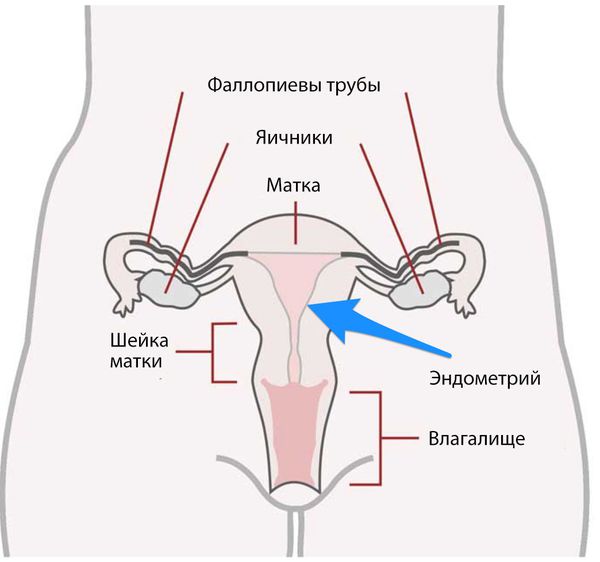
Матка расположена внутри таза женщины и является местом, где развивается беременность. Шейка матки частично находится во влагалище.
Роль шейки матки заключается главным образом в поддержании развивающейся беременности внутри матки путем плотного закрытия канала. Во время родов шейный канал открывается и значительно расширяется.
Вне беременности узкий канал шейки матки обеспечивает путь для сперматозоидов, защищает от инфекций, помогает удалить менструальную кровь, а спазмы шейки матки играют роль в оргазме женщины.
Местом развития рака шейки матки является прежде всего крайняя часть, расположенная во влагалище, называемая влагалищной частью шейки матки. Она имеет границу между двумя типами эпителия: железистым, выстилающим полость матки и цервикальный канал, и плоским, охватывающим влагалищную часть шейки матки и влагалище. Это место, называемое зоной трансформации, является местом, где развивается рак шейки матки.
Насколько распространен рак шейки матки?
Рак шейки матки — второй по распространенности женский рак в мире после рака молочной железы. Около 500000 женщин попадают в эту статистику каждый год, и 233000 из них умирают. Пик заболеваемости приходится на 45.-59 лет.
Высокая смертность от этого заболевания связана с отсутствием систематических профилактических осмотров и зачастую слишком поздней постановкой диагноза.
Каковы симптомы?
Ранний рак шейки матки обычно не имеет симптомов, поэтому очень важно регулярно проходить цитологическое обследование , по крайней мере, каждые 3 года. Тест включает сбор специальной маленькой щеткой поверхностных клеток. Мазок берется безболезненно и быстро.

Цитологический мазок
Цитологический анализ позволяет распознать до 80% ранних форм рака. В сочетании с гинекологическим обследованием в настоящее время это лучший метод для выявления ранних форм рака и предраковых поражений.
Более поздние формы рака шейки матки дают симптомы в виде кровянистых выделений (спонтанных или после полового акта), обильных, часто дурно пахнущих выделений из влагалища и чувства боли, которое, к сожалению, проявляется только при запущенном заболевании.
Раковая опухоль шейки матки может расти и постепенно заполнять просвет влагалища или проникать в шейку матки и расти глубоко в ткани таза. В наиболее распространенных формах этот тип рака поражает мочевой пузырь и прямую кишку и может метастазировать в другие органы или отдаленные лимфатические узлы.
Можно ли защититься от рака шейки?
Рак шейки матки является одной из тех злокачественных опухолей, которых можно избежать путем периодических профилактических осмотров. Как уже упоминалось, лучшее исследование — цитология шейки матки.
Кроме того, все шире используется исследование цервикального эпителия на вирус папилломы человека (ВПЧ), которое включает сбор клеток из шейки матки с помощью специальной щетки. Считается, что рак шейки матки не может развиваться без хронической инфекции ВПЧ. Стоит, однако, отметить, что папилломавирусная инфекция очень распространена среди женщин, особенно молодых, и ее недостаточно для развития рака шейки матки, потому что только у небольшого числа инфицированных женщин развиваются злокачественные изменения.
Одно из крупнейших достижений онкологии в последние годы — внедрение вакцины против ВПЧ . Прививка снижает риск заражения этим вирусом более чем на 75%. Вводить вакцину нужно девочками в возрасте около 12 лет, до половых отношений, несущих риски заражения.

Вакцина против ВПЧ
Разрешает сомнения, возникающие в результате цитологических или ВПЧ-тестов, кольпоскопия шейки матки. Она представляет собой смотр поверхности органа через специальный микроскоп. Кольпоскопия позволяет гинекологу увидеть «своими глазами» дисплазию шейки матки, и, возможно, сделать биопсию.
Что такое дисплазия шейки матки?
Гораздо чаще, чем рак шейки матки, встречаются предраковые поражения, известные как дисплазия низкой, средней или высокой степени. Они составляют большинство аномальных результатов цитологических исследований.
Эти термины используются для описания нарушений развития эпителиальных клеток шейки матки, которые могут (в случае средней или большой дисплазии) привести к раку. Такие изменения требуют лечения, которое защитит женщину от развития рака.
Каковы причины рака шейки матки?
Следует помнить, что, хотя механизм развития рака шейки матки до конца не изучен, в отношении факторов риска развития этого заболевания нет никаких сомнений. Наибольший риск его развития повышается за счет: ранних половых отношений, большого числа сексуальных партнеров, большого (> 5) числа родов, курения, низкого социально-экономического статуса и дисплазии шейки матки.
Вероятными последствия для его развития также дают использование гормональных контрацептивов , диета с низким содержанием антиоксидантов, некоторые инфекции репродуктивного органа (хламидиоз, гонорея, вирус герпеса, цитомегаловирус) и ВИЧ-инфекция. Стоит отметить, что семейная предрасположенность к раку шейки матки не доказана.

Использование контрацептивов
В настоящее время считается, что наиболее важный фактор риска развития рака шейки матки — инфицирование вирусом папилломы человека (ВПЧ) эпителиальных клеток. Гораздо реже вирус гнездится во влагалищном эпителии или половых губах, что приводит к заболеваниям этой области.
Заражение шейки матки ВПЧ протекает полностью бессимптомно и происходит главным образом (хотя и не только) половым путем. В подавляющем большинстве случаев организм женщины удаляет вирус сам, но в определенном проценте случаев происходит постоянная инфекция. Это означает, что вирус постоянно находится в эпителиальных клетках шейки матки, что может привести к их изменениям — так называемой дисплазии, приводящей к нарушениям и функциям и развития, а иногда к злокачественному новообразованию и развитию рака.
ВПЧ-инфекция не может быть вылечена, так же как лекарства от вируса нет. Пациентка должна находиться под наблюдением, и в случае хронической инфекции контроль должен быть усилен. Если развивается дисплазия, следует применять соответствующее лечение.
Отсюда следует, что образ жизни оказывает огромное влияние на риск развития рака шейки матки. Соответствующая модификация в сочетании с регулярными цитологическими и гинекологическими исследованиями минимизирует этот риск.
Как гинеколог ставит диагноз?
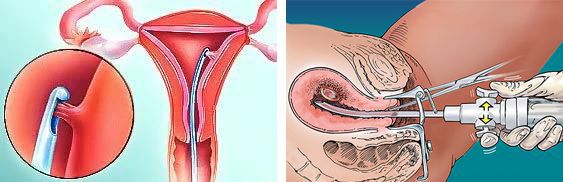
Для диагностики рака шейки матки берут образец подозрительной ткани, чтобы определить тип опухоли.
Не менее важным является гинекологическое обследование, проводимое гинекологом-онкологом. Обследование проводится в зеркалах, через влагалище и задний проход. Это дает возможность определить стадию заболевания и возможность хирургии опухоли.
Кроме того, проводится стандартное рентгенологическое исследование легких и компьютерная томография брюшной полости и таза, чтобы исключить метастазы в других органах. В отдельных случаях используется МРТ.

Томография
Очевидно, что обязательными являются базовые анализы крови, оценивающие состояние костного мозга (морфология), почек и печени.
Какие методы лечения?
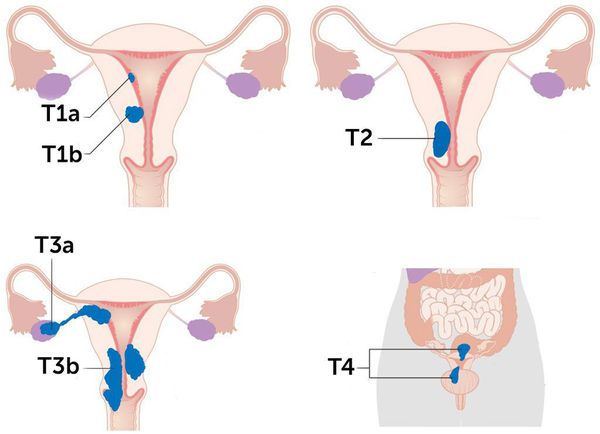
Способ лечения зависит от стадии рака на момент постановки диагноза.
На первых стадиях, пока опухоль не пересекает шейку матки, а ее диаметр составляет менее 4 см, наилучшие результаты достигаются при лечении хирургическим путем.
На очень ранних стадиях, особенно у молодых женщин, которые хотят сохранить фертильность, достаточно удалить только шейку матки и лимфатические узлы таза. Это дает пациентке шанс на естественную беременность.
Тем не менее, наиболее распространенной процедурой остается так называемое радикальное иссечение матки с удалением тазовых лимфатических узлов. Как правило, матка удаляется вместе с окружающими тканями и регионарными лимфатическими узлами. Операция обычно выполняется путем вскрытия брюшной полости ( лапаротомия ), хотя также можно использовать лапароскопический или даже трансвагинальный путь.

Лапаротомия
К сожалению, в России слишком много случаев рака шейки матки все еще диагностируются на поздних стадиях, когда опухоль считается неоперабельной, поэтому наиболее часто используемый метод лечения рака шейки матки в этих случаях — лучевая терапия. Облучение подразумевает направление пучка ионизирующего излучения на опухоль и окружающие ткани. Радиация создается в специализированных медицинских устройствах, так называемых ускорителях или производится специально подготовленными радиоактивными элементами, и обладает свойством разрушать раковые клетки.
Лечение рака шейки матки с помощью облучения обычно состоит из двух этапов:
- Облучение опухоли «извне» (с использованием ускорителя, через кожу и здоровые ткани, окружающие опухоль);
- Изнутри, путем помещения радиоактивного элемента внутрь опухоли (в цервикальный канал).
Доза облучения ограничена так называемым пределом нормальной толерантности к тканям, и это своего рода компромисс между уничтожением рака и сохранением окружающей опухоль ткани. Такие органы, как мочевой пузырь или прямая кишка, чувствительны к радиации, и слишком высокая доза может их повредить. Лучевая терапия — очень сложный метод лечения, требующий новейших медицинских приборов и компьютеров.
Лучевая терапия также используется в качестве дополнительного лечения после операции. После резекции опухоли, малый таз, в котором находилась больная матка, облучают для уничтожения отдельных раковых клеток.
Ещё один популярный метод лечения рака шейки матки — химиотерапия и радиохимиотерапия. Особенно часто она проводится с применением цисплатина. Препарат используется в небольших дозах в качестве дополнения к лучевой терапии. Он усиливает действие ионизирующего излучения на опухоль и улучшает результаты лечения по сравнению с обычной лучевой терапией.
Самостоятельная химиотерапия, однако, при лечении рака шейки матки имеет ограниченное значение. Метод используется только в случае неизлечимых форм заболевания, когда нельзя использовать другие варианты лечения.
Каковы шансы на излечение?
У женщин, регулярно проходящих профилактические осмотры, инвазивный рак развивается довольно редко — своевременно проведенные гинекологические и цитологические анализы позволяют диагностировать предраковую стадию. Даже если в этой группе пациенток наблюдается инвазия рака, она обычно не превышает 1-й степени. Это дает более 90% шансов на выздоровление.
Заболевание можно вылечить лучевой терапией даже на 3-й стадии, но в этом случае выживает около 30-40% пациенток. При 4 степени болезни бывают лишь единичные случаи выздоровления.
Наиболее важный прогностический фактор — наличие метастазов рака в отдаленных лимфатических узлах или других органах. Тогда шансы на выздоровление значительно снижаются.
Чрезвычайно важно, чтобы лечение диагностированного рака шейки матки проводилось в специализированном онкологическом центре. Это значительно увеличивает шансы на излечение пациенток, благодаря установлению правильного диагноза и подбору эффективного лечения.

- Анализы
- Беременность и роды
- Беременность обзор
- Бесплодие и репродуктивный статус
- Бессонница и расстройства сна
- Болезни желудочно-кишечного тракта
- Болезни легких и органов дыхания
- Болезни органов кровообращения
- Болезни щитовидной железы
- Боль в спине
- Восстановительная медицина
- Генитальный герпес
- Гинекология
- Головная боль
- Грипп
- Депрессия
- Детская онкология
- Детские болезни
- Детское развитие
- Заболевания молочных желез
- Здоровое питание. Диеты
- Здоровье и душевное равновесие
- Из истории болезни
- Иммунология
- Импотенция (эректильная дисфункция)
- Инфекции передаваемые половым путем
- Кардиология
- Кровеносная и лимфатическая система
- Лейкемии
- Лечение рака
- Лимфогранулематоз
- Маммология
- Медицина в спорте
- Менопауза
- Микробиология, вирусология
- Педиатрия (детские болезни)
- Проблемная кожа
- Путь к себе
- Рак желудка
- Рак молочной железы (рак груди)
- Рак ободочной, прямой кишки и анального канала
- Рак предстательной железы (рак простаты)
- Рак тела матки
- Рак шейки матки
- Рак яичников
- Сахарный диабет
- Сексология и психотерапия
- Сексуальная жизнь
- Современная контрацепция
- Урология
- Уход за кожей
- Факты о здоровом старении
- Химиoтерапия
- Школа здоровья
- Эндокринология
| Вирус герпеса и его связь с раком шейки матки |
| Автор: http://www.eurolab.ua/ |
| 27 Марта 2011 |
|
Вирус герпеса выступает «сообщником» других вирусов Генитальный герпес увеличивает риск развития рака шейки матки - болезни, которая ежегодно убивает тысячи женщин, выступая «сообщником» другого распространенного вируса, который часто вызывает этот вид рака. По данным результатов исследования, опубликованного в Журнале Национального Института Рака, вирус простого герпеса второго типа, причина генитального герпеса, был обнаружен почти у половины женщин с инвазивным раком шейки матки – это почти вдвое чаще, чем у женщин без признаков рака. Однако это не означает, что все женщины с вирусом простого герпеса второго типа (ВПГ-2) имеют повышенный риск развития рака. На самом деле, женщины, инфицированные ВПГ-2, не подвергаются большему риску, чем здоровые, если только они также не инфицированы папилломавирусом человека (ПВЧ). «Данное исследование направлено на то, чтобы подчеркнуть необходимость прохождения регулярных анализов, в частности цитологических мазков со слизистой шейки матки, в хороших лабораториях, которые могут выявить присутствие папилломавируса», - говорит Марк Шифман, доктор медицины, работающий в Национальном Институте Рака, и не принимавший участия в этом исследовании. Он считает: «Если у вас регулярно берут цитологические мазки со слизистой шейки матки, и результаты анализов в норме, то можете расслабиться. Даже если у вас диагностировали вирус простого герпеса 2-го типа, он играет второстепенную роль для угрозы развития рака шейки матки, и является активным только в паре с папилломавирусом». Существует приблизительно 100 различных видов ПВЧ, которыми в совокупности инфицированы примерно 24 миллиона американцев. Примерно одна треть вирусов была передана посредством сексуального контакта без использования презерватива или противозачаточного резинового колпачка. Большинство вирусов безвредны, но неоторые из них могут вызывать остроконечные кондиломы. Тем не менее, «Существует 14 видов очень опасных ПВЧ, которые четко продемонстрировали свойство вызывать инвазивный рак шейки матки», - говорит ведущий исследователь, доктор философии Дженнифер Смит. В своем исследовании на базе Международного агентства по изучению рака во Франции ученые пришли к выводу, что женщины, инфицированные ПВЧ и ВПГ-2, имели в два-три раза выше шансов заболеть раком шейки матки. Они обследовали примерно 2400 женщин, живущих в семи странах Азии, Европы и Латинской Америки. У женщин азиатского происхождения обнаружилась самая высокая частота заболевания раком шейки матки. «Данное исследование проводилось в странах, в которых обычно слабо развиты программы обследований с помощью цитологических мазков со слизистой шейки матки и мало внимания уделяется незначительным патологиям», - говорит Шифман. «Это была попытка со стороны ученых больше узнать о том, как ПВЧ периодически приводит к раку шейки матки, а также пролить свет на один из видов рака, механизм развития которого хорошо изучен». Хотя он является одним из самых распространенных среди женщин видов рака, при раннем выявлении, посредством цитологического мазка со слизистой шейки матки, рак шейки матки имеет почти стопроцентную излечимость. С 1955 года смертность от этой болезни снизилась на 74%, главным образом из-за распространения обследований с помощью взятия цитологических мазков со слизистой шейки матки. Большинству женщин советуют сдавать мазки не менее раза в год; те из них, у которых результаты отклонялись от нормы, должны проходить обследования дважды или даже трижды в год. Американское онкологическое общество собирается выдать новые рекомендации касательно обследований к концу месяца. Герпес 2-го типа является одним из нескольких факторов, которые, взаимодействуя с ПВЧ, повышают угрозу развития рака шейки матки. Предыдущие исследования показывают, что использование оральных контрацептивов более пяти лет подряд удваивает риск развития рака этого типа у женщин с ПВЧ, в то же время перенесенные роды, в количестве более семи, увеличивают риск развития рака шейки матки в 4 раза. В число других подозреваемых сопутствующих факторов входят: ранняя сексуальная активность, курение и роды в возрасте до 20-ти лет. От ВПГ-2, который также распространяется в процессе незащищенного сексуального контакта и, по данным Центра контроля заболеваний, уже поразил примерно каждого пятого американца старше 12 лет, не существует лечения. Во время активной фазы вирус вызывает болезненные и очень заразные язвочки на гениталиях. Другим типом вируса простого герпеса является вирус, вызывающий герпетические высыпания на губах – ВПГ-1. Доктор Смит считает, что этот тип вируса не способствует возникновению рака шейки матки.
Генитальный герпес — это инфекция, характеризующаяся пузырьковыми высыпаниями на половых органах, напоминающими «простуду», выступающую на слизистой губ. Но эта инфекция протекает гораздо опаснее и неприятнее, ее даже часто сравнивают с сифилисом. Прием гинеколога, уролога, дерматолога — 1000 руб. Консультация врача по результатам УЗИ, анализов — всего 500 руб. (по желанию пациента) Как можно заразиться герпесомЗаболевание вызывается вирусом простого герпеса (HSV, Herpes simplex virus). Из восьми типов этого возбудителя генитальные поражения следствие двух инфекционных агентов. ВПГ-2 причина 80% случаев болезни, а ВПГ-1 — 20%. Встречаются и сочетанные инфекции, в возникновении которых виновны оба вирусных типа.
Оба типа вируса передаются:
Статистика скрытых и явных форм герпесаПобороть возбудителя самостоятельно организм не может. Вирус оседает в корешках спинного мозга, и инфицированный человек продолжает жить с болезнью всю жизнь. Возбудитель может много лет находиться в организме, не давая симптоматики. Поэтому невозможно узнать, не проводя анализов на герпес , заражен ли человек вирусом. По данным ВОЗ герпесом 1 типа, вызывающим сыпь на губах и половых органах, заражено 67% жителей Земли, а 2 тип поразил 11% людей. Только у 20% болезнь протекает в классической форме, не вызывающей сомнений. У остальных течение заболевания скрытое или бессимптомное. Первичный герпесСуществует три периода болезни:
Рецидивирующий герпесУ 50%-70% людей болезнь переходит в хроническую форму. Этому способствует:
Почему же у больных развиваются рецидивы, во время которых болезнь поражает одни и те же участки тела? Причин для этого несколько:
Виды рецидивирующего герпесаВ зависимости от количества обострений различают несколько типов болезни:
Атипичные формы герпесаИногда генитальный герпес протекает стерто. На такие формы болезни приходится 65% случаев болезни:
Существует скрытая форма болезни, при которой клинические проявления отсутствуют, но, несмотря на это, человек остается источником инфекции. Но мнимое благополучие длится не вечно. При переохлаждении, упадке сил, снижении иммунной защиты, беременности, стрессе, тяжелых сопутствующих болезнях и других неприятных условиях, вирус начинает усиленно размножаться и человек заболевает.
Особенности протекания генитального герпеса при беременностиКоличество положительных (серопозитивных) реакций на вирусы герпеса 1 и 2 у беременных составляет 50-70%. Из-за повышенной нагрузки на организм и снижения иммунной защиты герпес в этот период часто дает рецидивы. Но только у 30% женщин наблюдается классическое развитие болезни. В основном симптомы герпеса во время беременности ограничиваются появлением участков покраснения и трещинок, которые женщины принимают за раздражение. Проявление герпетической инфекции, вызванное рецидивированием, не опасно для ребенка. Организм женщины уже сформировал иммунитет к инфекции, образовав антитела — вещества, защищающие ее от вируса. Часть антител перейдет от мамы к малышу, защитив его от заражения. Опасен только рецидив, наступивший непосредственно перед родами. Для предотвращения заражения малыша и разрывов воспаленных тканей, женщинам с герпетической сыпью на половых органах показано родоразрешение с помощью кесарева сечения. Намного хуже, когда заражение первично. Герпес относится к группе инфекций, заражение которыми впервые за время беременности приводит к рождению детей, страдающими задержкой развития и врожденными пороками . Анализы на герпес для беременных: расшифровка и прогноз патологий у плодаЧтобы выявить степень риска для малыша, у женщины берется анализ крови на антитела IgM и IgG, по концентрации которых определяют, когда наступило заражение. Анализ проводится методом ИФА (иммунофлюоресцентным), реагирующим на антитела IgM и IgG к вирусу. По наличию или отсутствию антител можно узнать, инфицирована ли женщина и когда произошло заражение: Плохо, если четырехкратное увеличение IgG сочетается с обнаружением IgM. Значит, антитела формируются именно сейчас, т.е. женщина больна.
Рак шейки матки последние 30 лет представляет собой одну из самых распространенных злокачественных опухолей. Согласно статистике, это заболевание среди всех онкологических патологий у женщин занимает второе место после рака молочной железы. Каждый год онкологи и гинекологи выявляют приблизительно 500 тысяч случаев этой онкологии. ПРИЕМ ОНКОЛОГА— 1000 руб. ПРИЕМ ГИНЕКОЛОГА — 1000 руб. КОНСУЛЬТАЦИЯ ВРАЧЕЙ ПО РЕЗУЛЬТАТАМ УЗИ, АНАЛИЗОВ — 500 руб.! Темпы роста опухоли высоки, а начальные стадии протекают бессимптомно, поэтому опухоль определяется на поздних стадиях, когда требуется длительное и сложное лечение или помочь пациентке уже невозможно.
Что такое рак шейки маткиК несчастью, даже в век высоких технологий люди все чаще сталкиваются со страшным словом «рак», узнавая о чьей-то смерти. И это при том, что начальные формы рака подлежат лечению, практически не излечимы лишь запущенные стадии этого заболевания. Самая распространенная среди представительниц женского пола форма онкологического заболевания – рак шейки матки — не исключение. Именно эта болезнь уносит жизни женщин ежегодно во всем мире и только лишь по причине позднего обращения к врачу.
Причина развития рака шейки маткиКак и любое злокачественное новообразование, рак шейки матки обусловлен повреждением генетических связей клеток, в силу всевозможных травмирующих факторов окружающей среды. Угрозу для женщины представляют:
Также рекомендуется регулярно проходить осмотр у женского уролога для своевременного выявления урологических инфекций — их своевременное лечение снижает риск возникновения опасной патологии на 20%. Симптомы рака шейки маткиРак шейки матки симптомов может не давать симптомов длительное время, поэтому единственный способ не прозевать болезнь — регулярные профилактические осмотры у гинеколога.
Первые признаки заболевания выглядят так:
|