Постинъекционные липодистрофии ягодиц что это
Обновлено: 22.05.2024
Что такое Липодистрофия прогрессирующая сегментарная -
Прогрессирующая сегментарная липодистрофия относится к редким формам поражения жировой ткани. Чаще болеют женщины.
Что провоцирует / Причины Липодистрофии прогрессирующей сегментарной:
Этиология и патогенез недостаточно выяснены. Предполагают, что прогрессирующая липодистрофия связана с генетически обусловленными нарушениями обмена веществ, есть данные о возможном поражении диэнцефальной области.
Патогенез (что происходит?) во время Липодистрофии прогрессирующей сегментарной:
Гистологически определяются атрофия и фиброз жировой ткани.
Симптомы Липодистрофии прогрессирующей сегментарной:
Отмечается атрофия жировой ткани в подкожной клетчатке на ограниченных участках при сохраненном или даже повышенном отложении жира в других областях. Атрофия жировой ткани преимущественно отмечается на лице и верхней половине туловища, иногда поражается голень или бедро. Изредка прогрессирующая сегментарная липодистрофия сочетается с отосклерозом, кистозными изменениями костей и дебильностью. Часто прогрессирующая сегментарная липодистрофия сопровождается нарушениями водно-солевого обмена, расстройствами менструального цикла, вазомоторными нарушениями, понижением функции щитовидной железы вплоть до клинически выраженного гипотиреоза.
Диагностика Липодистрофии прогрессирующей сегментарной:
Дифференциальный диагноз проводят с так называемым пубертатным истощением, нейрогенной анорексией.
Лечение Липодистрофии прогрессирующей сегментарной:
Патогенетическое лечение не разработано; применяют физиотерапию, массаж, седативные средства. Прогноз для жизни благоприятный.
К каким докторам следует обращаться если у Вас Липодистрофия прогрессирующая сегментарная:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Липодистрофии прогрессирующей сегментарной, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Постинъекционная липодистрофия встречается наиболее часто и характеризуется атрофией или гипертрофией жировой ткани в местах повторных инъекций.
Что провоцирует / Причины Липодистрофии постинъекционной:
Согласно нейрогенно-дистрофической концепции, подобная липодистрофия связана с многократным повторным раздражением нервных структур в зоне инъекции, обусловленным химическим. термическим и механическим воздействием, физико-химическими свойствами инъецируемого лекарственного препарата, а также местными аллергическими реакциями. Риск развития постинъекционной липодистрофии увеличивается, если инъекции в течение длительного времени делают на ограниченном участке тела. В результате хронического раздражения происходят трофические изменения кожи и подкожной клетчатки.
Патогенез (что происходит?) во время Липодистрофии постинъекционной:
Патогенез недостаточно ясен.
Симптомы Липодистрофии постинъекционной:
Постинъекционная липодистрофия встречается чаще у женщин, преимущественно в виде липоатрофии; однако описаны случаи гипертрофии жировой клетчатки в местах инъекций. Возможно сочетание постинъекционной атрофии и гипертрофии жировой ткани. Объем жировой ткани в подкожной клетчатке при липоатрофии уменьшается вплоть до полного исчезновения жира. В зонах поражения развиваются гипостезия, реже гиперестезия кожи.
Диагностика Липодистрофии постинъекционной:
Диагноз устанавливают на основании характерных клин. проявлений и данных анамнеза.
Лечение Липодистрофии постинъекционной:
Лечение постинъекционных инсулиновых липодистрофии у больных сахарным диабетом проводят высокоочищенными (монокомпонентными) инсулинами; такой инсулин вводят в участки атрофии в дозе 4-5 ЕД. В отдельных случаях монокомпонентный инсулин смешивают с равным количеством (1-2 мл) 0,5% раствора новокаина. Применяют также массаж, физиотерапию.
Профилактика Липодистрофии постинъекционной:
Профилактика заключается в максимальном щажении тканей при повторных инъекциях в течение одного курса.
К каким докторам следует обращаться если у Вас Липодистрофия постинъекционная:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Липодистрофии постинъекционной, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .

Липодистрофия – группа патологий жировой ткани, развивающихся на фоне нарушения липидного обмена, в результате чего в подкожно-жировой клетчатке происходят аномальные изменения – она атрофируется или, наоборот, гипертрофируется. Поражение может быть локальным, частичным (сегментарным) или тотальным.
Причины липодистрофии
Этиология и патогенез патологии до конца не установлены. Но, несмотря на это, специалисты разделяют приобретенные и врожденные липодистрофии, появление которых генетически обусловлено. Провоцирующими факторами приобретенной формы заболевания является нарушение обменных процессов в подкожно-жировой клетчатке.
Формы липодистрофии
- Атрофическая. Потеря объема подкожно-жировой клетчатки на определенных участках тела, чаще всего это происходит на лице, конечностях и ягодицах. При этом мышечная ткань в патологический процесс не вовлекается.
- Гипертрофическая. Чрезмерное отложение жировой ткани, преимущественно на животе, молочных железах, задней области шеи и верхних отделах спины. Реже проблема затрагивает печень и мышцы.
- Сочетанная. Характеризуется исчезновением подкожно-жировой клетчатки на одних участках и чрезмерное ее отложение на других.
Симптомы
Термин «липодистрофия» объединяет следующие патологические состояния:
- Врожденная генерализованная липодистрофия (синдром Берардинелли-Сейпа). Тотальное исчезновение жира. Специфических симптомов нет. Пациенты жалуются на слабость, вялость, нарушения потоотделения и сна. Нередко развиваются анорексия и депрессия.
- Гипермускулярная липодистрофия. Полное отсутствие подкожно-жировой клетчатки. На этом фоне отмечается чрезмерное развитие мышечной ткани, повышение артериального давления, головные боли и изменение толерантности к глюкозе.
- Прогрессирующая сегментарная липодистрофия (синдром Барракера-Симонса). Характеризуется атрофией подкожно-жировой клетчатки на ограниченных участках тела. При этом на других жир продолжает откладываться, причем даже в больших количествах, чем это необходимо.
- Постинъекционная липодистрофия. Развитие патологического процесса в местах повторных инъекций.
- Гиноидная липодистрофия. Характеризуется изменениями рельефа кожи, появлением ямочек и бугорков, образованием так называемой «апельсиновой корки».
Диагностика липодистрофии

Нередко достаточно осмотра и тщательного сбора жалоб, чтобы установить диагноз. Для оценки липидного обмена пациент сдает биохимический анализ крови. В нем в первую очередь определяют уровень триглицеридов и глюкозы. Далее, в зависимости от предполагаемой формы липодистрофии могут быть назначены следующие лабораторные тесты:
-
и крови;
- генетические тесты; ;
- тесты на чувствительность к инсулину; .
В рамках инструментального обследования пациент проходит ЭКГ, ЭхоЭКГ, УЗИ поджелудочной железы, КТ и МРТ.
Лечение
На данный момент не разработано эффективных методов лечения. В рамках медикаментозной терапии могут быть назначены следующие группы препаратов:
- гепатопротекторы;
- стимуляторы обменных процессов;
- спазмолитики;
- гиполипидемические средства;
- витамины;
- гормоны.
Положительные результаты дает физиотерапия (ультразвук, индуктометрия, электрофорез, фонофорез).
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Флегмона: причины появления, симптомы, диагностика и способы лечения.
Определение
Флегмона – это острое разлитое гнойное воспаление жировой клетчатки с тенденцией к быстрому распространению по клетчаточным пространствам и вовлечением в гнойный процесс мышц, сухожилий. Заболевание возникает в результате проникновения в мягкие ткани патогенных микроорганизмов, чаще золотистого стафилококка и стрептококка.
В отличие от абсцесса флегмона не имеет четких границ, поэтому гнойный экссудат может быстро распространяясь в окружающие ткани, постепенно приводя к их разрушению и некрозу.
Флегмона может образоваться на лице, шее, в полостях тела, на конечностях, в зоне переломов, раневых поверхностей, в местах укусов животных.
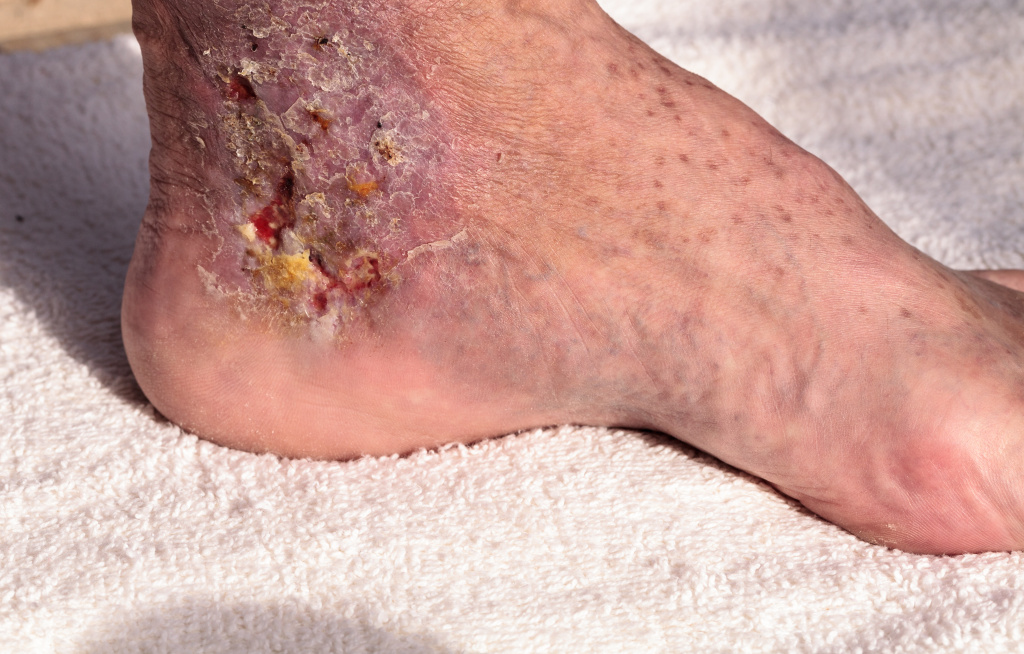
Если флегмона развивается в клетчатке, окружающей тот или иной орган, то для обозначения этого заболевания пользуются названием, состоящим из приставки «пара» и латинского наименования воспаления данного органа (паранефрит – воспаление околопочечной клетчатки, параметрит – воспаление клетчатки малого таза и т.д.).
Причины появления флегмоны
Гнойную флегмону вызывают гноеродные микробы (стафилококки, стрептококки, синегнойная палочка и др.). При проникновении в ткани кишечной палочки, вульгарного протея, гнилостного стрептококка развивается гнилостная флегмона. Наиболее тяжелые формы флегмоны вызывают облигатные анаэробы, размножающиеся в условиях отсутствия кислорода. Так как микроорганизмы являются достаточно агрессивными, то и развитие воспаления происходит очень быстро.
Флегмона в большинстве случаев связана с проникновением в ткани патогенных микроорганизмов гематогенным путем (при повреждениях кожи и слизистых оболочек) и ятрогенным путем (инъекции) при несоблюдении правил асептики или техники введения препаратов.
Причиной флегмоны может стать попадание под кожу различных химических веществ (скипидара, керосина и др.).
Сильное и быстрое распространение процесса воспаления по клеточному пространству имеет связь со сниженным иммунитетом организма, его истощением, хроническими заболеваниями (туберкулезом, болезнями крови, сахарным диабетом и др.), регулярными интоксикациями (например, алкогольной) и иммунодефицитными состояниями.
Флегмоны могут стать осложнением других гнойных заболеваний (карбункула, абсцесса, сепсиса).
Другие причины формирования флегмоны:
- негнойное воспаление подкожной клетчатки (целлюлит), обычно распространяющееся по ходу соединительной ткани в межклеточном пространстве;
- осложнения остеомиелита, тромбофлебита, лимфаденита;
- в последние годы в связи с развитием эстетической хирургии участились случаи возникновения флегмон после операций по коррекции фигуры и введения филлеров.
Флегмона может быть первичной (возникшей в результате непосредственного внедрения микроорганизмов) или вторичной (развившейся при переходе воспаления с окружающих тканей), острой или хронической, поверхностной (поражение ткани до мышечного слоя) или глубокой, прогрессирующей или отграниченной.
С учетом локализации флегмоны подразделяют на подкожные, межмышечные, подфасциальные, забрюшинные, межорганные, флегмоны клетчатки средостения, флегмоны шеи, кисти, стопы.
Согласно медицинской классификации, флегмона подразделяется на следующие виды:
- серозная – начальный этап воспаления, характеризующийся скоплением экссудата в пораженном участке ткани и инфильтрацией лейкоцитами. Клетчатка напоминает водянистый студень с трудноразличимой границей между здоровой и инфицированной тканью. Дальнейшее развитие процесса приводит к переходу серозной формы в гнилостную либо гнойную;
- гнойная – характеризуется расплавлением тканей и образованием гнойного скопления беловатого, желтоватого либо зеленого цвета. Возможно образование свища, язвы или полости. В процесс могут вовлекаться соседние ткани и анатомические образования;
- гнилостная – пораженная ткань разрушается с образованием зловонной биомассы темно-зеленого либо коричневого цвета. Развитие гнилостного процесса сопровождается тяжелой интоксикацией организма;
- некротическая – пораженная ткань некротизируется, образуя либо расплав, либо раневую поверхность. Воспаленная область окружается лейкоцитарным валом, затем флегмона преобразуется в абсцесс;
- анаэробная – воспалительный процесс приводит к некротизации обширных участков ткани с выделением зловонных газовых пузырьков. Окружающие воспалительный очаг ткани приобретают «вареный» вид без покраснения покровов.
Клинические проявления флегмоны почти всегда протекают бурно и характеризуются внезапным началом и быстрым распространением. Среди ключевых признаков флегмоны выделяют:
- резкое повышение температуры до крайне высоких значений (39-40°С);
- общую интоксикацию со слабостью, бледностью, недомоганием, снижением аппетита, тошнотой, потливостью;
- озноб, головную боль, жажду;
- красноту и резкий отек тканей в месте поражения (если это подкожный процесс);
- увеличение лимфоузлов;
- нарушение функции пораженной части тела;
- формирование плотного, горячего, болезненного инфильтрата, не имеющего четкой границы;
- постепенное формирование участка размягченных тканей (гнойной полости).
Хроническая флегмона характеризуется появлением инфильтрата, кожа над которым приобретает синюшный оттенок.
Одним из видов хронической флегмоны является деревянистая флегмона (флегмона Реклю) – результат инфицирования микроорганизмами ротоглотки.
При серозной флегмоне клетчатка имеет студенистый вид, пропитана мутной водянистой жидкостью, по периферии воспалительный процесс без четкой границы переходит в неизмененную ткань. При прогрессировании процесса пропитывание мягких тканей резко увеличивается, жидкость становится гнойной. Процесс может распространяться на мышцы, сухожилия, кости.
Гнилостная флегмона характеризуется развитием в клетчатке множественных участков некроза, расплавлением тканей, обильным гнойным отделяемым со зловонным запахом.
Для анаэробной флегмоны характерны распространенное серозное воспаление мягких тканей, обширные участки некроза и образование в тканях множественных пузырьков газа.
Диагностика флегмоны
Как правило, для диагностики флегмоны назначают:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Липодистрофия — патологическое состояние, характеризующееся общим или местным уменьшением или увеличением объёма жировой ткани в подкожной клетчатке.
• Липодистрофия врождённая генерализованная (*269700, ) клинически характеризуется полным исчезновением жира в подкожной клетчатке, ускорением темпов роста и развития скелета в первые 3–4 года жизни, катарактой, гиперпигментацией кожных покровов, гипертрофией мышц, почек и сердца, гепатоспленомегалией с портальной гипертензией, гипертрихозом, олигоменореей. Лабораторно: гиперлипидемия, гипергликемия, гиперинсулинемия и гиперглюкагонемия. Синоним: синдром Сейпа.
• Липодистрофия прогрессирующая сегментарная — состояние, сопровождающееся полной потерей подкожного жира в верхней части туловища, рук, шеи и лица, иногда с увеличением содержания жира в тканях вокруг и ниже таза. Синонимы: Барракера болезнь, Барракера–Симонса болезнь, липодистрофия парадоксальная, Симонса синдром, Холлендера–Симонса болезнь локальная.
• Липодистрофия семейная частичная (*602094, 1q21–22, дефекты гена LFP [FPL, FPLD], ) проявляется в период полового созревания постепенной атрофией подкожной клетчатки туловища и конечностей с избыточным отложением жировой ткани на лице и шее. Лабораторно: гиперинсулинемия вследствие инсулинорезистентности, гипертриглицеридемия, снижение ЛПВП. Синонимы: синдром Кобберлинга–Даннигана, липодистрофия семейная частичная Даннигана
• Липодистрофия гипермускулярная характеризуется общим исчезновением жира в подкожной клетчатке в сочетании с выраженной гипертрофией скелетных мышц.
• Липодистрофия инсулиновая — постинъекционная липодистрофия, развивающаяся в местах введения инсулина у больных СД.
• Липодистрофия интестинальная (см. Болезнь Уиппла).
Синоним. Липоатрофия.
МКБ-10 • E88.1 Липодистрофия, не классифицированная в других рубриках.
Код вставки на сайт
Липодистрофия — патологическое состояние, характеризующееся общим или местным уменьшением или увеличением объёма жировой ткани в подкожной клетчатке.
• Липодистрофия врождённая генерализованная (*269700, ) клинически характеризуется полным исчезновением жира в подкожной клетчатке, ускорением темпов роста и развития скелета в первые 3–4 года жизни, катарактой, гиперпигментацией кожных покровов, гипертрофией мышц, почек и сердца, гепатоспленомегалией с портальной гипертензией, гипертрихозом, олигоменореей. Лабораторно: гиперлипидемия, гипергликемия, гиперинсулинемия и гиперглюкагонемия. Синоним: синдром Сейпа.
• Липодистрофия прогрессирующая сегментарная — состояние, сопровождающееся полной потерей подкожного жира в верхней части туловища, рук, шеи и лица, иногда с увеличением содержания жира в тканях вокруг и ниже таза. Синонимы: Барракера болезнь, Барракера–Симонса болезнь, липодистрофия парадоксальная, Симонса синдром, Холлендера–Симонса болезнь локальная.
• Липодистрофия семейная частичная (*602094, 1q21–22, дефекты гена LFP [FPL, FPLD], ) проявляется в период полового созревания постепенной атрофией подкожной клетчатки туловища и конечностей с избыточным отложением жировой ткани на лице и шее. Лабораторно: гиперинсулинемия вследствие инсулинорезистентности, гипертриглицеридемия, снижение ЛПВП. Синонимы: синдром Кобберлинга–Даннигана, липодистрофия семейная частичная Даннигана
• Липодистрофия гипермускулярная характеризуется общим исчезновением жира в подкожной клетчатке в сочетании с выраженной гипертрофией скелетных мышц.
• Липодистрофия инсулиновая — постинъекционная липодистрофия, развивающаяся в местах введения инсулина у больных СД.
• Липодистрофия интестинальная (см. Болезнь Уиппла).
Синоним. Липоатрофия.
МКБ-10 • E88.1 Липодистрофия, не классифицированная в других рубриках.
Читайте также:

