Почему краснеют и опухают веки глаз и под глазом
Обновлено: 17.05.2024
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Консультация офтальмолога – бесплатно!
Консультация офтальмолога БЕСПЛАТНО при удалении халязиона, новообразований (папиллом) век, инородных тел роговиц и конъюнктивы! (цена .
Ардамакова Алеся Валерьевна
Врач-офтальмолог, лазерный хирург
Кандидат медицинских наук
Никулина Ольга Васильевна
В каких случаях обращаться к офтальмологу?
Мы в Telegram и "Одноклассниках"
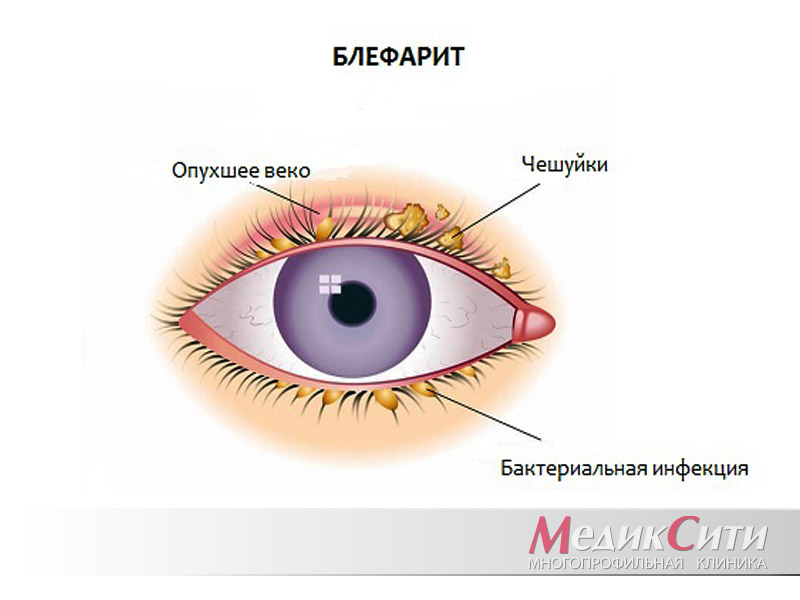
Блефарит - группа глазных болезней, сопровождающихся воспалением краев век, и сложно поддающихся лечению.
При блефарите воспалительный процесс охватывает ресничные края век, заболевание часто носит хронический характер.

Диагностика и лечение блефарита
Длительный и вялотекущий хронический блефарит снижает работоспособность человека и может привести к потере зрения.
Виды блефарита
Врачи-офтальмологи выделяют 5 видов блефарита век:
Инфекционный блефарит
Инфекционный (язвенный) блефарит появляется в результате деятельности многочисленных микроорганизмов (стафилококки, гемофильная палочка, вирус герпеса человека), которые через мельчайшие ранки попадают под кожу век, начинают там размножаться и повреждать окружающие ткани. Под действием гноя, выделяющегося из ранок, ресницы склеиваются и обламываются.
Симптомы инфекционного блефарита:
- зуд, покраснение и болевые ощущения в зоне века;
- повышение температуры кожи века.
Диагностика инфекционного блефарита:
Для подтверждения диагноза проводится бактериологический посев кусочка пораженной кожи на определение микроорганизмов, вызвавших заболевание.
Лечение язвенного блефарита
Избавиться от микробов и восстановить нормальное состояние кожи века поможет следующая терапия:
- размягчение и удаление корочек (сначала наносится размягчающая мазь, а затем пинцетом удаляются корочки с поверхности эпителия);
- антибактериальная терапия (нанесение тетрациклиновой или эритромициновой мази; при выраженных симптомах болезни применяются комбинированные препараты, состоящие из антибиотика и противовоспалительного средства - например, декса-гентамицин);
- восстановление обменных процессов в эпителии (накладывание примочек с раствором сульфата цинка).
Инфекционный блефарит хорошо поддается лечению и редко переходит в хроническую форму.

Диагностика и лечение блефарита
Диагностика и лечение блефарита
Диагностика и лечение блефарита
Демодекозный блефарит
Причина заболевания - клещ демодекс. Но чтобы болезнь проявилась, демодекс должен размножиться и закрыть входные протоки сальных желез. Спровоцировать патологию способны следующие условия:
- ослабленный иммунитет;
- недостаточная гигиена;
- высокая температура (сауны, бани, жаркий климат).
Симптомы демодекозного блефарита
Кроме обычных симптомов блефарита (покраснение, зуд и утолщение кожи по краям век), данный вид заболевания отличается следующими клиническими признаками:
- появление множества белых чешуек у основания ресничных волосков;
- обострение болезни после тепловых процедур или при повышенной температуре (прогревание, пилинг, горячие обертывания).
Диагностика демодекозного блефарита:
Наличие клеща-демодекса можно подтвердить с помощью простого лабораторного исследования, в ходе которого ресницы с пораженного глаза обрабатываются специальным составом и рассматриваются под микроскопом. После того как наличие клеща подтверждается, врач назначает адекватную терапию.
Лечение демодекозного блефарита
Существуют различные схемы лечения, которые применяются в зависимости от течения заболевания. В одной из схем - использование трех препаратов для местного нанесения, а именно:
- мазь «Бензилбензоат» (10%) (сильнодействующее противоклещевое средство);
- крем «Унидерм» (уменьшает повреждение кожи и обладает противовоспалительным действием);
- крем «Эмолиум» (улучшает обмен веществ в коже и восстанавливает эпителий).
После четырехдневного лечения следует сделать двухнедельный перерыв и пройти еще 1 курс для профилактики рецидивов заболевания. Следует иметь в виду, что демодекозный блефарит может появиться опять и перейти в хроническую форму.
Ни в коем случае не используйте препараты для лечения блефарита без назначения врача - это может привести к ухудшению вашего состояния!
Чешуйчатый блефарит
Предположительная причина заболевания - ослабленный иммунитет и наличие у родственников таких заболеваний, как себорейный дерматит, псориаз и нейродерматоз. Спровоцировать появление патологии также способно аутоиммунное воспаление, при котором лейкоциты начинают «нападать» на здоровые клетки эпителия век.
Чешуйчатый блефарит распространяется сразу на оба глаза и проявляется в течение нескольких месяцев и даже лет.
Симптомы заболевания:
- «тяжесть» в веках после сна или длительного смыкания ресниц;
- ощущение «песка в глазах» и зуд в области век;
- появление сильного шелушения на коже век, на веках много чешуек серо-белого цвета, похожих на перхоть;
- покраснение и утолщение краев век.
Лечение заболевания:
При лечении данного вида блефарита нужно устранить воспаление и как можно чаще очищать эпителий. Поэтому может быть назначено следующее лечение:
- 4-6 раз в день промывание век слабощелочным раствором хлорида натрия (0.9%) и натрия гидрокарбоната (2%);
- обрабатывание века мазью, содержащей глюкокортикостероиды и обладающей противовоспалительным действием;
- применение примочек с раствором сульфата цинка 0,25% для улучшения метаболизма кожи век и прекращения образования чешуек.
Чешуйчатый дерматит быстро переходит в хроническую форму с чередованием обострения заболевания и ремиссии. Но правильно выбранное лечение позволяет держать под контролем все проявления болезни.
Диагностика и лечение блефарита

Диагностика и лечение блефарита

Диагностика и лечение блефарита
Аллергический блефарит
Причина заболевания - наследственная особенность иммунитета, при которой человеку передается склонность к аллергии. При воздействии определенного аллергена заболевание начинает обостряться.
Симптомы аллергического блефарита
Симптомы заболевания проявляются не сразу, а через некоторое время, примерно через 10-14 дней. За это время происходит распознавание аллергена и выработка к нему антител IgM. Чем больше вырабатывается антител, тем сильнее проявляются признаки болезни.
При аллергическом блефарите кожа на веках отекает, дотронувшись до кожи века, можно почувствовать наличие жидкости. При значительном отеке глаз начинает непроизвольно закрываться.
Диагностика аллергического блефарита
Выявить заболевание можно с помощью анализа крови из пальца. Проявление аллергии видно по следующим показателям:
- увеличение количества базофилов - больше 0.7*109 /л;
- увеличение количества эозинофилов - больше 0,4*109 /л;
- нормальный уровень нейтрофилов - до 6*109/л;
- ускорение СОЭ - более 15 мм/ час.
Найти вещество-аллерген можно двумя способами:
- сопоставить время возникновения симптомов заболевания с определенным внешним фактором (общение с животными, уборка пыли, период цветения);
- сделать пробы на гиперчувствительность (одна из самых распространенных проб - скарификационная: на коже делаются небольшие соскобы и в них помещаются аллергены).
После того, как будет выявлена непереносимость определенных субстанций, врач назначает специальное лечение.
Лечение аллергического блефарита
Первое условие - снизить или сократить контакт с аллергеном. Если это какие-то определенные цветы, пыль или пыльца - регулярно носить очки и придерживаться гигиены век, если косметика - найти другую, которая вам подойдет.
Медикаментозное лечение аллергического блефарита включает в себя:
- местную терапию в виде кремов и мазей (напр., «Латикорт», «Локоид», «Гидрокортизон», «Акортин»);
- противоаллергическое лечение общего действия в виде инъекций или таблеток («Клемастин», «Лоратадин», «Хлоропирамин», «Дезлоратадин»).
Мейбомиевый блефарит
Мейбомиевый блефарит (или краевой блефарит) появляется вследствие дисфункции мейбомиевых желез, расположенных в толще век. При этом количество выделяемого секрета значительно увеличивается.
Мейбомиевый блефарит легко отличить от других видов благодаря характерному симптому - скапливанию в уголке глаз и под веком жирного секрета серо-желтого цвета, имеющего пенную консистенцию.
Диагностика заболевания
Для постановки диагноза врачу-офтальмологу достаточно клинического осмотра, во время которого он обращает внимание на наличие характерных выделений.
Лечение мейбомиевого блефарита
Применяется симптоматическое лечение, направленное на снятие воспалительных явлений и гигиену пораженного века.
Рекомендуется ежедневная обработка теплыми щелочными растворами и нанесение противовоспалительной мази в течение 10-14 дней. Данный вид заболевания быстро переходит в хроническую форму. Поэтому его нужно лечить при каждом появлении обострения болезни.
Так как многие виды блефарита быстро переходят в хроническую форму, нужно настраиваться на сложное и длительное лечение. Оно требует настойчивости и терпения и от больного, и от врача. Самое главное - вовремя выявить и устранить причину заболевания, что позволит не допустить рецидивов.
Профилактика блефарита
Независимо от причины, вызвавшей блефарит, необходимо придерживаться некоторых правил:
- старайтесь соблюдать растительно-молочную диету (сладкая, жареная, острая, соленая пища способствует выработке желудочного сока и увеличению выделения секрета век);
- остерегайтесь простудных заболеваний (ОРВИ усиливает проявления блефарита);
- регулярно проводите гигиенические процедуры (веки всегда промывайте только теплой водой - холодная вода ведет к венозному застою);
- не забывайте применять назначенные офтальмологом капли и мази;
- соблюдайте режим сна и отдыха, днем старайтесь смотреть телевизор не более 2-х часов подряд;
- весной старайтесь защищать глаза солнцезащитными очками.
В клинике «МедикСити» ежедневно ведут прием высококвалифицированные врачи-офтальмологи, применяющие самое современное оборудование для диагностики и лечения заболеваний глаз. Регулярное обследование у окулиста позволит вам избежать серьезных офтальмологических заболеваний и сохранить хорошее зрение!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Отечность век: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Отечность век – это патологическое состояние, обусловленное скоплением жидкости в рыхлой подкожно-жировой ткани периорбитальной зоны. Оно может быть единичным или редким, вызванным, например, недостаточным количеством сна. В норме отек век проходит самостоятельно в течение суток. Если же неприятный симптом приобретает постоянную форму, требуется проведение полной диагностики организма.
Отек век в большинстве случаев сигнализирует о развитии в организме серьезных патологических процессов.
Разновидности отеков век
Отечность век может быть классифицирована по нескольким параметрам.
Во-первых, отек может иметь воспалительное (инфекционное, аллергическое) и невоспалительное происхождение. В первом случае отеки век сопровождаются их покраснением, болью, повышением температуры тканей периорбитальной зоны, слезотечением. Для невоспалительных отеков вышеуказанные признаки не характерны.
Во-вторых, отечность век может быть односторонней или двусторонней. Так, односторонний отек чаще является инфекционным, в то время как двусторонние отеки имеют более широкий спектр вызвавших их причин.
В-третьих, отечная ткань может быть мягкой и плотной, что играет немаловажную роль в определении причины развития отеков.
Наконец, отеки век могут быть единственным проявлением отечного синдрома, а могут сочетаться с отеками других локализаций, в т.ч. с отеками, распространенными по всему телу.
Возможные причины развития отечности век
Отек представляет собой скопление избыточного количества жидкости в тканях вне кровеносных и лимфатических сосудов. Существует несколько факторов, способствующих выходу и накоплению жидкости в ткани. К ним относятся:
- высокое давление, создаваемое потоком крови внутри сосудов;
- повышение проницаемости стенки сосуда;
- уменьшение концентрации белков плазмы крови, которые за счет осмотических сил удерживают жидкую часть крови внутри кровеносного сосуда;
- увеличение концентрации белков и неорганических ионов в тканях, притягивающих к себе воду подобно магниту.
Симметричные отеки век, появляющиеся по утрам, могут быть следствием потребления чрезмерного количества жидкости накануне перед сном. Такие отеки обычно исчезают самостоятельно при соблюдении питьевого режима.
При каких заболеваниях возникают отеки век
В первую очередь отеки век могут свидетельствовать о заболеваниях почек:
- гломерулонефрит – воспалительное поражение клубочков почек после перенесенной стрептококковой или иной инфекции;
- вторичное поражение почечных клубочков при сахарном диабете, хронической гипертонической болезни;
- пиелонефрит– заболевание (чаще инфекционно-воспалительного происхождения), характеризующееся повреждением чашечно-лоханочной системы почек и интерстиция;
- тубулоинтерстициальные нефриты – группа заболеваний, первично поражающих канальцы почек, например токсическое поражение почек солями тяжелых металлов;
- иные патологические процессы в почках, приводящие к развитию острого почечного повреждения или хронической болезни почек.
Данное состояние является жизнеугрожающим и возникает в ответ на контакт организма с аллергенами, поступающими с пищей, с вдыхаемым воздухом и т.д.
Плотные стойкие отеки век типичны для микседемы – приобретенной недостаточности функции щитовидной железы, для которой характерно состояние гипотиреоза – снижения концентрации гормонов тироксина и трийодтиронина.
Распространенные отеки, в т.ч. отеки век, развиваются при тяжелой сердечной недостаточности, однако для «сердечных» отеков характерно их распространение снизу вверх: от стоп и голеней к верхней половине туловища.
Также отеки развиваются при нарушении синтеза белков плазмы печенью, что имеет место, например, при циррозе печени.
К каким врачам обращаться при появлении отечности век
Поскольку существует множество причин развития отеков, первым врачом, к которому следует обратиться, является врач обшей практики или терапевт . После развернутого клинического, лабораторного и инструментального обследования пациент может быть направлен к узким специалистам - нефрологу (врачу, специализирующемуся на заболеваниях почек), эндокринологу , кардиологу , аллергологу-иммунологу, офтальмологу, гепатологу.
Диагностика и обследование при отеках век
Основная цель диагностики – установить причину появления отеков век. Тщательный клинический осмотр дает врачу много информации. Однако заболевания почек, одна из основных причин развития отечности век, могут иметь слабо выраженные клинические проявления. В этом случае требуется лабораторно-инструментальная диагностика, которая обычно включает следующие исследования.
-
клинический анализ крови с развернутой лейкоцитарной формулой для определения наличия воспалительного процесса в организме;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Что такое дакриоаденит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зубковой Екатерины Андреевны, офтальмолога со стажем в 12 лет.
Над статьей доктора Зубковой Екатерины Андреевны работали литературный редактор Вера Васина , научный редактор Сергей Цыганок и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
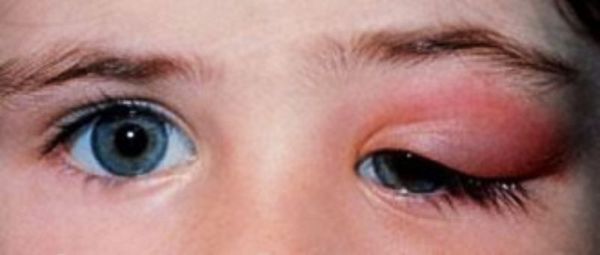
Дакриоаденит ("dakryon" — слеза + "aden" — железа + "itis" — суффикс, указывающий на воспалительный процесс) — это воспаление слёзной железы. Для острой формы характерна резкая боль при пальпации, покраснение и отёк верхнего века, повышенная температура и общее недомогание.
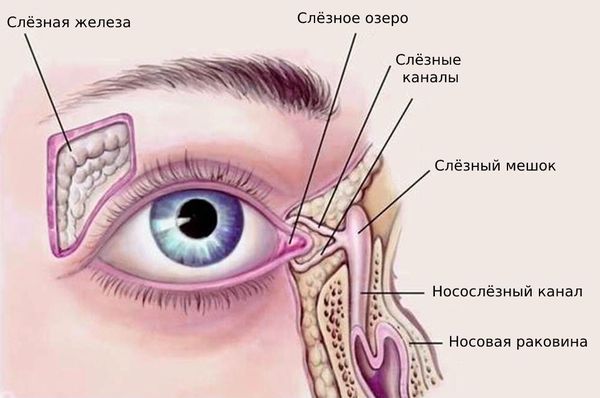
Слёзный аппарат человека состоит из слёзной железы с выводными протоками и слёзоотводящих путей. Слёзная железа располагается в области верхней части глазницы, в слёзной ямке лобной кости. В железе вырабатывается слёзная жидкость, которая омывает видимую часть глазного яблока и предохраняет её от высыхания. После этого слеза направляется в слёзное озеро во внутреннем углу глаза. Затем по слёзным канальцам слёзы отводятся в слёзный мешок, который открывается в носослёзный канал, то есть в нос, а именно в нижнюю носовую раковину [4] .
Заболевания слёзной железы — нечастое явление, ими страдает 0,56 % населения.
Среди заболеваний слёзной железы выделяют:
- дакриоадениты — 23 %;
- опухоли — 67 %;
- поражения неизвестной причины — 10 % [3][9] .
Чаще всего дакриоадениты носят изолированный характер, не требуют лечения и проходят самостоятельно, но иногда могут прогрессировать до нагноения и даже до атрофии слёзной железы [1] .
Причины дакриоаденита
Выделяют две формы дакриоаденита: острую и хроническую [5] . Зачастую острый дакриоаденит — это осложнение общих инфекций, вызванных:
- бактериями — стафилококками, стрептококками, пневмококками;
- вирусами — гриппа, эпидемического паротита, цитомегаловируса, вируса Эпштейна — Барр;
- грибами — кандида и др.;
- простейшими — микроклещами и в редких случаях глистами, например нематодой рода Dirofilaria [15] .
Таким образом, острый дакриоденит возникает как осложнение заболеваний: гриппа, ангины, скарлатины, пневмонии, цитомегаловирусной инфекции, кишечных инфекций. Наиболее часто дакриоденит развивается при паротите (свинке). Именно при паротите острый дакриоаденит носит двусторонний характер и сопровождается одновременным воспалением околоушной и подчелюстной слюнных желёз. Это связано с общим строением тканей слёзных и слюнных желёз [2] .
Хронический дакриоаденит возникает на фоне активных форм хронических инфекций: туберкулёза, сифилиса, бруцеллёза, болезней крови (хронических лимфолейкозов). Также к развитию хронического дакриоаденита приводят системные заболевания: синдром Шегрена, саркоидоз, болезнь Микулича, гранулематоз Вегенера, реактивный артрит, псевдотуморозное поражение слёзной железы [5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы дакриоаденита
Острый дакриоаденит. Для острой формы характерно резкое начало — пациент жалуется на боль при пальпации, покраснение и отёк наружного отдела верхнего века. Вследствие отёка наружный край верхнего века опущен, глазная щель приобретает S-образную форму или полностью закрыта. Отёк может распространиться на височную область и всю половину лица, приводя к полному закрытию глазной щели.
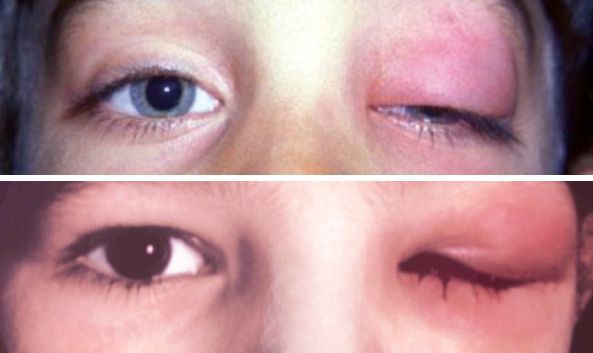
При остром дакриоадените предушные лимфатические узлы увеличиваются и становятся болезненными. Глазное яблоко отклоняется кнутри и книзу, появляется небольшое выпячивание глазного яблока из орбиты и двоение в глазах. Нарушается движение глаза кверху и кнаружи. При оттягивании верхнего века видны покраснение и отёк конъюнктивы [6] .
У детей с ослабленным иммунитетом при тяжёлом течении возможно развитие абсцесса или флегмоны железы, которая может распространиться на пространство за глазом.
Также наблюдается ухудшение общего состояния: повышается температура тела, появляется головная боль и слабость, нарушается сон и аппетит [2] . Острый дакриоаденит обычно длится 1-3 недели.
Хронический дакриоаденит. Признаки острого воспаления отсутствуют. Слёзная железа плотная, увеличенная и в редких случаях болезненна при пальпации. Цвет кожи верхнего века не меняется. За счёт увеличения слёзной железы глазная щель может быть сужена с наружной стороны. Движения глаза не нарушены. Симптомы развиваются постепенно, поэтому до обращения к врачу может пройти несколько месяцев. При определении функции слёзной железы выявляется снижение показателей слезопродукции, при гистологическом исследовании — наличие хронического воспаления вокруг протоков [5] .
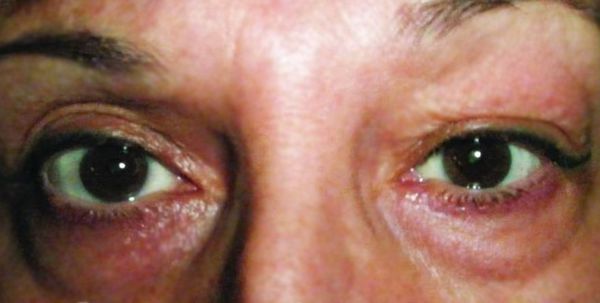
При туберкулёзном хроническом дакриоадените припухлость в области слёзной железы постепенно увеличивается, появляется болезненность при пальпации. Также присутствуют другие признаки туберкулёза: увеличение шейных лимфоузлов и рентгеноскопические изменения в лёгких [12] .
Дакриоаденит при сифилисе. Дакриоаденит может возникать как при первичном сифилисе и проявляться безболезненным увеличением и уплотнением железы, увеличением лимфоузлов, так и при третичном сифилисе — в этом случае в области слёзной железы возникает мягкая опухоль. Диагноз основывается на тщательном сборе анамнеза с выявлением симптомов сифилиса со стороны других органов [12] . Сифилис к хроническому воспалению слёзной железы приводит в очень редких случаях.
При болезни Микулича. Болезнь Микулича — это хронический лимфоматоз слёзных и слюнных желёз, вызванный системными заболеваниями лимфатического аппарата, такими как лейкемия и псевдолейкемия [2] . При заболевании происходит двустороннее увеличение слёзных и слюнных желез (чаще подчелюстных, реже околоушных и подъязычных). Слёзные железы увеличиваются до такой степени, что глаз смещается книзу и кнутри. Возможно выпячивание глаза вперёд. Глазные щели сужены нависающими веками, лимфоузлы увеличены. Пациенты жалуются на сухость во рту и в глазах — это связано со снижением функции желёз.
При саркоидозе. Саркоидоз — это системное заболевание из группы гранулематозов, причина которых до конца не выяснена. При саркоидозе образуется множество узелков в коже, лимфатической системе и на внутренних органах. Гранулемы однотипны и чётко отграничены от окружающей ткани. Поражение слёзной железы обычно протекает на фоне общих проявлений болезни, но может возникать и без вовлечения других органов и систем. Заболевание начинается незаметно и протекает длительно. Для него характерно увеличение слёзной железы, чаще равномерное, без чёткого выделения саркоидозного узла. Слёзная железа безболезненна при пальпации, её функция снижена. Постановка диагноза всегда вызывает затруднения.
Псевдотуморозный дакриоаденит. Является разновидностью орбитальных псевдоопухолей — группы заболеваний, к развитию которых приводит воспаление; название "псевдотумор" (tumor — опухоль) отражает их способность маскироваться под онкологический процесс. В последнее время псевдоопухоли относят к аутоиммунным заболеваниям, хотя причина их возникновения неизвестна.
Клинически псевдотумор слёзной железы протекает подостро и характеризуется выраженным увеличением слёзной железы. При пальпации определяется плотное несмещаемое безболезненное образование с гладкой поверхностью. Пациенты жалуются на припухлость верхнего века и его небольшое опущение. Однако кожа в месте припухлости, как правило, не воспалена. При продолжительном течении воспаление распространяется на окружающие ткани. Завершается псевдотумор стадией плотного фиброза — разрастания соединительной ткани с появлением рубцов [12] .
Патогенез дакриоаденита
Воспаление протекает однотипно, несмотря на огромное количество провоцирующих его причин и возбудителей.
Патогенные микроорганизмы попадают в слёзную железу эндогенным путём, то есть с током крови. Слёзная железа, как и другие органы и ткани, при попадании чужеродного агента отвечает воспалительной реакцией.
Воспаление — это ответ организма на повреждение, при котором происходит переход белков плазмы и лейкоцитов крови из микроциркуляторных сосудов в очаг поражения. Именно эти клетки крови отвечают за иммунитет. Они массово скапливаются в очаге поражения, затем высвобождают и активируют биологически активные вещества, которые называются медиаторами. Под действием медиаторов увеличивается диаметр сосудов, что усиливает кровенаполнение ткани и обуславливает покраснение. Проницаемость сосудистой стенки повышается, увеличивается выход воды из сосудов, что приводит к воспалительному отёку (накоплению жидкости в тканях).
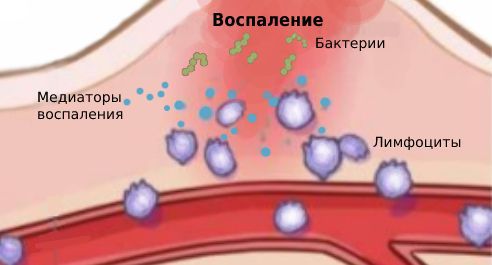
Патогенез хронического воспаления изучен не полностью, но к его развитию приводит повышенная чувствительность (сенсибилизация) организма к бактериальной флоре и продуктам её метаболизма [13] . Гипотез развития повышенной чувствительности много, но точная причина пока неизвестна.
Классификация и стадии развития дакриоаденита
Выделяют две формы дакриоаденита: острую и хроническую [5] .
Острый дакриоаденит чаще встречается у детей и лиц молодого возраста, часто односторонний, но возможно и двустороннее поражение. Как самостоятельное заболевание практически не возникает — как правило, это осложнение инфекций, вызванных бактериями, вирусами, грибами или простейшими [2] .
Хронический дакриоаденит встречается как у детей, так и у взрослых, но более распространён среди взрослых. Может быть следствием острого процесса, но зачастую возникает самостоятельно. Хронический процесс развивается на фоне активных форм хронических инфекций [5] .
Стадии развития дакриоаденита не выделяют. Характер поражения (односторонний или двусторонний) на лечение и прогноз не влияет.
Осложнения дакриоаденита
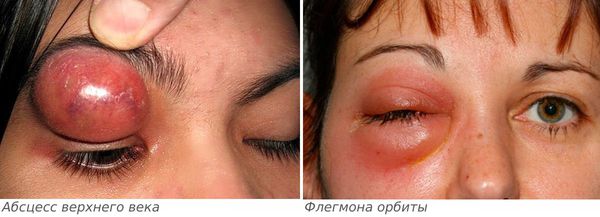
Если лечение не начато вовремя, то дакриоаденит может стать причиной инфекционных осложнений: флегмоны орбиты и абсцесса верхнего века [6] .
Абсцесс верхнего века характеризуется следующими симптомами:
- сильная боль распирающего характера;
- резко выраженное покраснение и отёк века;
- повышение температуры тела;
- глазная щель сомкнута, кожа напряжена;
- в связи с гнойным расплавлением подкожно-жировой клетчатки в области верхнего века появляется зона размягчения.
Зрительные функции при этом не снижаются. Лечение направлено на устранение воспалительного очага и предупреждение развития осложнений — распространения гнойно-воспалительного процесса в глубжележащие структуры орбиты, рубцовые изменения век, нарушение оттока лимфы, сепсис.
Флегмона орбиты — более опасное осложнение, проявляется следующими симптомами:
- острое начало;
- интенсивная боль в глазу;
- головная боль;
- лихорадка и озноб;
- возникновение зоны припухлости верхнего века по краю орбиты с покраснением в этой области;
- кожа горячая на ощупь;
- отёк становится настолько плотным, что невозможно раздвинуть веки;
- отёк конъюнктивы, которая иногда выпадает в виде валика и ущемляется между веками;
- неподвижность глазного яблока;
- двоение в глазах и сильное снижение зрения (пациент может ослепнуть);
Лечение начинают незамедлительно с целью устранить причину заболевания, снизить внутриорбитальное давление и тем самым предотвратить развитие слепоты [5] .
Диагностика дакриоаденита
Диагностика острого дакриоаденита. Основа диагностики острого дакриоаденита — сбор анамнеза и тщательный осмотр с выявлением клинических признаков [5] .
При сборе анамнеза врач задаст вопросы:
- как давно появились боль, покраснение и отёк;
- двоится ли в глазах;
- ухудшилось ли общее состояние;
- имеются ли какие-либо инфекционные и системные заболевания.
После опроса врач проведёт внешний осмотр век и пальпацию в проекции слёзной железы, определит подвижность глаз. Острота зрения определяется с помощью визометрии, иногда удаётся выявить её ухудшение и двоение в глазах. Эти симптомы могут быть вызваны отёком конъюнктивы.
Затем проводят тонометрию и биомикроскопию глаза. При биомикроскопии, или осмотре на щелевой лампе, врач под увеличением осматривает конъюнктиву и другие поверхностные структуры глаза и оценивает степень покраснения и отёка слизистой конъюнктивы.
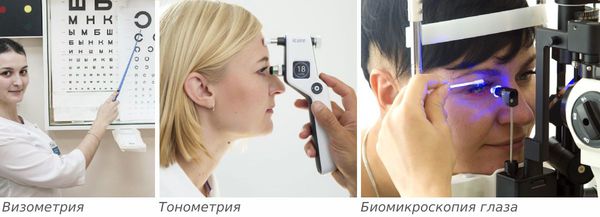
Клиническая картина острой формы обычно ярко выражена, поэтому сложности при постановке диагноза не возникают.
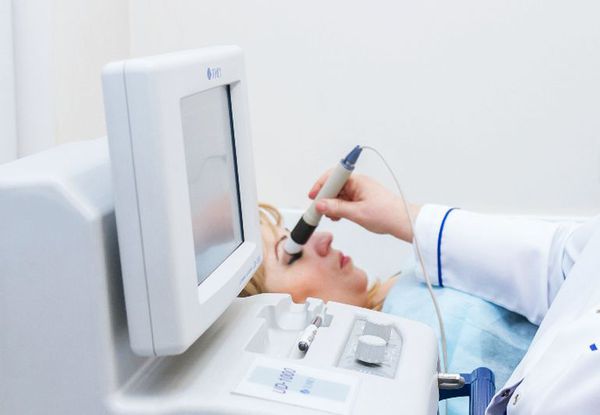
Диагностика хронического дакриоаденита. При хронической форме бывает недостаточно осмотра и стандартных процедур, поэтому назначают дополнительные обследования:
- Ультразвуковое исследование глазных яблок (УЗИ) — пространственное исследование слёзной железы, при котором выявляется значительное увеличение её в размерах;
- Компьютерную томографию или магнитно-резонансную томографию орбиты (КТ или МРТ) — при подозрении на новообразование века или слёзной железы;
- бактериологические и иммунологические исследования;
- тесты Ширмера — для определения функциональных показателей слёзной железы;
- анализ на уровень С-реактивного белка и специфических антител;
- рентгенологическое исследование грудной клетки для оценки возможных изменений лёгочной ткани;
- пробы Манту и Пирке — положительные результаты свидетельствуют о возможной туберкулёзной природе заболевания, рекомендована консультация фтизиатра ;
- трепонемные серологические тесты — для выявления сифилиса;
- биопсия лёгочной ткани (при подозрении на саркоидоз лёгких), слёзной или слюнных желёз (при подозрении на болезнь Микулича) [5] .
Лечение дакриоаденита
При развитии острой формы дакриоаденита пациента госпитализируют, лечение чаще консервативное. При хронической форме тактика лечения зависит от основного заболевания.
Лечение острого дакриоаденита. Пациенту назначают антибиотики широкого спектра действия. Для достижения результатов одновременно применяют сульфаниламидные препараты — противомикробные средства, которые временно подавляют размножение бактерий.
Также в системную терапию входит приём нестероидных противовоспалительных средств (индометацина, вольтарена, диклофенака).
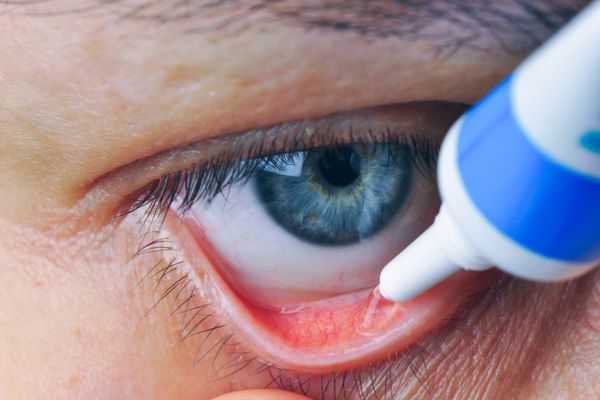
В течение 14-21 дней в полость конъюнктивы обязательно закапывают капли и закладывают мази:
- растворы глюкокортикостероидов (дексаметазон, бетаметазон) — оказывают противовоспалительное и противоаллергическое действие, закапывают 4-6 раз в сутки;
- растворы нестероидных противовоспалительных средств (индометацин, диклофенак натрия) — 3-4 раза в сутки;
- антисептики (пиклоксидин, мирамистин) — 3 раза в сутки;
- антибактериальные мази (эритромициновая, колбиоцин) — на ночь в конъюнктивальный мешок.
При возникновении абсцесса и его размягчении, связанном с наличием гноя, выпота и крови в полости гнойника, требуется хирургическое вмешательство.
Операцию проводят в несколько этапов:
- Вскрывают гнойник и выпускают гнойные массы.
- Тщательно промывают полость антисептическим раствором.
- После вскрытия абсцесса обязательно используют дренаж.
- В течение 3-7 дней рану промывают растворами антисептиков.
После полного очищения раневой полости от гнойных масс назначаются мази, которые улучшают процессы восстановления тканей (метилурациловая мазь 5-10 %).
Лечение хронического дакриоаденита. Основа лечения хронического дакриоаденита — коррекция основного заболевания. Соответственно, такое лечение проводится совместно с венерологом, фтизиатром или гематологом.
При лечении хронической формы дакриоаденита назначаются физиотерапевтические тепловые процедуры, например УВЧ-терапия, которая оказывает выраженное рассасывающее действие. При неэффективности лечения применяют рентгеновское облучение области поражённой слёзной железы. (Большинство методов физиотерапии рекомендованы и используются только на территории России и стран СНГ, в США и европейских странах не применяются и не имеют доказанного эффекта. — прим. ред. "ПроБолезни").
Также для лечения хронического специфического дакриодаденита применяется медикаментозная терапия, направленная на коррекцию основного заболевания. Например, если дакриоаденит вызван туберкулёзом, то лечение назначают совместно с фтизиатром, если сифилисом — с венерологом.
При саркоидозе применяют оперативное лечение. После хирургического вмешательства до достижения ремиссии назначают глюкокортикостероидные препараты.
При псевдотуморозном дакриоадените назначаются глюкокортикостероиды в высоких дозах. Схема лечения индивидуальна, но предпочтение отдаётся пульс-терапии — внутривенному введению больших доз глюкокротикоидов несколько дней подряд [14] . Однако к стероидной терапии может развиваться устойчивость. В последнее время считается, что удаление изменённой слёзной железы — безальтернативный метод лечения псевдотуморозного дакриоаденита [10] [11] .
Воспаление слёзной железы приводит к снижению рефлекторной слёзопродукции, поэтому проводят заместительную терапию препаратами "искусственной слезы" [8] .
Прогноз. Профилактика
Прогноз при остром дакриоадените, как правило, благоприятный. Заболевание длится 10-15 суток, его течение доброкачественное, однако может перейти в хроническую форму.
Прогноз хронического дакриоаденита зависит от течения основного заболевания [14] .
Профилактика дакриоаденита заключается в своевременном выявлении и лечении инфекционных болезней, а также соблюдении правил личной гигиены при уходе за глазами [7] .
Консультация офтальмолога БЕСПЛАТНО при удалении халязиона, новообразований (папиллом) век, инородных тел роговиц и конъюнктивы! (цена .
Скидки для друзей из социальных сетей!
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Ардамакова Алеся Валерьевна
Врач-офтальмолог, лазерный хирург
Кандидат медицинских наук
Никулина Ольга Васильевна
В каких случаях обращаться к офтальмологу?
Мы в Telegram и "Одноклассниках"
"Сибур", журнал нефтегазохимической компании "Сибур" (апрель 2022г.)
"Жизнь Столички", журнал (август 2020г.)
"MediaMetrics", радиостанция, программа "Медицинские гаджеты" (ноябрь 2017г.)
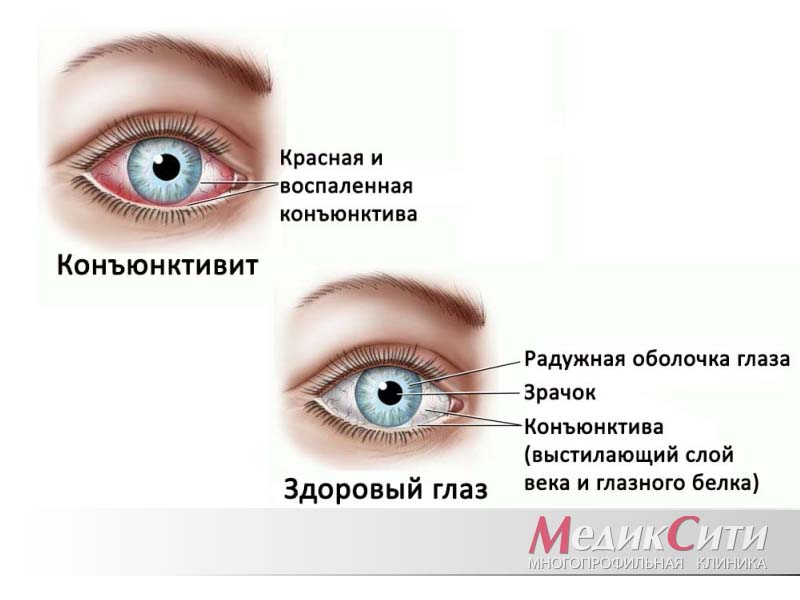
В переводе с латинского языка конъюнктива (conjunctiva) - соединяющая оболочка. Так называется прозрачная тонкая ткань, покрывающая верхнюю часть глазного яблока и внутреннюю поверхность века.
В этой оболочке содержатся лимфатические и кровеносные сосуды, нервы, железы. Она выполняет ряд важнейших функций: защищает глаз от попадания посторонних предметов и болезнетворных микроорганизмов, при помощи слезы и особого секрета увлажняет его поверхность, способствует механическому очищению от пыли и грязи. Поэтому при малейших неполадках в работе конъюнктивы человек начинает испытывать серьезный дискомфорт.
Все воспалительные процессы, протекающие в слизистой оболочке глаза, можно разделить на следующие группы:
- инфекционное воспаление, вызванное бактериями и вирусами;
- поражение конъюнктивы, появившееся в результате аллергии;
- избыточное разрастание тканей (появление на конъюнктиве доброкачественных и злокачественных образований).

Строение глазного яблока

Конъюнктивит
Конъюнктивит объединяет в себя целую группу глазных болезней, характеризующихся воспалением наружной слизистой оболочки глаза (т.е. конъюнктивы) и внутренней поверхности век.
Как и в любом заболевании, в конъюнктивите выделяется острая и хроническая форма.
При острой форме болезни воспаление (с резью, жжением и слизисто-гнойными выделениями) появляется сначала в одном глазу, а через неделю - во втором. Средняя продолжительность заболевания - 4 недели.
При хронической форме конъюнктивита воспалительный процесс протекает достаточно длительно, больше месяца.
Симптомы конъюнктивита
Естественно, что признаки заболевания зависят от причины, вызвавшей эту патологию. Однако можно назвать общие симптомы конъюнктивита:
- отек и покраснение слизистой оболочки глаза (красный цвет глаза - типичный признак данного заболевания);
- гнойные или слизистые выделения из глаз;
- жжение и зуд в глазах;
- плохая переносимость яркого света;
- ощущение инородного тела или песка в глазу.
Виды конъюнктивитов
Различают конъюнктивит следующих видов: вирусный, бактериальный, аллергический.
Вирусный конъюнктивит (в большинстве случаев - аденовирусный конъюнктивит) часто встречается при простудных заболеваниях. Толчком к его появлению может стать катаральный ринит, сопровождающийся болью в горле и повышенной температурой тела. Заболевание начинается с одного глаза, затем переходит на другой. Симптомы данного заболевания: сильное слезотечение, зуд, выделение слизи негнойного характера.
Бактериальный конъюнктивит можно узнать по следующим характерным симптомам:
- вязкие и мутные выделения из глаза, обычно серого или желтого цвета, приводящие к слипанию век после сна;
- сухость конъюнктивы и кожи вокруг пораженного глаза;
- воспаление лишь одного глаза (но затем может воспалиться и второй глаз);
- боль и ощущение инородного предмета.
При аллергическом конъюнктивите воспаляются сразу оба глаза. Заболевание может появиться вследствие аллергии на цветение растений, продукты питания, неподходящую косметику или как реакция на определенные лекарственные препараты.
Кроме таких «классических» симптомов конъюнктивита, как покраснение глаза, зуд и слезотечение, при данном виде заболевания наблюдается небольшой отек конъюнктивы и век.

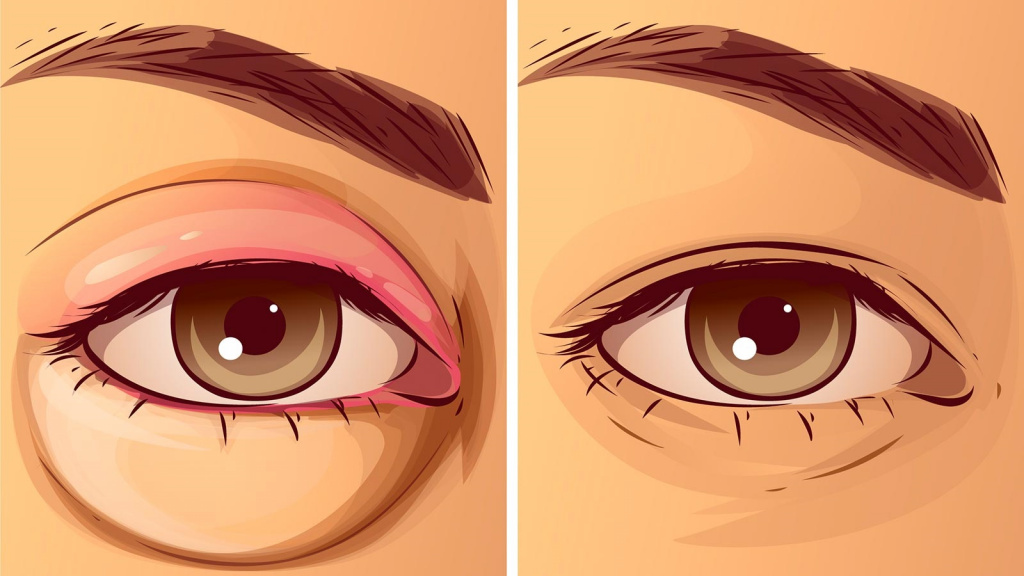
Что делать, если у Вас покраснело и опухло веко? Эти симптомы возникают после травм, укусов насекомых и в результате других причин. Их достаточно много. Однако зачастую наличие одновременно отечности и покраснения век свидетельствует о развитии воспалительного глазного заболевания. Узнаем, при каких болезнях появляются эти признаки.
В этой статье
Почему опухло верхнее веко и покраснело?
Отек и покраснение век — это частый симптом, возникающий почти при всех офтальмологических заболеваниях воспалительного характера. Может он развиваться и вследствие причин, которые не связаны с патологиями. Собственно, данный признак не является специфическим.
Одного этого симптома обычно недостаточно для того, чтобы выявить патологию или другой спровоцировавший его фактор. Перечислим кратко причины, которые вызывают покраснение и отек века.
Опухло и покраснело веко: неофтальмологические причины
Кожа век очень тонкая. В связи с этим отеки и появляются в первую очередь в этой области лица. Основная причина отечности — скопление лишней жидкости в межклеточном пространстве. Это может произойти при следующих болезнях:
- вегетососудистая дистония;
- гипотериоз;
- аллергия;
- онкология;
- дерматит и другие заболевания кожи;
- анемия;
- патологии мочевыделительной системы;
- брюшная водянка;
- болезни сердца и сосудов.
Обычно отекают верхние веки. При этом данные заболевания, как правило, не сопровождаются покраснением глаз. Оба этих признака наблюдаются только при аллергии. Независимо от того, какой именно фактор из перечисленных спровоцировал отечность век и гиперемию, лечить нужно основной недуг. Если купировать только симптом, вероятнее всего, он появится снова. Рассмотрим другие причины отека века или глаза, которые не связаны с патологическими процессами.
Опухло и покраснело веко утром: причины
- Отек верхних век нередко появляется после сна. Вызывается это, как правило, застоем жидкости в организме, что может произойти вследствие:
- употребления алкоголя;
- позднего ужина, состоящего из слишком соленых продуктов;
- выпитого чая или воды в большом количестве перед сном;
- переутомления;
- бессонницы;
- плача или стресса.

Покраснение глаза или век при его отечности может свидетельствовать о большом объеме жидкости в межклеточном пространстве. Гиперемия развивается из-за переполненности сосудов, что бывает при сильных отеках. Также этот симптом может возникнуть из-за слез. Человек трет глаза руками, а утром обнаруживает, что они опухли и покраснели.
Что нужно делать, чтобы избавиться от этих симптомов, вызванных естественными причинами? Единственная возможность быстро избавиться от опухших век и покраснения глаз — делать примочки, компрессы или лимфодренажный массаж. Также рекомендуется восстановить баланс солей и жидкости в организме. Полностью отеки не пропадут. Они исчезнут только после того, как Вы отдохнете и выспитесь.
Опухло верхнее веко и покраснело — какие еще могут быть причины?
Перечислим еще несколько факторов и перейдем к офтальмологическим заболеваниям. Отек и покраснение верхнего века могут возникнуть вследствие укуса насекомого, травмы, после татуажа или операции, проведенной на глазу. В таких случаях лимфодренажный массаж противопоказан. Необходимо обратиться к врачу, чтобы он определил точную причину отека и гиперемии. Необходимо убедиться, что не началось воспаление. Народные средства также лучше не применять до консультации со специалистом.
Отек глаза и покраснение век — офтальмологические причины
Почти все глазные болезни, при которых начинается воспалительный процесс, вызывают покраснение глаза, отечность век и области вокруг глазниц. Перечислим самые распространенные офтальмопатологии, сопровождающиеся воспалением тканей век и глазных яблок:
- конъюнктивит;
- блефарит;
- ячмень;
- халязион.
У этих заболеваний очень схожие симптомы. При этом каждое из них разделяется на множество разновидностей. Точно поставить диагноз может только окулист. При этом таких признаков, как отек верхнего века и покраснение глаз, недостаточно, чтобы выявить болезнь и ее причину.
Опишем кратко эти патологии.
Опухли и покраснели веки при конъюнктивите — что делать?
Конъюнктивит — это воспалительное заболевание, которое поражает конъюнктиву, или соединительную оболочку глаза. Видов этой болезни очень много. Она классифицируется по нескольким основаниям, в том числе по причинам. Исходя из них, можно выделить такие разновидности конъюнктивита, как бактериальный, грибковый, вирусный, хламидийный, аллергический и пр. Они отличаются симптоматикой. Общими для них являются следующие признаки:
- жжение и зуд;
- слезотечение;
- светобоязнь;
- покраснение слизистой глаза и век;
- отечность;
- боль;
- выделение слизи или гноя.

Лечение конъюнктивита осуществляется с помощью лекарственных препаратов, назначаемых врачом. Чаще всего воспаление конъюнктивы возникает при аллергии или в результате попадания на соединительную оболочку бактерий. Краснота с глаз и век устраняется увлажняющими каплями. Отечность век спадает только после того, как подавлена причина воспалительного процесса. Конъюнктивит может развиться на одном или обоих глазах. Бактериальный, грибковый и вирусный виды этого недуга принимают изначально одностороннюю форму. Аллергия почти всегда носит двусторонний характер — краснеют и отекают оба глаза.
Покраснело и опухло верхнее веко при блефарите
Блефарит — это воспалительная патология, поражающая веки. Воспаление может возникнуть из-за аллергии, вирусов, бактерий, грибков. Вызвать воспалительный процесс могут и травмы. Он начинается после попадания под кожу век раздражителя — аллергена или патогенного микроорганизма. При развитии блефарита сначала появляются такие симптомы:
- покраснение;
- отек;
- выделение секрета;
- склеивание ресниц;
- сухость глаз;
- образование уплотнения в толще века.
Через несколько дней возникают вторичные признаки:
- светочувствительность;
- слезоточивость;
- двоение изображения;
- образование корочек по краям век;
- выпадение ресниц.
Обычно наблюдается воспаление верхнего века. Заболевание бывает двусторонним и односторонним. Часто оно сначала поражает одну сторону, а через какое-то время распространяется и на другую. Воспаление века на одном глазу в большинстве случаев возникает при инфекциях. Двусторонний блефарит бывает при аллергии.
Лечится эта болезнь с помощью мазей, гелей и глазных капель. Вид препарата назначается исходя из причин развития блефарита. Он может осложниться, если не завершить лечение. Краснота, отечность и другие симптомы могут исчезнуть сразу после начала медикаментозной терапией. Однако это не значит, что заболевание отступило. Из-за неправильного лечения блефарит может привести к конъюнктивиту и кератиту.
Отек и покраснение верхних век при ячмене
Если веко опухло, покраснело, в нем ощущается уплотнение, возможно, возник ячмень — острое гнойное воспаление, которое локализуется в сальных железах или волосяных мешочках век. Сопровождается оно такими признаками:
- зуд и боль;
- слезотечение;
- ощущение инородного тела в глазу;
- отек глаза;
- гиперемия.

Веко отекает очень сильно, что может привести к полному закрытию глаза. Также ячмень нередко вызывает повышение температуры тела, головную боль, тошноту, общее недомогание. Это говорит о серьезном инфицировании организма. Патология поражает преимущественно веко одного глаза. Двусторонняя форма диагностируется крайне редко.
Что нужно делать при возникновении ячменя? Зачастую он созревает и самопроизвольно вскрывается. Этот процесс можно ускорить, но только после посещения окулиста, который назначит необходимые лекарства. При неблагоприятном течении приходится делать операцию.
Веки покраснели и отекли при халязионе — что делать?
Халязион представляет собой доброкачественное уплотнение в толще хряща верхнего века (на нижних веках развивается редко). Оно может увеличиваться до 5-6 мм в диаметре. Отечность становится ярко выраженной. Появляются такие симптомы, как зуд, слезотечение, покраснение глаза. Увеличивающийся в размерах халязион вызывает диплопию. При более тяжелом протекании наблюдается:
- сильная отечность;
- боль пульсирующего характера;
- гиперемия век и кожи вокруг глаза;
- повышение температуры тела.
Лечится халязион на начальной стадии лекарствами и физиопроцедурами. Если они не помогают, назначается операция по удалению градины.
Опухло и покраснело веко — что делать?
Итак, если у Вас отекли и покраснели веки, не стоит паниковать. Не всегда причиной этого являются болезни. Однако и прибегать к помощи народных средств и различных лекарств без одобрения врача нежелательно. Теперь Вы знаете, что опухать и краснеть веки могут при самых разных обстоятельствах. Слишком много факторов способны спровоцировать эти симптомы. Если отечность и гиперемия не проходят в течение двух дней, сопровождаются другими признаками, посетите офтальмолога.
Читайте также:

