Плоский нарост на лице что это
Обновлено: 17.05.2024
Бородавки у ребенка - причины появления и способы удаления. Советы дерматолога
Бородавки – это доброкачественные новообразования на коже, возбудителем которых являются несколько типов вируса папилломы человека. Чаще всего бородавки возникают на различных частях тела после перенесенного заболевания или у детей, иммунитет которых еще не до конца сформирован. В любом случае пусковым механизмом появления бородавок является резкое ухудшение защитных сил организма. Ведь вирус папилломы человека присутствует в организме каждого человека, а активизируется он только при снижении иммунитета.
В большинстве случаях передается вирус папилломы человека ребенку от матери во время родов или бытовым путем при использовании предметов общего обихода с взрослыми членами семьи. Попадание вируса в детский организм далеко не всегда провоцирует появление бородавок, этому процессу способствуют множество факторов, среди которых самые распространенные следующие: недостаток витаминов в организме для поддержания иммунитета, неправильное питание, несоблюдение правил личной гигиены, царапины и порезы на коже, через которые вирус папилломы легче всего проникает в эпидермис.
Выглядят бородавки как наросты небольших размеров на кожном покрове. В зависимости от локализации и внешнего вида различают следующие их разновидности:
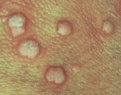
1. Вульгарные или обыкновенные бородавки. Этот вид бородавок имеет куполообразную форму серо-коричневого цвета. В основном локализуются они на локтях, пальцах и других частях рук, а также на слизистых оболочках. Обыкновенные бородавки наиболее распространены у детей и чаще всего вызывают беспокойство у родителей. Ведь пораженные ими зоны кожи становятся неровными и шероховатыми, что заставляет детей расчесывать их, пытаясь соскрести наросты.
В результате вирус распространяется на близлежащие участки кожи и новообразования приобретают множественный характер, слившиеся в одном месте.
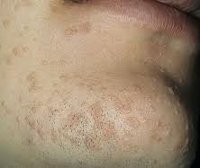
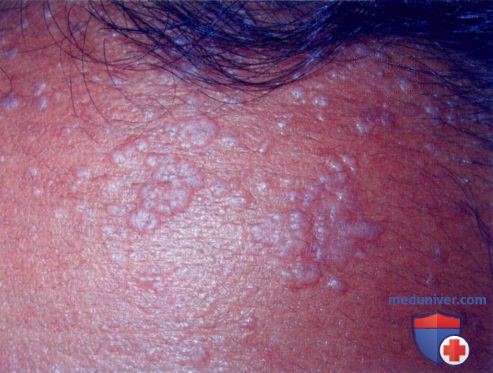
2. Плоские или юношеские бородавки. Как видно из названия, этот вид бородавок практически не выступает над поверхностью кожи. Чаще всего он появляется у детей на лице, руках, локтях и коленях. Цвет плоских бородавок может быть разным от телесного до темно-коричневого. Пигментированные плоские бородавки иногда ошибочно принимают за веснушки, но в отличие от них они более опасны.
Любое повреждение плоских бородавок приводит к быстрому распространению вируса, в результате чего их на коже может появиться несколько сотен.
3. Подошвенные или плантарные бородавки. К счастью, этот вид бородавок встречается у детей редко, так как они являются самыми болезненными. Как правило, подошвенные бородавки появляются после посещения бассейнов, при ношении тесной и неудобной обуви. Локализуются наросты на плюсневой области ног и пятках, представляя собой плотную ороговевшую структуру грязно-серого цвета. Если подошвенные бородавки приносят сильную боль при ходьбе, крайне важно их правильно удалить, не принимая их за мозоли и натоптыши.
Все виды бородавок являются безопасными и могут превратиться в злокачественные новообразования только в случае их неправильного самолечения. Важно: прежде чем приступить к удалению бородавки у ребенка обратиться к дерматологу и провести лабораторные исследования, чтобы не спутать бородавку с плоским красным лишаем, контагиозным моллюском, бородавчатым туберкулезом или злокачественным новообразованием.
Плоские бородавка
Если бородавки носят одиночный характер и не доставляют ребенку беспокойства, то никаких мер чтобы удалить его, если даже он находиться на видном участке тела, не стоит. Часто детские бородавки исчезают самостоятельно по мере укрепления иммунитета ребенка и его взросления. Редко единичные бородавки держатся у детей дольше 18 месяцев, поэтому не следует принимать попытки удалить их раньше этого времени.
Начинать лечение следует в тех случаях, если количество или размеры бородавок увеличиваются, доставляя физический или психологический дискомфорт ребенку. Прежде чем принять меры для удаления новообразования на теле ребенка обязательно надо обратиться к дерматологу, который должен назначить терапию, которая в основном включает в себя следующие мероприятия:
- применение специальных мазей от бородавок. Для выведения бородавок обычно назначают оксолиновую, фторурациловую и теброфеновую мазь, более эффективны прижигающие препараты «Суперчистотел», «Дуофирм», «Ферезол» и «Солкодерм». Чтобы избежать повреждения нежной детской кожи прижигать бородавки этими растворами надо только по назначению врача.
- использование пластырей с салициловой кислотой. Сейчас в аптеках можно купить специальный салициловый пластырь для удаления бородавок, который надо наклеить на новообразование и оставить на 2 дня. По истечении этого времени размягченная бородавка должна удалиться вместе с пластырем, если этого не произошло, процедуру придется повторить.
- хирургическое лечение. Наиболее эффективными способами удаления бородавок считаются хирургические методы электрокоагуляции, креодеструкции и лазерного удаления. Однако прибегать к ним следует только в тех случаях, когда применение двух предыдущих способов лечения не принесли положительных результатов.
Появление бородавок на любой части тела ребенка должны служить для родителей сигналом о том, что нужно менять его меню питания и образ жизни. Особенно это касается тех случаев, когда бородавки появляются вновь после удаления. Срочно принимайте меры для повышения иммунитета ребенка, исключите из рациона питания вредные для здоровья продукты, заменив их блюдами из богатых витаминами овощей, зелени, фруктов и ягод. Хорошо помогает укреплять иммунитет занятия спортом и закаливание.
В последние годы многие врачи склоняются к мнению, что появлению бородавок у детей способствуют стрессы и страхи. Поэтому во многих случаях избавиться от детских бородавок невозможно без проведения курса психотерапии и обеспечения спокойной обстановки в семье.
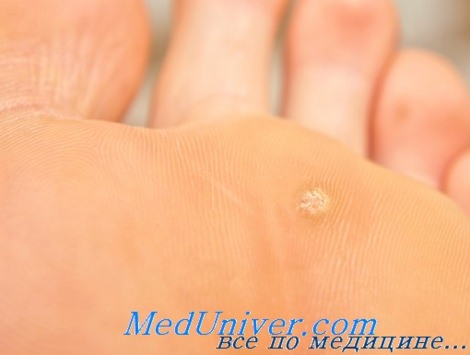
Подошвенная бородавка
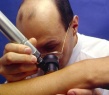
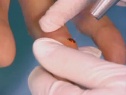
Плоская бородавка — доброкачественное кожное образование, представляющее собой плоский узелок размером до 5 мм, незначительно возвышающийся над поверхностью кожного покрова. Плоские бородавки, как правило, множественные и располагаются группами на лице, тыле кистей, голенях. Диагноз основывается на визуальном осмотре образования и подтверждается проведением гистологического исследования удаленной бородавки. Лечение плоских бородавок заключается в их удалении жидким азотом, электрокоагуляцией, радиоволновым методом или при помощи лазера.
Общие сведения
Плоские бородавки относятся к доброкачественным новообразованиям кожи, несклонным к злокачественной трансформации. Встречаются они довольно редко и составляют около 4% от всех бородавок. Чаще всего плоские бородавки наблюдаются у молодых людей и детей. По этой причине они получили свое второе название — юношеские. Диагностикой и лечением плоских бородавок занимается дерматология.

Причины возникновения плоской бородавки
Как и другие виды бородавок, а также папилломы и кондиломы, плоские бородавки являются следствием инфицирования человека вирусом папилломы (ВПЧ). Вирус передается от человека к человеку контактным путем при прямом контакте во время рукопожатия, объятий или через поцелуй, а также опосредованно через поручни и перила, ручки дверей, лифтовые кнопки, библиотечные книги, различные предметы общего пользования и т. п.
Заражение ВПЧ происходит через мелкие повреждения (порезы, царапины) на коже или слизистых. Из поверхностных слоев кожи вирус проникает внутрь человеческого организма, персистирует в нервной системе и остается там практически навсегда. При этом ВПЧ долгое время может никак не проявляться клинически. Появление плоских бородавок связано с активным размножением вируса в коже, приводящим к ее локальному разрастанию. Активация вируса может быть обусловлена снижением общего иммунитета, испугом, эмоциональным напряжением, хроническими стрессовыми ситуациями.
Постоянное нахождение ВПЧ в организме человека обуславливает частое рецидивирование плоской бородавки после ее удаления. Кроме того, при травмировании бородавки или ее неадекватном лечении может происходить самозаражение ВПЧ и распространение процесса в здоровые участки кожи с появлением на них новых плоских бородавок.
Проявления плоской бородавки
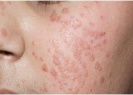
Плоская бородавка — это слегка возвышающаяся над общей поверхностью кожи папула (узелок) с плоской верхушкой, имеющая округлую или неправильную форму. Плоская бородавка имеет четкие границы и гладкую поверхность. Отличительной особенностью является отсутствие процессов ороговения кожи в области бородавки, благодаря чему поверхность ее остается гладкой и блестящей, без образования каких-либо выростов. Окраска плоской бородавки варьирует от цвета здоровой кожи до розового или светло-коричневого, размер не превышает 5 мм. Характерно отсутствие кожного рисунка на поверхности бородавки.
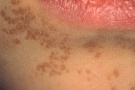
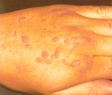
Обычно плоские бородавки появляются группами из нескольких обособленных друг от друга элементов, не склонных к слиянию. Их типичная локализация — кожа лица (чаще всего подбородок и лоб), тыльная поверхность кистей, голени. Появление плоских бородавок не связано с какими-либо неприятными ощущениями. Однако они представляют собой заметный косметический дефект, в связи с чем могут вызывать у пациента психологический дискомфорт, особенно при расположении бородавок на лице. В некоторых случаях в области бородавок отмечается незначительный зуд.
Диагностика плоской бородавки
Диагноз плоской бородавки дерматолог устанавливает путем тщательного визуального осмотра и дополнительной дерматоскопии образования. Гистологическое исследование тканей бородавки после ее удаления позволяет подтвердить диагноз со 100% точностью. Для выявления инфицированности пациента ВПЧ проводится ПЦР исследование. В плане онконастороженности пациентам с бородавками рекомендовано обследование на ВПЧ высокого канцерогенного риска.
Дифференциальную диагностику плоской бородавки проводят в основном с другими видами бородавок. От бородавки обыкновенной плоская бородавка отличается более мелким размером и плоской поверхностью, от нитевидной бородавки — отсутствием разрастаний, от подошвенной — другой локализацией.
Лечение плоской бородавки
Достаточно часто отмечается самопроизвольное исчезновение плоских бородавок. Кроме того, благодаря своей форме они редко подвергаются травмированию. Поэтому удаление плоской бородавки связано в основном с желанием пациента избавиться от нее как от косметического дефекта.
Существует множество народных рецептов лечения плоских бородавок. Однако самолечение чревато развитием осложнений, распространением вируса папилломы человека по организму и возникновением новых бородавок. При принятии решения об удалении плоской бородавки лучше всего обратиться за помощью к дерматологу. Врач подберет наиболее оптимальный способ лечения, при необходимости назначит противовирусный курс терапии ВПЧ.
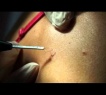
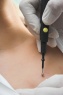
Учитывая частое расположение плоских бородавок на лице, следует сразу заметить, что для их удаления не подходит хирургическое иссечение или электрокоагуляция, поскольку эти способы лечения часто приводят к образованию на месте удаления рубцов. Криодеструкция бородавки сопряжена с опасностью слишком глубокого замораживания тканей, после которого также может остаться рубец.
Наиболее эффективными методами, дающими хороший косметический результат, являются радиоволновое удаление и их удаление бородавок лазером. Их применение позволяет произвести оптимальную глубину воздействия и обеспечивает одновременную коагуляцию сосудов, что препятствует распространению вируса.
К осложнениям удаления плоских бородавок относятся: ожоги, образование рубцов, неполное удаление бородавки, приводящее к ее разрастанию. Применение современных способов удаления, профессионализм и опытность врача. Осуществляющего лечение, сводят возможность развития осложнений к минимуму. Единственное, чего не может гарантировать ни один способ лечения плоской бородавки — это отсутствие ее повторного возникновения после удаления. Это связано с постоянным пребыванием ВПЧ в организме. Удаление бородавок на фоне проводимой противовирусной терапии способствует переходу вируса в латентное состояние и снижает риск рецидива.
Новообразования кожи – доброкачественные или злокачественные опухолевые поражения кожи в результате патологического разрастания клеток тканей. К доброкачественным новообразованиям относятся бородавки, родинки, папилломы, липомы, ангиомы, аденомы и др. К злокачественным – меланома, саркома, эпителиома. Особую группу составляют предраковые опухоли кожи: лейкоплакия, кожный рог, старческая кератома и др. Большинство новообразований кожи должно быть подвергнуто удалению, т. к. при травмировании или инсоляции высока вероятность их злокачественного перерождения.





Общие сведения
Новообразования кожи – это патологическое разрастание дермы, при котором увеличивается размер клеток или их количество; патологически измененные клетки дермы формируются в ограниченную опухоль. Число новых клеток в здоровом организме равно пропорционально числу отмерших, но при воздействии неблагоприятных факторов начинается бесконтрольное размножение клеток, клетки делятся, еще не достигнув зрелости, в результате чего – они не способны выполнять свои изначальные функции. При злокачественных новообразованиях кожи порой очень трудно дифференцировать, из какого слоя дермы произошла опухоль.
Факторов, которые могут запустить процесс бесконтрольного деления клеток достаточно много, но основным предрасполагающим фактором для новообразований кожи являются частые травмы кожи, в результате чего клеткам приходится достаточно активно регенерироваться и в итоге утрачивается контроль над делением. Все типы облучения, в том числе рентгеновское и солнечное облучение, провоцируют новообразования кожи. Наследственная предрасположенность и светлая кожа с обилием родинок в сочетании с другими факторами риска практически всегда приводят к доброкачественным новообразованиям кожи, которые в дальнейшем могут малигнизироваться и трансформироваться в раковую опухоль.
Несмотря на то, что доброкачественные новообразования кожи не несут прямого вреда жизни пациента, они, имея огромные размеры, могут нарушать нормальное функционирование различных органов, сдавливая нервные окончания – вызывать боль, а сдавливая кровеносные сосуды – нарушать кровообращение в конкретном участке тела.
Постоянное воздействие на кожу агрессивных веществ, кожные инфекции бактериального и вирусного характера, а так же хронические кожные болезни такие как экзема, повышают вероятность возникновения новообразований кожи. Новообразования кожи в результате метастазов раковых клеток из других органов и новообразования кожи у лиц, которые не входят в группу риска, диагностируются редко. Все новообразования кожи делят на три группы: доброкачественные новообразования кожи, предраковые состояния кожи и злокачественные новообразования.

Доброкачественные новообразования кожи
Клетки доброкачественных новообразований кожи, несмотря на утраченный контроль над делением, можно дифференцировать, так же они в большей степени сохраняют свои первоначальные функции. Такие опухоли растут медленно, сдавливают близлежащие ткани, но никогда не поникают в них.
Липома – это новообразование кожи из жирового слоя, атерома – это эпителиальная киста, которая в отличие от липомы часто озлокачествливается в липосаркому.

Папилломы и бородавки – имеют вирусную природу и внешне выглядят как новообразование кожи в виде выпуклостей или наростов на ножке. Последние, часто травмируясь, малигнизируются и трансформируются в раковые новообразования кожи и других органов. Опасным предраковым состоянием является гигантская кондилома Бушке-Левенштейна, она вызывается ВПЧ, как и обыкновенные кондиломы, но характеризуется бурным ростом, гигантскими размерами и выделением экссудата с неприятным запахом. В отличие от обыкновенных кондилом, она имеет прогрессирующее течение, склонность к прорастанию в близлежащие ткани и рецидивирует даже после полного иссечения пораженного участка, очень быстро трансформируется в плоскоклеточный рак кожи.

Дерматофиброма - доброкачественное новообразование кожи и соединительной ткани; патогенез этой опухоли неизвестен, но существует связь между гистогенетическими прекапиллярными изменениями и развитием дерматофибромы. Диагностируется у женщин молодого и зрелого возраста, отмечается медленным ростом и незначительными субъективными ощущениями, в единичных случаях это новообразование кожи начинает спонтанно расти и в еще более редких - малигнизируется. Внешне выглядит как глубоко впаянный узел, на поверхности выступает лишь небольшая часть новообразования кожи в виде полусферы; поверхность опухоли гладкая, реже бородавчатая или гиперкератотическая. Локализация опухоли не имеет четких предпочтений, но чаще встречается на нижних конечностях, цвет новообразования варьируется от светло-серого до бурого и сине-черного. Размер опухоли невелик, от 0,3 до 3 см в диаметре, ее следует дифференцировать от таких новообразований кожи как пигментный невус, базалиома и дерматофибросаркома.
Родинки и невусы – это ограниченные гиперпигментированные участки кожи из-за неравномерного скопления меланоцитов, основная часть из является приобретенными новообразованиями на коже из-за избыточного пребывания под открытыми лучами солнца. Около половины злокачественных меланом развиваются из мелантоцитов родинок и родимых пятен. А потому, если количество родинок и их размер увеличивается, усиливается интенсивность окраски, то необходимо консультация онкодерматолога или дерматолога.
Предраковые новообразования кожи
Пигментная ксеродерма, в патогенезе которой лежит повышенная чувствительность кожи к различной лучевой энергии, врожденное заболевание, из-за нарушений в системе ферментов, дерма утрачивает свойства регенерации. Заподозрить эту патологию можно по большому количеству веснушек у детей первого года жизни на участках кожи, которые наиболее часто подвергаются инсоляции. Веснушки быстро трансформируются в бородавчатые разрастания. Диспансерное наблюдение детей, имеющих генетическую предрасположенность и постоянная защита кожи от солнечной радиации позволяет уменьшить вероятность раковых новообразований кожи. При таком новообразовании кожи, как пигментная ксеродерма, прогноз неблагоприятный, так как практически во всех случаях развивается клеточный и плоскоклеточный рак. Летальность в возрастной группе до 20 лет очень высока.
Предраковые новообразования кожи старческого возраста
Болезнь Боуэна или внутриэпидермальный рак клинически проявляется новообразованиями на коже пятнисто-узелкового характера, в виде папул и бляшек, которые сливаясь, образуют обширные поверхности, покрытые папилломатозными выростами. Заболеваемость высока среди людей зрелого и старческого возраста обоих полов. Предрасполагающими факторами являются наличие бородавок, вызванных вирусом папилломы человека; ввиду выраженного полиморфизма клеток этого новообразования кожи, Болезнь Боуэна заканчивается недифференцированным раком с развитием метастазов в других органах и тканях.
Болезнь Кейра встречается у лиц пожилого возраста; клинически это новообразование кожи выглядит как ярко-красный бархатистый узел на половых органах, течение болезни длительное, со временем узел может изъязвляться и покрываться папилломатозными выростами. Подобные новообразования кожи, как правило, безболезненны, но ввиду локализации, они часто травмируются, что вызывает кровотечение и боль. В отличие от Болезни Боуэна это новообразование кожи имеет доброкачественное течение и малигнизируется реже.
Старческая кератома - новообразование на коже из ее эпителиальных слоев, которое встречается у лиц старческого возраста. Начальные проявления выглядят как ограниченные участки солитарного или множественного гиперкератоза, которые в дальнейшем становятся плотными бляшками округлой формы до полутора сантиметров в диаметре и со временем покрываются плотными корками. Локализуются такие новообразования кожи преимущественно на открытых участках, характеризуются медленным ростом и в очень редких случаях малигнизируются.
Такое новообразование кожи, как кожный рог встречается у лиц старческого возраста и развивается на открытых участках, преимущественно в местах подверженных частому трению и сдавливанию. Первичный кожный рог возникает на неизмененной коже, тогда как вторичному предшествуют различные новообразования кожи, туберкулез, красная волчанка и актинический кератоз. После формирования взрослая опухоль выглядит как конусообразное роговое образование, длина которого в несколько раз превышает диаметр основания опухоли. Локализуется на коже, красной кайме губ, течение опухоли длительное, малигнизация наступает довольно часто.
Злокачественные новообразования кожи
Злокачественные новообразования кожи составляют 7-10% от всех злокачественных опухолей. Поражает лиц обоих полов, но более подвержены люди зрелого возраста. От доброкачественных опухолей отличаются тем, что клетки дермы трудно дифференцировать уже на начальных стадиях болезни, они не выполняют своих функций, способны поражать близлежащие органы и ткани и метастазировать по кровеносным и лимфатическим сосудам, вызывая опухоли во всем организме.
Меланома является наиболее злокачественной из всех новообразований кожи, наличие врожденных и приобретенных пигментных пятен увеличивает риск возникновения меланомы, так как она возникает из мелантоцитов – пигментных клеток кожи. Женщины среднего и старческого возраста со светлыми волосами и голубыми глазами наиболее подвержены меланоме. Новообразование на коже локализуется в основном на нижних и верхних конечностях, патогенез озлокачествливания родинок и пигментных пятен до конца не изучен, но их травматизация, попытки вывести родинки и пятна агрессивными химическими веществами, порезы и инсоляция способствуют малигнизации.
Основными симптомами, которые указывают на малигнизацию таких новообразований на коже как пигментные пятна и родинки, являются изменение пигментации невуса, резкое увеличение в размере, частая кровоточивость и изъязвление. То есть, любые неспецифичные ранее проявления родинки говорят о ее перерождении. И, несмотря на свой небольшой размер, опухоль быстро распространяется на соседние участки в виде узелков-сателлитов и метастазирует сначала в регионарные лимфатические узлы, а потом и во внутренние органы. Травматизация может привести к преждевременному перерождению в рак, так как даже биопсию для цитологического исследования проводят при наличии эрозий и язв, чтобы не активизировать онкопроцесс.
Эпителиомами называют все новообразования кожи из эпителиальных клеток и диагностируются в 50-60% от всего рака кожи. Эпителиомы возникают на непораженных другими новообразованиями кожи участках. Вначале наблюдается небольшой узелок розовато-желтых оттенков, который растет на протяжении многих лет, но его размеры не значительны – до 1-1,5 см в диаметре, потому он остается незамеченным. Об активизации процесса говорит наличие желтовато-серой корки, которой со временем покрывается эпителиома. Валик вокруг новообразования на коже состоящий из хрящевидных уплотнений с блестящим блеском является неблагоприятным диагностическим признаком. В дальнейшем наблюдается изъязвление и кровоточивость, опухоль быстро метастазирует в регионарные лимфатические узлы и в другие органы.

Саркома Капоши или ангиоретикулез чаще встречается у больных СПИДом, но классическая форма саркомы и новообразования на коже у пациентов с иммунодефицитами клинически и гистологически идентичны. Мужчины более подвержены этому типу злокачественных опухолей кожи; локализуется саркома Капоши преимущественно на нижних конечностях. Вначале появляются фиолетовые, реже лиловые пятна без четких очертаний, в дальнейшем на этом фоне возникают плотные округлые узелки синюшно-бурого цвета диаметром до 2 см. узелки склонны к слиянию и изъязвлению, у пациентов с ВИЧ-инфекцией болезнь принимает агрессивный характер порой с молниеносным поражением лимфатических узлов и метастазированием по всему организму.
Низкодифференцированные формы рака кожи
Несмотря на свои небольшие размеры, подобные новообразования кожи являются чрезвычайно опасными, клетки теряют способность к ороговению и наблюдается выраженный клеточный атипизм. Подобные онкологические заболевания кожи проявляются незначительными изменениями, обычно опухоль не более горошины в размере, но чем больше выражены атипизм, и невозможность дифференцировать тип клеток, тем неблагоприятнее прогноз при данных новообразованиях кожи. Эндофитный рост опухоли ведет к прорастанию в кровеносные сосуды и к кровотечениям, по кровеносным сосудам раковые клетки диссеминируют по всему организму, вызывая многочисленные метастазы. Как правило, такие формы рака заканчиваются летальным исходом от кахексии, кровотечения или аутоинтоксикации через несколько лет после установки диагноза.
Диагностика новообразований кожи
Внимательность к своему здоровью и к здоровью своих близких дает возможность вовремя заметить изменения в родинках, пигментациях и родимых пятнах. И, если возникают кожные изменения без объективных на то причин, то следует пройти обследование у дерматолога или у онкодерматолога, где на основании визуального осмотра, гистологических исследований и исследований общего состояния организма будет подтверждена или исключена опухолевидная природа новообразований кожи.
Лечение и профилактика
Специфической профилактики онкологических заболеваний нет, к профилактическим мерам можно отнести удаление родинок и удаление бородавок на первоначальном этапе их возникновения, особенно если родинок много. Лицам, имеющим генетическую предрасположенность к онкозаболеваниям, следует избегать инсоляции, тщательнее подходить к месту выбора рабочего места и избегать контактов с канцерогенными веществами, исключив из рациона продукты, которые могут спровоцировать онкопроцесс, можно значительно снизить вероятность заболеваний онкохарактера.
Лечение новообразований кожи чаще всего заключается в удалении пораженного участка с частичным иссечением здоровых тканей. Удаление лазером дает меньший процент рецидивов, так как помимо удаление происходит прижигание раневой поверхности и не допускает дальнейшего диссеминирования опухолевых клеток. Может применяться электрокоагуляция и криодеструкция доброкачественных новообразований кожи, а также радиоволновой метод удаления.
В том случае, если новообразования кожи находятся в стадии неоперабельного рака, применяют лучевую и химиотерапию. Но если новообразование изначально носит злокачественный характер, прогноз всегда неблагоприятный, так как опухоль метастазируя вызывает глубокие поражения внутренних органов, хотя проявления на коже могут быть незначительными. Вероятность летального исхода довольно высока, пациенты умирают от аутоинтоксикации, массивных внутренних кровотечений, полиорганной недостаточности и от кахексии.
Если же новообразование кожи имеет доброкачественное течение или состояние предрака, то своевременное хирургическое вмешательство практически полностью исключает возможность рецидивов и корректирует косметические дефекты внешности.
Нитевидная бородавка (акрохорда) — вытянутое образование эластичной консистенции размером 5-6 мм. Возникает на коже лица и шеи, под молочными железами и в подмышечных впадинах. Нитевидные бородавки обусловлены вирусом папилломы человека и склонны к распространению на соседние участки тела. Диагностика основывается на данных дерматологического осмотра и дерматоскопии. В лечении наряду с удалением нитевидных бородавок путем криотерапии, электрокоагуляции, лазерного и хирургического иссечения рекомендована терапия ВПЧ.
Общие сведения
Нитевидные бородавки могут встречаться в любом возрасте, но чаще они обнаруживаются у пожилых людей. По данным некоторых исследований около половины людей старше 50 лет имеют нитевидные бородавки. Вместе с такими новообразованиями кожи, как папилломы, другие виды бородавок и кондиломы, нитевидные бородавки являются проявлением ВПЧ. Инфицирование вирусом может произойти через имеющиеся на коже царапины и микротрещины. Поэтому люди с сухой кожей более склонны к заражению ВПЧ и появлению нитевидных бородавок.
Клиническая дерматология отмечает, что данный вид бородавок часто возникает на фоне каких-либо гормональных изменений. Они могут появиться во время беременности, в период климакса, при ожирении, сахарном диабете. Среди женщин молодого возраста нитевидные бородавки чаще всего встречаются на фоне дисфункции яичников и при инфантилизме.
Проявления нитевидной бородавки
Нитевидная бородавка появляется на неизмененной коже в виде желтоватой шишечки. По мере роста она вытягивается, превращаясь в продолговатое образование, как бы свешивающееся на ножке. Бородавка имеет эластичную и плотную консистенцию, ее типичная длина не превышает 5-6 мм, но она может доходить и до 1 см. В некоторых случаях рядом появляется несколько бородавок, срастаясь между собой, они трансформируются в единое образование в виде цветной капусты или петушиного гребешка. По цвету акрохорды часто не отличаются от нормальной кожи, но могут иметь окраску различной интенсивности вплоть до темно-коричневого цвета.
Обычно нитевидные бородавки локализуются на лице, веках, подбородке, вокруг рта, в области губ и носа. Единичные акрохорды встречаются в подмышечных областях, у женщин — под молочными железами.
Нитевидные бородавки не склонны к малигнизации, но их травмирование может привести к ее воспалению и способствует распространению ВПЧ на другие участки кожи, где в последующем образуются новые бородавки. При случайном отрыве нитивидной бородавки на ее месте вырастает новая. Самопроизвольное исчезновение этого вида бородавок отмечается лишь в очень редких случаях. Иногда наблюдается ороговение бородавки и ее трансформация в кожный рог.
Диагностика нитевидной бородавки
Диагностика новообразования проводится на консультации дерматолога. Для подтверждения диагноза врачу, как правило, достаточно осмотра и дерматоскопии. При исследовании бородавки под увеличением в нитевидных разрастаниях обнаруживается тромбирование сосудов и ангиопатия, что указывает на вирусный генез образования. Для подтверждения инфицированности пациента ВПЧ проводят определение вируса методом ПЦР. В отдельных случаях может потребоваться биопсия с гистологическим исследованием тканей бородавки. Нитевидную бородавку дифференцируют от родинки, обыкновенной бородавки, папилломы, фибромы на ножке.
Лечение нитевидной бородавки
Во избежание травмирования нитивидной бородавки и распространения ВПЧ пациентам следует соблюдать некоторые осторожности. При локализации образования в области шеи необходимо исключить ношение одежды с тесным воротом, раздражающие кожу шерстяные или синтетические шарфы, большие и тяжелые бусы. При расположении нитевидной бородавки на лице не рекомендуется использование скрабов, подсушивающих косметических масок, спиртовых лосьонов, проведение дермабразии или пилинга лица, прохождение массажа лица.
Частое травмирование нитевидной бородавки, опасность распространения вируса и возникновения новых образований, а также желание пациента избавиться от бородавки, как от косметического дефекта, являются показаниями для удаления бородавки. Для предупреждения распространения ВПЧ по организму удаление необходимо сочетать с курсом противовирусной терапии.
Хирургическое иссечение бородавки может привести к образованию рубца. Учитывая локализацию на лице, небольшой размер и доброкачественный характер образования, такой способ удаления практически не применяется. Криодеструкция бородавки проводится жидким азотом, после чего на ее месте образуется корочка. Важно не травмировать ее и дождаться пока она отпадет самостоятельно, тогда на месте удаления не останется шрама. Удаление нитевидной бородавки может быть осуществлено при помощи электрокоагуляции или радиоволнового метода. Одним из лучших способов является удаление бородавок лазером, которое не оставляет заметного следа от удаления и препятствует распространению вируса на окружающие ткани.
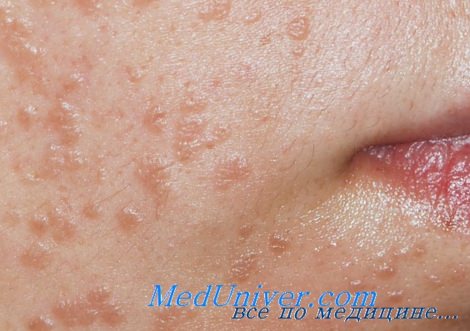
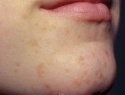
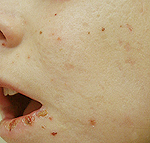
а) Пример из истории болезни. У 16-летней девушки, обратившейся к врачу, отмечаются множественные плоские очаги на лбу. Высыпания начались с нескольких очагов, распространившихся за последние три месяца. Были диагностированы плоские бородавки, и в качестве начальной терапии назначен имиквимод местно.
Плоские бородавки на лбу у пациентки
б) Распространенность (эпидемиология):
• Плоские (ювенильные, юношеские) бородавки (verruca plana) чаще всего встречаются у детей и молодых взрослых.
• Плоские бородавки - самая редкая форма бородавок, но в случае возникновения они обычно бывают многочисленными.
в) Этиология (причины), патогенез (патология):
• Как и остальные типы бородавок, плоские бородавки вызываются вирусом папилломы человека (ВПЧ).
• Плоские бородавки могут распространяться линейно после расчесов или травмы, например, в результате бритья.
• Лечение плоских бородавок особенно проблематично, поскольку они существуют длительно, расположены обычно на косметически значимых участках и устойчивы к терапии.
Плоские бородавки на щеке Плоская бородавка при увеличении. Обратите внимание на типичную маленькую папулу с уплощенной поверхностью Плоские бородавки над коленным суставом у молодой женщины, которые, возможно, распространились во время бритья ног
г) Клиника плоских бородавок. Множественные мелкие папулы с уплощенной поверхностью розового, светло-коричневого или светло-желтого цвета.
д) Типичная локализация на теле. Плоские бородавки обычно наблюдаются на лбу, вокруг рта, на тыльной стороне кистей, а также на участках сбривания волос, таких как нижняя часть лица у мужчин и голени у женщин.
е) Анализы при заболевании. Хотя биопсия обычно не требуется, при необходимости диагноз можно подтвердить, исследовав биоптат, полученный методом тангенциального иссечения.
ж) Дифференциальная диагностика плоских бородавок:
• Папулы с плоской поверхностью, которые можно принять за плоские бородавки наблюдаются при плоском лишае. Необходимо выявить характерные признаки плоского лишая, такие как симметричное расположение элементов, лиловый оттенок окраски и сетчатые очаги на слизистой полости рта (полосы Уикхема - сетчатый тонкий белый рисунок на очагах). Типичное расположение очагов плоского лишая иное, чем плоских бородавок. Наиболее характерные места поражения - лодыжки, запястья и спина.
• Очаги себорейного кератоза имеют более темную пигментацию и выглядят как «насаженные» или «наклеенные» образования, при внимательном рассмотрении заметны «роговые кисты».
• Плоскоклеточная карцинома подозревается, если наблюдается неравномерный рост, пигментация, изъязвление очагов или резистентность к терапии, особенно при локализации образования на открытых воздействию солнца участках и при иммунодефицитпых состояниях.
Плоские бородавки Плоские бородавки
з) Лечение плоских бородавок:
• Специфической противовирусной терапии, которая бы воздействовала на ВПЧ, в настоящее время не существует.
• Вариантами лечения плоских бородавок являются салицилаты, 5 фторурацил, криотерапия или третиноин.
• Лечение местными препаратами салициловой кислоты в форме жидкости или пластыря является наиболее эффективным для всех типов бородавок. Согласно данным, полученным в пяти плацебоконтролируемых исследованиях, успех был достигнут в 73% случаев. Применяется четыре курса лечения. Салициловая кислота более приемлема для лечения очагов на ногах, чем на лице.
• При плоских бородавках может применяться 5-фторурацил (крем Efudex 5%, Flouroplex 1%). Крем наносится на пораженные участки два раза в день в течение 1-5 недель. Поскольку препарат вызывает повышенную фоточувствительность, в период лечения необходима защита от воздействия солнечного излучения. После применения препарата иногда остается стойкая гипо- или гиперпигментация, но эту нежелательную реакцию можно свести к минимуму, используя аппликатор с ватным наконечником для точного воздействия на очаг, устраняющего захват прилегающих участков.
• Также при плоских бородавках может применяться криохирургия. Участки, подвергнутые криотерапии, как правило, хорошо заживают, и дополнительной анестезии не требуется, что важно, когда плоские бородавки занимают большую площадь. Жидкий азот подается до тех пор, пока границы шарика заморозки не превысят пределы очага на 1-2 мм: при плоских бородавках для этого обычно требуется 5-10 секунд. В зонах заморозки могут наблюдаться гипонигментация, потеря волос и разрушение потовых желез. Методика проведения и реакция на лечение те же, что и при обычных бородавках.
• Еще один метод терапии - применение крема третиноина в концентрациях 0,023%, 0,05% или 1,0%. Препарат наносится перед сном на весь пораженный участок. Частоту применения подбирают индивидуально, добиваясь легкого мелкого шелушения и эритемы. Важно обеспечить защиту от солнца. Лечение может потребовать нескольких недель или месяцев, в конце концов, оказавшись неэффективным. В поддержку этого метода не найдено ни одного опубликованного исследования.
и) Консультирование врачом пациента:
• Чтобы предотвратить распространение бородавок, пациенты не должны прикасаться к очагам и расчесывать их.
• Для профилактики распространения бородавок бритвы, которыми пользуются в области очагов, не должны применяться на здоровой коже или другими людьми.
к) Наблюдение пациента врачом:
• Для оценки эффективности лечения необходимо запланировать повторную встречу с пациентом через 2-3 недели после окончания курса лечения.
л) Список использованной литературы:
1. Williams Н, Pottier A, Strachan D. Are viral warts seen more commonly in children with eczema? Arch Dermatol. 1993;129:717-720.
2. Gibbs S, Harvey I.Topical treatments for cutaneous warts. Cochrane Database of Systematic Reviews 2006, Issue 3. Art. No.: CD001781. DOI: 10.1002/14651858.CD001781. pub2.
3. Lockshin NA. Flat facial warts treated with fluorouracil. Arch Dermatol. 1979;115:929-1030.
4. Lee S, Kim J G, Chun SI.Treatment of verruca plana with 5% 5-fluorouracil ointment. Dermatologica. 1980; 160:383-389.
5. Culler K, Kagen MH, Don PC, McAeer P,Weinberg JM.Treatment of facial verrucae with topical imiquimod cream in a patient with human immunodeficiency virus. Acta Derm Venereol. 2000;80:134-135.
6. Kim MB.Treatment of flat warts with 5% imiquimod cream, 1 Eur Acad Dermatol Venereol 2006;20( 10): 1349— 1350,
7. Schwab R A, Elston DM.Topical imiquimod for recalcitrant facial flat warts. Cutis. 2000;65:160-162.
Читайте также:

