Ожог муравьиной кислотой что делать
Обновлено: 23.05.2024
Отравление муравьиной кислотой и его лечение
Прием внутрь муравьиной кислоты уникален тем, что приводит к гибели многих пострадавших после длительного (несколько недель) развития классического кислотного поражения желудочно-кишечного тракта. К осложнениям относятся тяжелый метаболический ацидоз, внутрисосудистый гемолиз и диссеминированное внутрисосудистое свертывание. Случайное потребление детьми обычно не приводит к летальному исходу, поскольку едкий вкус жидкости не позволяет им проглотить достаточно большую дозу.
Тем не менее муравьиная кислота используется для самоубийства, особенно на юге Индии, где это, по-видимому, излюбленное средство ухода из жизни, в первую очередь среди неквалифицированных рабочих и других малоимущи. В Европе такой способ суицида тоже хорошо известен, но относительно редок. Ожоги кожи муравьиной кислотой могут привести к системной интоксикации.
б) Синонимы. Метановая кислота, формиловая кислота, водородкарбоновая кислота.
в) Применение. Муравьиная кислота применяется как компонент патентованных средств для удаления окалины и пятновыводителей. Она также используется для стойкого крашения шерсти, в гальваностегии, для коагуляции латексной резины, восстановления старой резины, удаления волос с кожи и ее дубления, производства уксусной кислоты, авиационных смазок, аллилового спирта, формилцеллюлозы, фенольных смол и оксалата для прачечного дела, в текстильной, инсектицидной, холодильной и бумажной промышленности. В Великобритании она продается в виде препаратов "Kleenoff' (55 %), "Ataka" (44 %), Descale (55 %) и Kilrock (60 %).
г) Источник. Муравьиная кислота — синтетическое соединение.
д) Токсичная доза муравьиной кислоты:
- Менее 10 г. Прием внутрь таких количеств детьми приводил к поверхностным ожогам ротоглотки; пострадавшие выздоровели.
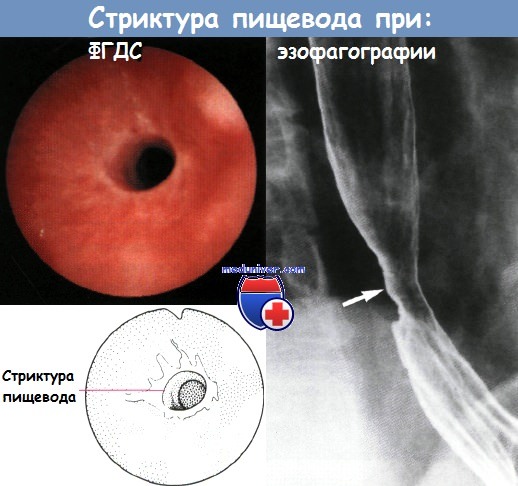
- От 5 до 30 г. Прием внутрь таких количеств взрослыми чреват легкими поверхностными ожогами ротоглотки, слабой болью в животе, одышкой и дисфагией; в ряде случаев наблюдались кровавая рвота, пневмонит и стриктура пищевода. Летальный исход — явление достаточно необычное.
- От 30 до 45 г. Прием внутрь такого количества обычно ведет к кровавой рвоте, гепатотоксичности, изъязвлению, кровотечению и прободению желудочно-кишечного тракта. В ряде случаев наблюдались обратимое диссеминированное внутрисосудистое свертывание и острая почечная недостаточность; у многих пострадавших развивается стриктура пищевода. Сообщалось о летальных исходах.
- От 45 до 200 г. У немногих, кто выжил после такой дозы, отмечались обратимое диссеминированное внутрисосудистое свертывание, пневмонит, острая почечная недостаточность и стриктура пищевода. У большинства развиваются коррозионное прободение органов брюшной полости, желудочно-кишечное кровотечение и несколько реже острая почечная недостаточность.
Смерть в течение 36 ч — самый обычный исход при такой дозе. У одного выздоровевшего пациента прием 50 мл муравьиной кислоты привел к обратимой острой почечной недостаточности, последовавшей за желудочно-кишечным кровотечением.

е) Токсикокинетика муравьиной кислоты:
- Всасывание. Примерно через 2 ч после приема внутрь приблизитель но 100 г муравьиной кислоты ее уровень в крови составил 348 мкг/мл (7,6 ммоль/л).
- Выведение. Период полувыведения муравьиной кислоты у одного больного был около 2,5 ч.
ж) Механизм действия. Муравьиная кислота непосредственно воздействует на I факторы свертывания, приводя к увеличению времени кровотечения и геморрагии. В желудочно-кишечном тракте она вызывает сухую некротизацию, разъедая ткани вплоть до мышечной оболочки. Кровавая рвота чревата гиповолемией. Эта кислота оказывает непосредственное гемолитическое действие на эритроциты. Гемолиз в сочетании с коррозивным эффектом на уровне почечной паренхимы может привести к острой почечной недостаточности. Фрагменты некротизированной ткани, вероятно, индуцируют диссеминированное внутрисосудистое свертывание.
з) Клиника отравления муравьиной кислотой. В зависимости от принятой дозы наблюдаются следующие первичные эффекты.
- Полость рта. Жгучая боль во рту и глотке; слюнотечение; гипереми-ческая, отечная слизистая оболочка; изъязвление щечной слизистой оболочки и глотки.
- Глаза. Мидриаз; гиперемическая конъюнктива.
- Желудочно-кишечный тракт. Тошнота, рвота, боль в животе; кровотечение в верхней части тракта; ригидный живот; панкреатит.
- Пищевод. Геморрагический эзофагит; отторжение некротизированной слизистой оболочки.
- Желудок. Прогрессирующая язва.
- Кожа. Эритема, волдыри; пурпура, кровоподтеки вокруг мест внутривенных инъекций (особенно спустя несколько дней).
- Центральная нервная система. Депрессия, сонливость, слабость, кома, смерть.
- Дыхательная система. Одышка, аспирационный пневмонит, двусторонние грубые хрипы, "шоковые легкие"; острый респираторный дистресс-синдром; остановка дыхания; альвеолярно-капиллярное просачивание на 4-е сутки.
- Выделительная система. Диурез; через 2 сут или более анурия.
- Мышцы. В тяжелых случаях мышечные контрактуры.
- Сердечно-сосудистая система. Тахикардия, брадикардия, гипертензия, гипотензия; часто через 10 сут и более — центральный цианоз, асистолия.
- Гематология. Метгемоглобинемия; внутрисосудистый гемолиз; диссеминированное внутрисосудистое свертывание.
- Обмен веществ. Метаболический, дыхательный ацидоз. К осложнениям относятся тяжелое желудочно-кишечное кровотечение, пневмония, острый канальцевый некроз, острый респираторный дистресс-синдром, перитонит, сепсис, диссеминированное внутрисосудистое свертывание, гемолиз, абсцессы печени, метаболический ацидоз, шок, летальный исход.
и) Лабораторные данные отравления муравьиной кислотой:
- Аналитические методы. Сывороточные концентрации муравьиной кислоты определяют ферментативно с помощью формиатдегидрогеназы (УФ-метод) и спектрофотометрических измерений.
- Уровни в крови. Через 2 ч после приема внутрь примерно 100 г муравьиной кислоты (200 мл 50 % раствора) ее концентрация в крови составляла 348 мкг/мл (7,6 ммоль/л), а затем экспоненциально снижалась с периодом полувыведения около 2,5 ч. Через 6 ч после приема 50 мл муравьиной кислоты наблюдался ее сывороточный уровень 180 мкг/мл.
- Аномалии. Гастроскопия в первые 24 ч может показать тяжелые травмы пищевода, желудка и двенадцатиперстной кишки. В системе свертывания крови отмечаются увеличение протромбинового времени, уменьшение частичного тромбопластинового времени и продукты деградации фибрина. Среди других лабораторных аномалий наблюдались повышение уровня лактатдегидрогеназы, аминотрансфераз, амилазы, глюкозы, лактата и креатинина. Возможен рост концентрации свободного гемоглобина, метгемоглобина, количества лейкоцитов и тромбоцитов. Гематокрит и уровень фибриногена бывают в пределах нормы. Моча краснеет.
Газовый состав артериальной крови часто отражает тяжелый метаболический ацидоз. Рентгенографическая картина грудной клетки либо остается нормальной, либо демонстрирует двусторонние пятнистые уплотнения или "шоковое легкое". Отравление муравьиной кислотой — одна из немногих интоксикаций, при которой уровень бикарбоната может упасть до нуля.
к) Лечение отравления муравьиной кислотой:
- Стабилизация состояния. Пациентов, принявших внутрь муравьиную кислоту, необходимо госпитализировать в отделение интенсивной терапии. Отек гортани может затруднять вентиляцию. Нужен мониторинг сердечно-дыхательной функции. Под рукой должен быть источник 100 % кислорода. Требуются катетеризация вен и периодическое измерение центрального венозного давления по поводу стабильности кровообращения. Полезным бывает немедленное разведение проглоченной кислоты молоком, но только не щелочью, которая может вызвать местную экзотермическую реакцию.
- Очистка пищеварительного тракта. Индукция рвоты сиропом ипекакуаны, промывание желудка и применение назогастральной трубки противопоказаны. Активированный уголь не применялся: он может усилить раздражение слизистой оболочки, проникнуть в участки ее прободения и затруднить эндоскопическое исследование. Кроме того, кислот он практически не адсорбирует.
- Поддерживающая терапия:
1. Почечная недостаточность иногда требует диализа. Перитонеальный диализ, вероятно, предпочтительнее гемодиализа, поскольку применяемый при последнем методе гепарин способен усилить желудочно-кишечное кровотечение.
2. Внутрисосудистый гемолиз можно облегчить обменным переливанием крови.
3. При угнетенном дыхании иногда помогают интубация и искусственная вентиляция с перемещающимся положительным давлением, а также кислородотерапия.
4. Анурию можно попытаться устранить внутривенным введением маннитола.
5. Особого внимания требуют состояние глаз и кожи, параметры свертывания, газовый состав артериальной крови и легкие (периодические рентгенограммы грудной клетки).
6. Роль циметидина и стероидов не ясна.
7. Диазепам можно использовать как седативное средство, когда проведена интубация.
8. При поражении полости рта бывает полезно промывание лидокаином.
9. Потеря крови иногда требует ее переливания.
10. При гемолизе необходимо вести мониторинг поступления в организм и выведения из него жидкости, а также уровней электролитов, особенно калия. Недостаток жидкости корректируют по клиническим показаниям.
11. При тяжелом метаболическом ацидозе можно назначить бикарбонат натрия для поддержания рН мочи на уровне 1,5. Корректировка ацидемии и ощелачивание мочи применяются для снижения липофильности муравьиной кислоты и усиления почечного выведения формиата. Кроме того, ощелачивание мочи может повысить растворимость гемоглобина и в результате замедлить развитие острого канальцевого некроза.
12. Фуросемид вводят внутривенно в дозе 20 мг каждые 4 ч для предотвращения формиатно-хлоридного обмена и предупреждения тем самым канальцевой реабсорбции формиата из мочи.
Высокие внутривенные дозы фолиновой кислоты (1 мг/кг, а затем еще 6 таких же доз с интервалом 4 ч до клинического улучшения) могут стимулировать расщепление формиата печенью.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лечение отравления и ожога кислотой
а) Стабилизация состояния. При отеке гортани и вдыхании кислотных паров возможны проблемы с вентиляцией легких. Первая помощь здесь — 100 % кислород. Угнетение дыхания может потребовать крикотироидотомии, если эндотрахеальная интубация противопоказана из-за тяжелого опухания ротоглотки. Во всех случаях с признаками нарушения кровообращения необходимо немедленно обеспечить доступ в вену.
Разбавление проглоченного материала молоком или водой в течение первых 30 мин рекомендуется часто, хотя поражение ткани, особенно жидкостями, может в этот период уже произойти. Не пытайтесь нейтрализовать кислоту слабым основанием, поскольку экзотермическая реакция способна усугубить едкое действие. Исследования in vitro показывают, что разбавление водой с точки зрения повышения рН неэффективно, а буферные средства (например, антациды), влияя на рН лишь незначительно, вызывают существенный экзотермический эффект.
Поскольку повторная экспозиция слизистой оболочки к кислоте болезненна, не стоит провоцировать рвоту, поэтому разбавление лучше ограничить одним-двумя стаканами жидкости для взрослого.
Ожоги I и II степени обычно требуют общего ухода; при ожогах III и IV степени необходима госпитализация в отделение интенсивной терапии.
б) Очистка пищеварительного тракта. Индукция рвоты сиропом ипекакуаны противопоказана, поскольку приводит к повторному воздействию на пищевод едкого вещества. Активированный уголь для адсорбции кислоты неэффективен и затрудняет эндоскопическое обследование.
Большинство авторов не рекомендуют промывание желудка с использованием мягкого резинового катетера, и никакими клиническими испытаниями польза такой процедуры не подтверждена, однако некоторые все же советуют ее провести в течение первого часа после приема внутрь кислоты (пилороспазм может продлить время поражения после первоначального контакта), поскольку на пищевод это вещество действует в большинстве случаев лишь поверхностно и интубация желудка сама по себе осложнений не вызывает. Положительный эффект удаления едкого вещества, такого как плавиковая кислота, иногда перевешивает риск прободения.
Надо снять всю загрязненную одежду и промыть контактировавшую с веществом кожу большим количеством солевого раствора. Промывание пораженных глаз следует начать немедленно и продолжать 20-30 мин.
в) Поддерживающая терапия при отравлении и ожоге кислотой:
1. Пациент не должен получать пероральное питание, пока эндоскопия не уточнит масштабы поражения.
2. Введение стероидов — мера весьма спорная, поскольку польза их для человека клиническими испытаниями не подтверждена. Хотя стероидная терапия тормозит формирование стриктур у подопытных животных, если проводится в первые 48 ч, иногда после приема внутрь кислоты она затрудняет выявление перитонеальных симптомов.
3. Антибиотики назначают только при подтверждении инфекции.
4. Первоначальное наблюдение должно быть направлено на выявление прободения путем серийных обследований желудочно-кишечного тракта, клинических анализов крови и по показаниям рентгеноскопии с применением водорастворимых контрастных средств.
5. Тщательно следят за водно-электролитным балансом; (включая уровни кальция, фосфора и белка при отравлении плавиковой и щавелевой кислотами).
6. При поражении кожи необходимы промывание солевым раствором и удаление всех загрязненных материалов. При ожогах плавиковой кислотой помогают холодные ванны с бензалкония хлоридом (Zephiran) или 25 % раствором сульфата магния (Epsom Salts). При обработке тканей человека добавлять в эти ванны лед не следует. Продолжительное воздействие плавиковой кислоты концентрацией выше 20 % часто требует инфильтрации 10 % глюконата кальция в глубокие слои кожи иглой калибра 27 — 30 в дозе 0,5 мл/см2 пораженного участка.
В случаях стойких ожогов этой кислотой Kunkel с хорошими результатами применял внутриартериальное вливание глюконата кальция с помощью инфузионного насоса. При существенном поражении ногтей не исключено их хирургическое удаление (подробнее см. в разделе о плавиковой кислоте).
7. Химические ожоги изолируют, как и термические, нелипкими марлевыми повязками. Глубокие ожоги II степени могут потребовать наружной обработки сульфадиазином серебра.
8. Госпитализированным пациентам после выписки требуется наблюдение по поводу развития привратниковой непроходимости. Если появляются ее признаки (прогрессирующая анорексия, снижение массы тела, ранняя насыщаемость, тошнота), показана повторная госпитализация. Рутинная серийная рентгеноскопия верхней части желудочно-кишечного тракта через 3—4 нед после экспозиции позволяет выявить контрактуры на ранней стадии.
г) Уход за глазами. При промывании глаз после поражения кислотой надо оттянуть веки, чтобы солевой раствор достиг сводов конъюнктивы. При необходимости используйте анестетики (пропаракаин, тетракаин) и векоподъемники. Необходимо удалить с конъюнктивы все частицы токсичного вещества. Промывание должно длиться не менее 20 - 30 мин. Не применяйте нейтрализующие средства и какие-либо специальные добавки. Потребуется несколько литров солевого раствора. Когда веки оттянуты, для адекватного промывания глаз достаточно простого внутривенного катетера.
При поражении едкими веществами после промывания необходимо провести полное офтальмологическое обследование, желательно со щелевой лампой, для определения масштабов повреждения роговицы. Оцениваются следующие показатели.
1. Острота зрения и движения глазного яблока.
2. Состояние век, конъюнктивы и склеры.
3. Зрачковые реакции.
4. Глубина передней камеры.
5. Царапины и изъязвление роговицы — после окраски ее поверхности флюоресцеином. При подозрении на ее перфорацию флюоресцеин противопоказан. В этом случае заклейте глаз и свяжитесь с офтальмологом.
6. Состояние задней камеры и сетчатки по данным офтальмоскопии.
В зависимости от тяжести симптомов можно назначить циклоплегические капли (1 % циклопентолата для кратковременного эффекта или 5 % гоматропина для долговременного), антибиотические капли, сосудосуживающие средства и искусственные слезы. Стероидные глазные капли применяют только после консультации с офтальмологом с его разрешения. В большинстве случаев кислотное поражение менее опасно, чем щелочное, за исключением плавиковой кислоты. К ней применяется такой подход, как к щелочам, и после промывания глаза нужно немедленно проконсультироваться с офтальмологом.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лечение химических ожогов. Тактика
Первая помощь при химических ожогах заключается в обильном промывании водой или физиологическим раствором. Следует предусмотреть возможность отвода орошающего раствора от неповрежденных кожных покровов для уменьшения площади токсического воздействия химикатов. Попытки нейтрализации кислыми или щелочными растворами иногда могут приводить к выделению тепла и увеличению зоны поражения.
В общих случаях кислоты вызывают коагуляционный некроз в границах кожи, в то время как щелочные жидкости приводят к образованию влажного некроза, распространяющегося в ткани до тех пор, пока не будут удалены (нейтрализованы) агрессивные вещества. Возможно, потребуется экстренная хирургическая обработка с рН тестированием каждого тангенциального слоя для исключения продолжающегося разрушения тканей после воздействия растворов с высоким уровнем рН.
После устранения химического компонента оставшаяся ожоговая рана лечится так же, как термические ожоги. Фтористоводородная кислота широко используется в промышленных и домашних условиях. При взаимодействии с биологическими тканями ионы фтора осаждают кальций, в результате чего может развиться системная гипокальциемия даже при небольшом ожоге. Лечение ожогов, вызванных фтористоводородной кислотой, отличается от лечения ожогов другими кислотами.
Кроме обильного промывания ожоговой поверхности, пострадавший участок обрабатывают 2,5% гелем глюконата кальция, что способствует обезболиванию и ограничению распространения фторидов. Рекомендуют даже внутриартериальное введение глюконата кальция при ожогах кистей рук. За больными устанавливают тщательное наблюдение, цель которого — своевременная регистрация удлинения интервала QT, двунаправленной тахикардии или фибрилляции желудочков.
Изменения интервала QT купируют введением 20 мл 10% раствора глюконата кальция с повторными инъекциями по мере необходимости для поддержания нормального уровня кальция в сыворотке крови. Содержание других сывороточных электролитов, в частности магния, также тщательно контролируют.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Химические ожоги – это повреждения кожи, подлежащих тканей, глаз, внутренних органов (желудка, пищевода), возникающие в результате контакта с едкими веществами. В зависимости от типа химического агента возможно образование колликвационного или коагуляционного некроза. На фоне всасывания некоторых агентов наблюдается токсическое поражение внутренних органов. Патология диагностируется на основании данных анамнеза, физикального обследования. При внутренних повреждениях показаны фарингоскопия, рентгеноскопия, эзофагогастроскопия. Лечение – антибиотики, перевязки, хирургические вмешательства, инфузионная терапия.
МКБ-10



Общие сведения
Химические ожоги встречаются реже термических. Как правило, наблюдаются на небольшом участке тела. С учетом глубины и площади поражения оцениваются так же, как термические, но отличаются от них по характеру разрушения тканей и длительности воздействия. Поражающее действие продолжается до тех пор, пока агент не будет нейтрализован, разбавлен либо инактивирован. Из-за возможных нарушений зрения, перфорации полых органов особую опасность представляют травмы глаз и ЖКТ.

Причины
Причиной развития становится контакт кожи или слизистых оболочек с едкими жидкостями, концентрированными щелочами, кислотами, окислителями, солями некоторых металлов, фосфором, рядом газов. Повреждение, в отличие от всех прочих видов ожогов, возникает не под влиянием внешней энергии, а вследствие физико-химических реакций, возникающих в месте травмы.
Разрушение тканей продолжается до того момента, пока агрессивное вещество не будет удалено, разбавлено или иным образом инактивировано, что обуславливает усугубление поражения с течением времени. Углублению ожога может способствовать оставление агента на коже или слизистой, не снятая одежда, пропитанная химикатом. Иногда причиной дополнительного поражения становится неправильно оказанная первая помощь, провоцирующая вторичные разрушительные химические реакции.
В клинической практике чаще встречаются химические ожоги кистей рук и глаз, развившиеся в результате производственных травм при нарушении техники безопасности, возникновении аварийной ситуации. Другие части тела поражаются гораздо реже. Травмы пищевода, желудка, полости рта у взрослых почти в половине случаев являются следствием попытки самоубийства. У детей, психически больных людей, пациентов, находящихся в состоянии алкогольного или наркотического опьянения, повреждение может стать результатом несчастного случая (ошибочного приема едкой жидкости, перепутанной с безопасным продуктом питания).
Патогенез
Тяжесть повреждения определяется пятью факторами: силой и количеством химического агента, способом и продолжительностью контакта, а также степенью проникновения агрессивного вещества. Сила агента зависит от его химических характеристик, количество – от концентрации, объема соединения. Чем дольше и сильнее агент контактирует с тканями, тем глубже поражение.
Механизм действия вещества связан со способом денатурации белка. Перманганат калия, гипохлорид натрия, хромовая кислота обладают выраженным окисляющим эффектом, нарушают работу энзимов и, как следствие, быстро вызывают гибель клеток. Такие коррозивы, как гидроксид натрия, дихроматы, белый фосфор, фенол мгновенно разрушают все клеточные структуры.
Под воздействием щавелевой, гидрохлорной, серной кислоты происходит массивная дегидратация, лизис клеток. При контакте с бензином, горчичным газом, метилбромидом наблюдается расслоение тканей, высвобождение тканевых аминов. Аммиак, уксусная, муравьиная, дубильная, серносалициловая, некоторые другие кислоты связывают белок или катионы путем образования солей.
Классификация
С учетом характера поражающего агента выделяют следующие разновидности химических ожогов:
- Кислотой. Тяжелые повреждения выявляются при действии сильных кислот (pH менее 2). Соединения вызывают сворачивание (коагуляцию) белка, образуется сухой кожный струп, препятствующий проникновению агента вглубь тканей, поэтому травмы обычно неглубокие.
- Щелочью. Сильными щелочами, провоцирующими тяжелые ожоговые поражения, считаются вещества с pH более 11,5. Соединения разжижают участки некроза. Ткани ослабляются, что позволяет веществу проникать в подлежащие слои, вызывая глубокие поражения.
- Солями тяжелых металлов. Имеют меньшее значение по сравнению с предыдущими группами, поскольку травма, как правило, ограничивается поверхностными слоями кожи.
Разделение химических ожогов по глубине несколько различается в традиционной российской и международной классификациях. В соответствии с МКБ-10 выделяют следующие виды травм:
- 1 степень. Соответствует 1 степени в российской систематизации. Повреждается только эпидермис.
- 2 степень. Соответствует 2 и 3А степеням в отечественной классификации. Поражается эпидермис, верхний слой дермы.
- 3 степень. Соответствует 3Б и 4 степеням в классической систематизации. Характеризуется тотальным некрозом дермы, возможно – с подлежащими тканями (мышцами, связками, костями).
Симптомы
Химические ожоги кожи
Появляется резкая боль. Внешний вид зоны повреждения определяется типом химического агента, глубиной ожога. Под действием кислот образуется сухой твердый струп. Граница между пораженным участком и окружающей здоровой кожей хорошо просматривается, благодаря четко отграниченному краю корки, образующейся в области некроза. При ожогах щелочами формируется рыхлый, мягкий, беловатый струп, который без четкой границы переходит в окружающие ткани.

После взаимодействия с серной кислотой кожа вначале становится белой, затем приобретает коричневый либо серый оттенок. Разрушение азотной кислотой придает кожным покровам желто-коричневую либо светло-желто-зеленую окраску. Ожоги уксусной кислотой грязно-беловатые, соляной – желтые, карболовой – сначала белые, потом бурые. Под действием концентрированной перекиси водорода ткани становятся сероватыми.
Поскольку повреждение тканей продолжается какое-то время после травмы, достоверное определение степени ожога возможно только через 5-7 дней.
- Для 1 степени характерны гиперемия, отечность, умеренная болезненность.
- 2 степень проявляется образованием прозрачных пузырьков на отечных, покрасневших кожных покровах.
- Ожоги 3 степени сопровождаются образованием пузырей с кровянистым или мутным содержимым, область поражения становится нечувствительной, безболезненной.
- При 4 степени определяются участки некроза, распространяющиеся на различную глубину.
Среди химических ожогов преобладают повреждения 3-4 степени.
Дальнейшее течение болезни определяется глубиной поражения. Поверхностные ожоги заживают самостоятельно. После разрушения всего слоя дермы самостоятельное восстановление невозможно. Участки сухого (коагуляционного) некроза отторгаются, оставляя после себя рану, которая постепенно заполняется грануляциями. При влажном (колликвационном) некрозе отмечается тенденция к распространению нагноения на окружающие ткани, что приводит к утяжелению состояния больного, образованию обширных дефектов.
Большая площадь повреждения, активное всасывание химического агента чреваты общетоксическим воздействием на организм с развитием полиорганной недостаточности. Выявляются лихорадка, выраженная слабость, тошнота, нарушения сердечной деятельности, расстройства сознания. Чаще всего страдают печень и почки. При поражении печени возможны пожелтение кожи, потемнение мочи, обесцвечивание кала, боли в правом подреберье. Вовлечение почек проявляется уменьшением количества отделяемой мочи, отеками, запахом ацетона изо рта.
Ожоги верхних отделов ЖКТ
Чаще всего наблюдаются ожоги концентрированной уксусной кислотой. Несколько реже встречаются поражения другими кислотами (серной, соляной), щелочами (едким натром, каустической содой, гидроокисью натрия). В число прочих химических агентов входят марганцовка, ацетон, силикатный лей, лизол, нашатырь, йод, фенол, этил, перекись водорода, растворы электролитов.
В момент приема агрессивного агента возникает резкая боль во рту, распространяющаяся за грудину, в эпигастральную область. Отекают губы, язык, затем отек охватывает глотку, верхние отделы желудочно-кишечного тракта. Отмечается дисфагия, потом появляется рвота желудочным содержимым с примесью крови, участков слизистой. Глубокие ожоги осложняются профузными кровотечениями, расстройствами дыхания. Развивается интоксикация с признаками нарушения функций внутренних органов. Выраженность общих проявлений определяется видом, объемом, концентрацией принятого химического вещества.
Через несколько дней выраженность отека снижается, начинается формирование грануляций. Боли и явления дисфагии уменьшаются, пациенты перестают отказываться от еды. Через некоторое время грануляции трансформируются в рубцы, что вызывает уменьшение просвета пищевода, повторное развитие нарушений глотания. Стриктуры формируются на протяжении 2 месяцев после травмы, без лечения образуются у 70% больных.
Химические ожоги глаз
В 40% случаев травма возникает вследствие контакта со щелочами. Причиной чаще становятся едкий натр, гашеная известь, каустическая сода, аммиак. У 10% больных поражение глаз развивается из-за попадания соляной, серной, уксусной, других кислот. Половина случаев обусловлена воздействием бытовых аэрозолей, гербицидов, инсектицидов, красок для ресниц, строительных лаков, а также химических веществ, используемых в средствах для самообороны.

Как и при поражении кожи, ожоги щелочами опаснее контакта с кислотами. После повреждения щелочью возникает колликвационный некроз, который распространяется за пределы зоны воздействия агрессивного вещества. Установить тяжесть травмы достоверно можно только через 2-3 суток. При поражении кислотой наблюдается коагуляционный некроз с образованием струпа.
Если пациенту удалось быстро сомкнуть ресницы, возможно только поражение век. Непосредственное воздействие на ткани глаза становится причиной некроза конъюнктивы с образованием язвенного дефекта, формированием сращений между глазным яблоком и веком. Ожоги роговицы сопровождаются светобоязнью, блефароспазмом, слезотечением, иногда – помутнением роговицы, нейротрофическим кератитом. При вовлечении радужки развивается ирит.
Исходом нередко становится снижение зрения, которое может варьироваться от незначительного ухудшения до полной слепоты. Вторичное инфицирование характеризуется развитием панофтальмита, эндофтальмита. В отдаленные сроки после глубоких химических ожогов может выявляться вторичная глаукома. Тяжелые поражения приводят к разрушению тканей, требуют удаления глаза.
Диагностика
Диагноз выставляется на основании анамнестических данных, результатов внешнего осмотра. Для определения площади ожогов кожи используют стандартные методы (правило девяток, специальные таблицы, сетки с маркировкой). Для уточнения глубины оценивают цвет кожи, степень поражения эпидермиса, состояние дермы, наличие пузырей, струпов. Учитывают, что истинная тяжесть химического ожога становится очевидной лишь спустя несколько дней, особенно – при действии щелочей.
При травмах ЖКТ проводят осмотр полости рта, фарингоскопию, непрямую ларингоскопию. Из-за опасности перфорации стенки полых органов другие инвазивные методы в остром периоде не применяют, диагноз выставляют на основании анамнеза и клинических симптомов, решение о необходимости экстренных оперативных вмешательств принимают при появлении признаков нарушения целостности желудка или пищевода. В последующем производят эзофагогастроскопию, рентгеноскопию.
Ожоги глаз также диагностируются по данным анамнеза, жалоб, внешнего осмотра. Офтальмологические исследования при поступлении не показаны, рекомендовано немедленно начинать неотложную помощь. В последующем для уточнения тяжести травмы выполняют визометрию, офтальмоскопию, измерение ВГД, биомикроскопию, другие процедуры. Перечень методик определяется индивидуально с учетом имеющихся нарушений.
Лечение
Первая помощь
Первоочередной задачей является минимизация контакта тканей с агрессивным веществом. Оказание первой помощи должно начинаться как можно скорее, оптимально – прямо на месте. Загрязненную одежду необходимо снять. Порошкообразные агенты следует стряхнуть. В большинстве случаев для удаления химиката рекомендовано обильное промывание водой. Исключением является поражение негашеной содой – в этом случае вода вызывает бурную химическую реакцию, усугубляющую тяжесть травмы, поэтому соединение нужно удалять с помощью растительного масла.
При точно определенном повреждающем агенте возможно использование специальных средств. Так, при ожогах фтористоводородной кислотой применяют 10% раствор глюконата кальция, избегая нанесения слишком большого количества средства, чтобы не спровоцировать нежелательную тканевую реакцию. Обработка этиловым спиртом или полиэтиленгликолем позволяет повысить растворимость фенола, который после этого лучше смывается водой.

Удаление фосфора осуществляется с помощью небольшого количества 1% раствора сульфата меди. Обильное орошение может привести к всасыванию деактивирующего средства, обладающего гепатотоксическим действием. При ожогах белым фосфором, цементом промывания водой нужно проводить как можно дольше. В первом случае это помогает устранить опасность спонтанного самовозгорания фосфора, во втором – обеспечивает достаточную дезактивацию щелочи, содержащейся в цементе.
Если специфические нейтрализаторы отсутствуют, для промывания ожогов кислотой можно использовать слабый раствор питьевой соды, ожогов щелочью – слабый раствор лимонной кислоты. Необходимо тщательно следить за тем, чтобы на поврежденные ткани не попали слишком концентрированные деактиваторы, поскольку это может усугубить травму. Для уменьшения болевого синдрома применяют анальгетики. Обезвоживание предупреждают путем обильного питья. Пациента укутывают.
При ожогах глаз производят обильное струйное промывание водой или физраствором. Нанесение нейтрализующих составов не рекомендовано из-за риска возникновения непредсказуемых реакций с образованием агрессивных продуктов и их последующим разрушающим действием на нежную конъюнктиву. При химических ожогах ЖКТ нужно обильно промыть ротовую полость водой. Вызывать рвоту нельзя, так как это может спровоцировать разрыв пищевода.
Местное лечение
Ожоговую поверхность обрабатывают. С кожи удаляют химическое вещество и инородные тела, закрывают рану асептической повязкой, придают конечности возвышенное положение. Струпы сохраняют до их самостоятельного отхождения. Для стимуляции отторжения применяют протеолитические ферменты. После отхождения некроза наносят мази. Точечные глубокие ожоги (например, при попадании брызг кислоты или щелочи) могут закрываться самостоятельно. При значительной площади раневой поверхности после очищения раны требуется кожная пластика.
Больным с химическими ожогами пищевода при поступлении в стационар устанавливают желудочный зонд после местного обезболивания рта и глотки. Удаляют содержимое желудка, инактивируют химический агент. После приема щелочи осуществляют промывание маслом либо слабым раствором уксусной кислоты. После употребления кислоты применяют некрепкий раствор соды.
При невозможности определения агрессивного агента используют воду, молоко. В последующем назначают парентеральное питание, выполняют бужирование. Больным с перфорацией необходимо экстренное вмешательство с наложением гастростомы или эзофагостомы. В случае формирования стеноза показано стентирование, рассечение стриктуры, пластика пищевода.
При легких химических ожогах глаз применяют местные средства с антибиотиками. Для уменьшения дискомфорта выполняют циклоплегию. Для ускорения заживления рекомендованы глазные капли из плазмы, обогащенной эритроцитами. Пациентам с химическим иритом эффективна длительная циклоплегия. Кортикостероиды с осторожностью используют при тяжелых повреждениях, поскольку они могут вызвать перфорацию роговицы. Хирургическая тактика определяется характером поражения. Возможны витрэктомия, кератопластика, коррекция выворота или заворота века.
Общие мероприятия
Для устранения болей применяют анальгетики. Антибиотики подбирают с учетом чувствительности возбудителя. С профилактической целью антибактериальные препараты не назначают, поскольку это провоцирует развитие антибиотикоустойчивых штаммов. При обширных повреждениях проводят инфузионную терапию. Вводят питательные растворы, глюкозу, лекарства для восстановления кислотно-щелочного равновесия.
При всасывании щавелевой и фтороводородной кислоты может потребоваться коррекция гипокальциемии. При ожогах фосфором, некоторыми кислотами необходим контроль функций печени и почек, по показаниям – мероприятия по коррекции острой почечной или печеночной недостаточности. Пациентам с системными эффектами от воздействия лизола требуется гемодиализ.
Прогноз
Исход определяется локализацией, тяжестью, распространенностью повреждения, временем начала медицинских мероприятий, общим состоянием больного, другими факторами. При небольшой площади поражения кожи, отсутствии токсического влияния на внутренние органы прогноз благоприятный даже у больных с глубокими ожогами. При травмах пищевода 3 степени летальность достигает 60%, в остальных случаях смертельные исходы наблюдаются редко, проходимость органа восстанавливается у 90% больных. У пациентов с тяжелыми ожогами глаз в исходе формируются энтропион, бельмо, атрофия глазного яблока, отмечается выраженное снижение зрения.
Профилактика
Основной мерой по предупреждению повреждений кожи и глаз является соблюдение техники безопасности при работе с агрессивными химическими веществами в быту и на производстве. Профилактика травм пищевода заключается в соблюдении правил хранения едких веществ: использовании промаркированных емкостей, выделении отдельных шкафов или полок, расположенных в недоступных для детей местах.
4. Современные принципы диагностики, лечения химических ожогов пищевода и желудка/ Белькова Т.Ю.// Сибирский медицинский журнал – 2001- №5
Ушиб – это закрытая травма мягких тканей и органов без нарушения их целостности. В зависимости от тяжести повреждения, может затрагивать только кожные покровы, реже – мышечную ткань, нервные окончания, структуры внутренних органов. Обычно проявляется в легкой форме в виде синяков и кровоподтеков в области разрыва мелких сосудов и капилляров. При повреждении жизненно важных органов – головы, позвоночника, печени, легких, почек – может приводить к серьезным патологиям, вплоть до угрозы для жизни.
Симптомы и степени ушиба
Главная опасность ушиба – отсроченное проявление нарушений и сложность дифференциальной диагностики с такими повреждениями, как разрывы и переломы. Поэтому важно своевременно обратиться в травмпункт для прохождения диагностики и предупреждения осложнений.
- Припухлость, позднее – отек. Нарастает в течение первых 2 суток после травмирования, после чего идет на спад.
- Боль – появляется сразу после травмы и постепенно ослабевает. Повторно возвращается при нарастании отека, который сдавливает нервные окончания в поврежденной ткани. В зависимости от положения травмированного участка, боль может длиться от нескольких дней до нескольких месяцев.
- Покраснения, которые впоследствии переходят в гематомы – возникают при разрывах сосудов. При подкожном проявлении, в виде обычного синяка, как правило, безобидны, однако кровоизлияния в головной мозг или внутренние органы могут быть опасны для жизни.
- Нарушение функции пострадавшего участка. При сильных ушибах, особенно с неправильным лечением или в его отсутствие, пострадавший орган частично или полностью утрачивает способность выполнять свои задачи: суставы теряют подвижность, снижается четкость зрения, при травмах почек нарушается их фильтрующая способность. Иногда эти симптомы проявляются отсроченно, нередко после заживления травмированного участка.
На заметку! Гематома может быть разных размеров и появиться не сразу. Время ее возникновения зависит от глубины залегания поврежденных тканей. Так, если ушиб затронул только подкожную клетчатку, «синяк» сформируется в течение нескольких часов или даже минут. Если основное повреждение пришлось на мышцы и кости, он проявит себя только через 2–3 дня. При этом его цвет свидетельствует о сроках травмы. Свежий кровоподтек отличается ярко-красным или бордовым оттенком, который, по мере регенерации тканей, меняется с бордового и фиолетового на синий, затем зеленоватый, серый и желтый.
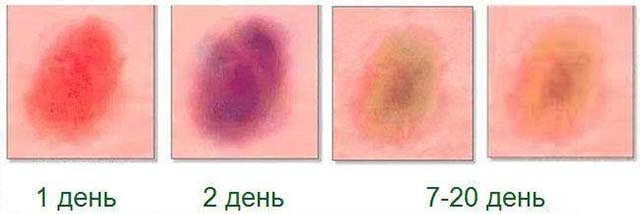
Различают 4 степени ушиба, в зависимости от которых следует принимать те или иные меры по восстановлению:
- Первая степень: кожа не повреждена или повреждена незначительно (ссадины, царапины), возможны незначительные подкожные кровоизлияния в виде синяков, небольшая припухлость. Такой ушиб проходит самостоятельно в течение 2–3 дней.
- Вторая степень: имеется легкое повреждение мышц с выраженной отечностью тканей. Сильное покраснение покровов, разрывы сосудов со временем формируют ярко выраженную гематому.
- Третья степень: глубокий ушиб с разрывом мышц и сосудов, повреждением прилежащих структур – сухожилий, суставов, костей, нервных окончаний.
- Четвертая степень: сильная травма выводит из строя функцию ближайших органов, что может привести к потере зрения, нарушению работы головного мозга, иммобилизации конечности, патологии почек и т.п.
Первая и вторая степень не требуют обязательного врачебного вмешательства. Исключение составляют травмы глаз и головы в целом – в этом случае желательно пройти диагностику для исключения отсроченных осложнений. Третью и четвертую степень лечат только под контролем врачей и после полного обследования поврежденных участков тела.
Причины возникновения ушибов
Получить ушиб можно в самых различных жизненных ситуациях:
- бытовые травмы;
- занятия спортом и активные игры;
- профессиональные повреждения;
- нападения и драки;
- автомобильные аварии.
Во всех этих случаях он формируется в результате падения, столкновения или удара тупым предметом. При этом ушиб может быть как самостоятельным повреждением, так и в сочетании с другими видами травм – переломами, вывихами, растяжениями.
Первая помощь при ушибе

Общие принципы ее оказания универсальны:
- Лед на пострадавшее место – охлаждение уменьшает отек и купирует болевые ощущения.
- Иммобилизация – при подозрении на серьезные травмы желательно полное обездвиживание участка и полный покой до проведения диагностики.
- Наложение давящей повязки чуть выше области повреждения – сокращает отечность и предотвращает распространение гематомы.
- Обработка антисептиком – актуальна при наличии ссадин и ранок на поверхности кожи. При сильных кровоподтеках йод использовать нежелательно – он оказывает согревающий эффект и усиливает проявление гематом.
- Прием обезболивающих средств – проводится только при длительной выраженной боли. Если болезненные ощущения можно терпеть – от приема лекарств лучше отказаться, это даст возможность врачам лучше оценить состояние при первом осмотре.
- Обращение в травмпункт – необходимо при подозрении на серьезные повреждения, в первую очередь при ушибах головы, грудной клетки, живота, позвоночника. Обычные синяки на поверхности тела можно вылечить без последствий в домашних условиях.
Внимание! При наличии сильного ушиба ни в коем случае нельзя массировать или прогревать поврежденный участок, а также промывать и тереть травмированные глаза. Нежелательно употреблять алкоголь (он расширяет сосуды и ускоряет развитие гематомы), а если повреждение пришлось на область живота, пациенту до прибытия скорой помощи вообще нельзя давать есть и пить.
В дальнейшем особенности оказания первой помощи зависят от анатомического расположения травмированной зоны.
При ушибах ноги
При сильных ушибах с подозрением на перелом нельзя двигать конечностью, сгибать или разгибать ее. Чтобы установить характер повреждения, следует обратить внимание на характерные симптомы перелома:
- подвижность сильно ограничена, и каждая попытка вызывает сильную боль;
- при движении в области повреждения слышен характерный хруст;
- амплитуда при разгибании выглядит неестественно.
На заметку! При отсутствии внешних отличий главным критерием становится боль. В случае с переломом она не утихает, движения затруднены и болезненны, в то время как для ушибов характерно ее постепенное уменьшение после травмы и повторное нарастание по мере формирования отека.
Основные приемы первой помощи:
- Пострадавшему обеспечивают полный покой, размещают в горизонтальном положении с приподнятой и зафиксированной с помощью шины конечностью.
- При ушибах в области сустава накладывают давящую повязку для предотвращения вывиха.
- Охлаждающий компресс на область наибольшего повреждения.
- Поверхностные травмы (ссадины, царапины) обрабатывают антисептиком.
- При сильной боли дают обезболивающее средство.
При ушибах руки
При травмах плеча или предплечья первую помощь оказывают по тому же принципу, что и при травмах ноги. Иммобилизацию при этом проводят, привязывая конечность к телу или с фиксацией на перевязи.
Сходные действия выполняют при повреждения кистей. В этом случае предплечье и кисть фиксируют в горизонтальном положении, что позволяет избежать усиленного притока крови к поврежденному участку и обеспечивает максимальный покой. Для этого на кисть накладывают шины или тугую повязку эластичным бинтом и с помощью косынки закрепляют на перевязи.
При ушибах позвоночника
Самостоятельно транспортировать пострадавшего с подозрением на повреждение позвоночника строго воспрещено. Оказывая первую помощь следует учитывать, что каждое неосторожное движение может усугубить состояние и спровоцировать появление неврологической симптоматики. До того момента, пока не будет исключена вероятность перелома или смещения позвонков, пациенту показана полная иммобилизация всего тела – жесткая поверхность (щит) под спиной, голову фиксируют специальным головодержателем.
Внимание! Даже при отсутствии перелома может наблюдаться компрессия нервных корешков спинного мозга, что требует осторожного обращения даже при, казалось бы, незначительных травмах спины.
При ушибах головы
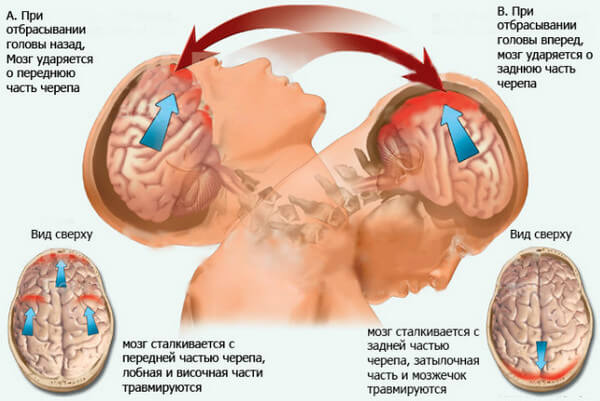
Экспресс-диагностика на сотрясение мозга показана при любых повреждениях головы, в том числе при легких ушибах. Если имеются соответствующие симптомы (тошнота. рвота, головная боль, нарушение координации, речи, слуха, головокружение), обследование обязательно.
На заметку! Экспресс-диагностика сотрясения мозга включает проверку плавности зрительного контакта. Пострадавшего просят проследить за движениями пальца: если глаза при этом двигаются плавно, сотрясения нет, если наблюдаются рывки, подергивания, неспособность сконцентрировать взгляд – есть.
Сотрясение требует специализированной диагностики и лечения, поэтому пациента необходимо как можно быстрее транспортировать в травмпункт или травматологическое отделение местной больницы. В период до прибытия скорой помощи его нельзя оставлять одного, так как состояние может ухудшиться в любой момент. Следует выполнить следующие действия:
- обеспечить полный покой – человека размещают в положении лежа на спине;
- повернуть голову на бок – чтобы предотвратить попадание рвотных масс в дыхательные пути (при наличии симптомов сотрясения);
- обработать антисептиками внешние раны;
- постоянно разговаривать с пострадавшим, не давая ему уснуть до приезда врачей.
При травмах носа с кровотечением необходимо наклонить голову человека вниз и вставить в ноздри ватные тампоны, смоченные в перекиси водорода. Если кровотечение отсутствует, голову, наоборот, запрокидывают назад, а на переносицу накладывают лед для уменьшения отека. При правильном оказании помощи состояние стабилизируется в течение 15–20 минут.
Отдельного внимания заслуживают глаза. Проверка у окулиста желательна даже при легких сотрясения головного мозга. Если же ушиб пришелся непосредственно на сам глаз, необходимо наложить на него чистую (желательно стерильную повязку) и срочно отправляться к офтальмологу. Наличие нарушение в этой тонкой структуре, особенно при отеке тканей и наличии кровоизлияния, способен выявить только узкий специалист с соответствующим образованием. При тяжелых травмах, чем раньше будет оказана помощь, тем выше шансы сохранить зрение.
Лечение и профилактика ушибов
После выполнения дифференциальной диагностики назначают лечение, которое направлено на устранение основных симптомов (боли, отечности), а также на восстановление поврежденных тканей и функциональности травмированного участка.
- обезболивающие препараты;
- противовоспалительные и противоотечные средства;
- составы для стимуляции передачи нервных импульсов (при повреждениях позвоночника или головы);
- средства для восстановления микроциркуляции крови в тканях;
- препараты для устранения спастического синдрома при травмировании нервных отростков (травмы позвоночника).
Поврежденному участку показан длительный покой. При ушибах позвоночника, живота и грудной клетки показан 3-дневный постельный режим. Для иммобилизации конечностей и позвоночника используют систему ортезов и других ортопедических средств по показаниям врача.
Физиотерапия показана со 2–4 дня после травмы. Назначают:
- магнитотерапию;
- лазеротерапию;
- электрофорез;
- ультразвук;
- УВЧ-терапию;
- массаж.
Хороший эффект дает гирудотерапия. Пиявки стимулируют отток крови, предотвращая образование гематомы или ускоряя ее рассасывание. В отличие от других методов физиотерапии, их следует назначать как можно раньше, в идеале – сразу после травмы.
Читайте также:

