Можно ли пить аллохол при крапивнице
Обновлено: 17.05.2024
Хронический холецистит — воспалительное заболевание желчного пузыря, сочетающееся с функциональными нарушениями и изменениями физико-химических свойств желчи.
Хронический холецистит — воспалительное заболевание желчного пузыря, сочетающееся с функциональными нарушениями (дискинезиями желчного пузыря и сфинктерного аппарата желчевыводящих путей) и изменениями физико-химических свойств желчи (дисхолией).
По данным различных авторов, больные хроническим холециститом составляют 17–19%, в индустриально развитых странах — до 20%.
Классификация
Согласно МКБ-10 выделяют:
Клиника
В клинике преобладает болевой синдром, который возникает в области правого подреберья, реже — в подложечной области. Боль иррадиирует в правую лопатку, ключицу, плечевой сустав, имеет ноющий характер, продолжается в течение многих часов, дней, иногда недель. Нередко на этом фоне возникает острая схваткообразная боль, обусловленная обострением воспаления в желчном пузыре. Возникновение боли и ее усиление чаще связано с нарушением диеты, физическим напряжением, охлаждением, интеркуррентной инфекцией. Обострению болевого приступа обычно сопутствуют повышение температуры тела, тошнота, рвота, отрыжка, понос или чередование поносов и запоров, вздутие живота, чувство горечи во рту.
Рвота — необязательный симптом хронического бескаменного холецистита и наряду с другими диспепсическими расстройствами (тошнота, отрыжка горечью или постоянный горький вкус во рту) может быть связана не только с основным заболеванием, но и с сопутствующей патологией — гастритом, панкреатитом, перидуоденитом, гепатитом. Часто в рвотных массах обнаруживают примесь желчи, при этом они окрашиваются в зеленый или желто-зеленый цвет.
Наблюдаются вялость, раздражительность, нарушение сна. Преходящая желтушная окраска склер и кожных покровов может наблюдаться в связи с затруднением оттока желчи из-за скопления слизи, эпителия или паразитов (в частности, лямблий) в холедохе.
При пальпации живота у больных хроническим холециститом определяются следующие симптомы.
Симптом Кера — в области проекции желчного пузыря, расположенной у места пересечения наружного края правой прямой мышцы живота с краем ложных ребер, появляется болезненность при глубокой пальпации во время вдоха.
Симптом Грекова–Ортнера–Рашбы — болезненность при поколачивании ребром кисти по правой реберной дуге.
Симптом Мерфи — осторожное, мягкое введение руки в зону желчного пузыря, и при глубоком вдохе пальпирующая рука вызывает резкую болезненность.
Симптом Мюсси — болезненность при надавливании на диафрагмальный нерв между ножками грудинно-ключично-сосцевидной мышцы справа.
Инструментальные и клинико-биохимические исследования
При хроническом холецистите в фазе обострения повышается СОЭ, возрастает количество лейкоцитов со сдвигом формулы влево, эозинофилия.
К рентгенологическим методам исследования относят холеграфию, которую проводят после перорального или внутривенного введения контрастного вещества. На снимках выявляются симптомы поражения желчного пузыря: удлинение, извитость, неравномерность заполнения (фрагментированность) пузырного протока, его перегибы.
В последние годы стали использовать комплексную методику, в которую, кроме холеграфии, включают холецистохолангиографию, ультразвуковое и радионуклидное сканирование, компьютерную томографию, лапароскопию. В ряде случаев по особым показаниям проводят лапароскопическую холецистографию. Применение этого метода позволяет просмотреть различные отделы желчного пузыря, отметить степень его наполнения, наличие спаек и сращений, деформаций, состояние стенки.
К неинвазивным методам исследования желчевыводящих путей относят ультразвуковое исследование (УЗИ).
УЗИ не имеет противопоказаний и может применяться в тех случаях, когда рентгенологическое исследование не может быть проведено: в острую фазу заболевания, при повышенной чувствительности к контрастным веществам, беременности, печеночной недостаточности, обструкции магистральных желчных путей или пузырного протока. УЗИ позволяет не только установить отсутствие конкрементов, но и оценить сократительную способность и состояние стенки желчного пузыря (утолщение, склерозирование).
Лечение
Режим
В период выраженного обострения больных нужно госпитализировать. При сильном болевом синдроме, особенно возникшем впервые или осложнившемся механической желтухой, угрозе развития деструктивного холецистита больных следует направлять в хирургическое отделение. При легком течении заболевания лечение проводят амбулаторно.
В период обострения больному рекомендуется постельный режим в течение 7–10 дней. Очень важно состояние психоэмоционального комфорта, особенно при гипертонической дискинезии желчевыводящих путей. При гипокинетической дискинезии постельный режим не рекомендуется.
Питание
В фазе обострения в первые 1–2 дня назначается питье теплой жидкости (некрепкий сладкий чай, соки из фруктов и ягод, разведенные водой, отвар шиповника, минеральная вода без газа) небольшими порциями до 6 стаканов в день, несколько сухариков. По мере улучшения состояния назначается в ограниченном количестве протертая пища: слизистые супы (овсяный, рисовый, манный), каши (манная, овсяная, рисовая), кисели, желе, муссы. Далее включается нежирный творог, нежирная отварная рыба, протертое мясо, белые сухари. Пища принимается 5–6 раз в день.
Многие специалисты рекомендуют в периоде обострения хронического холецистита 1–2 разгрузочных дня. Например:
После купирования обострения назначается диета № 5. Она содержит нормальное количество белков (90–100 г); жиров (80–100 г), около 50% жиров составляют растительные масла; углеводов (400 г), энергетическая ценность 2500–2900 ккал.
Питание дробное (небольшими порциями) и частое (5–6 раз в сутки), что способствует лучшему оттоку желчи.
При хронических холециститах полезны растительные жиры, масла. Они богаты полиненасыщенными жирными кислотами, фосфолипидами, витамином Е. Полиненасыщенные жирные кислоты (ПНЖК) (арахидоновая, линолевая) входят в состав клеточных мембран, способствуют нормализации обмена холестерина, участвуют в синтезе простагландинов, которые разжижают желчь, повышают сократительную способность желчного пузыря. Растительные жиры особенно важны при застое желчи.
Установлено антилитогенное свойство диеты, богатой растительной клетчаткой (яблоки, морковь, арбуз, дыня, помидоры). Целесообразно добавлять к пище пшеничные отруби — до 30 г в сутки. Их обдают кипятком, запаривают; затем жидкость сливают, разбухшие отруби добавляют в блюда по 1–2 столовых ложки 3 раза в день. Курс лечения — 4–6 недель. Овощи, фрукты, отруби способствуют отхождению желчи, уменьшают содержание в ней холестерина, снижают вероятность образования камней.
При гипертонусе желчного пузыря для уменьшения тонуса гладкой мускулатуры назначается диета, богатая магнием (пшеничная и гречневая каши, пшеничные отруби, пшено, хлеб, овощи).
Больным хроническим холециститом не рекомендуются продукты, оказывающие раздражающее действие на печень: мясные бульоны, животные жиры (кроме сливочного масла), яичные желтки, острые приправы (уксус, перец, горчица, хрен), жареные и тушеные блюда, изделия из сдобного теста. Запрещаются алкогольные напитки и пиво.
Купирование болевого синдрома в периоде обострения
При интенсивных болях в правом подреберье, тошноте и повторной рвоте назначают периферические М-холинолитики: 1 мл 0,1% раствора Атропина сульфата или 1 мл 0,2% раствора Платифиллина п/к. Они оказывают и противорвотное действие, уменьшают секрецию поджелудочной железы, кислото- и ферментообразование в желудке.
После купирования интенсивных болей препараты могут быть назначены внутрь: Метацин в дозе 0,004–0,006 г, Платифиллин — по 0,005 г на прием. При наличии противопоказаний можно рекомендовать селективный М-холинолитик Гастроцепин внутрь по 50 мг 2–3 раза в день.
Для купирования боли применяются также миотропные спазмолитики: 2 мл 2% раствора Папаверина гидрохлорида, 2 мл 2% раствора Но-шпы п/к или в/м 2–3 раза в день, 2 мл 0,25% раствора Феникаберана в/м. В начале приступа желчной колики боль может купироваться приемом 0,005 г Нитроглицерина под язык.
При упорных болях используют ненаркотические анальгетики: Анальгин 2 мл 50% раствора в/м или в/в в сочетании с Папаверином гидрохлоридом, Но-шпой и Димедролом; Баралгин 5 мл внутримышечно, Кеторол, Трамал, Триган-Д, Диклофенак. При некупирующихся болях приходится применять наркотические анальгетики: 1 мл 1% раствора Промедола в/м. Не следует применять морфин, т. к. он вызывает спазм сфинктера Одди, препятствует оттоку желчи, провоцирует рвоту. К наркотикам можно добавить 2 мл 0,25% раствора дроперидола в 200–300 мл 5% раствора глюкозы внутривенно капельно, паранефральные новокаиновые блокады.
При наличии у больного гипотонической дискинезии (монотонные тупые, ноющие боли, ощущение тяжести в правом подреберье) холинолитики и спазмолитики не показаны.
В этих случаях можно рекомендовать холекинетики (повышают тонус желчного пузыря, способствуют его опорожнению, уменьшают боль в правом подреберье): растительное масло по 1 столовой ложке 3 раза в день перед едой, ксилит или сорбит по 15–20 г на 1/2 стакана теплой воды 2–3 раза в день, 25% раствор магния сульфата по 1 столовой ложке 2–3 раза в день перед едой.
С этой же целью применяется синтетический гормональный препарат — холецистокинин октапептид (интраназально по 50–100 мкг), он дает и обезболивающий эффект.
При выраженном болевом синдроме у больного с гипотонической дискинезией целесообразно использовать ненаркотические анальгетики, а в дальнейшем — холекинетики.
Регулирующим влиянием на тонус желчевыводящих путей и противорвотным действием обладают метоклопрамид (Церукал) и домперидон (Мотилиум), который можно применять внутрь или в/м по 10 мг 2–3 раза в день.
Антибактериальная терапия (АБТ) в период обострения
АБТ назначается тогда, когда есть основания предполагать бактериальную природу заболевания (лихорадка, лейкоцитоз и др.).
Naumnan (1967) назвал свойства «идеального антибиотика» для лечения инфекции желчного пузыря и желчных путей:
стерилизует желчь и содержимое кишечника (откуда инфекция нередко поступает в желчный пузырь и вызывает воспаление);
Антибактериальные препараты, проникающие в желчь в очень высоких концентрациях
По данным Я. С. Циммермана, наибольшей концентрации в желчи достигают ампициллин и рифампицин. Это антибиотики широкого спектра действия, они оказывают влияние на большинство возбудителей холецистита.
Ампициллин — относится к полусинтетическим пенициллинам, подавляет активность ряда грамотрицательных (кишечная палочка, энтерококки, протей) и грамположительных бактерий (стафилококки и стрептококки). Хорошо проникает в желчные пути даже при холестазе, назначается внутрь по 0,5 г 4 раза в день или в/м по 0,5–1,0 г каждые 6 ч.
Оксациллин — полусинтетический пенициллин, оказывает бактерицидное действие преимущественно на грамположительную флору (стафилококк, стрептококк), но неэффективен в отношении большинства грамотрицательных бактерий. В отличие от пенициллина действует на пенициллиназообразующие стафилококки. Хорошо накапливается в желчи и назначается внутрь по 0,5 г 4–6 раз в день до еды или по 0,5 г 4–6 раз в день внутримышечно.
Оксамп (ампициллин + оксациллин) — препарат бактерицидного действия широкого спектра, подавляет активность пенициллиназообразующих стафилококков. Создает в желчи высокую концентрацию. Назначается по 0,5 г 4 раза в день внутрь или в/м.
Рифампицин — полусинтетический бактерицидный антибиотик широкого спектра действия. Рифампицин не разрушается пенициллиназой, но в отличие от ампициллина не проникает в желчные пути при застойных явлениях в них. Препарат принимается внутрь по 0,15 3 раза в день.
Эритромицин — антибиотик из группы макролидов, активен в отношении грамположительных бактерий, слабо влияет на грамотрицательные микроорганизмы, создает высокие концентрации в желчи. Назначается по 0,25 г 4 раза в день.
Линкомицин — бактериостатический препарат, влияющий на грамположительную флору, в том числе на пенициллиназообразующие стафилококки, и неактивный в отношении грамотрицательных микроорганизмов. Назначается внутрь по 0,5 г 3 раза в день за 1–2 ч до еды или внутримышечно по 2 мл 30% раствора 2–3 раза в день.
Препараты, проникающие в желчь в достаточно высоких концентрациях
Пенициллин (бензилпенициллин-натрий) — бактерицидный препарат, активный в отношении грамположительной флоры и некоторых грамотрицательных кокков, на большинство грамотрицательных микроорганизмов не действует. Не активен в отношении пенициллиназообразующих стафилококков. Назначается в/м по 500 000–1 000 000 ЕД 4 раза в сутки.
Феноксиметилпенициллин — назначается внутрь по 0,25 г 6 раз в сутки до еды.
Тетрациклины — обладают бактериостатическим действием как на грамположительную, так и на грамотрицательную флору. Назначаются внутрь по 0,25 г 4 раза в день.
Высокоэффективны полусинтетические производные тетрациклина. Метациклин принимают в капсулах по 0,3 г 2 раза в день. Доксициклин назначается внутрь в 1-й день по 0,1 г 2 раза в день, затем по 0,1 г 1 раз в день.
Антибиотики группы цефалоспоринов
Применяются цефалоспорины I поколения — цефалоридин (Цепорин), цефалотин (Кефлин), цефазолин (Кефзол); II поколения — цефалексин (Цепорекс), цефуроксим (Кетоцеф), цефамандол (Мандол); III поколения — цефотаксим (Клафоран), цефтриаксон (Лонгацеф), цефтазидим (Фортум).
Препараты I поколения угнетают большинство стафилококков, стрептококков, многие штаммы кишечной палочки, протея.
Цефалоспорины II поколения обладают более широким спектром действия на грамотрицательные бактерии, угнетают резистентные к препаратам I поколения кишечные палочки, различные энтеробактерии.
Еще более широким спектром действия обладают цефалоспорины III поколения, они подавляют, кроме перечисленных бактерий, сальмонеллы, шигеллы.
Кефзол — вводится в/м или в/в по 0,5–1 г каждые 8 ч. Цепорин — вводится в/м по 0,5–1 г каждые 8 ч. Клафоран — вводится в/м или в/в по 2 г 2 раза в день.
Препараты фторхинолонов
Обладают бактерицидными свойствами, препараты широкого спектра действия, достаточно хорошо проникающие в желчь. Назначаются при тяжелой инфекции желчевыводящих путей.
Абактал (пефлоксацин) — назначается внутрь по 0,4 г 2 раза в день во время еды или в/в капельно — 5 мл (0,4 г) в 250 мл 5% раствора глюкозы.
Таривид (офлоксацин) — назначается по 0,2 г 2 раза в день.
Ципролет (ципрофлоксацин) — назначается по 0,5 г 2 раза в день.
Производные нитрофурана
Подавляют как грамположительные, так и грамотрицательные микроорганизмы. Концентрация Фурадонина в желчи в 200 раз превосходит его содержание в сыворотке крови; Фурадонин подавляет также патогенную флору в желудочно-кишечном тракте, действует на лямблии. Фурадонин и Фуразолидон назначают по 0,1–0,15 г 3–4 раза в день после еды.
Хлорофиллипт
Это препарат, содержащий смесь хлорофиллов, находящихся в листьях эвкалипта, подавляет грамположительные и грамотрицательные микроорганизмы, в том числе и пенициллиназообразующие стафилококки. Назначается по 20–25 капель 1% спиртового раствора 3 раза в день.
При обострении хронического холецистита лечение антибактериальными средствами проводится в течение 7–10 дней.
Антибактериальные средства целесообразно сочетать с желчегонными препаратами, оказывающими бактерицидное и противовоспалительное действие (Циквалон по 0,1 г 3–4 раза в день перед едой; Никодин по 0,5 г 3–4 раза в день перед едой).
При обнаружении в желчи паразитов проводится антипаразитарная терапия. При наличии описторхоза, фасциолеза, клонорхоза наряду с эритромицином или Фуразолидоном назначают Хлоксил (по 2 г в виде порошка в 1/2 стакана молока через каждые 10 мин 3–5 раз в течение 2 дней подряд; проводят 2 курса с интервалами 4–6 месяцев).
При обнаружении стронгилоидоза, трихоцефалеза, анкилостомидоза проводится лечение Вермоксом — по 1 таблетке 2–3 раза в день в течение 3 дней, повторный курс назначается через 2–4 недели, применяется также Комбантрин по 0,25 г 1 раз в день в течение 3 дней.
При обнаружении лямблий в желчи проводится антилямблиозная терапия одним из следующих препаратов: Фуразолидон по 0,15 г 3–4 раза в день в течение 5–7 дней; Фазижин по 2 г на прием однократно; Трихопол (метронидазол) по 0,25 г 3 раза в день после еды в течение 5–7 дней; Макмирор по 0,4 г 2 раза в день в течение 7 дней.
Применение желчегонных средств
Классификация желчегонных средств (Н. П. Скакун, А. Я. Губергриц, 1972):
Препараты, стимулирующие желчеобразовательную функцию печени (т. е. стимулирующие образование печенью желчи) — истинные желчегонные (холеретики):

Недорогое лекарственное средство на основе натуральных компонентов. Восполняет недостаток собственной желчи, улучшает пищеварение, снимает излишнюю нагрузку с гепатобилиарного тракта.
Что такое Аллохол
Препарат предназначен для компенсации дефицита желчи, устранения неблагоприятных симптомов у людей, страдающих нарушениями рабооты печени и желчного пузыря. В фармацевтической промышленности выпускается в виде пероральных таблеток, покрытых желтой или белой оболочкой. Лекарство фасуется в металлизированные ячейковые блистеры.
Каждая таблетка содержит комплекс действующих веществ:
натуральную высушенную коровью желчь: 80 мг;
чесночный экстракт: 40 мг;
активированный уголь: 25 мг;
экстракт крапивных листьев: 5 мг.
Среди дополнительных компонентов препарата: сахароза, стеарат кальция, крахмал, воск, красители и другие формообразующие вещества.
Аллохол оказывает выраженное желчегонное средство, стимулирует деятельность печеночных протоков, способствует лучшему усвоению пищи, продвижению ее по желудочно-кишечному тракту, снижает активность брожения и гнилостных процессов.
Как действует Аллохол
Натуральная желчь и чеснок в составе лекарства помогает ускорить секрецию и отделение собственных пищеварительных соков. Экстракт крапивы снижает воспалительные реакции органов, помогая устранять болезненные симптомы. Активированный уголь нейтрализует образующиеся токсины, снижает избыточное газообразование, способствует предупреждению запоров.
Таблетки быстро растворяются в полости желудка, активные вещества всасываются в кровь. Трансформация их происходит в печени и кишечнике. Терапевтическое действие наблюдается в течение 20–40 минут с момента приема.
Для чего необходимо принимать Аллохол
Препарат назначают как самостоятельное лекарство и в составе комплексной терапии. Основные показания:
острый и хронический холецистит (бескаменная форма);
гипокинетическая дискинезия желчного пузыря и протоков;
запоры на фоне сниженного тонуса кишечника;
профилактика пищеварительных нарушений после удаления желчного пузыря;
нарушение режима питания, переедание;
диспепсия, вызванная нарушениями работы печени: тошнота, тяжесть в подреберье после еды, отсутствие аппетита.
Аллохол принимается в качестве компенсаторного средства, улучшая усвоение пищи и предотвращая очередные приступы заболеваний. Для восстановления нарушенных функций организма он не используется, влияния на интенсивность патологий не оказывает.
Противопоказания к приему Аллохола
Отказаться от лечения препаратом необходимо:
при острых гепатитах;
дистрофических процессах в печени;
обострениях язвенной болезни и энтероколита;
калькулезной форме холецистита;
индивидуальной непереносимости активных или вспомогательных компонентов лекарства.
Как принимать Аллохол
Таблетки необходимо пить после приема пищи вместе с достаточным количеством жидкости. Схема лечения назначается гастроэнтерологом. Общая рекомендация: по 1–2 шт. трижды в сутки на протяжении 3–4 недель. Повторный курс проводят через 3–4 месяца.
Для профилактики обострений заболеваний Аллохол принимают по 1–2 таблетки дважды в сутки в течение 30–60 дней. Врач может рекомендовать и другие методы приема.
Побочные эффекты Аллохола
На фоне превышения дозировок или индивидуальной непереносимости вероятны:
кожный зуд, крапивница;
приступы диареи, повышенный метеоризм;
увеличение печеночных трансаминаз в крови.
Можно ли пить Аллохол при камнях в желчном пузыре
Страдающим желчнокаменной болезнью препарат может навредить. Перед его применением важно пройти УЗИ, определив размер и количество конкрементов. Пить Аллохол разрешено только по назначению врача при отсутствии опасности обтурации — застревании камней в протоках.
Можно ли принимать Аллохол детям
До достижения 12 лет лечение препаратом не рекомендуется. У детей недостаточно сформированы функции печени и желчного пузыря. А концентрация в таблетках активных веществ рассчитана на взрослый организм. В исключительных случаях возможно назначение Аллохола детям, но делать это должен врач.
Можно ли пить Аллохол беременным и кормящим женщинам
Целесообразность его использования на различных сроках гестации определяется в индивидуальном порядке. Взвешиваются потенциальный вред плоду и польза препарата для матери. Аллохол не относится к тератогенным препаратам, не провоцирует отклонений в развитии беременности.
Кормящим применять лекарство не возбраняется, если у детей не возникает аллергических реакций на его компоненты. В противном случае необходимо искать альтернативу.
Можно ли принимать Аллохол для похудения
Послабляющее и желчегонное действие препарата многие желающие похудеть считают полезным для сбрасывания веса. Но использовать Аллохол рекомендуется только при наличии прямых показаний. Иначе может пострадать собственное желчеобразование. Организм, регулярно получая пищеварительный секрет извне, снизит его выработку, что чревато развитием серьезных заболеваний.
С какими препаратами можно сочетать Аллохол
Желчегонный препарат разрешен к одновременному приему с гепатопротекторами, ферментативными и другими лекарствами, регулирующими пищеварение. Он улучшает всасывание жирорастворимых витаминов и БАДов, не влияет на активность гормональных и других средств.
Аллохол нежелательно принимать одновременно с препаратами на основе гидроксида алюминия и другими антацидными средствами, уменьшающими кислотность. Это снижает его эффективность и препятствует метаболизации.
Сколько стоит Аллохол
На территории России упаковку препарата можно купить за 36–97 рублей. В Украине оно обойдется в 45–48 гривен. В Казахстане стоимость Аллохола варьируется в пределах 120–340 теньге.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.

Хофитол – медикаментозное средство, которое оказывает желчегонный эффект.
Составные элементы и форма выпуска
Препарат выпускается в 3-х формах:
сироп для внутреннего приема;
суспензия для приема внутрь;
Активный ингредиент – артишок полевой.
Вспомогательные элементы в таблетках: крахмал кукурузы, трисиликат магния.
Дополнительные ингредиенты в составе суспензии и сиропа: этиловый спирт, ароматизатор, вода очищенная.
От чего принимают Хофитол
Лекарство в любой форме назначают при следующих состояниях и заболеваниях:
диспепсические расстройства, которые сопровождаются тошнотой, рвотой, вздутием, расстройством желудка;
гепатит в хронической форме;
почечная недостаточность в хронической форме;
В сочетании с другими препаратами с таким же активным веществом, может использоваться при таких проблемах:
Как принимать Хофитол в таблетках
Взрослым и детям с 12 лет прописывают лекарство в виде таблеток. Их принимают 3 раза на день перед приемом пищи. За один прием допускается принять не больше 2-х таблеток.
Продолжительность терапии обычно составляет 14-20 дней. По необходимости специалист может через время назначить еще один курс.
Как принимать Хофитол в виде раствора
Жидкость для перорального использования нужно хорошо взболтать перед приемом и разбавить в воде. За раз можно принять 3-5 мл взрослому человеку. За сутки должно быть 3 приема.
Продолжительность терапии зависит от тяжести протекания болезни.
Противопоказания
От приема медикамента стоит отказаться в случае индивидуальной непереносимости любого составного компонента. К числу других противопоказаний можно отнести:
воспаление желчных протоков;
дети, которые не достигли 6-тилетнего возраста;
болезни печени и почек в острой форме;
Побочные реакции и передозировка
Продолжительное использование лекарства в повышенной дозировке может привести к появлению нежелательных реакций:
спазмы в желудке;
рвота и тошнота.
В некоторых случаях может проявиться аллергия в виде кожных заболеваний.
Возможны случаи передозировки, при которой усиливается проявление нежелательных реакций.
Для чего принимают Хофитол при беременности
Принимать препарат можно только после осмотра врача и его назначению. В первом триместре прописывают для того, чтобы не допустить осложнений на поздних сроках, а также для улучшения самочувствия при токсикозе на ранних сроках.
В период вынашивания ребенка препарат оказывает положительное влияние на печень, способствует выведению желчи, оказывает легкое мочегонное воздействие, уменьшает количество холестерина в плазме, положительно отражается на кровообращении. К тому же лекарство способствует общему улучшению состояния, исчезает недомогание, вялость, улучшается настроение.
Как правильно пить Хофитол при беременности
Подходящая доза таблеток для беременных – 500 мг в день. Как правило, препарат принимают на протяжении 7 дней. Раствор для приема внутрь назначают 3 раза в сутки по 1 ч. л. Терапевтический курс продолжается до 15 дней.
Длительность лечения определяется врачом для каждой пациентки индивидуально.
Можно ли пить Хофитол при грудном вскармливании
Информации касаемо безопасности применения медикамента в период лактации не имеется, поэтому от приема лучше воздержаться.
Как давать Хофитол детям
Лекарство в виде раствора можно назначать в любом возрасте, с первых дней жизни малыша. Хофитол в виде таблеток можно давать с 6 лет. Препарат эффективен при следующих состояниях: гепатит хронической либо острой формы, ухудшение состояния желчного пузыря и проблемы с моторикой, кожная сыпь, излишний вес, желтуха у новорожденных.
Дети с 12 лет принимают таблетки в такой же дозе, что и взрослый человек.
Как применять Хофитол новорожденным
Младенцам показано использовать препарат в виде капель. За раз можно дать до 10 капель. Принимать нужно 3 раза на день на пустой желудок. Лекарство для новорожденных прописывают для улучшения работы печени. Родители младенцев также заверяют, что билирубин у малыша уменьшался примерно на 10 день жизни, а через 15-20 дней со дня рождения признаков желтухи как и не было.
Что лучше: Аллохол или Хофитол
Эти два препарата могут справляться с заболеваниями печени и желчевыводящих путей. В составе Аллохола присутствует активированный уголь, желчь, луковицы чеснока.
Лекарство оказывает желчегонное воздействие, оказывает положительное воздействие на работу печени, желудочно-кишечного тракта. Также под влиянием активных элементов уменьшается метеоризм.
Отличие состоит в том, что Хофитолу дополнительно присуще протективное воздействие.
Медикамент Аллохал целесообразно принимать для продолжительной терапии при билиарной дисфункции. Хофитол стоит использовать в том случае, если у пациента также обнаружены заболевания печени.
Сколько стоит лекарство Хофитол
Лекарство продается в аптеке без рецепта врача. Цена препарата в каплях – 530 рублей, таблетки стоят 400-900 рублей за упаковку (в зависимости от количества таблеток), раствор для перорального приема стоит 410 рублей.
Срок хранения таблеток – 36 месяцев, суспензии и сиропа – 48 месяцев. Держать в сухом месте подальше от детей при температуре 17-25 градусов.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
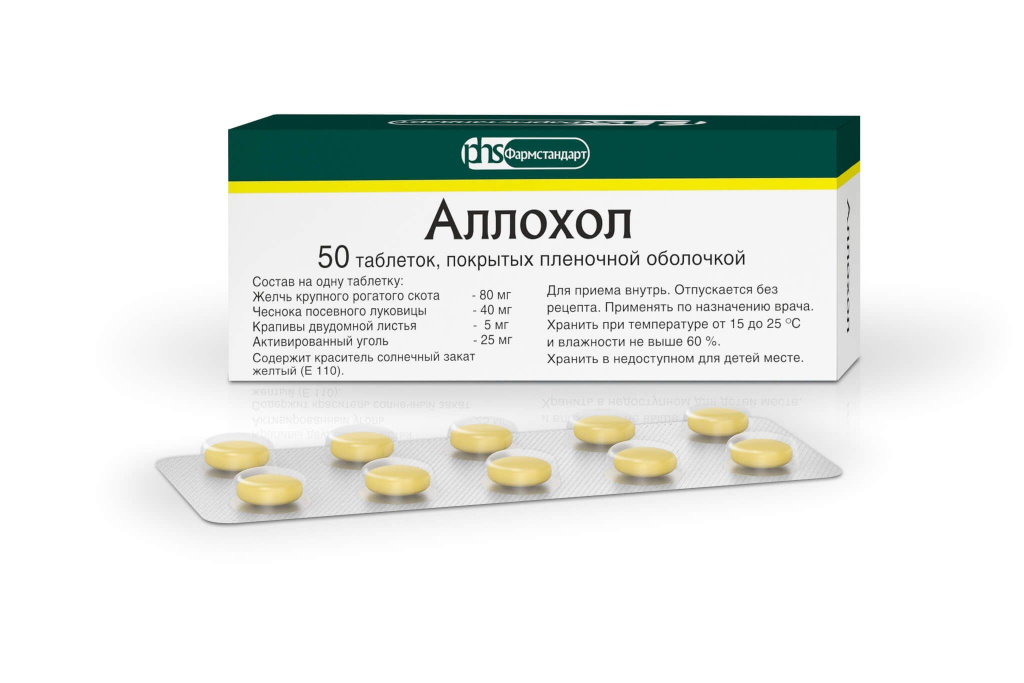
Препарат содержит в своей основе ряд важных компонентов: экстракты крапивы, чеснока и сухой желчи, а также активированный уголь. Помимо действующих веществ в составе Аллохола есть и вспомогательные ингредиенты.
Выпускается средство только в виде таблеток, покрытых оболочкой.
Фармакологическая группа
По классификации Аллохол относится к желчегонным лекарственным средствам, которые стимулируют процессы образования и выведения желчи.
Препарат Аллохол – средство из группы препаратов, усиливающих процесс образования желчи в
Фармакодинамика и фармакокинетика
Лечебное действие Аллохола реализуется благодаря рефлексам слизистой кишечника. Также он влияет и на желчеобразование в печени. При приеме препарата стимулируются секреторная и двигательная функции пищеварительного тракта, количество и активность желчи повышается. Также Аллохол может оказывать легкое слабительное действие. Он помогает эмульгировать жиры, поступающие в организм с продуктами питания и в целом активизировать пищеварительные процессы.
Экстракт чеснока, содержащийся в препарате, борется с проявлениями метеоризма в кишечнике, замедляя в нем процессы гниения и брожения.
При недостаточности желчных кислот эндогенного происхождения Аллохол является важным заместительным лекарственным средством и назначается большинству больных.
Препарат отличается быстрым всасыванием в желудочно-кишечном тракте. Метаболизм Аллохола происходит в основном в кишечнике и частично в печени.
Аллохол: показания и противопоказания к назначению лекарства
К числу основных показаний к использованию лекарства можно отнести:
Заболевания желчного пузыря и желчевыводящих путей (холангит и холецистит).
Болезни печени (хронический гепатит).
Функциональные поражения кишечника (чаще всего применяется при запоре, который спровоцирован атонией ЖКТ).
Также, как и любого другого препарата, Аллохол обладает рядом противопоказаний к назначению:
Острый вирусный или лекарственный гепатит.
Желтуха, обусловленная закупоркой желчевыводящих путей (обтурационная, подпеченочная).
Калькулезный (каменный холецистит).
Язвенная болезнь желудка и двенадцатиперстной кишки.
Аллергические реакции на препарат или его компоненты в анамнезе.
Острая почечная недостаточность (применение возможно, но под строгим контролем лечащего врача).
Наблюдаемые побочные эффекты и передозировка
Среди наиболее частых побочных и нежелательных реакций при применении лекарства отмечаются:
Кожные аллергические проявления (сыпь, отек, зуд, крапивница).
При возникновении вышеперечисленных реакций Аллохол отменяют.
При передозировке препарата могут возникать аналогичные проявления, а также наблюдают изжога, тошнота и рвота. В редких случаях в анализе крови можно обнаружить повышение АЛТ и АСТ.
Рекомендации по применению
В зависимости от возраста Аллохол назначают в следующих дозировках:
Дети до 7 лет принимают по 1 таблетке 3 раза в сутки.
Взрослые и дети старше указанного выше возраста употребляют по 2 таблетки в той же кратности.
Препарат принимается только перорально и после приема пищи. Лечение проводят курсами в 3-4 недели через каждые 3 месяца.
Аллохол используется не только для лечения, но и профилактики патологических состояний. Чаще всего его используют для предотвращения наступления обострения при ЖКБ и гепатохолециститах.
Важно! Не стоит ждать от препарата мгновенного эффекта. Он начинает активно действовать на 5-8 день, что проявляется облегчением симптомов и улучшением общего самочувствия. Болевые и дискомфортные ощущения в области печени проходят, а также снимается диспепсический синдром.
Взаимодействие с другими лекарственными средствами и алкоголем
Специалисты не рекомендуют сочетать прием Аллохола вместе с лекарствами, которые содержат соединения алюминия, холестирамин или холестипол. Эти вещества ухудшают всасывание препарата в кишечнике, замедляют его метаболизм, а значит и снижают лечебный эффект.
О взаимодействии с алкогольными напитками достоверной информации нет, ввиду отсутствия масштабных клинических исследований.
Аллохол при беременности и лактации
Препарат не оказывает негативного влияния на организм будущей матери и плода, а потому его использование разрешено беременным и кормящим женщинам.
Дополнительная информация, отзывы и аналоги препарата
Аллохол отпускается без рецепта. Хранится в сухом, прохладном и темном месте, при температуре до 25 градусов в течение 4 лет.
Аналогами препарата, используемыми при невозможности назначения Аллохола являются:
Крапивница клинически характеризуется появлением на коже зудящих уртикарных высыпаний. Волдырь — основной морфологический элемент крапивницы, представляет собой ограниченный отек дермы в диаметре от нескольких миллиметров до нескольких сантиметров, гипер
Крапивница клинически характеризуется появлением на коже зудящих уртикарных высыпаний. Волдырь — основной морфологический элемент крапивницы, представляет собой ограниченный отек дермы в диаметре от нескольких миллиметров до нескольких сантиметров, гиперемированный по периферии и более бледный в центре. При распространении отека на глубокие слои дермы и подкожную клетчатку, а также слизистые оболочки формируется отек Квинке (ангионевротический отек).
Отек Квинке встречается достаточно часто. Считается, что 15-20% населения перенесли хотя бы один эпизод крапивницы [15]. Распространенность всех типов крапивницы у детей колеблется в пределах 2,1–6,7% [8].
В последние годы широко обсуждается классификация крапивницы.
В опубликованном согласительном документе [12, 13] крапивница подразделяется на спонтанную, физическую и особые виды. Данная классификация ориентирована на практикующих врачей и удобна для клиницистов.
Этиологические факторы крапивницы представлены в таблице 1.
Спонтанная крапивница
Спонтанная крапивница по длительности течения подразделяется на острую и хроническую. Острая крапивница продолжается до 6 нед. Хроническая крапивница сохраняется более 6 нед, имеет волнообразное течение с чередованием рецидивов и ремиссий.
Острая крапивница. Основными этиологическими факторами острой крапивницы (ОК) являются пищевые продукты и лекарственные средства. Развитие крапивницы возможно при аллергии к эпидермальным аллергенам (кошка, собака), клещам домашней пыли и пыльцевым аллергенам, яду перепончатокрылых (пчелы, осы) [2, 7, 11].
Наиболее часто заболевание обусловлено развитием IgE-зависимых аллергических реакций. Во многих исследованиях показана высокая частота ОК у больных с атопическими заболеваниями [3, 7, 12]. Анализ клинических симптомов у детей с пищевой аллергией, проведенный I. Dalal и соавт., позволил установить, что ОК изолированно или в сочетании с отеком Квинке являлась наиболее частым клиническим симптомом пищевой аллергии и отмечалась в 74,4% случаев [7].
В исследовании, проведенном T. Zuberbier и соавт., было выявлено, что у 50,2 % больных с острой крапивницей имелись сопутствующие аллергические заболевания — поллиноз, бронхиальная астма, атопический дерматит [16].
Развитие крапивницы может быть обусловлено прямым высвобождением гистамина и других биологически активных веществ из тучных клеток без участия иммунологических механизмов. Ряд пищевых продуктов, лекарственных препаратов и химических веществ способны вызывать дегрануляцию тучных клеток. Употребление в пищу богатых гистамином продуктов также может явиться причиной крапивницы (табл. 2).
Хроническая крапивница (ХК). По данным большинства авторов, наиболее частыми причинами спонтанной хронической крапивницы являются инфекции — гепатиты, Helicobacter pylori-ассоциированные гастриты, стафилококковые и стрептококковые инфекции. Пищевые продукты, лекарственные средства также могут поддерживать хронические симптомы крапивницы, но, в отличие от острой крапивницы, роль IgE-зависимых реакций в формировании симптомов минимальна [2, 6, 11, 16].
Большой интерес вызывает частота выявления у больных ХК аутоантител к высокоаффинным рецепторам IgE (FceRI) и к IgE. Аутоиммунный генез крапивницы подтверждается при проведении кожных тестов с аутосывороткой. Единого мнения в отношении роли аутоантител в формировании симптомов крапивницы до сих пор не сложилось, необходимы дальнейшие исследования.
Во многих случаях крапивница может быть обусловлена заболеваниями желудочно-кишечого тракта, дисбактериозом кишечника, паразитарными инвазиями.
Физическая крапивница
Физическая крапивница (ФК) развивается вследствие воздействия физических факторов. Механизм развития заболевания изучен недостаточно. Предполагается важная роль дегрануляции тучных клеток в формировании симптомов ФК. К физической крапивнице относятся холодовая, солнечная, тепловая, дермографическая, вибрационная крапивница и крапивница от давления.
Особые формы крапивницы — холинергическая, адренергическая, аквагенная.
Лечение крапивницы
Лечение крапивницы во многом зависит от формы заболевания и причинных факторов. Тем не менее основные принципы терапии едины, они включают следующие этапы.
- Исключение или ограничение воздействия факторов, вызывающих крапивницу.
- Проведение фармакотерапии.
- Детальное обследование больных, лечение заболеваний, которые могут быть причиной крапивницы.
Фармакотерапия. Больным с острой крапивницей, обострением хронической или физической крапивницы с целью купирования острого состояния в большинстве случаев показано назначение антигистаминных препаратов второго поколения. В более тяжелом течении заболевания целесообразно парентеральное введение антигистаминных препаратов первого поколения (отсутствуют лекарственные формы для парентерального введения у Н1-блокаторов второго поколения), а также глюкокортикостероидов.
Лечение больных с хронической крапивницей требует большого терпения, тесного сотрудничества врача и пациента. У больных серьезно страдает качество жизни: зуд может влиять на повседневную активность, нарушать сон, высыпания на лице стесняют больного, резко ограничивают его общение, профессиональную деятельность. Больные нуждаются в частом и длительном приеме антигистаминных препаратов. Антигистаминные препараты первой генерации обладают рядом нежелательных эффектов, которые ограничивают их применение. Хорошо известны седативный эффект, нарушения когнитивных и психомоторных функций центральной нервной системы [4]. Низкая селективность, связывание М-холинорецепторов проявляются в сухости слизистых оболочек полости рта, у больных бронхиальной астмой повышается вязкость мокроты, что отрицательно влияет на течение заболевания. Задержка мочи, запоры, возможное повышение внутриглазного давления ограничивают назначение препаратов больным с сопутствующими заболеваниями. Не менее серьезным недостатком Н1-блокаторов первого поколения является кратковременное действие, необходимость 3-4-кратного приема в течение суток, достаточно высокие дозы. Снижение терапевтической эффективности при длительном приеме диктует необходимость смены препарата каждые 10–14 дней.
Антигистаминные препараты второй генерации (дезлоратадин, лоратадин, фексофенадин, цетиризин, эбастин) лишены указанных недостатков. Все препараты характеризуют высокий профиль безопасности, отсутствие серьезных побочных эффектов, они удобны в применении. Новые антигистаминные препараты назначаются 1 раз в сутки вне зависимости от приема пищи, не требуется смены препаратов, так как сохраняется высокая терапевтическая эффективность при длительном применении. Возможно назначение Н1-блокаторов второго поколения больным с сопутствующими заболеваниями, которым препараты первого поколения были противопоказаны.
Безусловно, антигистаминные препараты второго поколения различаются между собой. Перед врачами общей практики, дерматологами, педиатрами встает вопрос: какой препарат назначить больному?
В последние годы проведено достаточно большое число исследований в попытке определить, какой антигистаминный препарат превосходит остальные. Использование в практической работе результатов проведенных сравнений сложно, так как изучались отдельные параметры на выборочных группах больных или здоровых лиц, не всегда использовались адекватные дозировки сравниваемых лекарств. Тем не менее, большинство исследователей приходят к выводу, что новые неседативные антигистаминные препараты сопоставимы по эффективности, безопасности и удобству применения. Предпочтение больного может оказаться определяющим фактором при выборе между антигистаминными препаратами второго поколения [9, 10, 15].
Учитывая участие гистамина в формировании всех симптомов крапивницы [1], антигистаминные препараты второго поколения являются препаратами первого выбора. Помимо непосредственного антигистаминного действия новые Н1-блокаторы обладают противовоспалительной активностью. Регулярный их прием облегчает течение заболевания и повышает качество жизни больных.
По вопросам литературы обращайтесь в редакцию.
Нами было проведено двойное слепое плацебо-контролируемое исследование эффективности и безопасности применения препарата кестин (эбастин) у больных с хронической крапивницей. В исследование были включены 40 больных с хронической крапивницей в возрасте 16–61 год. Женщин —35, мужчин — 5.
До включения в исследование больные не получали системные антигистаминные препараты в течение 7 дней и более. На протяжении всего исследования больные не получали макролиды (эритромицин, кларитромицин) и азолы (интраконазол, кетоконазол). У больных не было тяжелых сопутствующих заболеваний. По данным ЭКГ не отмечалось удлинения интервала QT.
В течение 8 нед 30 больных получали кестин 20 мг/сут и 10 пациентов получали плацебо.
Больные ежедневно вечером отмечали в дневнике выраженность зуда, количество и размер уртикарных высыпаний. Динамика симптомов оценивалась врачом при визитах. Врач и больные фиксировали возникновение нежелательных явлений, их проявления и необходимую терапию. Всего было 3 визита: первый визит — стартовый, второй — через 4 нед и третий визит — через 8 нед после включения в исследование.
Учитывая, что зуд является основным симптомом крапивницы, существенно снижающим качество жизни больного, в таблицах 4 и 5 приводится динамика выраженности зуда у больных через 4 и 8 нед терапии. В группе, получавшей кестин, у всех больных отмечалась регрессия выраженности данного симптома. Среди больных, получавших плацебо, эффективность терапии была значительно ниже — 5 (50%) пациентов были досрочно исключены из исследования в связи с отсутствием эффекта за то же время. Общая оценка эффективности свидетельствует о высокой эффективности кестина 20 мг/сут у больных хронической крапивницей по сравнению с плацебо (табл. 6).
Таким образом, антигистаминные препараты второго поколения — высокоэффективные и безопасные лекарственные средства. Они являются препаратами первого выбора для контроля симптомов крапивницы у большинства больных. Вместе с тем, следует подчеркнуть, что достижение фармакологического контроля симптомов крапивницы не исключает необходимости проведения тщательного диагностического поиска, выявления возможных причин развития крапивницы.
И. В. Сидоренко, кандидат медицинских наук, доцент
Т. В. Захаржевская, кандидат медицинских наук
А. В. Караулов, доктор медицинских наук, профессор
ММА им. И. М. Сеченова, Москва
Читайте также:

