Крапивница как осложнение после гриппа
Обновлено: 21.05.2024
На сервисе СпросиВрача доступна консультация педиатра по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Добрый день.Да, у детей может быть холодовая аллергия, при резкой смене температуры, при умывании холодной водой.Вы сами можете провести тест на реакцию: приложите кусочек льда к предплечью на 2-4 минуты и через 20 минут оценить результат :если появится краснота, волдыри через 10 минут - это холодовая аллергия, если на коже только сыпь появится - это рефлекторная холодовая крапивница.Вам необходимо избегать холод и принимать противоаллергические препараты.
Раиса, здравствуйте. У нас до этого орви никогда такого не было. А как мы можем избегать холод , если у неё в +10 это появилось. Мы же не можем сидеть все время дома. Может ли это быть спровоцировано инфекцией ? Может мы не долечились?

Здравствуйте. Вполне вероятно что на фоне снижения иммунных сил организма, появилась такая проблема. Зиртек можно и нужно принимать. А ещё скажите препараты вы никакие сейчас не принимаете?

Гипоаллергенная диета и зиртек/зодак даём, лучше 5 дней на постоянной основе. По 10кап 2 раза в день. Затем отменяем и остаёмся на диете ещё около 2х недель

Екатерина, здравствуйте
Довольно часто крапивница появляется после перенесенного ковида. Не всегда анализы на ковид дают нам правильный результат и зачастую о перенесенном заболевании узнаем только по наличию антител через 3-4 недели.
На данный момент обязательно начинаем курс антигистаминных препаратов - Зиртек начинаем с 10 кап (или 1/2 таб) 1 раз в день и пр и неэффективности (если на холоде проявления будут снова появляться) можно увеличить дозу до 20 кап (или 1 таб) 1 раз в сутки.
Обязательно соблюдать гипоаллергенную диету на 2-3 недели (исключить цитрусовые, все красные овощи и фрукты, рыбу, орехи, молоко, шоколад, копчености, яйца, мед). В интернете можете посмотреть какие продукты рекомендовано (ввести гипоаллергенная диета по Адо).
Как правило, проявления крапивницы уходят в течение 3-4 недель, но в редких случаях может сохраняться до 6 месяцев
На сервисе СпросиВрача доступна бесплатная консультация аллерголога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!

Добрый день. У вас крапивница, модет скомпроментирована приёмом препаратов. Что из лекарственных средств вы пьёте до сих пор их того списка?
Кристина, Я пью дексаметазон 3 таблетки утром, зодак 1 таблетка утром, энтеросгель 2 раза в день, супрастин 2 раза в день(день и на ночь). Антибиотики и амброксол пока не пью.

Вооьще я бы поставила дексаметазон 4 мг внутримышечно 2-3 дня ещё. А потом уже таблетками на снижение пошла.

Отвечая на ваши лальшейшие вопросы, про ковид. Через 4 недели сдайте igG, модет и правда ковид. Так как в статистике отдельно сейчас фигурирует постковид крапивница. Но, у вас было назначено множество препаратов, не имеющих смысла. К примеру амиксин и цикловерон, мукалтин и амброксол. Они препараты одногрупники, их вместе не пьют. Тут же витамин с, который при избытке несочетающихся препаратов, мог вызвать крапивницу. Как бы в комплексе.
Обоняния нет возможно по причине насморка и этмоидита на фоне орви. Не обязательно у вас ковид
Кристина, я сама не могу ставить уколы, а ходить в больницу очень тяжело и далеко. У меня сильная слабость и плохое самочувствие. Пугает то, что высыпания появляются каждый день.
Кристина, у меня сегодня 9-й день болезни в целом. Как долго длится постковидная крапивница. Я читала статьи об этом, но определенности там нет. И не усугубит ли дексаметазон мое состояние, он же подавляет иммунитет?

Крапивница за один день не проходит, к сожалению. Поэтому нужно продолжать лечиться дальше.
Сил нет, это понятно, надо значит искать пути решения в домашних условиях.
Можно поступить так
30 мг преднизолона 1,2,3 день
Далее по интермитирующей методике
4 день 20 мг
5 день 15 мг
6 день 10 мг
7,8,9,10 по 5 мг преднизолона
Мне он как то ближе, понятнее и предскажуемее.
Доза не большая.
Супрастин 1 таб 3 раза в сутки
Полисорб 3 раза в суткии
Гипоалергенная диета
Можно проставить внутримышечно глуюконат кальция в ампулах по 5 мл дней 5,если можете сами.
Что такое крапивница? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркуловой Ирины Юрьевны, аллерголога со стажем в 12 лет.
Над статьей доктора Меркуловой Ирины Юрьевны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Крапивница — одно из распространённых заболеваний в мире, характеризующееся кожными высыпаниями в виде волдырей. Иногда крапивница сопровождается ангионевротическим отёком (отёком Квинке — частным случаем крапивницы, т. н. гигантская крапивница). [1] Крапивница — самостоятельное заболевание, и её следует отличать от тех случаев, когда волдыри могут служить только симптомом других состояний, которые к ней не относятся: острой анафилактической реакции, при проведении кожных скарификационных проб и т. д . [2]
Причинами возникновения крапивницы могут служить:
- лекарственные препараты (антибиотики, витамины, НПВС, иАПФ, рентгеноконтрастные вещества);
- продукты питания (рыба, ракообразные, орехи, молоко, мёд, пищевые добавки, фрукты, специи при перекрёстной аллергии у пациентов с сезонными и круглогодичными аллергическими ринитами, аллергией на латекс);
- укусы насекомых;
- паразиты (простейшие, гельминты);
- аэроаллергены (пыльца деревьев и трав, шерсть и выделения животных, бытовая или книжная пыль, плесень),
- вирусные, бактериальные, грибковые инфекции (ЛОР-органов, мочеполовой системы, пищеварительной системы, в т.ч. хеликобактерная);
- химические вещества (соли, краски, строительные и ремонтные смеси, косметика);
- латекс (часто у медицинских работников, а также тех, кто вынужден часто пользоваться изделиями из латекса по роду своей деятельности);
- психогенные факторы;
- физическая нагрузка (в т.ч. профессиональный спорт);
- аутоиммунные заболевания (если есть системная красная волчанка, аутоиммунный тиреоидит, ревматоидный артрит и т. д.);
- новообразования;
- генетические факторы;
- УФ-излучение;
- температура (высокая и низкая);
- давление (при сдавлении кожи тугой одеждой, сумками/ранцами, ремнями, в т. ч. у профессиональных спортсменов);
- вибрация (часто у тех, кто по профессиональной необходимости вынужден иметь дело с вибрацией);
- обычная вода. [2]
Если причина не может быть идентифицирована даже после детального сбора анамнеза и проведения аллергологических тестов, то такую крапивницу называют идиопатической. Хроническая идиопатическая крапивница может быть связана с заболеваниями щитовидной железы, гормональным дисбалансом и в очень редких случаях с раковой опухолью. Даже если крапивница хроническая, она, скорее всего, пройдёт со временем.
Что такое нервная крапивница
Психогенные факторы, такие как стресс и яркие эмоции, могут провоцировать развитие острой крапивницы. Также они могут приводить к обострению хронической формы заболевания.
При таком многообразии провоцирующих факторов у трети пациентов причины крапивницы остаются неизвестными. Это связано с несовершенством диагностических возможностей и является предметом научного поиска для учёных по всему миру. [1]
Заразна ли крапивница
Крапивница не заразна и от человека к человеку не передаётся.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы крапивницы
Основные симптомы крапивницы:
- кожный зуд;
- высыпания на коже в виде волдырей.
Зуд кожи бывает разной интенсивности — от незначительного зуда до нестерпимого, особенно вечером и ночью. Волдыри могут быть различной формы, сливаться между собой, быть абсолютно любого диаметра (от нескольких миллиметров до нескольких десятков сантиметров), и появляться на любом участке кожи и иногда слизистых. Чаще бледные в центре с покраснением по периферии. В местах скопления большого количества рыхлой подкожно-жировой клетчатки (веки, уши, губы, пальцы, половые органы) крапивница может проявляться в своей гигантской форме — в виде отека Квинке. [2]

Главное отличие высыпаний — это их мономорфность, т. е. сыпь на коже при крапивнице всегда представлена только волдырём. Волдырь — это локальный отёк кожи (мини-отёк Квинке), который бледнеет при надавливании на него. Следующая отличительная черта высыпаний при крапивнице — это то, что волдыри бесследно исчезают в течение 1-2 суток. Это главные отличительные диагностические черты, которые не позволяют перепутать крапивницу с любыми другими заболеваниями, сопровождающимися высыпаниями на коже. Редко интенсивные высыпания могут сопровождаться незначительным повышением температуры тела, снижением давления, слабостью, болями в области эпигастрия или живота схваткообразного характера, жидким стулом. [1]


Крапивница у детей
По приблизительным данным, заболевание встречается у 0,3 − 7 % детей [11] . Симптомы крапивницы у них одинаковы со взрослыми.
Патогенез крапивницы
В основе любой крапивницы лежит активация тучных клеток с их дальнейшей дегрануляцией и высвобождением медиаторов.

К активации тучных клеток приводят различные механизмы:
1. иммунные (с участием иммунной системы) с вовлечением медиаторов — гистамина, лейкотриенов, брадикинина, простогландинов, ФАТ и т. д. В зависимости от антигена (провоцирующего фактора) развивается крапивница:
- аллергическая (атопическая) при контакте с пищевыми и аэроаллергенами;
- инфекционно-аллергическая при наличии вирусной, грибковой или бактериальной инфекции;
- аутоиммунная при наличии аутоиммунного тиреоидита, системных заболеваний.
2. псевдоаллергические, неиммунные (реализуемые без участия иммунной системы) под влиянием лекарственных препаратов, продуктов-гистаминлибераторов (шоколад, кофе, клубника, копчёности), физического воздействия (высокие и низкие температуры, давление, инсоляция, вибрация и т. д.), ядов насекомых, химических веществ, воды и т. д. [2]

Тучных клеток, т. е. тех, которые реализуют клинические проявления болезни, при хронической крапивнице в организме больного человека в 10 раз больше по сравнению со здоровым. И они чересчур «отзывчивы» к провоцирующему фактору даже при его минимальной активности. Это состояние называется «феномен преходящей гиперреактивности» тучных клеток. [1]

Классификация и стадии развития крапивницы
Выделяют иммунные (в т. ч. IgE-опосредованные), неиммунные, аутоиммунные и смешанные механизмы развития крапивницы.
IgE-опосредованная крапивница связана с выработкой иммуноглобулинов, специфических к аллергену. Такой механизм характерен для острой аллергической крапивницы и встречается чаще всего.
Не-IgE-опосредованная крапивница возникает без выработки специфических иммуноглобулинов. Предполагается, что при этом происходит стимуляция Т-лимфоцитов (клеток иммунной системы) и выработка цитокинов — сигнальных белков, усиливающих иммунный ответ и воспалительную реакцию.
Механизм развития крапивницы при воздействии физических факторов, например тепловых, связан с нарушением нейроиммунной регуляции.
Виды крапивницы по длительности течения:
- острая крапивница (менее 6 недель);
- острая рецидивирующая (длительность ремиссии больше длительности обострения, длительность обострения менее 6 недель);
- хроническая крапивница (более 6 недель). [2]
По степени активности крапивница бывает: [2]
Кроме того, крапивница может быть проявлением ряда заболеваний: наследственного ангионевротического отёка, уртикарного васкулита, пигментной крапивницы (мастоцитоз), семейной холодовой крапивницы (васкулита) и т. д. [2]
Осложнения крапивницы
- отёк Кивнке, или ангионевротический отёк в области гортани с риском развития асфиксии;
- анафилактический шок и другие варианты анафилактической реакции;
- тяжёлые формы крапивницы и ангионевротического отёка, устойчивые к лечению в амбулаторных условиях. [1]
Диагностика крапивницы
Чтобы диагностировать крапивницу, не требуется специфической лабораторной диагностики, в то время как выявление причин заболевания может этого потребовать. [3]
В первую очередь нужно как можно раньше обратиться к врачу аллергологу-иммунологу. Если на время визита высыпаний нет — постараться предоставить врачу фотографии высыпаний/отёков для наибольшей информативности (при условии, что клинические проявления не были тяжёлыми и не требовали экстренной помощи во время фотофиксации).
Врач аллерголог-иммунолог во время приёма соберет подробный анамнез заболевания, анамнез жизни, аллергоанамнез, проведёт физикальное обследование (осмотр, измерение АД, ЧСС, ЧДД, температуры тела, послушает сердце и лёгкие, пропальпирует периферические лимфоузлы, живот). В большинстве случаев этого комплекса диагностики будет достаточно для постановки диагноза и подбора терапии. [2]
Более чем в 90% случаев острая крапивница купируется в течение двух недель и не требует специального обследования, за исключением тех случаев, когда провоцирующий агент установлен. [1]
Какие анализы сдают при крапивнице
Если наблюдаются частые рецидивы острой крапивницы или есть хроническое заболевание, потребуются:
- общий анализ крови с лейкоцитарной формулой и подсчётом СОЭ;
- исследование некоторых биохимических показателей крови;
- обследование на наличие вирусных гепатитов В, С;
- проведение провокационных тестов (кубик льда при подозрении на холодовую крапивницу, горячая грелка при тепловой, водный компресс при аквагенной, тест с физической нагрузкой при подозрении на холинергическую крапивницу и т. д.);
- определение показателей антител к тиреоидной пероксидазе и тиреоглобулину с проведением внутрикожной пробы с аутологичной сывороткой;
- скарификационные пробы с неинфекционными аллергенами и/или наличие специфического иммуноглобулина Е в крови к какому-либо аллергену. [2]
При необходимости дальнейшего диагностического поиска будет целесообразным проведение:
- УЗИ внутренних органов (щитовидная железа, брюшная полость, малый таз);
- ФГДС или рентгеноскопии желудка;
- рентгенологического исследования органов грудной клетки и придаточных пазух носа;
- вирусологического или бактериологического обследования на наличие инфекционных агентов;
- анализа уровня антител к белку Cag A хеликобактера, лямблиям, гельминтам;
- ревмопробы (АНФ, АТ к ДНК, СРБ);
- исследования компонентов комплемента С3, С4 и т. д. [3]
Важным диагностическим тестом у пациентов с крапивницей являются кожные пробы. [9] Они информативны у пациентов с атопической крапивницей и отрицательны у пациентов с псевдоаллергической (при соблюдении сроков проведения тестов и сопутствующей подготовки к тестированию). [5] Также информативен билирубиновый тест на фоне элиминационной пробы (проводят в стационаре, назначается лечебный голод с приёмом только воды, душем и очистительными клизмами). При положительном результате элиминации, уменьшении или купировании симптомов подтверждают аллергический генез крапивницы. У пациентов с аллергической крапивницей уровень билирубина снижен или в пределах нормы, у пациентов с псевдоаллергической крапивницей — повышен. [4]
Лечение крапивницы
Лечение крапивницы состоит из нескольких этапов:
- Элиминация или устранение провоцирующих факторов, триггеров (отменить или заменить лекарственные препараты, избегать перегрева, переохлаждения, инсоляции, отказаться от тесной одежды и не носить тяжести, минимизировать физическую нагрузку и т. п.);
- Выявление и лечение очагов хронической инфекции у профильного специалиста;
- Соблюдение гипоаллергенной диеты (при устранении продукта-аллергена улучшение наступает через 1-2 суток при атопической крапивнице и через 2-3 недели при псевдоаллергической);
- Медикаментозное лечение крапивницы в соответствии с четырьмя линиями терапии в зависимости от эффекта (блокаторы Н1-гистаминовых рецепторов, антилейкотриеновые препараты, анти-IgE-препараты, и т. д.); [10] Лекарства назначает лечащий врач в зависимости от симптомов пациента. Антигистаминные средства бывают двух поколений:
- препараты первого поколения для лечения крапивницы не используются;
- препараты второго поколения — основный метод лечения крапивницы, к ним относятся, например, дезлоратадин и левоцетиризин;
- препараты третьего поколения не существуют, упоминание о них — это маркетинговый ход.
- Вспомогательная терапия, при неэффективности классической — блокаторы Н2-гистаминовых рецепторов, антидепрессанты, стабилизаторы мембран тучных клеток, системные ГКС, иммунодепрессанты, фотодесенсибилизаторы, гистаглобулин, плазмаферез и т. д.; [6]
- Глюкокортикоиды применяют при тяжёлом течении крапивницы. Например при развитии ангионевротического отёка может быть назначен преднизолон.
- Аллерген-специфическая иммунотерапия при подтверждённом аллергическом генезе крапивницы — наиболее эффективный метод лечения;
- Если развивается асфиксия на фоне ангионевротического отёка гортани, может потребоваться экстренная интубация или трахеостомия. [3]
- Энтеросорбенты — убедительных данных об их эффективности при крапивнице нет, в клинических рекомендациях и международных стандартах они не упоминаются.
Стоит помнить, что любая местная терапия в виде крема или мази при крапивнице неэффективна и применяться не должна.
Как снять зуд от крапивницы
Уменьшить зуд можно при помощи антигистаминных препаратов второго поколения, антилейкотриеновых и анксиолитических средств, например "Атаракса". Все препараты применяют только по назначению врача и по рекомендованным схемам. Лечение крапивницы народными средствами бесполезно и опасно.
Нужно ли при крапивнице вызывать скорую помощь
Немедленная медицинская помощь и госпитализация потребуются:
- При тяжёлых формах острой крапивницы и ангионевротического отёка в области гортани с риском удушья. В таких случаях пациент теряет голос, его дыхание становится свистящим и прерывистым.
- При развитии анафилаксии — острой, угрожающей жизни аллергической реакции. Её симптомы включают хрипы, одышку и снижение артериального давления.
Также госпитализация необходима при обострениях хронической крапивницы и ангионевротического отёка, устойчивых к амбулаторному лечению.
Неотложная помощь при отёке Квинке
При отёке Квинке следует:
- немедленно прекратить контакт с предполагаемым провоцирующим агентом;
- вызвать скорую;
- принять одну таблетку антигистаминного препарата второго поколения.
Особенности питания и образа жизни при хронической крапивнице
Рекомендуется не употреблять подтверждённые и предполагаемые аллергены, пищевые добавки и неизвестные ароматизаторы.
Больным с доказанной непереносимостью ацетилсалициловой кислоты следует исключить приём нестероидных противовоспалительных препаратов (НПВП). Остальным пациентам с крапивницей нельзя принимать ацетилсалициловую кислоту и НПВП при обострении заболевания.
Рекомендуется отказаться от тесной одежды и подъёма тяжестей, избегать длительных пеших походов.
Также важно исключить факторы, способствующие переохлаждению: одежду не по сезону, холодные пищу и напитки, длительное пребывание на морозе.
При солнечной крапивнице нужно избегать прямого воздействия солнца, ношения открытой одежды и отказаться от отдыха в южных регионах.
Можно ли принимать ванную или душ при крапивнице
Ограничений на водные гигиенические процедуры при крапивнице нет.
Прогноз. Профилактика
Прогноз при острой крапивнице, как правило, благоприятный. На исход заболевания влияют такие факторы как возраст, пол, длительность болезни, сочетание с ангионевротическими отёками, наличие провоцирующих факторов, ответ на медикаментозную терапию и элиминационные мероприятия. [8] При осложнении крапивницы асфиксией, вызванной отёком гортани, тяжёлыми анафилактическими реакциями, устойчивостью тяжёлых форм крапивницы и ангионевротического отёка к терапии прогноз может быть неблагоприятным (вплоть до смертельного исхода). Это особенно опасно, если медицинская помощь недоступна, невозможно быстро начать экстренные лечебные мероприятия и т. д. [4]
За какое время можно вылечить крапивницу
В течение 6 недель острая крапивница купируется более чем у 75 % пациентов. В хроническую форму болезнь переходит у четверти пациентов [7] . Такая форма крапивницы длится дольше 6 недель, иногда несколько лет, с периодами ремиссии или без них.
С целью профилактики неблагоприятных исходов крапивницы (при наличии соответствующих симптомов) необходимо:
- незамедлительно обратиться к врачу (первичного звена, врачу аллергологу-иммунологу, в экстренных ситуациях — вызвать скорую помощь);
- соблюдать рекомендации по диете, организации быта, образу жизни;
- неукоснительно соблюдать рекомендации врача по лечению, не бросать принимать препараты при первых признаках улучшения, не менять схему, кратность и дозу препаратов, рекомендованных врачом;
- иметь в домашней и автомобильной аптечке, в сумочке препараты для экстренного купирования симптомов, особенно если крапивница сопровождается ангионевротическим отёком, приобрела тяжёлую форму, не получается полностью исключить провоцирующий фактор;
- предупредить родственников/близких/друзей о вашем заболевании и принципах помощи, пока скорая будет спешить на помощь. [2]
Можно ли делать прививки, если у ребёнка крапивница
Хроническая крапивница — не причина отказываться от прививок. При её обострении и острой форме болезни следует дождаться ослабления симптомов и потом вакцинироваться.

Пожалуй, каждый из нас хоть раз в жизни сталкивался с аллергией – у кого-то чешутся глаза и нос при контакте с пыльцой, кто-то начинает чихать при виде кошек, а кто-то покрывается сыпью, съев тот или иной продукт. Сегодня мы поговорим об одном из проявлений аллергии – крапивнице.
Что же такое крапивница?
Крапивница является распространённым расстройством, достигающим порядка 20% распространенности среди населения.
Классифицируют острую (менее 6 недель) и хроническую крапивницу. Она считается хронической, когда симптомы повторяются большинство дней недели в течение 6 недель и дольше.

Причины: потенциальные причины острой крапивницы многочисленны, хотя у многих пациентов не удаётся идентифицировать. Распространённые общие причины:
- ОРВИ и др. инфекции;
- аллергические и неаллергические (например, НПВС, наркотики)
- реакции на лекарства;
- пищевые продукты;
- укусы насекомых.
В педиатрической практике более 80% случаев острой крапивницы связано с инфекциями. Точный механизм развития крапивницы в этих случаях не ясен. Предполагается механизм иммунной активации, включающий образование иммунного комплекса и/или активацию системы комплемента, которые активируют тучные клетки дермы.
Иногда встречаются отстроченные реакции на антибиотики (пенициллины, цефалоспорины), азитромицин.
Острая крапивница может быть вызвана:
- гепатитом А, В, С;
- может быть началом проявлений инфицированием ВИЧ;
- паразитарными инфекциями (обычно острая, ограниченная и в сочетании с выраженным повышением эозинофилов крови;
- продуктами питания и пищевыми добавками (может быть также просто физический контакт).
Следует отметить, что пищевые продукты чаще вызывают крапивницу, а вот мыла, шампуни, лосьоны напротив чаще вызывают контактный дерматит.
Некоторые продукты - томаты, клубника и некоторые другие - способны вызывать генерализованную крапивницу неиммунного механизма.
Вирусная крапивница
Ситуация вроде как банальная, ОРЗ, даже нетяжелое, вроде бы пошло на спад, а тут начинает появляться характерная сыпь по типу крапивницы. Причем на разных участках, пропадает сама, появляется то на туловище, то на лице, то на ноге. Выглядит как аллергия. Но на что? Ребёнка хоп на диету, на порошок смотрят с подозрением, а причинный фактор так и не ясен. Скорее всего, причина крапивницы и есть сам вирус. Так организм выбрасывает гистамин, пытаясь среагировать и избавиться от посторонних «пришельцев»
Также крапивница может возникать и на бактериальные инфекции, например, ангину (стрептококк или инфекции мочевыводящих путей
UpToDate (система поддержки принятия медицинских решений (СППР)) говорит, что 80% крапивниц в детском возрасте связаны именно с вирусами.

- Обычно возникает после ОРВИ, как правило, в течении недели
- Беспокоит периодически характерной сыпью в течении 1-2 недель и затем сама пропадает
- Сыпь выглядит как розовые выпуклые бляшки, центр может быть чуть светлее контура. Отек вокруг бляшек при вирусной крапивнице минимален.
- Видели детей, у которых держалась и месяц-два, связать кроме, как с вирусом, было не с чем
- Местно использовать антигистаминные гели нет смысла, так как она мигрирует
- Сильного зуда, беспокоящего ребёнка, может и не быть. Но может зудеть сильно-тут уже индивидуально.
- Она не заразна и ребёнок может посещать коллектив
- Сказать, что показан прием противоаллергических препаратов – но аллерген все равно внутри организма и нужно время, чтобы он оттуда удалился, поэтому противоаллергические препараты могут быть оправданы лишь при выраженных симптомах, например, зуд мешает ребенку уснуть.
Симптомы и причины
Крапивница – это острая кожная реакция, которая развивается за несколько минут-часов.
Высыпания при крапивнице – как при укусе комара/обжигании крапивой:
- розовые или белые с розоватым ободком
- возвышаются над кожей, при нажатии бледнеет
- от нескольких мм до нескольких см, могут сливаться, исчезать и вновь появляться
- возникать на любом участке тела
- сопровождаются зудом, обычно усиливается к вечеру
- элементы могут возникать друг за другом в новых местах
- один элемент обычно держится до 24ч (реже-дольше), исчезая без следа, в целом новые элементы могут возникать до 6 недель
- если крапивница возникает повторно в течение более, чем 6 недель, то это хроническая крапивница
Самая частая причина, запускающие развитие крапивницы у детей – это перенесенная в анамнезе инфекция (именно поэтому часто причину найти не удается).
Реже пусковым механизмом являются: продукты (орехи, яйцо, рыба, томаты, моллюски, клубника и др.), пищевые добавки, лекарства (антибиотики, жаропонижающие), укусы насекомых/медуз. Причина хронической крапивницы нередко остается неизвестной, она может носить аутоиммунный характер, быть следствием гормональных нарушений, нарушений работы нервной системы, аллергия почти никогда не является ее причиной
Также по схожему механизму может происходить локальный отек кожи, чаще в области век, губ, конечностей. Чаще – после укуса насекомых, на шерсть, пыльцу и пр.
При неоднократной крапивнице нужна консультация педиатра.
Обычно острая крапивница проходит в течение суток (реже-дольше), не угрожает здоровью и проходит самостоятельно. Первая помощь заключается в холодном компрессе и назначении антигистаминных препаратов (2 поколения).
Если причиной был конкретный аллерген, то в дальнейшем нужно избегать контакта с ним
Наличие у ребенка острой крапивницы не увеличивает риск аллергических реакций в будущем, риск атопического дерматита или других аллергических заболеваний, не требует соблюдения гипоаллергенной диеты или длительного назначения антигистаминных препаратов.
Опасной является реакция, сопровождающаяся удушьем, затруднением речи и дыхания, осиплостью голоса, посинением цвета лица.
Другие реакции на аллерген
При аллергической крапивнице (что встречается гораздо реже, при этом удается выявить конкретный аллерген), при повторном контакте с аллергеном может возникнуть ангиоотек - аллергический отек кожи или слизистой в ответ на воздействие аллергена.

Ангииотек (чаще - губ, языка, век, кожи других участков тела) возникает в месте контакта с аллергеном. Чаще в ответ на аллергены пищи или укусы насекомых, реже - на другие аллергены. Он может сопровождаться зудом, покраснением кожи, чувством жжения и тд. Ему могут сопутствовать другие проявления аллергии (крапивница, насморк, чихание, слезотечение).
Ангиоотек - неприятное состояние, но не всегда представляет угрозу для жизни. Лечение при ангиоотеке - антигистаминные препараты внутрь и устранение контакт с аллергеном.
Опасной ситуацией является ангиоотек, который распространяется на верхние дыхательные пути.
Это приводит к нарушению дыхания (что сопровождается удушьем, затруднением речи и дыхания, осиплостью голоса, изменением цвета лица) и может сопровождаться анафилактической реакцией (анафилактический шок, падение давления, головокружение, нарушение сознания и тд).
Симптомы анафилаксии развиваются через несколько минут-часов после контакта с аллергеном.
Первая помощь:
- Вызов скорой! Важно не терять ни минуты, каждая секунда важна для оказания медицинской помощи! Средство скорой помощи в такой ситуации-адреналин (в нашей стране - вводит врач)
- Устранить аллерген по возможности (удалить жало насекомого, прекратить поступление лекарства, пищевого продукта и тд)
- Обеспечить обильное питье.
- Отвезти ребенка в больницу.
Антигистаминные и гормональные препараты действуют отсрочено, предотвращают развитие анафилаксии в дальнейшем, но действуют медленнее адреналина при анафилаксии, которая уже развилась
В группе риска дети с: анафилактическими реакциями, атопией или аллергическими реакции в прошлом/в семье (в тч, бронхиальная астма, лекарственная аллергия и тд)
Профилактика:
- избегать контакта с аллергенами; если такой контакт необходим, то делать это только в месте, где есть противошоковая аптечка
- уничтожать насекомых на участке (осы, шершни)
- обратиться к аллергологу чтобы выявить аллерген
- носить браслеты с информацией о личных аллергенах
- тем, у кого в прошлом были анафилактические реакции можно носить с собой как минимум два автоинъектора с адреналином (Epipen, Jext, Adrenaclick)
Таким образом, если у вашего ребёнка имеются симптомы крапивницы, то в любом случае, следует обратиться к педиатру. Дальнейшие действия лучше предпринимать под контролем врача.
Температурная крапивница – аллергический уртикарный дерматоз, возникающий в качестве ответной реакции на действие температурного фактора. Основными клиническими симптомами являются зуд и гиперемия, на фоне которых появляются мономорфные волдыри, существующие не более 24 часов. Высыпания могут сопровождаться повышением температуры, головной болью, продромальными явлениями, интоксикацией. Диагностируют температурную крапивницу на основании анамнеза, клинических проявлений и провокационных тестов. Терапия заключается в устранении причины дерматоза, назначении антигистаминных, десенсибилизирующих, противовоспалительных препаратов, детоксикации.
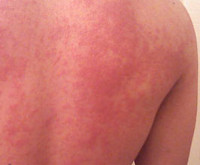
Общие сведения
Температурная крапивница – транзиторный аллергический ответ организма на тепло или холод. Данной патологией страдают около 7% населения планеты. Впервые температурная крапивница упоминается ещё в трудах Гиппократа (IV век до н. э.). Клинические симптомы заболевания подробно описаны в XVIII веке английским врачом У. Геберденом. Открытие тучных клеток, переполненных гистамином, немецким иммунологом П. Эрлихом в 1877-79 годах дало основу понимания патогенеза крапивницы с точки зрения образования уртикарий. В 1961 году представителями отечественной школы дерматологии Ю. Ф. Анцыпаловским и А. П. Зинченко был доказан приоритет в патогенезе холодовой крапивницы особых холодовых рецепторов, обладающих сверхчувствительностью к низким температурам, что в сочетании с аллергической настроенностью организма объясняло факт волнообразного течения патологии и её резистентности к проводимой терапии.
Температурная крапивница не имеет гендерной окраски и возрастных рамок. Нестандартность данного состояния проявляется в его способности сопровождать процесс отогревания человека, возникать во время летнего дождя, плавания в тропических широтах, перемещения с солнцепёка в тень и т. д. Актуальность проблемы на современном этапе связана с неуклонным ростом заболеваемости температурной крапивницей, а также с производственными и экономическими потерями, поскольку дерматозом страдают преимущественно трудоспособные пациенты.

Причины температурной крапивницы
Пусковым моментом заболевания считают тепловое или холодовое воздействие. Тепловая крапивница является контактным дерматозом, холодовая возникает в качестве реакции холодовых рецепторов кожи на понижение температуры окружающей среды, употребление мороженого и холодных напитков. Кроме того, данное состояние может наблюдаться при внутривенном введении препаратов, температура которых ниже 6 °C. Иногда патологический процесс является симптомом других заболеваний, связанных с наличием в организме пациента холодозависимых белков (например, пароксизмальная холодовая гемоглобинурия). Факторами, увеличивающими вероятность развития температурной крапивницы, считают паразитарные болезни, простуды, очаги фокальной инфекции в организме пациента, заболевания пищеварительного тракта, гинекологическую патологию. Существуют наследственные аутосомно-доминантные формы температурной крапивницы.
Единая концепция возникновения патологии отсутствует. Различают иммунные и неиммунные механизмы развития температурной крапивницы. При воздействии низких температур на кожные покровы происходит активация тучных клеток, из которых высвобождается гистамин, простагландины, лейкотриены (ЛТ D4, С4, Е4), повышается проницаемость сосудов с развитием отёка и возникновением волдырей. Параллельно в организме начинается выработка специальных белков – криоглобулинов, дополнительно стимулирующих выработку гистамина и провоцирующих новые аллергические высыпания.
Редко фиксируется пассивный перенос гиперчувствительности к холоду, опосредованный IgG- или IgG-IgМ-криоглобулинами. Контакт с холодом стимулирует синтез IgG-аутоантител к рецепторам, связанным с тучными клетками. Образуются циркулирующие иммунные комплексы, провоцирующие сосудистую реакцию, аналогичную гистаминному ответу с белковой деструкцией клеток и формированием волдырей. Тепловую крапивницу вызывает выброс медиаторов ацетилхолина из нервных окончаний под воздействием тепла.
Классификация температурной крапивницы
В современной дерматологии различают две основных формы температурной крапивницы – холодовую и тепловую. Холодовая крапивница возникает в качестве ответной реакции кожи на низкие температуры. Она может быть острой (до 6 недель) и хронической (более 6 недель). Тепловая крапивница, развивается в ответ на действие высоких температур, также подразделяется на острую (до 6 недель) и хроническую (более 6 недель).
Холодовая крапивница включает следующие виды патологии:
- Рецидивирующая – сезонная (исключаются летние месяцы и поздняя весна), возникающая на действие холодной воды.
- Рефлекторная – локальная, проявляющаяся сыпью вокруг места соприкосновения эпидермиса с холодом, и общая, возникающая из-за переохлаждения всего организма. Участок контакта остаётся неизменённым.
- Семейная – генодерматоз с аутосомно-доминантным наследованием.
- Холодовая эритема, сопровождающаяся болезненной гиперемией в области контакта кожи и холода.
- Холодовой дерматит – шелушащееся воспаление кожи в ответ на переохлаждение.
- Холодовой ринит, характеризующийся симптомами насморка только на холоде.
- Холодовой конъюнктивит, проявляющийся на морозе.
Тепловая крапивница включает две разновидности:
- Классическую локальную форму, возникающую в месте соприкосновения кожи с теплом.
- Нестандартную холинергическую форму – вариант развития патологического процесса в ответ на тепло при физических нагрузках, стрессах, горячих ваннах, жаркой погоде.
Симптомы температурной крапивницы.
Основной особенностью заболевания является мономорфность высыпаний и зуд. Волдыри локализуются повсеместно, включая кожу кистей, стоп, волосистой части головы. Величина и внешний вид элементов значительно варьируют – от пузырьков диаметром несколько миллиметров до сливных элементов величиной с ладонь, своими очертаниями напоминающих географическую карту. Острая форма температурной крапивницы характеризуется крупными волдырями, которые стремительно появляются, а затем так же быстро регрессируют, хроническая – мелкой сыпью, сохраняющейся на коже в течение суток. Хроническая температурная крапивница – интенсивно зудящий ночной дерматоз, что обусловлено суточным ритмом секреции гистамина. При острой температурной крапивнице зуд менее интенсивен, отсутствует в ночное время.
Температурная крапивница начинается спонтанно с зуда и гиперемии. На фоне эритемы возникают ярко-розовые уртикарии, нарастает отёк, который сдавливает капилляры кожи, вследствие чего волдыри бледнеют. Возможны геморрагические подсыпания. В последующем волдыри начинают регрессировать с центра, приобретая форму колец. При развитии рецидива или хронизации температурной крапивницы отмечаются продромальные явления с резким подъёмом температуры, артралгиями и диспепсией. Температурная крапивница способна к самостоятельному регрессу, не оставляет следов на коже. Анафилактические реакции наблюдаются очень редко.
Диагностика температурной крапивницы
Клинический диагноз ставится дерматологом на основании анамнеза и мономорфности сыпи, подтверждается провокационными пробами. Для холодового варианта применяют Дункан-тест: на локтевой сгиб кладут лёд, если спустя 15 минут кожа остаётся инертной – крапивница отсутствует. Для более точной проверки используют иммерсию, погружая руку в холодную воду (ниже 8 °C) на 5-10 минут. Отсутствие в течение тестового времени зуда и эритемы – отрицательный результат. Можно поместить пациента без одежды на 10-30 минут в холодную комнату с температурой 4 °C. В этом случае следует соблюдать осторожность во избежание развития простуды или системных реакций. Используют также тест с физическими упражнениями при температуре 4 °C в течение 15 минут, после чего определяют уровень криоглобулинов в крови.
Локальную форму тепловой крапивницы диагностируют с помощью пробы с тёплым предметом: к коже предплечья прикладывают стакан с горячей водой (40–48 °C) на 1-5 минут или опускают кисть в воду той же температуры. Инертность кожи свидетельствует об отсутствии крапивницы. Распространённую форму подтверждают при возникновении волдырей в горячей ванне с температурой 40-48 °C или с помощью ходьбы в течение 30 минут. Тепловую крапивницу холинергического варианта можно диагностировать и по кожному тесту с метахолином (волдыри при внутривенном или подкожном ведении вещества). Для исключения иного генеза волдырей проводят анализ крови на аллергены.
Дифференцируют температурную крапивницу с укусами насекомых, дермографизмом, уртикарным васкулитом, многоформной экссудативной эритемой, строфулюсом, наследственным ангиоотёком, мастоцитозом, вторичным сифилисом, синдромами Леффлера, Висслера-Фанкони, Мелькерссона-Розенталя.
Лечение температурной крапивницы
Необходимо устранить причину заболевания. При холодовой крапивнице показано сочетание антигистаминных препаратов II и III поколения, транквилизаторов, десенсибилизирующих средств, М-холиноблокаторов. В тяжёлых случаях назначают кортикостероиды короткими курсами, проводят детоксикацию. При анафилаксии необходимо срочное внутривенное или подкожное введение адреналина. Самостоятельно купировать приступ можно с помощью специальной ручки-шприца с адреналином. Местная терапия включает тёплые овсяные ванны, противозудные и противовоспалительные средства, болтушки.
При тепловом варианте антигистаминные средства неэффективны из-за медиаторов ацетилхолина. На очаги поражения 1-2 раза в день наносят гели и мази на основе атропина, экстракта красавки. Параллельно купируют обострение сопутствующих заболеваний, санируют очаги хронической инфекции. Прогноз относительно благоприятный, в 50% случаев температурная крапивница самопроизвольно разрешается в течение года. У 20% больных патология становится хронической, приобретает упорное рецидивирующее течение. Важна своевременная и точная диагностика, адекватная терапия, поскольку температурная крапивница в редких случаях осложняется ангионевротическим отёком и анафилаксией.
Читайте также:

