Какие пить таблетки от веснушек
Обновлено: 17.05.2024
Методы лечения веснушек и других меланиновых меланозов
В лечении меланозов используют три основных вида терапии: специфическая депигментирующая, фотозащитная терапия и профессиональные косметологические манипуляции.
Депигментирующая терапия. Уменьшение пигментации кожи может быть достигнуто тремя путями: гибель меланоцитов в очаге гиперпигментации, угнетение синтеза меланина в меланоцитах за счет ингибиции фермента тирозиназы и предупреждение проникновения меланосом в кератиноциты.
Гидрохинон может вызвать гибель меланоцитов и обратимо угнетать синтез меланина в меланоцитах. Данный препарат является эффективным отбеливающим средством. В косметологической практике чаще всего применяют 1—2% препараты гидрохинона, в некоторых случаях допускается 4% концентрация. Гидрохинон обычно назначают для лечения мелазмы, брелкового дерматита, веснушек и поствоспалительного гипермеланоза. Мелазма эпидермального типа наиболее чувствительна к терапии гидрохиноном. Лечение должно продолжаться в течение долгого времени (1—6 месяцев), хороший косметический эффект получается у 70—90% пациентов.
Лечение может привести к полному исчезновению гипермеланоза, однако рецидивы возможны. При использовании гидрохинона могут наблюдаться: аллергический и контактный дерматит, поствоспалительная гиперпигментация, депигментация по типу конфетти, охроноз, а также гипопигментация прилегающей нормальной кожи. Не рекомендуется пользоваться гидрохиноносодержащими препаратами более двух лет. Если в течение 6 месяцев положительный эффект не наблюдается, следует перейти на другие отбеливающие средства. В настоящее время применение гидрохинона ограничено, а в Европе он запрещен в составе косметических средств. Это связано с тем, что данный препарат может вызвать необратимую депигментацию за счет гибели меланоцитов.
Азелаиновая кислота обладает депигментирующим действием. Она способна угнетать синтез ДНК и РНК в меланоцитах, ингибировать тирозиназу. Азелаиновая кислота рекомендуется для лечения мелазмы, поствоспалительного гипермеланоза и гипермеланоза, вызванного химическими и фотохимическими факторами. Выпускается в форме 20% крема или геля. Назначается два раза в день в течение 3 месяцев. Во время лечения необходимо защищать кожу от всего спектра солнечного облучения. Мелазма, расположенная в дерме, нечувствительна к действию препарата.
Арбутин и койевая кислота являются ингибиторами фермента тирозиназы. Арбутин содержится в большом количестве в листьях толокнянки обыкновенной. Как правило, используют экстракт из листьев данного растения. Койевая кислота обладает отбеливающим, отшелушивающим и антиоксидантным действием. Основной недостаток койевой кислоты — ее потенциальная аллергенность, поэтому при первых признаках дерматита использование препарата следует прекратить.
Ретиноиды (третиноин, адапален) оказывают специфический депигментирующий эффект. Их применяют при мелазме, веснушках, поствоспалительной гиперпигментации. Мелазма хорошо поддается терапии 0,05% третиноиновым кремом с 0,1% бетаметазона валерата и 2% гидрохинона. Крем третиноина 0,5—1,0% иногда очень эффективен при старческой пигментации кожи.
Аскорбиновая кислота также угнетает меланогенез, восстанавливая ДОФА-хром до ДОФА-хинона и ингибируя тирозиназу. Тем не менее использовать аскорбиновую кислоту в качестве отбеливающего агента долго не удавалось, так как в чистом виде она крайне нестабильна и легко окисляется, а большинство ее стабильных аналогов плохо проникают через кожу. Стабильные формы аскорбиновой кислоты, способные проникать через кожу и сохранять при этом активность, стали использоваться совсем недавно. Одним из таких веществ является стабилизированная аскорбиновая кислота (аскорбил-2-глюкозид), которая, как показали исследования, является эффективным ингибитором меланогенеза.
Стабилизация происходит за счет глюкозидных связей. Дополнительным плюсом препаратов аскорбиновой кислоты является их способность стимулировать синтез коллагена в коже. Как и все кислотосодержащие препараты, отбеливающие средства на основе аскорбиновой кислоты могут вызывать раздражение кожи.

Лазерное лечение веснушек
Кроме того, к средствам с отбеливающим эффектом можно отнести экстракт солодки и тутового дерева, кортикостероиды слабого действия и другие препараты.
Способностью ингибировать проникновение меланосом из меланоцитов в кератиноциты обладает никотинамид.
В настоящее время для лечения меланозов используют средства лечебной косметики фирм «Урьяж», «Биодерма» и «Иклен».
К препаратам фирмы «Урьяж» относят две эмульсии против пигментных пятен: Депидерм и Депидерм SPF 50 с высокой защитой от UVA/UVB. В состав эмульсии Депидерм входят следующие ингредиенты: 0,2% экстракт солодки голой (глабридин), 0,1% экстракт зеленого чая (катехолы), 1% векторизированный витамин С, 3% молочная кислота, 2% салициловая кислота, 0,05% хелат меди, 0,1% стеарил глицирретинат, 5% диоксид титана, 5% никотинамид. Данный препарат подавляет специфические энзимы, необходимые для меланогенеза, удаляет уже пигментированные кератиноциты, ограничивает воспалительные процессы, вызванные УФО, лазерным воздействием и прочее. Данное средство рекомендуют для лечения солнечного лентиго, веснушек, мелазмы и других меланиновых меланозов.
Значительное осветление и уменьшение размеров пигментных пятен наблюдается в среднем через 4—6 недель регулярного применения. Также используют эмульсию против пигментных пятен Депидерм SPF 50 с высокой защитой от UVA/UVB. В состав препарата входит комплекс фильтров против UVA/UVB с Тиносорбом М, 5% никотинамид, 1% векторизированный витамин С, 0,05% экстракт лакрицы (глабридин), 2% хелат меди, 10% термальная вода. Данный препарат предупреждает риск появления гиперпигментаций на участках кожи, подвергшейся дерматологическому лечению, воздействию лазера, электроэпиляции или после воспалительного акне. Также защищает уже существующие гипер-пигментированные участки кожи, препятствуя усугублению процесса и вторичному появлению пигментных пятен.
Для косметического решения проблем пигментных пятен Лабораторией Биодерма разработан и запатентован комплекс активных веществ White Objective (WO), позволяющий эффективно контролировать процессы образования меланина в коже, устраняя локализованные пигментации и предотвращая их повторное появление. На основе этого комплекса создана отбеливающая линия лечебной косметики Биодерма: WO Н20 — мицелловый раствор, WO — активный крем, WO — сыворотка, WO — карандаш. Биодерма отбеливающий мицелловый раствор Н2О очищает кожу с отбеливающим эффектом. Он содержит отбеливающий комплекс WO, который обеспечивает лечение и профилактику пигментации. Биодерма отбеливающий активный крем применяется для дневного отбеливания.
Витамин С, входящий в состав крема, снижает количество пигмента в эпидермисе, уменьшая имеющуюся гиперпигментацию и предотвращая их появление. Данная форма также содержит запатентованный WO-комплекс, воздействующий на основные механизмы появления пигментных пятен. Крем содержит aнти-UVA/UVB-фильтpы. Биодерма отбеливающая сыворотка предназначена для ночного отбеливания. Она также содержит отбеливающий комплекс WO и активный витамин С. Отличительной особенностью является содержание в ней гликолевой кислоты, которая обеспечивает эффект химического пилинга. Удобной формой для обработки локализованных гиперпигментаций является отбеливающий карандаш. Его используют прицельно на пятна 2—3 раза в день. Он также содержит отбеливающий комплекс WO, гликолевую кислоту. Карандаш обладает высокой степенью защиты от UVA/UVB-лучей и «невидимой« текстурой.
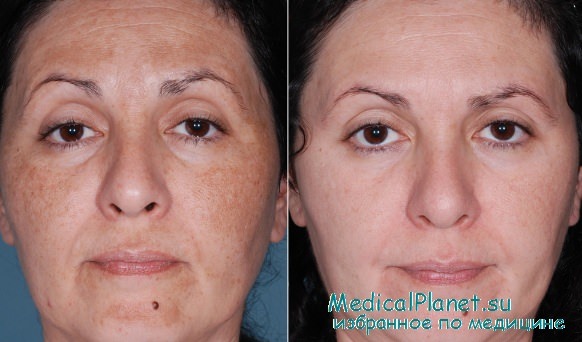
Результаты лазерного лечения мелазмы
Применяются также отбеливающие средства по программе «Иклен». Линия лечебной косметики «Иклен» содержит средства нового поколения для лечения и ухода за кожей с гиперпигментациями: сыворотка, крем, концентрированный крем Мелано-Эксперт и крем Радиане Актив SPF 15.
В состав всех этих препаратов входит вещество Руцинол. Данное запатентованное активное вещество одновременно действует на ключевые энзиматические системы синтеза меланина. Отмечается мощный ингибирующий эффект Руцинола на тирозиназу, превосходящий в 100 раз гидрохинон. В то же время Руцинол не оказывал цитотоксического эффекта на меланоциты, число которых остается неизменным в ходе лечения. Руцинол снижает синтез меланина путем заместительного подавления тирозиназы, препятствуя ее воздействию на L-дофу (L-диоксифенилаланин), и ингибирования TRP1, изофермента тирозиназы, результатом чего является снижение синтеза эумеланина (черного меланина). Руцинол не вызывает фотосенсибилизации, не оказывает цитотоксического и тератогенного эффекта, не провоцирует развитие лейкодермы.
В линии «Иклен» недавно был разработан новый препарат — концентрированный крем пролонгированного действия Иклен Мелано-Эксперт. В состав этого средства входят четыре взаимодополняющих друг друга компонента: Руцинол, Софора альфа, стабилизированная аскорбиновая кислота и Центаридин. Софора альфа (экстракт растения, растущего на Алтае, в Японии) ингибирует активность меланоцитостимулирующего гормона. Стабилизированная аскорбиновая кислота является эффективным ингибитором меланогенеза. Запатентованный компонент Центаридин (экстракт из цветков тысячелистника) активизирует Rho-протеин, который контролирует проводимость дендритов и ингибирует переход меланосом из меланоцитов в кератиноциты путем сокращения дендритов.
Таким образом, сбалансированный состав крема Иклен Мелано-Эксперт действует на все звенья меланогенеза, подавляя избыточную выработку меланина. Концентрированный крем Иклен Мелано-Эксперт является эффективным и безопасным средством для лечения гиперпигментаций различного происхождения. Наилучшие результаты отмечаются при лечении мелазмы и солнечного лентиго.
Фотозащитные средства используют у пациентов с меланиновыми меланозами регулярного, даже в условиях городского, не очень солнечного дня.
Профессиональные косметологические манипуляции. Эти процедуры направлены на усиление десквамации эпидермиса, его снятие каким-либо способом (пилинг, лазерная шлифовка, дермабразия) или селективную фотодеструкцию меланиносодержащих клеток. Косметологи выполняют следующие манипуляции: химический пилинг, лазерное воздействие, фотоомоложение. При химическом пилинге отшелушиваются слои эпидермиса, содержащие пигмент. Но после таких процедур кожа очень уязвима к солнечным лучам.
В худшем случае на месте удаленного светлого пигментного пятна при эпидермальном меланиновом меланозе, выведенного с помощью пилинга, может образоваться контрастное пятно с содержанием меланина в дерме, избавиться от которого будет крайне сложно. Химический пилинг лучше проводить в середине зимы, когда солнечные лучи малоактивны. Применяют различные методы лазерного воздействия на пораженную кожу, используя при этом лучи разной длины, что дает возможность воздействовать только на пигментированные ткани, не повреждая остальные. Кроме того, сейчас популярным методом является фотоомоложение. Оно дает возможность не только избавиться от пигментации, но и улучшить состояние кожи, которая становиться более упругой.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
По наблюдениям дерматологов, в течение месяца активной практики к ним за профессиональной помощью обращаются как минимум десять пациентов с проблемой пигментных пятен.
По наблюдениям дерматологов, в течение месяца активной практики к ним за профессиональной помощью обращаются как минимум десять пациентов с проблемой пигментных пятен. Несмотря на то, что подобный эстетический недостаток чаще всего никак не отражается на здоровье, не влияет на работоспособность и даже не привлекает внимание окружающих, для человека он является причиной серьезного психологического дискомфорта.
Пигментообразование — сложный биохимический процесс, происходящий в коже и зависящий от многих факторов. Синтез пигмента меланина происходит из аминокислоты тирозина под влиянием фермента тирозиназы в клетках эпидермиса меланоцитах, которые располагаются под слоем базальных кератиноцитов. Синтезированный меланин из меланосом по отросткам меланоцитов передается кератиноцитам, где накапливается и равномерно распределяется, придавая определенный оттенок коже. Различают несколько видов меланина: эумеланин — коричневого и черного цвета, феомеланин — красного цвета и бесцветный лейкомеланин. Преобладание одного из них в коже и волосах определяет цвет волос и кожи человека. Выделяют эндогенные и экзогенные причины гиперпигментации. К эндогенным относят генетическую предрасположенность, нарушения гормонального фона, соматические и кожные заболевания. К экзогенным относят: ультрафиолетовое (УФ) излучение, нарушение целостности покрова (механическая, химическая, термическая травмы), косметологические процедуры. Гиперпигментацию могут вызвать практически все виды химического пилинга и дермабразия, а также косметологические процедуры, сопровождающиеся травмированием кожи (подкожные инъекции, введение имплантов, эпиляция, чистка лица, пластические операции) [1].
Нарушения пигментации могут быть первичными, а также вторичными, возникающими на фоне разрешения первичных морфологических элементов (папул, пустул, пузырей и т. д.). Первичные гиперпигментации могут быть ограниченными (веснушки, мелазма) или же иметь генерализованный характер. Распространенные гиперпигментации могут быть при болезни Адиссона (бронзовый оттенок кожи), заболеваниях гепатобилиарной системы (окраска кожи от соломенно-желтой до темно-желтой и оливковой), при хронических интоксикациях, при хроническом дефиците белкового питания и витамина В12 (гиперпигментированные пятна грязно-коричневого цвета на коже туловища, гипермеланоз вокруг мелких суставов кисти с преждевременным поседением волос). Вторичные гиперпигментации возникают после острых и хронических дерматозов (акне), криодеструкции, лазерной деструкции, склеротерапии вен [1, 2].
К первичным гиперпигментациям (меланодермиям) относят мелазму, веснушки, лентиго, невус Беккера и некоторые фотодерматозы.
Веснушки, или эфелиды (в переводе с греческого — «солнечные нашлепки»), появляются в весеннее время у лиц с І–IІ фототипами. Причина их возникновения — наличие специфического гена в меланоцитах, в которых происходит повышенная выработка меланина под воздействием УФ-излучения. Гистологически выявляют нормальное количество меланоцитов, в части из них обнаруживают увеличенные меланосомы, активно продуцирующие меланин. Самые яркие веснушки появляются в возрасте 20–25 лет. До 35 лет их количество может нарастать, но с возрастом они бледнеют.
Мелазма, или хлоазма, — приобретенная неравномерная пигментация, преимущественно в области лица и шеи. Существенную роль играет нарушение гормонального фона. Мелазма появляется во время беременности, при приеме оральных контрацептивов, опухолях яичников, в перименопаузе. Важным в развитии дерматоза является использование фотосенсибилизирующих средств как в составе наружных косметических средств, так и прием внутрь некоторых фотосенсибилизаторов. Болеют мелазмой преимущественно женщины. Высыпания характеризуются неравномерной пигментацией коричневато-желтого цвета в центральной части лба, над верхней губой, подбородке, щеках, скулах. В зависимости от локализации высыпаний выделяют три клинических формы мелазмы: центрофациальная (локализация на коже центральной части лба, над верхней губой, спинки носа, подбородка), молярная (локализация в области щек, проекции моляров и носа) и мандибулярная (пигментация локализуется в области углов нижней челюсти). В диагностике мелазмы чрезвычайно важным является осмотр с помощью фильтра Вуда. На основании осмотра может быть диагностирован один из гистологических типов мелазмы.
Эпидермальный тип мелазмы. При этом типе очаги становятся более яркими и контрастными при осмотре люминисцентной лампой Вуда. Этот феномен связан с преимущественной локализацией меланина в эпидермисе. Этот тип прогностически наиболее благоприятен при лечении гиперпигментации.
Дермальный тип мелазмы. При осмотре люминисцентной лампой Вуда очаги не контрастируют с окружающей непораженной кожей. Этот тип свидетельствует о глубокой миграции меланофагов в дерму, что говорит о неблагоприятном прогнозе при лечении.
Смешанный тип мелазмы. При данном типе некоторые области становятся более яркими и контрастными, другие — наоборот. Свидетельствует о локализации пигмента как в эпидермисе, так и в дерме. Адекватная тактика может привести к частичному регрессу гиперпигментации.
Лентиго проявляется в виде овальных, плоских либо выпуклых пятен на коже лица и других открытых участках тела. Цвет их варьирует от светло-бежевого до темно-коричневого. Лентиго может возникать в любом возрасте, в том числе у детей (юношеское лентиго) на фоне острой или хронической инсоляции. Старческое лентиго появляется, как правило, после 40 лет на фоне нарушения липидного барьера и повышения проницаемости рогового слоя эпидермиса. Реже лентиго провоцируется ПУВА-терапией (ПУВА-индуцированное лентиго). Гистологическая картина лентиго характеризуется увеличением количества меланоцитов на границе эпидермиса и дермы без признаков атипизма и недержания пигмента. В лечении лентиго показана активная фотопротекция.
Невус Беккера — немеланомоопасное пигментное образование. Дебют заболевания в подростковом возрасте. Очаг светло-коричневого цвета с локализацией на коже плеча, грудной клетки, спины имеет, как правило, линейное или сегментарное расположение. В последующем на фоне пятна появляются темные волосы. Встречается у 0,5% мужчин и связан со стигмами эмбриогенеза (гипоплазия груди, spina bifida и др.). Гистологически выявляют увеличение количества меланина в меланоцитах, гигантские меланосомы, реже — увеличение количества меланоцитов. Традиционные методики лечения дают отрицательный результат. Рекомендуют камуфляж.
Как бороться с гиперпигментацией?
Устранение гиперпигментации — это совместная задача дерматологии и косметологии. Перед началом проведения курса косметических отбеливающих процедур необходимо установить причину, вызвавшую гиперпигментацию. Зачастую с устранением причины гиперпигментации нормализуется состояние кожи, и в этом случае для осветления пигментных пятен достаточно будет применить отшелушивающие средства. Если же гиперпигментация вызвана каким-либо соматическим заболеванием, то осветление пигментных пятен не только не принесет положительного результата, но и спровоцирует серьезные осложнения.
На современном этапе эстетическая медицина и косметология располагают огромным арсеналом средств, позволяющих избавиться практически от любого вида гиперпигментации. Косметологическая коррекция гиперпигментации обязательно должна проводиться в двух направлениях: отшелушивание рогового слоя кожи и уменьшение продукции меланина, а также обеспечение надежной защиты кожи от агрессивного воздействия ультрафиолета при помощи косметики с УФ-фильтрами.
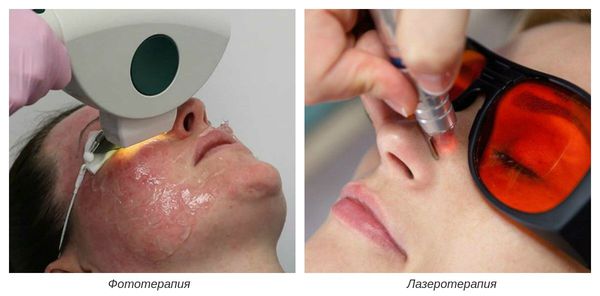
Для отшелушивания рогового слоя применяют химические и энзимные пилинги, аппаратные методики. Для устранения эпидермальной гиперпигментации применяют поверхностные и срединные пилинги, не затрагивающие глубокие слои кожи. Это могут быть гликолевые, ретиноевые, ТСА-пилинги. Из аппаратных методик наиболее распространенными и эффективными являются лазерная шлифовка, микродермабразия и фототерапия [3].
Применение лазерной шлифовки позволяет удалить большинство видов пигментации, в том числе веснушки и возрастные лентигинозные пятна. Поскольку кожа прекрасно поглощает излучение лазера, она нагревается в месте расположения гиперпигментированного пятна, что приводит к его испарению. Лазерная шлифовка требует определенных навыков и профессионализма косметолога, поскольку неграмотное применение этой процедуры может привести к таким осложнениям, как ожоги и усиление пигментации. Микродермабразия — это процесс механического удаления поверхностного слоя кожи с помощью потока микрокристаллов, проводится под местной анестезией. После проведения нескольких таких сеансов пигментные пятна удаляются и поверхностные слои эпидермиса полностью обновляются.
В случае фототерапии используют технологию интенсивного импульсного света (IPL). Пятно поглощает свет, темнеет, затем практически полностью исчезает. Дополнительный плюс процедуры в том, что импульсный свет стимулирует синтез коллагена, что дает заметный эффект омоложения. К сожалению, результаты лечения пигментаций никогда не бывают устойчивыми, необходимо постоянно защищать кожу от солнечных лучей. Один день пребывания на ярком весеннем солнце может свести на нет усилия многих месяцев.
Традиционно отбеливание кожи включает отшелушивающие процедуры и меры по снижению продукции меланина. В последние годы, когда стала очевидной роль свободных радикалов и медиаторов воспаления в развитии гиперпигментации, в отбеливающие средства стали вводить антиоксиданты и противовоспалительные средства. Обязательным условием всех отбеливающих процедур является защита от УФ-излучения, включающая применение УФ-фильтров с высокой степенью защиты (SPF > 15). С целью уменьшения синтеза пигмента меланина применяют вещества, непосредственно уменьшающие синтез этого пигмента меланоцитами (гидрохинон, азелаиновая кислота), а также вещества, ингибирующие фермент тирозиназу, участвующую в меланогенезе (арбутин, койевая кислота). Кроме того, синтез меланина уменьшают аскорбиновая кислота, антиоксиданты различных групп, противовоспалительные вещества. Гидрохинон — ароматическое органическое соединение, является высокоэффективным осветляющим средством, оказывающим отбеливающий эффект за счет токсического действия на меланоциты. Но вместе с тем и наиболее опасным, поскольку токсическое действие может распространиться и на другие клетки кожи, вызвав аллергический дерматит или другие повреждения и нарушения функции кожи. В связи с высокой токсичностью использование гидрохинона в косметологии ограничено. Наибольшую популярность в качестве осветляющего средства в настоящее время имеет соединение гидрохинона с глюкозой — арбутин. Арбутин — это гликозид, который в больших количествах содержится в листьях толокнянки и в некоторых других растениях. Арбутин значительно угнетает синтез меланина и активность тирозиназы, но в отличие от гидрохинона не оказывает токсического действия на клетки кожи.
В линии отбеливающих кожу средств растительные препараты занимают ведущее место по эффективности за счет содержащихся в растениях веществ: фенолов (фенол, хинон, тимол, эвгенол, арбутин), производных фенолкарбоновых кислот (салициловая кислота). Растительными компонентами в препаратах могут являться экстракт толокнянки, корень тутового дерева, огуречный и лимонный экстракты. Вещества, содержащиеся в лекарственных растениях, могут оказывать на пигментацию как прямое, так и опосредованное действие. Механизм прямого осветляющего действия растительных препаратов связан с ингибированием тирозиназы; связыванием меди, необходимой для работы тирозиназы; окислением или блокировкой сульфгидрильных групп (-SH); связыванием серебра, висмута, мышьяка, стимулирующих ферментативное превращение тирозина. Опосредованное действие компонентов растительных препаратов происходит за счет отшелушивающего, антиоксидантного и противовоспалительного действия и защиты от УФ-излучения, являющегося одной из причин развития гиперпигментации.
Среди современных инновационных средств для лечения и ухода за кожей с реактивной гиперпигментацией (мелазма, лентиго, постакне) следует отметить косметическую серию Иклен ® , разработанную на основе Руцинола ® (запатентованное активное вещество) с высокой степенью переносимости и высокой стабильностью. Принцип действия Руцинола ® основан на двойном механизме регуляции пигментации в меланоцитах, что позволяет активно снижать интенсивность пигментных пятен. Руцинол ® — это первое депигментирующее активное вещество, действующее одновременно на две ключевые энзиматические системы меланогенеза: значительно уменьшает продукцию меланина за счет подавления фермента тирозиназы и снижения активности энзимов TRP1. Руцинол ® в комплексе с транспортной молекулой, которая облегчает его абсорбцию кожей, включен в концентрированную формулу Сыворотки Интенсивной Депигментирующей Иклен ® (интенсивный уход) и увлажняющую формулу Поддерживающего Крема Иклен ® .
В состав Сыворотки Интенсивной Депигментирующей Иклен ® включены экстракты айвы, Софоры альфа, оказывающие опосредованное действие на гиперпигментацию и потенциирующие отбеливающий эффект Руцинола ® . Специально для женщин с сухой и очень сухой зрелой кожей для профилактики фотостарения и солнечного лентиго рекомендуется Иклен ® Дневной Уход против морщин и пигментных пятен SPF 15, а также Иклен ® Мелано-Эксперт Концентрированный Крем против пигментных пятен. Гамма средств Иклен ® гипоаллергенна (не содержит ароматизаторов), не вызывает фотосенсибилизации, цитотоксического и тератогенного эффекта.
Пигментация лица - проблема, приводящая к косметическим дефектам. Состояние развивается по внешним и внутренним причинам, различным заболеваниям, устраняется с помощью аптечных препаратов, косметических процедур, использования лазера.

Краткое описание дефекта
Пигментные пятна - изменение оттенка эпидермиса на различных участках тела при скоплении меланина. Ухудшение здоровья возникает редко, в основном это только косметический дефект. Он образуется по следующим причинам:
- гиповитаминоз - дефицит витаминов;
- нарушение циркуляции крови, особенно в капиллярах на лице;
- заболевания желчевыделительной системы;
- накопление метаболитов, токсинов, вредящих внутренним и наружным органом;
- заболевание кишечника;
- гормональный дисбаланс;
- патологии почек, печени;

Часто на организм влияют внешние факторы. К ним относится повышенная действие ультрафиолетового света при загаре под солнцем, в солярии. На тело человека влияют возрастные изменения. Со временем кожа стареет, становится дряблой, на ней появляются пятна.
Мужчина или женщина может использовать некачественную косметику, крема, что приводит к повышенной чувствительности иммунитета.
Пигментация бывает разных видов. Веснушки появляются в виде небольших желтоватых потемнений под действием солнечного света. Хлоазмы образуются на фоне гормональных изменений. Родимое пятно - доброкачественное новообразование. Лентиго чаще появляются на лице из-за процессов старения, влияния ультрафиолета. Витилиго формируется из-за нарушения обмена меланина.

Отбеливающие вещества
Средства наносят только на проблемные участки кожи. Они сильно подсушивают, поэтому чрезмерно частое применение приводит к ухудшению качества эпидермиса. Используют следующие отбеливающие вещества:
- перекись водорода - пероксид, применяемый для антисептической обработки, отбеливания зубов, кожи;
- цинковая мазь - дешевое средство, обладающее подсушивающим, адсорбирующим, дезинфицирующим, вяжущим действием;
- салициловая кислота - жидкость, показанная к применению при экземе, псориазе, себорее, ихтиозе, подсушивает, подавляет секрецию желез, обладает кератолитическим действием;
- ртутная мазь - вещество обладает токсичностью, поэтому противопоказано для пациентов с аллергическими реакциями или дерматитом в анамнезе, используются только коротким курсом.

Средства разрешено использовать в домашних условиях без назначения врача или косметолога. На постоянной основе их не наносят. Могут возникнуть негативные реакции:
- зуд, жжение, боль;
- шелушение, сыпь, покрытие корками;
- экзема, дерматит;
- сыпь, папулы, везикулы.

Отклонения легко восстанавливаются. Но лучше использовать метод коротким курсом, давая коже восстановиться. После этого отбелить пигментные пятна можно повторно. Сразу после нанесения вещества можно использовать увлажняющий крем, чтобы восстановить баланс жидкости. Во время терапии употребляют много воды, чтобы снизить подсушивающий эффект во время отбеливания.
Косметические процедуры
В косметических салонах есть много процедур, с помощью курса которых можно значительно уменьшить пигментацию. Их назначают после осмотра косметолога, выявления анамнеза пациента. Используют следующие методы:
- пилинг - глубокое очищение слоев кожи с помощью различных кремов, мазей (хороший эффект оказывает корейская косметика);
- лазерный пилинг - использование высокочастотного лазера, уничтожающего повышенное содержание меланина или другие вещества, вызывающие пигментацию;
- химический пилинг - на кожу наносят разные кислоты, предотвращающие скопление меланина, но только на поверхности;
- микродермабразия - процедура щадящего пилинга, используемая с помощью механической шлифовки прибором;
- мезотерапия - введение различных препаратов подкожно, обычно применяют вещества, устраняющие меланин;

Когда задействованы глубокие слои кожи, эти методы помогают редко. Косметолог предлагает пациенту на выбор лазерную шлифовку, трихлоруксусную кислоту. Но после проведения метода человека предупреждают, что появляться под открытыми солнечными лучами нельзя. Иначе образуется сильная гиперемия, воспалительный процесс.
Часто действия 1 курса процедур недостаточно. Со временем пятна могут появляться повторно. Поэтому могут понадобиться другие методы, чтобы поддерживать полученный эффект.
Косметические средства
Косметические процедуры помогают полностью или частично устранить пигментацию. Чтобы поддерживать эффект, понадобятся мази, гели, крема. Их можно использовать в домашних условиях, но лучше предварительно проконсультироваться с дерматологом или косметологом.
-
Меланатив. Действие средства начинается, когда пациент наносит его на пятна. Устраняется повышенная концентрация меланина, но дозированно. Препарат не агрессивен, поэтому после него кожа не подвержена негативному влиянию прямых солнечных лучей. Действие основано за счет стеариновой и гликолевой кислоты, пропиленгликоля.



Препараты можно наносить на любые участки тела. Например, спину, шею, ноги, лицо, грудь, живот. Если участки труднодоступны, можно попросить о помощи других людей. Препараты разрешены к использованию после косметических процедур и для поддержания эффекта. Но лучше предварительно узнать о возможности их использования у лечащего врача или косметолога.
Аптечные препараты
У дерматолога можно узнать, какие именно препараты подходят для ежедневного или курсового применения. Каждый из них имеет показания и противопоказания, побочные эффекты. Поэтому лучше консультироваться с врачом, чем лечить осложнения.
Чтобы исключить побочные реакции, рекомендуется предварительно сдать общий анализ крови и мочи, общий осмотр, кожную пробу по необходимости.
Обычно препараты наносят только местно. Это связано с тем, что пероральные и инъекционные формы показаны только при серьезных заболеваниях, так как действие образуется на весь организм. Используют увлажняющее масло, отбеливающие крема для лица от пигментных пятен, местнораздражающие средства, дубильные вещества и многие другие компоненты.

Процедуры, выполняемые с помощью аптечных препаратов, глубоко очищают поры и слои эпидермиса, убирают веснушки и другие небольшие образования, замедляют возрастные изменения, выводят большое скопление меланина. Эффект образуется не быстро, а по мере использования выбранного средства.
Нанесение касторового масла и Бадяги
Касторовое масло - средство на основе семян клещевины обыкновенной. Обычно его употребляют перорально, но разрешено местное нанесение. При постоянном использовании образуется следующее фармакологическое действие:
- очищение поверхностных слоев;
- глубокое увлажнение;
- снятие раздражения, зуда, шелушения;
- выведение небольшой концентрации меланина.

Вещество используют для взрослых и детей разного возраста. Но только местно. Средство можно употреблять внутрь для очищения кишечника. Часто негативная реакция на коже вызвана зашлакованностью пищеварительного тракта.
Бадяга - вещество на основе губок семейства бобовых. Оно оказывает местное раздражающее действие за счет кремниевых иголок. Обычно его применяют при кровоподтеках, ревматических и артритических изменениях. Так как Бодяга высасывает жидкости, различные вещества, она применима при пигментных пятнах. Средство удаляет меланин, помогает коже стать светлее.
Она может вызвать аллергические реакции и покраснение на коже. Ее не рекомендуется употреблять при нарушении целостности эпидермиса. Иначе возникнут неприятные ощущения.

Гидрохинон от пигментных пятен
Гидрохинон - средство, отбеливающее глубокие структуры эпидермиса. Оно быстро проникает в кожу, предотвращая влияние меланина на кератиноциты. Благодаря блокировке кожа не темнеет. В процессе использования препарата может возникнуть обратный эффект, то есть кожа начнет темнеть.
Врачи считают гидрохинон средством с сомнительным действием. Он влияет на организм неоднозначно, терапевтический эффект не доказан. Однако его продолжают использовать в косметологии для осветления. Рекомендуется применять концентрацию вещества не более 2-4%. Иначе может понадобиться обесцвечивание кожи. Тогда темная пигментация перерастет в белую.
В ряде исследований было выявлено, что он негативно влияет на функцию почек и печени. Он токсично влияет на клетки, подавляя функцию органа. Также были получены данные, что возможен мутагенный эффект. Есть риск формирования злокачественного новообразования. Но эти данные не получили точных подтверждений. Если использовать средство в низких концентрациях, получение негативных влияний маловероятно.

Отбеливание с помощью Ахромина
Ахромин - препарат на основе корня солодки, гиалуроновой и молочной кислоты. Присутствуют дополнительные компоненты в виде парафина, аскорбиновой кислоты, масел, на которые должен обращать внимание дерматолог при назначении средства для аллергиков.
Устранение меланина образуется при действии корня солодки на наружные слои кожи. Раннее в средство входил гидрохинон. Но сейчас его концентрация полностью устранена, так как он обладает токсическим эффектом. Ахромин - безопасный аналог, имеющий мало побочных эффектов.
Использование средства должно осуществляться по правилам. Если им не следовать, эффект не произойдет. Поэтому нужно выполнить следующие действия:
- предварительное очищение кожных покровов с помощью мицеллярной воды;
- умывание лица водой комнатной температуры;

Мазь показывает высокую эффективность при продолжительном использовании. Это лучшее средство по сравнению с препаратами, основанными на подслушивающих веществах, гидрохиноне и других токсичных элементов. Она помогает быстро избавиться от пигментации, не навредив коже.
Как применять Арбутин
Арбутин - арил-бета гликозид, получаемый из листьев толокнянки, черники кавказской. Это природный антисептик, уничтожающий патогенные микроорганизмы. При его нанесении образуются следующие косметологические эффекты:
- подслушивание;
- осветление кожи в плоть до глубоких слоев благодаря блокировке тирозиназы (вещество, участвующее в обмене меланина).
- ускорение метаболизма.
Дерматологи советуют использовать препарат в ограниченных дозах. Это связано с тем, что он обладает канцерогенной опасностью. То есть при обильном и частом использовании вызывает злокачественное перерождение клеток. Поэтому могут формироваться раковые опухоли, меланома.

Особую опасность показывает средство при пероральном употреблении. Оно влияет на клетки кишечника, где наиболее вероятно образование злокачественного процесса. Таким методом введения препарат используют при лечении мочевыводящего тракта в период бактериального заражения.
Если использовать Арбутин в комплексе с другими домашними средствами, можно вывести пигментные пятна без вреда для здоровья. Но его концентрация должна быть строго ограничена, прописана врачом. При появлении аллергических реакций, диспепсических расстройств метод немедленно устраняют.
Эффективность аптечных препаратов
Самый лучший эффект для удаления пигментации наблюдается при использовании косметических процедур. Например, лазерного лечения. Но у большинства пациентов поражение кожи появляется повторно. Чтобы устранить скопление меланина, рекомендуется использовать аптечные средства.
Каждый препарат обладает своими показаниями к применению. Они могут вызвать побочные реакции. Поэтому лучше предварительно проконсультироваться со специалистом, узнав, против каких изменений на коже действует определенная мазь.

Эффективность препаратов достаточно высока. Но большинство из них проникает в поверхностные слои кожи. Это сильно ограничивает действие, помогает лишь с незначительными дефектами. Поэтому врачи рекомендуют использовать комплексную терапию, состоящую из диеты, здорового образа жизни, лекарственной терапии, косметических процедур, кремов, гелей, мазей. Важно поддерживать гигиену кожи, чтобы не засорять поры.
Что такое купероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тюлис Галины Геннадьевны, дерматолога со стажем в 27 лет.
Над статьей доктора Тюлис Галины Геннадьевны работали литературный редактор Маргарита Тихонова , научный редактор Динар Сафин и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Купероз — это заболевание кожи, которое развивается из-за хрупкости капиллярных стенок и локального нарушения кровообращения. Сопровождается нарушением цвета кожи, потерей её эластичности и появлением телеангиэктазий — сосудистых звёздочек или сеточек [1] .
Как правило, купероз не является самостоятельной болезнью. Это симптом, который сопутствует основному заболеванию.
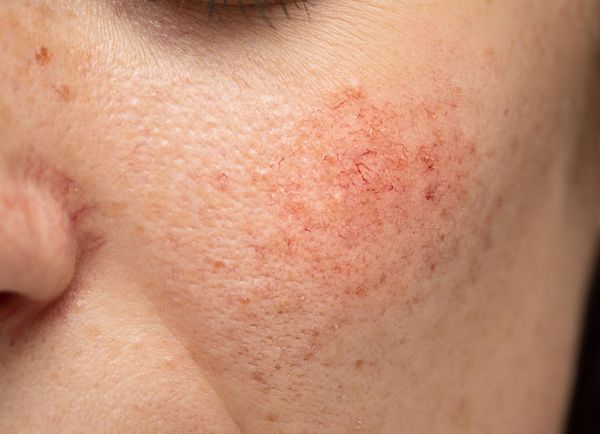
Расширение и ломкость сосудов сосудов происходят по ряду причин. Ими могут быть как внутренние, так и внешние факторы.
Внутренние факторы:
-
— основная причина развития купероза;
- физиологические гормональные изменения — в подростковом возрасте, во время беременности, климакса или при приёме гормональных контрацептивов;
- заболевания яичников, щитовидной и поджелудочной железы;
- заместительная терапия эндокринной патологии [5] ;
- сердечно-сосудистые заболевания ( артериальная гипертензия и атеросклероз );
- заболевания пищеварительной системы (гастрит, дисбактериоз кишечника , болезни печени и поджелудочной железы); и наследственные аутоиммунные заболевания (болезнь Стерджа — Вебера, синдром Луи — Бар, болезнь Рандю — Ослера).
При гормональных нарушениях обособленные частички гормонов вступают во взаимодействие с рецепторными клетками, образуя биологически активные биологические соединения. Эти соединения влияют на стенки сосудов, уменьшают их упругость и эластичность, делая их ломкими.
Во время беременности происходит серьёзная гормональная перестройка организма. Сосуды могут не выдержать такую нагрузку и расшириться. Так как такая перестройка временная, в течение 2-3 месяцев после родов сосуды обычно восстанавливаются. Но из-за развития других заболеваний (например, гипертонии) сужение сосудов после родов может и не произойти.
При наследственных аутоиммунных заболеваниях количество нитевидного белка, придающего упругость и эластичность сосудистым стенкам, уменьшается и сосуды становятся ломкими. Склеродермия сопровождается отторжением соединительной ткани. Это также сказывается на сосудах.
При розацеа поражаются сальные железы, волосяные луковицы и капилляры кожи лица. За счёт стойкого расширения сосудов и прилива крови появляются телеангиэктазии.
Внешние факторы :
- вредные привычки ( курение , злоупотребление алкоголем);
- неправильное питание (употребление большого количества кофе, шоколада, острой и горячей пищи);
- перепады температуры;
- ультрафиолетовое облучение.
Курение влияет на сосуды, разрушая баланс липидов в крови. Липиды — это жиры, которые влияют на обмен веществ у человека. Разрушенные частицы из липидного баланса оседают на сосудистых стенках, закупоривая их просвет. Сердце с возросшей нагрузкой проталкивает кровь по сосудам, в результате в сосудах с венозной и артериальной кровью образуется разное давление, что приводит к расширению капиллярной сети.
Чрезмерное употребление алкоголя также способствует скоплению жиров в сосудистых стенках, а этанол расширяет капилляры. Он снижает давление крови за счёт расслабления сосудистых стенок, тем самым эластичность сосудов теряется и они остаются расширенными.
Люди с чувствительной и светлой кожей наиболее подвержены развитию купероза, особенно под влиянием перепадов температуры и ультрафиолетового излучения. Такая кожа быстро реагирует на внешние факторы, что способствует повреждению стенок сосудов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы купероза
Купероз может проявляться на любых участках кожи, например на ногах, спине или грудной клетке, но чаще — на лице: в области крыльев носа, лба, подбородка и щёк [9] . Это обусловлено эластичностью и небольшой толщиной кожи.
Из-за нарушения целостности сосудистой стенки образуются небольшие кровоизлияния, которые становятся заметны невооружённым глазом. Вначале появляются розово-красные или тёмно-фиолетовые сосудистые звёздочки и сеточки. Их цвет зависит от степени поражения и диаметра сосудов (от 1-2 мм до 4-5 см).
Боль не характерна, но может возникнуть чувство жжения или зуда. При расширении вен на ногах появляется мышечная слабость, тяжесть в конечностях при ходьбе.
На фоне поражения печени может появится зуд. Такой печёночный зуд возникает под влиянием желчных кислот. Они формируются из холестерина в печёночных клетках, после транспортируются вместе с током желчи в желчный пузырь и двенадцатиперстную кишку. При нарушении транспортировки желчных кислот они попадают в кровоток. Кислоты накапливаются в организме, что и приводит к зуду кожи.
При наследственных аутоиммунных заболеваниях соединительной ткани расширение капилляров сопровождается поражением сосудов и неспецифическим воспалительным процессом, который возникает под влиянием множества внешних и внутренних факторов.
Если не заняться лечением, симптомы купероза начинают прогрессировать. Капилляры значительно расширяются, кровь в них застаивается, из-за чего сосуды становятся синюшно-фиолетового цвета. На других участках кожи нарушается приток крови и выработка коллагена, кожа тускнеет, теряет эластичность, становится более дряблой.
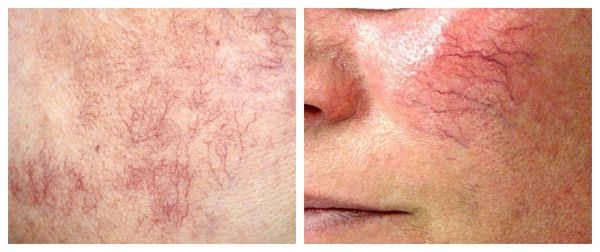
Патогенез купероза
Кожу кровоснабжают поверхностные и глубокие сосудистые сплетения: капилляры, прекапиллярные сосуды, артерии и вены. Поверхностная сосудистая сеть находится в сосочковом слое дермы, глубокая — в нижних слоях дермы и гиподерме (подкожно-жировой клетчатке). Сообщаются эти сплетения при помощи анастомозов — соединений между кровеносными сосудами [2] .
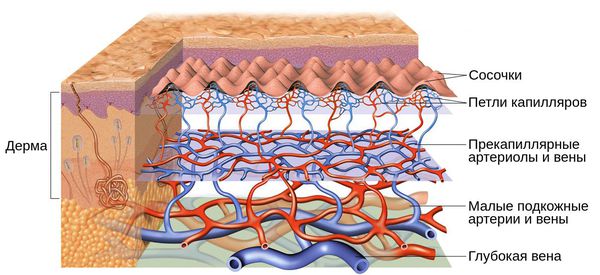
Под влиянием различных факторов образуется большое количество вазоактивных веществ, влияющих на тонус и диаметр сосудов. Среди них эндотелин, простагландины, простациклины и оксид азота [2] . Процесс сужения и процесс расширения сосудов находятся в своеобразном балансе и уравновешивают друг друга. Однако при постоянном воздействии провоцирующих факторов этот баланс нарушается и смещается в сторону расширения сосудов. Вначале развивается временный, а затем постоянный эритроз — покраснение кожи в области щёк и носа. В дальнейшем стойкий эритроз приводит к появлению телеангиэктазий. Если в среднем диаметр нормальных мелких сосудов составлял 5-10 микрон, то при куперозе они расширяются до 100 микрон — их диаметр увеличивается в 10 раз.
Телеангиэктазии могут быть единичными и множественными, локальными или распространёнными, мелкими и крупными, бледно-розовыми и синюшно-фиолетовыми. Красные тонкие сосудистые звёздочки, не выступающие над поверхностью кожи, развиваются из капилляров и артериол. Более широкие, синеватые телеангиэктазии, выступающие над поверхностью кожи, формируются из венул.
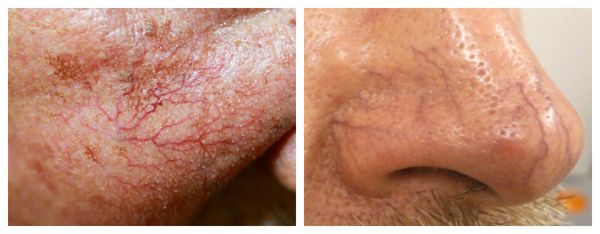
Внешний вид повреждённого капилляра может меняться: если первоначально он был тонким и красным, то затем становится синим. Это происходит из-за хронически повышенного гидростатического давления в капиллярах со стороны венозной крови. Гидростатическое давление — это явление, при котором на артериальном конце капилляра давление больше, чем на венозном. Приток крови становится больше, чем надо, и стенки венозных капилляров расширяются.

Классификация и стадии развития купероза
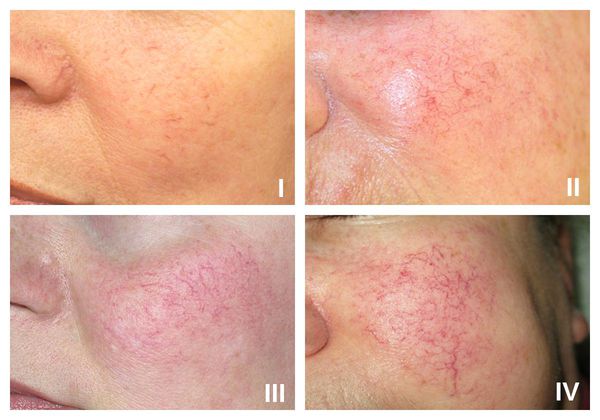
В рамках розацеа выделяют четыре стадии купероза:
- I стадия — начало болезни. Отмечается периодические ощущения "приливов". Кожа краснеет на щеках, иногда на туловище, руках и кистях [6] . На этой стадии сосуды ещё эластичны, могут полностью сократиться. Поэтому интенсивность красноты постепенно уменьшается и исчезает самостоятельно, не оставляя никаких следов. На фоне покраснения наблюдается сухость кожи и не больше 2-3 расширенных капилляров.
- II стадия. Наблюдается более стойкое покраснение в области щёк при любом прикосновении к коже лица, даже во время умывания. Появляется сосудистый рисунок в виде сосудистых звездочек, жжение, покалывание, незначительный зуд.
- III стадия. Также отмечается стойкое покраснение и сосудистая сеточка. Сосуды расширились, потеряли тонус и эластичность, не сокращаются. Усиливается сухость кожи, что приводит к развитию воспалительной реакции.
- IV стадия. В процесс вовлекаются почти все сосуды лица. Из-за спазмирования сосудов появляются бледные участки кожи.
Осложнения купероза
Единственное осложнение купероза — преждевременное старение кожи. Из-за нарушенного кровоснабжения она недополучает кислорода и питательных веществ [8] . В результате становится тусклой, дряблой, сухой, а видимые сосуды кожи вызывают эстетический дискомфорт.
Однако не стоит забывать, что купероз может быть проявлением сердечно-сосудистых, эндокринных, гастроэнтерологических или наследственных аутоиммунных заболеваний. Поэтому чтобы не допустить развития осложнений основной болезни, важно обратиться к врачу при первых признаках купероза.
Диагностика купероза
Распознать купероз по клиническим проявлениям не оставляет труда. Однако самостоятельно поставить правильный диагноз невозможно: купероз может быть проявлением начальной стадии наследственного аутоиммунного заболевания, патологии соединительной ткани и других болезней. Поэтому за помощью необходимо обратиться к врачу. Только доктор сможет установит причину купероза и подобрать правильное лечение.
При сборе анамнеза врач уточняет, какие факторы могли повлиять на развитие болезни: есть ли у пациента жалобы на щитовидную железу или яичники, были ли у него заболевания, связанные с нарушением гормонального фона [3] .
Для лучшей визуализации поражения кожи во время осмотра используют дерматоскоп. Он позволяет разглядеть тонкие паутинки расширенных сосудов, которые не видны невооружённым глазом.
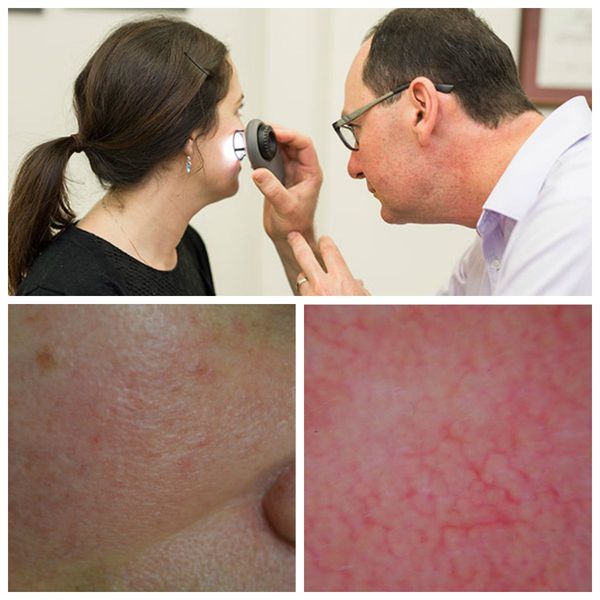
Далее врач назначает необходимые лабораторные и инструментальные исследования, чтобы выявить основное заболевание, ставшее причиной развития купероза :
- общий анализ мочи (ОАМ) — делается для определения функции почек;
- общий анализ крови (ОАК) с лейкоцитарной формулой — позволяет выяснить, какие нарушения есть в организме;
- биохимический анализ крови — также позволяет выявить изменения в организме, например в пищеварительном тракте или печени;
- анализы на свободный тироксин (Т4), тиреотропный гормон (ТТГ), прогестерон, тестостерон — обнаруживает гормональные нарушения;
- УЗИ щитовидной железы;
- УЗИ органов брюшной полости.
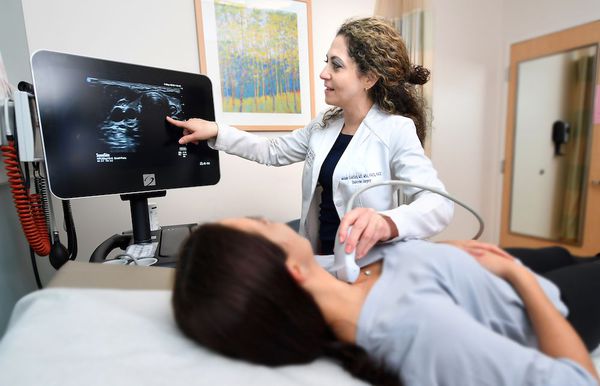
Все эти анализы обязательны, особенно для пациентов с тонкой чувствительной кожей. Они дают полную картину и позволяют назначить правильное лечение.
Лечение купероза
Лечение купероза должно быть направлено не только на устранение косметического дефекта, но и на борьбу с основным заболеванием, которое привело к поражению капилляров. Поэтому оно может потребовать участия не только дерматолога, но и других специалистов: эндокринолога, кардиолога, гастроэнтеролога или ревматолога.
В настоящее время существует много методов, которые помогают избавиться от купероза. Только врач может назначить то, что непосредственно подойдёт пациенту.
На ранних стадиях заболевания (I и II стадии) возможно амбулаторное лечение в виде мазей с флавоноидами (например, Троксевазин ), таблеток Аскорутин , а также витаминов группы С, Р. Они укрепляют стенки сосудов и препятствуют развитию рецидива [5] .
На III-IV стадиях болезни показано удаление расширенных сосудов при помощи аппаратных методов лечения. К ним относятся: электрокоагуляция, фототерапия, лазеротерапия и озонотерапия [10] .
- Электрокоагуляция — удаление повреждённых сосудов под воздействием электрического тока. Процедура безболезненная, её повторяют от 3 до 5 раз.
- Фототерапия — восстановление сосудов при помощи фотовспышек. Процедура выполняется с помощью аппарата, излучающего интенсивный импульсный свет (IPL).
- Лазеротерапия — сужение сосудов под воздействием лазерного луча [4] . Наиболее эффективным при куперозе является неодимовый лазер. Не повреждая кожу, он нагревает гемоглобин крови, тем самым как бы "запаивает" сосуд, и сосудистые звёздочки буквально исчезают.
- Озонотерапия — введение озоно-кислородной смеси в просвет повреждённого сосуда. Данная смесь обладает выраженным лечебным действием, улучшает кровообращение и ускоряет восстановление тканей.
Во время беременности лечение купероза проводят при необходимости, но только после 12-й недели, так как до 12-й недели идёт формирование плода [1] . Опасность связана с внешним и психологическим состоянием будущей мамы. Из-за постоянных стрессов понижается и без того ослабленный иммунитет. На этом фоне обостряются хронические нарушения, которые могут повлиять на формирование и развитие плода.
Беременным и кормящим противопоказана электрокоагуляция, фото- и лазеротерапия. Если во время беременности купероз возник на фоне розацеа, то не рекомендуется принимать изотретиноин и тетрациклин, так как эти препараты негативно влияют на плод [11] .
Прогноз. Профилактика
Обращая внимание на кожу, зная симптомы заболевания, можно на ранних стадиях обратиться к специалисту и вовремя устранить купероз.
Прогноз зависит от причин, вызвавших расширение и ломкость сосудов. Если развитие купероза связано с хроническими заболеваниями, особенно розацеа, лечение будет наиболее длительным. Оно требует постоянного наблюдения у специалиста. При прекращении лечения или воздействии любого фактора риска возможны периоды обострения.
Чтобы не допустить развитие купероза, необходимо придерживаться несложных правил:
- отказаться от вредных привычек;
- придерживаться правильного питания;
- пересмотреть свой образ жизни;
- правильно ухаживать за кожей;
- избегать прямых солнечных лучей;
- использовать кремы с солнцезащитным фактором;
- летом с 12:00 до 17:00 не находиться на солнце;
- зимой использовать питательные кремы, которые противостоят воздействию внешних неблагоприятных факторов [5] .
При очищении кожи лица рекомендуется использовать специальные мягкие очищающие средства, которые предохраняют кожу от обезвоживания. Пользоваться мыльными пенками и мылом не желательно, так как они разрушают липидный слой, который защищает кожу от испарения молекул воды. Также нужно отказаться от использования губки, спонжа, щёточек, кисточек, пилингов, скрабов и средств, содержащих спирт. Они будут раздражать и сушить кожу [10] .
Умываться нужно только тёплой водой. Для снятия декоративной косметики с сухой кожи желательно использовать специальные сливки или молочко. В их составе содержатся масла, которые питают и увлажняют кожу.
Крема, в которых есть ланолиновая кислота, витамины группы С, К, Е, также питают кожу и укрепляют стенки кровеносных сосудов. Перед сном можно обработать кожу успокаивающей сывороткой.
Немаловажную роль в профилактике купероза играет питание. Еда должна быть богата витаминами:
- витамин Р содержится в моркови, гречке, красном болгарском перце, спарже и петрушке;
- витамин К — в шпинате, белокочанной капусте, петрушке, спарже, брокколи, сушеных специях, водорослях и листьях одуванчика;
- витамин С — в луке, цитрусовых, чёрной смородине и квашеной капусте;
- витамин D — в молочных продуктах;
- Омега-3 — в рыбных продуктах, особенно в рыбьем жире.
Пищу желательно готовить на пару или запекать. Также рекомендуется соблюдать водный режим: выпивать 1,5-2,0 литра воды в день. Можно пить зеленый чай. Вода должна быть негазированной, так как газированная вода усиливает кислотность слизистой желудка и рефлекторное расширение сосудов лица. То же самое происходит и при употреблении острой, солёной пищи, кофе и шоколада [10] .
Читайте также:

