Как умирают от рака носа
Обновлено: 17.05.2024
Рак носа и пазух – это эпителиальные опухоли, располагающиеся в носу и придаточных пазухах. На их долю приходится 1,5% всех раковых заболеваний. Обычно такого рода новообразования появляются у людей старше 40 лет. Узнайте больше о том, что такое рак носа и какие бывают виды рака носа.
Что такое рак носа?
Носовая полость состоит из ноздрей и полого прохода прямо за носом. Назальная полость фильтрует, нагревает и увлажняет воздух, которым мы дышим, и обеспечивает человеку обоняние. Параназальные пазухи представляют собой полые камеры вокруг носа. Эти синусы придают форму лицу и глазам и помогают придать голосу уникальный звук.
Клетки в полости носа или околоносовых пазух иногда меняются и больше не растут и не ведут себя нормально. Эти изменения могут приводить к злокачественным опухолям или доброкачественным опухолям, таким как полипы носа или инвертирование папилломы.
Специалисты, проводящие лечение онкологии за границей, отмечают, что в некоторых случаях изменения в носовой полости или в клетках полости носа могут вызывать рак. Назальная полость и придаточные пазухи состоят из клеток разных типов, которые могут стать злокачественными. Каждый тип рака ведет себя или растет по-разному. Чаще всего рак носовой полости или параназальной полости начинается в тонких плоских клетках, называемых плоскоклеточными клетками. Эти клетки выровняют внутри носовой полости и придаточных пазух носа. Этот тип рака называется плоскоклеточной карциномой носовой полости или придаточных пазух носа. Иногда рак может начинаться в железе клеток носа или пазух. Примером такого типа рака называется аденокарцинома носовой полости или придаточных пазух. Также могут развиваться редкие типы носовой полости и параназального синусового рака. К ним относятся эстезионеробластома и синусальная недифференцированная карцинома.
Виды рака носа
В первую очередь, в целом новообразования в носу можно разделить на доброкачественные и злокачественные. Доброкачественные опухоли:
Варианты лечения рака носа будут зависеть от следующих факторов:
- Где опухоль находится в пазухах или полости носа и распространяется ли она на другие органы и ткани.
- Размера опухоли.
- Тип рака.
- Возраста пациента, состояния его здоровья и истории болезни.
- Первичная ли это опухоль, или рецидив онкологии.
После лечения очень важно постоянно и тщательно наблюдаться у квалифицированных врачей, например, в онкоцентрах Израиля, очень много адекватных специалистов, потому что существует повышенный риск развития вторичной опухоли в голове или на шее.
Рак носа бывает таких видов:
- Плоскоклеточная карцинома. Плоскоклеточная карцинома синуса и полости носа обычно лечится хирургическим путем. За операцией может последовать лучевая терапия и, в некоторых случаях, химиотерапия.
- Ольфакторная нейробластома. Лечение обонятельной нейробластомы включает в себя сочетание хирургии и лучевой терапии. В зависимости от определенных характеристик, также может быть показана химиотерапия.
- Синазальная недифференцированная карцинома. Это очень агрессивные опухоли, требующие быстрого вмешательства. Лечение включает хирургическую резекцию с последующей химиотерапией и лучевой терапией.
- Синональная нейроэндокринная карцинома. Является очень агрессивным видом онкологии, и к ним соответственно также применяется агрессивное и интенсивное лечение рака носа за рубежом. Лечение включает в себя агрессивную, мультидисциплинарную терапию, включая хирургическую резекцию с последующей химиотерапией и лучевой терапией.
- Меланома слизистой оболочки. Лечение меланомы слизистой оболочки обычно является мультидисциплинарным и включает операцию, сопровождаемую радиацией и химиотерапией.
- Гемангиоперицитома. Раньше лечение гемангиоперикотомов было инвазивным, проводилось при помощи крупных открытых операций с лицевыми разрезами. В наше время такие опухоли уже научились лечить эндоскопически без лицевых разрезов, что помогает существенно снизить стоимость лечения рака за границей. В зависимости от объема кровоснабжения, эти опухоли также можно эмболизировать до операции (процедура, проводимая интервенционным радиологом для уменьшения количества кровотечений во время операции). Если они распространяются во внутричерепную полость, то в резекции участвует нейрохирург, чтобы обеспечить полное удаление опухоли. Хирургия может сопровождаться лучевой терапией, чтобы предотвратить рецидив, обычно локализованный на послеоперационном участке, и особенно в тех случаях, когда опухоль не была полностью удалена.
- Аденокарцинома. Хирургическая резекция - обычное лечение аденокарциномы, а прогрессирующее стадия заболевания лечится хирургическим вмешательством в сочетании с лучевой терапией.
- Аденоидная кистозная карцинома. Лечение обычно проводится с последующей лучевой терапией. Химиотерапия обычно не используется для аденоидной кистозной карциномы.
- Хордомы. Лечение хордомы зависит от многих факторов, включая общее состояние здоровья и размер и положение опухоли. По возможности хирургическое вмешательство используется для удаления опухоли. Обычно это может выполняться эндоскопически через носовую полость, избегая любого разреза или краниотомии. Если слишком сложно полностью удалить хордому, лучевую терапию и химиотерапию можно рассмотреть после операции по уничтожению любых оставшихся опухолевых клеток. На сегодняшний день химиотерапия не показала, что она очень эффективна при лечении хордомов, но если операция невозможна, ее можно использовать в сочетании с лучевой терапией.
- Опухоли основания черепа. Многие опухоли основания черепа чрезвычайно сложны и требуют особо специализированного лечения от нескольких экспертов. Оториноларингологи работают над созданием индивидуальных планов лечения с помощью нейрохирургов, онкологов, эндокринологов, пластических и реконструктивных хирургов и многих других специалистов.
Важно отметить, что эффективность лечения рака в Израиле, Турции, Германии или любой другой стране напрямую зависит от точного определение вида опухоли.
Сколько живут с раком носа?
Профилактические мероприятия против развития рака носа состоят в своевременном и корректном лечении хронических воспалений носа и окружающих пазух, отказе от вредных привычек, улучшении условий труда на предприятиях, связанных с запыленностью. Приблизительно такие же показатели результативности имеет и лечение рака носоглотки за рубежом.
Рак носоглотки – злокачественная опухоль носовой части глотки. Может проявляться заложенностью носа, беспричинными носовыми кровотечениями, болями в зоне носоглотки и области уха, заложенностью уха, шумом и звоном в ушах, нарушением слуха, головными болями, неврологическими расстройствами, нарушениями жевания и глотания. В процессе диагностики рака носоглотки учитывают жалобы, клиническую симптоматику, данные риноскопии, фарингоскопии, эндоскопии носоглотки, КТ, МРТ, ПЭТ-КТ, рентгенографии черепа, биопсии и других исследований. Лечение – лучевая терапия, химиотерапия, стереотаксическая хирургия, традиционные хирургические вмешательства.
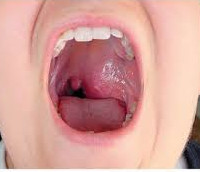
Общие сведения
Рак носоглотки – злокачественная неоплазия, происходящая из эпителиальных клеток верхней части глотки. Характеризуется выраженной неравномерностью распределения среди людей разных рас. В среднем, по данным различных авторов, злокачественные новообразования носоглотки составляют от 0,25 до 3% от общего количества онкологических поражений. При этом на территории Южного Китая рак носоглотки является самой часто диагностируемой формой рака у мужчин и третьей по распространенности у женщин. Уровень заболеваемости лиц, проживающих в странах Африки и Юго-Западной Азии, а также выходцев из этих стран, эмигрировавших в США, составляет около 18%. Обычно симптомы рака носоглотки появляются в возрасте старше 50 лет. Лечение осуществляют специалисты в сфере онкологии и отоларингологии.

Причины
Причины возникновения этой патологии точно не выяснены. Факторами риска, повышающими вероятность развития рака носоглотки, являются курение, злоупотребление алкоголем, пристрастие к острой, пряной, соленой и горячей пище. Определенную роль играют хронические риносинуситы. Установлено, что данным заболеванием чаще страдают пациенты, зараженные вирусом Эпштейна-Барр. Отмечается связь рака носоглотки с ионизирующим излучением (при проживании в экологически неблагоприятных районах, предшествующей лучевой терапии или многократных радиологических исследованиях), избыточной инсоляцией и длительным профессиональным контактом с определенными токсичными веществами. Некоторые исследователи указывают на существование наследственной предрасположенности.
Классификация
С учетом особенностей гистологического строения опухоли выделяют три основных типа рака носоглотки:
- Плоскоклеточная ороговевающая карцинома.
- Дифференцированная и недифференцированная неороговевающая карцинома.
- Базалоидная карцинома.
Наряду с перечисленными новообразованиями в области носоглотки могут возникать саркомы, лимфомы и некоторые другие виды злокачественных неоплазий. Из-за неэпителиального происхождения такие опухоли не включаются в группу раков носоглотки и рассматриваются в других разделах онкологии.
В клинической практике используют четырехстадийную классификацию рака носоглотки:
- 1 стадия – выявляется локальный узел, не выходящий за пределы носоглотки.
- 2А стадия – рак носоглотки распространяется на среднюю часть глотки, в процесс могут вовлекаться полость носа, миндалины, мягкое небо и корень языка.
- 2В стадия – обнаруживаются метастазы в лимфоузлах на стороне поражения.
- 3А стадия – выявляется поражение средней части глотки и двусторонние метастазы в шейных лимфоузлах / рак носоглотки распространяется на околоносовые пазухи, отмечается одно- или двухстороннее поражение шейных лимфоузлов / опухоль прорастает зону вокруг зева, распространяется на ипсилатеральные и контрлатеральные лимфоузлы.
- 4А стадия – рак носоглотки прорастает орбиту, верхнюю челюсть и черепные нервы, обнаруживается двухстороннее поражение регионарных лимфоузлов.
- 4В стадия – выявляются метастазы в надключичных лимфоузлах.
- 4С стадия – наблюдается отдаленное метастазирование.
Симптомы рака носоглотки
На ранних стадиях возможно бессимптомное течение. При прогрессировании процесса возникает клиническая картина, включающая в себя три группы симптомов: носовые, ушные и неврологические. В список носовых симптомов, характерных для рака носоглотки, входят заложенность носа, гнусавость, носовые кровотечения, неприятный запах из носа или изо рта, наличие плотного опухолевидного образования и боли в области носоглотки, не связанные с инфекционным заболеванием. В число ушных симптомов включают боли, нарушения слуха, серозный отит, шум или звон в ушах. Неврологические симптомы рака носоглотки проявляются в виде упорных головных болей, нарушений речи, расстройств жевания и глотания, парезов и параличей лицевых мышц.
Возникновение неврологических расстройств при раке носоглотки обусловлено внедрением неоплазии в основание черепа. Прорастание ретросфеноидального пространства сопровождается поражением II-VI черепных нервов. Возможны парез жевательных мышц, невралгия тройничного нерва, птоз и нарушение движений глазного яблока. При распространении рака носоглотки на область, расположенную кзади от околоушной слюнной железы, выявляются признаки поражения IX-XII черепных нервов: расстройства вкуса, дисфагия, сухость во рту или избыточная саливация, нарушения дыхания, синдром Горнера (экзофтальм, миоз, птоз и ангидроз лица) и слабость мышц языка.
Время появления и выраженность перечисленных симптомов рака носоглотки могут различаться в зависимости от расположения, скорости и направления роста новообразования. При достаточном увеличении размеров рака носоглотки выявляется синдром Троттера, включающий в себя одностороннюю боль в ухе, языке и нижней челюсти, одностороннюю тугоухость и нарушение подвижности мягкого неба вследствие сдавления нижнечелюстного нерва. При лимфогенном метастазировании рака носоглотки обнаруживается одно- или двухстороннее увеличение заднешейных и глубоких шейных лимфоузлов, в последующем в процесс вовлекаются надключичные лимфоузлы.
На момент постановки диагноза лимфогенные метастазы выявляются у 80% больных раком носоглотки. В половине случаев поражение лимфоузлов носит двухсторонний характер. У 30-35% пациентов наблюдается отдаленное метастазирование. При размере первичной опухоли более 6 см вероятность обнаружения отдаленных метастазов возрастает до 70%. Обычно при раке носоглотки поражаются кости, легкие и печень. На поздних стадиях возникают истощение, признаки раковой интоксикации и нарушения функций различных органов.
Диагностика
Диагноз рак носоглотки выставляется на основании жалоб, истории заболевания, данных осмотра, пальпации, неврологического исследования и дополнительных диагностических процедур. При пальпации шеи обнаруживают увеличенные лимфоузлы (в случае лимфогенного метастазирования). При проведении риноскопии и фарингоскопии выявляют опухолевидное образование. При преимущественно эндофитном росте рака носоглотки визуальные изменения в области первичного очага могут быть незначительными даже при прорастании соседних анатомических структур, наличии регионарных и отдаленных метастазов, поэтому для оценки распространенности опухоли необходимо углубленное обследование.
Обследование при подозрении на рак носоглотки включает в себя биопсию, рентгенографию черепа, КТ и МРТ головы и шеи. Перечисленные методики позволяют установить тип опухоли, оценить ее распространенность, а также степень вовлеченности твердых и мягкотканных структур головы и шеи. При проведении неврологического осмотра определяют уровень поражения черепных нервов и выявляют общие неврологические расстройства, свидетельствующие о наличии отдаленных метастазов в головном мозге.
Кроме того, для обнаружения вторичных очагов рака носоглотки назначают рентгенографию грудной клетки, УЗИ, КТ или МРТ печени и сцинтиграфию костей скелета. Дифференциальную диагностику рака носоглотки проводят с назофарингитом, гиперплазией лимфатического глоточного кольца и увеличением лимфоузлов, обусловленным другими патологическими состояниями (некоторыми воспалительными поражениями ЛОР-органов, инфекциями волосистой части головы, острым лейкозом, лимфомой и т. д.).
Лечение рака носоглотки
Проведение радикальных оперативных вмешательств при раке носоглотки зачастую невозможно, поскольку при попытке резекции новообразования обычно не удается полностью удалить злокачественные клетки, расположенные у основания черепа. Методом выбора является лучевая терапия. Западные онкологи при раке носоглотки используют сочетание радиотерапии и химиотерапии, однако, согласно результатам исследований, проведенных в странах Азии (зоне наибольшего распространения рака носоглотки) комбинированная терапия первичного очага не имеет преимуществ по сравнению с изолированным использованием лучевой терапии. Наряду с классической лучевой терапией в настоящее время все чаще применяют стереотаксическую хирургию (современный метод высокоточного облучения).
При лимфогенных метастазах рака носоглотки также осуществляют лучевую терапию. При недостаточной эффективности облучения (отсутствии уменьшения или незначительном уменьшении лимфоузлов) выполняют лимфаденэктомию. При наличии отдаленных метастазов радиотерапию сочетают с химиотерапией. Назначение химиопрепаратов позволяет почти вдвое улучшить показатели пятилетней выживаемости на поздних стадиях рака носоглотки, однако многие пациенты не могут получить лечение в достаточном объеме из-за ярко выраженных побочных эффектов. При местных рецидивах достаточно эффективна лучевая терапия, при ограниченном рецидивном поражении лимфоузлов показано хирургическое вмешательство.
Прогноз
Прогноз при раке носоглотки определяется распространенностью первичного онкологического процесса (особое прогностическое значение имеет степень инвазии опухоли в основание черепа), наличием, размером и количеством метастазов в лимфоузлах, возрастом пациента (возраст старше 50 лет рассматривается, как неблагоприятный прогностический фактор) и гистологическим типом неоплазии. Средняя пятилетняя выживаемость при раке носоглотки первой стадии составляет 90%, второй – 80%, третьей – 70%, четвертой – 50%.
Рак полости носа и околоносовых пазух – злокачественные опухоли, поражающие носовую полость, верхнечелюстные, лобные, решетчатую или клиновидную придаточные пазухи. Проявляется ощущением давления, затруднением носового дыхания, выделениями из носа и носовыми кровотечениями. В ряде случаев отмечаются онемение и ощущение мурашек на коже лица, экзофтальм, лицевые деформации и выпадение зубов. Диагноз рака околоносовых пазух и носовой полости устанавливается с учетом анамнеза, данных внешнего осмотра, риноскопии, рентгенографии, КТ, МРТ и результатов биопсии. Лечение оперативное в сочетании с предоперационной радиотерапией и химиотерапией.
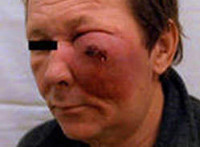
Общие сведения
Рак полости носа и околоносовых пазух – новообразования эпителиального происхождения, локализующиеся в носовой полости и придаточных синусах. Составляют 1,5% от общего количества онкологических заболеваний. Обычно поражают людей старше 40 лет. Мужчины болеют чаще женщин. Рак околоносовых пазух в 75% случаев возникает в зоне верхнечелюстного синуса, в 10-15% - в носовой полости и основной (решетчатой) пазухе, в 1-2% - в зоне клиновидного и лобного синусов. Рак полости носа и придаточных синусов распространяется на близлежащие ткани, включая костные структуры, метастазирует в регионарные лимфоузлы, но очень редко дает отдаленные метастазы. Лечение осуществляют специалисты в сфере онкологии, отоларингологии и челюстно-лицевой хирургии.

Причины
Причина рака полости носа пока не выяснена, но установлены три группы факторов, способствующих развитию данной патологии: профессиональные вредности, хронические воспалительные процессы и вредные привычки. Риск развития рака околоносовых пазух и носовой полости повышается при постоянном контакте с вредными веществами, вдыхаемыми в процессе выполнения профессиональных обязанностей. Наибольшая вероятность возникновения онкологических поражений наблюдается у пациентов, занимающихся деревообработкой, обработкой кожи и производством никеля. Особенно значим контакт с химическими соединениями, используемыми при производстве мебели. По статистике, у краснодеревщиков рак полости носа и придаточных пазух становится причиной гибели в 6,6 раз чаще, чем в среднем по популяции.
Большую роль в развитии рака околоносовых пазух и полости носа играет курение. Некоторые специалисты в числе факторов риска указывают употребление алкоголя. Вероятность развития этой группы заболеваний увеличивается при хроническом рините, риносинусите, гайморите (воспалении надчелюстных пазух), фронтите (воспалении лобных пазух), сфеноидите (воспалении клиновидной пазухи) и этмоидите (воспалении решетчатого лабиринта). Имеет значение национальность пациентов – рак околоносовых пазух и носовой полости чаще выявляется у жителей Китая и Средней Азии.
Классификация
В связи с особенностями локализации выделяют пять видов данной патологии: рак полости носа и четыре типа рака околоносовых пазух: верхнечелюстной, фронтальной, основной и решетчатой. С учетом особенностей гистологического строения различают семь разновидностей опухоли: плоскоклеточный, переходноклеточный, мукоэпидермоидный, аденокистозный и недифференцированный рак, аденокарцинома и прочие виды рака.
При определении прогноза и тактики лечения используют сложную классификацию TNM, в которой отражены особенности каждой стадии рака околоносовых пазух (прорастание тканей, уровень поражения тех или иных близлежащих органов) с учетом локализации. В клинической практике нередко пользуются упрощенной классификацией:
- 1 стадия – рак полости носа и околоносовых пазух не распространяется на костные структуры, регионарные лимфоузлы не задействованы.
- 2 стадия – новообразование распространяется на костные стенки, но не выходит за пределы пазухи, лимфоузлы интактны.
- 3 стадия – рак околоносовых пазух и носовой полости разрушает кость и прорастает в соседние полости, есть метастазы в регионарных лимфоузлах.
- 4 стадия – опухоль прорастает скуловые кости, нижнюю челюсть и кожу лица. Регионарные лимфоузлы теряют подвижность, спаиваются с окружающими тканями с образованием инфильтратов или распадом.
Из-за редкого отдаленного метастазирования в этой классификации не отражен вариант рака околоносовых пазух с гематогенными метастазами.
Симптомы рака полости носа
Симптомы этой группы болезней отличаются большим разнообразием. Картина заболевания определяется локализацией, размером и видом новообразования. На начальных стадиях обычно наблюдается бессимптомное течение или скудные проявления, напоминающие хронический ринит либо синусит. Пациенты с раком околоносовых пазух предъявляют жалобы на боль в зоне придаточных пазух, головную боль, заложенность носа и носовые выделения. Некоторые больные отмечают снижение обоняния. Иногда первым признаком болезни становится увеличение регионарных лимфоузлов.
Остальные проявления обусловлены локализацией рака полости носа и околоносовых пазух и повреждением близлежащих анатомических структур. При опухолях внутренних отделов гайморовой пазухи наблюдаются боль в верхней челюсти, отдающая в ухо либо висок, сильная головная боль, выделения и кровотечения из соответствующей половины носа. При новообразованиях в задненаружном отделе верхнечелюстного синуса возможны затруднения при приеме пищи, вызванные прорастанием рака околоносовой пазухи в жевательные мышцы.
Опухоли передненижнего отдела гайморовой пазухи могут распространяться на верхнюю челюсть и твердое небо, вызывая интенсивную зубную боль, потерю зубов и образование язв на деснах. При прорастании таких новообразований в жевательные мышцы и височно-нижнечелюстной сустав выявляются затруднения при попытке открыть рот. При поражении мягких тканей лица отмечаются лицевые деформации. Отек век, слезотечение, сужение глаза или экзофтальм характерны для рака околоносовой пазухи, локализующегося в верхней части задневнутренней зоны верхнечелюстного синуса. Рак лобных пазух проявляется резко выраженными болями в области лба, отеком век, смещением глаза и деформацией лица.
Диагностика
Диагноз рака околоносовых пазух и полости носа основывается на жалобах, данных анамнеза, результатах осмотра и дополнительных исследований. При сборе анамнеза отоларинголог выясняет наличие вредных привычек, профессиональных вредностей и хронических воспалительных заболеваний. При внешнем осмотре врач обращает внимание на деформации лица, состояние век, наличие одностороннего экзофтальма, возможность свободных движений нижней челюстью и т. д.
Рак полости носа обнаруживаются при проведении риноскопии. Фарингоскопия позволяет выявлять вторичные изменения, обусловленные прорастанием рака околоносовых пазух в ротовую полость и полость носоглотки. Наряду с фарингоскопией осуществляют фиброскопию, в процессе которой специалист изучает поверхность носоглотки и берет с измененного участка образец ткани для гистологического исследования. При расположении опухоли в придаточном синусе врач выполняет пункцию с забором материала.
Всех пациентов с подозрением на рак полости носа и придаточных пазух направляют на обзорную рентгенографию соответствующей области. При возможности проводят рентгенографию с использованием контрастного вещества, КТ и МРТ. При подозрении на прорастание рака околоносовых пазух в полость черепа назначают рентгенографию черепа. В некоторых случаях осуществляют диагностическую гайморотомию. Для выявления гематогенных метастазов выполняют рентгенографию грудной клетки и УЗИ брюшной полости.
Лечение
Лечебная тактика при раке околоносовых пазух и носовой полости определяется индивидуально с учетом локализации, размера, гистологического типа и распространенности новообразования. Как правило, используют комбинированную терапию, включающую в себя хирургическое вмешательство, химиотерапию и радиотерапию. В предоперационном периоде пациентам с раком полости носа и околоносовых синусов назначают дистанционную телегамматерапию и химиотерапию. Операцию проводят через 3 недели после окончания химио- и радиотерапии.
Объем хирургического вмешательства зависит от вовлечения различных органов и анатомических структур. В ряде случаев при раке околоносовых пазух приходится выполнять экзентерацию глазницы, удаление верхней челюсти и другие травматичные операции. При прорастании новообразования в полость черепа к участию в оперативном лечении привлекают нейрохирурга. В послеоперационном периоде назначают антибиотики и сосудосуживающие средства, проводят радио- и химиотерапию. При серьезных косметических дефектах осуществляют пластические операции в отдаленном периоде. При распространенном и рецидивирующем раке полости носа и синусов лечение консервативное.
Прогноз
Прогноз при раке околоносовых пазух и носовой полости в первую очередь зависит от стадии заболевания. На 1-2 стадии средняя пятилетняя выживаемость после хирургического удаления новообразования составляет 75%. Применение комбинированной терапии позволяет повысить этот показатель до 83-84%. На 3-4 стадиях выживаемость резко снижается. При метастазах в регионарных лимфатических узлах до 5 лет с момента постановки диагноза удается дожить всего 37% пациентов, получавших комбинированную терапию. При использовании только лучевой терапии или только оперативного вмешательства пятилетняя выживаемость на этой стадии по различным данным колеблется от 18 до 35%. Трехлетняя выживаемость на 4 стадии составляет чуть более 30%.
Локализация опухолей носа вблизи головного мозга требует проведения аккуратных и вместе с тем эффективных диагностических мероприятий для определения точной стадии опухоли. Дальнейшие действия врачей планируются с учетом выявленной стадии патологического процесса.
Классификация опухолей носа по стадиям
Злокачественные опухоли, поражающие полость носа и околоносовых пазух, классифицируются по системе TNM.
Кроме того что выделяют стадии опухолей носа и стадии околоносовых пазух, новообразования подразделяются на две группы:
- новообразования, локализованные в верхнечелюстной пазухе;
- новообразования, локализованные в решетчатом лабиринте и носовой полости.
Лечение рака за границей проводится с учетом видов и классификации опухолей:
- Т1— поражена верхнечелюстная пазуха, опухоль локализована в слизистой оболочке, кость не поражена;
- Т2— поражение твердого неба и/или среднего носового хода, патологические клетки в крыловидных отростках и задней стенке пазухи отсутствуют;
- Т3— поражение задней стенки пазухи, подкожных тканей, медиальной или нижней стенки орбиты, крылонебной ямки либо клеток решетчатого лабиринта;
- Т4а— поражение передних отделов орбиты, пластинок крыловидного отростка, кожи щеки, подвисочной ямки, а также решетчатой пластинки, клиновидной либо лобной пазухи;
- Т4b— поражена верхняя орбита, твердая оболочка мозга, мозговые вещества, средняя черепная ямка, носоглотка либо скат, а также любой черепной нерв (исключение составляет вторая ветвь пятой пары).
Классификация опухолей решетчатого лабиринта и носовой полости аналогичная, различия только в деталях патологии:
- Т1— опухоль расположена в определенной области: преддверие носа, дно, перегородка, латеральная стенка, правый либо левый решетчатый лабиринт, в некоторых случаях поражается костная ткань;
- Т2— локализация опухоли в двух зонах одной анатомической области либо новообразованием поражена другая анатомическая область без выхода за границы носовой полости и решетчатого лабиринта;
- Т3— поражение медиальной стенки либо дна орбиты, неба, верхнечелюстной пазухи, решетчатой пластинки;
- Т4а— поражаются передние отделы орбиты, щеки либо кожа носа, а также крыловидные пластинки, лобные или клиновидные пазухи, легкая степень поражения передней черепной ямки;
- Т4b— поражается верхушка орбиты, мозговые вещества, твердая оболочка мозга, средняя черепная ямка, а также любой черепной нерв (исключение — вторая ветвь пятой пары), скат, носоглотка.
Чтобы правильно спланировать лечение опухоли носа, лечение рака легких за границей или другого новообразования, необходимо знать степень поражения лимфатических узлов:
- N1— поражен единичный лимфоузел менее 3 см (ипсилатеральная сторона);
- N2а— поражен единичный лимфоузел от 3 до 6 см (ипсилатеральная сторона);
- N2b— поражены лимфоузлы, расположенные на противоположной стороне, или двухстороннее поражение, размер пораженного узла до 6 см;
- N2с— поражен минимум один лимфоузел, размер которого превышает 6 см.
Симптомы опухолей носа по стадиям
Опухоли с локализацией в носовой полости часто диагностируются на поздних стадиях, так как их клиническая картина на начальном этапе схожа с вирусными и респираторными инфекциями верхних дыхательных путей.
На ранних стадиях опухоли носа проявляются:
Развитие злокачественной опухоли, в отличие от доброкачественной, характеризуется стремительностью. Раковая опухоль быстро распространяется и увеличивается.
Такая патология сопровождается:
- сильными болями в носу, которые не устраняются с помощью обезболивающих препаратов;
- болевыми ощущениями в верхней челюсти, иногда пациенты принимают этот симптом за зубную боль;
- ухудшением слуха, шумом в ушах;
- боязнью света, слезотечением, блефаритом;
- деформацией носовой пирамиды и изменением внешнего вида лица.
На поздних стадиях, когда происходит поражение опухолью жевательных мышц, добавляются следующие признаки:
- трудности с приемом пищи;
- больной не может полностью открыть рот;
- язвенное поражение слизистой ротовой полости;
- выпадение зубов.
На начальной стадии доброкачественные и злокачественные опухоли визуально не различаются, они имеют вид небольших шишек или узелков. Определить точный диагноз возможно только в условиях клиники, поэтому при появлении подозрительных образований в ротовой полости необходимо обратиться к специалисту и пройти обследование. Онкологические центры в Израиле проводят комплексную диагностику на современном оборудовании, которая позволяет выяснить тип опухоли и выявить сопутствующие патологии.
Методы диагностики опухолей носа по стадиям
Распространенные новообразования стадий Т3, Т4 при диагностике не представляют сложности в отличие от стадий Т1, Т2, которые называют закрытыми. Такие образования локализованы в околоносовых пазухах и часто никак себя не проявляют.
На ранних стадиях эффективными диагностическими методами являются:
- изучение анамнеза, жалоб пациента (наличие болевых ощущений, трудности с носовым дыханием, характер выделений);
- контрастная рентгенография (показывает наличие опухоли в области верхнечелюстной пазухи);
- антроскопия (применяется для осмотра полости верхнечелюстных пазух и позволяет определить тип развивающейся патологии, во время такого обследования выполняется биопсия).
Диагностическая программа стадий 3 и 4 включает:
- рентгенографию и томографию для определения степени поражения прилегающих органов и тканей;
- рентгенокомпьютерную томографию для выяснения распространенности опухоли на ткани кости;
- магнитно-резонансную томографию для разграничения мягкотканых образований (опухоли) и жидкостных (полип, киста);
- методы морфологического исследования образования.
Далее разрабатывается лечебная программа, включающая современные методы. Цены на лечение рака за границей можно узнать в индивидуальном порядке, отравив запрос через контактную форму сайта.
Методы лечения опухолей носа по стадиям
Программа лечения составляется с учетом типа опухоли и выявленных патологий, которые сопутствуют развитию новообразования.
Доброкачественные опухоли подлежат полному излечению современными щадящими методиками:
- удаление с помощью носовой петли;
- криодеструкция;
- лазерная деструкция;
- электронож;
- введение склерозирующих веществ в полость образования;
- хирургическая лазерная деструкция в комплексе с назначением кортикостероидов.
Раковые опухоли требуют лечения, которое зависит от ее стадии:
- Хирургическая операция. Удаляется пораженный участок слизистой оболочки полости носа. Данное вмешательство сложное, так как проводится в непосредственной близости с головным мозгом и кровеносными сосудами. При удалении опухолей сложной локализации хирург вынужден удалять глаз или нос, после удаления опухоли сразу же выполняется восстанавливающая операция.
- Лучевое лечение. Уничтожает злокачественные клетки, назначается в качестве дополнения в послеоперационный период, а также в качестве самостоятельного терапевтического метода.
- Химиотерапевтическое лечение. Больному назначаются препараты, уничтожающие клетки рака. С применением данного метода проводится и лечение рака горла за рубежом.
Одновременно с применением перечисленных методик лечения проводится вспомогательная терапия с помощью:
- противоопухолевых;
- гормональных;
- антибактериальных лекарственных препаратов.
Также пациенты принимают антиметаболиты и биохимические антидоты.
Прогнозы и профилактика опухолей носа
Большинство пациентов, вовремя обратившихся за помощью, получают благоприятные прогнозы. Доброкачественные опухоли и раковые новообразования полости носа и околоносовых пазух 1 стадии подлежат полному излечению. Чтобы обеспечить максимально высокие результаты терапии, следует позаботиться о своевременном обращении в клинику при появлении первых признаков развития патологического процесса.
С целью профилактики патологий носовой полости специалисты рекомендуют следующие профилактические мероприятия:
Опухоли носа относятся к тяжелым и серьезным патологиям, так как они развиваются вблизи головного мозга. Если диагностирована раковая опухоль, то лечить ее лучше в заграничных клиниках, где врачи располагают всем необходимым ультрасовременным инструментарием и фармацевтикой последнего поколения.
Раковая интоксикация – патологическое состояние, обусловленное распространенным онкологическим процессом и распадом злокачественной опухоли. Возникает на поздних стадиях онкологического заболевания. Может провоцироваться активной противораковой терапией. Проявляется слабостью, утомляемостью, бледностью кожи, сухостью слизистых, тошнотой, рвотой, потерей веса и аппетита, потливостью, гипертермией, костно-суставными болями, нарушениями сна, психическими расстройствами, анемией и снижением иммунитета. Диагноз выставляется на основании анамнеза, клинической симптоматики, результатов анализов и инструментальных исследований. Лечение симптоматическое.
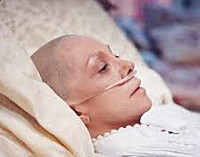
Общие сведения
Раковая интоксикация – комплекс расстройств, возникающих у онкологических больных при отравлении организма продуктами распада злокачественной опухоли. Выявляется преимущественно на терминальных стадиях заболевания, рассматривается как одна из основных причин гибели пациентов. Кроме того, раковая интоксикация часто наблюдается при проведении химиотерапии, является закономерным следствием активного противоракового лечения, вызывающего разрушение опухоли.
Раковая интоксикация может провоцировать нарушения деятельности различных органов и систем, в том числе – почечную и печеночную недостаточность, сепсис и другие тяжелые инфекционные осложнения, что обуславливает важность продуманного подбора дозировок и видов лекарственных препаратов с учетом общего состояния больного, а также наличия тех или иных хронических заболеваний. Лечение осуществляют специалисты в области онкологии.

Причины раковой интоксикации
Одной из отличительных особенностей злокачественной опухоли является ее способность к быстрому неконтролируемому росту. Как правило, темпы роста сосудов, обеспечивающих кровоснабжение новообразования, отстают от скорости роста опухолевой ткани. Злокачественные клетки достаточно устойчивы к гипоксии и могут некоторое время существовать в условиях недостаточного кровоснабжения, однако рано или поздно умирают. Обычно этот процесс наблюдается при опухолях достаточно большого размера. Массовая гибель клеток становится причиной распада новообразования и вызывает раковую интоксикацию.
В организм попадает большое количество продуктов распада, которые провоцируют расстройства всех видов обмена веществ и нарушения деятельности различных органов и систем. Раковая интоксикация становится причиной повышения уровня мочевины. Кристаллы мочевины оседают в почечных канальцах, вызывая развитие почечной недостаточности, которая еще больше усугубляет обменные нарушения. Из-за увеличения количества фосфатов возникает дефицит ионов кальция, следствием которого становятся нарушения работы нервной системы. Повышение уровня кальция негативно влияет на работу сердца. У пациентов с раковой интоксикацией возникают аритмии, в тяжелых случаях возможно прекращение сердечной деятельности. Увеличение количества свободных радикалов стимулирует распад эритроцитов и развитие анемии.
Проявления раковой интоксикации весьма вариабельны. Формирование клинической картины определяется тяжестью состояния пациента, скоростью разрушения новообразования, количеством токсических веществ, попадающих в основной кровоток, особенностями локализации и течения онкологического процесса, масштабом хирургического вмешательства, наличием и объемом кровопотери (как возникшей в ходе операции и послеоперационном периоде, так и связанной с распадом опухоли), присоединением воспалительных осложнений, дозой химиопрепарата и другими факторами.
Симптомы раковой интоксикации
Наиболее постоянными признаками раковой интоксикации являются прогрессирующая слабость и беспричинная утомляемость. Наблюдаются характерные изменения внешнего вида: дефицит массы тела (в тяжелых случаях – вплоть до кахексии), бледный, землистый или желтоватый оттенок кожи, сухость кожи и слизистых оболочек. Возможен цианоз дистальных отделов конечностей. У больных с нарушениями функции печени выявляется иктеричность склер. Пациенты с раковой интоксикацией предъявляют жалобы на усиленное потоотделение. Как правило, потливость более выражена в ночное время.
В ходе опроса врач устанавливает, что резкое снижение веса произошло в течение короткого промежутка времени и сопровождалось нарушениями аппетита: отвращением к еде (особенно – к мясным продуктам), извращением вкуса и т. д. Кроме того, при раковой интоксикации наблюдаются диспепсические расстройства: тошнота, рвота и нарушения стула. Возможны запоры, поносы или чередование запоров и поносов. Отмечается длительное повышение температуры до субфебрильных (при некоторых заболеваниях – до фебрильных) цифр. Возникают боли в костях и суставах.
Больные с раковой интоксикацией могут сообщать о периодических мигренях и приступах головокружения. Расспрос пациентов и их родственников позволяет выявить изменения психического и эмоционального статуса. Могут наблюдаться апатия, раздражительность и эмоциональная лабильность. Раковая интоксикация нередко сопровождается депрессивными расстройствами. Возможны нарушения сна: бессонница, поверхностный сон, трудности при засыпании, ночные и ранние пробуждения. Часто обнаруживаются нарушения сердечного ритма. При раковой интоксикации существует высокая вероятность развития тромбозов и склонность к возникновению инфекционных осложнений. В анализе крови обнаруживаются признаки анемии (обычно – умеренной нормохромной).
Диагностика раковой интоксикации
Диагноз выставляется с учетом анамнеза, жалоб, данных объективного осмотра и результатов дополнительных исследований. Решающую роль в определении причины раковой интоксикации играет выявление основной патологии. При характерной клинической картине и отсутствии установленного диагноза онкологического заболевания пациентам с подозрением на раковую интоксикацию назначают комплексное обследование, которое включает в себя общие анализы крови и мочи, биохимический анализ крови, анализ крови на онкомаркеры, рентгенографию грудной клетки, сцинтиграфию костей скелета, УЗИ брюшной полости, УЗИ малого таза, гинекологический осмотр и другие исследования. План обследования определяется индивидуально.
При уже диагностированном онкологическом заболевании требуется оценка выраженности раковой интоксикации для определения тактики лечения (составления плана химиотерапии, принятия решения об оперативном вмешательстве, подбора симптоматических препаратов и т. д.). Для оценки тяжести раковой интоксикации используются стандартные показатели крови: уровень мочевины, креатинина и С-реактивного белка, реактивный ответ нейтрофилов, лейкоцитарный индекс интоксикации и т. д. Наряду с перечисленными показателями могут потребоваться данные о состоянии различных органов и систем больного с раковой интоксикацией, полученные при проведении ЭКГ, анализов мочи, анализов крови на гормоны и других исследований.
Лечение раковой интоксикации
Лечение симптоматическое, включает в себя мероприятия по детоксикации, устранению или смягчению клинических проявлений и коррекции нарушений деятельности различных органов и систем. Осуществляют энтеросорбцию, гемосорбцию и аппликационную сорбцию. Пациентам выписывают сорбенты для приема внутрь. При тяжелой раковой интоксикации применяют гемодиализ или плазмаферез. При наличии открытых ран в области распада опухоли проводят перевязки с сорбентами местного действия.
При рвоте больным с раковой интоксикацией назначают противорвотные средства (домперидон, метоклопрамид), при запорах – слабительные для перорального приема и ректальные свечи (макрогол, препараты сены, бисакодил, касторовое масло и пр.). При анемии используют препараты железа внутрь и парентерально, применяют эритропоэтин. Выбор медикаментов при раковой интоксикации, сопровождающейся психическими расстройствами, зависит от вида и тяжести расстройств. При эмоциональной лабильности назначают мягкие седативные средства, при нарушениях сна – снотворные, при депрессии – транквилизаторы и антидепрессанты.
Прогноз определяется причинами раковой интоксикации, тяжестью основного процесса, возрастом и общим состоянием больного, наличием и тяжестью сопутствующей соматической патологии. Состояния, возникающие при распаде крупных распространенных опухолей в запущенных стадиях заболевания, являются прогностически неблагоприятными. Больные с раковой интоксикацией погибают от кровотечений, нарушений деятельности органов, пораженных первичной опухолью или гематогенными метастазами, а также от истощения, инфекционных осложнений, почечной недостаточности, тромбозов, нарушений сердечной деятельности или полиорганной недостаточности, обусловленной обменными расстройствами и ослаблением организма. При раковой интоксикации, возникшей в процессе химиотерапии, прогноз может быть благоприятным. При приеме химиопрепаратов это – временное состояние, являющееся частью лечебного процесса.
Читайте также:

