Как убрать кожу от печени
Обновлено: 17.05.2024
Влияние печени на кожу лица доказано множеством исследований. Закономерность можно выявить и самостоятельно: как только печень получает дополнительную нагрузку в виде шашлыков, алкоголя, тяжелых лекарств или строгой диеты, на лице высыпают вполне «подростковые» прыщи. А при серьезных болезнях печени могут появляться синяки от малейшего нажатия на кожу, и землистый, либо желтоватый оттенок щек, лба, иногда ладоней
Влияние печени на кожу лица доказано множеством исследований. Закономерность можно выявить и самостоятельно: как только печень получает дополнительную нагрузку в виде шашлыков, алкоголя, тяжелых лекарств или строгой диеты, на лице высыпают вполне «подростковые» прыщи. А при серьезных болезнях печени могут появляться синяки от малейшего нажатия на кожу, и землистый, либо желтоватый оттенок щек, лба, иногда ладоней
Прыщи и не только: внешние признаки проблем с печенью
Прыщи при заболевании печени – частая и вполне объяснимая проблема, но бывают и другие варианты проблем с кожей. Покраснения на лице из-за печени могут иметь аллергическое происхождение. Такое бывает, когда организм не справляется с полноценной переработкой, например, лекарств. Желтушность и землистость кожи вызваны, как правило, избытком билирубина, который в норме выводится печенью. Но эти признаки обычно проявляются при выраженных проблемах со здоровьем. А прыщи, как самый первый маркер проблем, высыпают при малейших неполадках.
Прыщи из-за печени – далеко не всегда признак серьёзных патологий или хронических повреждений. Скорее, наоборот, некоторое количество угрей, устойчивых к лосьонам и чисткам, просто сообщают, что печени нужна поддержка, например, диета, или отказ от каких-нибудь вредных привычек. Также прыщи на лице из-за печени могут сигнализировать о том, что принимаемые препараты не подходят организму.

Как это работает?
Оказывает ли печень влияние на кожу напрямую? Нет, связь и механизм ее реализации намного сложнее. Печень, как природный фильтр организма, должна преобразовывать, связывать и выводить все токсины, яды – то есть все, что невозможно вывести без дополнительной обработки. Поскольку внутри органа всегда более высокая температура, там гораздо быстрее распадаются на пригодные к выведению составляющие почти любых ядов. Но есть нюанс: в процессе фильтрации сама печень может получить повреждения. Простой пример – регулярная переработка больших доз алкоголя нарушает процессы самовосстановления и запускает разрушение органа.
Прыщи больная печень «создает» в двух вариантах – либо через кожу организм пытается вывести токсины, и это снижает иммунную защиту за счет изменения pH на более щелочной. Либо через кожу выделяется больше сала – через поры в норме выводится немного жира, который в малых количествах защищает кожу от пересушивания и помогает сохранять ее эластичность. Усиление выделения кожного сала часто говорит о проблемах именно с печенью: когда кожа начинает «блестеть» через 2-3 часа после умывания — самое время обращаться к гепатологу. Прыщи при болезни печени с выраженной избыточной секрецией сальных желез – это вторичная проблема. Большое количество жира – питательная среда для бактерий и грибков. А если обе проблемы сочетаются, появляются очаги акне с большим количеством прыщей.
Вернуть чистоту кожи
Чистая кожа лица – это не роскошь, избавиться от внезапно появившихся прыщей хотят все. Тем более, что они зачастую болезненны. Однако, если проблемы с кожей вызваны патологиями печени, для избавления от угрей придется постараться:
- изменить рацион, убрав дареное, жирное, копченое, сладкое, острое
- отказаться от алкогольных, слабоалкогольных и безалкогольных газированных напитков
- если соблюдается «жиросжигающая» диета, пересмотреть рацион в пользу сбалансированного питания
- если есть необходимость принимать препараты, серьезно повреждающие печень, обсудить с лечащим врачом способы нейтрализации вреда
- пить больше чистой воды
- провести «генеральную уборку» организма и чистку печени с помощью детоксицирующих препаратов
Зависимость «убрать прыщи – почистить печень» известна давно, об этой связи знали ещё в древности. Природные гепатопротекторы растительного происхождения уже тогда были популярны и среди простых, и среди знатных людей, поскольку качество питания серьезно влияло на печень и прыщи. Взаимосвязь чистой кожи с обилием в рационе капусты, репы, зелени и кисломолочной продукции отследили лекари, которые сажали пациентов с больной печенью на некое подобие диеты – о красоте кожи речи не шло. Однако, вместе с болями, тяжестью в правом подреберье и тошнотой исчезали и высыпания на лице.

В более запущенных случаях применялись отвары и настои расторопши, шалфея, аира, мяты – природные гепатопротекторы, которые вместе с диетой давали выраженный эффект. Такая чистка печени прыщи удаляла еще быстрее и качественнее, да и общее состояние организма становилось намного лучше. Собственно, до сих пор один из самых действенных советов косметологов звучит так: лучший способ вывести прыщи – почистить печень.
Использовать для чистки диету – разумно и безопасно, однако старинные рецепты настоев применять все-таки не стоит. Вместо опасных побочными эффектами и аллергией травяных сборов лучше использовать современные гепатопротекторы, которые включают в себя исключительно необходимые действующие вещества. Оптимальный вариант – использовать гепатопротекторы на основе силимарина, действующего вещества, выделенного из расторопши пятнистой. Препарат Легалон, содержащий силимарин наиболее высокой степени очистки, полностью лишен всех побочных эффектов, которые вызывает неочищенный отвар растения. Он позволяет безопасно провести очищение печени, и кожа постепенно приходит в норму.
Техника безопасности: как избежать рецидива
Очищение печени и кожа лица связаны, и обратный эффект в виде возвращения акне при малейших проблемах с фильтрацией токсинов встречается постоянно. Как же избежать возвращения прыщей после чистки? Способов несколько:
- раз и навсегда сформировать рацион, исключающий вредную для печени пищу;
- отказаться от алкоголя — при этом будут благодарны все органы, а не только печень;
- отказаться от строгих диет, которые провоцируют жировой гепатоз;
- следить за иммунитетом, своевременно лечить все простудные и инфекционные заболевания;
- принимать гепатопротекторы профилактическими курсами по мере необходимости;
- пить больше чистой воды;
- регулярно дышать свежим и чистым воздухом в парках или садах, лучше за городом.

Достаточно простые советы, которые, в отличие от строгих запретов хронического больного, можно изредка нарушать – от одного жареного пирожка раз в пару месяцев прыщи, скорее всего, не появятся. И самое приятное: правила можно дополнять своими наблюдениями, ведь каждый организм уникален.
Важно помнить, что устойчивые к косметическим процедурам прыщи и печень связь имеют самую прямую. Поэтому, если вдруг угри и жирность кожи стали проблемой, нужно записаться на прием к гепатологу. На всякий случай.
Знакомая фраза: «Красота идет изнутри»? Это чистая правда. Чтобы поддержать красоту снаружи, нужно создать здоровье внутри. Сегодня мы поговорим о том, почему лечение заболеваний кожи, чистки и другие косметологические процедуры стоит начинать с печени и желчного пузыря.

Сначала — 3 реальные истории наших пациентов
История 1: похудение, дорогие кремы и желчный пузырь
Пациентка П., 36 лет. На новом рабочем месте – высокие требования к внешности. Пациентка села на строгую диету, занялась спортом и похудела за месяц на 8 кг. Однако, усилились высыпания на коже - появились участки покраснения, шелушения, акне. Лечение у косметолога не помогло и даже дорогие средства для кожи не давали результата.
По совету очередного дерматолога пациентка пришла на обследование к гастроэнтерологу-гепатологу. На приеме пациентка вспомнила, что во время занятий спортом иногда ощущала покалывание в правом боку, но внимания не обращала. Врач назначил УЗИ, где были выявлены изменения в желчном пузыре: из-за нерегулярного питания он был спазмирован, стала накапливаться густая желчь, и это тормозило перистальтику кишечника. Врач назначил лечение, и порекомендовал питание 4-5 раз в день небольшими порциями. Постепенно состояние кожи улучшилось, боли перестали беспокоить.
Вывод: грамотные косметологи знают, как состояние кожи связно с работой внутренних органов. Поэтому часто советуют при проблемной коже проконсультироваться у гастроэнтеролога. Прислушайтесь, красивая кожа начинается со здоровья внутри.
История 2: высыпания на коже и гепатит
Пациент К, 34 года. Никогда не страдал от аллергии. Неожиданно появились высыпания по типу крапивницы, которые стали регулярно рецидивировать. Пациент неоднократно консультировался у аллерголога и гематолога. Противоаллергические средства совсем не помогали. Дошло до того, что высыпания стали появляться вообще без видимых причин. Состояние ухудшалось, присоединилась слабость, сонливость, утомляемость.
Заметив это, пациент пришел на обследование к гастроэнтерологу. Врач куратор назначил анализы, УЗИ с эластографией. Диагноз: хронический гепатит С, генотип 1а, фиброз 2 стадии. При дообследовании обнаружили лямблии – именно они и вызывали высыпания на коже. Пациент прошел соответствующий курс лечения и противовирусную терапию, высыпания исчезли.
Вывод: если у вас высыпания, не спешите закупать дорогие лекарства и садиться на строгую диету. Часто причина в другом. Проверьте печень и желчный пузырь.
История 3: кожный зуд и цирроз печени
Пациентка О., 54 года, обратилась в «ПолиКлинику ЭКСПЕРТ» по рекомендации дерматолога с жалобами на кожный зуд. Длительное лечение у дерматолога оказалось неэффективным, и была назначена консультация гастроэнтеролога-гепатолога.
Врач выяснил, что за несколько лет до появления кожного зуда в биохимическом анализе крови были выявлены изменения, из-за проблем с выработкой и выведением желчи из печени. Много лет пациентка работала с химическими удобрениями. Кроме того, гинеколог назначил ей для нормализации менструального цикла гормональные контрацептивы, которые она принимала длительное время.
Пациентку полностью обследовали по одной из комплексных диагностических программ, в том числе провели биопсию печени. Исключили токсический и лекарственный гепатит. Все это помогло установить окончательный диагноз: первичный билиарный цирроз печени. Пациентке назначены препараты желчных кислот и лечение кожного зуда. Сейчас пациентка чувствует себя удовлетворительно, кожный зуд исчез, биохимические показатели печени в норме.
Вывод: если ваша печень подвергалась перегрузкам — вы контактировали с токсичными веществами, длительно принимаете лекарства - периодически обследуйтесь. Так можно вывить потенциально опасное заболевание на ранней стадии.
Что общего у кожи с печенью?
Одна из многочисленных задач печени — вывести из организма продукты обмена. Если по каким-либо причинам клетки печени перестают выполнять эту работу — выделение усиливается через кожу. Проявляется это высыпаниями, изменениями цвета кожи, и т.п.
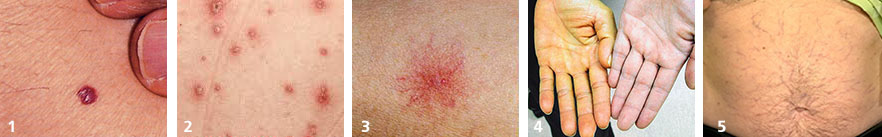
Проверьте печень, если вы видите:
- ранние возрастные изменения — жировой гепатоз, гепатиты различного происхождения
- кровяная роса (синдром Тужилина) – признак целого ряда заболеваний печени, желчного пузыря и поджелудочной железы (фото №1)
- везикулы и папулы — часто появляются при аутоиммунном процессе в печени и вирусном гепатите (фото №2)
- акне – жировое перерождение печени и воспаление клеток— неалкогольный стеатогепатит
- сосудистая звездочка (т.н. спайдеры) — частые признаки гепатита, цирроза, жирового гепатоза, акогольной болезни печени (фото №3)
- желтуха — признак выхода желчных пигментов в кровь из-за механического препятствия оттоку желчи или повреждения печеночных клеток (фото №4)
- печеночные ладони — появляется из-за накопления эстрогена при циррозе
- экскориации — расчесы из-за зуда кожи при гепатите и циррозе
- крапивница — хоть и не связана напрямую с печенью, но может косвенно указывать на повышенную аллергизацию, спровоцированную заболеванием в этом органе
- синяки без видимой травмы — признак нарушения свертываемости крови, заболеваний поджелудочной железы
- белые пятна на ногтях, трещины в углах рта — признак авитаминоза, анемии, заболеваний кишечника
- растяжки (стрии) — часто появляются при накоплении жидкости и увеличении объема брюшной полости при циррозе
- увеличение живота и «голова медузы» - асцит и расширение подкожных вен брюшной полости – признаки цирроза печени и портальной гипертензии, также встречается при онкологических заболеваниях внутренних органов (фото №5).
Что делать, если вы заметили изменения на коже?
Шаг 1. Проконсультируйтесь у врача и получите индивидуальный план обследования — биохимические анализы – АЛТ, АСТ, билирубин, щелочная фосфатаза, ГГТП, маркеры вирусных гепатитов, иммунологические тесты, УЗИ, и другие, согласно рекомендациям врача.
Шаг 2. Узнайте результаты анализов, диагноз и прогноз заболевания.
Шаг 3. Получите план лечения с учетом сопутствующих заболеваний.
Не ждите, пока состояние кожи ухудшится. Проверьте печень. На ранних стадиях можно достичь выздоровления. А специалисты ПолиКлиники ЭКСПЕРТ - гепатологи и дерматологи с большим опытом - будут рады помочь. Здоровья и красоты вашей коже!

Знаете ли вы, что 27% жителей России страдают ожирением печени? Не все из них принимают алкоголь, страдают от лишнего веса и ходят к врачам, как на работу.
В этой статье мы развенчаем мифы о жире в печени и расскажем, как не получить инфаркт или цирроз от незнания.

Когда жир накапливается в печени,а вы не знаете? Неочевидные факторы риска
Мало кто идет к врачу, чувствуя себя здоровым. Многие не идут, даже если есть симптомы. Поэтому ожирение печени выявляется чаще всего случайно, во время обследования по поводу других заболеваний.
Кому стоит поберечься? В группе риска по ожирению печени те,кто:
- Придерживаются строгих диет или резко и быстро похудели. Пациент теряет вес, радуясь достижениям и отражению в зеркале, а печень накапливает жир.
- Питаются пищей с высоким содержанием быстрых углеводов и вредных жиров - а организм нуждается в большем количестве инсулина, поджелудочная железа вырабатывает его с избытком, а инсулин усиливает накопление жира в печени.
- Болеют сахарным диабетом 2 типа — опять же из-за того, что инсулина при этом заболевании много, он заставляет печень накапливать жир. И другие гормональные расстройства, например, недостаток гормонов щитовидной железы, тоже отражаются на печени.
- Принимают лекарства по другим поводам — например, многие контрацептивы вызывают ожирение печени. В «черном списке» — некоторые антибиотики, лекарства от аритмии, противоопухолевые и многие другие препараты.
От ожирения печени к диабету - один шаг
И все же, «чемпионы» по риску для печени — те, кто страдают ожирением. При этом состоянии в печень поступает больше свободных жирных кислот, и они откладываются в клетках печени в виде жира. Клетки теряют чувствительность к инсулину, которого становится все больше, происходит срыв, и развивается диабет.
Любите расслабиться с бокалом спиртного? Ожирение печени на горизонте
Алкоголь в процессе обмена превращается в жир, который накапливают клетки печени. Потом клетки переполняются жиром, не получают должного питания и гибнут. Это есть и причина цирроза у тех, кто «употребляет».
Что убивает пациента с нелеченым ожирением печени: инфаркт или цирроз?
Жировой гепатоз, как еще называют ожирение печени, сочетается с отложением жира на стенках артерий, и, как следствие, ускоряет развитие сердечно-сосудистых катастроф. Если ожирение печени не лечить, оно переходит в фиброз, когда вместо «рабочих лошадок» — клеток печени, образуется соединительная ткань, иначе говоря — рубец. Так постепенно развивается цирроз. И это последствия любви к сладкому, жирному, жестким диетам, «отдыху» с бокалом пива в руке или чего покрепче.
Но печень — удивительный орган, и процесс обратим, если вовремя начать уделять себе внимание.
Как избавиться от жира в печени? 5 правил поведения
К сожалению, «волшебной таблетки» от жирового гепатоза не существует. Только диета и физическая активность. Поэтому:
- Ограничьте животный жир – исключите сливочное масло, жирное мясо, сало, копчености, снимайте кожу с птицы, переходите на растительные масла.
- Ограничьте сладкое и мучное, полюбите овощи - только «медленные» углеводы, до 100 г в сутки, вместо сахара — используйте заменители, лучше стевию.
- Употребляйте достаточно белков, но меньше красного мяса — рыба, птица, нежирный творог, натуральный йогурт, яйца подойдут лучше всего.
- Откажитесь от спиртного или уменьшите дозу до безопасной.
- Занимайтесь физическими упражнениями 3 раза в неделю по 45 минут. Каждый раз, когда вы занимаетесь, уровень инсулина падает на 48 часов, и печень постепенно перестанет накапливать жир.
Как мы можем вам помочь?
- Проконсультировать у гепатолога. Врач тщательно вас осмотрит и назначит индивидуальный план обследования.
- Обследовать. УЗИ и эластография покажут, насколько изменена ткань печени, есть ли фиброз, а по анализам станет понятно, есть ли нарушения жирового и углеводного обмена. Если по результатам УЗИ выявлено ожирение печени, гепатолог порекомендует сдать анализы на вирусные гепатиты. Вирусные гепатиты часто протекают под маской ожирения печени.
- Назначить лечение. Если диагноз жирового гепатоза будет поставлен, мы делаем все возможное, чтобы улучшить ваше состояние — назначаем медикаменты, коррекцию питания, режим физических нагрузок.
- Сопровождать до выздоровления. Ваш врач-куратор следит за изменениями в состоянии и корректирует лечение.
Печень не болит, жир накапливается незаметно. Задумайтесь, пока не стало слишком поздно. Пройдите обследование и убедитесь, что все в порядке. А если проблема существует, не закрывайте на нее глаза и обратитесь за помощью. Мы готовы помочь.

Печень – самый крупный и важный орган брюшной полости. Обеспечивает белковый, углеводный и жировой обмен.
Жировая болезнь печени сегодня – очень распространенный недуг. Стереотип о том, что от ожирения печени страдают только люди с избыточным весом и алкоголики, вводит в заблуждение. Это заболевание вызывается не только чрезмерным употреблением алкоголя, но и нездоровым питанием и малоподвижным образом жизни, характерными для значительной части населения.
Средний возраст, в котором обнаруживают жировую дистрофию печени, составляет 50 лет, но в целом частота гепатоза увеличивается с возрастом: от 2,6% детей до 26% лиц в возрасте 40-50 лет.
Что такое жировая болезнь печени?
Здоровая печень должна содержать мало жира или вообще его не содержать. При жировой дистрофии или стеатозе печени жировые капли накапливаются в ее клетках – гепатоцитах.
Стеатоз печени развивается медленно, но даже на ранних стадиях может оказывать негативное влияние на сердечно-сосудистую систему. Также печень не способна достаточно эффективно очищать организм от лишнего холестерина и токсинов.
По мере того как количество поврежденных клеток возрастает до критического уровня, печень уже не в состоянии функционировать.
Жирная печень сама по себе не является большой проблемой. Но жировая ткань – это не инертное образование, она выделяет гормоны и способствует воспалению. Так что у некоторых людей — в среднем у 20% — развивается воспаление жировой печени или стеатогепатит, и это уже нехорошо.
У некоторых стеатогепатит прогрессирует и со временем вместо печеночных клеток развивается соединительная ткань и фиброз – путь к циррозу печени и развитию необратимых изменений в этом органе. Ткань печени замещается соединительной тканью и больше не функционирует. Следовательно, печень плохо выполняет свою работу – не производит, не обезвреживает, не очищает и не метаболизирует. Риск рака печени также выше.
Жировая дистрофия печени — серьезный диагноз, требующий наблюдения.
Поэтому очень важно следить за здоровьем печени и своевременно предотвращать причину заболевания, так как печень – единственный орган, способный восстановиться после развития очень тяжелого заболевания.
Печеночное ожирение чаще всего связано с двумя заболеваниями:
- Неалкогольная жировая болезнь печени или НАТАС;
- Алкогольная жировая болезнь печени или АТАС.
Причины возникновения жировой болезни печени
Почти каждому третьему человеку ставят диагноз жировая дистрофия или стеатоз, или жировой гепатоз печени после УЗИ брюшной полости. Больные с этими диагнозами часто не предъявляют жалоб, поэтому жировая дистрофия печени обнаруживается случайно.
Основные причины жировой дистрофии печени известны:
- Злоупотребление алкоголем. Печень расщепляет алкоголь, вырабатывает избыточную энергию, а организм откладывает ее в виде капелек жира.
- Слишком большое количество потребляемых человеком калорий – нездоровое питание, чрезмерное употребление насыщенных жирных кислот, например, сливочного масла и сахара. Особенно плохо так называемое центральное ожирение – в области живота скапливается лишний жир, потому что из кишечника и сальных оболочек в кровь поступает больше жирных кислот. Они попадают в печень и в ней накапливаются капельки жира.
- Один из метаболических синдромов: избыточный вес, диабет 2 типа, высокий уровень холестерина, гипертония или другие симптомы.
- Малоподвижный образ жизни.
- Нарушение функции инсулина. Инсулин — это гормон, способствующий синтезу белков и жиров в печени, он помогает снизить уровень сахара в крови после еды. В отсутствие инсулина неполное окисление промежуточных жиров в организме может привести к развитию сахарного диабета 2 типа.
- Вирусный гепатит В или С. Однако это случается редко.
- Иногда основная причина – регулярный прием лекарств. Около 99% применяемых лекарств метаболизируются непосредственно в печени. Поэтому потенциально любое лекарство может нанести ей вред. Исследования показывают, что антибиотики и нестероидные противовоспалительные препараты, статины, лекарства, используемые для лечения туберкулеза, грибковых заболеваний и психических заболеваний, с большей вероятностью вызывают повреждение печени.
Неалкогольная жировая болезнь печени
Неалкогольная жировая болезнь печени или НАТАС характеризуется избыточным накоплением жира в печени, что чаще всего встречается у пациентов с избыточным весом и диабетом, но также наблюдается у людей с нормальным весом, особенно у тех, кто не питается регулярно или недостаточно и склонны голодать. Худой трезвенник, но с жирной печенью? К сожалению, никто не застрахован от этого диагноза, потому что это болезнь образа жизни!
Алкогольная жировая болезнь печени
Алкоголь – причина жировой дистрофии печени, особенно если он употребляется регулярно. Однако если прием алкоголя прекратить, то жировая болезнь печени обычно исчезает. В этом существенное различие между алкогольной жировой болезнью печени и неалкогольной жировой болезнью печени.
Способность алкоголя воздействовать на печень во многом определяется дозой вещества. Небольшая доза – не более 10 граммов в день красного вина – даже укрепляет печень. Печень не повреждается и более высокой дозой алкоголя, но она не должна превышать 30 граммов в день. Но некоторые люди очень чувствительны к алкоголю, поэтому у них он может вызвать повреждение печени, даже если они употребляют его очень мало, но каждый день.
Быстрее всего жировая дистрофия печени образуется при регулярном употреблении алкоголя:
1) Для мужчин, если ежедневно выпивается 60 г алкоголя, то есть около 1,5 л пива или 0,6 л вина, или 120 г рома.
2) Для женщин, если ежедневно выпивать 20-40 г алкоголя, то есть примерно 0,5-1,0 л пива или 0,2-0,4 л вина.
Диагностика жировой болезни печени
Печень не болит. Пациенты с ожирением печени обычно не испытывают никаких проблем со здоровьем. Имеются только общие расстройства – слабость, повышенная утомляемость, тяжесть или стеснение в правом верхнем подреберье живота, потому что печень становится больше при отложении жира. Потенциальные проблемы легко диагностировать, поэтому рекомендуется периодически проверять и заботиться о своей печени.
- УЗИ брюшной полости;
- Оценка сопутствующих заболеваний – сахарный диабет, гипертоническая болезнь и другие;
- Анализ крови, обращая особое внимание на ферменты печени – АЛТ, АСТ, ГТФ, следует учитывать и другие показания – глюкозу, холестерин, ЛПНП и ЛПВП.
У пациентов с НАСГ АЛТ часто выше, чем АСТ. Но у больных с АТАС уровень АСТ в крови вдвое превышает уровень АЛТ.
Признаки хронического употребления алкоголя:
- кожные звездочки чаще всего поражают кожу лица;
- массивное расширение сосудов кожи и слизистых оболочек;
- эритема запястья – розовые круглые пятна на коже рук;
- гинекомастия у мужчин – увеличение молочных желез;
- увеличение слюнных желез;
- потливость, тахикардия, тремор рук;
- увеличение объема эритроцитов;
- увеличение ГГТ – фермент, находящийся в печени;
- концентрация АСТ > чем АЛТ.
Лечение
Лечение жировой дистрофии печени основано на устранении ее причин. Если больной употребляет алкоголь, его следует прекратить, а если жировая дистрофия печени обусловлена метаболическим синдромом, то следует контролировать уровень сахара в крови, уровень холестерина и снижать вес.
Основное лечение заключается в уменьшении избыточного жира. Пациентам с НАТАС и ожирением рекомендуется снижение массы тела на 7-10%. Этого можно добиться, сократив потребление калорий, увеличив физическую активность как минимум до двух-трех раз в неделю.
Несколько советов по снижению калорийности пищи:
- количество животных жиров и сахара в рационе должно быть ограничено;
- отказаться от колбас и жирных сортов мяса;
- научиться употреблять несладкий чай или кофе;
- не употреблять молоко и молочные продукты с повышенной или нормальной жирностью;
- ограничить употребление тортов и сладостей;
- не употреблять сладкие напитки;
- не употреблять алкоголь;
- печени понравится средиземноморская диета, основанная на растительных продуктах, рыбе, орехах и оливковом масле.
Если человек не может принять эти меры, то необходим прием лекарств для снижения веса – орлистата или сибутрамина. Если такое лечение не помогает, следует прекратить прием препарата и рассмотреть вопрос об операции по уменьшению жира.
Применение гепатопротекторов – эссенциальные фосфолипиды и силимарин – может способствовать очищению печени и улучшению ее биохимических свойств. Эссенциальные фосфолипиды обладают антиоксидантным и антифибротическим действием. Силимарин – экстракт облепихи. Исследования показали, что силимарин снижает резистентность к инсулину и может привести к снижению и нормализации АСТ и АЛТ.
Профилактика
Здоровая печень любит полноценное питание, и важно, чтобы оно было разнообразным. А именно чтобы клетки печени активно функционировали, им нужны как хорошие ненасыщенные жирные кислоты, так и углеводы для их переработки. Напротив, если человек ест однородную пищу, например, сидит на капустной или рисовой диете, часть клеток печени ленивы. Печень будет «наслаждаться» несколькими чашками кофе в день — доказано, что кофе снижает риск развития фиброза печени.
Чтобы избавиться от жира в печени, не обойтись без регулярных физических нагрузок, желательно с увеличением частоты сердечных сокращений. Подходит как для ходьбы, так и для медленного бега, езды на велосипеде, плавания, гребли, рекомендуются регулярные активные прогулки три-пять раз в неделю не менее получаса.
Даже если вес не уменьшился, жировая масса уменьшится в результате физической активности. Жиры — это триглицериды, которые расщепляются и уходят из печени в мышцы, потому что им нужна энергия для движения. У физически активного человека шансы заболеть стеатогепатитом становятся намного ниже.
Чтобы сохранить здоровье печени, необходимо вести здоровый образ жизни и стараться максимально отказаться и сократить вредные привычки. Своевременная борьба с причинами заболевания – лучшее решение. Профилактика определенно лучше, чем лечение.
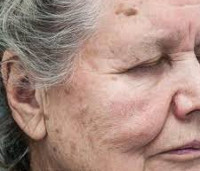
Старческое лентиго (печёночное пятно) – разновидность простого доброкачественного пигментного пятна, возникающего под воздействием ультрафиолетовых лучей на фоне обменных нарушений возрастного характера. Появляется у пожилых пациентов, которые в молодости не защищали кожу от ультрафиолета. Представляет собой плоское коричневое пигментное пятно с размытыми границами до 1 см в диаметре. Локализуется на открытых участках кожи. Диагностируется на основании анамнеза и клинической картины с использованием дерматоскопии и биопсии. Старческое лентиго не требует терапии. По желанию пациента после консультации с косметологом возможно фотоомоложение, применение отшелушивающих и отбеливающих кожу средств.
Общие сведения
Старческое лентиго – доброкачественная пролиферация меланоцитов у пациентов пожилого возраста с образованием пятна, спровоцированного действием солнечных лучей. С этой точки зрения старческое лентиго напоминает веснушки или вульгарное пигментное пятно, возникающее как результат возрастного гиперкератоза кожи. Основным отличием лентигинозного пятна является смешанное пигментообразование, когда лентиго появляется на фоне возрастных изменений, гормональных сдвигов и солнечного ожога. По данным отечественных дерматологов, более 50% пациентов в возрасте 60 лет имеют как минимум одно или два лентигинозных пятна. Образуются такие пятна в результате кумулятивного эффекта ультрафиолетовых лучей при постоянной гиперинсоляции. Чаще страдают люди с очень светлой кожей.
Старческое лентиго не имеет гендерной окраски, дебютирует в любое время года, неэндемично. В отличие от других разновидностей лентиго, никогда не малигнизируется, но требует точной диагностики, поскольку может напоминать пограничный невус или злокачественное лентиго. До середины ХХ столетия в дерматологии существовало представление о том, что лентиго относится к одной из разновидностей плоского меланоцитарного невуса. Однако с 1962 года, благодаря работам венской школы дерматологии, лентиго рассматривают в качестве самостоятельной нозологии. Актуальность старческого лентиго связана с эстетическим дискомфортом, особенно при множественных пигментных пятнах, локализующихся на лице.

Причины старческого лентиго
Непосредственной причиной появления доброкачественного старческого лентигинозного пятна являются ультрафиолетовые лучи, воздействующие на эпидермис. В составе этого слоя кожи больше всего (до 85%) кератиноцитов, которые отвечают за загар – ответную реакцию кожи на солнечные лучи. Обычные клетки эпидермиса сами не вырабатывают меланин, а получают его путём транспортировки пигмента по клеточным отросткам от меланоцитов. Меланоциты – основные источники меланина и вторые по численности клетки эпидермиса. В эпидермисе пациентов со светлой кожей содержится небольшое количество меланина, что обеспечивает менее выраженную защитную реакцию кожи на действие солнечных лучей.
Гиперинсоляция стимулирует продукцию пигмента в меланоцитах, на коже появляется загар. При этом часть переполненных меланином клеток поднимается на поверхность кожи, а часть не достигает её поверхности и откладывается на уровне зернистого слоя. Происходит кумулятивное накопление меланина. Кератиноциты, наполненные меланином, достигшие поверхности и выполнившие функцию защиты от УФО, в последующем трансформируются в роговые чешуйки и отшелушиваются. Приблизительно через месяц после прекращения инсоляции эти клетки заменяются новыми, содержащими нормальное количество меланина. Кожа приобретает нормальную окраску.
Транзиторность кератиноцитов имеет положительную и отрицательную сторону. С одной стороны, меланин является антиоксидантом, полезным веществом, ингибирующим процесс окисления, связывающим свободные радикалы и препятствующим старению кожи. С другой, со временем меланин начинает сам продуцировать свободные радикалы, разрушающие клетки кожи и их ДНК, приобретает способность к опухолевой трансформации. После 50 лет прооксидантная активность меланина начинает преобладать над защитной оксидантной. В этот момент на коже появляется старческое лентиго. Оно может возникнуть как после очередного загара, так и спонтанно, за счёт кумулятивного эффекта меланоцитов.
Параллельно у пациентов, страдающих заболеваниями пищеварительного тракта или алкоголизмом, происходит нарушение билирубинового обмена. Из-за патологических сбоев в работе печени билирубин накапливается в коже. Токсическое повреждение клеток эпидермиса значительно уменьшает защитные свойства кожи, замедляет обменные процессы. Такая ситуация создаёт фон хронического воспаления, дополнительно стимулирующего возникновение печёночных пятен (старческого лентиго).
Симптомы старческого лентиго
Клинически заболевание проявляется спонтанным возникновением на коже одного или множества плоских безболезненных пигментных пятен жёлтого, бурого или тёмно-коричневого цвета диаметром не более 1 см. В редких случаях пятно старческого лентиго достигает 3 см в диаметре. Полихромность пятен создаёт мозаичную разноцветную картину. Контуры старческого лентиго нечёткие, чаще всего овальные, размытые. Иногда они приобретают очертания географической карты. Локализуется старческое лентиго на открытых участках кожного покрова – в области декольте, на предплечьях, лице, редко – на тыле ладони. Пятна старческого лентиго никогда не шелушатся, не обладают тенденцией к периферическому росту, не меняют окраску. Пигментированные образования хаотично разбросаны по поверхности кожи, при этом каждое пятно старческого лентиго обособлено.
Формирование элементов старческого лентиго не вызывает никаких субъективных ощущений, но способно причинять эстетический дискомфорт, особенно когда локализуется на лице. Обычно старческое лентиго не сопровождается обострением патологических процессов в желудочно-кишечном тракте, хотя возникает на фоне сформировавшейся язвенной болезни желудка, воспалительных изменений печени, злоупотребления алкоголем. Такая «тихая» симптоматика требует пристального внимания, поскольку под маской старческого лентиго может скрываться пограничный или злокачественный невус. В этом случае самым важным признаком становится цвет пятна и его выпуклость. При любом оттенке чёрного и минимальной выпуклости пятна требуется срочная консультация онколога.
Диагностика и лечение старческого лентиго
Дерматолог выставляет диагноз на основании анамнеза и типичной клинической картины старческого лентиго. Дополнительно применяют дерматоскопию и биопсию для исключения онкологической патологии. Гистологически при старческом лентиго хорошо заметна пролиферация меланоцитов эпидермиса, его утолщение. При этом межсосочковые промежутки эпидермиса напоминают по форме булаву, что является диагностическим признаком старческого лентиго. Иногда в диагностике используют анализ крови на онкомаркеры. Дифференциальный диагноз старческого лентиго проводят с веснушками, родимыми пятнами, плоским невусом, хлоазмой, сенильным кератозом. Простое доброкачественное старческое лентиго не требует специальной терапии, если не доставляет эстетических неудобств пациенту.
По желанию больного после консультации с косметологом и проведения кожных аллергических проб при старческом лентиго выполняют консервативное отбеливание кожи с помощью специальных косметических средств. Используют отшелушивание с фотодеструкцией меланоцитов. У белокожих пациентов с большой площадью патологической пигментации возможно применение химического пилинга лица. Больные со смуглой кожей должны осторожно относиться к такой процедуре, поскольку вместе с пигментированным пятном осветляются и окружающие здоровые ткани. Самым современным методом лечения старческого лентиго считается фотоомоложение. Единичные пятна старческого лентиго можно убрать с помощью методов лазерной косметологии.
Профилактика лентиго заключается в исключении контакта с солнечными лучами или ограничении инсоляции за счёт ношения широкополых шляп, солнечных очков, одежды с длинными рукавами. Летом обязательны солнцезащитные кремы. Пациентам со старческим лентиго следует отказаться от вредных привычек, провоцирующих патологический процесс. Прогноз относительно выздоровления неопределенный, при этом заболевание не представляет опасности для жизни и здоровья больного.
Читайте также:

