Как отличить экзему от герпеса на
Обновлено: 17.05.2024
ГБОУ "Омская государственная медицинская академия" Министерства здравоохранения Российской Федерации
ГБОУ ВПО "Омская государственная медицинская академия", Омск, 644043, Российская Федерация
ГБУ здравоохранения Омской области "Клинический кожно-венерологический диспансер", Омск, 644001, Российская Федерация
ГБОУ ВПО "Омская государственная медицинская академия", Омск, 644043, Российская Федерация
ГБУЗ Омской области "Клинический кожно-венерологический диспансер", 644043, Омск, Российская Федерация
Герпетиформная экзема Капоши как осложнение атопического дерматита
Журнал: Клиническая дерматология и венерология. 2014;12(4): 27‑29
Охлопков В.А., Зубарева Е.Ю., Новиков Ю.А., Сукач М.С., Лекавичус И.Ю. Герпетиформная экзема Капоши как осложнение атопического дерматита. Клиническая дерматология и венерология. 2014;12(4):27‑29.
Okhlopkov VA, Zubareva EIu, Novikov IuA, Sukach MS, Lekavichus IIu. Kaposi varicelliform eruption as a complication of atopic dermatitis. Klinicheskaya Dermatologiya i Venerologiya. 2014;12(4):27‑29. (In Russ.).
ГБОУ "Омская государственная медицинская академия" Министерства здравоохранения Российской Федерации
Представлен клинический случай герпетиформной экземы Капоши у больной атопическим дерматитом. Описаны особенности комплексной терапии осложнений атопического дерматита вирусной этиологии.
ГБОУ "Омская государственная медицинская академия" Министерства здравоохранения Российской Федерации
ГБОУ ВПО "Омская государственная медицинская академия", Омск, 644043, Российская Федерация
ГБУ здравоохранения Омской области "Клинический кожно-венерологический диспансер", Омск, 644001, Российская Федерация
ГБОУ ВПО "Омская государственная медицинская академия", Омск, 644043, Российская Федерация
ГБУЗ Омской области "Клинический кожно-венерологический диспансер", 644043, Омск, Российская Федерация
Атопический дерматит (АтД), как правило, наследственное заболевание, часто ассоциированное с астмой, пищевой аллергией, аллергическим ринитом и рецидивирующими кожными инфекциями. Инфекция может существенно изменить течение заболевания [1]. Описаны наблюдения, свидетельствующие о роли бактериальных и грибковых колонизаций в формировании резистентного к терапии и тяжелого рецидивирующего течения АтД [2, 3]. Одной из важных причин инфицирования кожи у больных АтД ученые считают дефицит антимикробных пептидов в коже, необходимых для защиты организма от бактерий, вирусов и грибов [4].
Считается, что инфекционные поражения кожных покровов при АтД сопровождаются определенными иммунологическими нарушениями: в случае вирусных поражений кожи - дефицитом эпидермальных антимикробных пептидов и дисбалансом Т-хелперов (Th1/Th2) [2,4]. По последним данным [4], у больных АтД с таким осложнением, как герпетическая экзема, в кератиноцитах кожи обнаружена достоверно низкая экспрессия антимикробных пептидов.
Кожа больных АтД инфицируется чаще вирусом простого герпеса 1-го и 2-го типов [3, 4]. Предполагают, что наибольшему риску подвержены пациенты с тяжелым течением АтД или больные, не получившие должного лечения [2].
По данным M. Furue и соавт. [6], наблюдавших в течение 6 мес 1271 пациента с атопическим дерматитом (из них 210 детей младшего возраста, 546 детей и 515 взрослых), были диагностированы следующие осложнения: герпетические инфекции и/или дерматит Капоши у 2,4% детей раннего возраста, 2,5% детей старшего возраста и 3,5% взрослых.
Отечественные специалисты указывают на формирование осложненных форм АтД в значительно большем числе случаев: у 25-34% детей, страдающих АтД [5].
Герпетиформную экзему Капоши характеризуют внезапное начало (озноб, недомогание, температура тела до 39-40 °С в течение 1-1,5 нед), обильная везикулезная сыпь на обширных участках кожного покрова, болезненный регионарный лимфаденит. В основном высыпания локализуются на лице, волосистой части головы, но могут поражать слизистые оболочки полости рта и гениталий. Сгруппированные и диссеминированные везикулы вскоре превращаются в пустулы. В центре элементов сыпи часто имеются пупковидные западения. После отторжения корок остается вторичная эритема. Субъективно сыпь сопровождается зудом, жжением, болезненностью кожи. Больные подлежат госпитализации в инфекционное отделение. При тяжелых формах в патологический процесс могут вовлекаться нервная система, глаза и внутренние органы. Рецидивы герпетиформной экземы Капоши редки, отличаются меньшей продолжительностью и слабовыраженными клиническими проявлениями [5].
Участие вирусов в развитии тяжелого рецидивирующего течения и осложнений АтД обусловливает необходимость дифференцированного подхода к комплексной терапии таких больных, включающей противовирусные и иммуномодулирующие средства [4].
Герпферон, мазь для местного и наружного применения (Р N003324/01 от 18.12.13), содержит интерферон-a-2b человеческий рекомбинантный (противовирусное и иммуномодулирующее средство), ацикловир (противовирусный препарат), лидокаина гидрохлорид (анестетик местного действия), а также вспомогательные вещества (метилпарагидроксибензоат, макрогол). Согласно инструкции, мазь Герпферон обладает противовирусным, иммуномодулирующим, противовоспалительным и местным обезболивающим действием.
Интерферон-a-2b человеческий рекомбинантный обладает противовирусной активностью. Доказано, что под воздействием экзогенного интерферона усиленно происходит синтез эндогенного интерферона. Ацикловир имеет выраженный противовирусный эффект против вируса герпеса (Herpes simplex) 1-го и 2-го типов. При этом высокая биодоступность препарата в сочетании с интерфероном позволила уменьшить концентрацию ацикловира с 5% до 3%. Лидокаин оказывает местное обезболивающее действие и снимает зуд.
Клинический случай
Больная К., 13 лет, госпитализирована в инфекционное отделение Омского областного кожно-венерологического диспансера 13 ноября 2013 г. При поступлении предъявляла жалобы на высыпания на коже лица, конечностей, болезненность, выраженный зуд. Пациентку беспокоило ощущение жара и повышение температуры до 38,2 °С в течение дня.
Анамнез: болеет атопическим дерматитом с раннего детского возраста. Обострения каждый год, преимущественно в холодное время и на фоне погрешностей в диете. Состоит на диспансерном учете у педиатра и дерматолога по месту жительства. Неоднократно лечилась в инфекционном отделении Омского областного кожно-венерологического диспансера по поводу обострений АтД, осложненного вторичной инфекцией. Последняя госпитализация - осенью 2011 г. Получала гипосенсибилизирующие, антигистаминные средства, наружную терапию и физиолечение с положительной динамикой. Около 1 нед после перенесенной острой респираторной вирусной инфекции (ОРВИ) отметила появление зуда и покраснения кожи лица и сгибательной поверхности конечностей, усиление шелушения и сухости кожи. На этом фоне в области лица появились пузырьки, болезненность, повышение температуры тела до 38,2 °С. Самостоятельно не лечилась, обратилась к дерматологу, которым была направлена на госпитализацию в инфекционное отделение.
Больная указала на аллергическую реакцию на молоко, цитрусовые, клубнику в виде обострений АтД. Заболевание у пациентки носит наследственный характер (АтД у матери). Отмечает частые ОРВИ, эпизоды герпетической инфекции на губах 1-2 раза в год.
Общий и локальный статус: больная достаточного питания. Масса тела 45 кг, рост 156 см, температура тела 37,6 °С. Положение активное, состояние удовлетворительное, сознание ясное. Пальпируются подчелюстные лимфатические узлы до 2,5 см в диаметре, болезненные, не спаянные между собой, кожа над ними не воспалена. Артериальное давление 110/70 мм рт.ст., пульс 69 в минуту. Тоны сердца ясные, ритмичные. Дыхание везикулярное. Хрипов нет. Живот мягкий, безболезненный. Симптом Пастернацкого отрицательный. Стул регулярный, оформленный. Дизурических явлений нет.
Патологический процесс на коже носит распространенный характер. Отмечается общая сухость кожного покрова и шелушение. На коже локтевых, лучезапястных, подколенных сгибов симметрично расположены обширные очаги гиперемии, инфильтрации и умеренной лихенизации. Также имеются линейные экскориации, серозно-геморрагические корочки. Кожа лица диффузно гиперемирована, инфильтрирована, пастозна. На этом фоне расположены множественные, сгруппированные и диссеминированные везикулы с мутным содержимым, эрозии, местами с гнойным налетом, серозно-геморрагические и импетигинозные корочки. Слизистая полости рта свободна от высыпаний.
Стандартные параклинические исследования без особенностей. На основании анализа жалоб, анамнеза, общего и локального статуса, а также данных лабораторного обследования больной выставлен диагноз: «Распространенный АтД, осложненный герпетиформной экземой Капоши и пиодермией».
Больной проведено лечение: левоцетиризин по 5 мг в сутки в течение 10 сут; азитромицин 500 мг в сутки в течение 5 сут; валацикловир 500 мг 2 раза в день на протяжении 7 сут; вскрытие везикул, обработка эрозий 3% раствором перекиси водорода, водным раствором хлоргексидина 3 раза в день в течение 7 сут; мазь Герпферон 5 раз в день на протяжении 10 сут, затем мазь пантодерм. На фоне лечения была отмечена положительная динамика патологического процесса. Субъективно ощущения зуда и болезненности исчезли к 5-м суткам терапии. Явления воспаления регрессировали на коже конечностей, на коже лица сохранилась легкая гиперемия и остаточная инфильтрация кожи, эрозии эпителизировались, корочки отторглись. Больная выписана со значительным клиническим улучшением (см. рисунок). Рисунок 1. Больная К.,13 лет, с распространенным атопическим дерматитом, осложненным герпетиформной экземой Капоши и пиодермией. а - до лечения; б - на 7-е сутки; в - на 10-е сутки терапии.
Таким образом, учитывая вирусную природу герпетиформной экземы Капоши как осложнения атопического дерматита, целесообразно использовать в комплексной терапии наружные комбинированные средства, обладающие противовирусным, иммуномодулирующим и обезболивающим эффектами.

Герпетическая экзема Капоши – это вирусное, нередко рецидивирующее поражение кожи, вызываемое вирусами простого герпеса (ВПГ) 1 и/или 2 типа, которое развивается на фоне какого-либо хронического дерматологического заболевания (чаще всего атопического дерматита) и проявляется распространёнными везикулёзными и эрозивными высыпаниями.
Синонимы
герпетическая экзема, герпетиформная экзема, вариолиформный пустулёз Капоши-Юлиусберга, острый оспенновидный пустулёз, синдром Капоши.
Эпидемиология
Возраст: чаще болеют дети (первичное инфицирование), рецидивы заболевания отмечаются у людей всех возрастных групп, но наиболее часто регистрируются в первые 17 лет жизни.
Пол: не имеет значения.
Анамнез
Первичное инфицирование протекает с выраженными общими симптомами, сопровождаясь головной болью, лихорадкой и увеличением регионарных лимфоузлов, при этом на фоне поражённой атопическим дерматитом (или другим дерматозом) коже появляются диссеминированные высыпания пузырьков, быстро вскрывающихся с образованием болезненных эрозий. Эрозии сливаются друг с другом, увеличиваясь в размерах и распространяясь на здоровую кожу. Рецидивы заболевания протекают легче и, как правило, не сопровождаются нарушением общего состояния.
Течение
острое начало с последующим хроническим рецидивирующим течением, высыпания разрешаются под действием противовирусных средств. В случае тяжёлого течения, особенно на фоне иммунодефицита, возможен летальный исход.
Этиология
Предрасполагающие факторы
- приём глюкокортикоидных (стероидных) гормонов и других иммуносупрессантов;
- осенне-зимнее время года;
- ранее перенесённое ОРЗ;
- ранее перенесённая Эбштейн-Бар вирусная инфекция;
- ранее перенесённая кишечная инфекция, вызванная Shigella, Salmonella, Yersinia, Campylobacter;
- онкологические заболевания;
- простой герпес, перенесенный или имеющийся у членов семьи;
- стресс;
- воздействие холода (переохлаждение);
- воздействие тепла (перегревание);
- воздействие УФО (солнца);
- истощение;
- случайная половая связь;
- лучевая терапия;
- атопический дерматит; ;
- экзема;
- буллёзный пемфигоид;
- пузырчатка;
- болезнь Хейли-Хейли;
- болезнь Дарье;
- ожоги;
Жалобы
Основное кожное заболевание (атопический дерматит, нейродермит, экзема) может сопровождаться зудом. В случае первичного инфицирования наряду с местными воспалительными проявлениями, обусловленными ВПГ, возможно развитие симптомов общей инфекционной интоксикации (повышение температуры тела, озноб, общая слабость и недомогание), могут появиться боли в суставах и мышцах, головная боль. При рецидивах герпетической экземы больные чаще всего жалуются на боль в месте высыпаний, иногда могут беспокоить локальные зуд и жжение. В дальнейшем пациенты предъявляют на образование болезненных эрозий, отделяющих серозный экссудат и склонных к периферическому росту и слиянию. В месте высыпаний отмечается выраженная отёчность кожи, особенно заметная на лице. Как правило, происходит одностороннее увеличение регионарных лимфоузлов, которые уплотняются и становятся болезненными. При поражении глаз беспокоит ощущение «песка в глазах», светобоязнь, может снизиться острота зрения. При высыпаниях во рту возможно развитие гиперсаливации (повышенного слюноотделения) и дисфагии (нарушения глотания).
Дерматологический статус
процесс поражения кожи ВПГ носит распространённый характер, изначально локализуясь на поверхности очагов имеющегося кожного заболевания, а впоследствии выходит за их пределы, поражая ранее неизменённую кожу. Пузырьки, как правило, располагаются симметрично, без группировки, иногда могут сливаться друг с другом. Дермографизм чаще всего стойкий белый.
Элементы сыпи на коже
- основное дерматологическое заболевание представлено, как правило, воспалительными пятнами розового или красного цвета от 2 см в диаметре до поражения 90% поверхности тела, округлых или неправильных очертаний с нерезкими границами, нередко шелушащихся;
- возможно наличие очагов лихенификации (патологического состояния кожи, характеризующегося усилением кожного рисунка), обусловленной основной дерматологической патологией (экземой или атопическим дерматитом), которая может развиваться как на неизменной коже в результате её расчёсывания (первичной), так и вторичной (возникает на фоне предшествующих высыпаний в результате их расчёсывания). Цвет её может варьировать от розового до синюшно-красного или коричневого;
- пузырьки с пупковидным вдавлением в центре от 0,2 до 0,5 см в диаметре с серозным, редко с серозно-геморрагическим содержимым. Пузырьки располагаются на поверхности воспалительных пятен (очагов лихенификации), обусловленных имеющейся дерматологической патологией, или на внешне неизменённой коже и в дальнейшем вскрываются с формированием эрозий, иногда возможна трансформация пузырьков в пустулы;
- вторичные эрозии, образующиеся при вскрытии пузырьков, болезненные при пальпации, изначально около 0,5 см в диаметре, имеют тенденцию к периферическому росту и слиянию с образованием обширных очагов эрозированной кожи. Эрозии располагаются на фоне отёчной и гиперемированной кожи или очагов лихенификации. В дальнейшем эрозии разрешаются бесследно, крайне редко трансформируются в язвы;
- при иммунодефиците часто встречаются вторичные язвы, болезненные при пальпации, размеры которых могут колебаться от 1 до 20 см и более, что связано с их склонностью к периферическому росту. Края язв могут быть отвесными, неровными или блюдцеобразными, а дно может содержать участки некротического распада тканей. По периферии язвы окружены зоной воспалительной гиперемии и в дальнейшем постепенно разрешаются с образованием рубца;
- корки медово-жёлтого или желтовато-коричневого (реже бурого) цвета, образующиеся при подсыхании пузырьков, по отторжении корок образуются эрозии, реже – язвы, окружённые венчиком гиперемии;
Элементы сыпи на слизистых
- воспалительные пятна различных оттенков красного цвета до 2 см в диаметре, округлых очертаний с нерезкими границами, на поверхности которых в дальнейшем образуются пузырьки;
- пузырьки полушаровидной формы с пупковидным вдавлением в центре до 0,2 см в диаметре с серозным (реже - серозно-геморрагическим) содержимым. Пузырьки располагаются на поверхности воспалительных пятен и в дальнейшем вскрываются с формированием эрозий или (при локализации на губах) подсыхают с образованием корок медово-жёлтого (желтовато-коричневого) или бурого цвета;
- вторичные эрозии, образующиеся при вскрытии пузырьков или отторжении корок (на красной кайме губ), болезненные при пальпации, около 0,5 см в диаметре (иногда больше), окружены венчиком воспалительной гиперемии. В дальнейшем эрозии разрешаются бесследно, при иммунодефицитных состояниях они нередко трансформируются в язвы;
- при иммунодефиците часто встречаются вторичные язвы, характеризующиеся выраженной болезненностью при пальпации, размеры которых могут колебаться от 0,5 до 5 см в диаметре, что связано с их склонностью к периферическому росту. Края язв могут быть отвесными, неровными или блюдцеобразными, а дно может содержать участки некротического распада тканей или покрываться налётом. По периферии язвы окружены зоной воспалительной гиперемии и в дальнейшем постепенно разрешаются с образованием рубца;
- плёнчатые налёты белого, серого или коричневого цвета, располагающиеся на поверхности эрозий или язв;
- на красной кайме губ нередко встречаются корки медово-жёлтого или желтовато-коричневого (реже бурого) цвета, по отторжении которых образуются эрозии, реже – язвы, окружённые венчиком гиперемии;
- очаги лихенификации на красной кайме губ, обусловленные исходной дерматологической патологией, розового или красного цвета, нередко шелушащиеся.
Придатки кожи
ногтевые пластинки не изменены, но в ряде случаев (что связано с имеющейся дерматологической патологией – чаще всего с атопическим дерматитом) их поверхность может содержать точечные вдавления, поперечные борозды (линии Бо), быть неровной (холмистой), ногти могут утолщаться (с развитием пахионихии), а ногтевой валик может воспаляться. Нередко отмечается отполированность ногтевых пластинок с характерным блеском поверхности. Возможно диффузное поредение или полное выпадение волос в очагах лихенификации (в области наружной трети бровей и на теле).
Локализация
при вирусном поражении кожи сыпь (пузырьки) чаще всего встречается на лице, шее и туловище, реже – на конечностях; на слизистых оболочках высыпания наиболее часто локализуются на красной кайме губ, в полости рта, реже - на слизистой носа и конъюнктив. При иммунодефицитных состояниях возможны диссеминированные высыпания пузырьков по всему телу. Основное дерматологическое заболевание (атопический дерматит или экзема) имеет характерную локализацию – лицо (лоб, брови, веки, губы), шея (задне-боковые поверхности), грудь, верхние и нижние конечности (локтевые сгибы и подколенные ямки), поясница.
Дифференциальный диагноз
ветряная оспа, вирусная пузырчатка полости рта и конечностей, опоясывающий лишай с диссеминированным поражением кожи, аллергический дерматит, распространённый фолликулит, рожистое воспаление, многоформная экссудативная эритема, везикулёзная токсикодермия.
Сопутствующие заболевания
атопический дерматит; нейродермит; экзема; буллёзный пемфигоид; пузырчатка; болезнь Хейли-Хейли; болезнь Дарье; ожоги; менингит (менингоэнцефалит), сирингомиелия, рак желудка и других отделов желудочно-кишечного тракта, рак легкого, миелобластный лейкоз, лимфобластный лейкоз, болезнь Ходжкина (лимфогранулематоз), Т-клеточная лимфома кожи (включая грибовидный микоз); В-клеточная лимфома; ювенильная хроническая миелогенная лейкемия, микоплазменая пневмония, ВИЧ-инфекция, сепсис, кишечные инфекции (иерсиниоз, сальмонеллёз, дизентерия, амёбиаз и др.), инфекционный мононуклеоз, атопический дерматит, экзема, иммунодефицитные состояния, не ВИЧ-обусловленные, состояние после трансплантации органов и тканей.
Диагноз
Часто достаточно клинической картины и Анамнеза, для подтверждения диагноза могут применяться перечисленные ранее методы лабораторной диагностики.
Патогенез
На фоне предсуществующих дерматологических заболеваний происходит снижение барьерных функций кожи, что облегчает проникновение в неё вирусов простого герпеса. После проникновения в воспалённую кожу или слизистую оболочку ВПГ (1-го типа, реже 2-го типа) размножается в глубоких слоях эпидермиса (эпителия), вызывая гибель зараженных клеток, образование пузырьков и местную воспалительную реакцию, впоследствии вирус проникает в дерму, достигает окончаний чувствительных и вегетативных нервов и транспортируется по аксонам в тела нейронов, располагающихся в корешках чувствительных или вегетативных ганглиев. У 80–90% людей вирус герпеса после первичного инфицирования сохраняется в нервных ганглиях, где приобретает бессимптомное латентное течение. При рецидиве заболевания вирус реактивируется, мигрирует обратно в кожу или слизистую оболочку и вызывает клинические проявления рецидивного герпеса.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент

COVID-19 в первую очередь поражает дыхательные пути, но с увеличением количества зараженных проявились и новые симптомы, например кожные. Поэтому в диагностику новой болезни все чаще вовлекаются дерматологи.

Маргарита Гехт,
ведущий дерматолог фонда «Дети-бабочки»
Кожные симптомы у людей с коронавирусом проявляются по-разному. Некоторые указывают на более мягкое течение COVID-19, а другие служат маркером тяжелого варианта болезни. Знание кожных проявлений при COVID-19 поможет раньше диагностировать инфекцию и правильно оценивать риски каждого пациента.
Что известно о кожных симптомах коронавируса
Пока нет окончательных суммированных данных о дерматологических проявлениях COVID-19 со всего мира, но есть информация из Китая, Испании, Англии и США. В этих странах исследования проводились на базе национальных медицинских центров, в которых лечили пациентов с коронавирусом, — всего врачи описали более 350 случаев COVID-19 c кожной симптоматикой.
Первые исследования из центрального Китая говорили о том, что кожные заболевания у пациентов с COVID-19 встречаются редко. Среди первых 1099 человек, зараженных в Ухане, только у двоих пациентов наблюдались кожные симптомы (0,2%).
Первыми поражения кожи заметили у пациентов отделений интенсивной терапии, что не удивительно: к ним приковано более пристальное внимание врачей.
Сейчас появился специальный онлайн-реестр по дерматологии нового коронавируса, где все страны могут делиться зафиксированными случаями кожных проявлений COVID-19. Его основная цель — быстро и качественно собрать медицинские сведения, которые помогут в лечении заболевания.
Как отличить разные виды высыпаний
Для того чтобы перейти к клиническим формам кожных проявлений коронавируса, нужно сначала разобраться в дерматологической терминологии. Высыпания различаются между собой, но под каждым из них подразумевается некий морфологический элемент, который мы видим на коже.
К морфологическим элементам, характерным для COVID-19, относятся:
- Пятна или макулы, которые проявляются только изменением цвета кожи. Красные, фиолетовые и ярко-розовые появляются при травме сосуда. Коричневые показывают локальные скопления меланина, например, после долгого пребывания на солнце без защитного крема.
- Пятна на теле и лице могут напоминать мелкую сыпь, образовывать очертания в виде полосок, кровоподтеков и синяков, или экхимозов, если говорить медицинскими терминами. Самое маленькое пятно, до 15 мм, называется розеолой, а больше 20 мм — эритемой. Обычно это даже не один элемент, а слияние нескольких.
- Папулы представляют из себя возвышающийся над уровнем кожи элемент, цвет которого может варьироваться от обычного до ярко-красного.
- Пузырьки и везикулы похожи на папулы, но внутри они содержат жидкость. Большие по размеру высыпания называют буллами и пузырями.
- Волдыри (уртикария) — высыпания белого, бледно-розового или даже светло-красного цвета. Волдыри возвышаются над кожей и часто сопровождаются зудом. Они могут быть маленькими, 2-3 см, или большими, 10-15 см. По форме бывают круглыми, овальными или неправильными, с кружевными краями.
Частые кожные проявления при COVID-19
Самый распространенный вариант кожных проявлений нового коронавируса — эритематозно-отечные очаги. Это пятна разного диаметра и всевозможных оттенков красного. Они не чешутся, но пораженная кожа на ощупь становится теплой или даже горячей.
«Розовые» высыпания — шелушащиеся пятна овальной формы чаще всего располагаются на боковых поверхностях туловища и могут доставлять дискомфорт из-за зуда.
Кожные проявления встречаются не хаотично: многие из них характерны для определенной возрастной группы пациентов или тяжести течения болезни.
Тяжелое течение COVID-19
Акро-ишемия поражает кончики пальцев, подушечки стоп или кожу пяточной области. Тяжелое течение COVID-19 может привести к гиперкоагуляции — чрезмерному сгущению крови. Она с трудом проходит по кровеносным сосудам, особенно мелким — капиллярам и венулам, что приводит к их повреждениям, застоям крови и образованию кровяных сгустков — тромбов.
Самые тяжелые и сложные пациенты — это те, у кого помимо кончиков фаланг синюшнюю окраску кожных покровов имеют и слизистые (так называемый цианоз).
Высыпание по типу крапивницы (уртикарной сыпи) может появиться раньше «классических» симптомов коронавируса в виде кашля и лихорадки. У детей крапивница появлялась в 19% случаев от общего числа зараженных коронавирусом и была связана с более тяжелым течением заболевания, чем у других сверстников. Но не каждая уртикарная сыпь — проявление COVID-19. В этом случае на вирус может указать повышенная температура, которая не характерна для обычной крапивницы.
Чаще всего у пациентов с новым коронавирусом встречается макулопапулезная или пятнисто-папулезная сыпь. Она длится около девяти дней с момента появления и поражает преимущественно бедра, предплечья и плечи.
Средняя тяжесть COVID-19
Сыпь, напоминающую ветрянку, исследователи связывают с промежуточной тяжестью течения коронавируса. Чаще всего такой симптом проявляется у пациентов среднего возраста.
Как и в случае с ветрянкой, сыпь представляет собой мелкие одинаковые пузырьки, которыми усыпана кожа туловища. Но истинная ветряная оспа и подобная ей вирусная экзантема появляются только после контакта с тем, кто уже заражен этими инфекциями.
В случае с COVID-19 такая сыпь длится около десяти дней и исчезает вместе с остальными симптомами, а иногда и раньше них.
Легкая форма COVID-19
Высыпания на пальцах рук и ног, похожие на обморожения, могут появиться при легком течении коронавируса у детей или молодых людей. Средний возраст заболевших с высыпаниями по типу обморожения — 14 лет. Это проявление врачи нашли у 25 пациентов в Испании и 11 детей в на севере Италии. У них не было ни типичных для коронавируса симптомов, ни объективных причин обморожения, а результат анализа на COVID-19 был положительным.
При высыпании по типу обморожения над поверхностью кожи появляются пятна ярко-красного цвета с розово-фиолетовым оттенком. Пораженные участки, как правило, расположены асимметрично, а после выздоровления симптомы безо всякого лечения проходят, не оставляя шрамов.
Сыпь с петехиями, мелкими точечными кровоизлияниями, как и с пурпурной сыпью, не поражала кожу ладоней и стоп, не было проявления и на слизистой полости рта. Не всегда такой симптом свидетельствует о коронавирусе, его могут вызвать и другие инфекционные заболевания или реакция на лекарства. Отличить их помогут биохимические анализы крови и вирусологическое исследование.
Из 27 детей с легкой формой заболевания у двоих развилось таргетоидное (целевое или кольцевое) поражение, напоминающее многоформную эритему. В этом случае округлые пятна имеют красный центр с везикулой, напоминающий мишень. Эти высыпания могут быть сгруппированы между собой. Такая симптоматика характерна для простого герпеса, но никто из заболевших им не страдал.
При таргетоидных поражениях есть три цветовые зоны: темный центр с волдырем или корочкой, бледно-розовая приподнятая из-за отека поверхность вокруг и ярко-красное внешнее кольцо. Таргетоидные поражения появляются на любом участке тела, включая слизистые оболочки, например губы.
Кожные проявления во время пандемии COVID-19 привлекают все большее внимание, поскольку они могут быть полезны для ранней постановки диагноза, особенно у детей и пожилых людей.
Если вы заметили у себя или своего ребенка высыпания, вспомните, не контактировали ли вы с людьми, больными ветрянкой или другими инфекциями с характерной сыпью. Не может ли это быть проявлением аллергии на продукты, косметику или чистящие средства. Если нет, сразу обращайтесь к дерматологу, который точно установит диагноз и назначит лечение.
Герпетиформная экзема Капоши – это форма герпесвирусной инфекции, которая осложняет течение хронических заболеваний кожи ребенка. Основные клинические проявления – повышение температуры тела, увеличение лимфатических узлов, специфическая кожная сыпь, переходящая в кровоточащие эрозии. Диагностика базируется на сборе анамнестических данных, физикальном обследовании и результатах специфических лабораторных исследований – проба Тцанка, ИФА и ПЦР. Лечение включает в себя применение противовирусных препаратов, дезинтоксикационных средств, витаминов, иммуномодуляторов, проведение местной обработки кожи и симптоматической терапии.
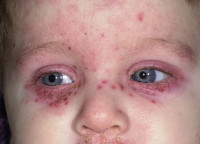
Общие сведения
Герпетиформная экзема Капоши, или вариолиформный пустулез Юлиусберга – это осложнение хронических дерматозов у детей, спровоцированное вирусом простого герпеса. Зафиксированы случаи возникновения экземы у подростков и взрослых с иммунодефицитными состояниями. Заболевание впервые описано в 1887 г. венгерским дерматологом М. Капоши. В 1898 г. Юлиусберг описал схожую клинику, возникающую как при герпесвирусной инфекции, так и в ответ на вакцину от натуральной оспы. На данный момент доказано, что причиной в обоих случаях является вирус простого герпеса, а патологии объединены под одним названием – «герпетиформная экзема Капоши». Основная часть больных (95%) герпетиформной экземой Капоши – дети с атопическим дерматитом, реже – другими хроническими дерматозами. Отмечается сезонное обострение заболеваемости, возникающее поздней осенью, зимой и ранней весной.

Причины герпетиформной экземы Капоши
Основной возбудитель герпетиформной экземы Капоши – вирус простого герпеса (Herpes simplex). Чаще всего заболевание вызывает вирус типа А (typus 1), значительно реже – тип В (typus 2). Болеют дети в возрасте от 6 месяцев до 2 лет, пик заболеваемости – 7 месяцев-1,5 года. Это обусловлено тем, что до полугодовалого возраста ребенка защищают антитела к вирусу герпеса, полученные трансплацентарно в утробе матери. Собственные антитела начинают формироваться только с 2-3 лет. Герпетиформная экзема Капоши чаще возникает у детей с атопическим дерматитом, развившимся до 8 недель жизни. В группу риска входят младенцы, получающие глюкокортикостероиды или иммуносупрессивные препараты, а также находящиеся на искусственном вскармливании.
Источник заражения – инфицированный человек. Для детей это – родители, имеющие остаточные явления перенесенной инфекции на губах, коже лица и руках. Основные механизмы заражения – воздушно-капельный и контактно-бытовой. Наиболее частым путем считается непосредственная передача во время контакта с кожей, слизистыми оболочками или слюной носителя вируса. Вирус простого герпеса способен сохранять жизнеспособность на протяжении 10 часов при температуре 22-26°С, чем объясняется возможность реализации воздушно-капельного и бытового механизмов передачи.
Симптомы герпетиформной экземы Капоши
Инкубационный период герпетиформной экземы Капоши составляет от 1 до 10 дней, в среднем 4-5 суток. Возможно наличие продромального периода, который характеризуется возникновением общей слабости, сонливости и вялости ребенка. Его длительность составляет не более 3 суток. После этого периода резко возникают симптомы заболевания: значительное ухудшение общего состояния, гипертермия до 40°С, повышение ЧД и ЧСС, кожная сыпь. У всех детей наблюдается увеличение затылочных, подчелюстных и шейных лимфоузлов. При тяжелом течении развивается интоксикационный синдром, включающий в себя выраженную тахикардию и одышку, реже – судороги, истощение и гиперрефлексию. При легком варианте температура тела не поднимается выше 38°С, общее состояние практически не нарушено. Независимо от тяжести, гипертермия носит стабильный характер, дневные колебания температуры тела не превышают 1°С. Жаропонижающие средства малоэффективны.
Высыпания, как правило, обильные, объединены в группы, редко распространенны диффузно. На коже лица сыпь сливается, формируя очаги, часто вызывает зуд. Во время развития кожных элементов происходит их спонтанное вскрытие. На месте везикул или пустул формируются эрозии, склонные к кровотечению и слиянию между собой. Образуются большие пораженные участки, которые покрываются темно-коричневой геморрагической коркой. Спустя 1-2 недели корки отпадают, температура тела нормализуется. Общая продолжительность заболевания – до 3-х недель. Рецидивы протекают в легкой форме, общее состояние не страдает.
При герпетиформной экземе Капоши у части больных возникает диарея с дегидратацией. Возможно развитие гнойного отита, гнойничковых заболеваний кожи, менингита, сепсиса. Группа риска – дети с тяжелым течением и/или возрастом до 12 месяцев. В редких случаях возникают смертельно опасные осложнения в виде сдавливания гортани вследствие отека тканей шеи, тяжелых аритмий, пневмоний, почечной и печеночной недостаточности. Летальность при таких осложнениях составляет порядка 15-45%.
Диагностика герпетиформной экземы Капоши
При герпетиформной экземе Капоши диагноз устанавливается на основе данных анамнеза, физикального обследования, результатов специфических и неспецифических лабораторных методов диагностики. Анамнестические данные могут указывать на недавно перенесенную герпесную инфекцию родителями или другими контактирующими с ребенком лицами, острое начало заболевания, наличие хронических дерматозов. При физикальном обследовании выявляется кожная сыпь и ее характерная локализация, увеличение лимфатических узлов, гепатомегалия, редко – спленомегалия. В ОАК определяется гипохромная анемия, лейкоцитоз или лейкопения, эозинопения. У 1/3 детей с герпетиформной экземой Капоши в ОАМ можно выявить протеинурию, лейкоциты.
Специфическая диагностика включает в себя пробу Тцанка, ПЦР и ИФА. Проба Тцанка позволяет установить наличие герпесвирусных включений в клетках из дна везикул или пустул. Методом ИФА можно зафиксировать увеличение титра IgM в сыворотке крови более чем в 4 раза. ПЦР определяет наличие ДНК вируса простого герпеса в организме ребенка. Дифференциальная диагностика герпетиформной экземы Капоши проводится с простым герпесом, опоясывающим лишаем, ветряной оспой, стафилококковым, стрептококковым импетиго и другими пиодермиями.
Лечение герпетиформной экземы Капоши
Герпетиформная экзема Капоши лечится сугубо в условиях детского инфекционного стационара под постоянным мониторингом педиатра. Для таких детей выделяется отдельная палата, т.к. они могут стать источником инфекции для других детей с дерматозами.
С первого дня госпитализации проводится этиотропное лечение противовирусными средствами. Препарат выбора – ацикловир. Также в/м вводится противогерпетический иммуноглобулин. В комплексе могут использоваться иммуномодуляторы. Показано применение витаминов группы В, А, С. С целью уменьшения зуда используются антигистаминные средства (клемастин, хлоропирамин). Для профилактики гнойничковых заболеваний назначаются антибактериальные средства – цефалоспорины II и III поколений (цефуроксим, цефтриаксон). При тяжелом состоянии ребенка проводится инфузионная терапия (5% раствор глюкозы, 0,9% раствор NaCl). При выраженных признаках интоксикации используют свежезамороженную плазму, 10% раствор альбумина. При развитии опасных для жизни ребенка аритмий показаны сердечные гликозиды (дигоксин).
Местное лечение герпетиформной экземы Капоши зависит от стадии развития кожных элементов. До вскрытия везикул и пустул их обрабатывают 1% спиртовым раствором бриллиантового зеленого и противогерпетическими мазями (5% ацикловир). На уже образовавшиеся корки наносится 3% дерматоловая или 2% борно-нафталановая мазь. Для ускорения процесса отхождения их накрывают марлевыми салфетками с цинковым маслом. С целью заживления кожи после полного отделения геморрагических корок используют кератопластические средства (салицилово-цинковая паста).
Прогноз и профилактика герпетиформной экземы Капоши
Прогноз тяжелой формы герпетиформной экземе Капоши сомнительный. Общая летальность составляет 10-30%. Без своевременного лечения исход неблагоприятный. При легкой форме или рецидиве прогноз благоприятный. Специфических мер по профилактике герпетиформной экземы Капоши не разработано. Неспецифическая профилактика заключается в изоляции людей, инфицированных вирусом герпеса, и предотвращении их контакта с ребенком, страдающим дерматозами на срок не менее 3-х недель.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Герпес: причины появления, симптомы, диагностика и способы лечения.
Определение
Герпесом, или герпетической инфекцией, называют несколько заболеваний, вызываемых вирусами отряда Herpesvirales семейства Herpesviridae.
Все они характеризуются поражением кожи, слизистых оболочек с локализацией либо в области глаз, носа и губ, гениталий, а также нервных волокон.
У лиц с иммунодефицитом могут наблюдаться генерализованные формы инфекции с вовлечением в процесс других органов и тканей.

Среди известных науке восьми типов герпеса самым распространенным является вирус герпеса простого типа (Herpes simplex virus).
Простой вирус герпеса достаточно неустойчив во внешней среде. В условиях комнатной температуры сохраняется до 24 часов, на металле — до 2 часов. Под действием температуры выше 50°C погибает за 30 минут, под действием спирта и хлорсодержащих веществ - в течение нескольких минут, при замораживании сохраняется до пяти суток.
Причины герпетической инфекции
Источником инфицирования всегда служит человек. Он заразен в любую фазу болезни или носительства, но преимущественно при обострении.
Возбудитель может передаваться воздушно-капельным, контактно-бытовым или половым путем, а также от матери плоду через плаценту, во время родов или грудного вскармливания.
К вирусу восприимчивы все люди, хотя у многих отмечаются бессимптомные формы заболевания. Попадая через слизистую рта, половых органов или дыхательные пути в организм человека, герпесная инфекция остается в нем навсегда. Вирус, скрытый внутри клетки-хозяина, не доступен для иммунных клеток, уничтожающих возбудителей. Вирус активизируется при ослаблении иммунитета в результате переохлаждения, перегрева, простудного заболевания, недостатка витаминов, переутомления, стресса, нехватки сна. Рецидив инфекции могут вызвать травмы, оперативные вмешательства, а также половой контакт при условии повреждения слизистой оболочки. Использование лекарственных и косметических средств, содержащих стероидные гормоны, также способствует манифестации вируса герпеса.
Классификация герпеса
В МКБ-10 (Международной классификации болезней) выделяют две группы заболеваний, связанных с вирусом простого герпеса:
- Инфекционные герпетические заболевания:
- герпетическая экзема (экзема Капоши);
- герпетический везикулярный дерматит;
- герпетический гингивостоматит и фаринготонзиллит;
- герпетический менингит;
- герпетический энцефалит;
- офтальмогерпес;
- диссеминированная герпетическая болезнь (герпетический сепсис);
- другие формы герпетических инфекций;
- неуточненная герпетическая инфекция.
- Генитальные герпетические инфекции:
- герпетические инфекции перианальных кожных покровов и прямой кишки;
- неуточненная аногенитальная герпетическая инфекция.
По клинической картине и локализации высыпаний:
- Типичные формы:
- герпес кожи — с поражением губ, крыльев носа, лица, рук, ягодиц и других частей тела;
- герпес глаз — иридоциклит, кератит, конъюнктивит, неврит зрительного нерва;
- герпес слизистых оболочек желудочно-кишечного тракта — стоматит, гингивит, фарингит, эзофагит;
- герпес половых органов — поражение слизистой оболочки полового члена, влагалища, вульвы, цервикального канала;
- герпес внутренних органов — гепатит, пневмония, панкреатит, трахеобронхит;
- герпес нервной системы — неврит, менингит, менингоэнцефалит, поражения бульбарных нервов, энцефалит;
- генерализованный простой герпес — висцеральная форма (пневмония, гепатит, эзофагит) и диссеминированная форма (сепсис).
- Атипичные формы:
- герпетиформная экзема Капоши — обширные сливающиеся высыпания по всему телу;
- абортивный герпес — почти незаметные папулы на грубой коже или дискомфорт без высыпаний;
- язвенно-некротический герпес — с развитием некроза тканей;
- эрозивно-язвенный герпес — с образованием язв и эрозий;
- геморрагический герпес — с кровянистым пропитыванием высыпаний и тканей;
- отечный герпес — с отеком тканей и болью в области губ и век;
- зостериформный простой герпес — с локализацией по ходу нервного ствола;
- диссеминированный герпес — с тенденцией перехода в генерализованную форму при ВИЧ;
- рупиоидный герпес — возникает на лице с присоединением вторичной бактериальной флоры;
- мигрирующий герпес — с тенденцией к изменению локализации высыпаний.
- латентная стадия — носительство с отсутствием симптомов;
- локализованная стадия — наличие одного очага поражения;
- распространенная стадия — наличие не менее двух очагов поражения;
- генерализованная стадия — висцеральная, диссеминированная.
При заражении герпесом детей в возрасте от 6 месяцев до 3 лет чаще всего развивается герпетический стоматит, для которого характерно острое начало с симптомами интоксикации и подъемом температуры.
На слизистой оболочке полости рта появляются сгруппированные пузырьки с прозрачным содержимым, на месте которых после вскрытия образуются болезненные эрозии. У детей старшего возраста первичный герпес характеризуется появлением зудящих пузырьков на красной кайме губ и коже носогубного треугольника. После их вскрытия остаются неглубокие язвочки, которые покрываются корочками. Корочки, отпадая, не оставляют следов на коже.
При первичном заражении взрослых вирусом простого герпеса симптомы более выражены, чем при дальнейших рецидивах. Больной испытывает озноб, головные боли, повышенную утомляемость, у него отсутствует аппетит, может наблюдаться расстройство сна. Покраснение, а затем характерные пузырьки появляются на губах, возле крыльев носа. В некоторых случаях увеличиваются подчелюстные лимфоузлы.
Герпетические нейроинфекции сопровождаются наиболее тяжелым течением, особенно если вирус поражает оболочки или ткань головного мозга.
В этих случаях симптомы включают головные боли, подъем температуры тела, напряжение затылочных мышц, психомоторное возбуждение (болезненное состояние, при котором наблюдается беспокойство и двигательная активность различной степени выраженности, вплоть до судорог). При несвоевременной диагностике заболевания существует риск летального исхода.
Офтальмогерпес сопровождается покраснением глаза, развитием блефаро- или кератоконъюнктивита, эрозиями роговицы.
Диагностика герпеса
Типичные случаи герпетической инфекции выявляются на основании клинической картины и анамнеза заболевания. Характерно его волнообразное течение со сменой периодов обострения и ремиссии.
Косвенным признаком служит склонность к простудным заболеваниям, чувствительность к переохлаждению, периодически возникающие состояния, сопровождаемые подъемом температуры, усталостью, депрессией.

При атипичных формах герпетической инфекции необходимы дополнительные обследования: клинический анализ крови, биохимический анализ крови (общий белок, белковые фракции, С-реактивный белок, АЛТ, АСТ, ЛДГ, креатинин, электролиты: калий, натрий, хлор, кальций) и клинический анализ мочи - для выявления поражения внутренних органов и предупреждения осложнений.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

