Как лечить отрубевидный лишай содой
Обновлено: 22.05.2024
При ограниченных формах поражения терапия включает следующие наружные антимикотические средства, применяемые до разрешения клинических проявлений:
Азоловые соединения
- Изоконазол 1 р./сут. или,
- Бифоназол крем (раствор) 1 р./сут. или,
- Кетоконазол крем (мазь) 1 р./сут; или кетоконазол шампунь 1 р./сут (нанести на 5 мин., затем смыть под душем) ежедневно в течение 5 дней или,
- Клотримазол крем (раствор) 2 р./сут или,
- Оксиконазол, крем, 1 р./сут.
Аллиламиновые соединения
Тербинафин, крем или спрей, 2 р./сут.
Производное пироксоламина
Циклопирокс, крем или раствор, 2 р./сут.
При распространенных атипичных формах разноцветного лишая и неэффективности местной терапии при ограниченном поражении назначают комплексный метод с применением системных антимикотиков и патогенетических средств:
- Итраконазол внутрь по 200 мг/сут в течение 7 дней или по 100 мг/сут после еды в течение 15 дней (при сохранении единичных высыпаний после 2-недельного перерыва рекомендуют проведение повторного курса лечения в той же дозе) или,
- Флуконазол внутрь 150 мг 1 р./нед. или 50 мг/сут. в течение 3–8 нед.
Альтернативные лекарственные средства
- Натрия гипосульфит, 60% водный раствор, втирать в очаги поражения в течение 3 минут, затем эти же участки обработать 6% раствором соляной кислоты, обработка проводится 1 раз в сутки в течение 5–6 дней (метод Демьяновича) или,
- Бензилбензоат, 20% р-р (для взрослых) или 10% р-р (для детей), втирать 1 р./сут. ежедневно или с перерывом, в зависимости от переносимости, в течение 3–5 дней.
При неэффективности: корригирующая патогенетическая терапия (иммуномодуляторы, средства, нормализующие эндокринную патологию и др.), замена антимикотического средства для местной терапии.
Критерии эффективности лечения
Разрешение клинических проявлений, отрицательные результаты при микроскопическом исследовании патологического материала.
Профилактика
Во время лечения необходимо проводить дезинфекцию одежды больного, головных уборов, нательного и постельного белья кипячением в 1% мыльно-содовом растворе и 5-кратным проглаживанием горячим утюгом во влажном виде с двух сторон. Следует также рекомендовать лечение членам семьи, если у них выявлено заболевание. С целью профилактики рецидива необходимо проводить лечение с марта по май, обрабатывая кожу шампунем, содержащим кетоконазол, в качестве геля для душа каждый месяц 3 дня подряд по 5 минут.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Отрубевидный лишай (разноцветный лишай). Диагностика и лечение
а) Пример из истории болезни. Молодой темнокожий мужчина обратился к врачу по поводу белых пятен на туловище, наблюдающихся у нею в течение пяти лет. Несмотря на то, что другие симптомы отсутствуют, пациент обеспокоен тем, что может заразить свою девушку. Он сообщил, что пятна никогда не исчезают полностью, и их состояние ухудшается в летние месяцы. После осмотра был установлен диагноз отрубевидного лишая, и назначено соответствующее лечение. Пациент успокоился, узнав, что данное заболевание редко передается контактным путем.
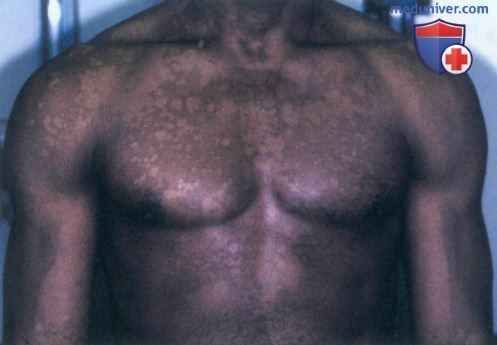
Отрубевидный лишай с участками гипопигментации
б) Распространенность (эпидемиология):
• Распространенная поверхностная кожная инфекция, которую вызывает диморфный липофильный дрожжеподобный организм Pityrosporum (Malassezia furfur).
• Как и другие дерматофитные инфекции, заболевание чаще наблюдается у мужчин.
• Наиболее часто возникает в летние месяцы.
в) Этиология (причины), патогенез (патология):
• Отрубевидный лишай вызывается организмом Pityrosporum (Malassezia furfur), который является липофильным дрожжевым грибом и может быть составной частью нормальной кожной флоры.
• Pityrosporum существует в двух формах: Pityrosporum ovale (овальной) и Pityrosporum orbiculare (округлой).
• Отрубевидный лишай развивается, если дрожжевой гриб, в норме колонизирующий кожу, меняет свою округлую форму на патологическую мицелиальную, внедряясь в роговой слой1.
• Pityrosporum также сопутствует себорее и Pityrosporum-фолликулиту.
• Белый и коричневый цвета пораженной кожи обусловлены повреждением меланоцитов микроорганизмом Pityrosporum, в то время как розовый цвет указывает на воспалительную реакцию организма.
• Pityrosporum предпочитает развиваться во влажной среде при наличии кожного сала, размножаясь на участках кожи, содержащих сальные фолликулы, выделяющие сальный секрет.
Пятна гипопигментации на спине у молодого латиноамериканца, вызванные отрубевидным лишаем Розовые шелушащиеся бляшки, вызванные отрубевидным лишаем. Хотя себорея может наблюдаться на этих участках кожи, наиболее сильно она выражена в парастернальной области Обширные розовые участки отрубевидного лишая на плече, по форме напоминающие пелерину
г) Клиника. Чередование па туловище гипопигментированных и коричневых пятен с мелким шелушением указывает на отрубевидный лишай. Латинский термин Tinea versicolor, который применяется для обозначения отрубевидного лишая, буквально означает «разноцветная дерматофития», причем использование определения «versicolor» или «разноцветный» связано с вариабельностью цветовых оттенков пятен в картине отрубевидного лишая, которые могут быть белыми, розовыми и коричневыми.
д) Типичная локализация на теле. Отрубевидный лишай локализуется на груди, животе, плечах и спине, в то время как себорейный дерматит наблюдается на волосистой части кожи головы, лице и передней слепке грудной клетки.
е) Анализы при заболевании. Кожные соскобы с участка шелушения берутся с помощью предметного стекла или скальпеля на другое предметное стекло, куда добавляется КОН в сочетании с ДМСО (ДМСО ускоряет растворение кератина КОН и уменьшает потребность в нагревании предметного стекла). Готовый препарат накрывается покровным стеклом и исследуется под микроскопом, при этом выявляется типичная картина разноцветного лишая, имеющая характерный вид «макарон по-флотски», где в роли «макарон» выступает мицелий в укороченной форме, а «мясные фрикадельки» представлены круглыми дрожжами. Идентифицировать элементы гриба помогает грибковый краситель, например, Swarz-Lamkins.
ж) Дифференциация разноцветного лишая:
• Очаги розового лишая имеют воротничок мелких чешуек по периферии и часто наблюдаются в сочетании с материнской бляшкой. Тест с КОН отрицательный.
• Очаги вторичного сифилиса обычно не шелушатся, а пятна наблюдаются на ладонях и подошвах. Тест с КОН отрицательный.
• Дерматофития гладкой кожи редко бывает такой распространенной, как отрубевидный лишай, причем каждый отдельный очаг имеет разрешение в центре и четкий приподнятый шелушащийся край. В препарате с КОН при дерматофитии гладкой кожи наблюдаются гифы с многочисленными точками ответвлений, а не картина «макарон по-флотски», как при отрубевидном лишае.
• При витилиго гипопигментация выражена в большей степени, и расположение очагов обычно иное - как правило, на кистях и лице.
• При белом лишае отмечаются слегка гипопигментированные участки с незначительным шелушением на лице и туловище, обычно у детей с атопией. Такие бляшки часто меньшего размера и более округлые, чем очаги отрубевидного лишая.
• Pityrosporum-фолликулит вызывается тем же микроорганизмом, но проявляется розовыми или коричневыми папулами на спине. Пациент жалуется на зуд и шершавость кожи, при этом тест с КОН положительный.
Вариант отрубевидного лишая с гиперпигментацией у латиноамериканки При микроскопическом исследовании соскобов, взятых у пациентки, представленной на рисунке 34-5, отмечаются короткие нити мицелия, напоминающие макароны и округлые дрожжевые формы, похожие на мясные фрикадельки. Применялся краситель Swarz-Lamkins Микроскопичесая картина «макарон по-флотски», наблюдаемая после окрашивания кожного соскоба, взятого из очага отрубевидного лишая у молодой женщины, красителем Swarz-Lamkins свидетельствует о наличии микроорганизма «Malazessia furfur» (Pityrosporum) Pityrosporum - фолликулит на спине у мужчины, жалующегося на зуд
з) Лечение отрубевидного лишая (разноцветный лишай):
1. Местное лечение:
• Поскольку отрубевидный лишай протекает бессимптомно, лечение проводится, в основном, по косметическим соображениям.
• Основным методом лечения является местная терапия с использованием шампуня против перхоти, поскольку отрубевидный лишай вызывают микроорганизмы, являющиеся также причиной себореи и перхоти.
• Пациенты могут применять на пораженные участки лосьон или шампунь с 2% сульфида селена или шампунь с питирионом цинка ежедневно в течение 1-2 недель. Для достижения эффекта требуется раз личное время, однако исследования, позволяющие установить необходимое для действия препарата минимальное время, не проводились. Лосьон или шампунь обычно наносится на пораженные участки на 10 минут, затем препарат смывается под душем.
• В одном исследовании была подтверждена безопасность и высокая эффективность шампуня кетоконазола 2% (низорала) как метода лечения отрубевидного лишая при однократном или ежедневном применении в течение трех дней.
• При небольших участках поражения применяются местные противогрибковые препараты - кремы кетоконазола и клотримазола.
Отрубевидный лишай (разноцветный лишай) Отрубевидный лишай (разноцветный лишай) Отрубевидный лишай (разноцветный лишай)
2. Системное лечение отрубевидного лишая:
• Однократный пероральный прием 400 мг флюконазола давал наилучшие показатели клинического и микологического излечения с отсутствием рецидивов в течение 12 месяцев.
• Однократная доза флюконазола 300 мг в неделю в течение двух недель равна по эффективности однократному приему 400 мг кетоконазола в неделю в течение двух недель. Различий в эффективности, безопасности и переносимости лекарственного средства между этими двумя схемами лечения не обнаружено.
• Однократная доза 400 мг кетоконазола для лечения отрубевидного лишая безопасна и экономически эффективна по сравнению с приемом более дорогих противогрибковых препаратов нового поколения, таких как итраконазол'.
• Пероральный прием итраконазола в дозе 200 мг два раза в день в течение одного дня в месяц является эффективным и безопасным профилактическим лечением отрубевидного лишая.
• Данные о том, что для повышения эффективности лечения отрубевидного лишая после приема системных противогрибковых препаратов необходимо пропотеть, отсутствуют.
и) Консультирование врачом пациента. Пациентов следует предупредить о том, что измененный цвет кожи не восстановится сразу. Первым признаком успешного лечения является исчезновение шелушения. Дрожжевой микроорганизм в пятнах гипопигмеитации действует как солнцезащитный экран. Воздействие солнечного облучения ускорит нормализацию цвета кожи у пациентов с гипопигментацией.
к) Наблюдение пациента врачом. >Наблюдение после лечения не требуется за исключением торпидных и рецидивирующих случаев. При рецидивах проводится ежемесячная местная или системная терапия.

Обзор современных эффективных методов лечения отрубевидного лишая
Отрубевидный лишай – это грибковое поражение верхнего (рогового) слоя эпидермиса. В России от этого заболевания страдает от 5% до 15% человек. Такой разброс в данных обусловлен его сезонностью и ареалом распространения. В основном выявляется в регионах с жарким и влажным климатом. Особенно активизируется в летний сезон, поэтому иногда его называют пляжным лишаем. Заболеванию больше подвержены люди в возрасте до 40 лет, преимущественно мужчины. Долгое время считалось, что грибок можно подхватить при личном контакте с носителем или воспользовавшись его предметами гигиены. Современные дерматологи все больше склоняются к тому, что в бытовых условиях лишай незаразен. Однако его неконтагиозность еще не доказана, поэтому необходимо соблюдать правила гигиены.
Симптомы отрубевидного лишая
На разных участках тела появляются несимметрично расположенные пятна округлой формы с четкими границами. Могут отличаться по размеру и оттенку – от белесоватого до розового. По этой причине лишай известен и как разноцветный. А отрубевидным называется из-за наслоения мелких чешуек на пораженных областях. Других неприятных ощущений (зуда, боли) не вызывает. Но без лечения отрубевидный лишай может приобрести хронический характер.
Диагностируется йодовой пробой или ультрафиолетовой лампой Вуда, под которой пятна светятся желтым цветом. При отрубевидном лишае ультрафиолет становится и способом диагностики, и методом лечения. Хотя этот лишай называют еще «солнечным грибком», его причина – не УФ-лучи! Есть версия о его генетической предрасположенности. Заболеваемость членов одной семьи объясняют схожим типом кожи и общими иммунными нарушениями.
Причины отрубевидного лишая
Дерматологи давно обнаружили его главного возбудителя – это дрожжеподобный грибок Pityrosporum. Одна его разновидность (ovale) чаще встречается на волосистой части головы, а другая (orbiculare) – на теле. В других источниках называется Malassezia furfur. Это один вид грибков, присутствующих в микрофлоре кожи почти у 90% людей. Относится к липофильным. Локализуется и размножается в устьях сальных желез, секрет которых очень богат жирными кислотам. Без провоцирующих факторов Pityrosporum может годами себя не проявлять.
Причиной отрубевидного лишая грибок становится под действием различных условий: 1) повышенная потливость; 2) изменение состава пота; 3) смена привычного рациона; 4) прием стероидных препаратов; 5) наличие других заболеваний кожи (атопический и себорейный дерматит). Называют и другие факторы, связанные с сопутствующими болезнями. К ним относятся патологии желудочно-кишечного тракта, дыхательной и иммунной систем. В основной группе риска – пациенты с сахарным диабетом, туберкулезом и ВИЧ-положительные.
Методы лечения отрубевидного лишая
В основу современной терапии кожных заболеваний заложен ступенчатый принцип. Начинают с применения наружных средств с местным воздействием на кожу (мази, кремы). Содержание медикаментозных средств в них невелико, поэтому эффект терапии отрубевидного лишая и других болезней кожи может быть медленным и слабовыраженным. При дальнейшем распространении патологии переходят на применение более сильных системных препаратов, но они имеют ряд побочных реакций. Подход к лечению разноцветного лишая и других грибковых заболеваний кожи меняется. Активнее внедряются в практику немедикаментозные методики с многонаправленным эффектом – такие как фототерапия (УФО). Это безопасный метод эффективного лечения отрубевидного лишая. УФ-облучение кожи ультрафиолетом можно проводить на любой ступени (стадии) вместе с наружными и системными средствами.
В чем особенность местной терапии отрубевидного лишая?
Исходя из главной причины этого заболевания, дерматологи назначают наружные средства с антимикотическим (антигрибковым) действием. Эффективны на самых ранних этапах развития патологии. Перечень таких средств достаточно обширный. Из противогрибковых кремов хорошо известен Низорал, который применяется и в лечении себорейного дерматита. Для кожи тела используются мази Микозорал, Экзифин и Ламизил, а для волосистой части головы – Мифунгар. Некоторые из перечисленных средств выпускаются в виде шампуней или гелей. Обрабатывать кожу на разных участках можно спреем Термикон или лечебными фунгицидными растворами (Клотримазол, Бифоназол). Наружное лечение отрубевидного лишая проводится 7-14 дней. При слабом эффекте курс можно повторить или перейти на сильные лекарства.
Как проводится системное лечение отрубевидного лишая?
Все используемые препараты можно разделить на группы в зависимости от их состава. Основными при этом заболевании являются аллиламиновые соединения: кетоконазол, миконазол, бифоконазол. Блокируют действие грибковых ферментов и способствуют саморазрушению патогенных клеток. Для эффективного лечения отрубевидного лишая на волосистой части головы принимают таблетки с активным веществом кетоконазолом. Способен подавлять рост грибка в мельчайших концентрациях и применяться в более щадящем режиме, чем другие системные антимикотики. Противогрибковым действием обладает и пиритион цинка. В тяжелых случаях назначают лекарства из группы производных триазола – Итраконазол и Флуконазол. Системное лечение отрубевидного лишая проводится только по назначению врача! Самостоятельный выбор и прием лекарств может привести к серьезным последствиям.
Как действует ультрафиолет при отрубевидном лишае?
Прежде чем перейти к описанию фототерапии как самого современного метода лечения кожных заболеваний, рассмотрим воздействие УФ- облучения на кожу при разноцветном лишае. Больные замечают характерные проявления сразу после заражения. Пораженные участки не загорают и остаются светлыми, что вызывает много вопросов. Даже высказывается мнение о том, что пляжный лишай провоцируют УФ-лучи. На самом деле, участки остаются светлыми из-за изменений в роговом слое эпидермиса. Развитие и распространение грибка нарушает функции клеток-меланоцитов, отвечающих за пигментацию. Дрожжеподобный грибок вырабатывает кислоту, которая снижает выработку пигментов. Поэтому главной причиной отрубевидного лишая становится не ультрафиолет, а патогенные процессы в эпидермисе.
В следующий раз больные сталкиваются с необычным воздействием ультрафиолета на кожу во время диагностики. Используется лампа Вуда, излучающая свет в длинноволновом диапазоне (350-370 нм). Во время свечения участки, пораженные отрубевидным лишаем, светятся желтоватым или медным цветом. При других заболеваниях кожи их оттенок иной: бело-голубой (витилиго), зеленый (стригущий лишай), бледно-желтый (плоский лишай). Возникает и другой вопрос: насколько устойчивы разные виды лишая к ультрафиолету с точки зрения терапии? Есть отдельные виды (например, герпес или розовый лишай), которые быстро гибнут под УФ-лучами. Но в большинстве случаев эти микроорганизмы устойчивы к УФ-облучению. Поэтому при лечении грибка кожи очень важно правильно выбрать длину волны и диапазон.
Лечится ли отрубевидный лишай солнечным ультрафиолетом?
У многих больных возникает резонный вопрос: если УФ-лучи способствуют уничтожению грибка, то можно ли вылечить лишай гелиотерапией? Проще говоря – лечиться, загорая на солнце. Ответ на этот вопрос отрицательный. Во-первых, пребывание на солнце сильно нагревает тело, что еще больше провоцирует активность грибков в микрофлоре. Во-вторых, повышается потоотделение, а это – один из главных провоцирующих факторов разноцветного лишая. Более того, избыточная солнечная радиация провоцирует многие кожные заболевания, включая грибковые. А искусственное УФ-излучение легче контролировать. При фототерапии отрубевидного лишая происходит локальное нагревание только пораженного участка, а не всего тела. Для поддержания эффекта лечения можно использовать антиперспиранты и строже соблюдать правила гигиены – менять одежду и белье, чтобы избежать влажности.
Методы фототерапии отрубевидного лишая
В лечении ультрафиолетом применяются разные диапазоны: коротковолновое UVC-излучение (100-280 нм), средневолновое UVB (280-320 нм) и длинноволновое UVA (320-400 нм). Разноцветный лишай развивается в самом верхнем, то есть роговом слое кожи. По этой причине заинтересовались терапевтическим эффектом короткого излучения, проникающего на 0.5-0.6 мм. Однако действует оно агрессивно и может разрушить структуру эпидермиса. Обладает выраженными мутагенными свойствами и вызывает сильную гиперемию. Показано только в отдельных случаях – например, при грибке ногтей или туберкулезе кожи. Некоторые дерматологи продолжают утверждать, что только короткие УФ-лучи убивают грибок. Но этот диапазон используется в основном в бактерицидных облучателях для дезинфекции воздуха.
При длинноволновой ПУВА-терапии, или фотохимиотерапии, лучи проникают в дерму. Их действие усиливается приемом препаратов. Как метод лечения отрубевидного лишая фотохимиотерапия применяется редко.Такого глубокого воздействия на кожу не требуется, к тому же с побочными эффектами. Самый безопасный метод лечения отрубевидного лишая – фототерапия средневолновая. Здесь есть разделение на селективную широкополосную и узкополосную фототерапию 311 нанометров. Селективная охватывает большую площадь кожи, в том числе и здоровые участки. Обладает выраженной эритемностью и требует длительного облучения для достижения результата. УФ-облучение 311 нанометров – это золотая середина, объединяющая в себе преимущества разных методов фототерапии без их побочных реакций.
Преимущества лечения отрубевидного лишая излучением 311 нанометров
1) Новый современный метод фототерапии, который начал практиковаться позже длинноволнового и селективного широкополосного УФ-облучения.
2) Отличается высоким индексом безопасности, не вызывает быстрых и отсроченных последствий. При сильном облучении возможны единичные эритемы.
3) В терапии грибковых заболеваний кожи фототерапия 311 нанометров обычно рассматривается как вспомогательный метод эффективного лечения.
4) Узкополосное ультрафиолетовое облучения может проводиться на разных стадиях развития болезни и успешно сочетаться с местной и системной терапией.
5) Воздействие ультрафиолета на кожу усиливает действие антимикотиков, что позволяет сократить количество назначаемых сильнодействующих лекарств.
6) Стационарная фототерапия отрубевидного лишая проводится на медицинских облучателях Ультрамиг-311 и Ультрамиг-302 производства Хронос (Санкт-Петербург).
7) Благодаря нескольким УФ-лампам можно обрабатывать обширную площадь поражения, но без потенциально опасного облучения здоровых участков кожи.
8) Возможно домашнее лечение отрубевидного лишая излучением 311 нанометров компактными ручными облучателями-расческами Ультрамиг-311Р.
9) Для достижения эффекта фототерапия должна проводиться курсами из нескольких процедур. К облучателям Ультрамиг прилагается подробная инструкция.
10) Заказав один облучатель российского производства, можно лечить заболевания кожи самой разной этиологии, от дерматита и экземы до псориаза и витилиго.

Эффективные методы лечения отрубевидного лишая. Причины, симптомы и диагностика. Наружное и системное лечение. Методы фототерапии отрубевидного лишая у взрослых. Особенности UVB-излучения 311 нанометров
Отрубевидный лишай – рецидивирующее грибковое заболевание кожи, способное приобретать хронический характер. По степени поражения кожи относится к поверхностным кератомикозам. Имеет характерную клиническую картину и проявляется чешуйчатыми пятами с измененной пигментацией. Диагностируется преимущественно в подростковом и взрослом возрасте до 40 лет. Чаще встречается у мужчин из-за особенностей сальных желез и более интенсивного потоотделения. Заболевание грибковое, но слабозаразное. Возможна передача через общие предметы гигиены и белье, а также через поверхности в местах общего пользования (бани, сауны). Хотя основной причиной его распространения у родственников считается генетическая предрасположенность. Болезнь довольно распространенная, поэтому дерматологи уже выработали методы эффективного лечения отрубевидного лишая. Но продолжают исследовать возможности успешного сочетания медикаментозной и немедикаментозной терапии (УФО).
Причины отрубевидного лишая
Среди причин этого кожного заболевания называют повышенное потоотделение, нарушение функции сальных желез, эндокринные и аутоиммунные патологии, хронические болезни ЖКТ, авитаминоз, жаркий влажный климат и прием отдельных препаратов. Но это лишь фон, на котором начинает развиваться отрубевидный лишай. Его главным возбудителем является дрожжеподобный грибок Malassezia furfur (Pityrosporum), который присутствует в микрофлоре кожи большинства здоровых людей. Но в 10-15% случаев, под действием провоцирующих факторов, начинает усиленно питаться секрецией сальных желез и распространяться в себорейных зонах. С учетом главной причины лечение отрубевидного лишая включает в себя лекарственную противогрибковую терапию в комплексе с физиотерапевтическими методами.
Симптомы и диагностика отрубевидного лишая
Первыми признаками становятся мелкие пятна или слабозудящая сыпь, локализуемые на верхней часть груди, волосистой части головы и в аногенитальной области. Пятна не имеют четких очертаний и первоначально имеют розовый цвет. Однако со временем их оттенок начинает меняться (вплоть до коричневого), поэтому отрубевидный лишай часто называют разноцветным. По мере развития заболевания пятна увеличиваются и начинают охватывать обширную площадь кожи, а в их центре появляются легко отшелушивающиеся мелкие чешуйки.
Основной симптом отрубевидного лишая – депигментированные участки кожи. Нарушаются функции меланоцитов, отвечающих за пигмент. Под солнцем пораженные участки становятся светлыми и не загорают. Нередко болезнь становится заметной именно после пляжного отдыха. Особенность в том, что поражения кожи не обнаруживаются на слизистых оболочках, ладонях и ступнях, что позволяет отличить отрубевидный лишай от других дерматитов. Но для постановки точного диагноза нужно обратиться к дерматологу для проведения исследований.
1) Лампа Вуда. Это ультрафиолетовый облучатель, подсвечивающий кожу и определяющий проблемные места. При разноцветном лишая пятна приобретают тусклое желтое свечение.
2) Проба Бальцера. Кожу смазывают йодом, причем как пораженные, так и здоровые участки для определения разницы. Под действием йода пятна лишая становятся темно-коричневыми.
3) Проба шелушением. Выполняется соскабливание лезвием поверхностей шелушащихся пятен. При наличии разноцветного лишая будут отделяться беловатые отрубевидные хлопья.
Особенности лечения отрубевидного лишая у детей
Это грибковое заболевание практически не встречается у детей в возрасте до 7 лет. Спровоцировать его могут неправильная гигиена, неблагоприятные внешние факторы или перенесенные болезни. При их отсутствии заболевание может диагностироваться только в подростковом периоде (14-15 лет), когда начинается гормональная перестройка организма и активизация сальных желез. Симптомы аналогичные, как и сами механизмы развития этого заболевания. Лечение отрубевидного лишая у детей выполняется по той же схеме, что и у взрослых, но более щадящими средствами и низкими дозами лекарств. Возраст не является противопоказанием и для прохождения курса фототерапии. Но начинать любое лечение лишая у детей (в том числе и немедикаментозное) следует только после посещения дерматолога!
Методы лечения отрубевидного лишая у взрослых
• МЕСТНАЯ ТЕРАПИЯ. Выраженное противогрибковое действие обеспечивают средства на основе кетоконазола и пиритиона цинка. Неосложненные формы можно вылечить на ранних стадиях с помощью шампуней и мазей (Оразол, Низорал, Залаин, Экзодерил). Используются также растворы, спреи или порошки (Клотримазол, Бифоназол, Ламизил). Однако у наружного лечения отрубевидного лишая, особенно на волосистой части головы, есть свои минусы. Первое: оно может быть неэффективным, а результат – непродолжительным. Второе: даже при успешно проведенной терапии спустя 1-2 года у 90% больных возникает рецидив. Врачи объясняют это тем, что грибки не исчезают и остаются в сально-волосяных фолликулах.
• СИСТЕМНОЕ ЛЕЧЕНИЕ МЕДИКАМЕНТАМИ. Если пациент не реагирует на местную терапию, а само заболевание начинает прогрессировать, то прибегают к медикаментозным средствам. До этого необходимо подтвердить наличие возбудителя при микроскопическом исследовании. Назначают таблетки Кетоконазола, Интраконазола или Флуконазола для непродолжительного применения (до 2-3 недель). Это самые распространенные препараты, используемые в системном лечении отрубевидного лишая. При слабом эффекте можно повторить курс антимикотиков или назначить иммуномодуляторы, но у них есть побочные эффекты. Избежать их позволяет проведение немедикаментозной терапии – ультрафиолетового облучения.
• ФОТОТЕРАПИЯ. Курс дозированного УФ-облучения становится приоритетным в лечении кожных заболеваний разной этиологии. Является методом выбора при витилиго, который также проявляется депигментированными пятнами. Применяется и при себорейном дерматите, возникающим из-за активности того же грибка Malassezia. Эффективна ли фототерапия при отрубевидном лишае? В качестве монометода результат будет слабым, так как уничтожение грибка кожи не входит в основные функции УФ-облучения. Рекомендуется комбинировать его с местным и системным лечением. Это усилит эффект антимикотиков и позволит сократить их прием для минимизации побочных последствий, возникающих при длительном применении.
Как связаны ультрафиолет и отрубевидный лишай?
Это заболевание часто называют пляжным или солнечным грибком, так как оно начинается (активизируется) в теплое время года. Возникает вопрос о его связи с источниками УФ-излучения. Ни естественный, ни искусственный ультрафиолет от облучателей не провоцируют отрубевидный лишай! Более того: в терапии этого кожного заболевания многие годы использовались кварцевые лампы, генерирующие УФ-лучи и уничтожающие грибки. Рецидивы в летнее время года объясняются нагревом тела и повышенным потоотделением. Именно эти факторы активизируют грибок-возбудитель и создают условия для его распространения.
Однако долго загорать на солнце также не рекомендуется, тем более что пораженные участки останутся светлыми и станут еще более заметными на коже. А лечение отрубевидного лишая ультрафиолетом должно выполняться с четким соблюдением дозы и времени облучения, которые определит врач. Ни в коем случае нельзя увеличивать дозы в надежде быстрее избавиться от грибка! Это может иметь обратный эффект. Лучше будет, если ограничиться субэритемными дозами облучения, которые не вызывают покраснения кожи. Необходимо также грамотно выбрать метод фототерапии с учетом глубины проникновения грибкового поражения.
Методы лечения отрубевидного лишая ультрафиолетом
В терапии кожных заболеваний применяется несколько диапазонов искусственного УФ-облучения, которые отличаются глубиной проникновения и силой воздействия на кожу.
I. Коротковолновое UVC-излучение. Ультрафиолет короткого С-спектра (100-280 нм) действует только на верхний роговой слой. С учетом того что грибок поражает именно эти слои, то применение короткого излучения было бы логичным. Однако в фототерапии отрубевидного лишая и других заболеваний кожи UVC-излучение практически не используется по причине его сильного и агрессивного воздействия. Кванты излучения обладают максимальным запасом энергии, поглощаются клетками ДНК и вызывают денатурацию нуклеиновых кислот и белков. Допустима обработка ран или пролежней, но не поверхности неповрежденной кожи. Широкое применение короткое УФ-излучение получило в бактерицидных облучателях для помещений. Отлично справляются с дезинфекцией воздуха, удаляя вирусы, бактерии, грибки и споры.
II. Длинноволновая PUVA-терапия. Длинные лучи А-спектра (320-400 нм) оказывают самое слабое воздействие и имеют наименьший запас энергии. Само по себе UVA-излучение не так опасно. Однако ПУВА-терапия как метод лечения кожных заболеваний – это комбинированный метод использования УФ-лучей и усиливающих их препаратов! UVA-лучи глубоко проникают дерму, влияя на дендритические и диплоидные клетки. А фотосенсибилизаторы вступают во взаимодействие с ДНК, снижая синтез белков и нуклеиновых кислот. В фототерапии псориаза, экземы и дерматозов с глубоким поражением кожи метод эффективен. Но для разноцветного лишая с его поверхностным поражением такого мощного действия не требуется. Тем более что ПУВА вызывает опасные последствия (фотостарение, солнечный кератоз, риск рака кожи).
III. Средневолновое UVB-излучение. Общий средневолновый В-диапазон (280-320 нм) обладает выраженным лечебным эффектом и разносторонним действием. Способствует образованию в коже витаминов D, А и С, активизирует местное кровообращение и метаболизм в тканях. Воздействует на кератиноциты и клетки Лангерганса. Средневолновые лучи не проникают глубже самого плотного слоя эпидермиса, а лечение отрубевидного лишая UVB-излучением не требует приема препаратов. Однако именно эти лучи вызывают покраснения кожи (эритемы) и гиперемию (переполнение кровью сосудов). По этой причине широкополосная селективная фототерапия не получила такого распространения. Был найден более безопасный и эффективный метод локальной узкополосной фототерапии с длиной волны 311 нанометров.
Вопросы про лечение отрубевидного лишая UVB-облучением 311 нм
1) Когда появился этот метод лечения кожных заболеваний? Сначала активно практиковали ПУВА-трапию, после чего стали рассматривать возможности селективной фототерапии. Первые лампы Philips с узкополосным излучением 311 нанометров появились около 40 лет назад. Такие лампы установлены в облучателях Ультрамиг собственного производства Хронос.
2) Почему лечение UVB-излучением 311 нм более безопасно и эффективно? В отличие от длинноволновой фототерапии, лучи проникают неглубоко, а сами процедуры проходят без препаратов. По сравнению с широкополосным UVB-облучением, узкополосный спектр вызывает минимальные покраснения, не захватывает здоровые участки и имеет ускоренное действие.
3) Почему солнечный ультрафиолет при лишае вреден, а УФ-лампы – нет? Спектр и природного, и искусственного ультрафиолета содержит В-лучи. Но солнечное облучение сложно контролировать. Оно вызывает нагрев всего тела и активизирует потоотделение. UVB-излучение 311 нм дозируемое и контролируемое, не вызывает перегрева и потоотделения.
4) На какой стадии можно лечить отрубевидный лишай фототерапией 311 нм? Наибольший терапевтический эффект будет заметен на первых стадиях при поражении до 10-15% площади кожи. Это касается не только УФ-облучения, но и наружных средств. При тяжелой форме или частных рецидивах заболевания проводить фототерапию без консультации с врачом нельзя!
5) Эффективно ли УФ-лечение отрубевидного лишая при обширных поражениях? В сочетании с системным лечением – да. Облучение обширных поражений кожи проводится в клиниках. Вместо ПУВА, можно пройти курс UVB-излучения 311 нм на стационарных УФ-облучателях Ультрамиг 311 и 302 от Хронос. Поставляются ведущим дерматологическим центрам России.
6) Можно ли лечить отрубевидный лишай дома? В качестве домашнего метода фототерапии допускается только UVB-излучение 311 нанометров. В домашнем лечении помогут ручные облучатели-расчески Ультрамиг 311Р, которые можно заказать на официальном сайте Хронос. Их удобно применять не только на волосистой части головы, но и для других себорейных зон.
7) Для каких еще заболеваний кожи используются облучатели Ультрамиг? Приборы применяются в лечении псориаза, парапсориаза, витилиго, атопического и себорейного дерматита, экземы, грибовидного микоза и гнездовой алопеции. Если члены семьи страдают какой-либо из этих патологий, то рекомендуем иметь дома ручной облучатель Ультрамиг 311Р.

Розовый лишай – заболевание, характеризующееся диссеминированными высыпаниями вдоль линий растяжения кожи розеол, шелушащихся в центре.
Синонимы
pityriasis rosea, болезнь Жибера, розеола шелушащаяся.
Эпидемиология
Возраст: любой, но чаще встречается в 10-50 лет. Пол: женщины болеют несколько чаще мужчин (соотношение 2:1).
Анамнез
У большинства больных за 1-2 недели до появления распространенных высыпаний появляется одиночное воспалительное пятно, которое шелушится по всей поверхности и может сопровождаться симптомами общей интоксикации (повышением температуры, ознобом, общей слабостью и недомоганием). Затем, главным образом, на коже туловища появляются высыпания розовых пятен, располагающихся вдоль линий растяжения кожи (Лангера), центральная часть пятен впоследствии становится буроватой и шелушится с образованием элементов, напоминающих медальон. Подсыпание свежих пятен происходит в течение нескольких дней, придавая клинической картине пёстрый вид. Высыпания разрешаются бесследно в течение 6-12 недель и заболевание, как правило, больше не рецидивирует.
Течение
розовый лишай, начавшись остро или подостро, бесследно разрешается в течение 6-12 недель, иногда (при раздражении кожи) может трансформироваться в эритродермию.
Этиология
не установлена, предполагают вирусную природу заболевания и рассматривают герпес-вирусы 6 и/или 7 типов в качестве возможных этиологических факторов.
Предрасполагающие факторы
- мытьё в бане, ванне, под душем;
- механическое раздражение кожи;
- осенне-весеннее время;
Жалобы
На распространённые, иногда зудящие высыпания. Изредка пациенты отмечают озноб, общую слабость, боли и ломоту в суставах и мышцах, субфебрилитет.
Дерматологический статус
процесс поражения кожи носит распространённый и, как правило, симметричный характер, элементы сыпи располагаются фокусно, не сливаясь друг с другом, и своей длинной осью ориентированы вдоль линий растяжения кожи.
Читайте также:

