Как избавиться от бородавок с помощью гомеопатии
Обновлено: 17.05.2024
Бородавки и контагиозный моллюск - два вирусных дерматоза, часто встречающихся у детей. Обычно они не представляют диагностических проблем, но выбор лечения может оказаться затруднен при множественности поражений и юного возраста ребенка.
Контагиозный моллюск - это доброкачественная кожная опухоль, вызванная вирусами семейства Proxivirus, объемный вирус ДНК подвида Molluscipoxivirus. Синтез вируса происходит в кератиноцитах эпидермиса. Вирусный геном закодирован на протеины способные нарушать физиологические механизмы хозяина, одним из факторов чего является ингибирование активации лимфоцитов Т. Отсутствие иммунных клеток при кожном поражении объясняет иммунную толерантность благоприятствующую этому инфекционному агенту при инфекции человека.
Инфекция контагиозным моллюском является чисто человеческим уделом. Контаминация чаще всего происходит непосредственно, но может быть и опосредованной через загрязненные объекты. Наличие кожных повреждений может благоприятствовать инокуляции вируса. Это заболевание спорадичное или эндемичное, чаще всего встречающееся в детских учреждениях. Скученность, кожные контакты и влажная атмосфера, особенно в бассейнах, являются факторами благоприятствующим диссеминации, но существуют и индивидуальные различия в отношения риска инфицирования. Период инкубации после контакта варьирует от нескольких недель до нескольких месяцев при среднем сроке от двух до семи недель. Инфекция затем распространяется путем аутоинокуляции, каждое поражение при этом развивается в течение нескольких недель.
Контагиозный моллюск встречается довольно часто, если существует клеточный иммунный дефицит приобретенный или врожденный, или при атипичном дерматите.
По типу наиболее частого проявления контагиозный моллюск представляется закрытыми папуллами, в виде жемчужин, полусферическими, пять миллиметров диаметром и с запавшим центром. Давление на центра дает характерное беловатое выделение. Поражения обычно множественные, от нескольких элементов до нескольких сотен; они преобладают на лице и туловище.
Существуют атипичные формы. Также контагиозный моллюск может быть очень маленьким, с трудом видимым или, наоборот, «гигантским» до сантиметра в диаметре. Иногда пупковидное вдавление может отсутствовать. Воспалительные поражения иногда принимают беспорядочный вид.
Особенные профузные формы были описаны у атопичных детей, возможно тому способствовали дер-матокортикоиды и у иммунодефицитных детей: с лейкемией, получающими химиотерапию или у лиц пораженных ВИЧ+. Контагиозный моллюск рассматриваются как оппортунистические поражения во время SCID или они оказываются тем более многочисленными и объемными, чем глубже иммуносупрессия.
Осложнения редки. Воспаление проходит от простой эритемы до настоящих абсцессов с центром вокруг моллюска, соответствующие асептическому процессу с благоприятным течением, но, которые могут потребовать разреза для выделения. Возможна бактериальная суперинфекция, иногда оставляющая после себя не устраняемые рубцы. Довольно часто встречается экзематозная реакция (прибли-зительно в 10% случаев) соседствующая с контагиозным моллюском, вероятно, вторичная к отсроченной реакции замедленного типа, направленной против Proxivirus. Она часто указывает на регрессию.
Диагностика клиническая. Чаще всего она довольно проста, но требует тщательного обследования на выявление типичных поражений. Ни одно из параклинических исследований не приносит пользы за исключением в случаях клинического сомнения. В этих случаях типично проводится гистологическое исследование на определение интрацитоплазматических эозинофильных включений в кератиноцитах.
Применяется кюретта притупленная или острая (Curette Siefelв) требующая уверенного и точного дви-жения. Предварительная обработка анастетическим кремом Emla за час под прозрачной пленкой устраняет болезненный «тормоз» этого метода. Часто лечение требует проведения многих сеансов, в зависимости от количества поражений, толерантности ребенка и дозы наносимого крема Elma на се-анс (зависит от веса и возраста ребенка). На практике, исходя из одного сеанса в месяц, излечение обычно наступает в течение трех - четырех месяцев.
К этому методу добавляется простая экспрессия содержимого контагиозного моллюска, часто позво-ляющее избавиться от этого поражения. Фактически, минимальный травматизм и, a fortiori вторичные поражения при проведении кюретажа, даже неполного, подвергают поражения воздействию воспали-тельного процесса вызывающего их исчезновение.
Химиотерапевтическое лечение разнообразно
Его принцип основан на индуцировании локального воспаления, или небольшой поверхностной ульцерации при наложении один два раза в день каустического раствора на каждый контагиозный моллюск. Эти виды лечения иногда оказываются эффективными, часто раздражающими, что затрудняет их применение длительное время. Применяемые субстанции весьма разнообразны и варьируют в зависимости от моды и школ.
Постепенно происходит отказ от криотерапии и электрокаогуляции, так как они могут вызывать неустранимые рубцы. Было предложено лечение по типу иммуномодуляции, такое как аппликация Туберкулина у детей предварительно вакцинированных BCG или изопринозином, но его эффективность не была подтверждена.
Контагиозный моллюск представляет собой частую патологию ребенка. Его доброкачествен-ный характер ориентирует в направлении рационального терапевтического подхода: мало травматичного и малоболезненного. В любом случае, на основании эпидемиологических данных (ауто-инокуляция, контагиозность) отдается предпочтение активному ведению: кюретаж поражения под защитой Elma в несколько сеансов.
У иммунодепримированного ребенка, где контагиозный моллюск особенно профузен, назначение анти-ВИЧ терапии или введение цидофовира (ингибитора полимеразы ДНК активного в воздействии на цитомегаловирус) вызывает реальный интерес, как в отношении восстановления клеточного иммунитета, так и по своему прямому антивирусному действию. В настоящее время цидофовир проходит ис-сследования при топическом применении.
Возникает проблема когда контагиозный моллюск располагается на бляшках экземы. Определенно, что лечение экземы дерматокортикоидами благоприятствует его распространению, но и экзема сама по себе способствует его сохранению, хронизации. На практике, локальная кортикотерапия в случае тяжелой экземы полностью применима и при этом не кажется, что она благоприятствует пролиферации контагиозного моллюска.
Бородавки это доброкачественные опухоли связанные с инфекцией кожи вирусом папилломы (PVH). Они чрезвычайно часто встречаются у детей, довольно профузны, им благоприятствует наличие аутоинокуляции. Их убиквитарная локализация часто затрудняет выбор терапии.
Вирус папилломы человека - это убиквитарный вирус, поражающий среди большого количества млекопитающих человека. Он обладает особым тропизмом к кератиноцитам мальпигиева эпителия. Он относится к Papovaviridae, вирусам ДНК bicathenaire. Эти вирусы весьма резистентны во внешней среде и не разрушаются под действием холода, высыхания и детергентами . . . Изучение их генома выявило гены участвующие в репликации вирусной ДНК, в пролиферации и клеточной иммортализации. Существует более 70 вирусов папилломы человека, классифицируемых в зависимости от наличия онкогенного риска, их генотипа и их тропизма к коже или слизистым.
Период инкубации мало известен, от нескольких недель до более года. Распространенность поражения кожными бородавками оценивается в 10% от общей популяции, при явном увеличении в течение двух трех десятилетий. Наиболее частые жертвы - это дети школьного возраста и молодые взрослые с пиком поражаемости в 15 лет.
Передача прямая или опосредованная инфицированным сквамозным эпителием. Она может быть кожной и слизистой, передаваться половым путем и нет, редко матерно-фетально, ей благоприятсву-ют микротравмы. Благоприятствующими факторами считаются : частое посещение бассейнов, более одного раза в месяц, влажная среда, антеседенты атопии или генетические заболевания, такие как синдром Wiskott-Aldrich.
Клинические аспекты инфекции вирусом папилломы человека чрезвычайно многообразны. Вульгарные бородавки наиболее широко распространены среди детей. Речь идет об эпидермических, папилломатозных и кератических опухолях, размер которых варьирует от одного до нескольких миллиметров. Их количество варьирует от нескольких до нескольких десятков, иногда сливающихся в профузные кератизированные пространства. Эти распространенные вуль-гарные бородавки, часто локализуются на дорзальной поверхности рук и пальцев в основном связаны с HPV-2.
Бородавки пери-унгвальные и субунгвинальные
Вызываемые PVH-2, более редко PVH-1 они располагаются под свободным дистальным или латеральным краем и на уровне ногтевого матрикса. Они профузны и рецидивируют у ребенка onychophage и часто болезненны. Ониходистрофия при поражении матрикса могут оказаться необратимыми в случае слишком агрессивного лечения. У ребенка удаляют периунгвальные (epiloia), эксостозы или иную субунвальную опухоль. Исчезновение дерматоглифов с кожи являются хорошим аргументом в пользу бородавки.
Вызываемые PVH-2 они локализуются на уровне лица, где они занимают периорифициальное положение, как бородавки перинаринальные или перибуккальные, инокулированные слизыванием, или на уровне кожи волосяной части и на уровне шеи подростков из-за факта ауто-инокуляции при бритье.
Это мелкие папулы на ровной поверхности, выступающие на несколько миллиметров, розового цвета или светло-желтого, располагающиеся на лице, дорзальных поверхностях рук и пальцев. Их расположение линейное или сливающимися полотнищами. Они связаны с вирусом папилломы человека 3, 10 и 28 типов; они более чаще встречаются у иммунодефицитных пациентов. Профузная форма заставляет искать версиформную эпидермодисплазию. Дифференциальный диагноз этого типа бородавок должен учитывать плоский лишай при пруригинезных поражениях и цефалический гистиоцитоз.
Бородавки на подошвах
Они являются частой причиной обращения к врачу, или потому что они болезненны и/или вызывают функциональные ограничения или под давлением школьного окружения, в частности, когда ребенок усиленно занимается спортом, например, в бассейне. Вирус папилломы человека проявляются на уровне подошв двумя весьма различными клиническими картинами: myrmecies и мозаичными бородавками. Обе эти картины редко бывают вместе у одного и того же пациента.
Связь с PVH-1 наиболее часта. Это эндофитная бородавка, обычно одиночная, глубокая и болезненная из-за наличия выраженного гиперкератоза. Кератизированная поверхность испещрена черными точками, являющимися тромбозированными микрокапиллярами или включениями инородных тел.
Менее частые, они связаны с PVH-2. Они располагаются поверхностно, безболезненны, множественные и сливающиеся в обширную кератизированую поверхность. Спонтанная регрессия является правилом и быстрее происходит у детей, чем у взрослых.
Веррусиформная эпидермодисплазия - это редкий аутосомный рецессивный генодерматоз. Он характеризуется патологической предрасположенностью к определенным типам вируса папилломы человека обычно патогенным. Они проявляются в детстве профузией плоских бородавок ассоциирующих с макулами сравнимыми с таковыми при pityriasis versicolor. Прогноз зависит от карциногенного характера отдельных вирусов папилломы человека.
У иммунодефицитных описываются клинические картины, напоминающие веррусиформную эпидермодисплазию из-за наличия вульгарных бородавок, особенно, профузных и рецидивирующих, часто атипичных в клиническом плане.
Аногенитальные кандилломы - это инфекции, связанные с вирусами паппилломы человека имеющих тропизм к слизистым. Они редко встречаются у ребенка, но их частота увеличивается параллельно частоте кондилом acumines взрослых. Аногенитальные бородавки у детей вызываются или вирусом папилломы человека типа 6 и 11, или банальным вирусом папилломы человека типа 2. Хотя и суще-ствует половая передача, тем не менее, многие исследования показывают, что чаще всего речь идет о невинной ауто- или гетеро-инокуляции через лиц занимающимися детьми. Тем не менее, в контек-сте плохого обращения в семейной среде, «атипичной», бдительность является правилом.
Диагностика клиническая. При существовании сомнения гистологическое исследование подтверждает вирусную папиллому выявляя специфическое цитопатогенное воздействие на кератиноциты (koilocite). Вирологическая диагностика проведением молекулярного анализа вирусной ДНК рутинно не проводится. PCR - это наиболее чувствительный метод определения типа вируса папилломы человека, она применяется для определения онкогенных вирусов или в случае сомнения наличия сексуального насилия.
Наиболее эффективным лечением является иммунная реакция хозяина наведенная изменением клеточной реакции. У иммунокомпетентного ребенка частота спонтанной регрессии порядка 40-50% объясняет, почему терапевтическое воздержание является частью терапевтических предложений.
Основа медицинского лечения состоит в разрушении инфицированных клеток. Все виды применяемых лечений инфекций вирусами папилломы человека обращено только к видимым поражениям, но ни одно из них не элиминирует вызвавшего их вируса. Средства многочисленны, но ни одно исследование не показало превосходства одного вида лечения над другим.
Они представлены хирургическими эксцизиями, электротерапией, СО2-лазер и криотерапией. За исключением криотерапии все эти методы требуют локальной анестезии, что ограничивает их показания.
Она состоит в аппликации жидкого азота на бородавку с помощью Cotton-Tige или криостата. Белое гало охлаждения должно оставаться от 15 до 30 секунд. Аппликация проводится через каждые три-четыре недели и выздоровление обычно наступает в течение четырех шести месяцев. Недостатком этого метода является боль, что ограничивает ее применение у ребенка. Недавнее исследование по-казало отсутствие эффективного воздействия на боль непосредственного или отсроченного, местных анестетиков типа Elma, применяемых за час до криотерапии.
Химические виды лечения
Они весьма многочисленны. Кератолитики объединяют топические препараты на базе салициловой кислоты и/или уксусной кислоты, мочевины и глютаральдегида. Локальные химиотерапевтические препараты включающие блеомицин в инъекциях внутрь поражений, 5-фторурацил в помаде или по-дофиллин имеют сомнительную эффективность у взрослых и чрезвычайно редко применяются у де-тей.
В настоящее время они находят большее применение, чем магистральные препараты. В основном применяется 10-60% ацетилсалициловая кислота одна, или в ассоциации с молочной кислотой. Необходимо защищать кожу вокруг бородавки. Цветные резинки пропитанные салицилизированным вазелином 15% (Transvercid) представляют для ребенка интересную альтернативу обычным коллоидам, так как существует предварительный опыт болезненности. С этим должна систематически ассоциировать еженедельная ручная декапировка.
Особые случаи подошвенных бородавок
Приблизительно 95% подошвенных бородавок излечивается спонтанно в течение двух-пяти лет, без боли и без рубцов, myrmecies более быстро, чем мозаичные бородавки. Кроме того, дети спонтанно излечиваются значительно быстрее, чем взрослые и роговое ложе у них менее плотное, что облегчает осуществление прогрессивных методик.
Если бородавка не вызывает никаких функциональных ограничений, тогда можно просто объяснить родителям ход естественной эволюции бородавок и вероятные сроки спонтанного излечения. Если имеется ограничение, то оно скорее всего связано с гиперкератозом, чем с самой бородавкой и лечение заключается в механической декапировке и/или химической (салицилизированный вазелин 20-50%, обработанный мочевиной 30%) под окклюзивным лейкопластырем, сопровождающимся еженедельной ручной декапировкой напильником, рашпилем, пемзой. Прилежащая кожа должна быть защищена повязкой или лаком. Глютаральдегид (Verutal) также может применяться, но он не должен ассоциировать с другим лечением, особенно с криотерапией по причине риска развития некроза кожи.
При локализациях на подошве физическое лечение, криотерапия и fortiori СО2-лазер применяются все реже и реже из-за наличия боли, функциональных нарушений, которые они вызывают и возможных остаточных рубцов.
Контагиозный моллюск, как и бородавки - это доброкачественные вирусные опухоли, спонтанно регрессирующие в различные сроки. Контагиозность, социальное и школьное давление и не эстетический вид часто предполагают проведение активного лечения. Фактически бывает нередко, что ребенка из-за этого лишают права пользоваться бассейном или просят проконсультироваться у дерматолога в отношении проведения радикального лечения. В любом случае в этих контекстах никакие ограничения в школе, включая все виды деятельности с ней связанные не оправданы в этих двух случаях.
Никаких школьных ограничений при наличии бородавок и контагиозного моллюска.
P.Schoenlaub, P.Plantin/ Verrures et molluscums contagiosums: mise au point pratique/ Arch Pediatr ; 7 ; 1103-10
Перевод с французского – Ю.М.Богданов, кафедра педиатрии ФПК северного медуниверситета, г.Архангельск
Чаще всего (до 70% всех случаев) пациенты сообщают о беспокоящих их бородавках, причем большинство пациентов — дети школьного возраста. Также бородавки обнаруживаются у 20% студентов. Подошвенные бородавки чаще встречаются у взрослых (34% случаев), в отличие от плоских бородавок, которые, опять же, чаще встречаются у детей (4% всех бородавок).
Опытный дерматолог без труда определит тип бородавки на консультации. Однако в редких случаях, особенно если бородавка травмирована, ее сложно диагностировать только при обследовании, и тогда врач может провести биопсию производного и гистологическое исследование.
Могут ли бородавки вызвать осложнения?
Бородавки обычно не вызывают осложнений, если они не растут, не становятся болезненными при ходьбе, а также вызывают психологический дискомфорт по эстетическим причинам. В редких случаях при травмах они могут распространяться на соседние участки.
Пациенты со значительным дефектом иммунной системы (например, иммунодефицитом различного происхождения) сохраняют теоретическую вероятность злокачественного образования простой бородавки, хотя в повседневной практике этого не происходит. В отличие от остроконечных кондилом, которые также могут быть вызваны онкогенными типами вируса папилломы человека (ВПЧ). Таким образом, чтобы избежать перечисленных выше осложнений, во всех случаях рекомендуется радикальное удаление бородавок.
Удаление бородавок
Хотя научная литература предполагает, что при хорошей иммунной системе бородавки могут исчезнуть сами по себе в течение нескольких лет, медицинская практика показывает обратное. Основная проблема с лечением бородавок заключается в том, что в настоящее время не существует метода или лекарства для удаления самого вируса, поэтому врач не может гарантировать 100% излечение. Все лечение направлено на удаление самой бородавки, но не предотвращает рецидив ВПЧ.
- Лазер;
- Криодеструкция жидким азотом;
- Лекарства;
- Удаление бородавок хирургическим путем.
В идеале удаление бородавки должен проводить опытный дерматолог, так как неправильно назначенное лечение может не только не помочь, но и ухудшить ситуацию. Бородавки лечат только радикальным удалением, которое, как уже говорилось, можно проводить хирургическим лазером, жидким азотом или специальными препаратами.
В нашем центре используются любые из вышеперечисленных методов удаления бородавок. В каждом случае метод лечения подбирается индивидуально.
Лазерное удаление бородавок
Процедура проводится под местной анестезией, после того, как врач ввел обезболивающие. В зависимости от размера производной удаление бородавок лазером занимает до 15 минут. После процедуры накладывается повязка и назначаются лекарства для смазывания раны по мере ее заживления.

Лазерное удаление бородавок
Главное преимущество лазерного удаления бородавок в том, что достаточно всего одной процедуры, чтобы беспокоящая вас бородавка исчезла навсегда. Кроме того, этот метод лечения является наиболее распространенным среди пациентов и имеет наилучшие отзывы, поскольку лазерные бородавки удаляются с:
Удаление бородавок азотом
Это альтернатива лазерному удалению бородавок. Метод тоже довольно популярен, но обычно требует нескольких процедур, они достаточно болезненный, и после криодеструкции жидким азотом образуется болезненный пузырь. Поэтому удаление кондилом жидким азотом рекомендуется только детям старшего возраста и взрослым.

Удаление бородавок азотом
Криодеструкцию повторяют каждые 2-3 недели до окончательного исчезновения кондилом. Обычно достаточно 6 сеансов обработки жидким азотом, но если бородавка все еще сохраняется, рассматриваются другие варианты лечения. Кроме того, разрушение жидким азотом не подходит в случаях, когда бородавкой поражается область пальцев, бедер.
Удаление бородавок с помощью лекарств
Разрушающие кислоты, например, салициловая кислота, трихлоруксусная кислота, мочевина и другие специальные лекарства — также средство для удаления бородавок. В любой аптеке представлен достаточно широкий выбор таких препаратов.
Салициловая кислота, мочевина смягчает верхний слой бородавки, кроме того, стимулирует местный иммунный ответ, а значит, и исчезновение бородавки. Но выбирая лечение бородавок медикаментами, нужно запастись терпением, ведь даже если применять средство в строгом соответствии с инструкцией, эффект становится заметен только через несколько месяцев.

Удаление бородавок с помощью лекарств
Кроме того, требуется постоянное применение препарата по особой схеме с соблюдением определенных правил ухода за кожей. Иногда это вызывает дискомфорт у пациента, а также у лекарства есть побочные эффекты, такие как раздражение кожи, покраснение и т. д.
Поэтому многие пациенты принимают более правильное решение — обратиться к дерматологу и удалить бородавки более быстрыми и безопасными способами.
Профилактика бородавок
Стоит отметить, что после удаления бородавки еще есть шанс заразиться, так как это болезнь вирусного происхождения. Поэтому при лечении бородавок не менее важна их профилактика. Так что же делать, чтобы предотвратить появление бородавок?
- Укреплять иммунную систему.
- Проводить соответствующее лечение других кожных заболеваний (например, экземы, гипергидроза и т. д.).
- Лечить сопутствующие внутренние заболевания (например, ВИЧ-инфекцию, диабет, заболевание почек).
- Надевать защитные перчатки при работе с мясом, птицей, рыбой.
- Не ходить босиком в бассейнах, саунах, спортивных клубах, применять дезинфицирующие средства.
Для защиты от остроконечных кондилом рекомендуется:
- Использовать защитные средства (презервативы) во время полового акта.
- Вакцинация против инфекции вируса папилломы человека (ВПЧ).
Остроконечные кондиломы (синонимы: condylomata acuminate, вирусные кондиломы, остроконечные бородавки, генитальные бородавки) относятся к заболеваниям, вызываемым вирусом папилломы человека (ВПЧ). Заболевания, обусловленные ВПЧ, являются одними из на

Остроконечные кондиломы (синонимы: condylomata acuminate, вирусные кондиломы, остроконечные бородавки, генитальные бородавки) относятся к заболеваниям, вызываемым вирусом папилломы человека (ВПЧ). Заболевания, обусловленные ВПЧ, являются одними из наиболее распространенных заразных вирусных инфекций человека. ВПЧ представляет собой небольшой округлый двухспиральный ДНК-вирус диаметром от 50 до 55 нм. На сегодняшний день описано более 80 типов ВПЧ (табл. 1). Инфекции, вызываемые ВПЧ, высокоспецифичны для эпидермиса, так как ВПЧ обладает тропизмом к эпителиальным клеткам кожи и слизистых оболочек.
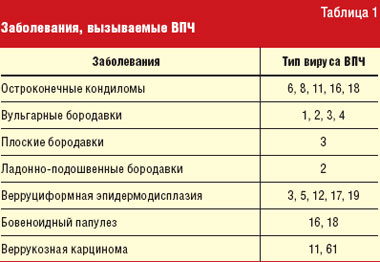
За последние 20 лет отмечается рост заболеваемости остроконечными кондиломами. В США остроконечные кондиломы (или генитальные бородавки) относятся к наиболее часто встречающимся заболеваниям, передающимся преимущественно половым путем. Заболеваемость остроконечными кондиломами превышает 106,5 случая на 100 тыс. населения США, что составляет около 0,1% всей популяции [1]. Пристальное внимание к этому заболеванию объясняется тем, что некоторые из типов ВПЧ, которые вызывают остроконечные кондиломы, могут приводить к малигнизации процесса. Наиболее потенциально опасными являются типы 16 и 18. Неслучайно важно своевременно диагностировать и лечить остроконечные кондиломы. Рецидив остроконечных кондилом не всегда связан с повторным заражением, а может быть вызван реактивацией вируса.
Клиническая картина. Инкубационный период продолжается от 3 нед до 6 мес и в среднем составляет около 2,8 мес. Мужчины и женщины одинаково подвержены этому заболеванию. Средний возраст заболевших колеблется от 22 до 25 лет.
Обычно остроконечные кондиломы локализуются на половых органах и в перианальной области. У ВИЧ-инфицированных пациентов остроконечные кондиломы могут локализоваться в необычных местах, например на лице, веках и ушных раковинах. У мужчин наиболее частая локализация — пенис, уретра, мошонка, перианальная, анальная и ректальная области [2]. Элементы сыпи имеют телесный цвет, могут быть представлены гладкими папулами размером с булавочную головку и на начальных этапах развития не всегда заметны на половом члене. Для их выявления проводят пробу с 5% уксусной кислотой. После обработки кожи окраска папул становится белесоватой. В дальнейшем папулы разрастаются и приобретают бородавчатую или нитевидную форму, напоминая цветную капусту или петушиный гребень. Как правило, остроконечные кондиломы множественные и располагаются группами.
У женщин клиническая картина остроконечных кондилом может быть разнообразной. Классические экзофитные поражения на наружных половых органах носят распространенный характер и легко выявляются при осмотре, однако могут быть и случайными находками при проведении кольпоскопии или ректороманоскопии. На малых половых губах и в преддверии влагалища кондиломы представляют собой влажные, бархатистые или множественные пальцеобразные разрастания и занимают значительную площадь. Кондиломы в цервикальном канале обнаруживаются у 20% женщин, инфицированных ВПЧ и с локализацией остроконечных кондилом на наружных половых органах. Локализация остроконечных кондилом на шейке матки или в цервикальном канале считается неблагоприятным фактором, так как может способствовать развитию рака шейки матки [3].
Даже при своевременном и рациональном лечении остроконечные кондиломы часто рецидивируют. Это связано с тем, что вирус длительное время может сохраняться в инактивированном состоянии во внешне здоровых участках кожи и слизистых оболочках.
Дифференциальный диагноз остроконечных кондилом проводится со вторичным сифилисом (широкие кондиломы), контагиозным моллюском, бовеноидным папулезом, блестящим лишаем, красным плоским лишаем, ангиокератомами, ангиофибромами на венечной борозде головки полового члена, фолликулитами, мягкой фибромой, волосяной кистой (табл. 2).
Диагностика остроконечных кондилом, как правило, клинически не представляет трудности. Дополнительно в некоторых случаях проводят пробу с 5% уксусной кислотой. Для этого смоченную раствором медицинскую салфетку располагают в зоне предполагаемой локализации остроконечных кондилом на 5–10 мин, после чего высыпания приобретают белесоватый оттенок [4].
При установлении диагноза остроконечных кондилом необходимо проводить обследование на сифилис и ВИЧ-инфекцию.
Проведение биопсии показано тем больным, у которых возникает подозрение на предраковые заболевания или плоскоклеточный рак. Удаление остроконечных кондилом не снижает риск развития рака шейки матки. Поэтому всем женщинам, у которых в анамнезе имелись сведения об остроконечных кондиломах, необходимо ежегодно проводить цитологическое исследование мазков с шейки матки с целью своевременного выявления онкологического процесса.
Лечение и профилактика
Использование презервативов снижает риск заражения половых партнеров. Полностью удалить ВПЧ невозможно — можно лишь удалить остроконечные кондиломы, облегчив состояние больного и снизив риск заражения полового партнера. Существует несколько методов лечения остроконечных кондилом. Все они имеют определенные недостатки.
Криодеструкция — один из наиболее часто применяемых методов лечения. Пораженную поверхность обрабатывают жидким азотом с помощью ватного тампона или распылителя. Обработку повторяют каждые 1–2 нед до полного удаления всех кондилом. Метод редко приводит к рубцеванию, отличается невысокой стоимостью. Криодеструкция может вызывать сильную боль. Не всегда можно одномоментно обработать всю пораженную поверхность. В некоторых случаях после криодеструкции может развиваться гиперпигментация или гипопигментация.
Диатермокоагуляция является болезненным методом лечения и оставляет после себя стойкие рубцы, поэтому применяется только для удаления одиночных кондилом.
Удаление лазером осуществляется с помощью углекислотного и неодимового ИАГ-лазеров (лазеров на иттрий-алюминиевом гранате). После удаления могут оставаться рубцы.
Медикаментозные методы лечения. Кондилин (подофиллотоксин) — 0,5% раствор во флаконах по 3,5 мл с аппликатором. Компонент Кондилина подофиллотоксин — наиболее активный в составе растительного экстракта подофиллина, при местном применении он приводит к некрозу и деструкции остроконечных кондилом. Преимущество данного метода лечения состоит в том, что больной может самостоятельно обрабатывать пораженные участки кожи в доступных местах. С помощью пластикового аппликатора препарат наносится на кондилому; постепенно смачиваются все кондиломы, но не более 50 штук за 1 раз (по площади не более 10 см2). Препарат нужно наносить с осторожностью, избегая здоровых участков кожи. Первый раз обработку проводит врач или медсестра, обучая пациента правильно наносить препарат. После обработки препарат должен высохнуть, чтобы не возникло раздражения окружающей кожи или ее изъязвления. Кондилин наносят 2 раза в день в течение 3 дней, а затем делают 4-дневный перерыв. Продолжительность лечения не должна превышать 5 нед. Противопоказанием для применения препарата являются беременность, лактация, детский возраст, применение других препаратов, содержащих подофиллин.
Солкодерм представляет собой смесь кислот: 65% азотной, 98% уксусной, а также молочной и щавелевой кислоты и нитрата меди; выпускается в виде раствора (ампулы по 0,2 мл). После его нанесения на поверхность кожи она окрашивается в желтый цвет, после чего происходит мумификация обработанных тканей. Обработку должен осуществлять медицинский персонал. Препарат наносится на поверхность с помощью стеклянного капилляра или аппликатора, после чего препарат должен высохнуть. Одномоментно допускается обработка площади не более 4–5 см2. При необходимости обработку можно повторить через 4 нед. Нанесение препарата может сопровождаться сильным жжением и болью, в некоторых случаях может возникнуть гиперпигментация и образование рубцов.
Препараты интерферона вводят непосредственно в остроконечные кондиломы. Процедура болезненна и требует проведения повторной обработки.
Трихлоруксусная кислота в концентрации 80–90% наносится непосредственно на кондиломы. Остатки ее удаляют с помощью талька или бикарбоната натрия. При необходимости лечение повторяют с интервалом в 1 нед. Если после 6-кратной обработки остаются остроконечные кондиломы, то необходимо сменить метод лечения.
Литература
- K. R. Beutner, T. M. Becker, K. M. Stone. Epidemiology of HPV infections // J. Am. Acad. Dermatol. 1988; 18: 169–172.
- S. M. Syrjanen et al. Anal condylomas in men // Genitour. Med. 65: 1989; 216–224.
- M. J. Campion. Clinical manifestations and natural history of genital human papillomavirus infection // Obstet. Gynecol. Clin. North. Am. 1987; 14: 363–388.
- Д. Е. Фитцпатрик, Д. Л. Элинг. Секреты дерматологии // М.: ЗАО «Издательство БИНОМ», 1999. 511 с.
Л. П. Котрехова, кандидат медицинских наук, доцент
К. И. Разнатовский, доктор медицинских наук, профессор
СПбМАПО, Москва
Изучены клиническая эффективность и безопасность комбинированной терапии плоских бородавок у детей, включающей в себя иммуномодулирующий препарат с противовирусным действием и криодеструкцию жидким азотом.
The authors studied clinical efficacy and safety of combined therapy of flat warts in children, including the immunomodulatory drug with antiviral effect and cryotherapy with liquid nitrogen.
В своей клинической практике врачам разных специальностей нередко приходится встречаться с вирусом папилломы человека (ВПЧ) — ассоциированными заболеваниями кожи и слизистых. Резкий рост инфицированности населения, разнообразие клинических картин, особенностей течения данных состояний вызывают интерес и активную дискуссию о тактике ведения таких пациентов среди большого числа клиницистов. Актуальность проблемы ВПЧ-инфекции, наряду с негативной тенденцией распространения, связана с существенно выраженным отрицательным влиянием вируса на иммунную систему, что приводит к его длительной персистенции, торпидности к терапии и частому рецидивированию заболевания.
Папилломавирусы были выделены в отдельное семейство Papovaviridae, состоящее, согласно современным представлениям, из 16 родов, представители пяти из которых патогенны для человека [1, 2]. Вирионы не имеют оболочки, диаметр их равен 50–55 мм. Капсид имеет форму икосаэдра и состоит из 72 капсомеров. Геном представлен двуспиральной кольцевидно скрученной ДНК, включает около 8000 оснований пар [3]. В процессе репликационного цикла геном вируса экспрессирует от 8 до 10 белковых продуктов. Ранние белки, контролирующие репликацию вируса, транскрипцию и клеточную трансформацию, представлены онкопротеинами Е6 и Е7. Белки Е1 и Е2 регулируют репликацию вирусной ДНК и экспрессию генов. Поздние белки L1 и L2 — это структурные белки вириона. Белок L1 формирует капсомеры [4]. Инвазия вируса происходит через микроповреждения кожи и слизистых с инфицированием преимущественно незрелых, делящихся клеток базального слоя, далее происходит репликация вируса и сборка вирусных частиц в дифференцированных клетках поверхностного слоя эпидермиса/эпителия. Весь цикл развития инфекционного процесса тесно сопряжен с делением клеток покровного эпителия кожи и слизистых оболочек и не сопровождается признаками воспаления. При этом ВПЧ могут оказывать на эпителий продуктивное или трансформирующее воздействие. При продуктивном воздействии возникают доброкачественные новообразования — папилломы, бородавки и кондиломы кожи и слизистых оболочек. Результатом трансформирующего воздействия являются дисплазии различной степени тяжести, прогрессирующее развитие которых приводит к раку [5].
В настоящее время идентифицировано более 100 видов ВПЧ, способных поражать кожу и слизистые оболочки и провоцировать развитие изменений, характеризующихся папилломатозными разрастаниями. Вирус папилломы человека обладает тканевой специфичностью — способностью определенных типов ВПЧ поражать свойственную для их локализации ткань. При этом тип вируса определяет клинические особенности инфекционного процесса.
Одной из наиболее частых патологий, возникающих в результате инфицирования кожи и слизистых оболочек папилломавирусами, являются бородавки, представляющие собой эпителиальные доброкачественные опухоли.
Групповое распространение бородавок, в результате прямого и непрямого контакта с больными, характеризует высокий уровень заболеваемости, составляя у взрослых 7–12%, а у детей школьного возраста — до 10–20% [1]. Инкубационный период варьирует от 1 до 6 месяцев, однако может быть свыше трех лет. В течение двух лет до 40–65% бородавок самостоятельно регрессируют. В остальных случаях они продолжают увеличиваться в размере и со временем могут стать более резистентными к лечебному воздействию [1, 6].
Наиболее часто в клинической практике встречаются вульгарные и плоские бородавки. Вульгарные бородавки, которые преимущественно вызывают ВПЧ 2-го и 4-го типов, клинически представляют собой множественные безболезненные плотные округлые серые папулы диаметром 0,2–0,5 см с неровной, ороговевшей поверхностью телесного или желто-бурового цвета, чаще всего расположенные на тыльной поверхности кистей рук. Однако высыпания могут располагаться и на других участках кожного покрова [7].
Плоские бородавки, локализующиеся чаще всего на тыле кистей, предплечий, лице и слизистых оболочках, клинически представлены мелкими множественными папулами цвета нормальной кожи. Встречаются в любой возрастной категории, но особенно часто у детей и подростков.
В настоящее время существует достаточно много методов для лечения бородавок, их подразделяют на деструктивные, химические, иммунотропные. В зависимости от конкретной клинической ситуации предпочтение отдается определенному методу терапии.
Наиболее распространенными методами удаления бородавок являются применение препаратов салициловой кислоты и криотерапии жидким азотом. В руководстве J. Sterling и соавт. салициловая кислота названа препаратом выбора при лечении плоских бородавок на лице, а также плоских и обычных бородавок на руках. Безрецептурные лекарственные средства содержат менее 20% салициловой кислоты, в то время как препараты, отпускаемые по рецепту врача, могут содержать до 70% данного вещества. При этом 15–20% салициловой кислоты обычно достаточно для излечения бородавки. Использование препаратов салициловой кислоты относится к терапии первой линии при лечении обыкновенных не генитальных бородавок [1]. Отмечается достаточно высокая эффективность такого воздействия, излечение наблюдается у 70–80% пациентов [1, 8].
Учитывая способность ретиноидов влиять на процессы кератинизации, ускоряя удаление бородавки, некоторыми авторами рекомендуется их использование перорально и местно в качестве второй линии при лечении плоских бородавок [6, 9].
Из деструктивных методов в практике наиболее широко применяется криотерапия с применением аппликаций жидкого азота. В основе метода лежит быстрое замораживание внутри- и внеклеточной жидкости, сопровождающееся в последующем гибелью и лизисом клеток при размораживании. Большинство исследователей оценивают ее эффективность на уровне 70–75% и рекомендуют использовать при лечении плоских и простых бородавок в качестве терапии первой линии. Метод не требует анестезии и специального оборудования, больших материальных затрат, достаточно прост в исполнении, что значительно облегчает его использование.
Лазеротерапия, приводящая к некротизации участка ткани с бородавкой в результате коагуляции кровеносных сосудов, по данным ряда авторов, приводит к положительному результату до 50–80% случаев, однако уровень рецидивирования при этом достаточно высок и составляет 4–22% [10]. Вместе с тем следует помнить, что длительно незаживающие раны чреваты присоединением вторичной инфекции и образованием рубцов на месте удаления. Поэтому использовать лазер при подошвенных бородавках рекомендуется в качестве терапии второй, а при обыкновенных и плоских бородавках — третьей линии [9].
Способность к персистенции ВПЧ в организме человека и формирование вторичного иммунодефицита делает целесообразным включение в комплекс лечения больных препаратов, нарушающих репликацию вируса и улучшающих регенерацию. Поэтому в мировой практике для лечения бородавок широко используют местные средства с противовирусным и иммуномодулирующим эффектом, эффективность которых значительно повышается при последовательном или параллельном использовании их в сочетании с методами деструкции.
Вместе с тем при, казалось бы, широком разнообразии методов терапии бородавок, ни один из них не дает стопроцентной гарантии полного излечения больного. До сих пор, несмотря на фундаментальные открытия и достижения современной медицины, при папилломавирусной инфекции в отличие от других вирусных поражений кожи и слизистых не существует специфических методов лечения с практически полным отсутствуем системной терапии. С каждым годом статистика ВПЧ-обусловленных болезней неуклонно ухудшается, частота рецидивирования патологического процесса остается высокой, что диктует необходимость поиска лекарственных средств и новых методик, повышающих эффективность терапии. Особую актуальность данная проблема приобретает, если дело касается маленьких пациентов, где необходимо максимально исключить риск нежелательных лекарственных реакций и осложнений. Согласно многим исследованиям, наиболее эффективным методом лечения ВПЧ-индуцированных новообразований кожи является комбинированный, сочетающий одновременное либо поэтапное применение местного деструктивного воздействия и системного использования противовирусных и иммунопротективных средств. Так как только деструкция, по данным ряда авторов, дает высокий процент рецидивов уже в течение полугода, причем бородавки в большинстве случаев возникают на тех же участках кожи, что и ранее. Это, вероятно, объясняется как стадиями жизненного цикла ВПЧ, ДНК которого могут выявляться на расстоянии до 1 см от видимых границ опухоли, так и нарушением общего и местного иммунитета [4].
Целью настоящего исследования было оценить эффективность и безопасность комбинированной терапии плоских бородавок у детей, включающей в себя препарат интерферона — Генферон лайт и криодеструкцию жидким азотом.
Материал и методы исследования
Под нашим наблюдением находились 73 ребенка в возрасте от 2 до 9 лет с установленным диагнозом «папилломавирусная инфекция кожи, с клиническими проявлениями в виде ВПЧ-индуцированных плоских бородавок». Длительность заболевания варьировала от двух месяцев до 2,5 лет. Почти 90% детей (65 пациентов) ранее проходили лечение по поводу данного заболевания местными противовирусными препаратами в течение 2–3 месяцев, без эффекта. Бородавки локализовывались преимущественно на лице, тыльной поверхности кистей. Количество элементов на коже составляло от 2 до 9. Все пациенты были условно разделены на две группы, по 35 и 38 детей в первой и второй соответственно.
В первой группе у пациентов применялся деструктивный метод жидким азотом в виде криомассажа. Аппликатор с ватным тампоном располагался параллельно поверхности кожи и перемещался быстрыми вращательными движениями при небольшом давлении по обрабатываемому участку до легкого побледнения кожи. Процедура повторялась 3–5 раз в зависимости от реакции кожи пациента с короткими интервалами (в 1–2 минуты). Более выраженные, выпуклые бородавки замораживались дополнительно, при этом аппликатор располагался перпендикулярно к образованию, без давления в течение 10–15 секунд, не затрагивая окружающей кожи. Количество процедур варьировало от 4 до 5–6. Повторный сеанс проводился по исчезновении реакции (гиперемии), вызванной процедурой. Интервал между процедурами составлял 3–4 дня.
Во второй группе помимо криомассажа (криодеструкции) одновременно назначался иммуномодулирующий препарат с противовирусным действием Генферон лайт по следующей схеме: по 1 суппозитории ректально 2 раза в день с 12-часовым перерывом в течение 10 дней до деструкции и в течение 10 дней после деструкции, в соответствующих возрасту дозах (разовая доза для детей до 7 лет составляла 125 000 МЕ, для детей старше 7 лет — 250 000 МЕ). Генферон лайт, специально созданный для особой категории пациентов (беременных и детей), содержит в своем составе сниженную дозу действующих веществ (интерферона α-2b (ИФНα-2b) в дозе 250 000 МЕ и таурина в дозе 0,005 г). ИФНα-2 обладает выраженной противовирусной, иммуномодулирующей и противовоспалительной активностью. Аминокислота таурин обладает антиоксидантными и мембраностабилизирующими свойствами, что значительно повышает биологическую активность ИФНα. Всем пациентам в качестве ухода за кожей в период лечения рекомендовалось протирание ее 2% раствором салицилового спирта. Для профилактики возникновения гиперпигментации на месте удаленных бородавок рекомендовалось в течение 5–6 месяцев избегать активной инсоляции и использовать солнцезащитный крем. Эффективность проводимого лечения оценивалась по отсутствию клинических проявлений заболевания в течение года.
Результаты
По окончании терапии полное отсутствие высыпаний на коже (в результате отшелушивания рогового слоя кожи вместе с бородавками) в первой группе наблюдалось у 23 детей, что составило 65,7%. У 2 (5,7%) пациентов этой группы плоские бородавки сохранились частично, у 6 (17,1%) детей отмечался рецидив в течение 1–2 месяцев, у 4 (11,5%) — рецидив в течение полугода, что потребовало в дальнейшем дополнительного назначения терапии в варианте сочетания криодеструкции с иммуномодулирующим препаратом Генферон лайт.
У пациентов второй группы, получивших кроме криомассажа препарат Генферон лайт, эффективность терапии составила 92,1% (35 детей), рецидив был зафиксирован у 3 (7,9%) детей к концу года клинического наблюдения, при этом нельзя было исключить реинфекцию.
Переносимость Генферон лайт у всех детей была хорошей. Побочных эффектов от проводимой терапии зафиксировано не было.
Таким образом, включение в состав комплексного лечения плоских бородавок у детей иммуномодулирующего препарата с противовирусным действием Генферон лайт позволяет значительно повысить эффективность терапии, избежать осложнений и нежелательных лекарственных реакций, что крайне важно у данной категории пациентов.
Литература
- Хлебников А. Н., Селезнева Е. В., Дорохина О. В. // Вестник дерматологии и венерологии. 2015. № 1. С. 122–128.
- Manykin A. A. Papillomavirusa // Medical virology under editions Lvova D. K. 2008. P. 269–276.
- Кунгуров Н. В., Кузнецова Ю. Н., Горбунов А. П., Толстая А. И. Комбинированный метод лечения ладонно-подошвенных бородавок // Фармакотерапия в дерматовенерологии. 2011. № 2. C. 62–69.
- Молочков А. В., Хлебникова А. Н., Лавров Д. В., Гуреева М. А. Генитальная папилломавирусная инфекция. Учебное пособие. 2010. 10 с.
- Роговская С. И. Папилломавирусная инфекция у женщин и патология шейки матки. М.: ГЭОТАР-Медиа, 2005. С. 15–17.
- Беляев В. В., Мясников Л. Л. Подошвенные, плоские, вульгарные бородавки: современные подходы к лечению // Клиническая дерматология и венерология. 2012. № 6. С. 55–58.
- Штиршнайдер Ю. Ю., Волнухин В. А. // Вест. дерматологии и венерологии. 2013. С. 65–70.
- Cockayne S., Hewitt C., Hicks K. et al. EVerT Team. Cryotherapy versus salicylic acid for the treatment of plantar warts (verrucae): a randomized controlled trial // Br. Med. J. 2011: 342: d3271.
- Bacelieri R., Johnson S. Cutaneous Warts: An Evidence-Based Approach to Therapy // Am Fam Physician. 2005, Aug 15; 72 (4): 647–652.
- Мавров Г. И., Щербакова Ю. В., Чинов Г. П., Нагорный А. Е. Методы диагностики и лечения поражений кожи, вызванных вирусом папилломы человека // Дерматология и венерология. 2010. № 2. С. 49–60.
Е. И. Юнусова 1 , кандидат медицинских наук
Л. А. Юсупова, доктор медицинских наук, профессор
Г. И. Мавлютова, кандидат медицинских наук
З. Ш. Гараева, кандидат медицинских наук
Первый московский государственный медицинский университет им. И.М. Сеченова
Городская больница №56, Москва
Подошвенные, плоские, вульгарные бородавки: современные подходы к лечению
Журнал: Клиническая дерматология и венерология. 2012;10(6): 55‑59
Беляев B.В., Мясников Л.Л. Подошвенные, плоские, вульгарные бородавки: современные подходы к лечению. Клиническая дерматология и венерология. 2012;10(6):55‑59.
Beliaev BV, Miasnikov LL. Plantar, flat, vulgar warts: Current approaches to treatment. Klinicheskaya Dermatologiya i Venerologiya. 2012;10(6):55‑59. (In Russ.).
Первый московский государственный медицинский университет им. И.М. Сеченова
Первый московский государственный медицинский университет им. И.М. Сеченова
Городская больница №56, Москва
Бородавки представляют собой кожные образования, преимущественно доброкачественные, вызываемые разными типами вируса папилломы человека (ВПЧ).
ВПЧ, попадая на кожу или слизистую оболочку, проникает в клетку и внедряется в ядро, где может длительно оставаться в неактивном состоянии. В условиях, приводящих к иммуносупрессии, вирус начинает размножаться в ядре, вызывая пролиферацию эпителиальной ткани.
Полного излечения от ВПЧ-инфекции посредством монотерапии в настоящее время достигнуть, очевидно, невозможно. Однако терапевтические методики современной медицины позволяют инактивировать вирус и добиться стабильной длительной ремиссии [1].

Методами, достоверно обеспечивающими удаление бородавок, являются наружное применение препаратов на основе салициловой кислоты (возможно применение в домашних условиях) и назначаемая врачом криотерапия. Инъекционная иммунотерапия при лечении негенитальных обыкновенных (вульгарных) бородавок может применяться на крупных, плохо поддающихся лечению другими средствами бородавках (табл. 1).
Бородавки встречаются у 10% детей и подростков. Наибольшему риску подвержена возрастная группа 12—16 лет. У девочек бородавки появляются чаще, чем у мальчиков. Пик заболеваемости приходится на 13 лет у девочек и 14,5 года у мальчиков [4].
Установлено, что без специального лечения бородавки исчезают через 2 года у 40% детей [5]. Обычно они продолжают увеличиваться в размере и со временем могут стать более резистентными к воздействию [6]. Дети с устойчивыми к лечению бородавками могут стать активными переносчиками ВПЧ. Кроме того, в зависимости от расположения бородавки могут быть болезненными (например, при расположении на подошве или околоногтевом валике), а также восприниматься как преграда при общении, если бородавки располагаются на видимых участках (например, руках или лице) [7].
Подходы к лечению
В настоящее время существуют разные подходы к лечению бородавок, включая наблюдение и комбинацию нескольких методов для увеличения эффективности. Выбор метода лечения должен осуществляться в каждом конкретном случае на основании опыта врача, предпочтений пациента и применения научно обоснованного подхода. У пациентов с ослабленным иммунитетом, жалующихся на бородавки, лечение может не привести к значительному улучшению, а бородавки могут быть устойчивы к применяемым препаратам. Двумя наиболее распространенными методами удаления бородавок являются применение препаратов салициловой кислоты и криотерапия жидким азотом [8].
Препараты салициловой кислоты
По данным оценки Кохрановского центрального регистра контролируемых исследований, наружное применение салициловой кислоты является безопасным и эффективным способом удаления бородавок [8]. Кроме того, по данным отчета, отсутствует информация, подтверждающая преимущество других методов по эффективности лечения или меньшему количеству побочных эффектов. Объединенные данные 6 рандомизированных контролируемых исследований свидетельствуют об 75% эффективности лечения у пациентов, использовавших препараты салициловой кислоты, по сравнению с 48% в контрольной группе [8]. В руководстве J. Sterling и соавт. [7] салициловая кислота названа препаратом выбора при лечении плоских бородавок на лице, подошвенных бородавок, а также плоских и обычных бородавок на руках.
В настоящее время на рынке представлены различные препараты на основе салициловой кислоты. Безрецептурные лекарственные средства содержат менее 20% салициловой кислоты, в то время как препараты, отпускаемые по рецепту врача, могут содержать до 70% данного вещества [9]. При этом 15—20% салициловой кислоты обычно достаточно для излечения бородавки.

Эффективность лечения препаратами салициловой кислоты, по разным данным [10], составляет 40—84% (в среднем 61%). Терапевтическое преимущество наружных лекарственных средств, содержащих салициловую кислоту как отпускаемых по рецепту, так и безрецептурных, подтверждается результатами рандомизированных контролируемых исследований [11—14]. Использование препаратов салициловой кислоты относится к терапии первой линии при лечении негенитальных обыкновенных бородавок (табл. 2) [9].
На российском фармацевтическом рынке из безрецептурных препаратов на основе салициловой кислоты интерес представляет Колломак, выпускаемый в виде жидкости-лака с крышкой помазком. Колломак — современный многокомпонентный препарат, в состав которого входят активные ингредиенты: кератолитики — салициловая (20%) и молочная (5%) кислоты, эмульгатор полидоканол 600 (2%), а также специальные наполнители, составляющие основу лаковой лекарственной формы — пленкообразующее вещество (этилцеллюлоза 5,5%), пластификатор (дибутилфталат 1%), растворители (ацетон 6,65%). Полидоканол компонент Колломака также вызывает склерозирование и облитерацию мелких вен и артерий в месте нанесения.
Колломак наносят на бородавку или мозоль, после чего роговые наслоения легко снимаются. При необходимости такое лечение проводят несколько раз. Во избежание повреждения окружающей кожи при нанесении Колломака ее защищают индифферентной цинковой пастой. Можно защитить окружающую кожу лейкопластырем, вырезав посередине отверстие. Длительность лечения устанавливается в зависимости от эффективности препарата. Для взрослых максимальная доза Колломака составляет 10 мл/сут, что соответствует 2 г салициловой кислоты, для детей — 1 мл, что соответствует 0,2 г салициловой кислоты. Не рекомендуется превышать указанную дозу и обрабатывать несколько участков кожи и слизистых оболочек одновременно. При беременности применение Колломака допустимо только при нанесении его на ограниченную поверхность (не более 5 см). При использовании препарата в максимальной суточной дозе у взрослых и детей длительность лечения не должна превышать 1 нед. Положительный опыт применения Колломака позволяет рекомендовать этот препарат для широкого использования в гинекологической и дерматологической практике при лечении бородавок и остроконечных кондилом [1].
Криотерапия
Эффективность лечения с помощью криотерапии варьирует в широких пределах в зависимости от схемы лечения. Как правило, бородавку замораживают на 10—30 с до образования вокруг замерзшего шарика обрабатываемой зоны кольца толщиной 1—2 мм. Максимальная эффективность терапии достигается при обработке с периодичностью в 2—3 нед. Положительный результат терапии, длящийся более 3 мес, документально не подтверждается [10, 11]. Наилучший показатель эффективности лечения подошвенных бородавок был достигнут при срезании гиперкератотической поверхности и использовании двух заморозок с промежуточным полным оттаиванием [11, 13]. Для обычных бородавок, не расположенных на ладонях или подошвах, предпочтительно использовать однократную заморозку [9]. В одном из научных отчетов рекомендуется использовать криотерапию в качестве терапии первой линии при лечении плоских и простых бородавок [7].
Криотерапия также предлагается как терапия второй линии при плоских и простых бородавках на лице [7]. В отчете R. Brodell и соавт. [9] криотерапия предлагается в качестве эффективного метода лечения простых и подошвенных (срезание с двумя циклами заморозки), а также плоских бородавок. В соответствии с отчетом Кохрановского центрального регистра контролируемых исследований [8] криотерапия не обладает большей эффективностью по сравнению с лекарственными средствами для наружного применения при негенитальных обыкновенных бородавках.
Лазертерапия
С помощью лазертерапии можно воздействовать на гемоглобин эритроцитов, содержащихся в кровеносных сосудах бородавки. При этом тепловая энергия экстраполируется на прилегающие ткани, что ведет к коагуляции кровеносных сосудов. В результате процедуры остается некротический участок с бородавкой, который легко отторгается [15]. В исследованиях по изучению эффективности лазертерапии после 2—3 сеансов показан положительный результат в 48—83% случаев при бородавках, расположенных на разных участках тела [16, 17].
Кроме физического разрушения, лазеры оказывают токсическое воздействие на ВПЧ, однако уровень рецидивирования для данного метода достаточно высок — 4—22% [18]. K. Robson и соавт. [19] в проспективном рандомизированном исследовании показали, что эффективность лазертерапии и консервативных методов лечения сопоставима. Использовать лазертерапию рекомендуется в качестве терапии второй линии для подошвенных бородавок и терапии третьей линии — для обычных и плоских бородавок [9].
Иммуномодуляторы и противовирусные препараты
Основной механизм действия препаратов данной группы (имиквимод, кагоцел) — способность индуцировать продукцию позднего интерферона (ИФН; смесью α-ИФН и β-ИФН), обладающего высокой противовирусной активностью. При хронических вирусных инфекциях их рекомендуется назначать одновременно с наружной терапией.
J. Sterling и соавт. [7] не считают имеющуюся информацию о применении имиквимода достаточной для того, чтобы рекомендовать этот препарат для лечения негенитальных обыкновенных бородавок.
Цитотоксические препараты
Механизм действия цитотоксических препаратов (блеомицин, подофиллотоксин) основан на ингибировании синтеза ДНК клеток и вирусов. Цитотоксические препараты — альтернативная терапия бородавок, которые не поддаются лечению другими средствами или представляют сложность при удалении хирургическим путем. Болезненность лечения (особенно блеомицином) является основным ограничивающим фактором применения данного метода. Возможными побочными эффектами являются образование рубца, пигментация, повреждение ногтя, феномен Рейно (блеомицин) [20].
В соответствии с отчетом Кохрановского центрального регистра контролируемых исследований статистически значимые доказательства эффективности внутриочагового введения блеомицина при лечении негенитальных обыкновенных бородавок отсутствуют, а имеющиеся данные не могут быть обобщены для анализа [8]. Тем не менее R. Brodell и соавт. [9] на основании 4 рандомизированных контролируемых исследований и ряда исследований серии случаев представляют факты, свидетельствующие об эффективности блеомицина, и рекомендуют его в качестве терапии третьей линии при простых и подошвенных бородавках.
Системные ретиноиды используют для лечения бородавок из-за их способности влиять на процессы кератинизации, что ускоряет удаление бородавки [21].
J. Sterling и соавт. [7] приводят убедительные доказательства эффективности местных ретиноидов в проспективном исследовании на основе ряда клинических случаев и ограниченного числа испытаний системных ретиноидов. R. Brodell и соавт. [9] на основе изучения ряда клинических случаев рекомендуют пероральные ретиноиды и ретиноиды для наружного применения в качестве терапии второй линии при лечении плоских бородавок.
Инъекционная иммунотерапия
В основе инъекционной иммунотерапии лежит способность иммунной системы распознавать определенные вирусные и грибковые антигены. Обычно используют кожный тест-антиген на Candida. Принято считать, что реакция гиперчувствительности замедленного типа под воздействием этих антигенов увеличивает способность иммунной системы к распознаванию и удалению ВПЧ. В исследовании M. Clifton и соавт. [6] показано полное (100%) удаление бородавок у 47% пациентов и удаление бородавок на 75—99% — у 13% пациентов. У 34% участвующих в исследовании отмечено полное удаление всех бородавок, дистанцированных от места инъекции. У 22% участников исследования эффективность терапии составила 75—99% для бородавок, находящихся на значительном расстоянии от места инъекции. Излечения бородавок на дистанцированных участках при применении других препаратов не отмечено.
S. Johnson и соавт. [22] проводили анализ удаления бородавок при введении антигенов Candida и эпидемического паротита и сравнивали их эффективность с эффективностью криотерапии. Полное удаление бородавок достигалось в 49% случаев у прошедших иммунотерапию эпидемическим паротитом и в 70% случаев у прошедших иммунотерапию антигенами Candida, в то время как аналогичный показатель при использовании криотерапии соответствовал 42%. Наиболее частым побочным эффектом был кожный зуд в месте инъекции [6]. Также отмечалось гриппоподобное состояние, длящееся менее 24 ч и улучшавшееся при приеме нестероидных противовоспалительных препаратов. Высокая терапевтическая эффективность инъекционной иммунотерапии свидетельствует о том, что это перспективный метод лечения бородавок, хотя и требующий проведения клинических исследований и оценки безопасности. R. Brodell и соавт. [9] рекомендуют инъекционную иммунотерапию в качестве терапии второй линии при подошвенных бородавках и терапии третьей линии при простых и плоских бородавках.
Препаратами выбора для наружного лечения ВПЧ в настоящее время являются средства на основе салициловой кислоты. Современные комбинированные препараты, такие как Колломак, позволяют повысить эффективность лечения с использованием салициловой кислоты, сохраняя при этом высокий уровень безопасности. Кроме того, важно, что такое лечение безопасное и недорогое. Остальные методы можно применять при индивидуальной непереносимости салицилатов, а также в составе комбинированной терапии.
Читайте также:

