Если у парня шрам на груди
Обновлено: 17.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Депигментация кожи - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Депигментация – это нарушение обмена меланина, при котором появляются участки неравномерно окрашенной кожи.
Меланин – это пигментное вещество, содержащееся в клетках кожи (меланоцитах), которое защищает организм от воздействия ультрафиолетовых лучей.
Основная проблема людей, страдающих депигментацией, – психологический дискомфорт, связанный с видом и локализацией белых пятен. Однако при выраженном недостатке меланина даже небольшое воздействие солнечных лучей может привести к ожогам.
Меланин придает окраску волосам, коже, радужной оболочке глаз. Различают ахромию – полное отсутствие меланина в коже и гипохромию – уменьшение количества меланина в меланоцитах.
Депигментация может быть врожденной. В таком случае речь идет об альбинизме, при котором меланин практически отсутствует в клетках кожи, ее производных и в радужной оболочке глаз.

Например, депигментация участков кожи после травм, термических и химических ожогов. Витилиго является еще одной разновидностью потери цвета кожи. Витилиго – это заболевание, которое характеризуется появлением участков депигментации разных форм и размеров. Они могут быть как единичными, так и множественными, чаще молочно-белого цвета. Очаги могут возникнуть на любом участке кожи, но чаще локализуются на коже век, периорбитальных областях, шее, в подмышечных впадинах, в области суставов. У части пациентов отмечают обесцвечивание волос в зонах депигментации. Редко появление пятен сопровождается зудом и шелушением.

Приобретенные депигментированные пятна в течение жизни могут оставаться одного размера, могут увеличиваться и сливаться друг с другом, некоторые могут исчезать, при этом появляются новые на других участках тела.
Чаще всего причиной депигментированных пятен на коже являются наследственные нарушения пигментного обмена.
К ненаследственным факторам возникновения белых пятен относятся: эндокринологические нарушения, аутоиммунные поражения, различные дерматологические заболевания, длительная стероидная терапия, посттравматическая депигментация, воспалительные процессы, дефицит железа и витамина В 12 .
Депигментация может быть единственным симптомом, а может быть следствием перенесенного кожного заболевания или травмы.
- альбинизм;
- витилиго;
- псориаз;
- аллергические реакции кожи;
- системные заболевания (например, системная красная волчанка);
- депигментация при меланоме;
- поствоспалительная депигментация;
- грибковые заболевания кожи;
- депигментация на фоне приема некоторых лекарственных препаратов.
При обнаружении участков кожи с недостаточным окрашиванием следует проконсультироваться с дерматологом. Депигментации могут сопутствовать различные неврологические нарушения, в таком случае потребуется консультация невролога и терапевта ( педиатра , если нарушения пигментации кожи возникли в детском и подростковом возрасте). По показаниям назначают консультации других специалистов.
В зависимости от типа нарушения пигментации и сопутствующих симптомов врач может назначить различные методы обследования.
Иногда достаточно визуального осмотра дерматологом и использования лампы Вуда (люминисцентной). Лампа необходима для дифференциальной диагностики депигментации с грибковыми поражениями кожного покрова. При дерматологических заболеваниях проводят соскоб с кожи.
Исследование используется в диагностике грибковых заболеваний кожи и ногтей. Особенности инфекции. Грибковые заболевания (микозы) кожи и ногтей – заразные заболевания, передающиеся от человека к человеку. Передача инфекции может произойти при непосредственном контакте с активным о.
При подозрении на более тяжелую патологию врач может назначить биопсию депигментированных участков кожи с гистологическим и цитологическим исследованием, когда изучают структуру кожи, определяют количество меланоцитов на участке гипопигментации, проводят поиск патологических элементов кожи.
При наличии показаний может быть назначен анализ крови для оценки гормонального фона. Исследуют уровень гормонов в крови: адренокортикотропного гормона (АКТГ) , тироксина – Т4 , трийодтиронина – Т3 , тиреотропного гормона – ТТГ , определяют в сыворотке крови уровень антител к тиреопероксидазе и антител к тиреоглобулину . Для поиска сопутствующей патологии исследуют уровень глюкозы крови натощак, функцию печени и почек (печеночных ферментов – АЛТ , АСТ , уровень билирубина , белка крови , уровень креатинина , мочевины ), проводят клинический анализ крови для исключения анемической гипопигментации. Для выявления сопутствующей аутоиммунной патологии целесообразно исследование на содержание в сыворотке крови антинуклеарных антител , антител к париетальным клеткам желудка .
Возможно назначение компьютерной томографии и магнитно-резонансной томографии для поиска опухолевидных образований головного мозга, приведших к нарушению пигментного обмена.
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
При подозрении на аллергическую природу нарушения пигментации кожи проводят тесты для выявления аллергии и типа аллергена .
При сочетании депигментации с кожными новообразованиями требуется осмотр дерматологом для исключения злокачественного перерождения опухолей.
Целью лечения депигментированных пятен является улучшение качества жизни и психологического комфорта пациента.
Часто эти люди страдают из-за особенностей внешности и несоответствия стандартам красоты. Для решения этой проблемы необходимо замедлить прогрессирование заболевания или уменьшить активность патологического процесса. С этой целью при витилиго используют топические (местные, наружные) медикаментозные средства. В случае отсутствия эффекта назначают ультрафиолетовую терапию или облучение ультрафиолетовым эксимерным светом. Взрослым пациентам при неэффективности терапии могут назначить ПУВА-терапию с применением фотосенсибилизатора. При этом на тело наносят специальный препарат и затем проводят длинноволновое ультрафиолетовое облучение. Комплексная терапия помогает восстановить пигментацию в очагах витилиго и уменьшить площадь депигментированных участков.
На сегодняшний день эффективных методов терапии альбинизма не существует. Людям с этой патологией необходимо контролировать состояние кожи и зрения. Необходимо защищать кожу от солнечных ожогов и соблюдать рекомендации офтальмолога по защите глаз от солнечных лучей. Если депигментированные пятна возникли вследствие грибковой инфекции (например, лишая), необходимо провести полную дезинфекцию помещения и предметов, находящихся в пользовании больного, соблюдать правила гигиены. Врач в этом случае может назначить антимикотики (противогрибковые препараты), которые сокращают срок лечения и предотвращают рецидив.
При аллергической природе депигментации исключают аллерген, назначают гипоаллергенную диету и используют местные препараты для лечения кожной аллергии.
Лечение депигментации – долгий и кропотливый процесс.
Правильную терапию может назначить только дерматолог. Самостоятельное лечение чаще всего неэффективно, т. к. без определения истинной причины появления белых пятен на коже невозможно подобрать верную тактику лечения.
Динамику изменения формы и размера пятен можно фиксировать с помощью фотографирования. Оценку цвета и размеров пятен проводит лечащий врач. Во избежание возникновения депигментации, при солнечной погоде для защиты кожи следует использовать специальные крема с показателями фотозащиты SPF (Sun Protection Factor) от 30 и выше.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
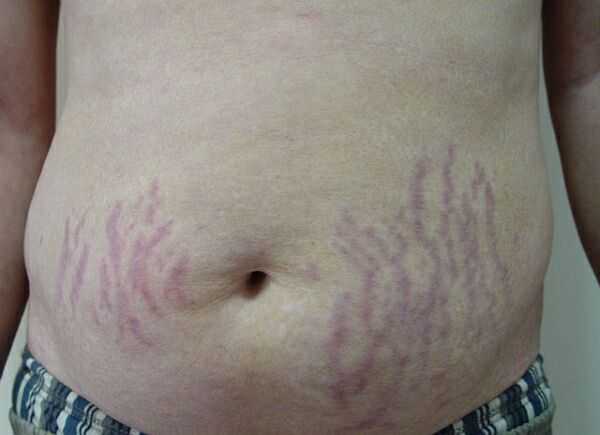
Существует мнение, что растяжки на теле появляются только у женщин. Но это не так! Проблема касается и мужского пола, потому что растяжки – это последствие снижения эластичности кожи, разрыва коллагеновых волокон. А подобное может произойти и у сильной половины человечества, ведь и мужчины худеют/полнеют, увлекаются спортом, могут иметь заболевания эндокринной системы – это только часть факторов, которые провоцируют появление стрий (медицинское название кожного дефекта).
Чаще всего растяжки у мужчин бывают на ягодицах, бедрах, груди и животе. Выглядят стрии не слишком привлекательно, но есть проверенные способы их коррекции. И если одни методы частично убирают проблему, то другие делают даже красные растяжки у мужчин практически незаметными. Обсуждаем доступные варианты профилактики и избавления от стрий с ведущим специалистом компании «Ферменкол» Светланой Огородниковой.
От чего появляются растяжки у мужчин: причины и последствия
Стрии – это микротравмы кожи. Являются эстетической проблемой, приносят психологический дискомфорт и портят внешний вид тела. Это особенно актуально для бодибилдеров, визитная карточка которых – внешность. Основная причина формирования – дефицит коллагена и эластина, травмирование подкожной клетчатки и эпидермиса. Спровоцировать это могут:
- Отягощенная наследственность. У мужчины в семье есть склонность к образованию растяжек. Если проблема имеется у родителей, то у их сына вероятнее всего она тоже проявится. И вполне возможно, что это произойдет в детском или подростковом возрасте.
- Слишком быстрый набор массы тела. Часто с этой проблемой сталкиваются не только любители вкусно поесть, но и профессиональные спортсмены – они стараются в сжатые сроки набрать форму, часто используя стероиды, которые дают резкое увеличение мышечной массы. Кожа сильно растягивается и буквально «рвется», появляются микротравмы – это и есть стрии. Формируются они чаще всего в области подмышек, спины и боков. . Вторая сторона медали колебаний веса. Если мужчина преследует цель быстро избавиться от лишних килограммов, то ему нужно быть готовым к появлению растяжек на теле. В процессе похудения организм испытывает недостаток витаминов и минералов. Результат предсказуем: начинается дефицит коллагена и эластина – основных строительных материалов нашей кожи.
- Длительный прием кортикостероидов. Такие препараты назначаются при определенных патологиях, терапия всегда продолжается несколько месяцев. На фоне сохранения иммунитета происходит истончение коллагеновых и эластиновых волокон. Стрии будут образовываться даже в случае стабильности массы тела.
Растяжки на бедрах или паху у мужчин могут свидетельствовать и о прогрессировании заболеваний поджелудочной железы. Если в анамнезе имеется синдром Марфана, то стрии неизбежны. При такой патологии развитие соединительной ткани в организме происходит некорректно, а увеличение количества вырабатываемого кортизола только усугубляет ситуацию: кожа становится не упругой, а дряблой. Иногда причины растяжек у мужчин – это последствия неправильной работы надпочечников, когда в организме наблюдается гормональный дисбаланс. Например, одним из признаков заболевания Иценко-Кушинга выступают именно растяжки, спонтанно появляющиеся по всему телу.
Классификация растяжек
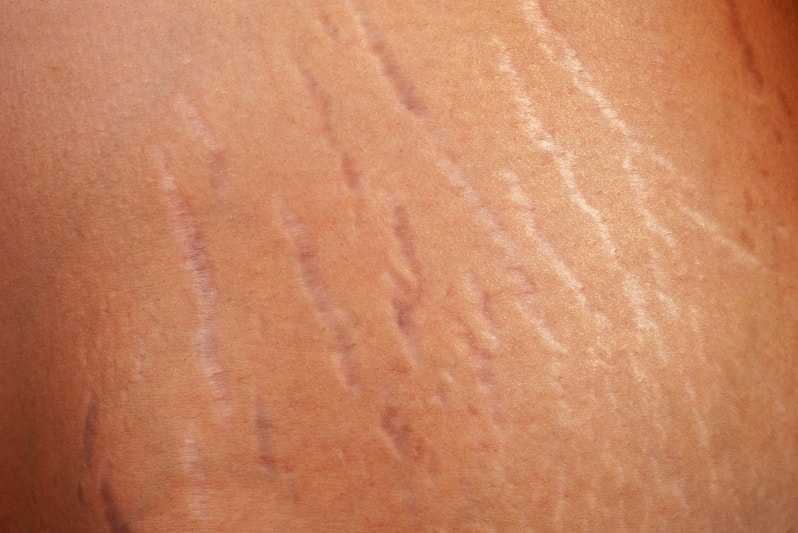
Специалисты выделяют несколько видов стрий, каждый из них имеет собственные характеристики. Основные различия в цвете, ведь шрамы могут быть и белыми, и синеватыми, и ярко-розовыми. Классификация нужна не только для диагностики! Именно от точного определения вида стрий будет зависеть, как убрать растяжки мужчине. Врачи различают 4 типа:
- светло-красные, розовые – свежие растяжки, красный цвет свидетельствует о повреждении капилляров вследствие разрыва коллагеновых волокон. Относительно легко поддаются коррекции при помощи наружных средств.
- фиолетовые или синеватые – таким растяжкам обычно 6–8 месяцев, закончился процесс рубцевания. Для избавления от стрий эффективно сочетать наружные средства с физиотерапией;
- белые – так выглядят застарелые растяжки, которым более года. Они сложнее остальных поддаются коррекции, поэтому лучше всего будет работать комплексно: физиотерапия, наружные средства и косметологические процедуры.

Как убрать растяжки на животе и на попе у мужчин?
В зависимости от внешнего вида растяжек будет меняться способ избавления от них. Проще всего бороться с розовыми и фиолетовыми стриями – можно вполне обойтись домашними процедурами без посещения специализированных клиник или салонов. При грамотном подходе от таких видов растяжек можно избавиться практически полностью. А вот старые стрии требуют большего внимания и применения аппаратных процедур. В этом случае стоит запастись терпением, ведь процесс избавления от застарелых дефектов может занять длительное время.
Как избавиться от растяжек мужчинам

Чтобы достичь желаемого эффекта, нужно использовать комплексный подход. То есть решать проблему придется с помощью домашних процедур и аптечных средств. Крайне желательно получить консультацию у дерматолога-косметолога: специалист классифицирует растяжки и составит план по их устранению. Но возможно начать процесс борьбы и самостоятельно – воздействие будет оказываться только на кожу, так что в целом вред здоровью нанести не получится.
Что можно сделать в домашних условиях?
Перед началом применения любых народных средств важно убедиться в отсутствии аллергии на компоненты, входящие в их состав. Залог успеха, как в любом деле, это регулярность. Мужчина должен выполнять манипуляции каждый день, чтобы результат можно было оценить уже через 1–2 месяца. Эффективными домашними методами против растяжек считаются:
- Бадяга. Порошок смешивают с перекисью водорода в таких пропорциях, чтобы получилась кашицеобразная масса. Нанести готовое средство нужно на места со стриями, оставить на 10 минут, затем смыть теплой водой. Для получения нужных результатов может понадобиться проведение курса из 10–15 процедур.
- Обертывание с медом. Предварительно мед нужно разогреть на водяной бане – продукт должен быть теплым, но не горячим. Готовое средство наносят слоем средней толщины на проблемную зону, сверху оборачивают пищевой пленкой. Через 30 минут все нужно смыть теплой водой. Также для улучшения тургора кожи эффективно делать обертывания с водорослями.
- Скрабирование с мелким абразивом. Самый простой вариант – смешать в равных пропорциях соль и сахар, добавить оливковое масло в таком количестве, чтобы получилась пастообразная масса. Готовый продукт массажными круговыми движениями втирают в пораженную область. Через 10 минут смывают теплой водой. Использование такого скраба запрещено, если на коже имеются высыпания и открытые раны.
- Терапия маслами. Для процедуры можно использовать льняное, оливковое или кокосовое масла. Их необходимо наносить в качестве увлажняющего эпидермис средства. Манипуляция выполняется утром и вечером после душа на влажную кожу. Можно комбинировать терапию маслами со скрабированием.
- Вакуумный массаж банками. Эффект достигается за счет большой разницы между давлениями: атмосферным и в банке. Это усиливает кровообращение и лимфоток. Результатом будет ускорение регенерационных свойств кожи. Массаж выполняется стеклянными аптечными банками или силиконовыми с присосками.
- Скипидарные ванны. Они способствуют очищению кожи от вредных веществ, восстанавливают процесс синтеза коллагена. Процедура оказывает общее тонизирующее действие и способна замедлить старение клеток. При приеме скипидарной ванны нужно размещать свое тело так, чтобы область сердца не погружалась в воду. При повышенном артериальном давлении процедура противопоказана.
- Массаж сухой щеткой. Можно начинать делать через 6 месяцев после формирования растяжек. Перед массажем нельзя мочить кожу, манипуляция не должна доставлять боль, каждое движение нужно повторять 10 раз. Массаж сухой щеткой можно совмещать с гелем Ферменкол – средством против стрий: сначала выполняется массаж, затем принимается контрастный душ и после этого кожа обрабатывается гелем.
Курс избавления от растяжек на пояснице у мужчин длится не менее 1 месяца, оптимальный срок – 3 месяца. Скрабы используются 2–3 раза в неделю, обертывания выполняются в таком же режиме, а вот масла предназначены для ежедневного использования. Домашние процедуры будут эффективны против белых стрий – уже через 30 дней их количество сократится. Народные методы удачно сочетаются с применением аптечных средств.
Специальные препараты – Ферменкол
Среди разнообразия мазей и кремов против растяжек стоит выбирать препараты, которые имеют научно обоснованный механизм действия. Растяжки – это прежде всего атрофические рубцы. Они располагаются в глубоких слоях кожи и представлены деформированным коллагеном. Оптимальным вариантом для избавления от стрий будет набор Ферменкол Элактин. В одном наборе 2 геля, которые работают комплексно: устраняют патологический коллаген и стимулируют синтез свежего коллагена, эластина и гиалуроновой кислоты. Получается двойной эффект. Ферменкол Элактин подходит как для свежих (красных) растяжек, так и для застарелых (белых). Меняется только способ применения.
Преимущества использования Ферменкол Элактин:
- повышает эластичность кожного покрова;
- устраняет или делает практически незаметными даже застарелые стрии;
- оказывает направленное воздействие на пораженную область, не затрагивая здоровые ткани;
- содержит в составе особый фермент природного происхождения;
- способствует полному обновлению кожи (до 90%).
Ферменкол Элактин действует безопасно, выравнивая рельеф и цвет кожи. Эффективность от применения сравнима с лазерной шлифовкой, но действует намного бережнее, не травмируя кожу.
Для более быстрого устранения стрий у мужчин рекомендуется совмещать применение Ферменкол Элактин с процедурами физиотерапии: электрофорезом либо фонофорезом. Эти методы не травмируют кожу, их применение возможно в домашних условиях, не требуется реабилитация.
Салонные процедуры
Как мы уже говорили, застарелые растяжки белого цвета сложнее остальных поддаются коррекции, поэтому для их устранения лучше всего прибегнуть к тяжелой артиллерии. Народные методы в сочетании с Ферменкол и процедурами у дерматолога дадут лучшие результаты. Помните, что успех напрямую зависит от регулярности выполняемых манипуляций, поэтому на вас лежит большая ответственность. Процедуры в кабинете врача – это прекрасно, но поддерживать эффект от них нужно также в домашних условиях.
Учтите, что салонные методы имеют ряд противопоказаний. Нужно будет пройти курс из нескольких сеансов и подготовиться к тому, что придется выделить время на реабилитацию. Косметологи предлагают несколько процедур, которые помогут избавиться от растяжек:
- лазерная шлифовка – эффективный, но болезненный метод, запускает выработку свежего коллагена, снимая верхний слой кожи;
- мезотерапия – инъекционная методика, подходит для устранения молодых стрий, состав вводимого препарата подбирается в индивидуальном порядке;
- плазмолифтинг – техника идентична мезотерапии, вводится собственная плазма, предварительно происходит забор крови из вены. Данная процедура запускает регенеративные процессы, эффективна даже при застарелых стриях;
- ультразвуковой лифтинг – на кожу оказывается воздействие ультразвуком, сеанс длится 30 минут, во время процедуры отсутствует даже дискомфорт;
- микронидлинг с ферментами – стимулирование синтеза коллагена путем прокалывания кожи большим количеством микроигл, возможно одновременное введение препаратов с ферментами, результаты можно наблюдать уже после трех сеансов;
- RF лифтинг – с помощью радиочастотных волн происходит нагрев тканей кожи, что стимулирует выработку клетками коллагена: кожа становится более эластичной.
Независимо от того, какой метод борьбы против растяжек будет выбран мужчиной, понадобится длительное время для получения хорошего результата. Даже профессиональные косметологические процедуры требуют прохождения курса из 10–15 сеансов. Дополнительно стоит принимать минерально-витаминные комплексы, которые помогут усилить выработку собственного коллагена и эластина, хорошим подспорьем станут аминокислоты.
И помните, что избавиться от свежих растяжек намного легче, поэтому при первых признаках появления стрий начинайте незамедлительную борьбу с ними.
Профилактика появления растяжек у мужчины

Серьезно отнестись к возможности образования стрий нужно тем, кто собирается активно посещать спортивный зал, имеет проблемы с функциональностью поджелудочной железы или эндокринной системы. Особенное внимание стоит уделить тем, кто склонен к полноте. Предотвратить образование полос на коже вполне реально! Нужно лишь соблюдать несколько простых правил:
- питаться сбалансировано;
- не забывать о питьевом режиме;
- отдавать предпочтение умеренной физической активности.
Если возраст мужчины более 40 лет, то ему стоит принимать комплексы или пищевые добавки с коллагеном в составе. Они помогут поддерживать упругость кожи. Важно не допускать резкого набора веса или похудения – это основной фактор, провоцирующий формирование стрий. Внимательно следите за появлением растяжек, избавиться от них на начальном этапе проще. Но не отчаивайтесь, если момент упущен. Бороться с любыми видами стрий поможет Ферменкол. Подобрать дозировку и получить рекомендации по режиму применения можно в разделе «Вопрос-Ответ». Не стесняйтесь своей внешности, начните борьбу с растяжками прямо сейчас!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Шрамы, или рубцы: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Шрам, или рубец – это видимое, пальпируемое изменение кожи, образовавшееся после заживления ран и представляющее собой грубую соединительную ткань, в которой отсутствуют волосяные фолликулы и потовые железы.
Рубец проходит несколько стадий формирования.
1-я стадия – воспаление и эпителизация. Ее продолжительность составляет от недели до 10 дней - края раны сближаются за счет образования грануляционной ткани.
Если в этот период не произошло инфицирования или повторного травмирования раны, а также если повреждение кожи не было слишком глубоким, то на месте травмы появится еле заметный шрам.
2-я стадия – формирование «молодого» рубца. Она может длиться до месяца с момента травмы. «Молодой» рубец имеет ярко-розовый цвет и легко растягивается. Начинают образовываться новые коллагеновые и эластиновые волокна.
3-я стадия – формирование «зрелого» рубца. Ее продолжительность – до трех месяцев. В это время волокна коллагена и эластина организуются в пучки, кровоснабжение рубца снижается и он становится менее ярким.
4-я стадия – окончательное созревание рубца, которое происходит примерно через год после получения травмы. Рубец становится плотным и бледным (по сравнению с окружающей кожей) – это объясняется избыточным натяжением коллагеновых волокон и очень малым количеством кровеносных сосудов в зоне рубца.
Разновидности шрамов (рубцов)
Деление рубцов происходит по признаку их соответствия уровню поверхности кожи.
Нормотрофические рубцы расположены вровень с поверхностью окружающей их кожи. Они, как правило, белесые, плоские и не выходят за края повреждения.
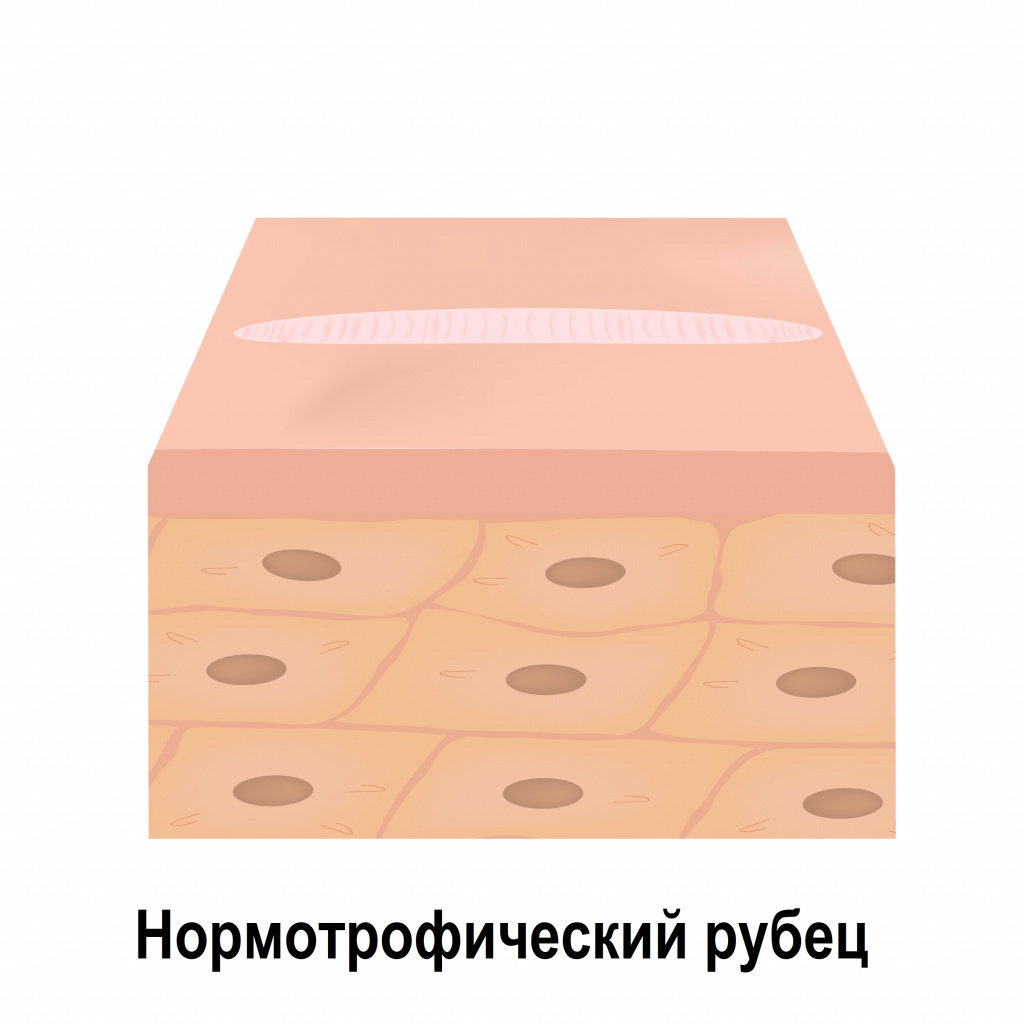
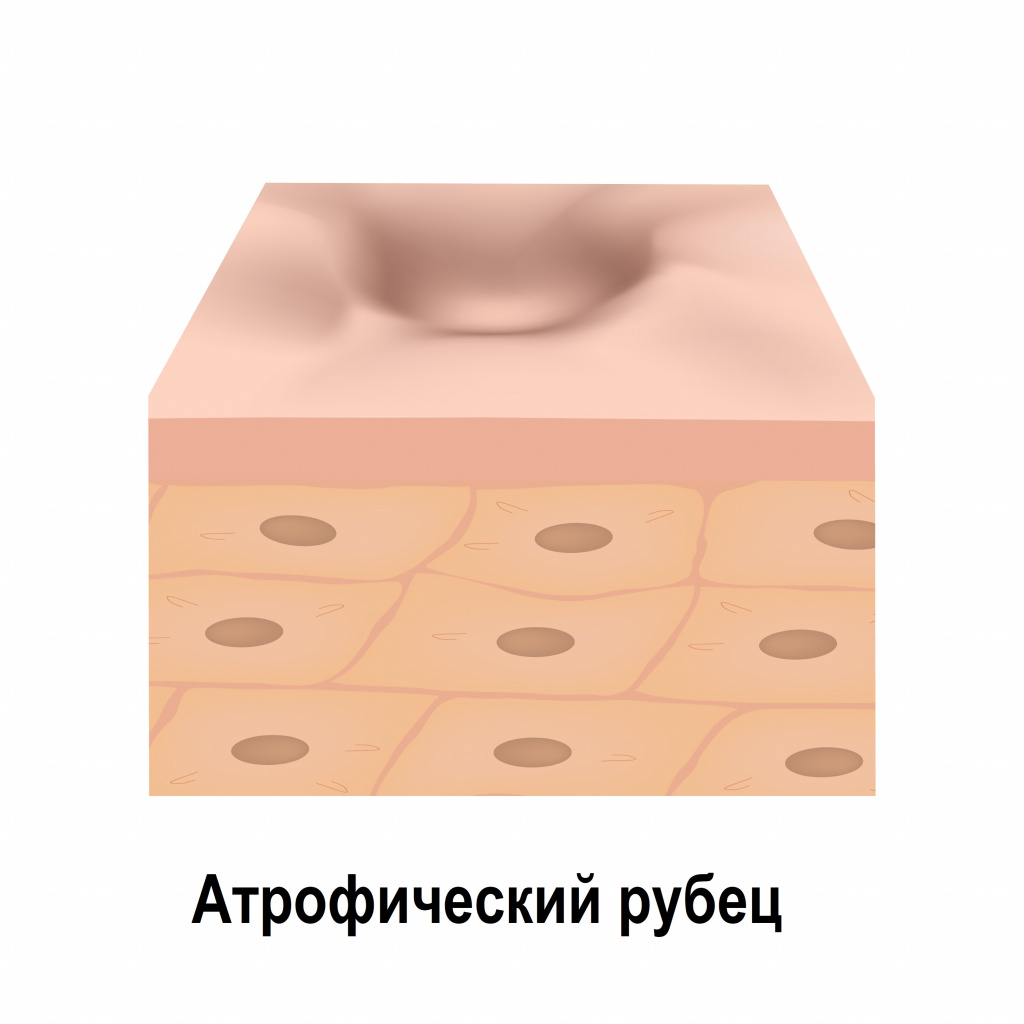
Атрофические рубцы расположены ниже уровня окружающей здоровой кожи, что объясняется недостатком в них коллагеновых и эластиновых волокон. К таким рубцовым изменениям относятся, например, стрии (растяжки), последствия ветряной оспы и рубцы постакне.
Гипертрофические рубцы выступают над поверхностью кожи, но не выходят за границы раны. Их цвет совпадает с цветом окружающей кожи или немного розовее. К гипертрофическим рубцам относятся и келоиды - рубцы, склонные к постоянному росту, который сопровождается зудом, болезненностью и жжением. Они сильно возвышаются над поверхностью кожи, выходят за границы раны, могут быть красными, бордовыми или синюшными, что объясняется их богатым кровоснабжением.
Возможные причины появления шрамов
Шрамы могут остаться на коже после любой травмы, проникающей в дермальный слой, – гнойного воспаления, глубокого разреза (в том числе после хирургического вмешательства), термического или химического ожога, воздействия радиации.
Рубцовые изменения кожи формируются после некоторых заболеваниях кожи и подкожной жировой клетчатки, например, после акне и демодекоза.
Особую группу составляют пациенты с дисплазией соединительной ткани. Патологическое рубцевания в виде гипертрофических и келоидных рубцов, стрий, широких атрофических рубцов по типу «папиросной бумаги» объясняется у них особенностью коллагенообразования.
К каким врачам обращаться при появлении шрама
Коррекцией рубцовых деформаций кожи занимаются дерматокосметологи, лазеротерапевты и хирурги.
Диагностика и обследования при появлении рубцов
Для выбора тактики лечения врач проводит осмотр рубцовой ткани, выясняет «возраст» шрама и обстоятельства, при которых была получена травма - резаные раны заживают более гладко, размозженные, рубленные и рваные заживают с худшим прогнозом.
Инструментальная диагностика требуется в тех случаях, когда необходимо определить состояние подлежащих тканей.
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.

После удаления родинок, ожогов и других травмирующих действий на кожу остаются некрасивые рубцы. Они разные по форме, внешнему виду и причинам появления, но сегодня мы поговорим о самом неприятном из них — о келоидном рубце.
Что такое келоидный рубец и как он выглядит
Келоидный рубец представляет собой разрастание соединительной ткани на травмированном месте кожи. Это грубый рельефный шрам красного цвета, который со временем увеличивается, зудит, чешется и значительно превышает размеры первоначальной раны.
Чаще всего келоидные рубцы образуются в зоне декольте, на спине, шее, лице и на мочках ушей.
Причины появления келоидных рубцов
Есть люди, генетически предрасположенные к рубцам: это связано с повышенным синтезом коллагена при травмировании кожи. В месте заживления раны коллагеновых волокон образуется слишком много, поэтому быстро растет выпуклый рубец. Замечено, что темнокожие люди и люди с азиатской внешностью чаще других имеют склонность к образованию келоидных рубцов.
Некоторые специалисты считают, что кожа, склонная к келоидным рубцам, чаще встречается у людей, имеющих определенные пищевые привычки. Потребление мяса большими порциями и протеина (спортивное питание) способствует активной выработке коллагена.
Чтобы уберечь себя от образования келоидного рубца, важно знать несколько важных правил.
Рассмотрим факторы, которые влияют на заживление раны, а значит, и на формирование шрама. Они бывают локальные и общие.
- Кровоснабжение. Чем лучше кровь поступает к поврежденным тканям, тем быстрее идет процесс заживления.
- Направление раны. Если разрез располагается параллельно частым движениям конечностей (например, рана на лодыжке неизбежно задевается при ходьбе), то риск образования келоида увеличивается.
- Попадание грязи или инфекции.
- Гематома.
- Количество и качество хирургической нити, с помощью которой накладывались швы.
- Возраст. В детстве и юности организм вырабатывает достаточно коллагена и эластина, чтобы раны затягивались быстро и практически без следов. В зрелые годы необходимые вещества вырабатываются с нарушениями в сторону дефицита либо переизбытка, последнее фактически означает склонность к образованию рубцов.
- Иммунитет. При травме иммунная система уничтожает инородные микроорганизмы. Слабая защита способствует инфицированию поврежденного участка.
- Истощение и дефицит витаминов приводят к нарушению обменных процессов и затрудняют нормальное заживление ран, так как организму требуются источники энергии и материал для формирования новых тканей. Кожа, склонная к образованию рубцов, как правило, заметно истощена либо отличается повышенной жирностью и угревыми высыпаниями.
- Ряд заболеваний, например, сахарный диабет и почечная недостаточность. При них нарушается углеводный обмен в тканях, снижается иммунитет, и вследствие этого появляется предрасположенность к келоидным рубцам.
- Онкологические заболевания, гормональные нарушения и необходимость проведения химиотерапии или лучевой терапии.
Виды келоидных рубцов
Келоиды — самые трудные в лечении шрамы. Они отличаются патологически высокой выработкой коллагена и способностью разрастаться со временем, поражая здоровые участки кожи.
Выделяют несколько типов келоидов:
- Истинные (спонтанные). Видимых причин для их возникновения, как правило, нет. Специалисты считают, что склонность к рубцам возникает из-за микротравм. Чаще всего истинные келоиды наблюдаются на лице и груди. Шрамы имеют причудливую форму с ветвящимися отростками, отходящими от основного шрама.
- Ложные (рубцовые). Ложный келоид образуется после операций, порезов, ожогов, фурункулеза и акне. Линейный, может появиться на любом участке тела. Такой рубец может образоваться после выдавливания воспалительного элемента (прыщика) и даже от небольшой царапины.
- Келоидные акне. Обычно встречаются у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются на затылке.
Также по времени и развитию рубцы классифицируются на активные (растущие) и неактивные.
Активный келоид увеличивается и вызывает зуд, боль, онемение, гиперемию.
Неактивный не беспокоит и находится в стабильном состоянии.
Келоиды классифицируют и по возрасту. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы образовались более 5 лет назад, их окраска приближается к цвету кожи, а поверхность неровная.

Профилактика келоидных рубцов
Предсказать поведение рубца после травмы невозможно, но можно сократить риски появления келоидных рубцов. В этом помогут силиконовые гели и пластыри, за счет давления на поврежденную область они препятствуют росту рубцовой ткани. Данный метод эффективен только в начале формирования рубца (первые полгода). Силиконовые средства улучшают гидратацию в рубцово-измененной коже и создают кислородное голодание, благодаря которому сосуды в рубце уменьшаются.
Начинать профилактику образования рубца рекомендуется через 3 — 4 недели, когда от ранки полностью отойдут корочки. Заживающее место надо держать в чистоте, мыть с мылом и ни в коем случае не снимать ороговевший слой с ранки — так вы занесете инфекцию, а это верный путь к образованию келоидного рубца!
Возможные методы лечения келоидных рубцов
Несмотря на обилие советов в интернете, народными средствами не избавиться от келоидных рубцов, они могут применяться лишь в комплексе с медикаментами, физиотерапией или косметологией.

Самые популярные способы избавления от келоидных рубцов — это медикаментозное лечение, то есть использование гелей, мазей, кремов и инъекций в сочетании с физиотерапией, например, с ультрафонофорезом или электрофорезом и введение под кожу гормонов-кортикостероидов. Также эффективна мезотерапия — инъекции в ткань рубца витаминных комплексов и лечебных веществ, рассасывающих избыточный коллаген и избыточную гиалуроновую кислоту.
Если консервативные методы не дают ожидаемого результата, то прибегают к хирургии.
Медикаментозное лечение

Аптечные и косметические средства бывают разных направлений:
- содержат интерферон;
- кортикостероиды;
- ферменты или ферментосодержащие препараты.
Содержащие интерферон средства затормаживают выработку коллагена. Иными словами, рубец перестает расти в размерах, однако, он остается на той стадии, до которой дорос сейчас. К подобному способу лечения келоидного рубца прибегают после хирургического вмешательства в виде инъекций альфа- и бета-интерферона.
Уколы делают через сантиметр по всей длине рубца, продолжительность курса длится 4 месяца.
Кортикостероиды могут вводиться как сами по себе, так и комплексно с другими веществами и какой-либо терапией. Их вводят не в сам келоидный рубец, а ближайшее место рядом с ним. Это оберегает от дальнейшего уплотнения шрама, и, несмотря на курс лечения – 5 недель, у 20–30% пациентов наблюдаются рецидивы.
В качестве профилактики повторного образования рубца терапию дополняют лазерным или хирургическим удалением шрама. Данные методы являются очень болезненными и не исключают рецидив (повторное образование рубца). Лазерная шлифовка требует длительного периода восстановления.
Ферментосодержащие препараты расщепляют избыточный коллаген и избыточную гиалуроновую кислоту – основные составляющие рубцовой ткани. За счет этого восстанавливается рельеф и цвет кожи. Рубец становится эластичным, предотвращается его активный рост.
Прессотерапия

Способ, скорее близкий к профилактике, чем к лечению, но некоторые специалисты отмечают положительный эффект.
На проблемное место накладывают различные силиконовые повязки, бинты и пластины. Считается, что постоянно сдавливаемый рубец уменьшается в размерах. К средствам прессотерапии причисляют:
- хлопчатобумажное белье и специальные бандажи (рекомендовано носить полгода, делаются по индивидуальным меркам);
- силиконовые и гелевые давящие пластины;
- жидкости на основе геля — коллодий с полисиликоном или силиконом.
Все это можно найти в любом ортопедическом салоне или аптеке, но данный способ сам по себе не сможет полностью убрать келоидный рубец. Метод прессотерапии эффективен только в комплексном терапии в сочетании с другими способами коррекции рубца.
Микротоковая физиотерапия
Во время процедуры на организм ведется воздействие слабым током, из-за чего стимулируются обменные процессы в тканях эпидермиса, келоид уменьшается в размере и разглаживается.
Этапы проведения терапии:
- обработка шрама антисептиком;
- нанесение препарата, разрушающего рубец;
- подключение прибора, воздействие на рубец током;
- удаление оставшегося лекарства салфеткой.
Процедура не сложная по исполнению, однако, к ней есть противопоказания:
- обостренные вирусные заболевания;
- плохая свертываемость крови;
- патологии с сердцем;
- обострение хронических заболеваний;
- неврологические отклонения от нормы.
Эта процедура считается малоэффективной, по сравнению с другими видами физиотерапии. К тому же она стоит недешево.
Лучевое воздействие
Подразумевает регулируемое рентгеновское излучение, разрушающее фибробласты внутри рубцовых тканей. Интенсивность лучей назначается исходя из серьезности проблемы: ведь 90% от всего потока поглотит эпидермис, и только 10% достигнут глубинных слоев кожи.
Однако терапия проводится лишь в комплексе с другим лечением, иначе риск рецидива повышается на 50%.
Противопоказания к применению:
- шрамы на лице, шее и груди;
- онкология;
- заболевания почек;
- нарушенное кровообращение.
Обычная доза облучения 15–20 Гр. Процедуру повторяют раз в 2 месяца, но не более 6 раз.
Однако лучевое воздействие считается одним из самых эффективных методов в борьбе с рубцами, независимо от причины их появления.
Удаление келоида лазером

Бывает нескольких видов лизерной шлифовки: аргоновая, углеродная и дермабразия. Цель процедуры состоит в выпаривании жидкости из соединительных тканей шрама, из-за чего он высыхает и уменьшается в размере. Мертвые клетки убирают хирургическим путем, а сама лазерная процедура проводится под местной анестезией.
Достоинства лазерного удаления:
- во время первого сеанса исчезает до 70% шрама, что говорит о быстром видимом результате;
- длительность терапии от 20 минут до полутора часов, в зависимости от сложности проблемы.
Процедура достаточно болезненная и требует длительного периода реабилитации.
Чтобы избежать рецидива, врачи советуют сочетать лазер с другими видами лечения келоидных рубцов: применение противорубцовых гелей станет отличным помощником на пути к здоровой коже.
Криометодика
Влияние на келоид жидким азотом. Он выжигает клетки рубцовой ткани, на месте которых образуется здоровая кожа. Время соприкасания рубца с азотом 10–30 секунд, при передозировке возможна пигментация, также велик риск заработать атрофический рубец. Нужно быть крайне осторожным с данным методом коррекции!
Видимый эффект достигается за 1–3 сеанса, но для лучшего результата криотерапию совмещают с гормональными уколами с глюкокортикостероидами.
Однако при больших шрамах прижигание азотом лучше совместить с хирургией. Главным недостатком метода является болезненность.
Косметология

Сделать рубец менее заметным помогут косметические процедуры. Полностью избавиться от рубца с их помощью не получится, но в сочетанной терапии эти методы очень даже эффективны:
- дермабразия;
- пилинг;
- мезотерапия.
Пилинг. С помощью пилингов можно отшлифовать рубец, выровнять рельеф кожи и устранить пигментацию. В результате кожа становится более гладкой, а рубец более эластичным.
Глубокая дермабразия — отшелушивание рогового слоя эпидермиса. Процедура чувствительная, предполагает использование аппаратной техники. Как глубоко и долго проводить сеанс, решает косметолог.
Мезотерапия — инъекции гепарина, иммуномодулятора или витаминного комплекса в проблемный участок. Оказывает противовоспалительный и смягчающий эффект.
При небольшом шраме рекомендована дермабразия или мезотерапия, а большие и застарелые келоиды удаляются в комплексе с медикаментозной терапией.
Хирургия
Назначается в крайнем случае когда другие терапии недостаточно эффективны. Иссечение келоида проводят через пару лет после его образования и в несколько этапов:
- небольшой надрез скальпелем на шраме под местным наркозом;
- края рубца сшиваются косметическими стежками для лучшего срастания надреза;
- после рассасывания швов — гормональные инъекции и ферментативная терапия.
После операции показана профилактика против рецидива, ведь свежий рубец лучше поддается коррекции. Во время реабилитационного периода часто прописывают лучевую терапию, инъекции с иммуномодуляторами и гормонами, а также наружные средства в виде гелей и мазей.
Лечение с Ферменколом

Вся продукция линейки Ферменкол содержит комплекс из 9 ферментов коллагеназы — вещества, расщепляющего избыточный коллаген и избыточную гиалуроновую кислоту до простейших элементов.
Ферменкол используют в виде аппликаций (просто мазать), а также в сочетании с физиотерапией. Так, гель Ферменкол подходит для процедур фонофореза, а Ферменкол в виде раствора — для электрофореза.
Чем быстрее вы начнете лечение келоидного рубца, тем проще и дешевле от него будет избавиться! Не упускайте возможность вернуть красивую кожу, как можно скорее.
Получить бесплатную консультацию по своей проблеме можно, задав вопрос специалисту. Вам ответят в ближайшие два дня и подскажут оптимальный метод коррекции келоидного рубца.
Помните! Молодые рубцы быстрее и проще поддаются коррекции, чем застарелые. Не упускайте время, начните заботиться о себе уже сегодня!

Симптомы ВПС
В младенческом возрасте заболевание возможно никак себя не проявит, особенно если размер отверстия небольшой. Иногда симптомы заболевания неожиданно обнаруживаются по достижению человеком более старшего возраста.
Усталость при кормлении, при активных действиях
Ребенок во время кормления останавливается, чтобы подышать. При этом у него наблюдается посинение носогубного треугольника, грудь сосет вяло и неохотно. Быструю утомляемость нередко родители воспринимают, как за истинную ленивость, не связанную с пороком сердца.

Нарушение сердечного ритма
Следствием большинства пороков сердца является увеличение какого либо его отделов, это достигается за счет его работой с перегрузкой данного отдела. При этом миокард в этом участке теряет свои свойства и как следствие на этом месте появляются патологические очаги, или наоборот блокируются проводящие пути, результат – аритмия.
Многократно повторяющиеся инфекции легких
Ребенок или даже взрослый человек начинает часто болеть респираторными заболеваниями, например пневмонией. Это объясняется тем, что при ВПС в сосудах легких наблюдается застой крови, за счет чего нарушается циркуляция крови в легких.

Наличие специфических шумов в сердце
Каждый вид определенного порока имеет свой специфический шум, который может услышать кардиолог при проведении аускультации при помощи фонендоскопа.
Учащенное дыхание
Или по другому этот феномен называется тахипноэ. При этом у ребенка наблюдается учащенное дыхание, слышится на расстоянии, сдувает крылья носа, в тяжелых случаях наблюдается посинение носогубного треугольника.
Плохой аппетит
Плохой аппетит, замедление прибавки массы тела наступает за счет кислородного голодания и организм недополучает необходимые питательные вещества. Ребенок отстает от своих сверстников в физическом и умственном, мало кушает, плаксивый, капризничает.

Тахикардия
при ВПС обусловлена компенсаторной реакцией на кислородное голодание всего организма, так как при ВПС обогащенная кислородом и питательными веществами кровь за счет высокого давления в левых отделах поступает в правые отделы сердца и организм испытывает «голодание», за счет чего увеличивается частота сердечного сокращения (тахикардия).
Синеватый оттенок кожи
Из – за какого либо порока обогащенная кислородом кровь полностью не поступает в организм, за счет этого в организме накапливается уже «использованная», богатая углекислым газом кровь. При этом у больного отмечается синюшность или же бледный оттенок кожного покрова, особенно носогубного треугольника и конечностей.
Деформация ногтей
Ногти приобретают вид часовых стекол, а кончики пальцев – барабанных палочек, то есть ногти принимают округлую форму, а кончики пальцев утолщаются на своем конце. Этот феномен не проявляется сразу после рождения, обычно это отдаленный результат ВПС.
Если вы обнаружили хотя бы один из симптомов у своего родственника –проявите заботу, расскажите ему о заболевании и сходите вместе с ним к специалисту, чтобы разобраться, что скрывается за симптомами.
! Врожденные пороки сердца лечит кардиохирург

Насколько это опасно?
При больших размерах пороков сердца у малыша - риск потери ребенка возможен в первые месяцы жизни.
2 из 100 детей рождаются с врожденным пороком сердца.
Риски ВПС
Риск врожденного порока может увеличиваться при следующих состояниях:
• Генетические заболевания
• Плохо контролируемый сахарный диабет беременной
• Употребление алкоголя во время беременности
• Инфекции во время беременности
• Прием некоторых лекарственных средств при беременности
• Фенилкетонурия
Врожденный порок сердца может не сразу проявиться внешне. Некоторое время после рождения ребенок может выглядеть здоровым, и проявления заболевания могут происходить до третьего года жизни.
Проявления порока сердца: отставания ребенка в физическом развитии, одышка при физических нагрузках, бледность или даже синий оттенок кожи.
Если вы ощущаете данные симптомы, необходимо записаться на консультацию к врачу-кардиологу и следовать назначенному лечению.
Эндоваскулярное и хирургическое лечение ВПС
Жизнь с ВПС имеет множество ограничений и опасных для организма последствий. Именно поэтому важна регулярная диагностика, а начать лечение необходимо при первых показаниях. Благодаря мудрой и ответственной политике Руководства нашей Республики сегодня в Кыргызстане выполняется весь спектр эндоваскулярных вмешательств и сложнейших операций для лечения ВПС.
Лечение перегородочных дефектов
Тактика зависит от размера отверстия. Если дефект небольшой и не вызывает симптомов или увеличения размеров сердца, то угрозы здоровью нет и нужно наблюдение. Большие межпредсердные “окна” и некоторые типы межжелудочковых закрывают с помощью “зонтика”-окклюдера, доставляемой с помощью катетера. Если дефект гигантский, то необходима хирургическая операция для его ушивания.

Рис. Лечение ВПС окклюдером
Если эндоваскулярное закрытие невозможно, то доступным методом коррекции ВПС является открытая операция. Эта операция проводится под общим наркозом с использованием аппарата искусственного кровообращения и остановкой сердца. В этих условиях кардиохирург зашивает порок сердца с использованием биологической заплатки. После операции период реабилитации составляет не менее 1 месяца.
Кардиохирургические больницы Кыргызстана
Сегодня в Кыргызстане доступны самые передовые и высокотехнологичные методы диагностики и лечения ишемической болезни сердца. Мы подготовили для вас специальный обзор больниц по трем областям Республики.
1) МЦ «Кардио Азия +», г. Ош
Медицинский центр «Кардио Азия Плюс» функционирует с 21 декабря 2012 года. Клиника оказывает высокотехнологичную кардиологическую помощь, с 2016 года - и современную нейрохирургическую помощь.
Специалисты МЦ «Кардио Азия+» имеют престижную репутацию и являются ведущими специалистами в своей области. Помогут установить причину болей в области сердца, аритмии, артериальной гипертонии и ряда проблем. Главным преимуществом предприятия является индивидуальный подход к каждому клиенту, что позволяет сотрудникам компании правильно проводить диагностирование и лечение.
«Кардио Азия+» применяет самые инновационные методы диагностики и лечения заболеваний сердца. Клиника оснащена оборудованием высокого класса. В своей работе организация использует только безопасную и высококачественную продукцию проверенных производителей. Отличительной чертой компании стало постоянное сопровождение пациента, что дает возможность улучшить самочувствие, предупредить появление осложнений и других проблем.
Необходимо отметить, что в Оше работают такие опытные, высококвалифицированные кардиохирурги, как Эралиев Талант Каканович, Камчыбек Исабаев, Адахам Давыдов.
Следует отметить, что 26.11.2020, впервые в Кыргызстане, на базе ОМОКБ г. Ош совместно с врачами "Кардио Азия Плюс" эндовоскулярными рентгенхирургами Эралиевым Талантом Какановичем, Крестьяниновым Олегом Викторовичем и Ашировым Канатом Тургунбаевичем была проведена уникальная операция по имплантации аортального клапана профессору ОшГУ доктору математических наук Каримову Салы Каримовичу.
2) Научно-исследовательском институте хирургии сердца (НИИХСТО)
Операциями занимаются сердечно-сосудистый хирург Абай Турдубаев и член Американского колледжа врачей и Европейской ассоциации кардиологов Роин Реквава на базе отделения рентгенхирургии (НИИХСТО).
Научно-исследовательский институт хирургии сердца и трансплантации органов (НИИХСТО) является государственной лечебно – профилактической, научно – исследовательской организацией здравоохранения третичного уровня, предоставляющей специализированную медико – санитарную помощь в области сердечно сосудистой хирургии и трансплантации органов и осуществляющей лечебно – профилактическую и научную деятельность.
3) Южный Региональный Научный Центр Сердечно-Сосудистой Хирургии, г. Жалал-Абад
Южный региональный центр сердечно-сосудистой хирургии в Жалал-Абаде был открыт в 2011 году, как филиал Национального центра хирургии сердца и трансплантации органов.
Каждый день со всей области cюда поступает от 2 до 5 больных с острым коронарным синдромом или инфарктом, а также из соседней Ошской области и Лейлекского района Баткенской области.
Он является одним из лидеров среди медицинских организаций Кыргызской Республики, оказывающих населению высококвалифицированную и высокотехнологичную кардиологическую и кардиохирургическую помощь, отвечающую самым передовым достижениям современной медицины в диагностике, лечении и реабилитации больных с сердечно-сосудистыми заболеваниями.
Переходите на уникальный сайт, посвященный ВПС: jurok.kg и ИБС (ишемической болезни сердца): cardio.kg
Также читайте другие статьи, посвященные лечению врожденных пороков сердца.
Читайте также:

