Если мокнет ухо и чешется что это такое
Обновлено: 17.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Выделения из уха: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
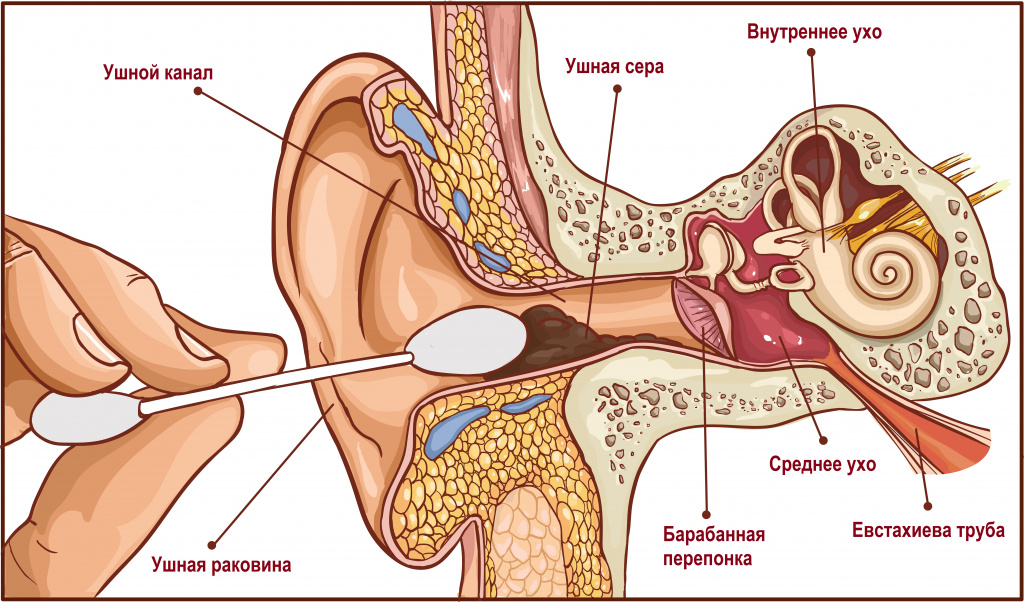
Ушная сера является физиологическим выделением из слухового прохода и защищает слуховой аппарат от болезнетворных бактерий. В ее состав входят сало, жирные кислоты и жироподобные вещества, а также различные минеральные соли. В норме у человека вырабатывается в течение месяца 15–20 мг ушной серы, которая имеет вид липкой желто-коричневой массы. Все иные выделения считаются патологическими и свидетельствуют о заболеваниях уха.
Разновидности выделений из уха
Выделения могут быть прозрачными, белыми, светло- или темно-желтыми, зеленоватыми (при наличии гноя). В случае попадания в ушной секрет крови выделения приобретают красноватый или коричневатый цвет.
По консистенции выделения могут быть водянистыми, иметь творожистую или хлопьевидную текстуру, иногда возможно образование корок.
При каких заболеваниях и состояниях появляются выделения из уха
Серные пробки. Избыточная работа серных желез приводит к формированию серной пробки. Чаще всего такая проблема возникает у пациентов с сахарным диабетом, метаболическим синдромом, повышенным содержанием в крови холестерина. Образование серных пробок провоцирует повышенная вязкость серы, сухость кожного покрова, попадание в ухо мелких инородных частиц (например, производственной пыли), а также избыточный рост волос в слуховом проходе. Часто серные пробки наблюдаются у лиц, занимающихся водными видами спорта, пользующихся слуховыми аппаратами, миниатюрными наушниками.
При неправильно проводимых гигиенических мероприятиях и самостоятельных попытках удалить избыток ушной серы существует риск протолкнуть ее глубже в слуховой проход, вызвав тем самым образование пробки.
Клиническими признаками серной пробки служат боль и заложенность уха, шум в ушах, особенно мучительный при соприкосновении серы с барабанной перепонкой, иногда головная боль, головокружение, тошнота.
Слизисто-гнойные и гнойные выделения являются симптомом воспаления наружного и среднего уха. При воспалении наружного уха (отите наружного уха) патологический процесс может развиваться в ушной раковине и наружном слуховом проходе (до барабанной перепонки). Чаще всего наружный отит возникает на фоне инфицирования уха бактериями и микроскопическими грибами. Первыми его признаками бывают, как правило, боль в ухе, зуд, реже – снижение слуха и чувство распирания. Слизисто-гнойные выделения появляются только при распространенной форме воспалительного процесса на всем протяжении слухового прохода.
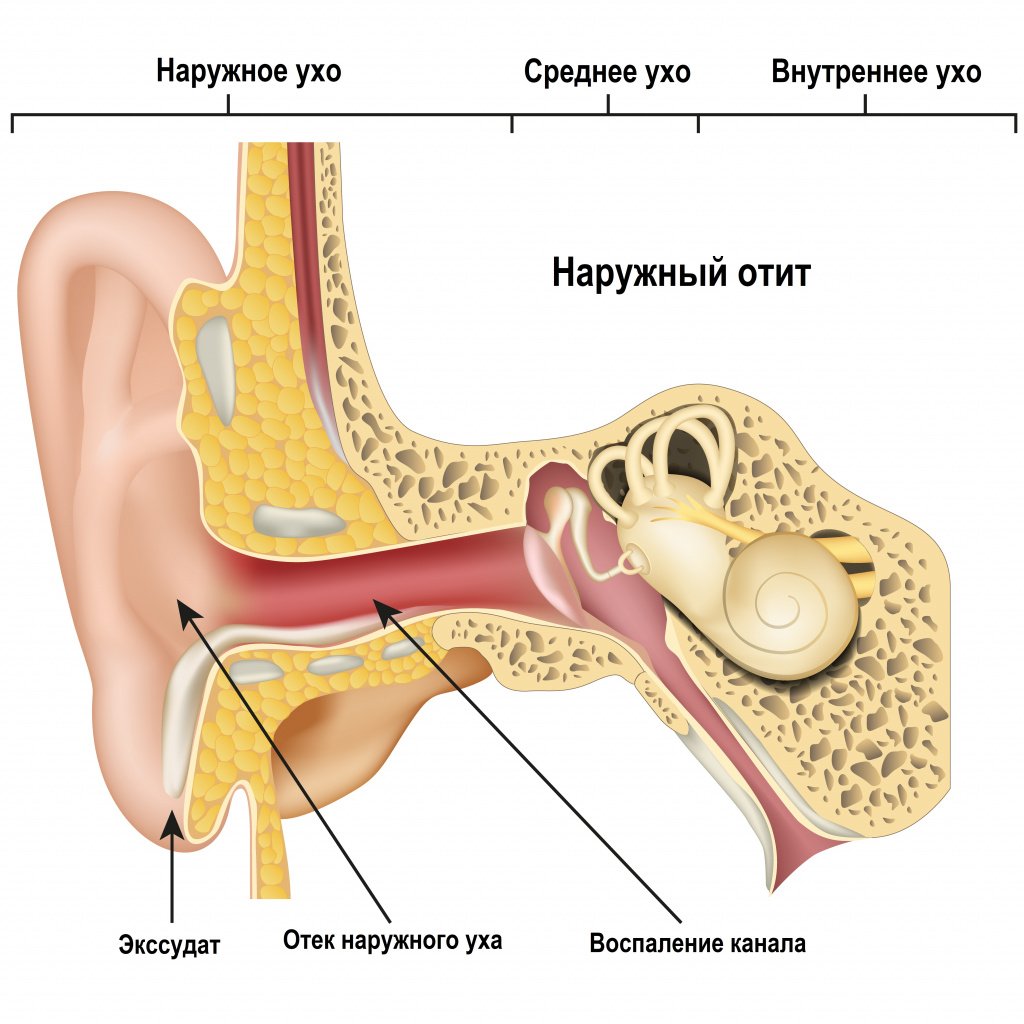
Источником гнойных выделений в наружном ухе может быть также фурункул, расположенный в раковине или слуховом проходе. При отите среднего уха слизисто-гнойные и гнойные выделения становятся результатом инфицирования стерильного выпота из воспаленных тканей уха. Поскольку камера среднего уха закрыта барабанной перепонкой, гнойное отделяемое может появиться в наружном ухе только после образования в ней отверстия. Этому предшествуют сильная боль в ухе, повышение температуры, снижение слуха, а у детей – перевозбуждение, иногда рвота.
При мастоидите (воспалительном поражении сосцевидного отростка височной кости) также появляются гнойные выделения из уха. Как правило, это заболевание развивается как осложнение отита среднего уха и сопровождается повышением температуры, болезненностью и отечностью в области сосцевидного отростка позади уха.
Прозрачные с примесью крови или гнойные выделения появляются при остром инфекционном мирингите (воспалении барабанной перепонки), который может иметь грибковое или бактериальное происхождение. На поверхности барабанной перепонки формируются пузырьки, наполненные кровью, которые затем лопаются. Помимо выделений наблюдается заложенность уха.
Прозрачные, бесцветные или слегка розоватые выделения из уха могут стать следствием ликвореи – истечения спинномозговой жидкости. Она попадает в ушную раковину при переломах костей черепа (чаще височной) вследствие травмы.
Кроме того, прозрачные водянистые выделения иногда сопровождают аллергический отит, для которого характерны и другие признаки – зуд, заложенность уха.
Неизмененная кровь появляется из уха, как правило, после травмы и разрыва барабанной перепонки.
Такая травма может быть получена после акустических и механических ударов, а также в результате неправильных гигиенических процедур. Разрыв барабанной перепонки всегда сопровождается резкой болью.
Появление кровянисто-гнойных выделений из уха – одно из свидетельств наличия полипа на барабанной перепонке или слизистой оболочке среднего уха. Полип представляет собой разрастание ткани в ответ на ее раздражение. Появлению полипа предшествует активное воспаление среднего уха. Кроме того, полипы могут быть следствием мирингита, наружного отита, злокачественных новообразований. Перфорируя барабанную перепонку, полип может выступать в область наружного слухового прохода, приводя к тугоухости.
Незначительные выделения, иногда формирующие корки и отличающиеся неприятным запахом, характерны для холестеатомы – опухолевидного образования, образуемого из эпидермиса слухового прохода. В большинстве случаев холестеатома осложняет хронический гнойный эпитимпанит и образуется из слоев ороговевшего эпидермиса, воды, белков, жиров и холестерина. Формирование холестеатомы сопровождается чувствами тяжести и распирания в ухе, головной болью. При отсутствии лечения она может постепенно внедряться в сосцевидный отросток и полость черепа.
При отомикозе наблюдаются рыхлые творожистые выделения. Основными виновниками заболевания служат плесневые (чаще локализованные в наружном ухе) и дрожжеподобные грибы (чаще заселяющие среднее ухо). Клинические признаки наружного отита в этих случаях включают боль и окрашенные творожисто-некротические выделения из уха. Больные жалуются на шум в ушах и головокружение.
Выделения, которые содержат крупные, жирные хлопья, иногда с примесью гноя, характерны для себорейного ушного дерматита. Заболевание может поражать не только ухо, но и волосистую часть головы. Клиническими признаками служат сильный зуд, отек ушной раковины, шелушение кожи и мокнущие раны.
Прозрачные выделения с примесью крови (сукровичные выделения) говорят о буллезном, или гриппозном, отите. Буллы (пузырьки с жидкостью) возникают на поверхности слухового прохода и барабанной перепонки. Когда они лопаются, жидкость с сукровицей вытекает через слуховой проход в ушную раковину.
К каким врачам обращаться при выделениях из уха
В большинстве случаев заболевания уха характеризуются четкой клинической картиной, в основе которой лежит боль. Лечением таких пациентов занимается врач-оториноларинголог.
При наличии черепно-мозговой травмы, которая сопровождается ликвореей, необходима срочная госпитализация. В противном случае возможен неблагоприятный прогноз.
Выделения из уха не всегда сопровождаются болью, в частности при аллергическом отите, лечением которого занимается терапевт , педиатр и аллерголог-иммунолог .
Диагностика и обследования при выделениях из уха
При подозрении на образование серной пробки врач проводит отоскопию, во время которой обнаруживается скопление серы в слуховом проходе. Диагностика наружного и среднего отита проводится на основании жалоб пациента, отоскопии, пальпации околоушной области. Рекомендуется посев отделяемого из уха для определения возбудителя заболевания и его чувствительности к антибиотикам. Возможно аудиометрическое исследование.
Синонимы: Ear Culture, Routine. Bacteria Identification. Antibiotic Susceptibility and Bacteriophage Efficiency testing. Краткое описание исследования «Посев отделяемого из уха на микрофлору, определение чувствительности к антимикробным препаратам и бактериофагам» Воспалительные за.
Что такое эксфолиативный кератолиз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Похлебкиной Алевтины Алексеевны, педиатра со стажем в 6 лет.
Над статьей доктора Похлебкиной Алевтины Алексеевны работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Эксфолиативный кератолиз — это очаговое симметричное шелушение кожи на ладонях, поверхности пальцев и, реже, на подошвах. Заболевание характеризуется сухостью кожи и поверхностными пузырями, заполненных воздухом.
Также эксфолиативный кератолиз называют рецидивирующей фокальной ладонной десквамацией, сухим пластинчатым дисгидрозом и рецидивирующей ладонной десквамацией.

Заболевание широко распространено и часто носит хронический, но доброкачественный характер. Эксфолиативный кератолиз чаще встречается у детей и подростков, реже у взрослых. Нередко его ошибочно принимают за псориаз, экзему или хронический контактный дерматит. У людей с повышенной потливостью рук состояние ухудшается в тёплую погоду и может быть связано с гипергидрозом — усиленным потоотделением [1] .
Ранее эксфолиативный кератолиз называли дисгидротической экземой , и считалось, что заболевание вызвано нарушением работы потовых желёз. Эта связь уже опровергнута, но термин "дисгидротическая экзема" всё ещё используется [2] .
Дисгидротическая экзема, также называемая помфоликсом, может предшествовать эксфолиативному кератолизу. При этом состоянии на пальцах рук, ног, ладонях и подошвах образуются волдыри, наполненные жидкостью, и возникает сильный зуд [2] . Причина дисгидротической экземы неизвестна, но, вероятно, на развитие заболевания влияет множество факторов. В большинстве случаев причину и предрасполагающий фактор выделить невозможно [17] .
Причины эксфолиативного кератолиза
Предполагалось, что экфолиативный кератолиз может быть вызван грибковым поражением, но в дальнейших исследованиях эта гипотеза не подтвердилась.
Возможные провоцирующие факторы эксфолиативного кератолиза:
- трение и контакт с водой[3][6];
- мыло, моющие средства и растворители: химические вещества, содержащиеся в них, могут привести к появлению трещин и пузырей на руках;
- аллергия: продукты питания, загрязнение воздуха и другие вещества могут спровоцировать появление аллергии на коже;
- стресс: может не только вызвать, но и усугубить течение болезни;
- жаркий климат: при тёплой погоде потоотделение усиливается, что может привести к шелушению кожи;
- воздействие солёной воды;
- сухость кожи.
Эксфолиативный кератолиз не связан с дефицитом какого-либо витамина . Встречаются семейные случаи заболевания, однако генетическая роль в развитии эксфолиативного кератолиза изучена недостаточно [14] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эксфолиативного кератолиза
Эксфолиативный кератолиз часто протекает без выраженных симптомов и проявляется незначительным поражением кожи ладонно-подошвенной области [5] . Отшелушиванию кожи предшествует появление наполненных воздухом пузырей, которые никогда не бывают заполнены жидкостью [3] . В некоторых случаях заболевание начинается только с очагового шелушения кожи, без образования пузырей.
После вскрытия пузырей остаются широкие сетчатые, круглые или овальные очаги. Они шелушатся, распространяются по периферии и образуют большие округлые участки, напоминающие кружева.

Участки слущенного эпителия теряют защитную функцию, становятся красными, сухими и покрываются трещинками. Шелушению может предшествовать небольшой зуд или жжение, в некоторых случаях область слущенного эпителия становится болезненной [3] .
Высыпания всегда симметричные. Иногда на кончиках пальцев образуются глубокие трещины, кожа становится жёсткой и немеет — в таком случае для полного заживления потребуется 1—3 недели. Эксфолиативный кератолиз может повториться через несколько недель после того, как на месте отшелушивания образовалась новая кожа.
Патогенез эксфолиативного кератолиза
Эпидермис — верхний наружный слой кожи, состоящий из кератиноцитов. Эти клетки содержат белок кератин, необходимый для прочности и эластичности кожи. Когда кератин разрушается, прочность кожи снижается, из-за чего она начинает шелушиться.
Также в эпидермисе содержатся корнеодесмосомы — белковые структуры, которые соединяют кератиноциты в сеть. В верхнем роговом слое кожи количество таких структур обычно уменьшается. Это нормальный физиологический процесс. Он называется десквамацией. Благодаря нему клетки кожи отшелушиваются, при этом поддерживается постоянная толщина рогового слоя [8] .

Исследование 24 пациентов с эксфолиативным кератолизом показало, что заболевание может возникать из-за дисбаланса активности ферментов, участвующих в процессе десквамации, особенно на коже ладоней [3] .
Точный механизм развития эксфолиативного кератолиза неизвестен. Прояснить возможные генетические или приобретённые причины заболевания помогут дальнейшие исследования десквамационных ферментов и ингибиторов — веществ, подавляющих или задерживающих течение ферментативных процессов. К таким веществам относятся ингибитор секреторной лейкоцитарной протеазы (SLPI), альфа-2 макроглобулин-1 (A2ML1), сульфат холестерина и ион цинка.
Классификация и стадии развития эксфолиативного кератолиза
По МКБ-10 (Международной классификации болезней) дерматологи часто кодируют эксфолиативный кератолиз как L26, относя заболевание к "другим эксфолиативным состояниям".
Классификации и стадийности эксфолиативный кератолиз не имеет. Заболевание иногда может приобретать хроническое течение с периодами ремиссии и обострения.
Осложнения эксфолиативного кератолиза
Эксфолиативный кератолиз не вызывает системных проявлений или осложнений. При заболевании может повреждаться кожа, в результате чего присоединяется бактериальная инфекция. Её признак — красные пятна, которые превращаются в гнойнички и пузырьки. Пузырьки безболезненные и легко вскрываются, образуются желтоватые чешуйки, так называемые "медовые корочки". При этом может возникать зуд.

Диагностика эксфолиативного кератолиза
Диагноз "эксфолиативный кератолиз" ставится на основании данных клинического обследования и сбора анамнеза [15] . Некоторые пациенты отмечают, что состояние усугубляется после воздействия химических или физических раздражителей, таких как вода, мыло и моющие средства. Другие ассоциируют шелушение кожи с повышенным потоотделением.
Эксфолиативный кератолиз, вероятно, распространён, но часто протекает бессимптомно, поэтому врачи его наблюдают редко.
При осмотре отмечаются симметричные округлые участки шелушения на ладонях и, реже, на стопах. При этом воспаление на коже отсутствует.
Обычно дополнительное диагностическое тестирование не требуется. Однако в более сложных случаях, при подозрении на грибковое поражение, может потребоваться исследование с гидроксидом калия (KOH).
Биопсия кожи при кератолизе показывает расщепление и частично разрушенные корнеодесмосомы в роговом слое.
Патч-тесты , оценивающие потенциальную контактную аллергию , при эксфолиативном кератолизе отрицательны.
Дифференциальную диагностику проводят со следующими заболеваниями:
- различные формы дерматита рук, включая контактный дерматит, — для него характерен зуд, воздействие провоцирующих факторов в анамнезе, положительный ответ на гормональные мази;
- дисгидроз — сопровождается зудом, появлением трещин и везикул, наполненных жидкостью; — бляшки с чёткими границами бордово-красного цвета, выступающие над поверхностью кожи;
- дерматофития рук — изменение ногтей на руках и ногах, положительный ответ на противогрибковые препараты, не всегда симметричное поражение;
- простой буллёзный эпидермолиз — пузыри на разных участках кожи младенцев, возникающие после трения;
- ограниченный ладонный гипокератоз — редкое состояние, характеризуется центральной розовой областью с тонкой кожей на ладонях или подошвах стопы, по краям резкий переход к нормальной коже;
- пальмоплантарная кератодерма — возникает на коже стоп и кистей, характеризуется выраженным утолщением кожи [11] ;
- синдром акрального шелушения кожи — генетическое заболевание с пожизненным отслаиванием кожи.
Лечение эксфолиативного кератолиза
Причин возникновения эксфолиативного кератолиза может быть несколько, и не всегда они очевидны. Поэтому лечение болезни направлено на устранение симптомов и усугубляющих факторов. Это достигается защитой рук от физических или химических раздражителей ношением перчаток, когда это возможно.
Активное увлажнение кожи — важный, безопасный и эффективный метод лечения [10] . Наиболее подходящим способом для большинства пациентов являются кератолитические кремы, содержащие мочевину, молочную кислоту, лактат аммония или салициловую кислоту. Кремы с мочевиной увлажняют кожу и предотвращают её сухость. Кремы могут содержать мочевину 20 % или 40 %, 12 % лактата аммония, 6 % салициловой кислоты и 12 % молочной кислоты. Любой из них применяют до двух раз в день.

Приём наружных гормональных препаратов (стероидов) не требуется, так как воспаление отсутствует.
В некоторых исследованиях упоминается использование фотохимиотерапии с псораленом и ультрафиолетовым светом (PUVA), но только при тяжёлых случаях, так как риски этой терапии превышают пользу [9] .
PUVA-терапия заключается в приёме пациентом фотоактивного материала псоралена с последующим воздействием на кожу UVA лучей. Данных, подтверждающих пользу фототерапии при эксфолиативном кератолизе, на сегодняшний день недостаточно.
Возможные побочные эффекты PUVA-терапии: покраснение кожи вплоть образования пузырей, зуд; к редкими побочными эффектам относятся головная боль, головокружение, учащённое сердцебиение и слабость [4] .
Также в литературе встречаются данные о лечении эксфолиативного кератолиза ацитретином [7] [14] . Но для рутинного применения ацитретина в качестве лечения кератолиза информации пока недостаточно. Ацитретин — это производное витамина А, которым лечат псориаз.
Прогноз. Профилактика
Прогноз благоприятный. Обычно симптомы эксфолиативного кератолиза проходят самостоятельно или после прекращения контакта с провоцирующим фактором. Спустя несколько недель или месяцев формируется здоровая кожа. Однако через несколько недель может возникнуть рецидив.
Иногда кератолиз приобретает хронический характер и длится много лет подряд. В таком случае заболевание трудно поддаётся лечению. С возрастом эксфолиативный кератолиз возникает реже [2] .
Меры профилактики:
- избегать веществ, которые способствуют шелушению, например растворителей, антибактериального мыла и некоторых тканей;
- соблюдать гигиену рук и ног с частой стрижкой ногтей — это поможет избежать вторичного инфицирования;
- использовать перчатки при контакте с химическими веществами;
- наносить увлажняющие кремы для рук, особенно полезны кремы, содержащие мочевину, молочную кислоту или силикон.

Роль продуктов питания в развитии эксфолиативного кератолиза не доказана, поэтому соблюдать диету не нужно.
Что такое отомикоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Саидовой Бурлият Солтанпашаевны, ЛОРа со стажем в 4 года.
Над статьей доктора Саидовой Бурлият Солтанпашаевны работали литературный редактор Юлия Липовская , научный редактор Евгений Буданов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Отомикоз — это заболевание наружного или среднего уха, вызванное грибами, чаще всего дрожжеподобными и плесневыми.
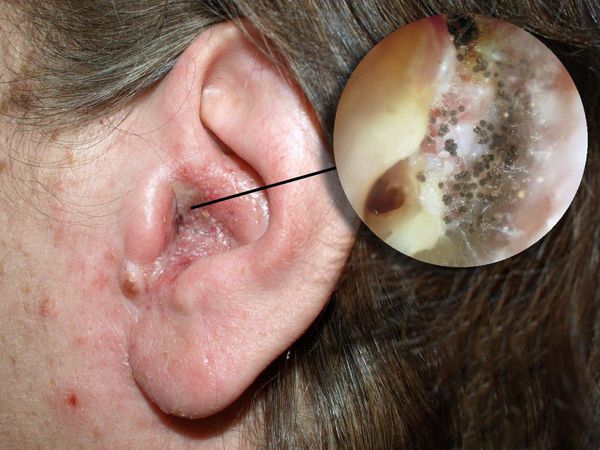
Болезнь развивается в наружном слуховом проходе, иногда процесс затрагивает кожу ушной раковины и барабанную перепонку. Также отомикоз может развиваться в барабанной и послеоперационной полости среднего уха, которая образуется в результате удаления патологически изменённых тканей среднего уха (например, при гнойном среднем отите с холестеатомой ) .
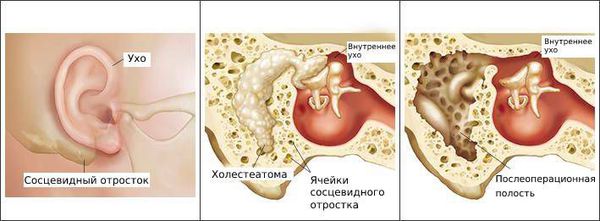
Чаще всего отомикоз начинается с зуда, возможно покалывание в ухе, а в дальнейшем появляются заложенность, ушной шум и выделения [7] .
В группу заболеваний, относящихся к отомикозам, включают [2] [4] :
- Наружный грибковый отит. Затрагивает кожу ушной раковины, стенки наружного слухового прохода и барабанную перепонку.
- Грибковый средний отит. Грибы развиваются в барабанной полости.
- Грибковый мирингит. Грибковое заболевание поражает барабанную перепонку.
- Микоз послеоперационной полости. Процесс развивается в послеоперационной полости среднего уха.
Распространённость
Среди взрослого населения частота развития отомикозов составляет 18,6 %. У детей распространённость заболевания 26,3 % [1] . Чаще всего отомикоз встречается в жарких и влажных климатических зонах, так как влажность и тепло благоприятно влияют на рост грибов. Также существует связь между заболеваемостью и временем года: в весенне-летний период она растёт [10] .
Среди отомикозов самым распространённым является наружный грибковый отит: 62 % от общего числа. Грибковый средний и послеоперационный отит составляют 20 % и 17 %, соответственно. На долю грибкового мирингита приходится 1 % случаев [2] [5] [10] [12] [15] .
Причины и факторы риска развития отомикоза
Причиной развития отомикозов являются грибы, которые входят в состав нормальной микрофлоры уха. В обычных условиях они себя никак не проявляют и не представляют опасности. Но когда появляются благоприятные для грибов условия, они начинают размножаться и приводят к развитию отомикоза. Возбудителями могут стать плесневые грибы рода Aspergillus или дрожжеподобные грибы рода Candida, иногда Mucor, Cladosporium, Alternaria, Penicillium, Geotrichum или Aspergillus и Candida в сочетании друг с другом [4] .
Предрасполагающими факторами, которые могут запускать развитие болезни, являются различные эндогенные (внутренние) и экзогенные (внешние) обстоятельства, а также их сочетания.
Основной экзогенный фактор — это механическая травма кожи наружного слухового прохода при слишком тщательной гигиене ушей с использованием ватных палочек и других подручных средств. Когда пациент слишком тщательно проводит эту процедуру, он не только травмирует кожу, но и удаляет главный фактор защиты — ушную серу. Это приводит к тому, что полезная микрофлора погибает и её место занимают грибы, для размножения которых имеются все условия: тёплая влажная среда и отсутствие защитного барьера — серы [8] .
- Лечение антибиотиками, что приводит к нарушению микрофлоры и размножению грибов.
- Цитостатическая и лучевая терапия, которые обладают иммуносупрессивным действием, т. е. подавляют работу иммунитета.
- Кожные заболевания в виде дерматитов и экземы.
- Длительный приём гормональных препаратов, например глюкокортикостероидов при аутоиммунных заболеваниях.
- Производственные и бытовые вредности: работа во влажных, сырых и пыльных помещениях.
- Гнойные отиты.
- Нарушенный обмен веществ: прежде всего сахарный диабет и гиперкортицизм (повышенное выделение корой надпочечников гормона кортизола), так как они способствуют росту грибов [2][7][11][19] .
- Гипо- и авитаминозы.
- Длительный воспалительный процесс в послеоперационной полости с повреждением эпителия. Образующийся при этом воспалительный экссудат выступает в роли хорошей питательной среды, богатой белками, углеводами, минеральными солями и другими веществами. В совокупности с постоянной температурой, влажностью, свободным доступом воздуха в послеоперационной полости среднего уха появляются благоприятные условия для размножения грибов.
- Послеоперационная травма уха, а также попадание нестерильной воды могут запускать процесс развития микоза послеоперационной полости среднего уха [11] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы отомикоза
Первый симптом отомикоза — зуд внутри уха. Сначала зуд ненавязчивый, возникает периодически и не доставляет сильного дискомфорта. Но потом становится постоянным, нестерпимо сильным и снижает качество жизни пациента [7] [9] [12] . По мере распространения инфекции и прорастания мицелия грибов в кожу возникает повышенная чувствительность и болезненность кожи наружного уха и слухового прохода [2] .
С первых дней заболевания пациенты отмечают появление патологических выделений из уха. Цвет может быть от светло-жёлтого до коричнего-чёрного, консистенция — от жидкой или кашицеобразной до плотной. Возможно образование себорейных корочек [10] .
Выделения пациент может заметить на подушке после сна, если они достаточно жидкие и вытекают из наружного слухового прохода. Также их может заметить человек, стоящий рядом.
У некоторых пациентов снижается слух со стороны больного уха. Это возможно при поражении барабанной перепонки и полостей среднего уха, в редких случаях причиной становится повреждение наружного слухового прохода. Иногда отмечают появление шумов в ухе, заложенность, дискомфорт и ощущение полноты внутри уха. Часто имеются неспецифические симптомы, такие как повышение температуры тела и общее недомогание [2] [10] .
Патогенез отомикоза
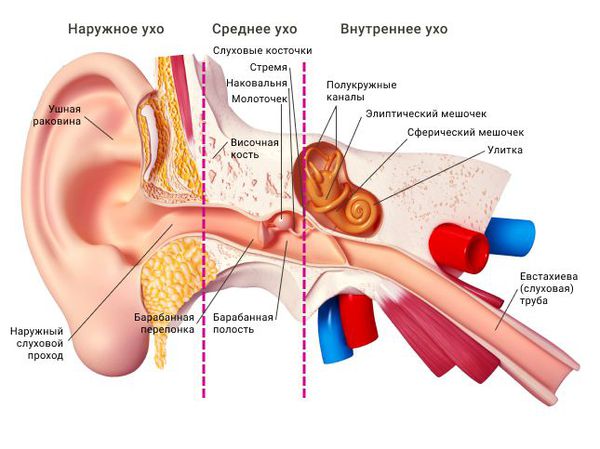
Ушная раковина представляет собой эластический хрящ, покрытый кожей. Полость ушной раковины воронкообразно углубляется и переходит в наружный слуховой проход. Функцией данной структуры является улавливание звуков, их концентрация и направление в наружный слуховой проход.
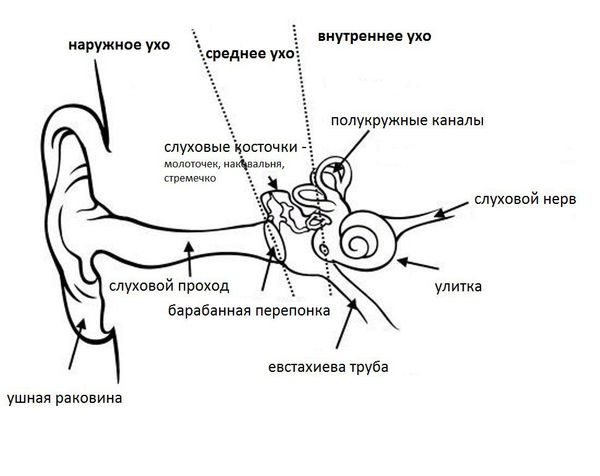
Наружный слуховой проход представляет собой полую трубку диаметром 0,3-1,0 см и длиной около 2,5 см у взрослых. Он состоит из хрящевой части, которая является продолжением хряща ушной раковины, и костной части, занимающей 2/3 наружного слухового прохода. Кожа в наружных отделах слухового прохода содержит волосы, сальные и серные железы [2] .
Барабанная перепонка проводит наружные колебания и является границей, которая отделяет наружное ухо от среднего. Среднее ухо состоит из центральной части, которая представлена барабанной полостью. Кпереди и книзу от барабанной полости находится слуховая труба (евстахиева труба). Кзади от барабанной полости находятся сосцевидные ячейки.
В норме полость среднего уха стерильна, т. е. грибков и других микробов в ней нет. Их попаданию препятствует изоляция от внешней среды за счёт барабанной перепонки, дренажной функции слуховой трубы и местного иммунитета. Тем не менее, грибы могут проникать в среднее ухо через слуховую трубу из глотки либо через систему крово- и лимфообращения.
Основными патогенетическими звеньями возникновения микоза являются адгезия грибов, т. е. прикрепление гриба к коже или раневой поверхности, колонизация гриба и инвазивный рост [7] . При тяжёлой форме микоза может произойти генерализация процесса, т. е. проникновение возбудителя в кровь с распространением по организму и появлением вторичных очагов грибковой инфекции в различных органах и тканях. Микозы могут выступать своеобразными "маркерами" нарушения иммунитета, так как иммунодефицит является одним из основных моментов в патогенезе грибковой инфекции.
Классификация и стадии развития отомикоза
По характеру возбудителя:
- дрожжеподобный — возбудителем выступают дрожжеподобные грибы рода Candida;
- плесневой — выделяют плесневые грибы рода Aspergillus;
- смешанный — присутствует сочетанное поражение грибами родов Aspergillus и Candida.
По локализации:
- наружный грибковый отит — процесс расположен в наружном слуховом проходе;
- грибковый мирингит — при поражении барабанной перепонки;
- грибковый средний отит и грибковый средний послеоперационный отит — при поражении среднего уха;
- сочетанное поражение наружного и среднего уха.
По стороне поражения:
По клиническому течению:
- Острый. Под острым отомикозом понимают впервые выявленный случай грибкового поражения, если речь идёт об острой фазе процесса продолжительностью до 3-4 недель. Пациент при этом жалуется на впервые возникшие симптомы, характерные для этой патологии: зуд в ушах, выделения из слухового прохода, болевой синдром и др.
- Хронический [18] . Этот диагноз пациенту уже ставили ранее и он получал лечение, но спустя какое-то время снова обратился с такими же жалобами. Характерно длительное и вялое течение свыше трёх месяцев с периодами улучшения и повторяющимися обострениями, при которых возобновляются боли в ухе и выделения.
Осложнения отомикоза
- Местное распространение. При вовремя начатом и адекватном лечении осложнения встречаются редко, но при отсутствии лечения отомикоз может приводить к обширному поражению всего слухового прохода, барабанной перепонки и окружающих ухо тканей [2] .
- Генерализация заболевания. Грибковая инфекция опасна тем, что быстро распространяется и угрожает поражением внутренних органов, особенно в послеоперационный период. При неблагоприятном течении отомикоз может являться причиной распространённого микоза внутренних органов и грибкового сепсиса. Такие осложнения возникают достаточно редко, обычно при сопутствующих патологиях: снижении общих иммунных сил организма, ВИЧ, аутоиммунных заболеваниях и т. д.
- Хронизация заболевания. При локализации патологического процесса в среднем ухе часто происходит хронизация процесса, выражающаяся в длительных и многократных обострениях.
- Рубцово-спаечный процесс. В течение времени могут образоваться спайки в полости среднего уха (адгезивный отит). Это будет затруднять нормальное звуковосприятие и приведёт к тугоухости, которая может носить необратимый характер [15] . Также из-за спаек возможно сужение (стеноз) наружного слухового прохода. Однако отомикоз не приводит к полной потере слуха.
Диагностика отомикоза
Опрос, сбор анамнеза
Диагностика начинается со сбора анамнеза. Врач задаёт ряд вопросов:
- Когда началась болезнь и как протекала.
- Был ли у пациента ранее средний отит.
- Было ли грибковое поражение других органов и систем, например урогенитального тракта.
- Как долго пациент болеет, с какой частотой, были ли обострения.
- Принимает ли пациент антибиотики, стероидные препараты, цитостатики (чаще всего используются при лечении онкозаболеваний) и химиотерапевтические препараты.
- Страдает ли пациент аллергией [2][3] .
- Есть ли неблагоприятные факторы в быту и производстве.
- Какими сопутствующими заболеваниями болел пациент.
- Есть ли хронические инфекции [6] .
Осмотр, оценка жалоб
Если речь идёт о кандидозе, пациенты жалуются на беловатые выделения из уха творожистой консистенции. При отоскопии наблюдается сужение слухового прохода в хрящевой части и гиперемия (покраснение) барабанной перепонки [6] [11] .
При аспергиллёзном поражении выделения тёмные, почти чёрные, имеют густую консистенцию. При отоскопии наблюдаются сужения в костной части слухового прохода, барабанная перепонка может выпирать и терять свои опознавательные знаки [13] [15] .
При пенициллиозе зуд более выражен, выделения напоминают жидкую ушную серу, хрящевой участок инфильтрирован, на барабанной перепонке может наблюдаться выпячивание, гиперемия или эрозия, что ложно указывает на перфорацию (сквозное повреждение).
Если говорить о поражении микозом среднего уха и послеоперационной полости, то основными жалобами являются снижение слуха, выделения из уха, периодический зуд, также может наблюдаться головокружение [9] .
Как правило, при любой форме грибкового поражения наружного уха слух не страдает или выявляются незначительные нарушения по типу звукопроводимости: ухудшается передача звуковой волны по слуховому проходу к среднему уху. В этом случае возникает ощущение заложенности уха. Такие симптомы, как боль и зуд, могут наблюдаться при любом типе грибкового поражения [3] [6] [20] .
Некоторые пациенты в остром периоде обращаются с жалобами на головную боль на стороне поражения, повышение температуры тела до 38 °C , гиперчувствительность ушной раковины, наружного слухового прохода и заушной области [6] .
Лабораторная диагностика
Из лабораторных методов исследования основным является взятие мазка из уха и его микологический посев на специальные питательные среды (Сабуро, Чапека и др.). Специалист берёт образцы с помощью аттикового зонда ATIC или ложки Фолькмана. Материал берётся под контролем зрения, чтобы не повредить барабанную перепонку, поскольку субстрат собирается из глубоких отделов слухового прохода [12] .
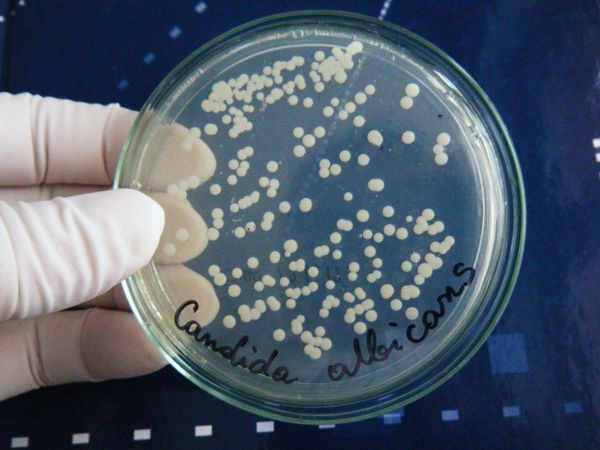
Помимо микологического посева собранного материала, проводится его микроскопия с использованием 10 % гидроксида калия, если это нативный материал. Иногда проводится окрашивание по Романовскому — Гимза. Эти 2 исследования вместе позволяют точно определить возбудителя процесса. Для диагностики микоза титр культуры (количество в 1 мл) должен быть не менее 10 4 КОЕ/мл.
Также проводится ряд общеклинических исследований, таких как клинический и биохимический анализы крови с определением уровня глюкозы, общего белка, АсАТ (аспартатаминотрансферазы), АлАТ (аланинаминотрансферазы) и креатинина. Выполняется анализ крови на сифилис, ВИЧ-инфекцию и гепатиты В и С с целью исключить эти заболевания и выявить сопутствующие патологии [9] .
Инструментальная диагностика
Из инструментальных методов исследования следует выделить отомикроскопию больного уха с использованием бинокулярных линз, микроскопической оптики или с помощью эндоскопа [12] [15] .
Дифференциальный диагноз
Дифференциальный диагноз необходимо проводить с воспалительными процессами наружного и среднего уха негрибовой этиологии (например, с бактериальным или вирусным средним и наружным отитом), с серными пробками и новообразованиями уха, такими как холестеатома.
Окончательный диагноз отомикоза может быть поставлен только при комплексном микологическом исследовании [9] [11] .
Лечение отомикоза
При выборе терапии врач учитывает эффективность ранее проведённого лечения, если оно имелось. Если у пациента есть хронические заболевания, то в первую очередь необходима их коррекция [2] . Например, при сахарном диабете важно контролировать уровень глюкозы, так как его повышение провоцирует развитие отомикоза [3] .
Лечение инфекции начинается с устранения возбудителя, при этом используется сочетание местных лекарственных форм и препаратов системного действия. Перед применением препаратов важно тщательно очистить ухо от патологических выделений, ведь даже небольшое количество грибковых масс может негативно сказаться на эффективности медикаментозной терапии [18] .
Если при отоскопии наблюдаются полипы или грануляции в слуховом проходе, то предварительно нужно обработать их 5-10 % раствором нитрата серебра и удалить [7] [15] .
Местное лечение
Препаратом выбора для местного лечения является хлорнитрофенол и 1 % раствор нафтифина. Препараты используются в качестве аппликаций на коже наружного слухового прохода в течение 10-14 дней. Лечение необходимо продолжать ещё 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного лабораторного анализа [12] [17] [18] .
Если при микологическом посеве выделены грибы Candida, то назначаются аппликации комбинацией препаратов: 1 % раствор клотримазола и 1 % раствор нафтифина в течение 10-14 дней с продолжением терапии в течение 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного результата лабораторного исследования [3] [18] .
Системное лечение
Если возбудителем являются грибы рода Candida, рекомендуется назначать флуконазол. При лечении грибкового среднего отита и микоза послеоперационной полости среднего уха, вызванного плесневыми грибами, применяется итраконазол [18] .
В период лечения и реабилитации пациенту необходимо ограничить контакт с источниками пыли и грязи, избегать повышенной влажности и попадания воды в ухо, чтобы не допустить рецидивов и возможных осложнений [7] .
Прогноз. Профилактика
Прогноз при впервые выявленном неосложнённом наружном грибковом отите благоприятный. Если лечение было своевременным и грамотным, то удаётся полностью уничтожить возбудителя.
При хроническом течении избавиться от грибка полностью сложно, поэтому случаются рецидивы. Из-за спаечных процессов возможно снижение слуха по типу звукопроведения. Чтобы избежать рецидивов, необходимо в течение 4 недель после клинического выздоровления аккуратно протирать кожу наружного уха противогрибковым средством или делать аппликации турундой, стараясь не травмировать кожу слухового прохода.
В качестве неспецифических методов профилактики можно рекомендовать соблюдение правил личной гигиены:
- тщательно и часто мыть руки;
- не трогать кожу ушей грязными руками и предметами;
- пользоваться только личным полотенцем;
- при любых заболеваниях уха проводить тщательный его туалет.
В осенне-зимний период особенно важно укреплять защитные силы организма и повышать иммунитет, избегать переохлаждений и заветриваний ушей. Если имеется сахарный диабет, необходима коррекция уровня глюкозы крови [6] [15] .
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Заложенность уха: причины, диагностика и способы лечения.
Определение
Заложенность уха или ушей возникает как из-за нарушения звуковосприятия и характеризуется различными ощущениями, в числе которых могут быть глухота, чувство сдавливания и тяжести, слишком сильное звучание собственного голоса. Заложенность уха, независимо от причин ее возникновения, тяжело переносится пациентом и, как правило, требует помощи специалиста.
Разновидности заложенности уха
Заложенность одного или обоих ушей может сопровождаться болью, покалыванием, шумом или звоном в ушах, головокружением. В некоторых случаях заложенность исчезает после акта глотания.
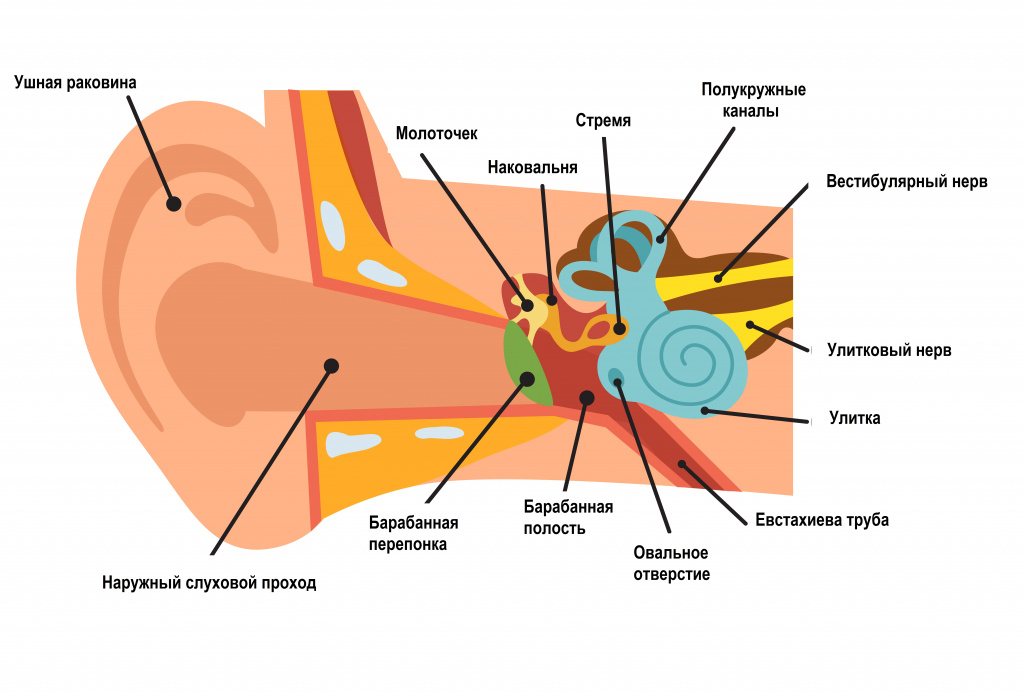
Опасным симптомом считается заложенность уха с присоединением повышенной температуры тела, головной боли, выделений из уха (гнойных или кровянистых), ощущения инородного тела.
Заложенность уха не всегда свидетельствует о патологическом процессе. Такое состояние может быть вызвано попаданием в ухо воды, перепадом давления во время воздушного перелета или погружения на глубину. Иногда слишком сильное и неправильное высмаркивание одновременно из двух носовых ходов приводит к закладыванию уха (ушей), что связано с повышением давления в средней камере уха вследствие резкого поступления воздуха из евстахиевой трубы. Прием некоторых лекарственных препаратов (антибиотиков, психотропных веществ) оказывает токсическое действие на ухо, провоцируя развитие заложенности и тугоухости.
Заболевания, при которых может развиться заложенность уха
Серная пробка, закупорившая слуховой проход. Попытки удалить ушную серу самостоятельно при помощи подручных предметов значительно увеличивают вероятность проталкивания пробки глубже в ухо и налипания серы на барабанную перепонку (при этом повышается риск травмирования барабанной перепонки, что ведет к полной или частичной потере слуха). В этих случаях состояние заложенности в ушах сопровождается мучительной болью, шумом, головокружением и тошнотой.
Микотическое, или грибковое, поражение наружного слухового прохода. Инфицирование грибами может осложняться сужением или закупоркой слухового прохода с появлением чувства заложенности ушей. Усугубляют процесс распространения грибков в ухе слуховые аппараты, наушники-вкладыши, а также воспалительные заболевания уха. Основные признаки заболевания – зуд, заложенность уха и вызванная ею тугоухость, усиление в больном ухе звука собственного голоса.
Повреждение наружного слухового прохода и структур среднего уха могут сопровождаться нарушением слуха и заложенностью. Кровотечение и формирование кровяного сгустка, который закупоривает слуховой проход, приводят к ухудшению звукопроводимости. Кроме того, возможна травма барабанной перепонки во время чистки слухового прохода, резкого перепада давления, сильного удара по наружному уху. При этом возникает резкая боль, которая сменяется заложенностью, звоном, шумом и нарушением слуха.
Острые воспалительные заболевания сопровождаются отеком, а иногда и образованием гнойного содержимого. Они могут приводить к заложенности уха и тугоухости. В частности, при отите среднего уха (тимпаните) в воспалительный процесс вовлекаются барабанная полость и слуховая труба. Отек, сужающий просвет слуховой трубы, и нагноение мягких тканей вызывают заложенность уха и нарушение слуха. Как правило, инфекция проникает внутрь этой стерильной полости из евстахиевой трубы, которая напрямую связана с носоглоткой.
У детей первого и второго года жизни острый отит может возникнуть при попадании грудного молока или молочной смеси в носоглотку во время срыгивания.
У детей более старшего возраста отит среднего уха и заложенность могут быть вызваны воспалением аденоидов – лимфоидной ткани, отвечающей за местный иммунитет носоглотки и закрывающей отверстия слуховых труб в носоглотке. Анатомическая близость аденоидов и слуховой трубы обеспечивает быстрый переход инфекции из носоглотки в уши. Кроме того, увеличенные аденоиды могут перекрывать собой отверстия слуховой трубы, что вызывает чувство заложенности.
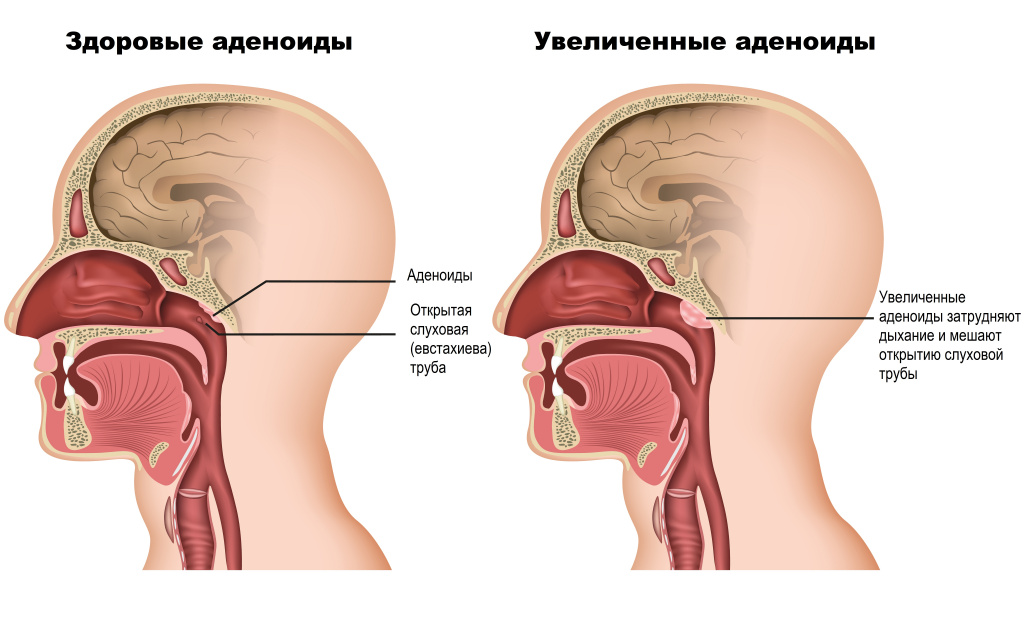
Аллергические реакции также могут приводить к острому воспалению и отеку среднего уха.
Отит наружного уха характеризуется воспалением наружного слухового прохода. Заложенность в ухе в этом случае возникает из-за отека тканей слухового прохода.
Если заболевание вызвано попаданием инородного тела в слуховой проход, то отек и заложенность дополняются картиной сильного раздражения. Пациент жалуется на сильный зуд, боль, чувство распирания, жар в области уха. Боль усиливается при жевательных движениях.
При фурункулезе наружного слухового прохода картина болезни усугубляется замкнутым пространством, где развивается воспалительный процесс. Нарастающая боль в ухе дополняется ее иррадиацией в соответствующую половину головы. Пациент не может лежать на больной стороне. Из-за сильного отека тканей наружного слухового прохода звукопроведение в больное ухо нарушается, возникает чувство заложенности.
К числу анатомических и послеоперационных дефектов, которые вызывают заложенность уха, относятся искривление перегородки носа, сужение носового хода вследствие гипоплазии крыльев носа, стеноз наружного клапана носа.
Нарушение носового дыхания ведет к частому появлению насморка, инфицированию носовых пазух и, как следствие, к переходу воспалительного процесса в слуховую трубу.
Заложенность уха в этих случаях появляется на стороне узкого носового хода. Такие же последствия возникают после операций в области носа.
Нейросенсорная тугоухость возникает из-за поражения какого-либо участка слухового нерва. Чаще всего это необратимое явление, симптомы которого включают нарушение равновесия, головокружение, тошноту, заложенность и шум в ухе, плохое восприятие низких звуков. Причинами нейросенсорной тугоухости могут быть перенесенные инфекционные и сосудистые заболевания, опухолевые процессы, травмы, токсическое воздействие различных веществ.
Болезнь Меньера - это негнойное заболевание внутреннего уха, которое сопровождается его заложенностью. Увеличение объема лимфы в лабиринте уха ведет к повышению давления и приступам прогрессирующей глухоты, возникновению шума в ушах, внезапного головокружения. В большинстве случаев сначала поражается одно ухо. Начинается заболевание либо с приступов головокружения, либо с ухудшения слуха, который между приступами полностью восстанавливается. Однако через несколько лет потеря слуха становится необратимой.
Миофасциальный болевой синдром, заболевания височно-нижнечелюстного сустава. Пациенты с миофасциальным болевым синдромом, который связан с нарушением деятельности жевательной мускулатуры и ограничением подвижности нижней челюсти, также могут жаловаться на заложенность уха. Кроме того, заболевание сопровождается головными и лицевыми болями, затрудненным открыванием рта, щелканьем в области височно-нижнечелюстного сустава.
Первопричиной синдрома служит спазм жевательных мышц. Сходную клиническую картину дают также заболевания самого сустава, вызванные нарушениями прикуса.
Атеросклероз сосудов головного мозга, подъем артериального давления. Заложенность в ушах при поражении или сужении сосудов объясняется ухудшением кровоснабжения всех тканей, а также нарушением кровообращения в области внутреннего и среднего уха.
Вазомоторный ринит, или насморк при беременности возникает под влиянием гормональных сдвигов и характеризуется нарушением тонуса сосудов и выделением слизистого секрета. При аллергическом рините клиническая картина заболевания почти такая же, но провоцирующим фактором служат не гормоны, а специфический аллерген. Отек слизистой оболочки и сужение носовых ходов приводят к нарушению проходимости слуховой трубы и вызывают заложенность уха.
Опухоли в области слухового прохода, слуховой трубы и внутреннего уха – наиболее грозная причина возникновения заложенности уха. В их числе следует назвать холестеатому – опухолевидное образование, которое состоит из клеток эпидермиса, пропитанных холестерином. Холестеатома отличается медленным, но неуклонным ростом. Образуясь в среднем ухе, она может распространяться на наружное и внутреннее ухо, вызывая заложенность и чувство тяжести в ухе, гнойные выделения, отек и покраснение ушной раковины.
К каким врачам обращаться при заложенности уха
При возникновении заложенности уха следует обратиться к оториноларингологу. В дальнейшем может понадобиться консультация терапевта , педиатра , гинеколога , невролога, кардиолога, аллерголога.
Диагностика и обследования при заложенности уха
Для диагностики заболевания, которое вызвало заложенность уха, необходим внимательный опрос пациента, осмотр наружного уха и слухового прохода до барабанной перепонки, аудиометрическое исследование. Инфекционную природу заболевания определяют на основе клинической картины, данных отоскопии и посева отделяемого.
Синонимы: Ear Culture, Routine. Bacteria Identification. Antibiotic Susceptibility and Bacteriophage Efficiency testing. Краткое описание исследования «Посев отделяемого из уха на микрофлору, определение чувствительности к антимикробным препаратам и бактериофагам» Воспалительные за.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Зуд кожи головы: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Желание почесать голову, наверняка, знакомо каждому. У некоторых людей почесывание головы связано с эмоциональным напряжением, у других – с неправильным уходом за волосами, у третьих - является симптомом дерматологической проблемы или заболевания внутренних органов и систем.
Разновидности кожного зуда
Кожный зуд может быть хроническим (более 6 недель) или носить ситуативный характер, являясь защитным рефлексом, направленным на удаление попавших на поверхность кожи раздражающих веществ или объектов.
Зуд кожи головы классифицируется по тому же принципу, что и любой другой кожный зуд:
- дерматологический, или пруритогенный зуд (при кожных заболеваниях – атопическом дерматите, псориазе, чесотке, педикулезе и др.);
- системный зуд (при патологиях внутренних органов – первичном билиарном циррозе, болезни Ходжкина и др.);
- неврологический/нейропатический (при поражении нервной системы);
- психогенный (при стрессах и эмоциональном напряжении);
- идиопатический (неустановленной этиологии);
- соматоформный (при психических расстройствах);
- многофакторный (при сочетании двух и более вышеперечисленных факторов).
Патологии кожи волосистой части головы
- Сухость эпидермиса. Возникает в результате нарушения работы сальных желез, проявляется снижением выработки кожного сала, что ведет к ломкости волос, появлению мелкой перхоти и гиперреактивности (повышенной чувствительности) кожи.
- Механическое или химическое травмирующее воздействие на кожу головы. К таким воздействиям относят частое использование средств для укладки волос, острую расческу, сушку волос горячим воздухом, окраску волос агрессивными красителями, мытье головы шампунями с агрессивными ПАВ.
- Мышечное перенапряжение часто развивается у людей, которые предпочитают тугие прически с длительной жесткой фиксацией волос, а также у тех, чей род деятельности требует пребывания в одной и той же позе в течение длительного времени. Такое перенапряжение вызывает спазм мышц спины, шейно-воротниковой зоны и нарушение микроциркуляции, что, в свою очередь, приводит к неприятным болезненным ощущениям в области кожи головы, зуду.
- Педикулез. Заражение вшами все еще встречается в популяции. Оно происходит от инфицированного человека при использовании общих бытовых предметов (расчески, полотенца), одежды (шапки, резинки для волос).
Клиническая картина этого заболевания: зуд и жжение кожи, шелушащиеся пятна розового или алого цвета, окруженные раздраженной кожей.
Себорея может развиться у пациентов с сахарным диабетом, болезнью Паркинсона, синдромом приобретенного иммунодефицита.
Частые стрессы могут вызвать зуд кожи головы. Это объясняется повышенным выбросом адреналина в кровь, что приводит к периферической вазоконстрикции (спазму сосудов) и, как следствие, к ухудшению кровоснабжения и питания эпидермиса.
При появлении зуда кожи головы необходимо обратиться к трихологу или дерматологу, которые помогут установить причину патологии и назначат необходимые обследования.
Диагностика и обследования при наличии зуда кожи головы
Диагностика педикулеза заключается в тщательном осмотре головы пациента с целью обнаружения вшей и гнид.
Для выявления грибкового поражения проводят цитологическое исследование.
При подозрении на гиповитаминоз врач может назначить ряд анализов крови для верификации диагноза - например, определение концентрации витаминов, при нехватке которых отмечается ухудшение состояния кожи, волос и ногтей.
Читайте также:

