Делают ли операцию если на коже
Обновлено: 22.05.2024
Базалиома представляет собой эпителиальную злокачественную опухоль, для которой характерен медленный рост и крайне редкое метастазирование. Сегодня существует широкий выбор методик удаления базальноклеточного рака — от классического хирургического способа до криодеструкции и лазеротерапии. Выбор метода лечения зависит от характеристик самой опухоли и индивидуальных особенностей пациента.
Показания и противопоказания к удалению опухоли хирургическим путём
Хирургическое удаление базалиомы — эффективный и весьма распространенный способ лечения. Как и любой метод, он имеет показания и противопоказания.
Показания к проведению операции:
- Первичное новообразование различных размеров.
- Поверхностное расположение опухоли.
- Узелковая форма.
- Четкие границы очага.
- Локализация на коже конечностей, туловища.
- Труднодоступность новообразования для полного удаления из-за особенностей локализации (периорбитальная область, кожа ушной раковины).
- Преклонный возраст пациента.
- Наличие тяжелых сопутствующих заболеваний.
Оперативные вмешательства не проводятся и при рецидивирующей базалиоме. Пациенты, которые пожизненно принимают антикоагулянты, имеют повышенный риск развития кровотечения, поэтому для этой группы больных не рекомендовано классическое удаление опухоли.
Общие правила хирургического удаления
Хирургический метод является ведущим в лечении базалиомы и используется чаще других. Основное преимущество оперативного удаления опухоли — возможность проведения гистологического анализа иссеченной ткани. Особенное внимание уделяют изучению краев резекции. В них не должно быть опухолевого роста.
Целью операции является полная элиминация злокачественных клеток. Поэтому при иссечении новообразования, частично производят захват и здоровых тканей вокруг очага. Общепринятым является отступ в пределах 0,5 см.
Общее удаление базалиомы
При классическом хирургическом лечении опухоли происходит веретенообразное или эллиптическое иссечение участка пораженной кожи. Разрез стараются осуществить вдоль основных линий натяжения. Вмешательство проходит с применением местной анестезии.
После окончания операции накладывается косметический или обычный шов. В связи с преимущественным расположением базалиомы на коже лица, косметические швы применяются чаще.
Круговое иссечение кожи
При определенных особенностях локализации новообразования закрыть дефект может помешать повышенное натяжение кожи места поражения. В таких случаях применяют круговое иссечение с наложением кисетного шва.
Удаление базалиомы с применением кожных лоскутов
Кожные лоскуты используются хирургами в случаях, когда отсутствует возможность закрытия дефекта обычным соединением краев раны. Например, этот способ часто применяют при удалении новообразования на лице, когда натяжение краев приводит к смещению ближайших участков кожи и влечет за собой неудовлетворительный результат в функциональном или косметическом плане.
Для закрытия послеоперационной раны используются как местные лоскуты, так и участки кожи отдаленных областей. При формировании местных лоскутов вблизи раны, производятся разрезы и полученные участки сшиваются таким образом, чтобы достичь наилучшего результата.
Хирурги чаще всего по возможности применяют способ закрытия дефекта простым натяжением краев. Обычно чем проще техника, тем лучше конечный результат.
Кюретаж и электродиссекция
Данные методы часто применяются для удаления базалиомы в связи с простотой выполнения и быстротой получения результата. Однако электродиссекция и кюретаж имеют и ряд существенных минусов: невозможность гистологического контроля, опасность повреждения сосудов и нервов, высокая степень рецидивирования (до 40%). Косметический результат процедуры часто бывает недостаточным из-за образования рубцовой ткани и появления гипопигментации.
Показаниями к применению являются:
- Первичная базалиома.
- Поверхностная форма размерами менее 2 см.
- Расположение вне зон повышенного риска рецидивирования.
При наличии инфильтративной или склеродермоподобной формы рака, рецидивирующей базалиомы, новообразования крупнее 2 см, кюретаж и электрокоагуляция противопоказаны. Не проводятся эти процедуры и при локализации опухоли на коже носогубной области, ушных раковин.

Микрографическая хирургия Мооса — техника операции
Операция Мооса представляет собой удаление новообразования с одновременным гистологическим исследованием послойных срезов. Хирургическое вмешательство проходит под местной анестезией. С помощью скальпеля хирург-онколог снимает верхнюю часть пораженной ткани слой за слоем. Удаленные слои отправляются на срочный гистологический анализ. При обнаружении в нем злокачественных клеток, операция продолжается до тех пор, пока вся область вмешательства не будет состоять из здоровых тканей. Таким образом, происходит наиболее эффективное удаление опухоли с максимальным сохранением непораженных участков.
Показаниями к использованию методики являются:
- Размер опухоли более 2 см.
- Рецидивирующая базалиома.
- Склеродермоподобная и инфильтративная форма опухоли.
- Агрессивный рост новообразования по данным гистологии.
Также показано проведение таких операций при локализации образований в Н-зоне лица (вокруг ушей, рта, носа, глаз). Базальноклеточный рак этих областей кожи особенно склонен к рецидивированию.
Восстановление после операции
Рана после хирургического вмешательства может быть как закрыта швами, так и оставлена заживать открытым способом. Тактика ухода зависит от вида проведенной операции.
Если дефект кожи был закрыт лоскутами, то на данную область производят умеренное давление при помощи эластичных бинтов или специальных тампонов в течение первых 2 суток после операции. Для того чтобы уменьшить отечность послеоперационной области, используют холодные компрессы. И закрытую, и открытую рану ежедневно обрабатывают антисептическими растворами.
С целью формирования на поверхности открытого послеоперационного дефекта корки, которая необходима для полноценного заживления раны, используют банеоциновый порошок, линкомициновую, эритромициновую мазь 2 раза день. Если появились признаки нагноения раны, то применяются антисептические растворы, например, мирамистин. С целью ускорения заживления также назначают прием поливитаминов.
Лазерное удаление опухоли
Лазеротерапия базальноклеточного рака отличается высокой эффективностью и хорошими косметическими результатами при удалении небольших очагов размером 1-2 см.
Преимущества и недостатки метода
Лазерное удаление базалиомы имеет ряд преимуществ:
- Минимальный риск развития кровотечения и раневой инфекции.
- Процедура практически безболезненна.
- Хорошие косметические результаты.
Несмотря на очевидные плюсы процедуры, лазеротерапия имеет недостатки. К ним относится, в частности, отсутствие гистологического контроля и возможное развитие осложнений.
Показания и противопоказания
К показаниям лазеротерапии относятся:
- Опухоли размером до 2 см поверхностного типа.
- Множественная базалиома.
- Рецидивирующий базальноклеточный рак.
- Труднодоступная локализация новообразования.
Не проводится лазерное удаление базалиомы при ее локализации в периорбитальной области, а также при склонности кожи к образованию келоидных рубцов. Также процедура противопоказана при наличии у пациента сахарного диабета и острых инфекционных заболеваний.
Подготовка к процедуре и процесс удаления опухоли
Вопрос о возможности лечения базалиомы с помощью лазера решает онколог или онкодерматолог. Перед процедурой лечащий врач может назначить стандартное обследование с целью исключения противопоказаний.
Лазерное лечение проходит в амбулаторных условиях. Как правило, это безболезненный процесс, но, при необходимости, врач может выполнить местную анестезию.
Перед началом процедуры пациент надевает специальные очки для защиты сетчатки глаз от случайного воздействия лазером. После обработки поверхности пораженной кожи антисептиком, специалист направляет луч на новообразование. Удаляется базалиома за счет некроза ее тканей. В это же время, лазер коагулирует поврежденные сосуды.
Реабилитация
После удаления опухоли лазером, пациент не нуждается в госпитализации, так как процедура не сопровождается кровопотерей и имеет небольшой риск бактериального инфицирования раны. В послеоперационном периоде необходимо обрабатывать место воздействия лазера любым антисептическим раствором 2 раза в сутки.
На 2-4 день на поверхности раны появляется корка, под которой происходят активные процессы заживления. Полностью ткани восстанавливаются за 2-3 недели. В течение этого времени следует избегать воздействия на кожу прямого солнечного света, запрещено посещение сауны, бани вплоть до полного заживления послеоперационного дефекта.
Возможные осложнения
При использовании лазерного лечения, осложнения развиваются редко. Возможно образование рубца большого размера и глубины на месте удаления образования. В некоторых случаях наблюдается временная потеря чувствительности участка кожи, на котором было произведено вмешательство. Появление осложнений воспалительного характера чаще всего может наблюдаться при нарушении правил асептики и антисептики в процессе выполнения процедуры или во время периода реабилитации.

Кожная пластика с использованием расщепленного кожного лоскута является самым простым способом заживить обширные раневые поверхности.
Смысл этой пластики заключается в использовании тонкого 0,1-0,8 мм поверхностного слоя кожи, который забирается специальным инструментом дерматомом. Этот кожный лоскут перфорируется, что позволяет увеличить его площадь в несколько раз.
После этого он укладывается на подготовленную воспринимающую рану и фиксируется отдельными швами.
В результате операции пересаженная кожа врастает в рану и закрывает ее. Участок, откуда кожа забиралась заживает самостоятельно, так как ростковая часть кожи остается на месте.
Преимущества лечения в ИСЦ
По сравнению с другими клиниками нашей страны Инновационный сосудистый центр имеет неоспоримые преимущества в применении методов пластической хирургии для лечения сосудистых больных. В нашей клинике закрытием кожных ран и трофических язв занимаются в специализированном отделении по лечению критической ишемии. Таким образом, лечением ран занимаются хирурги, которые и обеспечивают восстановление кровообращения, необходимое для успешного заживления раны.
Нам хорошо известно течение раневых процессов у пациентов и мы выбираем для каждого случая необходимое время и метод закрытия трофической язвы или раны. Для подготовки ран к пересадке кожи мы используем методы активной подготовки раневой поверхности . Перевязки и антибактериальные препараты назначаются с учетом чувствительности раневой микрофлоры.
Благодаря инновационным технологиям нам удается заживить такие раны, за которые не берется ни одна другая клиника в нашей стране!
Подготовка к лечению
Для успеха кожной пластики необходимо соблюсти ряд условий. Организм человека должен быть стабилизирован по показателям крови, синтеза белка. Необходимо остановить инфекционный процесс. Условия для выполнения кожной пластики должны быть местными:
- Хорошая кровоточивость краев раны, активные сочные грануляции.
- Рана в стадии грануляции (без признаков активной инфекции и гнойного воспаления).
- Рана должна хорошо кровоснабжаться (предварительно кровообращение должно быть восстановлено).
- Рана должна быть ощищена от омертвевших тканей с помощью физических и химических методов.
Общие условия для выполнения кожной пластики:
- Уровень белка в крови должен быть не менее 60 г/литр.
- Уровень гемоглобина не менее 90 г/литр.
- Пациент должен быть стабилизирован по общему состоянию
Непосредственная подготовка к операции предполагает бритье места забора кожного лоскута, катетеризация мочевого пузыря, установка эпидурального катетера для анестезии.
Обезболивание при лечении
При операциях на конечностях используется преимущественно эпидуральная или спинальная анестезия. Преимущество их заключается в локальном воздействии на организм. Эпидуральная анестезия позволяет осуществлять продленное обезболивание в послеоперационном периоде.
С целью контроля над функциями сердечно-сосудистой системы к пациенту подключается специальный слядящий монитор.
Как проходит метод лечения

Пациент помещается на операционном столе так, чтобы был обеспечен хороший доступ к ране. После обработки операционного поля и закрытия зоны операции стерильными простынями проводится хирургическая обработка трофической язвы или раны. Во время этой обработки удаляются все оставшиеся некротизированные участки тканей и обеспечивается точечное кровотечение из грануляций.
После этого производится забор расщепленного кожного лоскута. В толщу кожи нагнетается физиологический раствор, который приподнимает собственно кожу и облегчает ее разделение. После создания такой "водной подушки" производится забор лоскута с помощью специального инструмента - электродермотома. Это специальный дисковый нож, который выставляется на определенную толщину необходимого лоскута. После этого бритва этого дерматома снимает тончайший кожный лоскут нужного размера.
Для увеличения площади кожного лоскута его пропускают через специальный инструмент - перфоратор. Перфоратор в шахматном порядке наносит небольшие разрезы на лоскуте. Теперь лоскут при растягивании может покрыть площадь в несколько раз большую, чем его изначальная.
После перфорации лоскут размещают на раневой поверхности и моделируют по форме раны. С целью фиксации его подшивают тончайшими швами к краям раны и прижимают давящей повязкой.
Донорский участок закрывают конурной повязкой с антисептиком.
Возможные осложнения при лечении
Первую перевязку после пересадки лоскута желательно делать через 2-3 дня после операции. За это время большая часть лоскута прирастает к грануляционной ткани и не отрывается при смене повязки. В любом случае смену повязки надо проводить крайне аккуратно, снимая ее послойно с помощью инструмента.
Во время перевязки отмечается фиксация пересаженного лоскута к грануляциям, убираются не прихватившиеся кусочки кожи. Если отмечается локальная инфекция, то берется посев и используются повязки с антисептиками.
Донорскую рану можно не открывать, если не наблюдается признаков ее инфицирования. Достаточно поменять повязку сверху. Со временем кожа эпителизируется и повязка отойдет сама. Обычно через на 14 - 21 день после операции.
Прогноз после метода лечения
Если операция проводится по показаниям, при условии устранения причин развития некрозов и трофических язв, то результаты кожной пластики очень хорошие. Правильно проведенная операция заканчивается успехом в 95% случаев. В послеоперационном периоде происходит постепенная замена пересаженной кожи своим эпидермисом, что проявляется в появлении небольших корочек, под которыми заметна молодая кожа.
Аутодермопластика может являться окончательным методом закрытия ран, если эта рана не находится на опорной поверхности или в области крупного сустава. В таких местах молодая кожа может повреждаться при нагрузке с образованием трофических язв. Для опорных и костных поверхностей лучше использовать полнослойную кожную пластику лоскутами на сосудистой ножке.
Программа наблюдения после метода лечения
Оперирующий хирург должен наблюдать пациента до полной эпителизации трофической язвы или раны, на которую была пересажена кожа.
В послеоперационном периоде могут назначаться препараты, которые уменьшают процесс рубцевания кожи в области пластики. Эти мази (Контратубекс) могут втираться в рану на протяжении 3-6 месяцев и способствуют формированию мягкого нежного рубца.
Окончательный исход операции по пересадке кожи зависит от течения сосудистого заболевания, которое послужило причиной образования трофической язвы или некротической раны. Поэтому основное наблюдение проводится за результатами сосудистого этапа лечения.
Заболевания
Кожная пластика расщепленным лоскутом (аутодермопластика) является основным метом закрытия обширных гранулирующих ран, трофических язв и глубоких пролежней.
Операцию отличает простота выполнения и хорошие непосредственные результаты. Залогом успеха является хорошая подготовка раневой поверхности и общего состояния больных.
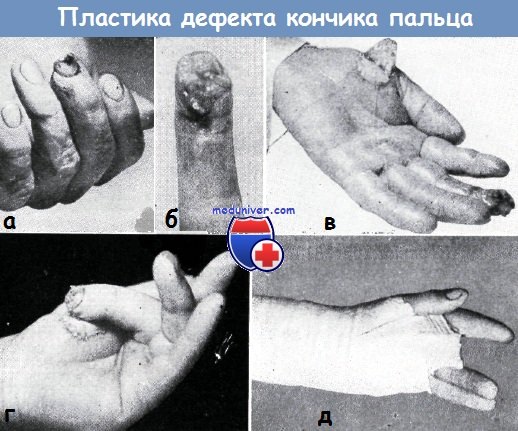
Методы пластики дефекта кончика пальца и их результаты
Оценка способов пластической хирургии, применяемых при утрате кончика пальца, приводится ниже.
Кожный лоскут Тирша ввиду пониженной резистентности эпидермиса совсем не применяется. Способ Ревердена дает хорошие результаты и при замещении дефекта кончика пальцев, однако при наличии дефектов, доходящих до костей, ввиду отсутствия жировой клетчатки результаты такой пластики неудовлетворительны. Поэтому этот способ применяется только при наличии поверхностных дефектов. Преимущества способа Ревердена в отечественной литературе известны по работам Эрци и И. Золтана.
Свободная пересадка кожи по способу Краузе большинством авторов рассматривается как способ, пригодный для замещения любого дефекта кончика пальца. Киршнер и Горбанд, даже Мельцер и Филлингер применяют толстый кожный лоскут Тирша, заключающий в себе и сосочки кожи. Недостатком этого способа является то, что у неопытного хирурга кожный лоскут часто не приживается, а так как пересаженная кожа не имеет подкладки из жировой клетчатки, она не может быть применена для замещения дефекта волярной поверхности.
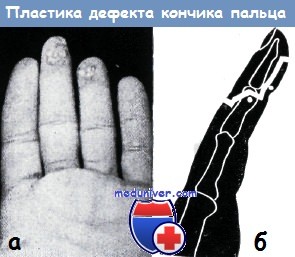
а - замещение дефекта кожи мякоти пальца путем мозаичной пластики с точки зрения заживления раны является хорошим методом лечения, но функционально он дает малоудовлетворительный результат, так как область мелких кожных лоскутов является нечувствительной.
Косметический результат является малоудовлетворительным. Этот способ применяется на кисти крайне редко
б - создание волярного кожного лоскута по Маркусу
Недостатки этого способа заключаются и в том, что кожный лоскут сильно сморщивается, со временем пигментируется, и, наконец, температурная, болевая и тактильная чувствительность его уменьшается на продолжительное время или же окончательно. В приживлении дерматома (эпидермальный лоскут) можно быть более уверенным, чем в приживлении лоскута Краузе.
Свободная пересадка эпидермального лоскута является одним из наиболее приемлемых способов пластической хирургии на кисти. Она описана Блером, Брауном и Байерсом, за ними и Педжетом и одновременно с ними, но независимо от них, венгерским исследователем Кеттешши. В Венгрии этот способ ввел в широкую практику И. Золтан. Он с большим успехом применяется «для замещения дефекта кожи в таких случаях, когда подкожная жировая клетчатка сохранена или же в замещении ее нет надобности (Золтан)».
Замещение дефектов кожи ладонной поверхности кисти и кончика пальцев наиболее успешно выполняется применением собственной кожи кисти в виде перемещенного или стебельчатого лоскута. Разумеется, что собственная кожа кисти, имея особое строение, превосходит качества любой другой, будучи весьма прочной и в высшей степени чувствительной. Густота чувствительных нервных окончаний способствует почти полному восстановлению чувствительной функции в течение нескольких месяцев.
Также быстро восстанавливается и функция потовых желез, так как количество их в коже кисти в три раза больше, чем в коже брюшной стенки (Хорн). Это весьма существенно при захвате мелких предметов (например листа бумаги, бумажных денег). При пластической операции очень важным фактом является наличие богатой васкуляризации пересаженной кожи, иначе угрожает опасность ишемии и инфекции. При пересадке собственной кожи кисти больной не нуждается в стационарном лечении или в перекрещенной иммобилизации (фиксация к другой руке, к стенке живота). Последняя может привести к образованию контрактур.
При утрате мягких тканей кончика пальца для замещения дефекта собственная кожа кисти может быть использована по описанным ниже методам.
Пластика по Клаппу является видоизменением способа покрытия ампутационной культи по Замтеру. В настоящее время этот способ хирургами отвергнут, так как после него остается небольшой дефект. Для замещения больших дефектов он также непригоден.
Способ Маркуса заключается в укорочении кости и образовании волярного кожного лоскута таким образом, что из кожи с обеих сторон иссекается небольшой отрезок треугольной формы. При наличии показаний к укорочению этот способ применяется с успехом.
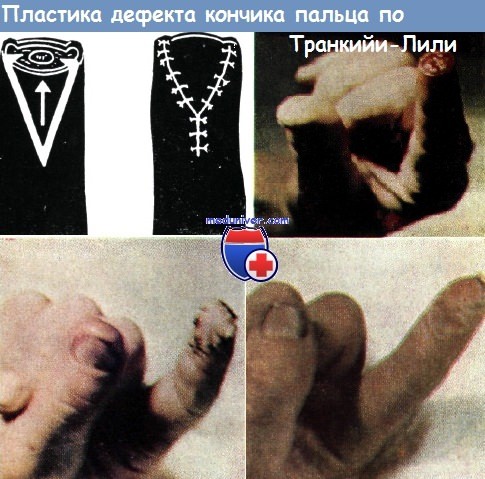
По поводу отрыва кончика указательного пальца произведена пластика по Транкийи—Лили.
Результат операции отличный не только косметически, но и с точки зрения функции
Пластика по Транкийи — Лили — по опыту Коша — при закрытии дефектов кожи дает отличные результаты. На волярной поверхности пальца выкраивается треугольный кожный лоскут, верхушка которого отрезается почти до кости. Затем он смещается вверх, и основание его сшивается над ногтевым ложем или самим ногтем. Этот способ при большом дефекте мякоти пальца дает менее хорошие результаты, чем при покрытии кожей кончика пальца.
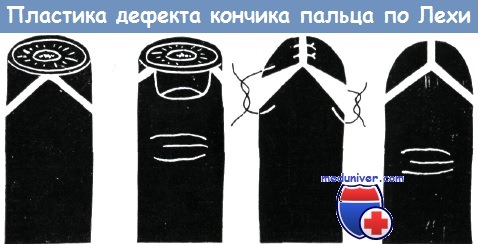
Клиникой Лехи в 1945 году предложен способ пластики для лечения утраты кончика пальцев. В основое способа лежит перемещение кожного лоскута. Подобно Ленгеману, нами при применении этого способа получены хорошие результаты.
Перемещение собственной кожи пальца привело к благоприятным результатам в практике Эйлера, Эхалъта, Хенцла, Гессендёрфера, Ленгемана, Рейса, Бофингера и Штукке.
Пластику кожным лоскутом на ножке, взятым из кожи кисти или отдаленных участков, Изелен и Буннелл применяют в первую очередь при восстановлении большого дефекта мягких тканей дистальной фаланги большого и указательного пальцев.
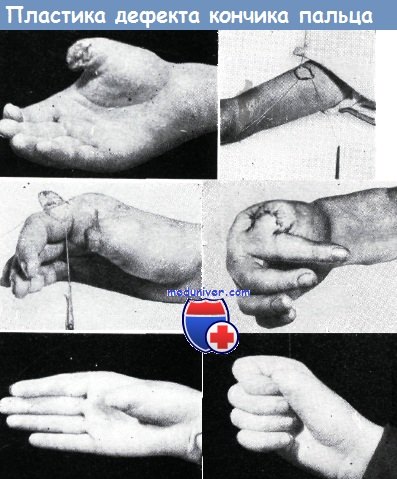
Тенарный лоскут берется из кожи возвышения большого пальца, при этом проксимальная граница лоскута не должна мешать сгибанию большого пальца. Дефект кожи, оставшийся в области тенара, замещается при помощи свободной пересадки кожи.
Использование тенарного лоскута для закрытия дефекта кончика пальца. На кончике III пальца имелся обширный дефект кожи и мягких тканей (а—б).
Место кожного лоскута на ножке в области тенара покрыто путем свободной пересадки кожи, взятой с предплечья (в).
Поврежденный палец удобно расположен после пришивания к нему лоскута на ножке (г), гипсовая повязка существенно не ограничивает движения здоровых пальцев (д)
Пальмарный лоскут пригоден для замещения дефектов большого пальца. Основание лоскута может располагаться в любом направлении, следует только щадить подкожно идущие пальцевые нервы.
Перекрестной пальцевой лоскут применим для замещения дефектов не только кончика большого и остальных пальцев, но и для дефектов волярной поверхности средней и основной фаланг. Этот способ целесообразно применять только у молодых людей (Хорн). Способ получения таких лоскутов показан на схеме Бофингера и Куртиса, а диаграмма строения его на рисунке Куртиса.
Применение перекрестного кожного лоскута показано в тех случаях, когда имеется необходимость замещения и кожи и подкожной клетчатки. Хорошая мобилизация кожного лоскута на ножке достигается отслоением косо проходящих пучков фасции, так как кожа пальца с латеральной стороны прикреплена к перитенону сухожилия разгибателя и к периосту (см. рисунок Куртиса). Результаты пластики, проведенной перекрестным кожным лоскутом, в оперированных нами случаях оказались отличными как с точки зрения функции, так и косметики. Поэтому этот способ показан во всех случаях замещения кожи и подкожной клетчатки, особенно при наличии повреждения кончика пальцев типа В.
Чувствительность пересаженной кожи не достигает степени чувствительности перемещенного кожного лоскута.
Применение перекрестного кожного лоскута с пальца для закрытия дефекта большого пальца. На фотоснимках показан данный способ пластики.
При выполнении операции дефект на месте кожного лоскута на ножке, взятый с латерального края указательного пальца, сразу же был закрыт путем свободной пересадки кожи.
На последнем фотоснимке видно, что указательный палец соприкасается с культей большого пальца, которая имеет достаточную толщину мягких тканей
Замещение дефекта с применением кожи менее важного поврежденного пальца. Применение этого способа допускается только при отсутствии возможности восстановления данного пальца. Во всяком случае при одновременном наличии дефекта кожи и разрушения пальца, последний удаляется только после замещения дефекта, так как остатки кожи такого пальца путем скелетизации могут быть использованы.
Перекрестный кожный лоскут с предплечья берется при повреждении одновременно нескольких пальцев. Такой лоскут пригоден не только для замещения дефекта кончика пальцев, но и, например, при наличии дефекта кожи над влагалищем сухожилия.

Пластика перекрестным кожным лоскутом пальца:
а) лоскут взят с дорзальной поверхности неповрежденного пальца, основание его лежит проксимально,
б) основание лоскута расположено дистально,
в) лоскут для замещения дефекта мякоти пальца, основание расположено латерально
Кожный лоскут на ножке, взятый со стенки живота, при обычной методике для пластики применяется неохотно. Его недостатки описаны Эрци.
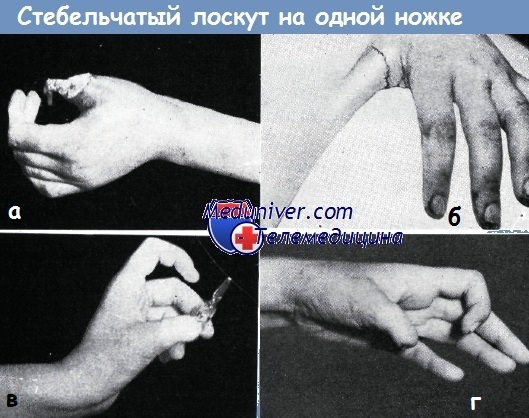
Пластика стебельчатым лоскутом на одной ножке в нашей литературе впервые описана Кошем в 1952 году. Она применяется главным образом при обнажении большого и указательного пальцев.
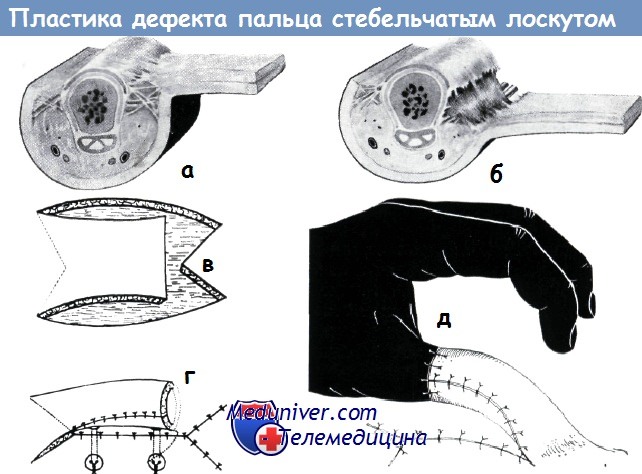
а-б - а) Поперечный срез основной фаланги. Видны пучки фасции, фиксирующие кожу к сухожилию разгибателей и надкостнице,
б) Удлинение кожного лоскута, применяемого для образования перекрестного лоскута пальца, после перерезки этих фасциальных пучков (по Куртису)
в-д - Схема образования стебельчатого лоскута на одной ножке
При отсутствии мягких тканей пальца на большом участке и по всей окружности пальца, как правило, отсутствуют и условия для свободной пересадки кожи. Но если все же производится пересадка кожи без подкожной жировой клетчатки, полученные результаты, как правило, мало удовлетворительны. Замещение дефекта перемещенным лоскутом в таких случаях неосуществимо, так как в окружности нет достаточного количества кожи. Таким образом, остаются две возможности: укорочение пальца или же применение лоскута на ножке. Укорочение большого пальца не рекомендуется, но и в случаях повреждений остальных пальцев необходимо принимать во внимание профессию больного. В таких случаях применение простого лоскута на ножке (форма моста или крыла) или же пересадка пальца под кожу живота в настоящее время уже не удовлетворяет требованиям. Простой кожный лоскут на ножке не обеспечивает полного закрытия циркулярного дефекта. Недостатки этого способа описаны Эрци, Золтаном и Яношем. Недостатком способа пересадки пальца под кожу живота является то, что освобождение его требует слишком длительного времени и, кроме того, желаемый конечный результат может быть достигнут только путем повторных пластических операций.
При замещении обширных циркулярных дефектов мягких тканей пальца нами в четырех случаях успешно применен стебельчатый лоскут на ножке. После этой операции требуется недлительная иммобилизация предплечья.
Мы применяли следующую технику операции: после обычной подготовки раны пальца к операции при помощи кусочка марли определяется величина и форма кожного дефекта. Затем этот кусок марли кладется на стенку живота и края его отмечаются на коже с учетом сокращения отпрепарированной кожи, затем кожа с трех сторон надрезается. На дальнейших этапах образование стебельчатого лоскута происходит по предложенному Эрци и Золтаном способу образования стебельчатого лоскута Филатова. Отличие заключается лишь в том, что у свободного края дефекта кожи на стенке живота вырезается треугольный участок кожи, чтобы обеспечить равномерное стягивание краев дефекта. Кожа в области критического участка, возникающего у места схождения двух линий швов, не отсепаровывается от подлежащих тканей с целью сохранения кровоснабжения. Для предупреждения напряжения кожи живота следует применять ослабляющий шов, например, над костной пуговицей. Приготовленная по такому способу кожная трубочка вполне пригодна для замещения дефекта обнаженного пальца. Сшивание свободного края лоскута и края кожной раны пальца не представляет трудности даже в тех случаях, когда края дефекта являются неровными. Ниже приводятся два случая из нашей практики.
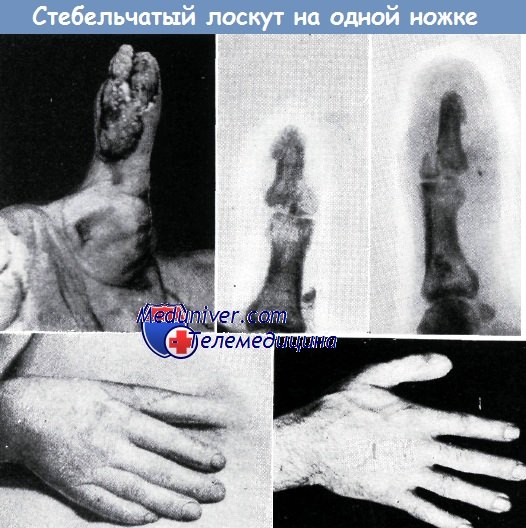
2. Б. И., 36-летний рабочий. Большой палец правой кисти сдавлен железными блоками. Кроме дефекта кожи, показанного на рис. а, обнажающего кость дистальной фаланги и часть сухожилия сгибателя, имел место и открытый перелом основания ногтевой фаланги (б). Через четыре недели после пластики (в) палец отделен от стенки живота. Полное восстановление работоспособности наступило на 16-й неделе после момента травмы (г).
При этой операции для установления длины лоскута необходимо принимать во внимание то обстоятельство, что при данном видоизмененном способе в отличие от оригинального стебельчатого лоскута Филатова пересаживаемая кожа получает полное кровоснабжение только с одной стороны. Поэтому длина лоскута не должна превышать двойную его ширину. Кроме того, кровоснабжение лоскута постепенно уменьшается и со стороны пальца.
Для оценки полученных нами результатов проводилось сравнение с результатами, полученными другими авторами. С уверенностью можно сказать, что наши результаты были более благоприятными. Так, например, на 41 странице монографии Крёмера (см. список литературы) описано идентичное нашему первому случаю повреждение, восстановление которого производилось лоскутом на ножке, взятым со стенки живота. Восстановленный палец оказался намного толще и деформированнее, чем в нашем случае.
Описанные выше способы пересадки кожи могут применяться не только для восстановления повреждений мякоти и кончика пальца, но и для замещения дефектов кожи других отделов кисти. Кожная пластика при открытых переломах фаланг и пястных костей требуется в 25—35% случаев. В отношении первичного замещения дефектов кожи заслуживают внимания благоприятные результаты пластики перемещенными кожными лоскутами.
Следует подчеркнуть, что техническое выполнение этой пластической операции чрезвычайно просто. Рана хорошо заживает, поэтому любой врач может выполнять операцию с успехом.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Когда в организм проникают вредоносные бактерии, тот отвечает универсальной защитной реакцией — воспалением. При определенных обстоятельствах воспаление способно приобрести гнойный характер. Образуется гной — густая жидкость, в которой содержится много белка, погибших лейкоцитов и микробные клетки. Если в одном месте скапливается достаточно много гноя, возникает абсцесс, или, выражаясь простыми словами, гнойник.
Абсцессы могут появляться в любой части тела, даже в костях. Чаще всего они образуются под кожей, в области подмышки, паха, половых органов, ануса, в других местах. Встречаются гнойники под слизистой оболочкой (например, на десне, если долго не лечить кариозный зуб, или заглоточный абсцесс — воспаление жировой клетчатки позади глотки), во внутренних органах: в печени, селезенке, почках, легких и др.
Чаще всего врачам-хирургам приходится сталкиваться с подкожными абсцессами. Об их лечении мы и поговорим ниже.
Ни в коем случае нельзя пытаться «выдавить» абсцесс. Надавливая на полость с гноем, вы создаете в ней повышенное напряжение, это способствует распространению инфекции. Нельзя протыкать гнойник иголкой. Острый кончик иглы может повредить находящуюся под гноем здоровую ткань или кровеносный сосуд. Зловредные микробы не преминут воспользоваться такой возможностью и бросятся на освоение новых «территорий».
Если у вас на коже появилось нечто напоминающее гнойник, с визитом к хирургу лучше не медлить. Особенно если:
- абсцесс очень большой или их несколько;
- вы плохо себя чувствуете, температура тела повысилась до 38°C и больше;
- на коже появилась язва;
- от абсцесса «пошла» красная линия по коже — это говорит о том, что инфекция распространилась на лимфатический сосуд, и развился лимфангит.
Можно ли вылечить абсцесс без вскрытия?
Еще древнегреческий врач Гиппократ любил говаривать: «где гнойник — там разрез». С тех пор в принципах лечения абсцессов мало что изменилось.
Почему гнойник нужно обязательно вскрывать? Организм человека устроен очень мудро, обычно он сам избавляется от всего лишнего. Если где-то скопился гной, это говорит о том, что естественные механизмы оказались неэффективны. Организм не знает, как вывести его наружу. При этом полость с гноем становится похожа на бомбу замедленного действия. Болезнетворные микробы могут распространиться за пределы абсцесса, иногда это приводит к тяжелым осложнениям, вплоть до сепсиса.
Лучшее решение в подобной ситуации — выпустить гной через разрез. Как правило, после этого быстро наступает улучшение, начинается процесс заживления.
После вскрытия абсцесса хирург может назначить антибиотики, но они бывают нужны не всем пациентам.
Как вскрывают абсцесс?
Операцию обычно проводят под местной анестезией. Вы практически не почувствуете боли. Врач сделает разрез и очистит рану от гноя — при помощи специального отсоса, или вручную, вооружившись марлевой салфеткой.
Когда рана будет очищена, хирург введет в нее палец или хирургический зажим, чтобы проверить, не остались ли еще карманы, заполненные гноем. Иногда внутри абсцесса есть перегородки, которые делят его на две, три или больше «комнат». Все перегородки нужно разрушить и выпустить весь гной.
Рану промывают антисептическим раствором. Но ушивать её не торопятся. Под швами может снова скопиться гной. Полость нужно оставить открытой, чтобы она лучше очистилась и быстрее зажила. Для оттока лишней жидкости в ней оставляют дренаж — полоску из латекса, один конец которой выпускают наружу. Впоследствии проводят перевязки с растворами антисептиков, заживляющими и антибактериальными мазями.
На коже могут возникать как доброкачественные, так и злокачественные новообразования. В большинстве случаев их иссечение с применением различных методик является основным методом лечения. Отличить доброкачественную опухоль от злокачественной самостоятельно невозможно. Если вы обнаружили у себя на коже непонятное образование, лучше сразу обратиться к врачу-дерматологу. Он проведет дерматоскопию — осмотрит кожу под увеличением с помощью специального инструмента, дерматоскопа.


Новообразования кожи удаляют как по медицинским показаниям, так и по косметическим, по личному желанию пациента. Например, рак кожи и меланома — опасные злокачественные опухоли, которые нужно удалить в любом случае. Родинка (пигментный невус) или липома зачастую ничем не опасны, но человек может сам пожелать их удалить, потому что они находятся на видном месте и портят внешность.
Удаление доброкачественных новообразований кожи
К доброкачественным новообразованиям кожи относят пигментные невусы (родинки), папилломы, липомы, фибромы, гемангиомы, бородавки, контагиозные моллюски и др. Основные показания для их удаления:
- Высокий риск злокачественного перерождения. Например, родинка, которая выглядит «неправильно»: асимметричная, с неровными нечеткими краями, неоднородной окраской, если она быстро растет.
- Образование, которое находится в местах, где оно постоянно подвергается травмам, трению одеждой.
- Образование, которое находится в заметном месте, вызывает эстетический дефект.
Существуют разные методы удаления доброкачественных опухолей кожи. Врач подбирает подходящий, в зависимости от типа, размеров, локализации новообразования:
Иссечение опухолей кожи в среднем продолжается 15–20 минут. Его выполняют под местной анестезией, в амбулаторных условиях, без госпитализации в стационар.
При больших и множественных новообразованиях может потребоваться несколько операций, такой пациент может быть госпитализирован в стационар.
Какой метод удаления доброкачественных новообразований кожи самый лучший? На этот вопрос не существует однозначного ответа. Хирург выбирает подходящий метод, в зависимости от характера, локализации, размеров новообразования.
Запишитесь на прием к врачу в международной клинике Медика24. После осмотра и обследования он расскажет, какая методика наиболее предпочтительна в вашем случае.
Закажите обратный звонок. Мы работаем круглосуточно
Иссечение злокачественных новообразований кожи
При меланоме хирургическое удаление злокачественной опухоли является основным методом лечения на ранних стадиях заболевания. В большинстве случаев после операции можно достичь ремиссии — если опухоль операбельна, и отсутствуют множественные отдаленные метастазы. Однако, важно помнить: чем позже диагностирована меланома, тем выше вероятность того, что потребуется более обширное хирургическое вмешательство, и риск рецидива в будущем.
Широкое иссечение
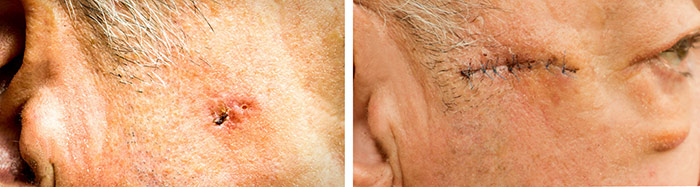
Это хирургическое вмешательство применяется в большинстве случаев. Хирург удаляет злокачественную опухоль и некоторое количество окружающих тканей. Дефект ушивают: чем больше была меланома, тем более заметный останется шрам. Операцию, как правило, проводят под местной анестезией. Удаленные ткани отправляют в патоморфологическую лабораторию для гистологического исследования.
В патоморфологической лаборатории оценивают край резекции. Нужно проверить, нет ли опухолевых клеток рядом с линией разреза:
- Негативный край резекции означает, что рядом с разрезом нет злокачественных клеток. Меланома была удалена полностью.
- Позитивный край резекции означает, что рядом с линией разреза присутствуют опухолевые клетки. Значит, есть риск того, что меланома удалена не полностью, и в окружающих тканях могли остаться опухолевые клетки. Обычно в таких случаях требуется повторное хирургическое вмешательство.
Количество окружающих здоровых тканей, которое удаляют во время операции, может различаться в зависимости от локализации меланомы. Например, если она находится на лице, хирург сделает меньший отступ, потому что тут важен косметический эффект. Всегда важно придерживаться золотой середины: провести операцию максимально щадяще, при этом удалить достаточный объем тканей, чтобы не оставить опухолевых клеток.
Операция Мооса (Мохса, Mohs)
Операция Мооса чаще всего используется при других злокачественных опухолях кожи — базальноклеточном, плоскоклеточном раке. Но иногда ее проводят при меланоме, хотя не все эксперты согласны с целесообразностью такого подхода.
Суть вмешательство состоит в том, что злокачественную опухоль удаляют постепенно, тонкими слоями. Каждый слой исследуют под микроскопом. Когда в очередном слое перестают выявляться опухолевые клетки, вмешательство считается завершенным.
Операция Мооса — сложная и долгая, обычно она продолжается несколько часов. Ее могут выполнять только хирурги, прошедшие специальное обучение. Смысл этого хирургического вмешательства в том, что оно позволяет максимально сохранить ткани, окружающие опухоль. За счет этого достигается отличный косметический эффект.
Ампутация
В редких случаях, при больших меланомах, приходится полностью или частично ампутировать пораженный опухолью палец на руке или ноге.
Удаление регионарных лимфатических узлов
Меланома часто распространяется в регионарные лимфоузлы, и в таких случаях их тоже нужно удалить. Неизвестно, насколько эффективны такие операции в плане достижения ремиссии, но есть доказательства, что они, по крайней мере, помогают продлевать жизнь пациентов.
Выявить признаки поражения регионарных лимфоузлов можно путем пальпации (ощупывания), с помощью УЗИ, компьютерной томографии, томографии. Чтобы подтвердить опухолевое поражение, выполняют пункционную биопсию: в увеличенный лимфатический узел вводят иглу и получают ткань для гистологического исследования.
В сомнительных случаях может быть проведена биопсия сторожевого лимфоузла. В опухоль вводят радиофармпрепарат или флуоресцентный краситель, который распространяется по лимфатическим сосудам и помогает идентифицировать лимфатический узел, первым принимающий лимфу от этой области. Его удаляют и изучают под микроскопом. Если в нем обнаружены опухолевые клетки, нужно удалить остальные регионарные лимфоузлы. Если опухолевых клеток нет, значит, меланома не успела распространиться, и остальные лимфоузлы удалять не нужно.
Хирургическое лечение при меланоме с отдаленными метастазами
Если во время обследования врачи обнаружили всего 1–2 метастаза, скорее всего, на самом деле их уже намного больше: просто остальные настолько малы, что их не удается выявить. В таких случаях радикальная операция невозможна.
Тем не менее, в некоторых случаях имеет смысл удалить отдельные метастатические очаги: это поможет устранить боль и другие симптомы, продлить жизнь пациента.
Иссечение базальноклеточного и плоскоклеточного рака кожи
Базальноклеточный и плоскоклеточный рак кожи намного менее агрессивны по сравнению с меланомой. В большинстве случаев на момент постановки диагноза они не успевают ни прорасти в ткани, расположенные под кожей, ни распространиться в лимфатические узлы, ни метастазировать в другие органы. Как правило, их можно полностью удалить и добиться ремиссии.
В большинстве случаев, как и при меланоме, рак кожи иссекают с захватом некоторого количества окружающих нормальных тканей. Удаленный образец отправляют в лабораторию и оценивают край резекции.
При поверхностном раке кожи часто прибегают к кюретажу с электрокоагуляцией. Злокачественную опухоль выскабливают с помощью специального инструмента с острыми краями — кюретки. Затем дно раны обрабатывают электрокоагулятором, который разрушает и прижигает ткани электрическим током.
В ряде случаев выполняют операцию Мооса:
- при высоком риске рецидива злокачественной опухоли;
- когда не удалось точно установить стадию рака;
- если злокачественная опухоль находится в местах с тонкой кожей, где важен косметический эффект: на лице, в области глаз, на ушах, пальцах.
Операция Мооса позволяет максимально эффективно удалить злокачественное новообразование, после нее ниже риск рецидива, чем после обычного иссечения опухоли. Однако, это очень долгая и трудоемкая операция, не все хирурги умеют ее выполнять.
Если обнаружены опухолевые очаги в регионарных лимфатических узлах — их также удаляют.
Читайте также:

