Дарсонвализация при язве трофической язвы
Обновлено: 17.05.2024
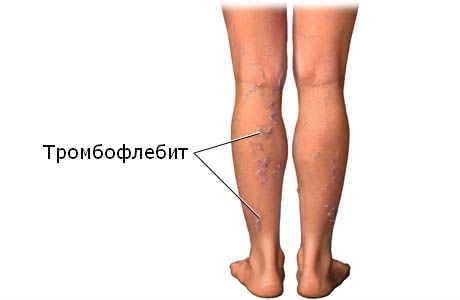
Венозные язвы – самая частая причина образования трофических язв в мире. В России трофическими язвами страдают около 5 миллионов человек, при этом доля именно “венозных язв” составляет около 70-85 %.
Венозные язвы являются терминальной фазой развития хронической венозной недостаточности, которая является естественным клиническим проявлением многих заболеваний – тромбоза глубоких вен нижней конечности, варикозной болезни, травматическим поражение глубоких вен и др.
В этой статье хотелось бы подробнее остановиться на клинических проявлениях, диагностике и лечении хронической венозной недостаточности, сделав акцент на особенностью лечения и ведения пациентов с “венозными” трофическими язвами.
Предрасполагающие факторы к развитию хронической венозной недостаточности
- длительное нахождение в положении стоя;
- высокое давление в венозной системе (90 мм.рт.ст. вместо 30);
- врожденные дефекты, такие как отсутствие или патология клапанов;
- наследственный анамнез, профессия, пол, беременность, диета с низким содержанием пищевых волокон и ожирение.

Факторы, предрасполагающие к заболеваниям вен:
- травмы — переломы и ушибы мягких тканей;
- тромбоз глубоких вен / тромбофлебит (тромбоз поверхностных вен);
- неподвижность или ограниченная подвижность голени;
- длительное положение сидя или стоя;
- возраст;
- женский пол;
- высокий рост.
Проявления хронической венозной недостаточности
- боль и утомляемость;
- пульсация;
- судорожные сокращения мышц;
- выраженные подкожные вены или симптомы варикозного расширения вен, такие как: (боль и ощущение тяжести в ногах, легкая отечность голеней, зуд в области варикозно расширенных вен, покраснение голени — растяжение мелких вен медиального участка ниже лодыжки).
![]()
Патогенетическое обоснование клинических проявлений
Изменение окраски
- расширение капилляров и повреждение эндотелиальной выстилки;
- выход эритроцитов;
- распад гемоглобина (железа) вызывает потемнение кожи — гемосидериновое окрашивание.
![]()
Липодерматосклероз
- гипоксия ткани, стимуляция фиброза тканей;
- может присутствовать в виде «одеревенения» и уплотнения тканей;
- подкожный жир замещается фиброзной тканью (фиброз);
- нижняя конечность часто приобретает форму перевернутой бутылки шампанского.
Варикозное расширение вен
- недостаточность клапанов;
- обратный ток крови из глубоких вен в поверхностные;
- давление в поверхностных венах повышается;
- вены становятся извилистыми, расширенными, удлиненными.
![]()
- избыточное накопление интерстициальной жидкости; обычно поражаются нижняя часть голени и стопа;
- может развиться на одной или обеих нижних конечностях в зависимости от степени заболевания вен.
![]()
Белая атрофия
- белые аваскулярные участки кожи;
- покрыты красными пятнами;
- расширенные петли капилляров.
![]()
Венозная экзема
Часто сопровождается хронической венозной недостаточностью. Может обостряться при применении продуктов для лечения ран за счет раздражения и аллергии. Постоянный зуд может вызывать вторичные инфекции.
Венозные язвы
![]()
Степени хронической венозной недостаточности
- СТЕПЕНЬ I: Легкая отечность, расширенные вены, здоровая кожа;
- СТЕПЕНЬ II: Среднетяжелые или тяжелые отеки, варикозное расширение вен, гиперпигментация;
- СТЕПЕНЬ III: Тяжелые отеки, боль, гиперпигментация, язвы.
Диагностика
Стоит отметить, что именно адекватная оценка жалоб больного, клинической картины, является показаниями к консервативному или оперативному лечению и любые инструментальные исследования лишь вспомогательны.
В подавляющем большинстве клинических случаев для адекватной диагностики патологического изменения вен применятся ультразвуковое дуплексное сканирование (УЗИ сосудов или УЗДС). УЗДС является золотым стандартом определения особенностей строения и поражения вен конечностей.
Именно дуплексное сканирование позволяет определиться врачу с тактикой лечения конкретного пациента, наметить план консервативного или оперативного лечения.
Именно с помощью ультразвукового сканирования сосудистый хирург досконально способен спланировать этапность и особенности оперативного лечения, путем так называемой “разметки” пораженных вен.
В отличие от УЗДС флебография является очень редкой диагностической процедурой, которая применяется в исключительных случаях (установить причину тромбоза глубоких вен, рассмотреть установленный в просвете нижней полой вены кава-фильтр).
Другие исследования (например новейший способ диагностики патологии глубоких вен внутрисосудистое УЗИ) выполняются по строгим клиническим показаниям и широко в клинической практике не используются.
В случае наличия у пациента трофической язвы основным методом диагностики венозного поражения также является ультразвуковой дуплексное сканирование.
При глубоком язвенном поражения тканей нижней конечности возможно применение рентгенографии, магнитно-резонансной и компьютерной томографии пораженного сегмента конечности для определения возможного участия в гнойно-некротическом процессе костно-суставного аппарата.
При инфицированной трофической язве обязательным является посев на определение чувствительности бактериальной флоры к антибактериальным препаратам.
Лечение
- устранение факторов риска (коррекция питания, коррекция образа жизни, рациональное трудоустройство и др.);
- улучшение флебогемодинамики (лечебная физкультура, эластическая компрессия и др.);
- нормализация функции венозной стенки;
- коррекция лимфооттока и нарушений микроциркуляции;
- купирование воспалительных реакций.
Вне зависимости от наличия и выраженности венозной недостаточности все пациенты нуждаются в устранении факторов риска заболевания: избыточной массы тела, гиподинамии, тяжелого физического труда и др.
Начальная форма варикозной болезни (телеангиэктазии и ретикулярный варикоз) является только косметической проблемой, и все ее внешние проявления вполне можно устранить с помощью современных методик, таких как склеротерапия.
Важно отметить, что сами по себе телеангиэктазии не требуют хирургического лечения и не наносят вреда здоровью.
Компрессионный трикотаж – главный компонент в лечении хронической венозной недостаточности любой степени.
Класс компрессии выражается в мм рт. ст. и назначается в зависимости от степени венозной недостаточности.
0 степень:
- Эластическая компрессия (профилактический или лечебный трикотаж I класса);
1-я степень:
- Эластическая компрессия (лечебный трикотаж I–II классов).
- Эпизодические курсы монофармакотерапии;
2-я степень:
- Эластическая компрессия (лечебный трикотаж II класса).
- Повторные курсы монофармакотерапии.
- Физиотерапия и санаторно-курортное лечение;
3-я степень:
- Эластическая компрессия (лечебный трикотаж II–III классов).
- Непрерывная комбинированная фармакотерапия.
- Местное лечение.
- Физиотерапия.
- Компрессионное лечение.
Эластическая компрессия должна быть обязательным компонентом любых лечебно-профилактических мероприятий при варикозной болезни.
Терапевтический эффект компрессионного лечения определяется следующими доказанными механизмами действия:
- снижением венозной патологической “емкости” нижних конечностей;
- улучшением функциональной способности недостаточной работы клапанного аппарата;
- возрастанием резорбции тканевой жидкости в венозном колене капилляра и снижением ее фильтрации в артериальном колене;
- усилением фибринолитической активности крови.
В лечении хронической венозной недостаточности наряду с эластической компрессией большое значение имеет фармакотерапия. Современный флеботропный препарат быстро купирует болевой и отечный синдромы.
Наиболее распространенные группы флеботропных препаратов представлены в таблице.Одним из представителей группы флавоноидов является препарат Флебодиа 600, который содержит в своем составе высокоочищенный диосмин и, в отличие от микронизированной флавоноидной фракции принимается всего 1 раз в сутки.
Совместно с флеботропными лекарственными средствами при ВБ нижних конечностей используют препараты других фармацевтических групп.- нестероидные противовоспалительные препараты – НВПС (ибупрофен, нимесил, диклофенак и др.), направленные на устранение отечности тканей.
- препараты для системной энзимотерапии (Вобэнзим и др) улучшают микроциркуляцию, восстанавливают трофику тканей, способствуют быстрому купированию воспалительной фазы;
- вазоактивные средства и дезагреганты (пентоксифиллин, ацетилсалициловая кислота, дипиридамол, производные никотиновой кислоты и др.);
- антикоагулянты с целью улучшения реологических свойств крови.
В комплексной терапии могут также применяться топические лекарственные средства (мази, гели).
В зависимости от основного активного компонента их можно разделить на несколько групп: гепаринсодержащие (Эссавен Гель, крем Софья, гепарин натрий и др.), нестероидные противовоспалительные средства (диклофенак гель, гели, содержащие кетопрофен, и др.), кортикостероидные (бетаметазон, флуоцинолона ацетонид, триамцинолон и др.) или флеботоники (гель, содержащий рутозид, Гинкор-гель и др.). Необходимо подчеркнуть, что средства для местного лечения необходимо сочетать с эластической компрессией и системной фармакотерапией.
Таким образом, комплексное лечение синдрома венозной недостаточности (синдрома “усталых ног”) направлено на ряд патогенетических процессов, ответственных за прогрессирование варикозной болезни. Это и устранение отечного синдрома, влияние на различные звенья свертывающей системы крови, улучшение микроциркуляции, и улучшение обменных процессов. Применение консервативных методов лечения (медикаментозной терапии, эластической компрессии) позволяет добиваться уменьшения отеков, снижения болевого синдрома и хорошего косметического эффекта (ноги пациентов долго будут оставаться без видимых признаков варикозной болезни).
Лечение венозной язвы
Лечение венозной трофической язвы сложный, долгий, многокомпонентный процесс, который неразрывно связан с лечением хронической венозной недостаточности о которой было написано выше.
Повторимся, что для адекватного лечения трофической язвы необходимо 3 основных компонента:
- устранение причины венозной трофической язвы;
- местное лечение;
- системное лечение.
Устранение причины венозной трофической язвы
Чаще всего причиной венозной трофической язвы является венозная недостаточность вследствие варикозного расширения вен.
Поэтому основной операцией для устранения причины заболевания является удаление варикозно расширен вен (флебэктомия, лазерная облитерация, радиочастотная обляция), склеротерапия.
Однако, существуют заболевания вен, при которых флебэктомия либо невозможна, либо противопоказана, либо уже была выполнена.
Стоит отметить, что часто возможно добиться устранения причины развития трофической язвы путем наложения компрессионного трикотажа (эластическое бинтование, компрессионный трикотаж 2-3 класса компрессии) без выполнения оперативного вмешательства.
Иногда оперативное вмешательство проводят после заживления трофической язвы, опасаясь инфекционных послеоперационных осложнений (при наличии инфицированной трофической язвы).
Местное лечение
Местное лечение трофической язвы должно быть оказано в зависимости от стадии раневого процесса.
![Дарсонвализация]()
Дарсонвализация — физиотерапевтический метод, основанный на воздействии импульсного тока высокого напряжения, высокой частоты и малой силы. Дарсонваль-терапия применяется для лечения болезней кожи, нервной системы, половых органов.
Эффекты применения дарсонвализации:
- улучшение кровообращения и питания тканей
- насыщение клеток кислородом
- отток венозной крови и лимфы
- активация местного иммунитета
- снижение чувствительности к боли
- уменьшение проявлений аллергии, противозудный эффект
- противовоспалительный и бактерицидный эффект
- улучшение тонуса и внешнего вида кожи
- стимуляция роста волос за счет усиления обменных процессов в волосяных луковицах.
- проникновение лекарственных веществ в глубокие слои кожи
Устройство аппарата Д’Арсонваля
![эффекты дарсонвализации]()
Аппарат Д’Арсонваля позволяет воздействовать на организм импульсным током высокой частоты и малой силы.
Основу аппарата для дарсонвализации составляют:- Высокочастотный генератор, который формирует электрические импульсы колоколообразной формы со следующими параметрами:
- несущая частота 110 кГц
- длительность импульсов 100 мкс
- частота следования импульсов 50 имп/с
- сила тока в разряде 0,02 мА
- напряжение 50В
- Повышающий трансформатор, питающий высоким напряжением электроды.
- Насадки. Насадки представляют собой электрод для передачи импульсов пациенту. Электрод заключен в герметичную стеклянную колбу, заполненную разреженным воздухом. В комплект аппарата входит несколько насадок:
- грибовидная для кожи;
- Т-образная для шеи и позвоночника;
- полостные насадки — вагинальная и ректальная для лечения заболеваний половых органов и геморроя;
- «ушная» и «носовая» насадки для лечения ЛОР-органов;
- гребешковая для лечения облысения и улучшения роста волос;
- десенная для использования в стоматологии.
Механизм лечебного действия дарсонвализации
Контактная методика — электрод скользит непосредственно по поверхности кожи.
![механизм действия дарсонвализации]()
Токи раздражают чувствительные нервные волокна, расположенные в толще кожи, что активирует циркуляцию крови. Происходит кратковременный спазм сосудов, который сменяется длительным расширением. Улучшается питание клеток и клеточное дыхание, активируются иммунная система. Лейкоциты интенсивно поглощают патогенные микроорганизмы (фагоцитоз), что приводит к скорейшему устранению воспалений. Кроме того повышается тургор кожи, уменьшается работа потовых желез
Бесконтактная методика — расстояние между электродом и поверхностью кожи составляет несколько миллиметров.
- Электрод находится над кожей на расстоянии 2-3 мм. При этом возникают множественные искровые разряды — проскакивают «холодные искры».
- Электрод удален на 0,5-1 см. Во время процедуры слышен сильный треск и проскакивают длинные искры. Этот точечный метод используют для воздействия на небольшие участки кожи, например для прижигания бородавок. При бесконтактной методике дарсонвализации лечебный эффект обеспечивается рядом реакций:
- Рефлекторная реакция. Искровые разряды воздействуют на чувствительные нервные волокна. По ним возбуждение поступает в спинной мозг. После этого возникают рефлекторные реакции органов, которые связаны с данным участком спинного мозга. Одновременно активируются клетки, блокирующие болевые импульсы из пораженного участка.
- Сосудистая реакция. Сосудистая стенка артериол и капилляров расслабляется, их просвет расширяется. При этом усиливается микроциркуляция крови и метаболизм на обрабатываемом участке. Особенность дарсонвализации — повышение тонуса вен и улучшение венозного и лимфатического оттока.
- Иммунная реакция. Поток ионизированных ионов вызывает ударные волны, при этом раздается характерный треск. В месте удара ионов клетки кожи повреждаются и гибнут. Какие очаги микронекроза стимулируют защитные реакции организма. При этом выделяются различные биологически-активные вещества: простагландины, гепарин, цитокины, гистамин, а впоследствии его ингибиторы (вещества, тормозящие его действие). В результате расслабляется гладкая мускулатура, устраняются спазмы бронхов, сосудов и желудочно-кишечного тракта, нормализуется свертываемость крови, повышается фагоцитарная активность лейкоцитов, устраняются проявления аллергии.
- Бактерицидный эффект. Под ударами заряженных ионов гибнут бактерии, находящиеся на коже. Усиливает этот эффект выделение озона и окислами азота. Мелкие воспаления подсыхают, а крупные, наполненные гноем, прорываются в кратчайшие сроки.
Процедура дарсонвализации совершенно безболезненная. При проведении сеанса по бесконтактной методике пациент ощущает легкое приятное тепло. При бесконтактной дарсонвализации появляется незначительное покалывание, в воздухе ощущается запах озона.
Показания для процедуры Дарсонваль.
- Заболевания периферической нервной системы:
- невралгии
- нарушения чувствительности — гипостезии, парастезии
- остеохондроз позвоночника
- последствия невритов
- радикулит
- неврозы
- бессонница
- мигрень
- нейроциркуляторная дистония
- энурез
- нейродермит
- угревая сыпь
- экссудативный диатез
- зудящие дерматозы
- воспалительные инфильтраты
- гиперфункция сальных желез
- целлюлит
- трофические язвы
- варикозное расширение вен
- грибковое и бактериальное поражение кожи
- нейросенсорная тугоухость
- воспаления слизистой оболочки рта
- вазомоторный ринит
- хронический гайморит
Дарсонваль в гинекологии:
Вагинизм:
Лечение: психологическое титанический стеноз мышц, временный теноз влагалища. Дарсонвализация области внешних половых органов и промежности, продолжительность 10 мин.
Курс лечения: до 10 процедур.
Зуд вульвы:
Лечение: дарсонвализация области матки и больших губ, промежности и бедер, продолжительность 5-8 минут. Ежедневно или через день.
Курс лечения: до 10 процедур.Кольпит (вагинит):
Лечение: дарсонвализация влагалища, слаботепловая доза, продолжительность 15-20 минут. Ежедневно, в т.ч. при язвенном кольпите. Курс лечения: до 10 процедур.
Крауроз вульвы:
Лечение: дарсонвализация области вульвы. Продолжительность 5 минут через день или ежедневно. Курс лечения: до 10 процедур.
Послеродовое кровотечение:
Лечение: дарсонвализация области молочных желез 5-7 минут 2 раза в день.
Курс лечения: 4-6 процедур.Разрыв промежности послеродовый:
Лечение: дарсонвализация области промежности грибовидным (при выраженной отечности) или влагалищным электродом продолжительность 6-10 минут. Ежедневно.
Курс лечения: 4-6 процедур.Трещины сосков молочных желез:
Лечение: дарсонвализация области трещин конусовидным электродом 5-7 минут. Ежедневно.
Курс лечения: 6-10 процедур.Фригидность:
Лечение: дарсонвализация внутривлагалищная и промежности по 5 минут. Через день.
Курс лечения: 12-15 процедур.Цервицит. Эндоцервицит:
Лечение: дарсонвализация шейки матки 3-5 минут ежедневно или через день
Курс лечения: 10-15 процедур.Настоящая работа посвящена исследованию возможности повышения эффективности комплексной терапии трофических язв и послеоперационных ран нижних конечностей с помощью топического иммуномодулятора. В исследовании приняли участие 44 больных
Настоящая работа посвящена исследованию возможности повышения эффективности комплексной терапии трофических язв и послеоперационных ран нижних конечностей с помощью топического иммуномодулятора.
В исследовании приняли участие 44 больных от 30 до 81 года (30 женщин, 14 мужчин) с хроническими трофическими язвами нижних конечностей. Трофические язвы развились из-за нарушения кровообращения в нижних конечностях по причине тромбофлебита или диабетической ангиопатии. У большинства больных тромбофлебит возник как осложнение варикозной болезни. Диагноз «варикозная болезнь, посттромбофлебитический синдром (ПТФС)» был постановлен 41 больному. На момент исследования признаки острого тромбофлебита на фоне ПТФС имелись у 9 человек, признаки рожистого воспаления кожи — у 5 человек. У 1 больного трофическая язва сочеталась с остеомиелитом большой берцовой кости, у двоих — с начинающейся гангреной пальцев ноги. В анамнезе трое больных перенесли флебэктомию, 1 больная — склерозирующую терапию по поводу варикозного расширения вен.
У подавляющего большинства исследованных больных имелась 1 трофическая язва и лишь у двоих больных были 2 язвы. В большинстве случаев язвы располагались на передней, внутренней или внешней поверхности голени, у 2 больных диабетической ангиопатией язвенный процесс локализовался на стопе. Размеры трофических язв варьировали от 0,5х0,5 см до 3х4,5 см. Кратер язвы был заполнен фибринозными массами у 30 больных, фибринозно-гнойными — у 6 больных, гнойно-некротическими фрагментами ткани — у 5 пациентов. В трех случаях на момент поступления больного язва выглядела чистой, без фибринозных, гнойных или некротических масс.
У 5 больных некротически-буллезной формой рожи на коже голени были признаки острого воспаления, пузыри с серозно-гнойным содержимым. У 2 других больных отмечались признаки начинающейся гангрены: соответственно I и III пальцы правой стопы были синюшно-черного цвета.
Лечение
При лечении всех 44 больных соблюдались следующие принципы лечения:
- постельный режим с приподнятым положением больной конечности для устранения застоя крови и лимфы;
- тщательный туалет кожи вокруг язвы;
- создание тока тканевой жидкости из язвы в повязку в начале лечения. Для этой цели использовали повязки с гипертоническим раствором NaCl в сочетании со спиртовым раствором хлорофиллипта, что обеспечивало очищение язвы, улучшение питания живых тканей дна и стенок язвы;
- активация регенеративных способностей организма после очищения кратера язвы.
Все больные ПТФС получали общее и местное лечение. Общими составляющими лечения были инфузионная (реополиглюкин 200 мл + трентал 5 мл + аскорбиновая кислота 5 мл в/в капельно, через день № 5), эскузан по 15 капель 3 раза в сутки, аспирин 0,5 г — 1 раз в сутки, троксевазин по 2 капсулы 3 раза в сутки в течение 15 дней или диовенор 600 мг по 1 табл. 1 раз в сутки в течение 30 дней. В дополнение к вышеописанному лечению пациенты с признаками острого тромбофлебита получали инъекции раствора гепарина 5000 ЕД п/к 4 раза в сутки в течение 6 дней.
Местное лечение в первые дни (от 1 до 4 дней) — хлорофиллипт спиртовой в сочетании с гипертоническим раствором, перевязки делались каждый день. После очищения язвы накладывались повязки с мазью гепона или солкосерил (контрольная группа, 10 человек). Как отмечалось выше, у 3 больных язва не содержала фибринозных, гнойных или некротических элементов. У этих больных сразу начинали лечение мазью гепона — иммуномодулятора, обладающего способностью повышать эффективность иммунной защиты, а также прямым противовирусным действием.
Мазь изготавливалась непосредственно в аптеке ГКБ №1 и имела следующий состав: гепона 0,006; ланолина 10,0; масла оливкового 10,0; воды для инъекций 10,0. Готовую мазь хранили при +4°С, использовали в течение 10 дней.
Мазь наносили тонким слоем на поверхность трофической язвы, повязки с мазью гепона меняли через день. Лечение проводилось в течение 10 дней (5 перевязок).
Лечение неосложненных трофических язв
В контрольной группе 10 больных получали такую же общую терапию, но местное лечение после очищения язвы проводили мазью солкосерил. Заживление язв у больных этой группы происходило на 5–15 дней дольше, чем при применении мази гепона. У 1 больной контрольной группы в ходе лечения мазью солкосерил произошло ухудшение, развилось рожистое воспаление кожи (некротически-буллезная форма). Этой пациентке было назначено адекватное хирургическое лечение, в дополнение к общему лечению применялись антибиотик и бисептол, для местного лечения вместо солкосерила использовалась мазь гепона.
Лечение язвенных дефектов кожи после некрэктомии по поводу некротически-буллезной формы рожи
Больные с некротически-буллезной формой рожи в дополнение к инфузионной терапии получали инъекции цефазолина по 1 г в/м 3 раза в сутки в течение 7 дней, а также бисептол 480 мг по 1 табл. 3 раза в сутки в течение 10 дней. На фоне консервативного лечения проводили оперативное вмешательство — некрэктомию. Пузыри вскрывались, некротизированные ткани удалялись, открытая рана обрабатывалась раствором перманганата калия. Далее открывшиеся после некрэктомии большие дефекты кожи лечили гепоном, как трофические язвы. У всех больных отмечались хорошие результаты лечения. Через 3–4 дня после начала применения мази гепона наблюдался выраженный рост грануляционной ткани с последующим формированием соединительнотканного рубца в кратчайшие сроки.
Лечение послеоперационных ран нижних конечностей у больных диабетической ангиопатией
При лечении больных диабетической ангиопатией консервативное лечение дополняли адекватными дозами инсулина (п/к). В качестве антибиотика использовали линкомицин по 600 мг в/м 2 раза в сутки в течение 14 дней. При начинающейся гангрене пальца на фоне консервативного лечения проводили адекватное оперативное вмешательство — ампутацию или ограниченное иссечение некротизированных элементов. В послеоперационном периоде промывали рану и свищевые ходы раствором гепона (0,002 г в 10 мл физиологического раствора), а также накладывали повязки с мазью гепона, как описано выше. Результаты лечения свидетельствуют о значительной активации роста грануляционной ткани и ускоренном заживлении послеоперационной раны под влиянием гепона.
Очевидно, что применение гепона в описанных выше клинических случаях стимулировало активный рост грануляционной ткани. Обычно у больных диабетической ангиопатией проходимость капиллярного русла оказывается минимальной, во время хирургических манипуляций кровь выделяется, как правило, только из подкожных сосудов, внутренние ткани практически обескровлены, имеют бледно-розовый цвет. Рост грануляционной ткани у таких больных либо не отмечается вовсе, либо протекает очень вяло, послеоперационные раны хронически не заживают, остаются трофические язвы. Применение гепона позволило добиться ускоренного заживления послеоперационных ран и незаживающих язв у больных диабетической ангиопатией.
Литература
Клинический пример
Больная О. Л. О., 52 года (ИБ № 5039).
Диагноз при поступлении: варикозная болезнь, посттромбофлебитический синдром, трофическая язва правой голени.
Диагноз окончательный: варикозная болезнь, посттромбофлебитический синдром, трофическая язва правой голени. Рожистое воспаление правой голени (некротически-буллезная форма).
Жалобы при поступлении: боли в области правой голени, усиливающиеся при ходьбе, наличие трофической язвы на передней поверхности нижней трети правой голени.
Anamnesis morbi: считает себя больной в течение 20 лет, когда впервые появились варикозные расширения вен правой голени. Неоднократно лечилась по поводу данного заболевания у ангиохирурга по месту жительства, от оперативного лечения отказывалась. Трофическая язва появилась около месяца назад, попытки самостоятельно лечиться облегчения не принесли, обратилась в хирургическое отделение 1-й ГКБ.
Anamnesis vitae: детских болезней не помнит, болезнь Боткина, туберкулез, наличие венерических заболеваний у себя и ближайших родственников отрицает. Аллергологический анамнез не отягощен.
Status praesens objectivus: общее состояние больной удовлетворительное, сознание ясное, положение в постели активное. Больная повышенного питания, костно-мышечная система без патологии. Кожа и видимые слизистые обычной окраски. Региональные лимфатические узлы не увеличены, подвижны, безболезненны. В легких дыхание везикулярное, ЧДД 16 в 1 мин. Тоны сердца ритмичные, пульс 68 уд. в 1 мин, АД 130/80 мм рт. ст. Язык влажный, розовый, живот мягкий, безболезненный, печень — по краю реберной дуги, селезенка не пальпируется, симптом «поколачивания» отрицателен с обеих сторон. Физиологические отправления в норме.
Locus morbi: правая нижняя конечность отечна, голень синюшного цвета, болезненна при пальпации. На передней поверхности нижней трети голени трофическая язва 2х2 см, края гиперемированы, в кратере фибринозное отделяемое.
Анализы: кровь на RW — отрицательная; биохимический анализ крови — белок 54 г/л, креатинин 76 мкмоль/л, мочевина 5,5 ммоль/л, остаточный азот 25 ммоль/л, диастаза 20 г/(ч/л), билирубин 16 — 4 — 12 мкмоль/л, глюкоза 3,2 ммоль/л; коагулограмма — протромбин 85%, фибриноген 3,2 мкмоль/л, время рекальцификации 90 с; общий анализ крови: Э — 5,5 млрд./мл, Л — 6,4 млн./мл, Hb — 115 г/л, цветной показатель — 0,92, СОЭ — 25 мм/ч; общий анализ мочи — норма.
Лечение: раствор гепарина по 5000 ЕД п/к каждые 6 ч, аспирин 0,25 г по 1 табл. 1 раз в день; местно трофическую язву обрабатывали спиртовым раствором хлорофиллипта, поверхность язвы 2 раза в день смазывали мазью троксевазин, на ночь — мазью солкосерил. Через 5 дней лечения общее состояние пациентки значительно ухудшилось, температура тела повысилась до 39,5°С. Кожные покровы правой нижней конечности резко гиперемированы, гипертрофированы, болезненны. Установлен диагноз: рожистое воспаление правой нижней конечности.
Коррекция лечения: цефазолин по 1 г 2 раза в сутки, бисептол 480 мг по 1 табл. 3 раза в сутки. Через двое суток в области пораженной конечности появились пузыри с серозной жидкостью, под которыми впоследствии образовались участки некроза дермы (некротически-буллезная форма рожи).
Ввиду отсутствия положительного эффекта от предшествующей терапии, у больной проведено лечение с применением гепона.
Местно — произведено рассечение пузырей, удаление некротических элементов тканей. Были назначены ванны с перманганатом калия, инфузионная терапия (реополиглюкин 200 мл + трентал 5 мл + аскорбиновая кислота 5 мл в/в капельно, через день № 5), эскузан по 15 капель 3 раза в сутки, аспирин 0,5 г — по 1 табл. 1 раз в сутки, троксевазин по 2 капсулы 3 раза в сутки в течение 15 дней или диовенор 600 мг по 1 табл. 1 раз в сутки в течение 30 дней.
Locus morbi на момент начала терапии гепоном: по передней поверхности правой голени 3 язвенных дефекта кожи 10х10 см, раны заполнены фиброзно-гнойным отделяемым. После санации раневой поверхности раствором риванола применялись повязки с гепоном. Смена повязок проводилась через день. Уже после второй перевязки появился значительный рост грануляционной ткани, к концу лечения (всего 5 перевязок в течение 10 дней) раны очистились. Проведена операция аутодермопластики марочным способом (15 марок). Гепон в виде мази продолжали применять на всей послеоперационной поверхности. На фоне применения гепона «прижились» все 15 марок, в кратчайшие сроки сформировался рубец.
Клинический пример
Больная К. Л. Н. , 78 лет (ИБ № 6784).
Диагноз при поступлении: облитерирующий атеросклероз сосудов нижних конечностей. Сахарный диабет.
Диагноз окончательный: сахарный диабет III степени. Диабетическая ангиопатия нижних конечностей. Начинающаяся гангрена III пальца (ногтевая фаланга) правой стопы.
Жалобы при поступлении на постоянные боли в нижних конечностях, особенно в области III пальца правой стопы, общую слабость, недомогание.
Anamnesis morbi: считает себя больной около 20 лет, когда впервые был обнаружен сахарный диабет. Неоднократно лечилась в эндокринологическом и хирургическом стационарах. Последнее обострение началось 3 недели назад, когда появились перечисленные выше жалобы. Попытки самостоятельного лечения оказались безрезультатными, обратилась в хирургическое отделение 1-й ГКБ.
Anamnesis vitae: аппендэктомия в 1950 году. Болезнь Боткина, туберкулез, венерические заболевания у себя и ближайших родственников отрицает. Аллергологический анамнез не отягощен. Отмечает длительно протекающие гнойные процессы при любых незначительных травмах.
Status praesens objectivus: общее состояние средней тяжести, сознание ясное, положение в постели активное. Больная обычного питания, костно-мышечная система без патологии. Региональные лимфатические узлы не увеличены, подвижны, безболезненны. В легких — везикулярное дыхание, ЧДД 16 в 1 мин. Тоны сердца ритмичны, слегка приглушены, Ps 68 уд. в 1 мин, АД 130/90 мм рт. ст. Язык слегка суховат, живот правильной формы, участвует в акте дыхания, при пальпации безболезненный. Симптомы раздражения брюшины отрицательны. Печень по краю реберной дуги, селезенка не пальпируется. Симптом «поколачивания» отрицателен с обеих сторон. Физиологические отправления в норме.
Locus morbi: кожные покровы обеих нижних конечностей бледные, сухие. На стопах кожа прохладная на ощупь. Кожа III пальца правой стопы в области ногтевой фаланги синюшно-черного цвета. Движения в пальце сохранены.
Анализы: RW — отрицательная. Общий анализ крови: Э — 4,2 млрд./мл, Л — 9,2 млн./мл, Hb — 105 г/л, цветной показатель — 0,95, СОЭ — 17 мм/ч. Биохимия крови: глюкоза (при поступлении) 18,5 ммоль/л, глюкоза (после коррекции) 5,4 ммоль/л; билирубин 20,3–5,8–14,5 мкмоль/л, АЛТ — 0,43 ммоль/(ч/л), АСТ — 0,3 ммоль/(ч/л). Общий анализ мочи — норма. Коагулограмма: протромбиновый индекс 90%, фибриноген 8,8 мкмоль/л, время рекальцификации 100 с.
Лечение: инъекции инсулина (п/к) 28 ЕД утром, 16 ЕД вечером, раствора линкомицина 600 мг в/м 3 раза в сутки в течение 14 дней. Инфузионная терапия (реополиглюкин 200 мл + трентал 5 мл + актовегин 5 мл в/в капельно, через день № 5).
Местно — в III палец правой стопы под жгутом ввели линкомицин. Ночью после инъекции в области III пальца появились «дергающие» боли. Утром в области некроза кожи произведен овальный разрез длиной около 2,5 см, иссечены некротические элементы в области лизированного участка ногтевой фаланги, удалены секвестры, поставлен резиновый выпускник, наложена асептическая повязка. Со следующего дня начали накладывать повязки с мазью гепона, перевязки проводили через день №5. Во время перевязок удалялись некротические элементы до «живой» ткани. Ампутации пальца удалось избежать. Последующее лечение прошло успешно по типу лечения костного панариция. Отмечались быстрое очищение раны, энергичный рост грануляционной ткани и формирование рубца из соединительной ткани.
Клинический пример
Больная Б. Л. А., 65 лет (ИБ № 4571).
Диагноз при поступлении: диабетическая ангиопатия сосудов нижних конечностей, начинающаяся гангрена I пальца правой стопы.
Диагноз окончательный: сахарный диабет II типа средней тяжести в стадии декомпенсации. Диабетическая ангиопатия нижних конечностей. Начинающаяся гангрена I пальца правой стопы. Диабетическая нефропатия I степени.
Жалобы при поступлении: постоянные боли в области правой стопы, черный цвет кожных покровов I пальца правой стопы, общая слабость и недомогание.
Anamnesis morbi: считает себя больной около 20 лет, когда впервые был выявлен сахарный диабет. Неоднократно лечилась в эндокринологическом отделении. Перечисленные выше жалобы появились около 2 недель назад. Пыталась лечиться самостоятельно — без результата. Обратилась за помощью в хирургическое отделение 1-й ГКБ.
Anamnesis vitae: детских болезней не помнит. Болезнь Боткина, туберкулез, венерические заболевания у себя и ближайших родственников отрицает. Аллергологический анамнез не отягощен. Периодически отмечает боли в области сердца, повышения АД.
Status praesens objectivus: общее состояние удовлетворительное, сознание ясное, положение в постели активное. Больная повышенного питания. Кожные покровы бледные, костно-мышечная система без патологии. Региональные лимфатические узлы не увеличены, подвижны, безболезненны. В легких — везикулярное дыхание, ЧДД 16 в 1 мин. Тоны сердца приглушены, ритмичны, Ps 82 удара в 1 мин, АД 140/80 мм рт. ст. Живот мягкий, при пальпации безболезненный. Печень по краю реберной дуги, селезенка не пальпируется. Симптом «поколачивания» с обеих сторон отрицателен. Физиологические отправления в норме.
Locus morbi: обе голени и стопы прохладные на ощупь. Пульсация на A.dorsalis pedis значительно ослаблена. I палец правой стопы в области ногтевой и средней фаланг синюшно-черного цвета, движения в пальце сохранены.
Анализы: RW — отрицательная; Э — 3,2 млрд./мл, Л — 13,5 млн./мл; Hb — 104 г/л, цветной показатель — 0,97; СОЭ — 56 мм/ч; протромбин — 100%, фибриноген 4,8 мкмоль/л, время рекальцификации 90 с: глюкоза крови 12,5 ммоль/л; общий анализ мочи — Л на все поле зрения.
Реовазография — общий кровоток правой голени снижен, левой голени достаточный. Тонус сосудов повышен. Затруднен венозный отток, больше справа.
Лечение: операция — ампутация I пальца правой стопы с головкой I плюсневой кости.
Режим II, диета 9. Инъекции инсулина (п/к) 26 ЕД утром, 16 ЕД вечером. Инъекции раствора линкомицина 600 мг в/м 3 раза в сутки в течение 14 дней. Местно — перевязки со спиртовым раствором хлорофиллипта, затем мазью левомиколь.
Locus morbi на момент начала лечения гепоном: послеоперационная рана в области I пальца правой стопы до 3 см в диаметре, имеется свищевой ход к культе плюсневой кости с гнойным отделяемым. Лечение препаратом гепон включало промывания свищевого хода и послеоперационной раны раствором гепона (0,002 г в 10 мл физиологического раствора). Процедуры с использованием гепона повторяли через день, всего 5 процедур в течение 10 дней. На 6-й день лечения гепоном из свищевого хода был извлечен секвестр. На 10-е сутки рана очистилась и уменьшилась в диаметре до 1,5 см. Края раны сцеплены лейкопластырем по типу наводящих швов. Продолжено лечение мазью гепона. К 14-му дню появилась грануляционная ткань, но из свищевого хода продолжали выделяться секвестры культи плюсневой кости. К 30-му дню рана зажила вторичным натяжением.
Дарсонваль — это прибор, который полюбился врачам-трихологам и многим специалистам в области косметологии. Аппарат используется для уменьшения мимических морщин, стимуляции роста волос, при проблемах с венами, а также при устранении боли в мышцах.
Почему «Дарсонваль» универсален в борьбе за красоту, какие зоны тела особенно нуждаются в его воздействии, и почему он должен быть в обиходе любой семьи — расскажем в этой статье.
О дарсонвализации
Дарсонвализация — это метод высокочастотной электротерапии. На тело человека идет воздействие импульсными токами высокой частоты и малой силы. На практике это воздействие ощущается как легкие, приятные и комфортные покалывания.
С помощью токов «Дарсонваль» усиливает микроциркуляцию крови. Расширяются капилляры и улучшается кровообращение, устраняются сосудистые спазмы.
Такое воздействие на кожу уменьшает зуд и боль, восстанавливает кожный покров и устраняет очаги воспаления. Но самое важное то, что дарсонвализация воздействует не только на кожу, но и на внутренние органы — улучшает их работу.
Из чего состоит набор «Дарсонваль»
Аппарат «Дарсонваль» представляет собой набор из четырех насадок для воздействия на разные зоны тела и самого прибора с регулятором мощности. Насадки выполнены из стекла и заполнены инертным газом.
При работе с прибором на него устанавливают необходимую насадку, включают его в сеть и начинают воздействие на кожу. Процесс стимуляции ощущается как легкое, приятное покалывание. «Дарсонваль» часто используется в косметологии. И в то же время он обладает лечебным действием. Каким образом он оздоравливает и восстанавливает красоту расскажем ниже.
Дарсонваль →
Улучшаем рост волос
При воздействии на кожу головы аппаратом «Дарсонваль» улучшается ее кровоснабжение. Волосяные луковицы «пробуждаются» — начинают получать питание, к ним лучше поступает кислород, улучшается рост волос. Поэтому аппарат будет полезен при выпадении волос, облысении, перхоти, медленном росте волос.
При этом важно помнить, что эффективное воздействие идет именно на прикорневую зону. Если волосы длинные, то даже хорошее питание их корней не сможет обеспечить блеск и здоровый по всей длине. Поэтому сочетание дарсонвализации и средств по уходу за красотой и здоровьем волос поможет быстрее добиться желаемого результата.
При дарсонвализации обновление волос происходит в более быстром темпе. Необходимо внимательно отнестись к процессу использования устройства. Если волосы активно выпадают, то есть вероятность, что выбранная мощность воздействия слишком высока, и нужно уменьшить ее воздействие.
Избавляемся от морщин и прыщей на лице
Когда хочется подарить коже упругость и здоровый вид, «Дарсонваль» окажется эффективным помощником. Стимуляция кровотока благоприятно сказывается на состоянии внешнего вида кожи. Улучшается ее питание, насыщение клеток кислородом. Обменные процессы происходят активнее. Клетки быстрее обновляются. Результат радует: кожа светится изнутри, а морщины становятся менее заметными.
Еще одна проблема — прыщи. «Дарсонваль» помогает их устранить: подсушивает очаговое воспаление. В наборе с устройством идет специальная насадка для точечного воздействия. При этом важно учитывать тот факт, что появление прыщей может быть спровоцировано, например, заболеваниями желудочно-кишечного тракта. Тогда аппарат выступает как вспомогательное средство, которое будет эффективно в комплексе с другими, необходимыми процедурами.
Прыщики, воспаления кожи, угревая сыпь, кожный зуд при аллергии, бледная или жирная кожа, подтяжка мимических морщин, реабилитация после пластических операций – со всеми проблемами легко справится Дарсонваль.
Сохраняем красоту ног
«Дарсонваль» — помощник при профилактике венозной недостаточности, а также при лечении первой стадии варикоза.
Благодаря использованию аппарата, увеличивается скорость циркуляции крови. Расширяются капилляры и просветы сосудов, устраняются сосудистые спазмы. С поверхности кожи исчезают неэстетичные «сеточки» и мелкие сосудики.
Помимо этого, улучшение кровообращения помогает клеткам кожи питаться — внешний вид ног становится более здоровым, кожа становится упругой, исчезает целлюлит.
Избавляемся от боли в спине
«Дарсонваль» помогает при снятии мышечного спазма, убирая или снижая болевой синдром в мышцах. Аппарат можно и нужно активно использовать при остеохондрозе, спондилоартрозе. А также при:
- сидячем образе жизни — когда возникает напряжение в шее, плечах и пояснице;
- после тяжелых физических нагрузок — работа на даче или длительная, сложная тренировка в спортзале;
- после неудачного движения или падения, — при растяжении.
Дополнительно вы можете использовать Дарсонваль если у вас:
- Гайморит, насморк и отит
- Невралгия, трофические язвы, незаживающие раны
- Геморрой, гематомы, отеки.
- Пародонтоз.
- Кардиальный невроз, бессонница, мигрень.
- Герпетические высыпания, лимфаденит, паротит.
- Болезнь Рейна, неврит, невралгия лицевого нерва, периостит.
- Артрит суставов.
Как долго можно использовать «Дарсонваль»
Самый важный момент при использовании аппарата «Дарсонваль» — помнить, что его лечебный эффект не может быть мгновенным. И здесь не поможет увеличение мощности его воздействия. Наоборот — может навредить и вызвать реакцию в виде зуда, жжения, покраснений на коже.
Каждый организм индивидуален. Чувствительность кожи у всех разная. Нужно набраться терпения и следовать инструкциям или рекомендациям специалиста. И в то же время есть признаки, когда лучше прекратить дальнейшую стимуляцию аппаратом:
- зуд;
- покраснение;
- головная боль.
В остальных случаях дискомфорта рекомендуется снизить мощность стимуляции. И наблюдать за собственными ощущениями. Важно, чтобы во время процедуры сохранялся комфорт.
Противопоказания
1.Онкологические заболевания и некрозы. При воздействии аппаратом повышается кровообращение. Клетки лучше делятся, обновляются, питаются. Это способствует росту «плохих» клеток.
2.Беременность. Во избежание риска удара током, если будущая мама по какой-то причине не проконтролирует мощность работы прибора и это окажет негативное действие на плод.
4.Повышенная температура тела при простуде. Инфекция снижает иммунитет. Кровообращение усиливается во время работы с аппаратом, и заболевание с легкостью прогрессирует.
5. Детский возраст до семи лет. Перед использованием необходимо проконсультироваться с лечащим врачом или педиатром.
Правила безопасного и комфортного использования «Дарсонваля»
1. Понять чувствительность вашей кожи. Перед применением попробовать действие прибора на тыльной стороне руки — какие ощущения вызывает воздействие аппаратом. С помощью регулятора мощности на приборе добиться, чтобы покалывание стало комфортным, а не болезненным.
2. Во избежание удара током не брать аппарат влажными руками.
3. Во избежание ожогов во время работы изделия не прикасаться к его железным частям.
4. Протирать используемые насадки после каждого использования. При контакте с кожей на приборе может образоваться пленка от сальных выделений. Если ее не убирать, эффект от воздействия аппаратом снижается.
5. Аккуратно относиться к насадкам изделия. Они сделаны из стекла, поэтому при падении могут повредиться или разбиться.
Дарсонваль – это универсальный аппарат в борьбе за сохранение красоты и здоровья. С его помощью вы избавитесь от морщин и прыщей на лице, снизите боль при остеохондрозе, справитесь с насморком или головной болью. Устройство, которое справляется со многими болезнями и неприятными недугами, обязательно должно быть в вашем обиходе.
В ортопедических салонах сети «Ортикс» представлен аппарат «Дарсонваль» немецкого и российского производства.
Задавайте возникающие вопросы по аппарату «Дарсонваль» в сообществах «Ортикс» в социальных сетях. Получите консультацию по общему бесплатному номеру или закажите услугу «Обратный звонок».
![Трофическая язва]()
Трофическая язва – крайне неприятное и опасное заболевание, требующее немедленного лечения. Однако терапия для каждого случая индивидуальна, так как причин возникновения патологии очень много. Чтобы избавиться от симптомов заболевания, необходимо пройти качественную диагностику, обратившись к квалифицированным специалистам.
Тромбофлебит – что это?
Болезнь представляет собой нарушение кровотока или лимфатической системы, которые характеризуются образованием открытой раны преимущественно на нижних конечностях. Они, в свою очередь, заживляются крайне сложно, местная терапия практически не помогает. Осложнения происходят в случае присоединения инфекции, что приводит к более серьёзным последствиям заболевания.
Патология склонна к рецидивам и показывает малую способность к заживлению.
![]()
Чаще всего люди приходят на приём к доктору с язвами, локализующимися в области стопы, голени или лодыжки. Он жалуется на использование различных способов лечения, но. Как правило, ни один из способов не приносит ожидаемого облегчения. Наоборот, язва становится только больше и глубже.
Болезнь наиболее часто диагностируется у пациентов пожилого возраста, а также у людей, страдающих сахарным диабетом, варикозным расширением вен и другими патологиями, которые характеризуются нарушением кровообращения в области образования дефекта.
Чтобы устранить трофические язвы на ногах, требуется незамедлительно посетить врача и пройти полную диагностику состояния здоровья. Доктор не только качественно обработает рану, но и назначит соответствующую терапию, способную заживить рану и наладить кровообращение в области поражения тканей.
![язва]()
Симптомы
Трофические язвы конечностей не образуются одномоментно. Они проходят несколько этапов, прежде чем появится кровоточащая рана, которая быстро покрывается гноем.
- Сначала проявляется отёчность, которая сильно чешется и зудит.
- Кожа становится похожа на тонкий пергамент.
- Проявляется синюшность и несвойственная пигментация тканей.
- Часто наблюдается озноб во время сна.
- Появляются судороги мышц икр в ночные часы, во время сна.
- На истончившейся коже возникают капли желтоватой, прозрачной жидкости типа сукровицы.
Далее появляется язва с острыми и уплотнёнными краями. Очень быстро в незаживающую рану поселяются патогенные микроорганизмы, что приводит к нагноению раны.
Ноги более подвержены образованию сложных и глубоких язв, так как здесь часто происходит замедление движения крови в сосудах и венах. Ограниченное питание тканей и нарушения лимфатической системы приводит к образованию открытых ран.
Причины
Основной причиной развития открытых ран называют нарушение кровоснабжения в определённой части организма. Чаще всего это нижние конечности, так как замедленный кровоток и образование тромбов характерны для этой области.
У пациентов, страдающих сахарным диабетом, трофические язвы главным образом локализуются на большом пальце стопы или пятках.
Распространёнными причинами возникновения дефектов называют:
- Недостаточность венозная в хроническом виде, развивающаяся из-за варикоза вен, посттромботического заболевания, после некоторых операций или в результате аномального строения вен с рождения;
- Хроническая форма артериальной недостаточности, развивается в результате заболевания сахарным диабетом, гипертонической болезни или патологий артерий ног;
- нейротрофические расстройства, которые формируются в результате серьёзных травм позвоночника;
- свищи вен и артерий, они бывают врождённые и приобретённые;
- лимфедема;
- изменения травматического характера, к примеру после обморожения, радиационного воздействия или ожога;
- инфекции, в том числе вирус герпеса, туберкулез или гнойные воспаления;
- опухоли различной этиологии, как доброкачественные, так и злокачественные;
- внешнее воздействие, в том числе употребление наркотических и психотропных препаратов.
Также причиной развития трофических язв нижних конечностей может стать совокупность нескольких причин из перечисленного списка.
Далеко не у всех пациентов с перечисленными заболеваниями и патологиями возникают трофические язвы. Существует ещё ряд факторов, которые могут стать решающими в развитии кожного дефекта. К примеру, избыточная масса тела, а также чрезмерные физические нагрузки или долгое пребывание в одном положении. Последнее относится не только к «сидячей» работе, но и к людям, которые по причине травм, операций или нарушений деятельности организма вынуждены лежать.
Пожилые люди чаще страдают данной проблемой, так как в силу возраста нарушается кровообращение в нижних конечностях, образ жизни малоподвижен, а также существует ряд хронических заболеваний. Кроме того, с течением лет иммунная система организма ослабевает.
Патогенез
![как выглядит трофическая язва]()
Чаще всего болезнь наблюдается в результате нарушения естественного кровотока в венах и артериях нижних конечностей, а также проблемах с течением лимфы. Кровь становится гуще, медленнее передвигается по сосудам, продукты обмена скапливаются в мелких капиллярах. В результате ткани истончаются, нарушается система регенерации клеток. Возникает ситуация. Когда даже малейшая царапина может стать причиной разрастания трофической язвы.
Повреждённые клетки тканей и некроз становится благоприятный средой для размножения патогенной микрофлоры. Бактерии вызывают нагноение, а также распространяют инфекцию по организму. Это может приводить к таким осложнениям как гангрена и сепсис, с последующей ампутацией конечности.
У людей с низким порогом чувствительности, к примеру, страдающих диабетом, повышен риск развития трофических язв, так как они могут вначале не замечать ран на ногах.
Классификация и стадии
Лечение трофических язв связано с особенностями их происхождения. При этом применяют обширную классификацию, по которой делят патологии на многочисленные разновидности. Патологию делят на несколько групп, которые формируются в зависимости от причины возникновения болезни, а также интенсивности её течения и заживления при квалифицированной терапии.
![стадии заболевания]()
Классификация трофических язв, следующая:
- Венозные. Их развитие связано с варикозом и образованием тромбов в глубоких венах.
- Артериальные. Связаны с развитием атеросклеротических бляшек.
- Диабетические. Они связаны с повышенным содержанием сахара, нарушениями кровообращения в капиллярах, патологии нервов.
- Гипертонические. Наблюдаются при течении синдрома Мартореля.
- Системные. Появляются при системных нарушениях организма, к примеру, нарушениях обмена веществ, васкулите и других заболеваниях.
- Нейротрофические. Возникают на фоне патологий или травмирования нервных стволов.
- Рубцовые. Образуются в местах, где проводились оперативные вмешательства и остались шрамы.
- Застойные. Происходят в результате недостаточного кровоснабжения и предельной отёчности конечностей, чаще это случается при сердечно-сосудистых патологиях.
- Пиогенные. Запущенные состояния гниения, когда человек не следит за собственной гигиеной.
- Специфические и инфекционные. Связаны с параллельным течением опасных заболеваний пациента, к примеру, туберкулёзом или сифилисом.
- Малигнизированные. Образованы опухолями на коже.
- Лучевые.
- Возникшие в результате внешнего воздействия, например, ожогов или обморожения.
Также существует разновидность трофических язв, которые образуются в результате самостоятельного членовредительства пациента самому себе. Их называют искусственными. Чаще всего пациент пытается симулировать состояние болезни таким образом.
Согласно официальным классификациям, выделяют несколько основных стадий заболевания. Первая стадия предполагает возникновение поверхностной раны. Она располагается на нижней конечности, ткани вокруг синюшные, кожа истончена, наблюдается отёчность и боль в центре дефекта. Сама рана сухая и пока не загноившаяся.
Вторая стадия обусловлена ухудшением состояния раны. Она увеличивается в размерах, появляются бугры и неровности, края синюшного цвета. Язва мокнущая с гнойным налётом, затрагивает все слои кожи.
На третьей стадии уплотняется дно язвы и её стенки, кожа вокруг становится болезненной и сильно отёчной. Четвёртая стадия характеризуется постоянно мокнущей раной, при нажатии на края которой проявляется кровь. Кожные покровы бледные, тонкие, неживые.
Пятая стадия предполагает начало процесса заживления раны. Она очищается от гноя и начинает затягиваться. На шестой стадии трофическая язва заживляется, образуется плотный рубец.
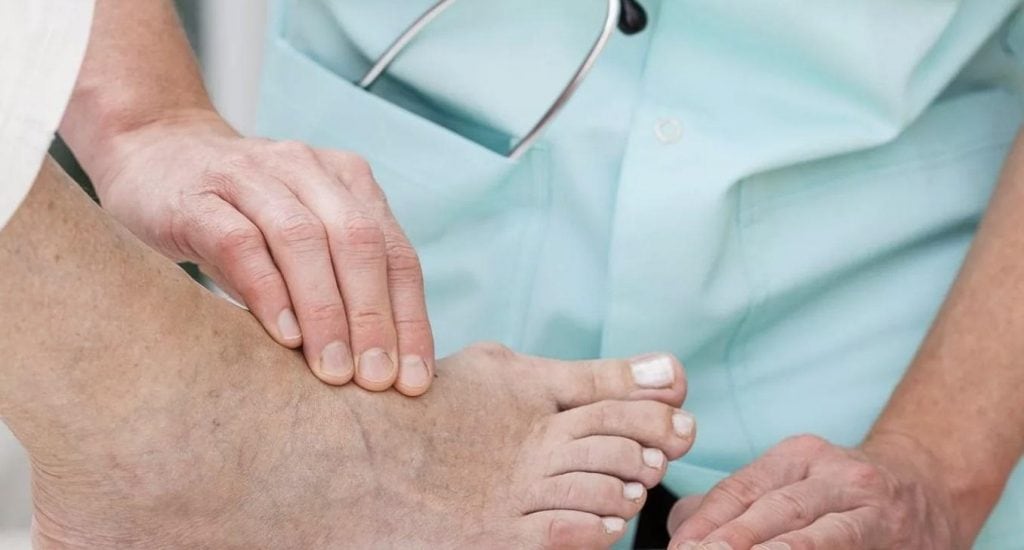
Диагностика
![пальпация]()
Пациент, заметивший на своих конечностях язву, должен незамедлительно обратиться к врачу. Это может быть хирург или флеболог. В первую очередь квалифицированный доктор проводит визуальный осмотр и собирает анамнез пациента. Затем назначаются стандартные анализы и изучается карта пациента.
Только после установления причин возникновения трофических язв назначаются специальные анализы и проводятся специфические диагностические мероприятия.
Для назначения анализов учитывается возраст пациента, его хронические и сопутствующие патологии, учитывается количество язв и места их локализации. Для начала доктор назначает стандартные виды анализов: моча, биохимический и общий анализ крови. В рамках анализа крови определяется количество сахара и холестерина. Это очень важные показатели.
Если рана мокнущая, можно взять выделяемую жидкость на бакпосев, а также провести гистологию и цитологию. Это позволяет определить агрессивность трофических язв, а также определить тип присоединившейся патогенной микрофлоры.
Для верности диагноза также проводится ультразвуковое исследование венозного кровотока. Если предполагается нарушение артериального потока, направляют на МРТ с введением контрастного вещества, чтобы определить место нарушения.
Лечение
![лечение]()
Спрашивая, как лечить трофическую язву, пациент должен понимать, что это не просто использование препаратов и мазей. Здесь важен комплексный подход, чтобы искоренить причину возникновения дефектов тканей, восстановить кровообращение и улучшить регенерацию. В противном случае предполагается возникновение рецидивов.
В зависимости от сложности заболевания применяют консервативное лечение мазями и другими препаратами, возможно, с использованием физиотерапии и рецептов народной медицины. При запущенных случаях показанием может стать оперативное вмешательство.
Трофическую язву можно также вылечить при помощи ЭВЛК. Данный способ лечения актуален, если причина недуга заключается в больной вене, которая нарушает кровоток и тем самым провоцирует развитие язвы на нижних конечностях
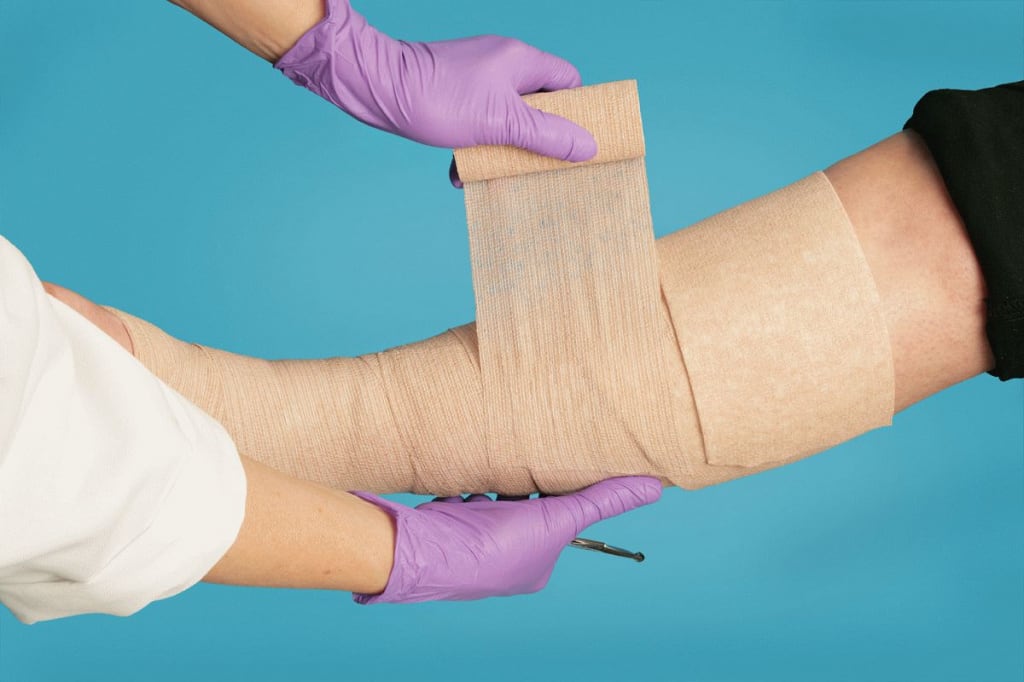
Консервативная терапия
![компрессионное лечение]()
Если человеку не требуется срочное хирургическое вмешательство, как правило, врач назначает консервативное лечение. Оно включает использование компрессионного белья для восстановления нормального кровообращения в конечностях. А также применение широкого спектра лекарственных препаратов.
В качестве компрессии используют специальные чулки или эластичные бинты.
![медикаменты]()
Медикаментозная терапия включает регулярные профессиональные обработки раны, а также использование веществ против воспаления, инфицирования раны и стимулирующих заживление дефекта. В комплексе назначаются антибиотики широко спектра, препараты для восстановления нормального тока венозной крови, противовоспалительные и трофические вещества.
Антибиотикотерапию применяют при явных признаках инфекции: покраснение раны, гнойные выделения, повышение температуры тела пациента.
Длительность приёма антибиотиков варьируется в зависимости от запущенности патологии и ответа патогенной микрофлоры на применение препаратов против трофических язв. Курс длится от 2–3 недель вплоть до двух месяцев непрерывного приёма таблеток или инъекций. При сильных болях используются подходящие пациенту обезболивающие.
Показано также использование средств против свёртываемости крови, препаратов, улучшающих приток венозной крови и её нормальную циркуляцию. Не менее важно использовать мази против варикозного расширения вен. На фоне общей терапии используют местные обработки, обязательно антисептиком, а затем нетугая повязка с мазями для трофических язв. Они заживляют и способствуют регенерации клеток.
По мере заживления начинают применять специальные пластыри для данного заболевания.
Нельзя перетягивать область поражения, применяя тугие повязки. К ране нужно обеспечить свободный доступ кислорода, чтобы заживление происходило быстрее.
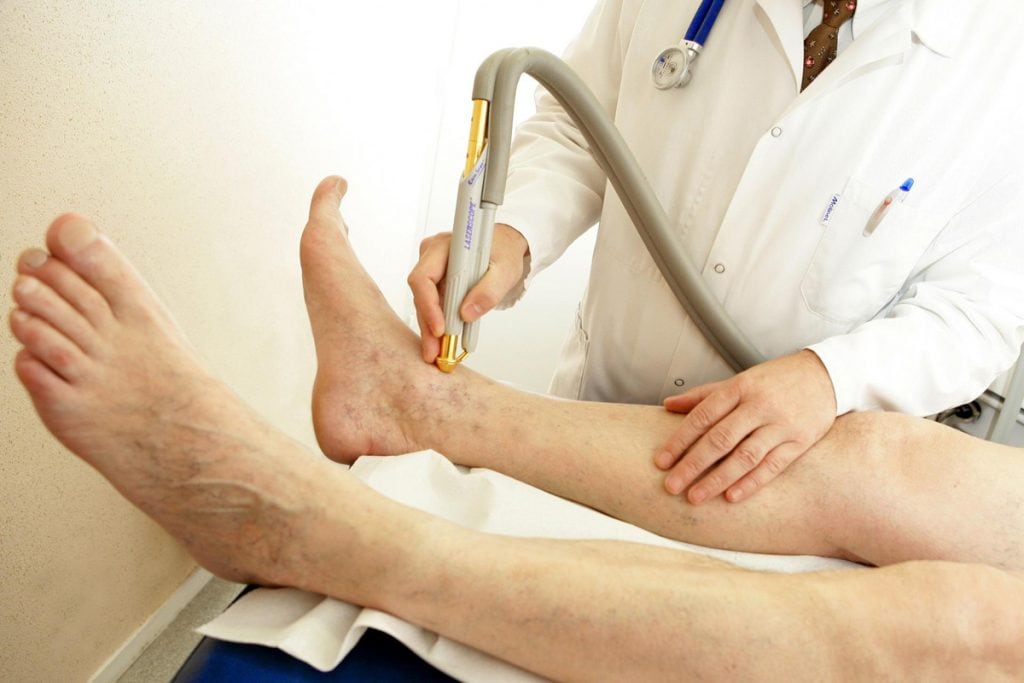
Хирургическое вмешательство
![лечение при помощи ЭВЛК]()
Если размеры поражения превышают показатели 50–70 мм требуется помощь хирурга. Он убирает некротические ткани, зачищает гной и при необходимости проводит замещение отсутствующего кожного покрова путём трансплантации.
Операция по восстановлению кровообращения в повреждённом сосуде проводится одновременно с лечением трофической язвы.
Если язва осложнена обширным некрозом, особенно это касается пальцев ног, назначается ампутация части конечности. В настоящее время существуют щадящие методы восстановления кровотока с помощью лазера или специального клея, однако положительный исход применения подобной процедуры может предусмотреть только врач.
В рамках лечения и восстановления пациенту назначаются физиотерапевтические процедуры. К примеру, лечение дарсонвалем, озонотерапеия, СУФ и инфракрасное облучение, лазерная корректировка и магнитотерапия. При домашних обработках, наряду с антисептиками, используются примочки с отварами трав.
Лекарства и препараты
![медикаментозное лечение]()
В каждом индивидуальном случае лекарственные средства подбираются для конкретного пациента. В начале терапии доктор может назначить антибиотики широкого спектра, но после получения результатов биохимии и бакпосева назначения могут быть скорректированы.
В качестве веществ, способствующих ускорению процесса восстановления тканей и обменных процессов, применяют Актовегин или Пентоксифиллин. Для заживления и устранения варикоза применяют венотоники. Это мази для лечения варикоза – Флебодия 600, Детралекс или Троксевазин. Для местных обработок можно использовать Мирамистин или Хлоргексидин.
Курс лечения и особенности обработок назначается только наблюдающим доктором. Самолечение в этом случае недопустимо и не принесёт желаемого выздоровления. Заживление у всех проходит по-разному. Первые улучшения пациент заметит спустя 2 – 3 недели с момента начала терапии. Стойкий эффект можно увидеть спустя три месяца, а при обширных поражениях тканей – через полгода.
Профилактика
![здоровые ноги]()
Предупредить развитие незаживающих язв на ногах можно только своевременным лечением болезней, способствующих нарушению кровообращения нижних конечностей. Важно наладить качественный режим жизни с достаточными физическими нагрузками, сбалансированным питанием и контролем веса. Не стоит забывать о регулярном посещении доктора для контроля состояния пациента.
Если имеются предпосылки к образованию варикоза, следует подобрать подходящий компрессионный трикотаж, выбрать удобную обувь, защитную одежду, чтобы предотвратить мелкие травмы. Обязательно соблюдать режим труда и отдыха.
Вопрос – Ответ
Несмотря на обилие информации, многие пациенты до сих пор не могут вовремя определить образование трофических язв и обращаются в кабинет доктора слишком поздно. Мы ответим на ряд самых популярных вопросов об этом заболевании.
Ангелина Б., 68 лет, г. Минск
Страдаю трофическими язвами несколько лет. Хотелось бы узнать, можно ли применять для местной обработки перекись и зелёнку?
![зеленка]()
Применение перекиси водорода возможно при ежедневных обработках и очищения ран перед наложением чистого бинта. Манипуляции важно проводить пару раз в сутки, утром и вечером после душа. Вместо перекиси водорода рекомендуют более щадящий раствор хлоргексидина. Зелёнка – популярное средство в медицинских аптечках россиян. Её также можно использовать при обработках, но наносить её исключительно на края раны, чтобы избежать инфицирования. Мазать саму рану не нужно, такое лечение неэффективно. В случае с трофическими язвами лучше применить мази для лечения конкретно этой патологии.
Вера Борисовна П., 52 года, г. Гродно
Страдаю сахарным диабетом и хотелось бы спросить, можно ли мазать трофические язвы инсулином?
![инсулин]()
Применение инсулина необоснованно. Нет никаких научных данных об эффективности данного препарата на открытых ранах. Кроме того, использование терапевтических средств без назначения доктора способно привести к различным осложнениям и ухудшению состояния пациента.
Виктор С., 62 года, г. Минск
Как проводить гигиену ран?
![обработка раны]()
Достаточно подставить ногу под струю чистой воды и подержать в течение пары минут. Иногда рекомендуется использовать брусок хозяйственного мыла, но не каждый способен спокойно перенести эту процедуру. После промывания рану слегка просушивают и обрабатывают антисептиками, а затем накладывают чистую повязку. Подобные обработки проводятся дважды в сутки. Желательно, чтобы пациенту помогал кто-то из близких, чтобы не упустить развитие некроза и загноение.
Читайте также: