Что такое вульгарный витилиго
Обновлено: 17.05.2024
Витилиго — это часто встречающийся дерматоз, распространенность которого составляет 3–4% в структуре кожной патологии. Витилиго может появиться в любом возрасте (Р. С. Бабаянц, Ю. И. Лоншаков, 1978; M. Halder et al., 1996); 50% случаев приходится на возр
Витилиго — это часто встречающийся дерматоз, распространенность которого составляет 3–4% в структуре кожной патологии. Витилиго может появиться в любом возрасте (Р. С. Бабаянц, Ю. И. Лоншаков, 1978; M. Halder et al., 1996); 50% случаев приходится на возраст 10–30 лет. Мужчины и женщины болеют одинаково часто. Это мультифакторное заболевание, причем в каждом конкретном случае могут быть разные механизмы его патогенеза и разные уровни нарушения образования меланина в коже (В. Г. Панкратов, И. А. Евсеенко, 1999). Заболевание возникает при сочетании предрасполагающих и провоцирующих факторов. Оно часто сочетается с заболеваниями щитовидной железы, сахарным диабетом, В12-дефицитной анемией и др.
Для лечения витилиго используются различные методы, так как одного радикального способа нет (S. Changgeng, Y. Ganyun, 1995).
Стабильность химического состава организма является одним из важнейших и обязательных условий его нормального функционирования (Н. А. Агаджанян, А. В. Скальный, 2001). Патология человека, обусловленная дефицитом жизненно необходимых (эссенциальных) элементов, избыточным количеством как эссенциальных, так и токсичных элементов, а также дисбалансом микроэлементов, получила название микроэлементозов (А. П. Авцын и др., 1991). Изучение роли эссенциальных и токсичных элементов в патогенезе витилиго дает возможность расширить спектр методов лечения данной патологии (A. Vaisov et al., 1985; M. Molokhia et al., 1973).
Для оценки влияния среды обитания, алиментарных факторов на организм, а также выявления хронических заболеваний в последнее время все чаще используют мультиэлементный анализ волос, позволяющий своевременно обнаружить доклинические изменения в организме и назначить индивидуальную программу для устранения нарушений минерального обмена (А. В. Скальный, 1999).
Целью работы является изучение элементного статуса волос больных с диагнозом витилиго.
В ходе выполнения работы проведено обследование образцов волос 49 мужчин и 91 женщины в возрасте от 18 до 55 лет с установленным диагнозом витилиго. В качестве референтных значений использованы данные по аналогичным половозрастным группам лиц, не страдающих данным заболеванием и не имеющих других хронических заболеваний (А. В. Скальный, 2000).
Все образцы волос подвергались пробоподготовке и анализу согласно методическим указаниям МУК 4.1.1482-03, МУК 4.1.1483-03 (С. И. Иванов и др., 2003).
Аналитические исследования выполнены методами атомной эмиссионной спектрометрии с индукционно связанной аргоновой плазмой (АЭС-ИСП) и масс-спектрометрии с индуктивно связанной аргоновой плазмой (МС-ИСП) на приборах Optima 2000 DV и Elan 9000.
В образцах волос определяли содержание 22 химических элементов: K, Na, Ca, Mg, P, Co, Cr, Cu, Fe, Mn, Zn, Se, As, Sn, V, Si, Ti, Ni, Al, Cd, Pb, Hg.
Статистическая обработка результатов исследований проводилась с использованием программ Microsoft Excel XP.
Результаты проведенного исследования элементного состава волос больных витилиго представлены в таблице.
Анализ полученных данных показал, что у больных, страдающих витилиго, частота отклонений в минеральном составе волос в зависимости от пола имеет определенные различия. Прежде всего хотелось бы обратить внимание на содержание меди и марганца. Эти элементы участвуют в синтезе меланина и являются антагонистами. В литературных данных главная роль в патогенезе витилиго отводится меди (А. С. Ваисов, Е. А. Кадыров, М. А. Рахимова, Ш. Н. Муратходжаева, 1985), хотя, как видно из представленных в таблице данных, у женщин в 2 раза, а у мужчин в 8 раз чаще наблюдается дефицит Mn в волосах по сравнению с дефицитом Cu (p < 0,001). При этом дефицит меди в волосах чаще встречается у женщин, а марганца — у мужчин.
Также обращает на себя внимание нарушение содержания Zn в волосах в обеих группах. Дефицит Zn в волосах больных витилиго чаще встречается у мужчин, чем у женщин.
Уровни содержания в волосах Fe и Co существенно отличаются у мужчин в сравнении с женщинами, а Se, Si и Cr достоверно не отличаются (p > 0,05).
Также в обеих группах наблюдается избыток содержания в волосах тяжелых металлов (Ti, Ni, Al, Cd, Hg, Pb), которые могут существенно влиять на нарушение обмена эссенциальных элементов. У мужчин преобладает избыток в волосах Ni, Cd, Pb, у женщин — Ti и Al.
Таким образом, в результате сравнительных исследований нами получен «элементный портрет» больных витилиго. Так, содержание жизненно важных элементов у женщин указывает на преобладание дефицита элементов, участвующих в гормональной регуляции (Cu, Mn, K, Na, ), а у мужчин — стрессовых элементов (Mn, Mg). У пациентов обеих групп выявилось нарушение обмена химических элементов, участвующих в регуляции углеводного обмена (Cr, Mn, Zn), функции печени (Fe, Co, Se, Cu), а также накопление тяжелых металлов (Ti, Ni, Al, Cd, Hg, Pb).
Полученные данные свидетельствуют о влиянии нарушений обмена макро- и микроэлементов, а также тяжелых металлов на риск развития и течение витилиго. Таким образом, нам представляются перспективными исследования в данной области: возможно, они позволят сформировать правильный подход к пониманию механизмов возникновения витилиго и предложить эффективные схемы лечения.
Терапия витилиго
Целью лечения является остановка прогрессирования заболевания и достижение репигментации в очагах витилиго. Традиционно для лечения витилиго используют витамины, гепатопротекторы, глюкокортикоиды, иммуномодуляторы, ферменты, препараты меди и цинка, наружно назначают Мелагенин, кварц, ПУВА-терапию (с незначительным эффектом).
Наиболее эффективны методы с использованием ультрафиолетового (UV) излучения (А. А. Кубанова, 2005).
Для лечения витилиго используются аппарат X-Traq, способный синтезировать световой пучок в диапазоне UVB длиной 308 нм, а также Multi Clear (производитель — Cure Lighl, Израиль), который дает возможность использовать UVB 290–320 нм и совмещать UVB и UVA в одной вспышке с длиной волны 290–400 нм. Эффект основан на локальном воздействии светового пучка, вследствие чего меланоциты начинают вырабатывать пигмент.
Под нашим наблюдением находилось 158 пациентов (35 мужчин, 123 женщины) с различными формами витилиго. Возраст пациентов варьировал от 6 до 72 лет (в среднем 28,5 года). Продолжительность заболевания — от 3 мес до 43 лет, в среднем — 11,6 года; 3 пациента имели витилиго с рождения. Распространенность варьировалась от единичного пятна диаметром 5 мм до 40% площади тела. Локализация высыпаний на лице наблюдалась у 126 человек (80%), на конечностях — у 131 пациента (83%), в том числе на стопах и кистях — у 56 (36%) человек, на коже туловища — у 64 (41%) и на гениталиях — у 17 (11%). Количество процедур колебалось от 5 до 56. При использовании аппарата X-Traq получили лечение 122, аппарата Multi Clear — 36 человек.
Эффективность применяемых методик варьировалась в различных группах пациентов. Так, наилучший эффект наблюдался у лиц молодого возраста и до 50 лет со смуглой кожей (3–4-й тип по Фитспатрику), на очагах, где пигмент пропал не полностью и волосы не потеряли окраску. Лучше всего пигмент восстанавливался в области лица. Эффект практически отсутствовал у светлокожих блондинов, на длительно существующих очагах и при локализации высыпаний на кистях и стопах.
Эффект от лечения проявлялся в виде уменьшения площади и репигментацией внутри пятна витилиго, которые постепенно сливались и заполняли весь очаг депигментации. На здоровой коже, прилегающей к обрабатываемому участку, при этом появлялась гиперпигментация, которая со временем проходила. Надо отметить, что при использовании аппарата X–Traq пациенты жаловались на сильные ожоги, которые сопровождались пузырями и мокнутием; подобных осложнений в случаях применения аппарата Multi Clear не наблюдалось.
Кроме этого, больным проводилась общая терапия с применением гепатопротекторов, витаминов, иммуномодуляторов и коррекция нарушений обмена микроэлементов.
Таким образом, использование селективной UVA- и UVB-терапии на сегодняшний день является наиболее эффективным методом лечения витилиго, особенно у пациентов со свежими высыпаниями и смуглой кожей. Однако для повышения ее эффективности пациенты нуждаются в тщательном обследовании и подборе индивидуальной комплексной терапии с учетом патогенеза заболевания.
По вопросам литературы обращайтесь в редакцию.
И. В. Верхогляд, кандидат медицинских наук
РМАПО, Москва
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения витилиго
Оглавление
Витилиго — прогрессирующее нарушение пигментации кожи вследствие разрушения меланоцитов, приводящее к обесцвечиванию некоторых участков или всего тела.
В нашей компании Вы можете приобрести следующее оборудование для лечения витилиго:
Распространенность заболевания в мире находится на уровне 0,5–2,0%, средний возраст появления — 20 лет. Витилиго не имеет расовой или этнической принадлежности, хотя более заметно на темной коже.
Этиология и патогенез витилиго
Витилиго является многофакторным пигментным расстройством со сложным патогенезом, связанным как с генетическими, так и с негенетическими факторами. На сегодняшний день предложено несколько теорий возникновения данного заболевания, но его точная причина все еще остается неизвестной. Единственными доказанными фактами являются отсутствие функциональных меланоцитов в коже и потеря гистохимически распознаваемых пигментных клеток вследствие их разрушения.
Теории появления витилиго:
- Аутоиммунная теория — гуморальный и клеточный иммунный ответы меняются таким образом, что вызывают деструкцию меланоцитов. Наиболее убедительным доказательством аутоиммунного фактора является наличие циркулирующих антител против меланоцитов у пациентов с витилиго.
- Нейронная теория — нейрохимический медиатор разрушает меланоциты или ингибирует выработку пигмента ими.
- Окислительно-антиоксидантная теория — метаболический продукт синтеза меланина разрушает меланоциты.
- Теория внутреннего дефекта меланоцитов — пигментные клетки имеют врожденную аномалию, которая препятствует их нормальному росту и дифференцировке.
В наследовании участвуют определенные гены, связанные с биосинтезом меланина, клеток реакцией на окислительный стресс и регуляцией аутоиммунного ответа. Также считается, что генетические факторы влияют на возраст появления витилиго. В целом же вероятность развития данного заболевания у ближайших родственников (детей) пациента составляет около 30%.
Клинические проявления витилиго
В большинстве случаев витилиго диагностируется при стандартном медицинском осмотре. Оно проявляется в виде приобретенных депигментированных областей, окруженных нормальной кожей. Данные области, как правило, молочно-белого цвета, круглые, овальные или вытянутые, в том числе неправильной формы, с четкими контурами. С течением времени зоны депигментации увеличиваются в размерах, причем скорость этого процесса спрогнозировать невозможно. В некоторых случаях для диагностики небольших очагов витилиго может потребоваться лампа Вуда — обычно у людей с I фототипом, т.е. очень светлой, белоснежной кожей.
Чаще всего витилиго возникает на лице, шее, предплечьях, ступнях, дорсальной (внешней) стороне рук, а также на пальцах и коже головы. На лице поражения обычно распределяются вокруг глаз (периорбитально) и рта (периорально) (рис. 1). Если витилиго принимает генерализованную форму, могут обесцвечиваться половые органы, ареолы и даже соски.
У пациентов с витилиго зачастую проявляется феномен Кебнера — возникновение поражений в местах постоянного раздражения или травмы кожи. Области длительного трения, порезов и ожогов обесцвечиваются в 20–60% случаев. В пораженных зонах волосы некоторое время могут оставаться темными, но постепенно утрачивают пигмент — это явление называется лейкотрихией (рис. 2). Спонтанная репигментация таких волос маловероятна.
- Трехцветное витилиго — характеризуется промежуточной зоной гипопигментации между депигментированным центром и нормальной кожей. Постепенно гипопигментированные области становятся полностью белыми, но пока они существуют, у пациента есть 3 цветовых варианта кожи: естественный, осветленный и белый (рис. 3). Выраженность трехцветного витилиго зависит от исходного фототипа — чем он темнее, тем более заметна цветовая градация.
- Четырехцветное витилиго — в местах перифолликулярной репигментации присутствует дополнительный, темно-коричневый цвет.
- Краевое воспалительное витилиго — очень редкий вариант, при котором у поражений имеется красная выпуклая граница (рис. 4). Она присутствует сразу, либо появляется через несколько месяцев или лет. Также может присоединяться небольшой зуд.
Сегментарное витилиго
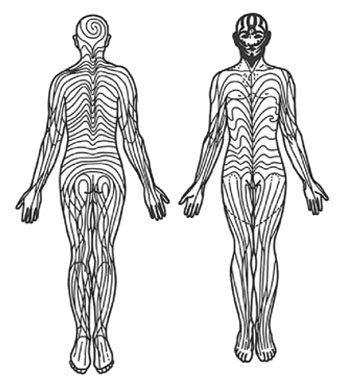
Проявляется в виде одного или нескольких пятен, которые повторяют линии Блашко на теле.
Линии Блашко представляют собой тип (паттерн) распространения приобретенных кожных заболеваний на коже и слизистых человека. Эти линии не соответствуют известным нервным, сосудистым и лимфатическим структурам, а отражают именно модель развития болезни. Считается, что характеристики данного паттерна «прописаны» в ДНК (рис. 5).
Сегментарное витилиго в большинстве случаев одностороннее и не пересекает срединную линию тела. Этот вариант болезни обычно начинается рано и быстро распространяется в пораженной области. Сегментарное витилиго не связано с патологиями щитовидной железы или другими аутоиммунными заболеваниями.
Несегментарное витилиго
Данный термин включает в себя все типы витилиго, которые нельзя классифицировать как сегментарное:
- Очаговое витилиго — проявляется одним или несколькими пятнами на разных сегментах тела.
- Генерализованное витилиго — обширные зоны поражения, охватывающие несколько сегментов:
- Акрофациальное витилиго — депигментация наблюдается вокруг рта и на пальцах.
- Вульгарное витилиго — множественные очаги депигментации, случайным образом рассеянные по телу.
- Универсальное витилиго — полная или почти полная депигментация всей кожи.
Микроскопия пораженных участков показывает отсутствие меланоцитов в сочетании с потерей эпидермальной пигментации. По краям наблюдаются поверхностные периваскулярные и перифолликулярные лимфоцитарные инфильтраты.
Рис. 1. Винни Харлоу (Winnie Harlow) — модель, которая благодаря витилиго стала одним из «ангелов» бренда Victoria’s Secret. Можно заметить симметричную депигментацию вокруг рта, на предплечьях, кистях и в подмышечной области (GettyImages)

Рис. 2. Лейкотрихия в области витилиго на волосистой части головы (Danish national service on dermato—venereology)
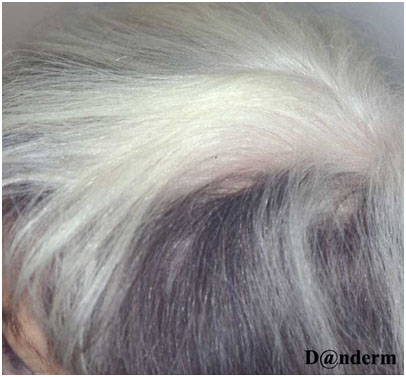
Рис. 3. Трехцветное витилиго (Vitiligo Centre Australia)
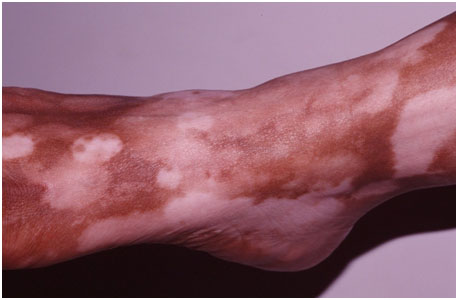
Рис. 4. Краевое воспалительное витилиго (Verma S. Inflammatory vitiligo with raised borders and psoriasiform histopathology. Dermatol Online J 2005; 11: 13)
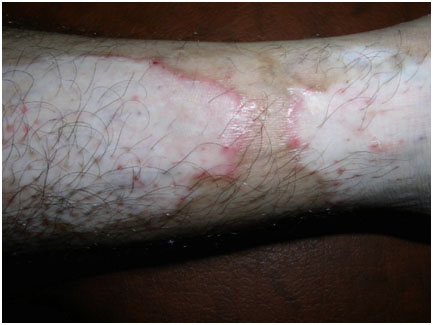
Рис. 5. Линии Блашко (Tenea D. The puzzle of the skin patterns. Integrative Med Int 2016; 4: 1–12)
Принципы лечения витилиго
Специфического патогенетического метода лечения витилиго или средства от витилиго на сегодняшний день нет. Это связано с тем, что мы пока не до конца понимаем причины данного заболевания и все звенья его патогенеза. Однако известно, что витилиго не является жизнеугрожающим состоянием и чаще всего вызывает лишь психологический дискомфорт у пациентов. Впрочем, он может быть достаточно сильным при локализации поражений на открытых участках кожи — например, лице.
Пациентам со светлой кожей (I–II фототипы) лечение может не потребоваться. Если у них нет обширных поражений, и/или они не сильно выделяются на фоне и без того светлой кожи, проводить терапию нецелесообразно. Лучшей стратегией в данном случае является качественная защита от солнца во избежание потемнения здоровых участков тела.
Для лечения витилиго сегодня используются различные методики. При этом ни одна из них не дает предсказуемо хороших результатов — ответ сильно варьируется в индивидуальном порядке.
Топические стероиды
Топические кортикостероиды популярны у пациентов с локализованным витилиго, поскольку их легко и удобно использовать. Однако результаты такой терапии признаны умеренно успешными. Обычно для лечения витилиго назначаются препараты средней силы — их применяют 1 месяц, после чего врач оценивает эффект и корректирует дозу. Среди нежелательных реакций возможно развитие кортикостероидной атрофии кожи, поэтому необходим постоянный врачебный контроль.
Ингибиторы кальциневрина
Мазь с такролимусом и крем с пимекролимусом являются достаточно эффективными средствами лечения витилиго, особенно при поражении головы и шеи. Эти препараты для лечения витилиго могут использоваться в сочетании с местными стероидами. Исследования показали, что применение ингибиторов кальциневрина вместе с лазерной терапией или узкополосным ультрафиолетом спектра B улучшает результаты лечения.
Аналоги витамина D
Аналоги витамина D (кальципотриол, такальцитол) регулируют местный иммунный ответ, а также влияют на созревание и дифференцировку меланоцитов. Хотя роль аналогов витамина D в лечении витилиго до конца не ясна, ученые склоняются к их использованию в качестве дополнительной терапии.
Афамеланотид
Афамеланотид — это синтетический аналог альфа-меланоцит-стимулирующего гормона (α-MSH). Он связывается с рецептором меланокортина-1, стимулируя пролиферацию меланоцитов и меланогенез. Афамеланотид поставляется в виде подкожного импланта. Побочные реакции включают в себя гиперпигментацию нормальной кожи, тошноту и боль в животе.
Ингибиторы янус-киназы
Ингибиторы янус-киназы (тофацитиниб) хорошо сочетаются с другими методами лечения витилиго. Результаты такого подхода многообещающие, но в целом необходимы дальнейшие исследования.
Макияж
При наличии небольших зон депигментации на фоне темной кожи можно использовать макияж. Это средство позволяет многим пациентам с витилиго чувствовать себя комфортно в обществе.
Отбеливание здоровой кожи
Если не получается вернуть окраску депигментированным областям, можно попробовать отбелить окружающую здоровую кожу. Обычно данный метод используют при генерализованных формах витилиго, когда зон с нормальной окраской меньше, чем обесцвеченных. Для этого используется гидрохинон и другие депигментирующие агенты.
Хирургия
Хирургические методы лечения витилиго заключаются в пересадке эпидермальных или дермо-эпидермальных графтов, а также культивированных меланоцитов в пораженные области. Эти подходы используются только при очаговом витилиго и только на небольших участках.
Фототерапия узкополосным UVB
Фототерапия узкополосным ультрафиолетом спектра В (narrowband UVB, NB-UVB) является методикой выбора у взрослых и детей с генерализованным витилиго. Обычно для этого используются длины волн 311–312 нм, частота процедур — 2–3 раза в неделю. Метод абсолютно безопасен, поэтому может применяться у детей, беременных и кормящих женщин. Краткосрочные побочные эффекты NB-UVB включают в себя зуд, жжение и ксероз, которые обычно проходят самостоятельно.
Пациентам с витилиго рекомендуется проводить фототерапию длительными курсами, поскольку для оценки результата требуется не менее 6 месяцев. При этом загорает и нормальная кожа, что в ряде случаев делает контраст с областями витилиго еще более заметным — особенно если в итоге репигментация пораженных зон не наступает. Поэтому перед началом фототерапии следует обсудить с пациентом возможные последствия данного лечения и использовать мощную фотозащиту на здоровой коже.
ПУВА-терапия
Фототерапия ультрафиолетом спектра А (UVA) с фотосенсибилизатором псораленом (psoralen) называется ПУВА-терапией (Psoralen and Ultraviolet A, PUVA). Псорален применяется местно или перорально перед облучением кожи для усиления ее чувствительности к свету. Побочные эффекты от препарата для лечения витилиго: тошнота, фототоксические реакции, риск появления рака кожи.
На сегодняшний день узкополосный ультрафиолет спектра В постепенно вытесняет ПУВА-терапию в лечении витилиго, поскольку он является достаточно эффективным, но имеет меньше побочных эффектов. Обзор научных статей за 2017 год показал, что пациенты в целом реагируют лучше на NB-UVB, чем на ПУВА.
Лазерная терапия
В ряде случаев внешний вид пациентов с витилиго можно улучшить, используя фракционные лазеры (неаблятивный и аблятивный фракционный фототермолиз). Поскольку неэстетический вид при этом заболевании в значительной степени вызван резкой границей между нормальной и пигментированной кожей, на ситуацию можно положительно повлиять путем сглаживания этой границы.
Фракционный лазер создает микрозоны повреждения на депигментированном и нормальном участке кожи, в ходе заживления которых происходит локальная миграция меланоцитов из областей здоровой кожи в зону депигментации — это позволяет сгладить границу перехода между участками и добиться улучшения внешнего вида. В качестве фракционных лазеров лучше всего использовать Fraxel, ResurFX M22 и Acupulse.
В статье приводятся сведения о витилиго, гетерогенном заболевании с полигенным типом наследования. За последние десятилетия отмечается значительный рост пациентов с витилиго. Приводятся патогенетические теории развития витилиго. В статье раскрываются данн
Витилиго — гетерогенное заболевание с полигенным типом наследования, представляет собой идиопатическую дисхромию кожи, характеризующуюся появлением депигментированных, часто симметрично расположенных пятен различных размеров, очертаний молочно-белого цвета с окружающей их зоной с умеренной гиперпигментацией и тенденцией к периферическому росту [1]. Для витилиго характерно хроническое, в большинстве случаев прогрессирующее течение, выражающееся в увеличении количества и размера очагов. Установлено, что появление очагов депигментации обусловлено разрушением меланоцитов в пораженной коже. Болезнь может появиться в любом возрасте, независимо от пола. Распространенность витилиго в зависимости от географического региона, в различных этнических группах разнообразна и составляет от 0,1 до 2 и более процентов населения. Витилиго может начаться в любом возрасте, однако чаще проявляется в возрастной группе 10–30 лет. Таким образом, данной патологией страдают преимущественно социально активные люди, у которых наличие косметического дефекта оказывает существенное влияние на качество жизни [2]. В то же время установлены предрасполагающие и провоцирующие факторы. Имеются данные о роли дисфункции нервной системы, стрессовых факторов, хронических воспалительных заболеваний урогенитального тракта, внутренних органов, дефицита цинка и меди в крови, интоксикаций, нарушений функций желез внутренней секреции, иммунной системы [3].
Наиболее признанными теориями патогенеза витилиго являются:
- теория иммунных нарушений (ведущая роль принадлежит клеточно-опосредованным реакциям);
- теория оксидативного стресса (свободные радикалы при недостаточности антиоксидантной защиты оказывают прямое повреждающее действие на кератиноциты и меланоциты);
- неврогенная теория (депигментация формируется вследствие функционального дефицита индоламиновой и катехоламиновой систем, возникающего в ответ на стресс, нарушений функционирования нейротрансмиттерной системы, пептидов и рецепторов), причем депигментация является одним из возможных симптомов соматизированных расстройств;
- генетическая теория (молекулярно-генетические исследования выявили значительное количество генов, которые могут быть вовлечены в молекулярный патогенез витилиго, однако назвать ключевые гены, ответственные за предрасположенность к заболеванию, пока невозможно) [4].
Вместе с тем, по мнению большинства экспертов, ведущее значение в повреждении меланоцитов и нарушении процессов меланогенеза в коже больных витилиго придается аутоиммунным механизмам [8].
Мультифакторная концепция патогенеза и выявленные нарушения при исследовании различных систем организма обосновывают необходимость применения в терапии данного заболевания широкого спектра традиционных лечебных мероприятий, так как течение и исход витилиго во многом зависят от правильного выбора фармакотерапии и методов лечения конкретного больного.
Актуальные подходы к терапии больных витилиго определены в отечественных и зарубежных клинических рекомендациях и включают следующие основные направления: системная терапия (глюкокортикоиды, иммунотерапия, антиоксиданты); фототерапия; наружная терапия (ингибиторы кальциневрина, кортикостероиды, антиоксиданты). Но несмотря на это в данном направлении проводятся активные научные исследования по разработке новых более рациональных и эффективных средств с высоким профилем безопасности, обладающих повышенной экономической эффективностью производимых затрат, учитывая, что данный дерматоз обусловлен длительным медикаментозным лечением. Основной целью лечения витилиго является остановка прогрессирования болезни, достижение стабилизации процесса, а затем и регресса клинических проявлений. В результате многочисленных исследований получены убедительные данные, свидетельствующие о том, что наиболее важным и значимым из указанных выше направлений терапевтического комплекса ведения больных витилиго является наружная терапия [5], что может быть связано не только с высокой эффективностью за счет непосредственного применения препарата на очаги витилиго, но и низкой абсорбцией лекарственных препаратов при местном применении, т. е. меньшей вероятностью развития системных побочных эффектов.
Топические кортикостероиды по-прежнему относятся к препаратам первой линии при поражении 10–20% кожного покрова. Характерной особенностью их является иммуносупрессивная активность, которая проявляется подавлением активности Т- и В-лимфоцитов, а также угнетением высвобождения цитокинов (ИЛ-1, ИЛ-2, интерферона-γ — 1 ККу) из лейкоцитов и макрофагов [7]. Кроме того, кортикостероиды снижают образование и увеличивают распад компонентов системы комплемента, блокируют Fc-рецепторы иммуноглобулинов, а также оказывают супрессивное действие на механизмы нарушения синтеза меланина в активную стадию заболевания. Но несмотря на столь высокую эффективность одновременно топические кортикостероиды имеют и местные побочные эффекты, такие как атрофия кожи, телеангиэктазии и вульгарные угри. В связи с этим с целью снизить риск развития местных побочных эффектов и достичь более быстрого процесса репигментации топические кортикостероиды комбинируют с различными терапевтическими методиками, среди которых выделяют физиотерапевтические методы, топические иммуномодуляторы и др. Известны также случаи применения топических кортикостероидов в сочетании с трансретиноевой кислотой (третиноин), способствующей не только предотвращению атрофии кожи, но и ингибированию апоптоза меланоцитов.
К числу современных препаратов для местного лечения относятся такие иммуносупрессивные средства, как такролимус и пимекролимус, принадлежащие к классу аскомициновых препаратов. Они являются препаратами выбора для иммуноопосредованных дерматозов благодаря их сравнимой эффективности, простоте применения и большей безопасности, чем их системные аналоги. Проведенные исследования in vitro показали, что взаимодействие между ингибиторами кальциневрина и кератиноцитами индуцирует высвобождение фактора стволовых клеток и повышение активности матриксной металлопротеиназы-9, что способствует меланогенезу.
Также в местном лечении витилиго с различным успехом применяют аналоги простагландинов. Известно, что простагландины участвуют в процессах пролиферации меланоцитов и меланогенеза, экспрессии тирозиназы, а также оказывают иммуномодулирующее действие. Сообщалось о топическом применении геля простагландина ПГ Е2 (0,5 мг динопростона в 3 г стерильного геля) на депигментированных участках кожи у 24 больных витилиго. Согласно результатам исследования, спустя примерно 6 мес выраженная репигментация наблюдалась у 15 пациентов.
Большие надежды возлагают на действие внутриочаговых инъекционных лекарственных препаратов, получивших широчайшее распространение в медицинской практике и имеющих большие достоинства, среди которых отмечают быстроту наступления и продолжительность эффекта, обеспечение максимальной биодоступности непосредственно в очаге поражения, что проявляется уменьшением длительности заболевания. Лекарственные средства, введенные внутрикожно, остаются в требуемой зоне на более продолжительный срок, чем при других парентеральных методах введения (внутримышечно и внутривенно), так как они медленнее эвакуируются из места введения, но при этом объем раствора не должен превышать 1–2 мл.
Одной из наиболее широко используемых форм инъекционного глюкокортикостероида является триамцинолон ацетонид, который характеризуется низкой растворимостью, медленной всасываемостью из места инъекции, при этом побуждая максимальное локальное действие, ограничивает диффузию и распространение через ткани, не порождая системных побочных эффектов при использовании в терапевтических дозах.
В последние годы в терапии восстановления нарушенной иммунной системы обоснованно применяют локальное (интрадермальное) введение иммунокорригирующих препаратов, которое является рациональным подходом особенно к лечению иммуноопосредованных заболеваний, в том числе и витилиго.
У больных распространенными формами витилиго с площадью поражения более 10–20% поверхности тела методами выбора являются узкополосная фототерапия с длиной волны 311 нм или широкополосная ультрафиолетовая средневолновая терапия с длиной волны 280–320 нм. У больных распространенными формами витилиго с площадью поражения более 10–20% поверхности тела методами выбора являются узкополосная фототерапия с длиной волны 311 нм или широкополосная ультрафиолетовая средневолновая терапия с длиной волны 280–320 нм [8, 9].
Таким образом, в последние годы возможности лечения витилиго расширились благодаря разработке новых способов введения препаратов. К сожалению, существующие методы показаны не при всех разновидностях витилиго, поэтому в настоящее время все еще остаются вопросы, касающиеся применения каждого метода, необходимого для создания стойких результатов и коррекции больших участков депигментации. Внедрение в практику терапии витилиго новых локальных современных технологий коррекции пораженной кожи, имеющих ряд преимуществ по сравнению с другими традиционными путями введения, способствует разработке более безопасных методов терапии, обладающих высокой терапевтической эффективностью [6].
Литература
- Юсупова Л. А., Юнусова Е. И., Гараева З. Ш., Мавлютова Г. И. Современные подходы к наружной терапии больных витилиго // Практическая медицина. 2014. № 8 (84). С. 24–26.
- Исмайлов Р. Г. Этиопатогенетические аспекты витилиго в современной интерпретации // Вестник проблем биологии и медицины. 2012. С. 14–17.
- Скрипкин Ю. К., Бутова Ю. С., Иванова О. Л. Дерматовенерология. Национальное руководство. М.: ГЭОТАР- Медиа, 2013. 917 с.
- Усовецкий И. А., Шарова Н. М., Короткий Н. Г. Клеточная дерматобиология — эффективный инструмент лечения витилиго // Лечебное дело. 2011. № 1. С. 76–79.
- Hossani-Madani A. R., Halder R. M. Topical treatment and combination approaches for vitiligo: new insights, new developments // G. Ital. Dermatol. Venerol. 2010; 145 (1): 57–78.
- Шарафутдинова Л. А., Ломоносов К. М. Современные аспекты топической терапии витилиго // Российский журнал кожных и венерических болезней. 2014. № 5, т. 17. с. 40–45.
- Юсупoвa Л. A. Иммунопатология хронических дерматозов. Казань: НБ КГМА. 2017. 108 с.
- Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. 5-е изд., перераб. и доп. М.: Деловой экспресс. 2016. 768 с.
- Юнусова Е. И., Юсупова Л. А., Гараева З. Ш., Мавлютова Г. И., Климова Р. Н. Витилиго: современные концепции. Сборник материалов Всероссийской научно-практической конференции с международным участием «Казанские дерматологические чтения: синтез науки и практики». Казань, 2016. С. 66–70.
Е. И. Юнусова, кандидат медицинских наук
Л. А. Юсупова 1 , доктор медицинских наук, профессор
З. Ш. Гараева, кандидат медицинских наук
Г. И. Мавлютова, кандидат медицинских наук
ГБОУ ДПО КГМА МЗ РФ, Казань
Особенности патогенеза и терапии больных витилиго/ Е. И. Юнусова, Л. А. Юсупова, З. Ш. Гараева, Г. И. Мавлютова.
Для цитирования: Лечащий врач №11/2017; Номера страниц в выпуске: 24-25
Теги: кожные заболевания, дисхромия, качество жизни, иммунокррекция
В статье витилиго представляется как хроническое мультифакториальное заболевание кожи неясной этиологии из группы дисхромий с совершенно разными механизмами его патогенеза и уровнями нарушения образования меланина в коже. Приведены собственные клинические
In the article, vitiligo appears as a chronic multifactorial disease of the skin of unclear etiology from the group of dyschromias with completely different mechanisms of its pathogenesis and levels of malignant melanin formation in the skin. The authors provide their own clinical observations of patients with vitiligo in combination with psoriasis, atopic dermatitis, rosacea.
Витилиго — это хроническое мультифакториальное заболевание кожи неясной этиологии из группы дисхромий, с совершенно разными механизмами его патогенеза и уровнями нарушения образования меланина в коже, характеризующееся появлением на коже депигментированных пятен белого цвета, склонных к периферическому росту, слиянию вследствие деструкции меланоцитов [1].
Распространенность витилиго в общей популяции составляет от 0,1% до 4%. Заболевание может возникать в любом возрасте, поражает как мужчин, так и женщин, чаще проявляется в возрастной группе 10–30 лет [2].
Учитывая уровень заболеваемости витилиго среди всех этнических групп и во всех регионах мира, возрастающие эстетические требования общества к внешнему виду его членов, интерес к витилиго растет как среди врачей, так и среди пациентов всего мира [1].
Витилиго относится к заболеваниям с достаточно характерной клинической картиной и, как правило, не представляет трудности для постановки диагноза. В свою очередь, различные иммунологические, ферментативные и другие биохимические нарушения у пациентов с данной патологией указывают на вовлечение в патологический процесс висцеральных органов и систем и, как следствие, взаимосвязь дерматологических проявлений с нарушениями их функционирования.
Несмотря на то, что этиология заболевания до настоящего времени точно не выяснена, выделяют несколько гипотез патогенеза витилиго — генетическая, аутоиммунная, нейрогуморальная, окислительного стресса, меланоциторрагии, аутоцитотоксическая, конвергентная. Необходимо учесть, что между всеми предполагаемыми механизмами развития витилиго существуют прямые или косвенные причинно-следственные связи. Так, в условиях оксидативного стресса, к которому приводит дисбаланс между окисляющими воздействиями и антиоксидантной защитой кожи, развивается воспалительный процесс в эпидермисе и увеличивается вероятность повреждения и дегенерации меланоцитов при витилиго. Одним из актуальных вопросов возникновения патологии является его взаимосвязь с другими аутоиммунными заболеваниями и рядом врожденных синдромов [2, 3]. По некоторым данным витилиго рассматривают как аутоиммунную патологию с вовлечением в его патогенез дефектов клеточного и гуморального иммунитета. Встречаются случаи сочетания у одного больного витилиго с аутоиммунными заболеваниями — системной красной волчанкой, псориазом, очаговой алопецией, склеродермией [4]. Около 20% пациентов с витилиго имеют как минимум одно аутоиммунное заболевание, а в 2,8% случаев оно сочетается с двумя и более патологиями [5]. Такие довольно часто встречающиеся состояния расцениваются как полиморбидность. Они обусловлены множеством патологических процессов в виде синдромов, симптомов или клинико-диагностических признаков [6–8]. Эти заболевания могут встречаться в форме синтропии или «взаимного притяжения», когда болезни как бы «тянутся» друг к другу, стремятся соединиться или готовят условия одна для другой. При этом удается выявить общность этиологических факторов или патогенетических механизмов заболеваний [9]. Возможны случаи дистропии («взаимное отталкивание»), заключающиеся в невозможности сочетания болезней, и нейтропии («нейтральное состояние», хронологическая коморбидность) как случайное сочетание болезней. Факторы, влияющие на развитие полиморбидности, разнообразны: генетические, системные метаболические изменения (нарушение липидного обмена, обмена глюкозы, минерального обмена гормонального статуса), анатомо-физиологическая взаимозависимость, хронические инфекции, инволютивные, ятрогенные, социальные или экологические изменения [10, 11].
Данные состояния влияют на клиническую картину кожного патологического процесса, его течение, возможные осложнения, что в свою очередь приводит к трудности диагностики и качества лечения [12, 13].
Представляем клинические случаи полиморбидности у пациентов с витилиго.
Клинический случай 1
Пациентка М., 54 лет, обратилась с жалобами на множественные высыпания на коже лица, верхних и нижних конечностей. При сборе анамнеза выяснилось, что впервые высыпания в виде белых пятен появились 14 лет назад. Обратилась к дерматологу в поликлинику по месту жительства, где был выставлен диагноз «витилиго». Высыпания оставались длительное время стабильными. После лечения препаратами, которые пациентка затруднилась назвать, отмечалось незначительное улучшение состояния кожных покровов. В июне 2017 г. появились папулезные высыпания на коже локтевых и коленных суставов.
На момент осмотра кожный патологический процесс имел распространенный симметричный характер. На коже лица, шеи, груди, тыльной поверхности кистей наблюдались множественные депигментированные пятна молочно-белого и бледно-розового цвета, разной формы и величины от 1 до 15 см в диаметре, имеющие четкие границы. В очагах депигментации визуализировались участки пигментации (рис. 1а, б). На коже верхних и нижних конечностей, на разгибательных поверхностях локтевых и коленных суставов по периферии очагов депигментации наблюдались лентикулярные и нумулярные папулы розово?красного цвета, покрытые серебристо-белыми чешуйками (рис. 1в, г). Субъективно пациентку беспокоил периодический зуд.
Лабораторные исследования: общий анализ крови, общий анализ мочи и биохимический анализ крови — в пределах нормы.
С предварительными диагнозами: «Витилиго? Поствоспалительная депигментация? Псориаз обыкновенный?» пациентка была направлена на биопсийное исследование кожи.
Результаты гистологического исследования биоптата из патологического очага, располагающегося на коже с тыльной поверхности левой кисти (рис. 2а): «Сетчатый гиперкератоз. Эпидермис со склонностью к атрофии. Участки вакуольной дистрофии клеток шиповатого слоя. В базальном слое эпидермиса снижено количество меланоцитов и содержание меланина. Стенки сосудов несколько утолщены. Скудные периваскулярные лимфогистиоцитарные инфильтраты. В средней трети дермы коллагеновые волокна местами отечные».
Заключение. Морфологическая картина с учетом клинических данных в большей степени соответствует витилиго.
Результаты гистологического исследования биоптата из патологического очага, располагающегося на коже правого локтя (рис. 2б): «Гиперкератоз с участками паракератоза. Единичные микроабсцессы Мунро в роговом слое. Папилломатоз. Выраженный акантоз с псориазоформным типом гиперплазии эпидермиса и истончением супрапапиллярных отделов. Участки вакуольной дистрофии клеток мальпигиева слоя. Экзоцитоз. Сосочки дермы отечны, капилляры извиты и расширены. В верхних отделах дермы периваскулярные умеренно выраженные гистиолимфоцитарные инфильтраты с нейтрофилами».
Заключение. Морфологическая картина с учетом клинических данных соответствует псориазу.
На основании клинической картины, данных гистологического исследования выставлен окончательный диагноз «витилиго, вульгарный псориаз».
Клинический случай 2
Больная Г., 20 лет, в октябре 2017 г. обратилась с жалобами на высыпания в области кожи локтевых и коленных сгибов.
Первые элементы на коже сгибательных поверхностей локтей и коленей, сопровождающиеся легким периодическим зудом, появились в детстве. Тогда же дерматологом по месту жительства пациентке был выставлен диагноз «атопический дерматит». В возрасте 18 лет на фоне незначительных травм появились очаги депигментации.
На момент осмотра кожный патологический процесс имел ограниченный, симметричный характер. На коже сгибательных поверхностей верхних и нижних конечностей визуализировались слабовыраженные эритематозные пятна, участки лихенификации, множественные экскориации. В очагах поражения также наблюдались участки депигментации (рис. 3а, б, в).
Лабораторные исследования: общий анализ крови, общий анализ мочи и биохимический анализ крови — в пределах нормы.
С предварительными диагнозами: «Витилиго? Поствоспалительная депигментация? Атопический дерматит?» пациентка была направлена на биопсийное исследование кожи.
Результаты гистологического исследования биоптата из патологического очага, располагающегося на коже левой голени (рис. 4а): «Сетчатый гиперкератоз. Эпидермис нормальной толщины, местами с тенденцией к атрофии. В базальном слое эпидермиса резко снижено количество меланоцитов и содержание меланина. Стенки сосудов утолщены. Скудные периваскулярные лимфогистиоцитарные инфильтраты».
Заключение. Морфологическая картина с учетом клинических данных в большей степени соответствует витилиго.
Результаты гистологического исследования биоптата из патологического очага, располагающегося на коже левой подколенной ямки (рис. 4б): «Гиперкератоз. Фолликулярный гиперкератоз. Участки паракератоза. Умеренно выраженный акантоз. Участки вакуольной дистрофии и спонгиоза клеток мальпигиева слоя, вплоть до образования пузырьков в верхних отделах эпидермиса. Экзоцитоз. Сосуды расширены, стенки утолщены, эндотелий пролиферирует. В верхних отделах дермы умеренно выраженные периваскулярные лимфогистиоцитарные инфильтраты с примесью нейтрофилов и эозинофилов».
Заключение. Морфологическая картина с учетом клинических данных в большей степени соответствует атопическому дерматиту, экзематидам.
На основании клинических и патоморфологических данных пациентке были выставлены диагнозы «атопический дерматит, витилиго».
Клинический случай 3
Больная Б., 48 лет, обратилась с жалобами на ощущения жжения и покраснения кожи лица, которые усиливались при воздействии низких и высоких температур, психоэмоционального напряжения. При осмотре на коже лица в области лба, щек наблюдается легкая эритема, незначительный отек, папулезные высыпания, расширенные устья волосяных фолликулов. На коже подбородка и шеи имеются очаги депигментации молочно-белого цвета с четкими границами (рис. 5а, б).
С предварительными диагнозами: «Витилиго? Розацеа?» пациентка была направлена на биопсийное исследование кожи.
Результаты гистологического исследования биоптата из патологического очага, располагающегося на коже шеи справа (рис. 6а): «Поверхность кожи волнистая. Эпидермис со склонностью к атрофии. В базальном слое эпидермиса снижено количество меланоцитов и уменьшено содержание меланина. Стенки сосудов несколько утолщены. Скудные и умеренные периваскулярные лимфогистиоцитарные инфильтраты с примесью единичных меланофагов. В средней трети дермы коллагеновые волокна местами отечные».
Заключение. Морфологическая картина с учетом клинических данных может соответствовать витилиго.
Результаты гистологического исследования биоптата из патологического очага, располагающегося на коже лба (рис. 6б): «Фолликулярный гиперкератоз с элементами клеща в волосяных фолликулах. Эпидермис нормальной толщины. Участки вакуольной дистрофии и спонгиоза клеток мальпигиева слоя. Экзоцитоз нейтрофилов. Просветы сосудов лакунарно расширены, эндотелий пролиферирует. В верхних отделах дермы располагаются перифолликулярные и периваскулярные лимфогистиоцитарные инфильтраты с нейтрофилами, плазмоцитами и фибробластами. В дерме умеренные склеротические изменения».
Заключение. Морфологическая картина с учетом клинических данных в большей степени соответствует розацеа в сочетании с демодекозом.
На основании клинических и патоморфологических данных пациентке были выставлены диагнозы «розацеа, демодекоз, витилиго».
Приведенные собственные клинические наблюдения представляют интерес для практикующего врача-дерматовенеролога, ведь данные нозологии являются достаточно часто встречающимися. У первой пациентки было выявлено сочетание витилиго с псориазом, у второй — с атопическим дерматитом, у третьей — с розацеа. Описанные нозологии являются генетически детерминированными и мультифакторными, имеют схожие иммунологические механизмы, проявляющиеся в дефектах клеточного и гуморального иммунитета, характеризуются участием в образовании кожных высыпаний окислительно-восстановительных реакций, протекающих в организме пациентов.
Клинические случаи демонстрируют возможность сочетания у пациентов с витилиго заболеваний кожи, объединенных общими этиологическими и патогенетическими механизмами.
Литература
- Панкратов В. Г., Евсеенко И. А. Современные подходы к лечению витилиго: обзор // Здравоохранение (Минск). 1999. № 4. С. 33–36.
- Iacovelli P., Sinagra J. L., Vidolin A. P., Marenda S., Capitanio B., Leone G., Picardo M. Relevance of thyroiditis and of other autoimmune diseases in children with vitiligo // Dermatology. 2005. 210. № 1: 26–30.
- Schallreuter K. W., Lemke R., Brandt O., Schwartz R., Westhofen M., Montz R., Berger J. Vitiligo and other diseases: coexistence or true association? Hamburg study on 321 patients // Dermatology. 1994; 188. № 4: 269–275.
- Батпенова Г. Р., Аймолдина А. А., Котлярова Т. В., Таркина Т. В., Садыкова Г. З., Казиева А. С. Значение оксидативного стресса и иммунологических расстройств при витилиго // Иммунопатология, аллергология, инфектология. 2014. № 4. С. 10–14.
- Gill L., Zarbo A., Isedeh P., Jacobsen G. et al. Comorbid autoimmune diseases in patients with vitiligo: A cross-sectional study // Journal of the American Academy of Dermatology. 2016. 74. № 2. С. 295–302.
- Тлиш М. М., Сычева Н. Л., Поповская Е. Б., Шевченко А. Г. Случай сочетанной патологии в дерматологической практике // Клиническая дерматология и венерология. 2014. № 1. С. 37–40.
- Зайратьянц О. В., Кактурский Л. В. Формулировка и сопоставление клинического и патологоанатомического диагнозов. Справочник. М.: МИА, 2008. С. 13–30.
- Патологическая анатомия. Курс лекций. Учебное пособие / Под ред. Серова В. В., Пальцева М. А. М.: Медицина, 1998.
- Крылов А. А. К проблеме сочетаемости заболеваний // Клиническая медицина. 2000. № 1. С. 56–63.
- Тлиш М. М., Катханова О. А., Наатыж Ж. Ю., Поповская Е. Б., Сычева Н. Л. Псориаз у больного ихтиозом // Российский журнал кожных и венерических болезней. 2015. № 2. 34–39.
- Тлиш М. М., Поповская Е. Б., Сычева Н. Л, Сорокина Н. В., Псавок Ф. А. Сочетанная патология: клинические наблюдения // Вестник дерматологии и венерологии. 2017. № 4. С. 66–73.
- Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. 5?е изд., перераб. и доп. М.: Деловой экспресс, 2016. 768 с.
- Тлиш М. М. Клинико-статистическое подтверждение терапевтической прогрессивности авториских приемов немедикаментозной коррекции показателей биохимического и иммунологического статуса больных зудящими дерматозами // Кубанский научный медицинский вестник. 2013. № 1. С. 166–171.
М. М. Тлиш*, доктор медицинских наук, профессор
Е. Б. Поповская**
Т. Г. Кузнецова* , 1 , кандидат медицинских наук
Н. Л. Сычева*, кандидат медицинских наук
Ж. Ю. Наатыж*, кандидат медицинских наук
* ФГБОУ ВО КубГМУ МЗ РФ, Краснодар
** ГБУЗ Волгоградский ОККВД, Волжский
Клинические проявления полиморбидности у больных витилиго/ М. М. Тлиш, Е. Б. Поповская, Т. Г. Кузнецова, Н. Л. Сычева, Ж. Ю. Наатыж

Витилиго – это патология, которая характеризуется обесцвечиванием эпидермиса. На коже появляются светлые пятна (обычно неправильной, произвольной формы), которые остаются такими навсегда и не восстанавливают свой цвет. Чем темнее кожа, тем заметнее эффект.
Локализуется витилиго на любых местах – на руках, ногах, туловище, лице, волосистой части головы и даже во рту. Причем предсказать локализацию невозможно – цвет кожных покровов теряется без какой-либо логики.
Особенности витилиго
- не заразно – при любом контакте заразиться им невозможно;
- не несет никакой опасности для жизни – все проблемы носят эстетический характер;
- не является инфекционным.
Опасаться людей с такой особенностью точно не стоит, а если она проявилась у вас, то вашей жизни и здоровью ничего не угрожает. Правда, обратиться к врачу и проверить основные показатели организма все равно нужно.
Причины и основные проявления
На данный момент медицина на 100% не знает, каковы причины витилиго. Но есть понимание того, как этот процесс происходит. За цвет нашей кожи отвечают специальные клетки-меланоциты и количество меланина в них. Когда такие клетки начинают гибнуть, участки кожи обеспечиваются.
Факторы, которые запускают этот процесс, пока находятся под вопросом. Но врачи предполагают, что этому способствуют следующие моменты:
- проблемы аутоиммунного характера. Предполагается, что меланин по каким-то причинам разрушается защитными клетками собственного организма;
- генетический фактор. Нередко синдром витилиго наблюдается у детей и внуков тех людей, которые страдали этой патологией;
- серьезные стрессы, которые могут дать в организме абсолютно любой сбой;
- сильное воздействие на кожу – например, контакт с серьезными химикатами или солнечные ожоги.
Часто установить причину проявления не представляется возможным, но некоторые факторы врачи стараются хотя бы исключить, чтобы в организме не было других проблем.
Как начинается и протекает заболевание: клинические проявления

Чаще всего первые признаки заболевания проявляются в возрасте до 20 лет. Причем болезнь витилиго сразу начинается в тех местах, которые больше контактируют с солнцем – на руках, лице, ногах.
Пятна могут располагаться симметрично, захватывая большие участки тела, но могут появляться и только на одной стороне тела либо захватывать относительно небольшой участок. Нередко пятна прогрессируют в течение относительно короткого времени (год или два), а затем прекращают свой рост. В начале болезни витилиго очень трудно сказать, какое количество тканей будет поражено, остановится ли она на определенном уровне. Чаще всего встречаются случаи, когда пятна постепенно разрастаются, захватывают все больше кожных покровов.
Диагностика витилиго
Процесс диагностики относительно простой. Врач-дерматолог осматривает кожные покровы (в том числе и под ультрафиолетовой лампой), чтобы исключить другие заболевания – псориаз, дерматит или что-то другое. Затем пациенту предлагают сдать дополнительные анализы, чтобы посмотреть, нет ли анемии, аутоиммунных заболеваний, диабета.
Для подтверждения диагноза часто нужна биопсия – изучение маленького участка кожи, чтобы исключить нежелательные образования и процессы.
Лечение витилиго в Москве
Столкнувшись с такой проблемой, пациент, конечно, интересуется, как вылечить витилиго. Сразу уточним, что 100% действенных способов не существует. Некоторые варианты лечения позволяют значительно затормозить процесс осветления тканей – однако всегда есть риск, что он начнется заново. Легче всего добиться результатов на первых этапах заболевания.
Сейчас есть препараты для лечения витилиго, но их эффективность не слишком высокая, поэтому врачи отдают предпочтение комплексному подходу. В зависимости от конкретной ситуации лечение витилиго осуществляется при помощи:

- некоторых гормональных средств. Обычно выбирают более мягкие и щадящие;
- кремов с глюкокортикоидами. Ни в коем случае нельзя назначать себе такие препараты самостоятельно – у них есть серьезные побочные эффекты при неправильном применении;
- мази от витилиго с пимекролимусом или такролимусом. Их назначают при незначительных поражениях кожи и часто совмещают с фототерапией;
- ПУВА-терапия. Она предполагает использование препаратов на основе псоралена, а также УФ-лучей. Терапия длительная, обычно она растягивается на полгода-год и повторяется несколько раз в неделю.
Поскольку витилиго у людей дает нежелательный эстетический эффект, при не слишком выраженных пятнах цвет кожи выравнивают за счет здоровых участков – их осветляют, что делает пятна менее заметными.
К кардинальным методам лечения витилиго относится пересадка кожи, что не рекомендуется врачами, поскольку вместо эстетической проблемы можно получить риск серьезных осложнений.
Самолечение: работает ли?
Домашние способы – это не лечение, а, скорее, профилактика витилиго. Чтобы поддерживать кожу в хорошем состоянии и защищать ее от лишнего стресса рекомендуется:
- пользоваться средствами от губительного воздействия солнца. Это кремы с SPF, которые выпускаются и для тела, и для лица. Рекомендуется наносить такие кремы достаточным (толстым) слоем, а также постоянно обновлять, если того требует инструкция;
- выбирать безопасные средства для автозагара – на данный момент — это составы с дигидроксиацетоном;
- укреплять иммунитет, следить за качеством анализов. При необходимости пропивать курсы витаминов (по рекомендации эндокринолога);
- следить за психологическим состоянием. Поскольку психосоматика для витилиго считается одной из вероятных причин, необходимо заботиться о своем спокойствии и комфорте.
Считается, что состояние кожи улучшают отвары и компрессы (например, из семян редьки), а также настойки для внутреннего применения – на основе ромашки, зверобоя, душицы и других трав. Важно понимать, что все эти средства не помогут остановить болезнь или повернуть ее вспять. Это вспомогательные варианты для поддержания иммунитета. Но будьте осторожны: натуральные средства также имеют побочные эффекты и могут вызывать аллергию.
Вопросы-ответы
Ответим на наиболее популярные вопросы, связанные с причинами и лечением витилиго.
Можно ли вылечить витилиго?
Конкретные прогнозы может дать врач в процессе лечения, когда будет видно, насколько действует выбранная схема. Но помните, что имеющиеся пятна окончательно не исчезнут и всегда возможны рецидивы.
Что такое витилиго у девушек?
У девушек, как и мужчин, детей и пожилых людей, витилиго – это обесцвеченные участки кожи, которые появляются в результате разрушения меланина. Это не заразно и не опасно.
Как вылечить заболевание навсегда?
К сожалению, нет такого способа, который помог бы избавиться от проблемы навсегда и «откатить» последствия заболевания обратно, до равномерной кожи без пятен.
Чем опасно витилиго?
Сам по себе этот синдром не опасен – главное, исключить другие заболевания, что и делают врачи во время диагностики. В остальном эта проблема чисто эстетическая – она не влияет на продолжительность и качество жизни.
Если у вас на коже появились светлые пятна, обратитесь к опытным дерматологам, чтобы исключить нежелательные заболевания и/или назначить эффективное лечение.
Читайте также:

