Что такое базисная терапия при атопическом дерматите
Обновлено: 22.05.2024
Общественная Система
усовершенствования врачей
Коррекция эпидермального барьера у больных атопическим дерматитом как первый этап базисной терапии
Атопический дерматит (АтД) – заболевание, в развитии которого ключевую роль играют нарушения эпидермального барьера кожи.
Одной из наиболее частых врачебных ошибок в терапии АтД, особенно при появлении первых симптомов, является предположение о единственной триггерной роли пищевых аллергенов и назначение элиминационных диет. Наиболее значимый дефект эпидермального барьера при АтД обусловлен мутацией гена филаггрина —одного из ключевых белков в эпидермисе кожи, препятствующего трансфузии воды через роговой слой. Таким образом, сенсибилизация к большинству аллергенов у пациентов с АтД происходит через дефективный кожный барьер.
Изменения в структуре эпидермиса приводят ведут к нарушению нормального микробиома кожи . В поддержании хронического воспаления участвуют микроорганизмы, такие как S.aureus и дрожжеподоюбные грибы Malassezia spp. Ведущей стратегической целью терапии АтД является восстановление защитных свойств эпидермиса.
Приглашенный эксперт:
врач дерматолог , кандидат медицинских наук , Воронина Вера Рэмовна (ОСП НИКИ Педиатрии им академика Ю.Е. Вельтищева ФГБОУ ВО РНИМУ им Н.И. Пирогова).
Автор программы «Аллергология в практике клинициста» Мокроносова Марина Адольфовна , профессор, д.м.н.
График трансляции:
24/10.2018 г. 16:00 – 17:00 (мск)
В ТРАНСЛЯЦИИ ПРИНИМАЮТ УЧАСТИЕ

Воронина Вера Рэмовна к.м.н.

Мокроносова Марина Адольфовна Профессор
ФГБОУ ВО «Курский государственный медицинский университет» Минздрава России, Курск, Россия
Сибирский государственный медицинский университет, Томск
Государственный институт усовершенствования врачей МО РФ
Уральский научно-исследовательский институт дерматовенерологии и иммунопатологии Росмедтехнологий, Екатеринбург
Проактивная терапия атопического дерматита
Журнал: Клиническая дерматология и венерология. 2017;16(6): 96‑99
ФГБОУ ВО «Курский государственный медицинский университет» Минздрава России, Курск, Россия
Приведены данные зарубежных и отечественных публикаций по вариантам проактивной терапии атопического дерматита у взрослых и детей. Представлены результаты клинических исследований по изучению эффективности и безопасности интермиттирующей схемы терапии атопического дерматита препаратом Комфодерм М (крем метилпреднизолона ацепонат+2% мочевина).
ФГБОУ ВО «Курский государственный медицинский университет» Минздрава России, Курск, Россия
Сибирский государственный медицинский университет, Томск
Государственный институт усовершенствования врачей МО РФ
Уральский научно-исследовательский институт дерматовенерологии и иммунопатологии Росмедтехнологий, Екатеринбург
Атопический дерматит (АтД) — мультифакторное воспалительное заболевание кожи, характеризующееся зудом, хроническим рецидивирующим течением и возрастными особенностями локализации и морфологии очагов поражения [1].
Проблема эффективного и безопасного наружного лечения обострений АтД у детей и взрослых остается актуальной до настоящего времени [2]. Не менее важным является также сохранение клинической ремиссии у пациентов с АтД, предотвращение рецидивов заболевания, чему достоверно способствуют соблюдение гипоаллергенной диеты и организация гипоаллергенной окружающей среды, санация сопутствующих заболеваний систем и органов, адекватный и перманентный уход за кожей больных АтД [3]. В последние годы в клинических руководствах по лечению больных АтД содержатся обоснованные рекомендации по изменению тактики наружной терапии и описывается новый подход к топическому лечению, получивший название «проактивного» [1, 4].
Проактивная терапия — длительное применение препарата в интермиттирующем режиме, что способствует достижению и сохранению стойкой и длительной ремиссии.
Для терапии и контроля течения АтД используют эмоленты, топические глюкокортикостероиды (ТГКС) и топические ингибиторы кальциневрина (ТИК). В настоящее время все более актуальным становится применение ТГКС или ТИК в виде проактивной схемы в качестве поддерживающей терапии АтД. Американская академия дерматологов рекомендует после стабилизации течения АтД с целью уменьшения частоты обострений длительное нанесение ТГКС (1—2 раза в неделю) и ТИК (2—3 раза в неделю) на участки кожи, где обычно возникают рецидивы заболевания [5]. Эти же рекомендации поддерживают и отдельные российские авторы [1]. Проактивная терапия с применением ТГКС и ТИК имеет высокую степень доказательности рекомендаций. Эффективность и безопасность проактивной терапии доказана в зарубежных и российских исследованиях [2, 6—8].
Использование проактивной схемы повышает эффективность проводимой терапии, сокращает продолжительность лечения, приводит к удлинению периодов ремиссии, сокращению числа обострений, улучшению состояния кожи и прогноза заболевания в целом, а также повышает качество жизни больных [7].
Cуть проактивной терапии заключается в комбинированном применении длительной превентивной противовоспалительной терапии низкими дозами препаратов (ТГКС или ТИК), которые наносятся на ранее пораженные участки кожи, и эмолентов на всю кожу, а также предварительного расписания врачебных визитов для контрольного осмотра [9].
Первое исследование интермиттирующего применения ТГКС при АтД было опубликовано в 1999 г. [10]. Проактивная терапия, заключающаяся в интермиттирующем применении ТГКС обычно 2 раза в неделю на ранее пораженные участки кожи, начинается сразу после достижения ремиссии в результате каждодневной (1—2 раза в день) интенсивной терапии ТГКС, при этом применение эмолентов во время ремиссии продолжается [1]. Увлажняющий крем следует наносить за 15 мин до противовоспалительных препаратов, а если это мазь, то через 15 мин после их применения [11]. Кратность применения ТГКС при проактивной терапии составляет 1—3 раза в неделю: 3 раза в неделю — при тяжелой степени дерматита, 2 раза в неделю — при средней степени тяжести заболевания, 1 раз в неделю — при легком течении. Продолжительность интермиттирующей терапии в каждом случае подбирается индивидуально и в первую очередь определяется степенью тяжести АтД: при легком течении терапия может длиться в среднем 3 мес, при среднетяжелом — 6 мес, при тяжелом — 9—12 мес [11].
Иммунобиологическое оправдание такого проактивного подхода базируется на том факте, что при эстетическом внешнем виде кожа пациента с АтД на самом деле имеет нарушенную барьерную функцию [12], субклиническое воспаление [13] и повышенную экспрессию высокоаффинного IgE-рецептора на клетках Лангерганса [14]. Плацебо-контролируемые исследования эффективности проактивной терапии для предупреждения обострений АтД были проведены с применением топического такролимуса, флутиказона пропионата и метилпреднизолона ацепоната. Так, в ходе 16-недельного исследования продемонстрировано превосходство метилпреднизолона ацепоната и отсутствие обострения заболевания у 87,1% пациентов в сравнении с плацебо (65,8%). Метилпреднизолона ацепонат был также эффективнее эмолентов в отношении частоты рецидивов, интенсивности зуда и дерматологического индекса качества жизни (Dermatology Life Quality Index — DLQI) у детей [15].
В одном из многоцентровых исследований изучали эффективность и безопасность мази мометазона фуроата при лечении взрослых пациентов с АтД средней степени тяжести. Эффективность терапии оценивали по регрессу клинических проявлений заболевания (эритемы и инфильтрации), динамике поражения кожного покрова (в баллах), кроме того, пациентам проводили бактериологическое исследование. Лечение осуществляли в два этапа. На I этапе 90 пациентов получали мометазона фуроат 1 раз в день на протяжении 3 нед. На II — 68 больных с выраженным эффектом от лечения продолжили терапию мометазона фуроатом 2 раза в неделю на протяжении 6 мес (24 нед). Кроме того, на протяжении всего курса терапии пациенты использовали крем, содержащий 5% мочевины, в качестве эмолента. В результате проактивной терапии мометазона фуроатом у подавляющего большинства больных (90%) на протяжении всего курса лечения не отмечалось обострений АтД [16, 17].
N. Veien и соавт. [18] показали, что длительная (в течение 36 нед) интермиттирующая терапия сильным стероидом эффективна для контроля заболевания, особенно при дорсальной локализации проявлений экземы кистей, и имеет высокий профиль безопасности (крайне редко вызывает легкую атрофию кожи). В данном исследовании препарат назначался по так называемой «схеме выходного дня» — только в субботу и воскресенье в одной группе и через день в другой. Эффективность и безопасность длительного перемежающегося использования наружного стероида высокой потенции в сочетании с эмолентами в лечении больных тяжелым АтД показали и J. Hanifim и соавт. [19]. A. Wollenberg и соавт. [20] указывают, что побочных эффектов при интермиттирующем режиме применения, как правило, не возникает, и если обострение болезни все-таки наступает, то оно протекает менее выражено, зуд имеет меньшую интенсивность, качество жизни пациентов сохраняется высоким.
Тот доказанный факт, что клинически не поврежденная кожа больных АтД также отличается нарушенной барьерной функцией и иммунологически готова к развитию воспаления, является еще одним основанием для назначения поддерживающей терапии.
Цель исследования — оценка эффективности, безопасности и влияния на качество жизни интермиттирующей схемы назначения препарата Комфодерм М2 (крем метилпреднизолона ацепоната с 2% мочевиной) и средств базового ухода за кожей при лечении непрерывнорецидивирующих форм АтД.
В исследовании принимали участие пациенты с АтД легкой и средней степени тяжести, получавшие амбулаторное и стационарное лечение в Курском областном клиническом кожно-венерологическом диспансере. Диагноз подтверждался на основании анамнеза и клинической картины заболевания. Для диагностики АтД использовались диагностические критерии, предложенные Hanifim и Rajka (1980).
Перед началом и в процессе лечения и наблюдения проводилась клиническая оценка состояния больного, включающая:
— дерматологический индекс качества жизни.
В зависимости от выраженности воспалительных изменений кожи препарат Комфодерм М2 наносился на пораженные участки кожи 1 раз в сутки до достижения практически полного разрешения высыпаний на коже. В дальнейшем пациентов переводили на интермиттирующую схему использования Комфодерма М2: препарат наносили на пораженные участки кожи 2 дня подряд с интервалом 5 дней (2 дня в неделю) на фоне ежедневного использования средств базового ухода. При полном отсутствии проявлений заболевания нанесение местного стероида не проводилось, использовались лишь средства базового ухода.
Срок наблюдения за пациентами составил 8 нед. Визиты проводились через 2, 4 и 8 нед от начала терапии.
Результаты и обсуждение
Под наблюдением находились 52 больных АтД (26 мужчин и 26 женщин) в возрасте от 18 до 45 лет. У всех пациентов дебют заболевания приходился на детский возраст, отмечалось хроническое рецидивирующее течение болезни с частыми рецидивами. Во всех случаях имело место длительное, как правило, бесконтрольное использование наружных глюкокортикостероидов. Абсолютное большинство пациентов в прошлом не применяли средств базового ухода за кожей и использовали для индивидуальной гигиены щелочные моющие средства. У всех пациентов заболевание было в фазе обострения.
Положительная динамика прослеживалась и в дальнейшем. Длительное поддержание удовлетворительного состояния кожи, по-видимому, изменило отношение пациентов к своему состоянию. В результате этого к выходу из исследования средний индекс качества жизни составил в среднем 6,2.
Ни в одном случае нами не были выявлены побочные эффекты использования современного местного стероидного препарата Комфодерм М2. Это объясняется тем, что риск развития таких эффектов резко увеличивается при длительном непрерывном нанесении препаратов на кожу. Используемая же интермиттирующая схема существенно снижала стероидную нагрузку. К этому необходимо добавить, что препарат Комфодерм М2, содержащий в качестве действующего начала метилпреднизолона ацепонат, является пролекарством и действует в очаге воспаления (т.е. его действие практически ограничивается пораженным органом — кожей) [21]. Таким образом, риск как системных, так и местных побочных эффектов сводится к минимуму.

Вышесказанное позволяет сделать вывод о целесообразности назначения поддерживающей интермиттирующей терапии местными стероидами больным АтД в тех случаях, когда заболевание протекает с частыми и длительными рецидивами (см. рисунок). Интермиттирующая схема лечения атопического дерматита кремом метилпреднизолона ацепоната с 2% мочевиной (препарат Комфодерм М2).
Заключение
Использование интермиттирующей схемы лечения кремом Комфодерм М2 на фоне применения средств базового ухода за кожей позволяет добиться стойкого улучшения состояния кожи и существенно повысить качество жизни больных АтД.
Атопический дерматит (АД) занимает первое место в структуре аллергических заболеваний у детей, особенно у детей первых лет жизни. АД чаще начинается в раннем детском возрасте и имеет рецидивирующее течение. Как правило, АД является самым ранним проявлением атопии, а у части детей - и началом «аллергического марша». Безусловно, АД существенно снижает качество жизни ребенка, поэтому проблема своевременной и адекватной терапии заболевания в настоящее время приобрела особую медицинскую и социальную значимость.
Высокая частота встречаемости заболевания, его волнообразное течение, частые рецидивы болезни приводят к тому, что именно практикующий педиатр, как правило, решает тактические задачи терапии АД у ребенка. В то же время вопросы диагностики и определение стратегии лечения в каждом конкретном случае педиатр должен решать совместно с аллергологом и/или дерматологом. Поэтому внедрение алгоритмов терапии АД у детей является одной из актуальных задач современной педиатрии.
Лечение АД, безусловно, должно быть комплексным, индивидуальным и зависеть от возраста ребенка, формы и стадии заболевания. Современная терапия АД является патогенетической и включает проведение элиминационных мероприятий, медикаментозного лечения, наружной терапии, реабилитационных и образовательных программ. Терапия должна быть строго индивидуальной, учитывать клиническую форму, стадию и период болезни, сопутствующие патологические состояния и осложнения.
Среди элиминационных мероприятий у детей раннего возраста ведущее место занимает исключение пищевых аллергенов с назначением специализированных диет, эффективность которых зависит от полноты выявления и исключения из рациона питания всех причиннозначимых продуктов. Непременным условием является их замена равноценными по питательной ценности и калоражу пищевыми продуктами, обеспечивающими максимальное удовлетворение возрастных физиологических потребностей детей в основных пищевых веществах и энергии.
Безусловно, оптимальным питанием ребенка первого года жизни является материнское молоко. Появление первых симптомов атопического дерматита не является поводом для перевода детей на искусственное вскармливание. В таких случаях необходимо обсудить с матерью диетические мероприятия, направленные на исключение из ее рациона высокоаллергизирующих продуктов (в т. ч. и коровьего молока) и гистаминолибераторов.
У детей первых лет жизни пищевая аллергия является ведущей причиной атопического дерматита, но с возрастом она теряет свою ведущую роль, с возрастом увеличивается значимость бытовых, эпидермальных, пыльцевых аллергенов. Провоцировать реакции со стороны кожи могут и любые раздражители, поэтому обострение может быть спровоцировано шерстяной, синтетической одеждой, водой после ванны, моющими средствами.
Полиорганность поражений при атопическом дерматите требует комплексного подхода к назначению медикаментозного лечения данной группы больных. В остром периоде заболевания одним из признанных направлений является использование антигистаминных препаратов. Наибольшее предпочтение отдается препаратам последнего поколения (цетиризину, левоцетиризину, дезлоратадину и др.), которые избирательно действуют на H1-рецепторы, не проникают через гематоэнцефалический барьер, не оказывают выраженного седативного и холинергического действия, обладают противовоспалительной активностью.
Важная роль в лечении атопического дерматита отводится терапии нарушений со стороны желудочно-кишечного тракта. Коррекция микробиоценоза кишечника (безусловно, вторичного) у детей с атопическим дерматитом является важным направлением, однако, наличие патогенной флоры у детей раннего возраста нечасто требует селективной деконтаминации. Предпочтение отдается пробиотикам и препаратам для селективной стимуляции роста микрофлоры кишечника. Необходимым условием комплексной терапии гастроинтестинальных проявлений у детей в острую стадию атопического дерматитом является восстановление ферментативного статуса, коррекции дискинезий кишечника и билиарной системы, разумное использование энтеросорбентов.
Наружная терапия атопического дерматита является обязательной и важнейшей частью комплексного лечения. Стратегия наружной терапии определяется стадией активности кожного воспаления и его клиническими симптомами. Основные направления местной терапии - это устранение (уменьшение) воспалительных изменений на коже и связанных с ним основных симптомов АД (зуд, гиперемия, отек, кожные высыпания и др.), профилактика и устранение вторичной инфекции кожи, а также уменьшение сухости кожи и улучшение барьерных функций кожи.
Комплексные схемы терапии и профилактики АД у детей должны учитывать особенности строения кожи ребенка: нежный и тонкий эпидермис, рыхлую базальную мембрану, легкую ранимость, низкие защитные свойства и частую инфицированность вследствие незрелости местного иммунитета. Важно помнить, что дыхательная функция кожи ребенка в сотни раз сильнее, чем у взрослых (младенцы «дышат» кожей), поэтому она требует особого очищения. Кроме того, нейтральная или слабощелочная реакция кожи малыша создают благоприятные условия для инфекции, а повышенная резорбция (всасывание) заставляют уделять особое внимание качеству средств ухода и лекарственных препаратов, контактирующих с кожей.
Известно, что основой патогенеза АД является аллергическое воспаление кожи, поэтому применение противовоспалительных средств наружного действия является важным методом лечения детей с АД и не зависит от причин его возникновения. Однако характер наружной терапии должен определяться стадией активности кожного воспаления и его клиническими симптомами.
Противовоспалительные наружные средства можно разделить на две основные группы: топические глюкокортикостероиды (ГКС) и противовоспалительные препараты, не содержащие глюкокортикостероидов.
Эффективность топических глюкокортикостероидов (тГКС) у пациентов с АД доказана многолетней практикой и многочисленными контролируемыми исследованиями. В настоящее время тГКС являются, безусловно, самыми эффективными противовоспалительными препаратами. Однако до недавнего времени, как у врачей, так и пациентов, отмечалась стойкая «кортикостероидофобия», что объяснялось наличием побочных эффектов у ГКС предыдущего поколения (фторированных), вследствие чего эти препараты не были разрешены к использованию у детей раннего возраста. В настоящее время созданы и прошли контролируемые клинические испытания в педиатрической практике наружные ГКС «повышенной безопасности» и разрешены к применению с первых месяцев жизни мометазона фуорат, а с 6-месячного возраста гидрокортизона 17-бутират, метилпреднизолона ацепонат и алклометазона дипропионат.
Учитывая длительное хроническое течение АД и необходимость в длительной наружной терапии, группа местных противовоспалительных препаратов, не содержащих стероиды, всегда находилась в фокусе интересов педиатров. На протяжении многих лет для лечения хронической и подострой стадии дерматита использовали такие средства, как препараты АСД III фракции, серы, дегтя, нафталанской нефти, окиси цинка, дерматола, ихтиола. Эффективность этих средств невелика, кроме того, большинство из них имеет резкий запах, загрязняет одежду. В настоящее время эти препараты используются все реже. Одним из последних достижений в области клинического применения нестероидных противовоспалительных наружных препаратов стало появление ингибиторов кальциневрина - пимекролимуса (разрешен с 3-х месячного возраста) и такролимуса (разрешен с 2-х лет).
Инфекции кожи у пациентов с АД, особенно вызванные золотистым стафилококком, существенно осложняют течение атопического дерматита и ухудшают прогноз заболевания. При этом могут наблюдаться как пиодермии, так и аллергические реакции на микрофлору кожи, а Staphylococcus aureus может выступать в роли суперантигена. В случае неосложненной локализованной инфекции кожи ребенку можно назначить фукорцин, водный раствор метиленового синего, мирамистин и другие подобные антисептические средства. При недостаточной эффективности можно использовать мази с антибиотиками и антисептиками (гентамициновая, левомицетиновая мази, бальнеоцин, бактробан), противогрибковые мази (клотримазол, низорал) или препараты комбинированного действия, в состав которых входят антибактериальное, противогрибковое средство и наружный глюкокортикостероид (тридерм, пимафукорт и др.).
Уходу за кожей детей с атопическим дерматитом должно быть уделено особое внимание. Необходимо объяснить родителям, что гигиенические мероприятия по очищению кожных покровов ребенка являются очень важными в терапии дерматита. Ежедневные купания с применением высококачественных лечебных и профилактических моющих средств, не содержащих мыла, обязательны. Так для купания можно рекомендовать гель Липикар Синдэт и/или масло для купания Липикар, которые обеспечивают хороший очищающий, противомикробный и противогрибковый эффект. При купании нельзя использовать мочалки, растирать кожу. Вода для купания должна быть прохладной и дехлорированной (используют фильтры или отстаивание воды в ванне в течение 1-2 часов с последующим согреванием или добавлением кипятка). После купания необходимо нанесения смягчающих увлажняющих препаратов, которые являются основным, базовым уходом за атопичной кожей. Именно увлажняющим, смягчающим и в некоторых случаях кератопластическим средствам в настоящее время отводят одно из главных мест в стратегии терапии и профилактики АД у детей. Необходимо отметить, что для восстановления барьерной функции кожи необходимо провести как увлажнение кожи (гидратацию, насыщение водой), так и восстановить ее липидный слой с помощью смягчающих средств. Многие современные препараты для наружного применения сочетают в себе эти два качества, что делает их применение более эффективным. Однако увлажняющеесмягчающие средства для ухода за кожей детей с АД не должны содержать стабилизаторов, отдушек, алкоголя. Увлажняющее-смягчающее средство необходимо наносить на кожу часто, несколько раз в сутки, чтобы кожа не оставалась сухой. После купания средство надо наносить сразу, на чуть влажную кожу.
Средства базового ухода повышают эффективность комплексной терапии, сокращают продолжительности лечения, удлиняют периоды ремиссии, сокращают число обострений, уменьшают потребность в средствах «активной противовоспалительной терапии» и улучшают состояние кожи и прогноз заболевания в целом. Очень важно использовать средства для очищения и ухода, отвечающие самым высоким стандартам безопасности и имеющие клиническое подтверждение переносимости и эффективности. В качестве средств базисной терапии хорошо зарекомендовали себя кремы, мази и средства детской дермокосметики, содержащие пантенол (например, Цикапласт).
Кожа детей отличается повышенной чувствительностью, именно поэтому в составе средств для ухода должны отсутствовать потенциальные аллергены: парабены, ланолин, парфюмерные отдушки, красители. Большое доверие вызывают средства базового ухода, продающиеся в аптеке. Так в Фармацевтической лаборатории La Roche-Posay разработана целая «линейка» препаратов, которые специально созданные для ухода за сухой и склонной к атопии кожи младенцев и детей. Прекрасно зарекомендовал себя бальзам LIPIKAR BAUME AP (Липикар Бальзам АП), липидовосполняющее средство для кожи, которое бережно ухаживает и смягчает кожу, склонную к воспалению; восстанавливает гидролипидный барьер; возвращает коже чувство комфорта благодаря маслу Карите и маслу Канолы, а благодаря Ниацинамиду обеспечивает противозудный эффект в течение 24 часов. Липикар Бальзам АП не создает воздухонепроницаемую липидную пленку на поверхности кожи, не содержит парфюмерных отдушек и парабенов.
Для быстрого заживления и восстановления кожи при наличии расчесов, воспаления и поверхностных ранках, а также при хейлите можно использовать Цикапласт бальзам В5, обладающий не только липидовосполняющим, но и противовоспалительным и противомикробным действием.
О необходимости ухода за кожей и максимально частого использования увлажняющих/смягчающих средств нужно помнить всегда. По мере наступления ремиссии ни в коем случае нельзя уменьшать интенсивность увлажняющего лечения, так как сухость кожи сама по себе может провоцировать зуд и служить фактором развития обострения.
Выбор оптимальной лекарственной формы препарата для наружного применения у детей с АД также имеет важное значение. Так при остром воспалении с мокнутием наилучшими являются примочки, аэрозоли, лосьоны, эмульсии; при остром воспалении без мокнутия - водные болтушки, аэрозоли, кремы, пасты; при подостром характере воспаления - кремы, мази, при хроническом воспалении - мази, жирные мази, а в очагах лихенизации - мази с кератолитическими свойствами.
Таким образом, атопический дерматит является хроническим заболеванием, симптомы которого нередко прослеживаются на протяжении всей жизни и провоцируются множеством различных факторов. Поэтому только дифференцированный подход к терапии АД у детей может обеспечить стойкую ремиссию заболевания. Комплексная терапия, учитывающая индивидуальные особенности организма, заинтересованность различных органов и систем, влияние внешних факторов поможет поддерживать контроль над симптомами этого заболевания. Системная фармакотерапия острого периода обязательно включает в себя Н1-гистаминоблокаторы последнего поколения и препараты, нормализующие функции желудочно-кишечного тракта. Наружная (местная) терапия является обязательной составляющей комплексного лечения АД и предполагает использование противовоспалительных местных препаратов в сочетании с увлажняющее-смягчающими средствами а, при необходимости, антисептическими, антибактериальными и антимикотическими препаратами для местного применения. Как справедливо отмечено в Научно-практической программе Союза Педиатров России «Атопический дерматит у детей: Диагностика, лечение, профилактика»: «Только своевременное и адекватное лечение детей с атопическим дерматитом обеспечивает стойкую клиническую ремиссию заболевания».
В.Р. Воронина, врач-дерматовенеролог, к. м. н., ГБОУ ВПО «Российский национальный исследовательский университет им. Н.И. Пирогова», Обособленное структурное подразделение - Научно-исследовательский клинический институт педиатрии им. академика Ю.Е. Вельтищева
Сокращения: ТГКС - топические глюкокортикостероиды, ТИК - топические ингибиторы кальциневрина, АтД - атопический дерматит
Ключевые слова: атопический дерматит, наружная терапия, базовая терапия, топические глюкокортикостероиды, топические ингибиторы кальциневрина
Key words: atopic dermatitis, topical treatment, basic treatment, topical corticosteroids, topical calcineurin inhibitors
Атопический дерматит (АтД) - мультифакторное заболевание кожи, возникающее, как правило, в раннем детском возрасте у лиц с наследственной предрасположенностью к атопическим заболеваниям, имеющее хроническое рецидивирующее течение, возрастные особенности локализации и морфологии очагов воспаления, характеризующееся кожным зудом, обусловленное гиперчувствительностью как к аллергенам, так и к неспецифическим раздражителям [1, 2]. Заболевание в типичных случаях начинается в раннем детском возрасте и значительно нарушает качество жизни больного и членов его семьи. Распространенность среди детского населения составляет до 20%, тогда как у взрослых достигает только 1-3% [2]. Лечение АтД должно быть комплексным и патогенетически обоснованным, включающим элиминационные мероприятия, диету, гипоаллергенный режим, местную и системную фармакотерапию, обучение больного и членов его семьи [3]. Наружная терапия является абсолютно необходимой для достижения улучшения состояния и должна проводиться дифференцированно с учетом изменений кожи, мультифакторного генеза заболевания (интегральный подход) [4, 5].
При назначении терапии следует включать:
Всем больным АтД вне зависимости от тяжести, распространенности, остроты кожного процесса, наличия или отсутствия осложнений назначаются средства базового ухода за кожей. Базовая терапия должна включать рациональный уход за кожей, направленный на восстановление нарушенной функции кожного барьера путем использования смягчающих и увлажняющих средств, средств для очищения кожи, а также выявление и устранение контакта со специфическими и неспецифическими триггерами [5].
Купание ребенка с АтД является необходимой процедурой, позволяющей очистить кожу от нанесенных ранее слоев препаратов, слущивающихся чешуек эпидермиса, корок. Очищение кожи позволяет достигнуть непосредственного контакта лекарственного средства с кожей. Исключением является наличие очагов выраженного мокнутия, вторичного инфицирования кожи. В этот период целесообразно воздержаться от принятия ванной, общего душа в течение нескольких дней, для того, чтобы избежать диссеминации инфекции. Далее купание можно проводить ежедневно, соблюдая комфортную для малыша температуру воды. Вода для купания должна быть 35-36 градусов и желательно дехлорированной (отстаивание воды в течение 1-2 часов). Один-два раза в неделю используются не щелочные моющие средства (так называемые синдеты), без использования жестких мочалок. Высушивание кожи проводится промокающими движениями, без травмирующего растирания кожи. После очищения кожи необходимо обработать расчесы, трещины раствором антисептика (фукорцин, зеленка, мирамистин или др.). Это позволяет свести к минимуму риск вторичного инфицирования и возникновения инфекционно-зависимых обострений дерматита, избежать попадания компонентов наружных средств на участки с нарушенной целостностью кожных покровов, ведущее к возникновению неприятных субъективных ощущений в виде жжения и зуда.
Сразу после купания необходимо использование увлажняющих, релипидирующих средств по уходу за кожей. Это позволяет удержать влагу в эпидермисе, исключить пересыхание кожи [6, 7]. Следует избегать нанесения средств косметического ухода за кожей на очаги острого и подострого воспаления. Конкретный препарат и его лекарственная форма подбираются индивидуально на основании предпочтений пациента, индивидуальных особенностей кожи, сезона, климатических условий, а также времени суток.
Общие рекомендации по применению увлажняющих и смягчающих средств согласно федеральным клиническим рекомендациям по лечению атопического дерматита [2]:
Средства с противовоспалительной активностью выбираются в соответствии со стадией воспалительного процесса (табл.) [7,11].
Таблица.
Применение лекарственных форм при различных стадиях атопического дерматита
| Характер воспалительного процесса | Лекарственная форма |
Острое воспаление с мокнутием (фото 1, 2)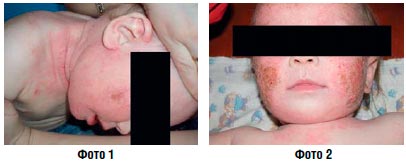 | Примочка Аэрозоль Лосьон Раствор |
Острое воспаление без мокнутия (фото 3)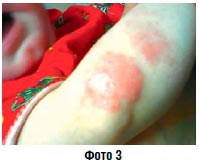 | Водные болтушки Крем Липокрем Паста Аэрозоль |
Подострое воспаление (фото 4, 5)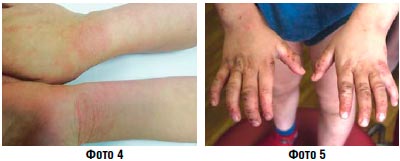 | Крем Липокрем Паста |
Хроническое воспаление (фото 6)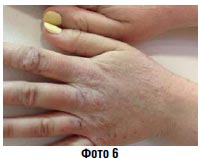 | Мазь Паста Компресс |
Количество топического препарата для наружного применения измеряется согласно правила «длины кончика пальца» (FTU, FingerTipUnit), при этом одна 1 FTU соответствует столбику мази диаметром 5 мм и длиной, равной дистальной фаланге указательного пальца, что соответствует массе около 0,5 г. Этой дозы топического средства достаточно для нанесения на кожу двух ладоней взрослого человека, что составляет около 2% всей площади поверхности тела. Наружные противовоспалительные лекарственные средства необходимо наносить на увлажненную кожу, непосредственно на очаги поражения кожи. Их применение прекращают при разрешении процесса и переходят на базовую терапию. В последнее время рекомендуют метод проактивного лечения: длительное использование малых доз топических противовоспалительных препаратов на пораженные участки кожи в сочетании с применением эмолиентов на весь кожный покров и регулярное посещение дерматолога для оценки состояния кожного процесса [2,12]. Эффективность наружной терапии зависит от трех основных принципов: достаточная сила препарата, достаточная доза и правильное нанесение. При атопическом дерматите с противовоспалительной целью используются топические глюкокортикостероиды, топические ингибиторы кальциневрина, активированный пиритоин цинка. Также возможно использование экстемпоральных мазей, паст, примочек, имеющих в своем составе салициловую кислоту, вазелин, вазелиновое масло, метилурацил, ланолин, нафталан, ихтиол, дерматол, цинк, крахмал, висмут, тальк, борную кислоту, йод, масло оливковое, они обладают комплексным противовоспалительным, кератолитическим, кератопластическим, дезинфицирующим, высушивающим действием.
На сегодняшний день основой местной терапии при обострениях АтД являются топические глюкокортикостероиды (ТГКС). Выбор ТГКС определяется тяжестью течения и обострения. Согласно Европейской классификации (Miller J., Munro D., 1980), выделяют четыре класса данных препаратов в зависимости от их активности. Основные глюкокортикостероидные препараты, рекомендуемые для лечения АтД у детей: гидрокортизон, флутиказона пропионат, мометазона фуроат, гидрокортизона бутират, метилпреднизолона ацепонат. Наружные глюкокортикостероидные препараты наносят на пораженные участки кожи от 1 до 3 раз в сутки, в зависимости от выбранного препарата и тяжести воспалительного процесса. Не рекомендуется разведение официнальных топических препаратов индифферентными мазями, так как такое разведение изменяет концентрацию действующего вещества, но не снижает частоту появления побочных эффектов. Необходимо избегать использования ТГКС высокой активности на кожу лица, область гениталий и интертригинозные участки. Для этих областей обычно рекомендуются ТГКС с минимальным атрофогенным эффектом (мометазона фуроат, метилпреднизолона ацепонат, гидрокортизона-17-бутират). Во избежание резкого обострения заболевания дозу ТГКС следует снижать постепенно. Это возможно путем перехода к ТГКС средствам меньшей степени активности с сохранением ежедневного использования или путем продолжения использования сильного ТГКС, но со снижением частоты аппликаций (интермиттирующий режим) [2, 13]. В ряде клинических исследований было показано, что использование топических ТГКС совместно со смягчающими/увлажняющими средствами позволяет уменьшить курсовую дозу ТГКС [14].
При наличии или подозрении на инфекционное осложнение показано назначение ТГКС, комбинированных с антибиотиками и противогрибковыми средствами (фото 2, 5). Следует учитывать. Что многие комбинированные препараты содержат высокоактивный бетаметазона дипропионат, применение которого у детей нежелательно.
Группа топических ингибиторов кальциневрина (ТИК) включает такролимус и пимекролимус. Фармакологическое действие ТИК обусловлено ингибированием кальциневрина и дальнейшего выделения Т-лимфоцитами и тучными клетками воспалительных цитокинов и медиаторов.
Общие рекомендации по применению ТИК [13]:
Такролимус - наиболее активный представитель топических ингибиторов кальциневрина. Предназначен для лечения АД средней тяжести и тяжелого течения, в том числе стероидрезистентных форм. Многочисленные клинические исследования продемонстрировали, что такролимус обладает эффективностью, сравнимой с таковой сильных ГКС, при этом лишен присущих ГКС побочных эффектов (в частности, не вызывает атрофии кожи) [5]. Показаниями к назначению такролимуса являются среднетяжелое и тяжелое течение АтД в случае резистентности к стандартной терапии. У детей применяется 0,03%-я мазь таролимус. Режим применения - 2 раза в день ежедневно до достижения очищения кожи. Двухкратный режим дозирования должен использоваться не дольше 3 недель, далее мазь наносится однократно. Клинический эффект достигается как правило в течение первой недели. У пациентов, подверженных частым рецидивам заболевания, такролимус необходимо наносить на все обычно поражаемые при обострениях участки кожи 1-2 раза в неделю (перерыв между нанесениями должен составлять 2-3 дня). При возникновении обострения - вновь перейти на режим применения 2 раза в день. Если в течение 6 недель не удается достигнуть улучшения, при переходе на поддерживающий режим дозирования препарата возникает обострение - дальнейшее использование препарата нецелесообразно. Длительность профилактического использования такролимуса - 12 месяцев, затем необходимо провести освидетельствование пациента для принятия решения, продолжать или отменить терапию такролимусом. Во время курса лечения необходимо избегать инсоляции, использовать фотозащитный крем на открытые участки кожи, обрабатываемые мазью такролимус.
Наиболее частые побочные эффекты - покраснение, чувство жжения, усиление зуда на участках обрабатываемых такролимусом. Эти симптомы беспокоят, как правило, в первые дни лечения и разрешаются к концу первой недели. Тяжесть их коррелирует с остротой атопического дерматита. Охлаждение мази в холодильнике перед нанесением и использование увлажняющего средства за 10-15 минут до мази ТИК уменьшает выраженность реакции. Эффекты раздражения кожи можно уменьшить, применяя ацетилсалициловую кислоту внутрь.
Вакцинацию необходимо провести до начала применения мази или спустя 14 дней после последнего использования мази такролимус. В случае применения живой аттенуированной вакцины этот период должен быть увеличен до 28 дней.
Пимекролимус 1%-й крем показан при атопическом дерматите легкого и среднетяжелого течения и может применяться у детей старше 3 месяцев. Однако в ряде стран Европы, США и Канаде пимекролимус разрешен к применению у детей старше 3 лет. Препарат обладает выраженным действием на большинство штаммов Malazessia, что может быть полезно в случаях сенсибилизации к этому грибу [3]. В 2013 году рядом авторов предложен новый алгоритм терапии атопического дерматита легкой и средней тяжести с применением 1%-го крема пимекролимус [13]. При длительно существующем АтД легкой степени тяжести препарат используется дважды в день при появлении первых признаков обострения. Острый АтД легкой и средней тяжести: на протяжении 3-4 дней использование ТКС, с дальнейшим назначением пимекролимуса дважды в день на все пораженные участки до исчезновения симптомов. Предложено проведение поддерживающей терапии длительностью до 3 месяцев 1 раз в день или реже, по усмотрению лечащего врача, на ранее пораженных участках кожи для предотвращения обострений заболевания.
Активированный пиритион цинка (аэрозоль 0,2%, крем 0,2% и шампунь 1%) является нестероидным препаратом, обладающим широким спектром фармакологических эффектов. Может применяться у детей от 1 года, допускается использование на всех участках тела без ограничений по площади. Препарат снижает колонизацию кожи Malassezia furfur, другими грибами, а также S. aureus, участвующими в патогенезе атопического дерматита. Его применение сопровождается уменьшением выраженности кожного зуда, уменьшением степени тяжести и активности кожного процесса, снижением потребности в использовании топических и антигистаминных препаратов. Крем наносят 2 раза в сутки, возможно применение под окклюзионную повязку. Аэрозоль используют в случаях выраженного мокнутия, распыляют с расстояния 15 см 2-3 раза в сутки [2].
Таким образом, современный интегральный подход к терапии АтД включает ступенчатое использование ТГКС, ТИК или других противовоспалительных средств, постоянное использование базовой терапии эмолиентами, бережное очищение кожи, своевременное назначение наружных антисептиков, антибактериальных, противогрибковых препаратов.
ЛИТЕРАТУРА
Дефекты эпидермиса являются входными воротами для потенциальных аллергенов внешней среды, что может привести к развитию реакции гиперчувствительности I типа, которая лежит в основе атопического дерматита, бронхиальной астмы, аллергического ринита и т. д. Поэтому базисный метод профилактики и лечения обострений заболевания и увеличения продолжительности ремиссии заключается в регулярном использовании эмолентов, ежедневное нанесение которых на кожу новорожденных достоверно уменьшает риск развития атопического дерматита в будущем в 2 раза.
Действующее вещество препарата Д-Пантенол (EGIS Pharmaceuticals PLC) — декспантенол — способствует восполнению субклинической дисфункции кожного барьера, а также предотвращает развитие воспалительной реакции благодаря усилению гидратации кожи и уменьшению проницаемости кожи для аллергенов. Ланолин и белый пчелиный воск, входящие в состав препарата, способствуют восстановлению липидного состава кожи, тем самым усиливают действие основного вещества. Препарат выпускается в двух лекарственных формах: крема и мази. Д-Пантенол является базисной ступенью терапии атопического дерматита согласно Федеральным клиническим рекомендациям по лечению данного заболевания и используется при любой степени тяжести патологии.
Ключевые слова: профилактика атопического дерматита, дефекты эпидермиса, кожный барьер, эмоленты, декспантенол, Д-Пантенол.
Atopic dermatitis: modern possibilities of prevention
A.V. Kolerova 1 , Yu.M. Krinicina 1,2
1 Novosibirsk State University
2 Institute of Molecular Pathology and Pathomorphology, Novosibirsk
Defects of the epidermis are the entrance gate for potential allergens of the external environment, which can lead to the development of a type I hypersensitivity reaction, which underlies atopic dermatitis, asthma, allergic rhinitis, etc. Therefore, the basic method for the prevention and treatment of exacerbations of the disease and an increase in the duration of the remission period is the regular use of emollients, daily application of which to the skin of newborns reliably reduces the risk of atopic dermatitis in the future twice.
The active ingredient of the drug D-Panthenol (EGIS Pharmaceuticals PLC) — dexpanthenol, helps to compensate for the subclinical dysfunction of the skin barrier, and also prevents the development of an inflammatory reaction by replenishing skin hydration and reducing skin permeability to allergens. Lanolin and white beeswax, which are part of the drug, contribute to the restoration of the lipid composition of the skin, thereby enhancing the action of the main substance. The drug is available in two dosage forms: cream and ointment. D-Panthenol is the basic step in the treatment of atopic dermatitis according to the Federal Clinical Guidelines for the treatment of this disease, which indicates that the drug is used for any degree of severity of the pathology.
В статье рассмотрены современные возможности профилактики атопического дерматита. Показано, что базисный метод профилактики и лечения обострений заболевания и увеличения продолжительности ремиссии заключается в регулярном использовании эмолентов
Введение

Влияние атопического дерматита на жизнь пациента часто недооценивается. Существует диссонанс между оценками тяжести заболевания и влияния патологии на качество жизни самим пациентом и врачом. Зуд, сухость и болезненность кожных покровов, нарушение сна — ключевые симптомы, негативно влияющие на физическое здоровье пациентов как с легким, так и с тяжелым течением заболевания. Данные факторы сказываются на таких ежедневных активностях, как работа, учеба, проведение досуга, прием ванны, надевание одежды, тем самым значительно ухудшают качество жизни пациентов с атопическим дерматитом (рис.1) [1].
Исследования, проводимые с помощью полисомнографии, анкетирования пациентов и их родителей, актиграфии и видеомониторинга больных во время сна, показали уменьшение эффективности и продолжительности сна, а также увеличение количества ночных пробуждений. Установлено, что в среднем пациенты используют от 11 до 84 мин каждую ночь на устранение кожного зуда, а тяжесть заболевания коррелирует со степенью нарушения сна [2].
Тяжесть течения атопического дерматита ассоциирована с более высоким риском развития коморбидных заболеваний: артрита, аллергического ринита, бронхиальной астмы, аллергического дерматита [3, 4]. У пациентов с атопическим дерматитом выделяют три паттерна проявлений алиментарных аллергических реакций: неэкзематозные реакции, реакции обострения атопического дерматита и их сочетание. Неэкзематозные реакции включают крапивницу, заболевания желудочно-кишечного тракта и респираторной системы. Особенностью данных состояний, обусловленных сенсибилизацией к алиментарным факторам, является развитие клинических проявлений в течение 1–2 ч после экспозиции к аллергену. Simonsen et al. при исследовании 100 детей с атопическим дерматитом путем использования аппликационного теста установили у 47% исследуемых наличие контактной аллергии [2, 4].
Долгое время считалось, что атопический дерматит — в большей степени заболевание детского возраста. Однако исследования последних лет указывают на противоположную тенденцию. Так, Mortz et al. установили сохранение заболевания у 34,1% пациентов во взрослом периоде. Оценка дерматологического индекса качества жизни у взрослых пациентов с атопическим дерматитом во время обострений показала значительное снижение данного показателя у 66% исследуемых. Среди факторов риска перехода заболевания из детской стадии в подростковую и взрослую выделяют: ранний дебют заболевания, наличие аллергического ринита и экземы кистей [5].
Ментальное здоровье также подвергается воздействию атопического дерматита. В детском возрасте пациенты испытывают застенчивость и смущение по поводу своего заболевания. В период зрелости эти комплексы сохраняются и могут манифестировать в виде депрессии и тревожности. Коварство атопического дерматита как фактора развития заболеваний психической сферы заключается в том, что даже легкие формы данной патологии кожи могут выступать в роли триггера нарушений ментального здоровья [1].
Грамотная профилактика атопического дерматита способствует не только снижению частоты развития обострений заболевания, но и уменьшает риск формирования сопутствующих ему коморбидных заболеваний. Токсичность существующей иммуносупрессивной терапии атопического дерматита также указывает на приоритет профилактики данного заболевания [6].
Факторы, влияющие на течение атопического дерматита, его профилактика и лечение
Проактивный режим применения топических противовоспалительных препаратов как средство профилактики обострений атопического дерматита
Частое использование топических противовоспалительных средств необходимо только в случае появления новых высыпаний. Такой режим терапии атопического дерматита называется реактивным. При этом ежедневное использование эмолентов способствует значительному увеличению продолжительности ремиссии.
Другим режимом лечения заболевания является проактивный метод, когда топические глюкокортикостероиды или ингибиторы кальциневрина наносят на ранее пораженные участки кожи, а также на новые очаги продолжительное время после обострения атопического дерматита в интермиттирующем режиме (1–3 р./нед.). Эмоленты при проактивном методе лечения наносят на всю поверхность тела ежедневно [7, 8].
Образовательные программы для пациентов и их родителей
Атопический дерматит — заболевание полиэтиологической природы, лечение которого включает широкий спектр лекарственных и физиотерапевтических средств. Осведомленность пациента о патогенезе заболевания и его течении, о методах и целях лечения способствует улучшению комплаентности, нивелирует ложные предубеждения и тревожность по поводу терапии [7].
Образовательные программы могут проходить в индивидуальном или групповом формате. Самая крупная школа проводилась в Германии в 2007 г., в ней приняли участие 823 пациента. В рамках шестинедельной школы пациентам были прочитаны лекции на тему течения атопического дерматита, особенностей питания пациентов, проводились занятия с психологами, что в результате привело к снижению тяжести заболевания, оцениваемой по шкале SCORAD, по сравнению с группой контроля [9].
Ввиду высокой занятости врачей не всегда возможно проводить дни атопического дерматита в реальном времени. Поэтому другим эффективным образовательным средством для пациентов стали видеолекции врачей-дерматовенерологов, а также веб-семинары и телемедицинские конференции для пациентов, что предположительно также будет способствовать улучшению комплаентности [7].
Аллергены как фактор развития атопического дерматита

Развитие пищевой аллергии в возрасте до 2 лет является фактором риска развития тяжелого атопического дерматита. Многие авторы считают, что определение аллергенов и их устранение из окружающей среды выступает важным компонентом профилактики атопического дерматита. В пользу этого указывают данные о том, что проникновение аллергенов в кожу стимулирует выработку протеиназ эозинофилами. Это способствует формированию зуда, что может привести к развитию очередного обострения заболевания [10]. Для оценки аллергологического статуса пациента используют прик-тест, аппликационный тест, скарификационную пробу и определение уровня специфического иммуноглобулина IgE (табл. 1).
Положительный результат аппликационного теста отражает восприимчивость организма к исследуемому веществу, опосредованную через IgE-зависимую реактивность, однако это не указывает на то, что именно данный аллерген является триггером атопического дерматита. Часто экспозиция аллергена приводит к развитию немедленной реакции I типа с клинической манифестацией в виде крапивницы, зуда, нарушений работы желудочно-кишечного тракта и респираторной системы, анафилаксии, что не соотносится с проявлениями атопического дерматита. Поэтому важно установить не только наличие аллергена, но и то, что именно данный аллерген является фактором развития заболевания: прямым путем через воздействие на иммунные клетки или непрямым путем через усиление зуда [7, 9].
Реактивность к аэроаллергенам возрастает с возрастом. Наиболее часто встречающиеся аэроаллергены — продукты жизнедеятельности клещей домашней пыли, пыльца, пот домашних животных, плесневые грибы. Ингаляция аэроаллергенов приводит к секреции провоспалительных цитокинов у чувствительных пациентов, а контакт с кожей вызывает развитие экзематозной реакции у 5–45% восприимчивых больных атопическим дерматитом. Следует заподозрить наличие восприимчивости к аэроаллергенам, если высыпания у пациентов с атопическим дерматитом локализованы на открытых участках тела: на лице, шее, области декольте, верхних и нижних конечностях [2, 7, 9].
Не рекомендуется назначать всем пациентам с атопическим дерматитом гипоаллергенную диету. Установлено, что при существовании специфических IgE к белку куриного яйца исключение данного продукта из рациона пациентов с атопическим дерматитом приводит к улучшению состояния кожи. Однако другие элиминационные диеты не показали положительных результатов у больных. При подозрении на пищевую аллергию пациенту рекомендуется вести пищевой дневник. При наличии ассоциации обострений заболевания с приемом определенных продуктов рекомендуется исключение данного продукта из рациона на 4–6 нед. Если по истечении данного срока состояние пациента улучшается, необходимо провести слепой плацебо-контролируемый тест пищевой провокации, который является «золотым стандартом» диагностики пищевой аллергии (см. табл. 1).
В рамках приема практикующему врачу необходимо объяснять пациенту, что атопический дерматит — мультифакторное заболевание, в патогенезе которого аллергены играют в некоторых случаях лишь роль одного из триггеров. Поэтому профилактика должна быть комплексной, а не направленной лишь на устранение аллергенов [4, 7, 9].
Пробиотики
Доказано, что прием пробиотиков матерью во время беременности и сразу после родов снижает риск развития атопического дерматита у детей. Качественный состав пробиотиков, а именно включение одного или нескольких видов лактобактерий, не влияет на степень снижения риска развития заболевания. Исследование применения пробиотиков и пребиотиков у детей с атопическим дерматитом не показало значительного влияния на течение заболевания и риск развития обострений [10–14].
Рекомендации по модификации окружающей среды и изменению образа жизни
Важнейшие компоненты профилактики атопического дерматита — модификация окружающей среды, устранение внешних факторов, способных вызвать дебют или обострение заболевания. Окружающая среда, в которой находится беременная, также влияет на возможность развития атопического дерматита у ребенка. Установлено, что у женщин, проживающих в ремонтируемых во время беременности помещениях, риск рождения ребенка с атопическим дерматитом выше, чем в общей популяции. Летучие органические компоненты бытовых веществ способны проникать через плаценту в организм плода, вызывая активацию Th2-лимфоцитов, что лежит в основе патогенеза заболевания. Новая одежда часто содержит большое количество формальдегида, что приводит к раздражению кожи. Поэтому рекомендуется проводить тщательную обработку недавно купленных вещей. Для стирки рекомендуется использовать гелевые стиральные средства, не содержащие фосфатов. Необходимо избегать использования одежды из шерсти, шелка, фланели, т. к. данные материалы оказывают раздражающее действие на кожу. Другой важный фактор внешней среды — температура, оптимальным значением которой является диапазон между 18 и 22 °C. Резкая и частая смена температуры негативно влияет на состояние кожи детей, предрасположенных к развитию атопического дерматита. Низкий уровень влажности воздуха также может выступать в роли триггера атопического дерматита, поэтому зимой необходимо использовать увлажнитель воздуха [1, 8, 11].
Один из возможных триггеров атопического дерматита — экспозиция выделений клещей домашней пыли, чувствительность к которым среди пациентов с данным заболеванием является предметом изучения множества исследований [7, 15–19]. Bremmer et al. провели метаанализ семи рандомизированных контролируемых исследований детей, родители которых проводили специфическую санитарную обработку против клещей домашней пыли, а также использовали антиклещевые чехлы для постельных принадлежностей. Анализ показал отсутствие влияния профилактических мероприятий на вероятность развития атопического дерматита у детей. Можно предположить, что такой результат обоснован либо отсутствием участия выделений клещей домашней пыли в развитии атопического дерматита, либо недостаточностью устранения данного триггера для предотвращения заболевания [15].
Ожирение ассоциировано с более тяжелым течением атопического дерматита. Koutroulis et al. провели исследование 104 пациентов с атопическим дерматитом младше 18 лет. Было выявлено, что среди детей старше 2 лет с индексом массы тела более 24 индекс SCORAD достоверно выше, чем в других группах. Таким образом, раннее выявление и профилактика ожирения у детей предотвращают развитие атопического дерматита и способствуют снижению тяжести заболевания [12]. Оптимальный вид физических нагрузок для таких пациентов — плавание. Данный вид спорта исключает повышенную потливость и раздражение кожи одеждой. Для предупреждения раздражающего действия хлорированной воды необходимо сразу после водных процедур принять душ, а через 3–5 мин на всю поверхность тела нанести эмолент [11].
Восстановление защитных свойств кожи

Несмотря на множество теорий развития атопического дерматита, одним из ключевых факторов формирования данной патологии считается нарушение барьерной функции кожи [6, 20].
Дефекты эпидермиса являются входными воротами для потенциальных аллергенов внешней среды, что может привести к развитию реакции гиперчувствительности I типа, которая лежит в основе атопического дерматита, бронхиальной астмы, аллергического ринита и т. д. Нарушение целости эпидермиса является предрасполагающим фактором для колонизации кожи патогенными микроорганизмами, ферменты которых также повреждают эпидермис. Поэтому базисным методом профилактики, лечения обострений заболевания, а также увеличения продолжительности периода ремиссии является регулярное использование эмолентов, ежедневное нанесение которых на кожу новорожденных достоверно уменьшает риск развития атопического дерматита в будущем в 2 раза [11, 17, 19, 20].
Действующее вещество препарата Д-Пантенол (EGIS Pharmaceuticals PLC) — декспантенол — способствует восполнению субклинической дисфункции кожного барьера, а также предотвращает развитие воспалительной реакции благодаря усилению гидратации кожи и уменьшению проницаемости кожи для аллергенов (рис. 2). Ланолин и белый пчелиный воск, входящие в состав препарата, способствуют восстановлению липидного состава кожи, тем самым усиливают действие основного вещества. Препарат выпускается в двух лекарственных формах: крема и мази. Д-Пантенол является базисной ступенью терапии атопического дерматита согласно Федеральным клиническим рекомендациям по лечению данного заболевания и используется при любой степени тяжести патологии [17, 20].
Заключение
Таким образом, профилактика атопического дерматита, ориентированная на ключевые звенья патогенеза, способствует как снижению заболеваемости самим дерматитом, так и уменьшает вероятность появления сопутствующих ему заболеваний. Так как одним из ключевых факторов развития заболевания служит нарушение барьерной функции кожи, то применение эмолентов достоверно уменьшает риск развития атопического дерматита. Современный эмолент Д-Пантенол на основе декспантенола является базисной ступенью терапии и применяется при любой степени тяжести атопического дерматита.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Читайте также:

