Что будет если не откачать лимфу из под кожи
Обновлено: 17.05.2024
Кроме эстетических несовершенств, одним из осложнений после хирургического удаления тканей молочной железы является нарушение лимфооттока. Так как избежать лимфостаза после мастэктомии удается не каждой женщине, большое внимание в процессе реабилитации уделяется его профилактике.
Как избежать лимфостаза после мастэктомии?
В ходе операции кроме железистой и мышечной ткани удаляются лимфатические узлы и сосуды, в результате чего происходит пропитывание мягких тканей. Именно поэтому после мастэктомии долго течет лимфа.
Застой экссудата может длиться как несколько недель, так и несколько месяцев (лимфедема).
Доктора рекомендуют проводить раннюю профилактику, позволяющую избежать неприятных последствий операции.
Мероприятия по предотвращению данного недуга включают ниже перечисленные действия:
-
Ношение бандажа на груди и утягивающего рукава с прооперированной стороны;
Благодаря несложным действиям удается избежать неприятных последствий и укрепить общее здоровье пациентки.
Почему после мастэктомии долго течет лимфа?
Удаление лимфоузлов сильно нарушает равномерную циркуляцию жидкости, так как оставшиеся сосуды не в состоянии распределить прежний объем. В результате происходит выпот в окружающие мышцы и подкожную клетчатку. Поскольку в основном страдают конечности, явление внешне сопровождается отеками и увеличением руки в размерах.
Для предотвращения данного явления применяют дренажирование специальными трубками и регулярную аспирацию экссудата.

Дренаж устанавливается в послеоперационный шов на завершающем этапе вмешательства, и находится в ране на протяжении 4-10 дней, в течение которых не рекомендуется подвергать организм физическим нагрузкам и принимать душ.
На протяжении всего периода лимфатическая жидкость стекает в специальный резервуар, требующий регулярной очистки.
Если после снятия дренажа рука отекает, проводятся пункции с целью аспирации экссудата. Следует учитывать, что слишком частое удаление провоцирует повышенную отечность. В связи с данной особенностью частоту проколов постепенно сокращают.
Благодаря многолетнему опыту и высокому уровню профессионализма, врач максимально ограждает пациентов от возможных негативных последствий хирургического вмешательства. Такая забота и внимание со стороны врача помогают женщинам сократить период реабилитации и скорее вернуться к привычному образу жизни.
Записаться на бесплатную консультацию можно по телефону, указанному на сайте.

Делала лимфодренажные массажи — толку ноль. Как убрать мешки на скулах, которые бывают только у стариков, а у меня с детства?
Какие способы устранения есть и какие причины образования малярных мешков – расскажем сегодня в этой статье.
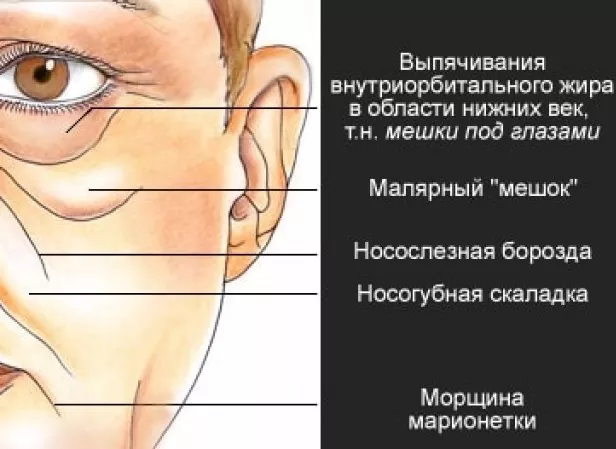
Фото из открытых источников
Причины малярных мешков
Чтобы избежать последствий, порой бывает достаточно избавиться от причин. Для начала назовём эти самые причины:
- Современные гаджеты. Особенно если контактируем в вечернее и ночное время. Это влияет на мышцы глаз, чем меньше гаджет (телефон), тем больше нагрузка на мышцы, под давлением чего они ослабевают и отвисают. Поэтому эта причина чаще всего выражается у молодых людей.
- Наследственность. Если есть у родителей, то и у вас может появиться.
- Сердечно-сосудистые заболевания.
- Проблема с выделительной системой, приводящая к отёкам.
- Нарушенный режим сна.
- Режим питания (упор на солёные продукты)
- Использование филлеров с гиалуроновой кислотой, если их ввести поверхностно.
- Возрастные (птоз тканей).
В целях профилактики нужно избегать причины, которые провоцируют эту проблему. Если вы уже делали инъекции с гиалуроновой кислотой, после которой появились малярные мешки – обратитесь к доктору, чтобы вывести её из тканей. Сходите к терапевту, сделайте кардиограмму. Следите за своим здоровьем, режимом сна и питанием.
Что не поможет в борьбе с малярными мешками:

1. Ботокс. Способствует ещё большему образованию мешков. Уколотая мышца становится неактивной как раньше, и отток лимфы затрудняется. Над малярными мешками появляется отёчность — ещё одна припухлость, которая будет ещё больше акцентировать внимание на проблеме.
2. Филлеры с гиалуроновой кислотой, если их ввести поверхностно. Проблема в том, что любые препараты, которые поверхностно вводят в эту область, дают отечность. Потому что малярный жир очень гидрофильный и притягивает воду.
3. Инъекции прямых липолитиков (которые разрушают жир). Могут привести к атрофии. Непрямые — обладают лимфодренажным действием и уменьшают отечность,(но жир не разрушают.

Фото из открытых источников
Что поможет в борьбе с малярными мешками:
1. В домашних условиях – дренирующий массаж, самомассаж. Если не помогает, то обратитесь к специалисту.
2. Любые физиопроцедуры, направленные на дренирование застоя лимфы и воды в малярном мешке.
В некоторых случаях помогает сфокусированный ультразвук (Альтера и т.п.), но яркий эффект будет не у всех. РФ-лифтинг, микротоки, терапевтические лазеры – любые методики, улучшающие кровобращение, будут уменьшать отечность. Эффект короткий, но если человек склонен к отекам, это хороший вариант регулярного ухода.
3. Использование объемных методов. Инъекции с препаратом Радиес (гидроксиопатит кальция). Этот метод используется при опущении тканей.
4. Использование ферментов, введение их инъекционно. Это позволяет рассосать малярный мешок, если там раньше была гиалуроновая кислота, то уменьшится гидрофильность, фиброз тканей и их видимость. Это не одноразовая терапия, и после неё могут быть выражены отёки и синяки, которые будут заметны на протяжении 1-2 недель.
Если проблема не решается вышеперечисленными методами, то поможет пластическая хирургия.
Среди методов пластики можно применить блефаропластику, кантопексию, эндоскопическую подтяжку лба, верхней трети лица, подтяжку лица. Все эти методы направлены на подтяжку и (или) фиксацию, но разными способами. В некоторых случаях применяется липоаспирация. Имеются противопоказания, проконсультируйтесь с врачом.

Записаться на консультацию

Отеки под глазами, на руках и ногах, которые не исчезают в течение дня, постоянное чувство усталости — проснулась и уже устала, повысилась потливость, появились прыщи не только на лице, но и на теле, стал расти вес, появилась болезненность лимфатических узлов при прощупывании. Знакомая ситуация? Если у вас появились такие симптомы, то скорее всего, это застой лимфы. Эти признаки характерны при заболевании лимфатической системы, которые могут привести к последствиям, описанным выше.
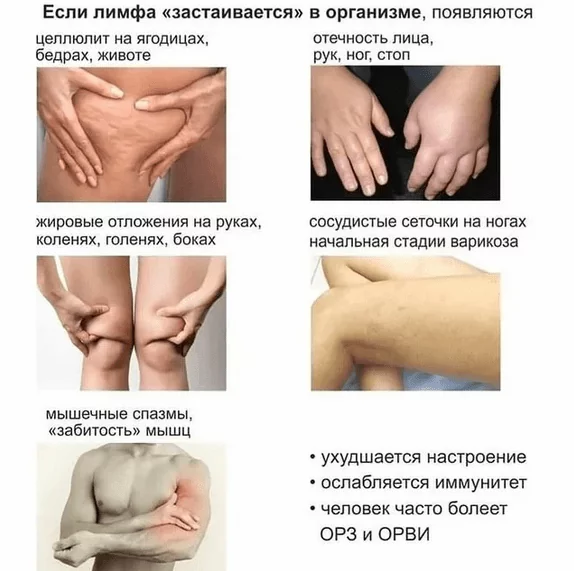
Фото из открытого источника
Что такое лимфа – это прозрачная жидкость, с помощью которой вода, белки, токсины и соли попадают из тканей в кровь. Лимфатическая система состоит из иммунных клеток и выполняет защитную, транспортную и всасывающую функцию. Она помогает организму избавляться от токсинов и ядов, а если она перестаёт функционировать в полном объеме, то это грозит определенной опасностью для организма.
Чем опасен застой лимфы?
Если лимфатическая система работает плохо, то в организме начинают накапливаться токсины, отравляя его. Поэтому в организме скапливается жидкость, нейтрализуя токсины, впоследствии приводя к образованию отеков и набору веса. Вредные вещества выводятся в таком случае через выделительную систему – кожу, и приводит к образованию угревой сыпи, выделению пота с неприятным запахом.
Каковы причины образования застоя в лимфатической системе?
1) Ношение тесной одежды;
2) Использование дезодорантов-антиперсперантов;
3) Малоподвижный образ жизни
4) Нарушение в работе пищеварительной системы
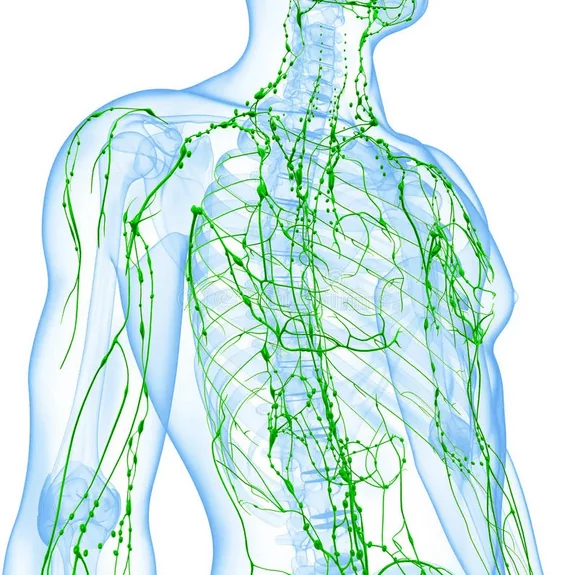
Лимфатическая система человека, фото из открытого источника.
Что необходимо делать, чтобы разогнать отток?
Существует самый простой и главный способ – это движение. Так как лимфой «управляет» диафрагма, то необходимо научиться правильно дышать, заниматься спортом.
Хорошо помогает инъекционная терапия при пастозности лица. такие процедуры проводятся в нашей клинике пациентам после операций, а также при необходимости коррекции отеков и улучшения эстетики лица.
Кроме того можно делать специальный массаж, который направлен на восстановление вашей красоты и здоровья. Смотрите на видео — наш специалист-косметолог Морозова Анастасия Вячеславовна.
Существует специальная лимфатическая зарядка, которая включает в себя целый комплекс упражнений, направленный на избавление застоя лимфы. Среди них: прыжки, массаж тела и др. специальные упражнения, которые можно найти в свободном доступе в сети Интернет.

Записаться на консультацию

Photo: Lina Verovaya / Unsplash
Предотвращение инфекций, бинтование, физические упражнения при отеке конечностей, вызываемых нарушением движения лимфы

Photo: Lina Verovaya / Unsplash
При нарушении естественного оттока лимфы возникает лимфедема. Поражаются конечность (конечности) и часто смежная часть туловища: внешне конечность становится отечной, кожа — ороговевшей, утолщенной, сухой. Иногда лимфа истекает на
поверхность кожи (лимфорея).
При этом у человека возникают болезненные ощущения (которые усиливаются в случае присоединения инфекции), нарушение функции конечности, изъязвление кожи, психологический дискомфорт.
Главные задачи ухода при лимфедеме: предотвращение инфекции, снятие боли, лечение лимфореи, изъязвления кожи, уменьшение отека.
Предотвращение инфекции
Микротрещины в коже повышают риск инфицирования, поэтому соблюдение правил гигиены становится особенно важным. Пораженную конечность необходимо ежедневно мыть, осторожно насухо промокая, два раза в день смазывать увлажняющим кремом на водной основе без запаха (для предупреждения трещин и язв).
Даже мелкие раны следует тщательно промывать водой и антисептиком. Не забывайте защищать поврежденную кожу от солнечных ожогов.
Покраснение кожи, жжение на распухшей конечности — повод немедленно обратиться к врачу.
Физические упражнения при лимфедеме
Сокращение мышц в ходе выполнения физических упражнений активизирует кровообращение и ток лифмы, так что, если у больного есть возможность двигать отекшей конечностью, его надо убедить это делать как можно чаще. Предупредив, однако, что слишком энергичные движения, передвижение тяжелых предметов и другие чрезмерные нагрузки могут повредить.
Если активные движения невозможны, то вашему близкому необходимо совершать пассивные движения (с помощью другого человека) не реже 2 раз в сутки.
Фиксация и бинтование конечности
Конечности надо придать удобное положение, слегка на возвышении. Если это рука, то при ходьбе нужно фиксировать ее широкой косыночной повязкой (в покое косыночную повязку обязательно снимать).
Рекомендуется специальное бинтование конечности марлевыми или эластичными бинтами, использование специального компрессионного трикотажа, особый массаж. Однако их использование целесообразно согласовать с врачом, чтобы вместо пользы не причинить вред.
Всем необходимым манипуляциям вас должны обучить специалисты либо медицинской организации, оказывающей паллиативную помощь, либо той, в которой наблюдается ваш близкий.
О других аспектах ухода за тяжелобольным человеком вы можете прочесть в книге "Рядом с тяжелобольным", изданной благотворительным фондом помощи хосписам "Вера". Книгу можно скачать целиком по ссылке.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Жидкость в брюшной полости: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Состояние, при котором накапливается жидкость в брюшной полости, называется асцитом. Очень небольшое количество жидкости присутствует в полости брюшины всегда. Эта жидкость – следствие естественного процесса фильтрации крови через кровеносные сосуды.
Однако при некоторых заболеваниях жидкость либо начинает вырабатываться в избыточном количестве, либо перестает всасываться. В результате она постепенно накапливается в брюшине и давит на внутренние органы, серьезно нарушая их работу.
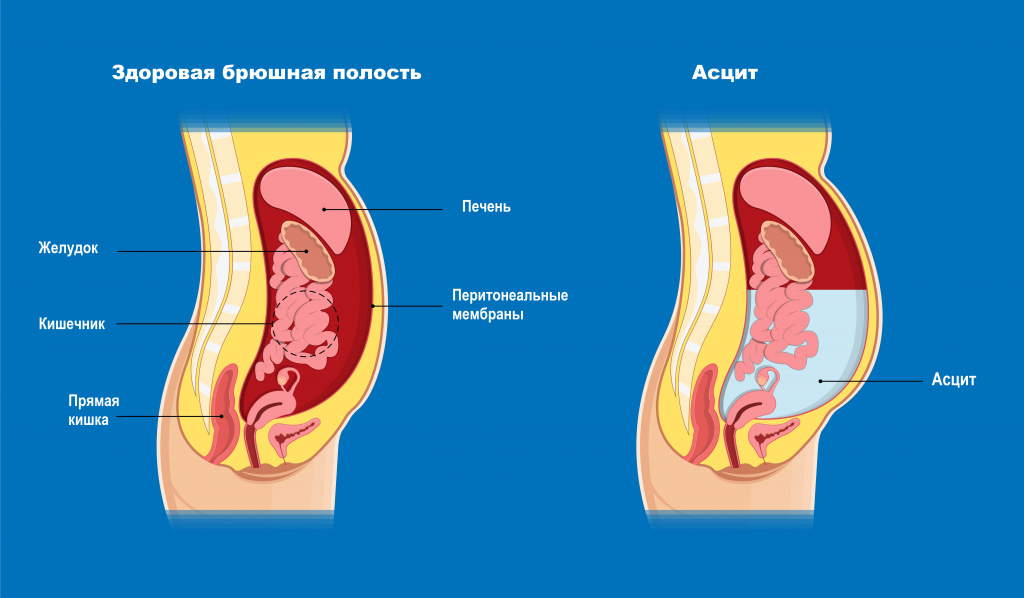
Разновидности асцита
По объему жидкости:
- небольшое количество;
- умеренное количество;
- значительное количество.
- стерильное содержимое (отсутствие бактериальной составляющей);
- инфицированное содержимое (может быть связано с прободением кишечника или желудка, а также с травмой живота и проникающим ранением);
- спонтанный бактериальный перитонит.
- асцит, поддающийся медикаментозной терапии;
- рефрактерный асцит – то есть не поддающийся лекарственной терапии или возвращающийся вновь спустя короткое время после лечения.
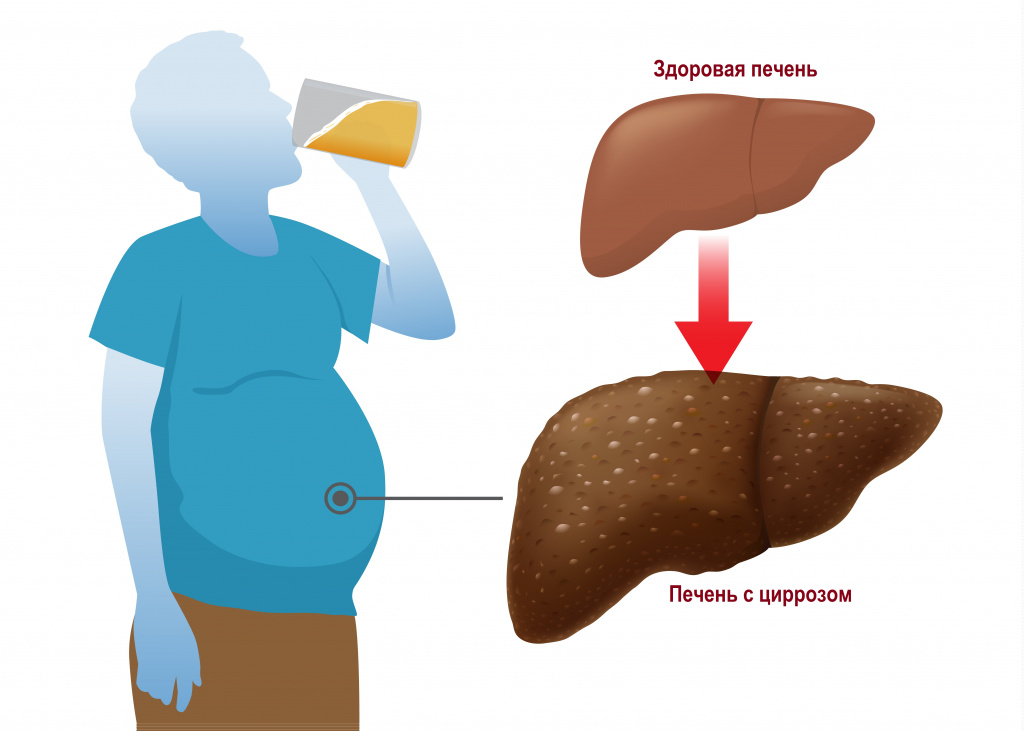
Онкологические процессы в организме также способны стать причиной асцита. Однако, как и в случае с заболеваниями печени, жидкость в брюшной полости появляется лишь по мере прогрессирования болезни. В первую очередь, следует обращать внимание на такие симптомы, как снижение массы тела, аппетита, повышенную утомляемость, болевой синдром, нарушение работы кишечника.
Хронические заболевания сердечно-сосудистой системы приводят к застою крови в левом круге кровообращения, вследствие чего внутрибрюшная жидкость начинает вырабатываться интенсивнее. Появлению асцита всегда предшествует длительная история сердечно-сосудистого заболевания.
Ухудшение состояния происходит постепенно и не очень заметно для больного, поэтому важно не нарушать врачебные предписания и обращаться за врачебной помощью своевременно.
Больного должна насторожить нарастающая слабость, появление или усиление одышки, ночного кашля, изменение привычных цифр артериального давления, появление или увеличение отеков на ногах, которые сначала становятся более выраженными к вечеру, а затем не проходят совсем.
Механизм данного процесса объясняется массивной потерей белка из-за неправильной работы почек и, соответственно, ухудшением всасывания жидкости. Кроме того, отечность присутствует на лице, шее, нижних конечностях, жидкость может скапливаться в грудной полости и полости сердца.
Асцит сопровождает ряд инфекционно-воспалительных заболеваний. По-прежнему довольно часто во врачебной практике встречается туберкулез, течение которого связано с поражением лимфатических узлов брюшной полости, что приводит к сдавливанию внутренних органов, в результате чего наблюдается скопление внутрибрюшной жидкости. Туберкулез обычно начинается с жалоб пациента на повышенную утомляемость, чрезмерную потливость, особенно в ночное время, снижение аппетита и похудение, длительное повышение температуры тела в пределах 37,3–38,3°С. У части больных наблюдаются несильные боли в животе без четкой локализации. Появление таких симптомов требует скорейшего обращения к врачу.
Хронический панкреатит иногда сопровождается асцитом. Такое состояние особенно характерно для людей, злоупотребляющих алкоголем. Накоплению жидкости в брюшной полости предшествуют интенсивные боли в животе.
Длительное голодание может приводить к появлению жидкости в брюшной полости за счет снижения уровня белка и нарушения процесса всасывания жидкости.
В этом случае объем жидкости будет небольшим, однако появление подобного симптома говорит о серьезных нарушениях в работе всего организма. Данное состояние потребует в дальнейшем проведения серьезного и длительного лечения под тщательным контролем множества лабораторных показателей.
Заболевания, приводящие к асциту
Некоторые онкологические заболевания.
Болезни поджелудочной железы.
Недоедание и истощение.
Заболевания эндокринной системы.
Гинекологические заболевания (эндометриоз, кисты и опухоли яичников).
К каким врачам обращаться при асците
Появление жидкости в брюшной полости является симптомом заболеваний, как правило, требующих госпитализации и длительного лечения. Постановкой диагноза и назначением терапии занимаются следующие специалисты: врач-гастроэнтеролог , онколог, кардиолог, эндокринолог, нефролог, пульмонолог, хирург, гинеколог.
Диагностика и обследования при асците
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительной диагностики помогают установить правильный и своевременный диагноз.
-
Клинический анализ крови с развернутой лейкоцитарной формулой (для выявления воспалительных изменений при различных инфекционно-воспалительных заболеваниях.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

