Чем воспринимает кожа севшую на руку муху
Обновлено: 22.05.2024
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты и др.); ингаляционным и контактным способом — с чешуйками, личинками бабочек, сверчков, жуков и т. п. [1].
Аллергия на укусы насекомых протекает в виде немедленной или замедленной реакции в местах укуса. Обычно укус кровососущих насекомых (комаров, москитов, блох) вызывает локальные проявления в виде отека, покраснения и полиморфной сыпи (папулезной, уртикарной, геморрагической, буллезной, некротической формы) и крайне редко — серьезные аллергические реакции. Иногда на укусы мошек может наблюдаться рожистоподобная реакция в виде острой эритемы, протекающей без повышения температуры и увеличения регионарных лимфоузлов. Аллергены слюны москитов могут быть также причиной развития зудящей узелковой сыпи (флеботодермия). Описаны редкие случаи генерализованной уртикарной сыпи на укус даже одного кровососущего насекомого [1, 2].
Наибольшую опасность представляет ужаление перепончатокрылых насекомых, которые могут вызвать серьезные аллергические реакции вплоть до анафилактического шока. Самым частым аллергеном, вызывающим развитие аллергии, является яд ос и пчел, шмели жалят очень редко [2]. Причем шмели и пчелы жалят только в тех случаях, когда бывают спровоцированы.
Инсектная аллергия чаще встречается в летнее и осеннее время. Насекомые жалят при проведении садовых работ, в местах пикников, привлекают их также дворовые мусорные баки, компостные ямы; не стоит забывать о гнездах ос, которые располагаются, как правило, под карнизами, на чердаках. Однократное воздействие больших доз яда насекомых через ужаление сопоставимо с ежегодной дозой вдыхаемых аллергенов пыльцы. Развитие такой высокодозовой сенсибилизации объясняет, почему распространенность атопии среди пациентов с IgЕ-сенсибилизацией к ядам та же, что и в нормальной популяции [3].
Нормальная реакция на ужаление насекомых обычно проявляется в виде умеренного локального покраснения и отечности, тогда как выраженная локальная реакция — эритемой и сильным отеком, который может нарастать в течение 24–48 ч и сохраняться даже более 10 дней. Одновременно больного могут беспокоить слабость, недомогание, тошнота. В редких случаях имеют место инфекция и воспаление подкожно-жировой клетчатки [2].
Местные реакции лечат наложением на место укуса холодного компресса, используют также наружную терапию топическими противозудными препаратами (Фенистил гель, Псилобальзам), больному дают антигистаминный препарат нового поколения (лоратадин, цетиризин и др.). При сильно выраженной локальной реакции назначают топические кортикостероиды нефторированного ряда (метилпреднизолона аципонат, мометазона фуроат и др.). В наиболее тяжелых случаях местной реакции обосновано назначение 2–3-дневного курса преднизолона в дозе 30–40 мг/сут.
Примерно у 5% больных с выраженной местной реакцией в анамнезе при повторном ужалении насекомого может развиться генерализованная системная реакция с жизнеугрожающим состоянием — анафилактический шок. Чаще всего такие реакции вызываются ужалениями ос, пчел, реже шмелей и шершней; в 30% случаев больные не могут назвать вид ужалившего насекомого.
В США ежегодно погибает около 50 человек от аллергии на ужаление насекомых. Анафилактический шок на ужаление считается также одной из причин необъяснимой внезапной смерти. Большинство летальных случаев в 1998 г. в этой стране было отмечено у лиц в возрасте 40–60 лет, чаще у мужчин (28%), крайне редко — у детей (1 случай среди детей в возрасте 0–9 лет) [4]. В Казани, по данным проф. Р. С. Фассахова и соавторов, с 1993 по 1998 г. в аллергологическое отделение поступило 55 пациентов с аллергией на ужаление насекомого в возрасте от 16 до 70 лет [5]. В 44% случаев реакции были вызваны ужалением ос, в 31% случаев — пчел, шершня — в 1 случае. В популяционном исследовании мы не выявили ни одного случая системной аллергии на укус насекомых при опросе 2147 школьников г. Москвы (2003 г.) [6].
Реакции на ужаление перепончатокрылых насекомых делятся на аллергические, токсические и псевдоаллергические. Гиперчувствительность к яду или слюне насекомых запускается иммунологическими механизмами по немедленному типу с включением аллергенспецифических IgE-антител. Токсические реакции возникают при одновременном ужалении большим количеством насекомых и индуцируются действием ряда медиаторов, содержащихся в их яде. По клинической картине отличить токсические от аллергической реакции иногда бывает довольно трудно. У некоторых больных через 2–7 дней после ужаления могут возникать реакции, напоминающие сывороточную болезнь (артралгии, уртикарная сыпь, недомогание, повышение температуры). Такие больные при повторном ужалении имеют высокий риск развития анафилактического шока [2].
Выше уже говорилось о локальных реакциях при укусе насекомых. Системные реакции встречаются намного чаще местных (до 70% всех случаев ужаления насекомых) и, по мнению ряда авторов, могут различаться по степени тяжести [2, 4]. Однако клинические симптомы анафилактического шока, вызванного ужалением насекомого, хотя и могут варьировать по проявлениям и выраженности, но они ничем не отличаются от анафилактического шока любой этиологии [4].
У больных с анафилактическим шоком в 100% случаев встречаются гемодинамические нарушения: снижение артериального давления, слабость, головокружение. Другие типичные клинические симптомы анафилактического шока — диффузная эритема, сыпь, крапивница и/или ангиоотек; бронхоспазм; ларингоотек и/или нарушение сердечного ритма. У больного могут наблюдаться также такие признаки, как тошнота, рвота, головная боль, потеря сознания; в 5–8% случаев — головная боль, судороги, боль в груди.
Генерализованная крапивница или ангиоотек являются наиболее частой клинической манифестацией анафилаксии (92%) и наблюдаются как изолированно в виде одного симптома, так и на фоне тяжелой анафилаксии [7]. Однако кожные симптомы могут появиться позже или отсутствовать при быстром прогрессирующем течении анафилаксии. Следующие по частоте симптомы — респираторные (ангиоотек гортани, острый бронхоспазм), реже встречаются абдоминальные и гастроинтестинальные симптомы (боль в животе, тошнота, диарея).
Чаще всего симптомы анафилактического шока появляются в течение первых 15 мин после ужаления, причем раннее начало практически всегда ассоциируется с более тяжелым течением и соответственно выраженной симптоматикой заболевания. Дети имеют меньший риск развития повторной анафилаксии, особенно если у них аллергия на ужаление проявлялась в виде кожных симптомов (крапивница, сыпь, отек Квинке). Однако у больных любого возраста с первичным тяжелым анафилактическим шоком в анамнезе при повторном ужалении насекомого возможен рецидив анафилаксии в 70% случаев [2].
Поскольку жизнеугрожающие симптомы анафилаксии могут рецидивировать, больных следует наблюдать в течение первых 24 ч после первых проявлений заболевания (в 20% случаев анафилактический шок может рецидивировать через 8–12 ч после первого эпизода) [7]. Исследователи отмечают бифазное течение анафилаксии, которое клинически не отличается друг от друга, но требует использования достоверно больших доз адреналина.
К факторам, которые усиливают тяжесть анафилактического шока или влияют на его лечение, относят наличие у больного бронхиальной астмы, сопутствующих заболеваний сердечно-сосудистой системы, лекарственную терапию β-адреноблокаторами (Анаприлин, Атенолол, Метопролол и др.), ингибиторами ангиотензинпревращающего фермента и моноаминооксидазы. В таких случаях, с одной стороны, усиливается реакция дыхательных путей на высвобождаемые при анафилаксии медиаторы воспаления, а с другой — уменьшается влияние адреналина: наряду с тяжелой степенью анафилаксии появляется парадоксальная брадикардия, гипотензия, тяжелый бронхоспазм [7]. Экспериментально было доказано, что в таких случаях для купирования бронхоспазма и восстановления β-адренергической чувствительности у больного, принимающего β-адреноблокаторы, дозу неселективного β-агониста тербуталина необходимо увеличить в 80 раз [8]. Применение ингибиторов ангиотензинпревращающего фермента (Капотен, Энап) у ряда больных вызывает кашель, отек гортани или языка с последующим развитием асфиксии. Ингибиторы моноаминооксидазы (моклобемид, ниаламид и др.) замедляют скорость расщепления адреналина, усиливая его побочные эффекты [2, 8].
Наибольшее количество летальных случаев от инсектной аллергии, регистрируемые в группе лиц старшего возраста, связывают с наличием сопутствующих сердечно-сосудистых заболеваний, с приемом лекарств и наличием других возрастных патологических изменений в организме [8].
Лечение и профилактика
Анафилактический шок требует проведения неотложной терапии: незамедлительно у больного оценивают сердечную и дыхательную деятельность, проверяют адекватность поведения. Препаратом выбора при анафилактическом шоке является адреналина гидрохлорид.
Адреналин обладает следующими свойствами:
- оказывает прямое стимулирующее влияние на β- и α-адренорецепторы. Преобладание эффекта возбуждения тех или иных адренорецепторов зависит от дозы препарата и уровня регионарного кровотока;
- способен вызвать сильный спазм периферических сосудов, особенно при заболеваниях почек и других внутренних органов;
- при аллергии немедленного типа препятствует высвобождению из тучных клеток и базофилов гистамина, серотонина, брадикинина и других медиаторов воспаления;
- стимулирует метаболизм, повышая потребление кислорода, вызывает развитие ацидоза вследствие накопления молочной кислоты, усиливает липолиз и способствует возникновению гипергликемии в результате стимуляции гликогенолиза;
В зависимости от диапазона применяемых доз может оказывать эффекты:
Адреналина гидрохлорид выпускают в виде 0,1%-ного раствора в ампулах по 1 мл (в разведении 1 : 1000 или 1 мг/мл); для внутривенного введения 1 мл 0,1%-ного раствора адреналина разводят в 9 мл физиологического раствора. Адреналин нельзя разводить в растворе глюкозы или гидрокарбоната натрия. Важно помнить, что на активность адреналина также влияют условия хранения препарата.
Дозы при внутривенном введении рекомендуются следующие. При развитии анафилактических реакций: 0,1–0,3 мл адреналина (в разведении 1 : 1000) разводится в 9 мл раствора натрия хлорида (от 1 : 100 000 до 1 : 33 000) с последующей инфузией в течение нескольких минут; возможно повторное введение в случае отсутствия чувствительности, а также при стойкой артериальной гипотензии.
При тяжелом терминальном состоянии больного 0,1%-ный раствор адреналина в дозе 0,1 мл разводят в 0,9 мл венозной крови больного (аспирируют непосредственно из вены или катетера) или раствором натрия хлорида (для получения разведения 1 : 10 000), вводят внутривенно в течение нескольких минут; повторно — по показаниям до поддержания систолического артериального давления выше 100 мм рт. ст. у взрослых и 50 мм рт. ст. у детей.
В качестве побочного действия адреналин может вызвать острый инфаркт миокарда, выраженные аритмии и метаболический ацидоз; малые (менее 1 мкг/мин) дозы адреналина могут послужить причиной развития острой почечной недостаточности.
Вероятность развития подобных серьезных осложнений является главной причиной рекомендации воздержаться от широкого применения адреналина самими пациентами. Однако своевременное введение именно адреналина имеет решающее значение для благоприятного исхода анафилактического шока. За рубежом эта проблема решена: больных с любым анафилактическим шоком в анамнезе снабжают специальным шприцом-ручкой — эпинефрином в виде аутоинъектора (Epi-Pen, Аnа-Kit). В научной литературе ежегодно публикуются исследования, посвященные анализу использования аутоинъекторов эпинефрина у пациентов с инсектной аллергией, а также пищевой, латексной и идиопатической анафилаксией в анамнезе. Есть также работы, в которых освещается роль обучающих программ для школьных медсестер и инспекторов школ с целью незамедлительного введения эпинефрина детям с тяжелой формой аллергии и анафилаксией, что в значительной степени облегчается именно с помощью использования аутоинъектора.
Каждый больной, перенесший анафилактический шок, подлежит госпитализации в реанимационное отделение, где проводится инфузионная терапия преднизолоном 1–2 мг/кг каждые 6 ч, физиологическим раствором, глюкозой из расчета 5–10 мл/кг веса пациента; вводятся антигистаминные препараты внутривенно. При резистентной гипотонии назначают допамин (400 мг в 500 мл физиологического раствора, скорость введения — 2–20 мкг/кг/мин) под контролем артериального давления (> 90 мм рт. ст.) или глюкагон (струйно 1–5 мг каждые 5 мин, затем капельно 5–15 мкг/мин) до нормализации артериального давления. Через 1–2 дня из реанимационного отделения больного переводят в аллергологическое или терапевтическое отделение, где ему продолжают гормональную терапию преднизолоном перорально в дозе 10–15 мг в течение 10 дней; назначают антигистаминные препараты II поколения (лоратадин, цетиризин и др.), антибиотики (по показаниям), проводят контроль за функцией почек, печени, сердца, ЭКГ, консультацию невропатолога.
Диагноз IgE-гиперчувствительности к насекомым обязательно следует подтверждать кожными или серологическими пробами. Для постановки правильного диагноза и назначения аллергенспецифической терапии важно определить вид насекомого, вызвавшего реакцию. Локальная реакция без системных проявлений (анафилактический шок) не требует проведения аллергологического обследования. Напротив, кожные пробы на аллергены насекомых обязательно ставят, если в анамнезе у пациента любого возраста отмечались системные реакции жизнеугрожающего характера, а также неугрожающие жизни системные проявления у взрослых и детей (младше 16 лет). Возможна постановка проб также при локальных и токсических реакциях в анамнезе у больного [4]. Разработаны тесты in vitro — определение специфических IgЕ-антител, например: к яду пчелы медоносной, осы, шершня, слепня, комару обыкновенному, огневке мельничной, амбарному долгоносику, голубиному клещу, платяной моли (Allergopharma).
Больным с аллергией на ужаление насекомых аллергенспецифическую терапию назначают только в двух случаях: при системной жизнеугрожающей реакции и системной, не угрожающей жизни реакции у взрослых, имеющих положительные кожные пробы. Дети младше 16 лет с кожными проявлениями, не угрожающими жизни (например, в виде генерализованной крапивницы), не нуждаются в проведении аллергенспецифической иммунотерапии даже при наличии положительных специфических IgЕ-антител в крови. Продолжительность специфической иммунотерапии составляет не менее 5 лет [2, 5].
Лечение пациентов с аллергией на ужаление насекомых — многоэтапный процесс, гораздо более сложный, чем предполагают иногда врачи и сами пациенты. Проблема также в том, что в России до сих пор не производятся тесты для диагностики инсектной аллергии, а самое главное — отсутствуют и отечественные, и зарубежные аллерговакцины, необходимые для проведения аллергенспецифической иммунотерапии тем пациентам, которым этот метод лечения необходим по жизненным показаниям. Препарат «спасения» адреналин в соответствующей форме выпуска и нужной дозировке также не доступен в России для больных с тяжелой формой аллергии и анафилактическим шоком в анамнезе.
Соответствующим медицинским органам необходимо рассмотреть возможность преодоления всех этих неблагоприятных ситуаций. Добиться прорыва в данном направлении частично удастся, если мы обучим пациентов простым превентивным мерам, что нередко является решающим в спасении их жизни. Пациенты должны соблюдать определенные правила, в частности не привлекать насекомых и избегать их укусов, для чего:
— не пользоваться духами и не надевать яркую одежду;
— не есть на улице зрелые фрукты, не подходить близко к мусорным бакам и компостным ямам, которые привлекают насекомых;
— не открывать окна в автомобиле во время езды.
Следует довести до сведения родителей, учителей и школьников информацию о необходимости обеспечивать безопасность окружающей среды ребенку с высоким риском анафилактических реакций на укусы насекомых. Каждый пациент с аллергией на ужаление насекомого должен иметь бирку или браслет с данными о своем диагнозе и письменными рекомендациями по проведению неотложных мер в случае ужаления [1–5].
По вопросам литературы обращайтесь в редакцию.
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва
Повышение качества учебно-воспитательного процесса существенно зависит от улучшения системы учёта и контроля знаний учащихся. Этому способствует программированное обучение, при котором создаются условия для активизации мыслительной деятельности учащихся, возникают реальные возможности для развития навыков самостоятельной работы.
Обучение может быть полноценным тогда, когда знания учащихся систематически контролируются, когда учащиеся видят результат своей работы. Поэтому приложение программирования к области усвоения, закрепления и упражнения позволяют учителю интенсировать учебный процесс.
В начале урока программированные задания применяются с целью проверки знаний учащихся по ранее изученному материалу. В конце урока – с целью закрепления (при этом тесты-задания выступают как дидактический материал).
Успешное изучение и усвоение анатомического материала в курсе “Окружающий мир” (“Мир вокруг нас”) в рамках отведённых учебных часов возможно лишь при условии применения эффективных методов обучения, в частности, метода программированного обучения. Одна из форм этого метода – тестовый контроль знаний – позволяет проверить степень усвоения материала учащимися, своевременно оказать помощь тем, кому она нужна, и ликвидировать отставание. При этом устанавливается обратная связь: учитель – ученик – учитель.
Для развития самостоятельности учащихся в овладении знаниями возникает необходимость совершенствования системы учёта и контроля знаний.
Данный учебно-методический материал окажет помощь учителю в осуществлении программированного контроля знаний учащихся с помощью тестов-заданий. Использование их в учебном процессе позволяет осуществлять при небольших затратах времени фронтальную проверку знаний по любой изученной теме.
Учебно-методический материал построен следующим образом.
Оценка проводится по методу доктора педагогических наук В.П.Беспалько:
За 4 правильных ответа из 7 – “2”.
Тест-задание по теме “Скелет”
А. Назови части скелета.
Б. Как называется кость,к которой прикрепляются рёбра?
В. Как называется нижний конец позвоночника?
Г. Как называется футляр, защищающий спинной мозг?
Д. Назови часть скелета, надёжно укрывающую сердце и лёгкие.
Е. Как называется костяной панцирь, защищающий головной мозг от повреждений?
Ж. Что служит опорой нашего тела?
1. Голова
2. Тело
3. Череп
4. Рука
5. Кости верхней конечности
6. Грудная клетка
7. Нога
8. Кости нижней конечности
9. Копчик
10. Позвоночник
11. Грудина
12. Скелет
Тест-задание по теме “Мышцы и их работа”
А. Какую форму имеют мышцы?
Б. Какая мышца заставляет работать наше сердце?
В. Как называется мышца, сгибающая руку в локте?
Г. Что укрепляет наши мышцы?
Д. С помощью чего прикрепляются мышцы к костям?
Е. Как называются мышцы лица?
Ж. Какие мышцы выпрямляют ногу в колене?
1. Бицепс
2. Веретенообразная
3. Мимические
4. Трицепс
5. Сердечная
6. Физический труд
7. Сухожилия
8. Круглая
9. Сгибатели
10. Зарядка
11. Плоская
12. Разгибатели
Тест-задание по теме “Кожа и её функции”
А. Подумай, что задерживает кожа и не пропускает внутрь нашего тела?
Б. А что выделяет кожа?
В. Что очищает русская баня?
Г. Кто погибает на чистой коже?
Д. Что происходит с кровеносными сосудами, когда кожа бледнеет?
Е. Чем воспринимает кожа севшую на лоб муху?
Ж. Что может произойти при долгом лежании на солнце?
1. Воздух
2. Холод
3. Вода
4. Пот
5. Расширяются
6. Нервные окончания
7. Поры
8. Микробы
9. Солнечный ожог
10. Тепло
11. Жир
12. Суживаются
Тест-задание по теме “Пищеварение”
А. Назови органы пищеварения.
Б. Какой орган переворачивает пищевой комок, проталкивает его к глотке?
В. Назови орган пищеварения, следующий за желудком.
Г. Какой сок растворяет жиры?
Д. В каком органе происходит всасывание растворённой пищи в кровь?
Е. Какой орган обезвреживает яды, попавшие в кровь?
Ж. Как называется орган пищеварения, в который поступают непереваренные вещества пищи?
1. Язык
2. Желчь
3. Желудок
4. Печень
5. Желудочный сок
6. Двенадцатиперстная кишка
7. Поджелудочный сок
8. Пищевод
9. Тонкий кишечник
10. Кишечный сок
11. Слюнные железы
12. Толстый кишечник
Тест-задание по теме “Дыхание”
А. Назови органы дыхания.
Б. Какой орган очищает воздух, которым мы дышим?
В. Куда попадает воздух из трахеи?
Г. Какой газ удаляется из организма при выдохе?
Д. Из чего состоят лёгкие?
Е. Через что попадает воздух в носовую полость?
Ж. Какой орган воспринимает запах?
1. Рот
2. Альвеолы
3. Реснички
4. Бронхи
5. Трахея
6. Кислород
7. Ноздри
8. Кровеносные сосуды
9. Лёгкие
10. Углекислый газ
11. Нос
12. Угарный газ
Тест-задание по теме “Кровь”
А. Как называются красные клетки крови?
Б. Что содержит артериальная кровь?
В. Как называются клетки крови, пожирающие микробов?
Г. Какие клетки крови передают кислород всем клеткам нашего тела?
Д. Как называется часть крови, содержащая антитела?
Е. Что получает кровь в лёгких?
Ж. По каким сосудам течёт венозная кровь?
1. Антитела
2. Кислород
3. Эритроциты
4. Артерии
5. Углекислый газ
6. Лейкоциты
7. Плазма
8. Капилляры
9. Лёгочная артерия
10. Вены
11. Аорта
12. Лёгочные вены
Тест-задание по теме “Сердце и его работа”
А. В какой сосуд сердце выбрасывает кровь наиболее сильными толчками?
Б. Назови камеры сердца, которые находятся в левой его половине?
В. Как называются мельчайшие кровеносные сосуды, несущие кислород и питательные вещества в каждую клетку нашего тела?
Г. Какая кровь содержит вредную для нашего организма углекислоту?
Д. Что делают для предупреждения вредных инфекционных заболеваний?
Е. Что кровь отдаёт в лёгких?
Ж. В каком самом крупном сосуде течёт артериальная кровь?
1. Прививки
2. Правое предсердие
3. Аорта
4. Кислород
5. Лёгочная артерия
6. Левое предсердие
7. Артериальная
8. Капилляры
9. Правый желудочек
10. Венозная
11. Углекислый газ
12. Левый желудочек
Тест-задание по теме “Нервная система”
А. Назови главный командный пункт организма.
Б. Какие нервы проводят приказы мозга мышцам и внутренним органам?
В. Какой темперамент преобладает у ученика, который отличается чувствительностью, неуверенностью в себе?
Г. Какой отдел нервной системы принимает сигналы от всех органов чувств?
Д. Какая память у ученика, если он лучше запоминает правило, записанное на доске?
Е. Какой отдел нервной системы управляет движением всех частей нашего тела?
Ж. Как называются участки мозга, управляющие работой органов чувств?
1. Чувствительные
2. Сангвиник
3. Двигательные
4. Головной мозг
5. Холерик
6. Зрительная
7. Спинной мозг
8. Меланхолик
9. Моторная
10. Зоны
11. Флегматик
12. Доли
Тест-задание по теме “Органы чувств”
А. Как называется отверстие в радужной оболочке глаза?
Б. Назови органы, защищающие глазное яблоко?
В. Какой дефект зрения развивается при плохой освещённости и чтении лёжа?
Г. Какой орган улавливает звук?
Д. Какой орган можно повредить, ковыряя в ухе острым предметом?
Е. Какой орган помогает нам при закрытых глазах чувствовать верх или низ, повороты направо или налево?
Ж. Назови орган вкуса.
1. Брови
2. Ушная раковина
3. Близорукость
4. Зрачок
5. Ресницы
6. Слуховой проход
7. Слезные железки
8. Дальнозоркость
9. Барабанная перепонка
10. Орган равновесия
11. Веки
12. Язык
Пример карточки ученика с правильными ответами
теста-задания по теме “Скелет”
Программированные задания учитель может составлять и применять на всех уроках и по всем темам. Например, по математике.
Вопросы:
А. Найдите разность чисел 71 и 18.
Б. Увеличьте 42 на 29.
В. Уменьшите 73 на 47.
Г. На сколько 45 больше, чем 28?
Д. Чему равно произведение 9 и 7?
Е. Какое число надо умножить на 6, чтобы получить 54?
Ж. Какое число надо разделить на 8, чтобы получить 7?
А. Во сколько раз 85 больше 17?
Б. На сколько 72 больше 18?
В. Сумму чисел 24 и 36 разделить на 15.
Г. Увеличьте 12 в 3 раза.
Д. Чему равно делимое, если делитель 4, а частное 13?
Е. Чему равно вычитаемое, если уменьшаемое 47, а разность 29?
Ж. Разность чисел 27 и 15 увеличьте в 2 раза.
Эффективное лечение эректильной дисфункции в клинике Dr. AkNer. Опытный андролог, сексопатолог и уролог со стажем более 40 лет. Новейшие методы терапии.

Лечение эректильной дисфункции: честно об очень деликатной проблеме
Даже полностью здоровые мужчины могут сталкиваться с проблемами с эрекцией, причем по самым разным причинам. Чаще всего в таких случаях имеет место эректильная дисфункция. Нередко ее еще называют импотенцией, но с точки зрения медицины это немного разные проблемы.
Эректильная дисфункция у мужчин проявляется в виде снижения качества и продолжительности эрекции, а также трудностях, которые появляются перед ее возникновение. Это более широкое понятие, нежели импотенция, означающая невозможность совершить половой акт, т. е. полное отсутствие эрекции. В связи с этим лечение эректильной дисфункции и импотенции может отличаться. Все зависит от причины проблемы и того, насколько она запущена, поэтому здесь важно вовремя обратиться к врачу.
Что такое эректильная дисфункция
Эректильной дисфункцией называют состояние, при котором в течение более 3 месяцев мужчине не удается достичь или поддерживать эрекцию полового члена, необходимую для совершения полового акта.
Эрекцией, в свою очередь, называется увеличение полового члена вследствие наполнения его тканей кровью во время возбуждения. Импотенция — это отсутствие эрекции, крайняя степень эректильной дисфункции, при которой половой акт невозможен ни при каких условиях.
Почему может возникать эректильная дисфункция
Все существующие причины импотенции у мужчин делятся на следующие группы:
- Органические. Связаны с состоянием организма, когда для эрекции есть какое-либо физиологическое препятствие. Риск импотенции повышают курение и злоупотребление алкоголем.
- Психогенные. Проблемы с эрекцией обусловлены психологическим состоянием мужчины: сильными переживаниями, стрессом, депрессией, проблемами в отношении с сексуальным партнером.
- Смешанные. Здесь на мужчину влияют как органические, так и психогенные факторы.
Во многих случаях причиной эректильной дисфункции становятся проблемы с сосудами, связанные с возрастными изменениями их стенок. К примеру, при поражении сосудов холестериновыми бляшками появляются препятствия для нормального тока крови, поэтому она не может наполнить кавернозные тела полового члена. Поэтому так важно вовремя посетить врача, поскольку проблемы с сосудами повышают риск инсульта и инфаркта.
Среди сосудистых проблем к эректильной дисфункции и импотенции могут приводить:
- атеросклероз;
- травмы живота и таза, повреждающие сосуды, питающие половой член;
- сахарный диабет;
- гипертония.
Какими симптомами проявляется
Выраженность симптомов эректильной дисфункции может варьироваться от незначительных проявлений до серьезных расстройств. Характерные признаки:
- уменьшение или исчезновение спонтанных эрекций;
- снижение способности к повторным половым актам в течение суток;
- уменьшение числа полноценных половых актов с эякуляцией;
- невозможность вызвать эрекцию при мастурбации;
- необходимость дополнительной эротической стимуляции;
- недостаточная интенсивность эрекции.
Из-за проблем в половой сфере мужчина становится раздражительным и нервозным. У него может развиться депрессия, ухудшиться настроение.
Основным симптомом импотенции у мужчин выступает полное отсутствие эрекции. Еще к признакам можно отнести эякуляцию раньше времени, длительное семяизвержение и ослабленную эрекцию.
Виды эректильной дисфункции
В зависимости причины возникновения выделяют следующие виды импотенции:
- Эндокринная. Связана с недостатком гормона тестостерона.
- Анатомически обусловленная. Возникает из-за искривления полового члена, его частичного или полного удаления, болезненности из-за грыжи в мошонке.
- Нейрогенная. Развивается на фоне заболеваний нервной системы, к примеру, нейропатии или склероза.
- Сосудистая. Объясняется проблемами с сосудами, которые ведут к нарушению кровоснабжения полового члена и невозможности достичь эрекции.
Можно ли вылечить эректильную дисфункцию
Лечение импотенции у мужчин проводится комплексно и обязательно с учетом причины. Для диагностики необходимо обратиться к врачу — сексопатологу. Он проведет осмотр половых органов, задаст интересующие вопросы относительно характера и частоты эрекции, а также назначит нужные обследования: дуплексное УЗИ и компьютерную томографию полового члена, реографию и пр.

Лечение сосудистой импотенции проводится с помощью препаратов, расширяющих сосудов. При недостатке тестостерона назначаются соответствующие заместительные медикаменты. Хороший эффект в лечении эректильной дисфункции пожилых мужчин показывают препараты-ингибиторы фосфодиэстеразы 5-го типа. Они способствуют эрекции, но не влияют на природу возникновения проблемы.
В дополнение к медикаментозному лечению используются:
- психотерапия;
- вакуум-терапия;
- массаж;
- ЛФК.
В клинике Dr. AkNer практикуются наиболее современные и эффективные методы лечения. Здесь мужчинам оказывает помощь уролог, андролог и сексопатолог с опытом более 40 лет. После лечения в клинике 99% мужчин полностью восстановили половую функцию, поэтому и вы можете доверить нам свою деликатную проблему.

Реакции на укусы насекомых представляют собой болезненные состояния, развивающиеся вследствие чувствительности организма к компонентам яда или слюны, проникающим в организм при укусах. Они могут быть аллергическими и токсическими и в ряде случаев способны стать причиной летального исхода. От аллергий на укусы насекомых страдает каждый 10-ый житель нашей планеты; особенно опасным в этом плане является яд перепончатокрылых насекомых, способный инициировать развитие анафилаксии и привести к летальному исходу.
Этиология реакций на укусы насекомых
Аллергические и токсические реакции вызваны непосредственно укусами и другими воздействиями различных насекомых. Перепончатокрылые протыкают кожный покров жалом и выпускают в образовавшуюся ранку яд, на что организм может соответствующе отреагировать. Так, укусы:
- комаров сопровождаются зудом и аллергической реакцией с отёками, сыпью, иногда – повышением температуры;
- блох являются причиной дематозов, повышения температуры тела, сыпи, похожей на кропивницу;
- клопов провоцируют различную реакцию, начиная от обычного зуда и заканчивая анафилактическим шоком;
- москитов являются причиной формирования зудящих папул, жжения кожи, тошноты, рвоты, вторичных высыпаний;
- слепней обуславливают местные отёки, покраснения, появление опухолей, отёки лимфатических узлов;
- мошек приводят к формированию папул, отёчности, развития гиперемии и тахикардии.
Виды реакций на укусы насекомых
Как уже упоминалось, выделяют аллергические и токсические реакции, развивающиеся вследствие укусов перепончатокрылых.
| Вид реакции | Чем проявлены? |
|---|---|
| Аллергические реакции на укус насекомых | Представлены четырьмя типами в зависимости от клинических проявлений: |
- Лёгкие общие реакции – сыпи, ощущение зуда и общее недомогание;
- Общие реакции – клиника лёгких реакций дополняется одышкой, болевой симптоматикой в животе, тошнотой и рвотой;
- Тяжёлые общие реакции – дополняют вышеперечисленное такими проявлениями, как асфиксия, нарушение акта глотания, хриплость, бессвязность мыслей;
- Шоковая реакция – в дополнение к вышеупомянутому появляются синюшная окраска кожи и слизистых, снижение артериального давления до критических показателей, потеря сознания.
- Развитие отёков;
- Появление головной боли;
- Рвота и нарушения стула в виде диареи;
- Повышение общей температуры тела;
- Судорожные мышечные сокращения;
- Коматозное состояние.
Симптоматика реакции на укусы насекомых
Специалисты выделяют три типа реакций на укусы перепончатокрылых:
- Обычные – поражённая область опухает, краснеет, чешется и болит;
- Большие местные – диаметр опухоли превышает 50 мм;
- Системные – реакции возникают не только в области укуса, но и в частях тела, удалённых от него.
Местная реакция на кожном покрове может длиться от двух-трёх часов до нескольких дней, а может – и до 24-ёх месяцев. В этом случае важно дифференцировать реакцию на укус от новообразования добро- или злокачественной природы. Стоит отметить, что симптоматика реакций весьма разнообразна и варьируется в диапазоне от небольших болевых ощущений до анафилактического шока. Что касается местных реакций, то и здесь картина похожа: от небольшой папулы до отёка поражённой руки или ноги.
Диагностика реакции на укусы насекомых
Главная задача аллерголога, который ставит диагноз – провести полноценный сбор анамнеза, который позволит установить следующее:
- Ранее отмечаемые реакции на укусы насекомых;
- Наличие факта укуса перепончатокрылыми;
- Какое именно насекомое укусило пациента.
Кроме того, проводится осмотр, а также дополнительные диагностические исследования, направленные на выявление реакции в виде нарушения работы систем и внутренних органов. Они могут заключаться в следующем:
- Ультразвуковое сканирование органов брюшины;
- Электрокардиография;
- Аллергические пробы.
Наши врачи


Лечение реакций на укусы насекомых
Тактика лечения подбирается индивидуально, на основании результатов диагностики и показаний пациента. Местные кожные реакции не требуют пребывания в стационаре, чего не скажешь о серьёзных системных реакциях. Первое, чему уделяют внимание, – устранение аллергена из организма, сведение к минимуму его всасывания в кровь.
В случае, если в ранке виднеется жало, его удаляют и накладывают жгут на область выше укуса или, если это невозможно, прикладывают холод, который сузит кровеносные сосуды и исключит быстрое распространение яда по организму. Если насекомое укусило в руку или ногу, их приподнимают с той же целью.
Медикаментозное лечение направлено на приём антигистаминов, глюкокортикостеродов и других групп фармакологических препаратов, позволяющих нормализовать работу организма. При наличии показаний пострадавшему проводят аллерген-специфическую иммунотерапию. Она заключается во введении в организм аллергена в постепенно увеличивающихся дозировках. Благодаря этому при последующем укусе реакция будет минимальной или не появится вовсе.
Аллергологи ЦЭЛТ рекомендуют своевременно обращаться к специалистам при реакциях на укусы насекомых. Такой подход позволяет исключить развитие осложнений в виде нарушения работы внутренних органов и систем. У нас работают врачи высшей категории с опытом от 35-ти лет, которые знают, как облегчить реакции на укусы насекомых!
Пройдите диагностику и лечение аллергических и токсических реакций на укусы насекомых в ЦЭЛТ!
Болезнь Лайма (Лайм-боррелиоз, клещевой боррелиоз) является инфекционным заболеванием, которое передается через укусы иксодовых клещей. У пациентов с болезнью Лайма поражаются различные органы и системы: кожа, нервная система, сердце, суставы. Ранняя диагностика и адекватная антибактериальная терапия в большинстве случаев обеспечивает полное выздоровление. Однако выявление болезни на поздних стадиях и неграмотное лечение грозит тем, что заболевание перейдет в трудноизлечимую хроническую форму.
array(6) < ["ID"]=>string(5) "29411" ["WIDTH"]=> int(1000) ["HEIGHT"]=> int(651) ["SRC"]=> string(86) "/upload/sprint.editor/185/img-1655731869-8877-145-6572d2f52cde9897d788d7bf5989150f.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/185/img-1655731869-8877-145-6572d2f52cde9897d788d7bf5989150f.jpg" ["DESCRIPTION"]=> string(0) "" >
Болезнь Лайма: возбудитель
Заражение болезнью Лайма происходит при присасывании к коже человека черноногих клещей и впрыскивании их слюны, содержащей боррелии, в ранку. Пик активности этих насекомых отмечается с апреля по май и с августа по сентябрь, чаще – в пасмурную и прохладную погоду.
Инкубационный период после укуса клеща и перед появлением начальных симптомов, напоминающих признаки гриппа, длится от пяти до десяти суток.
Мнение эксперта
Автор:
Андрей Игоревич Волков
Врач-невролог, кандидат медицинских наук
Клещевой боррелиоз, или болезнь Лайма — это одно из самых коварных заболеваний, переносимых при укусе насекомых, чаще всего развивается после укусов клещей. В группу риска попадают дети в возрастной категории до 14 лет, однако взрослые тоже не являются исключением.
По данным Роспотребнадзора, Москва и Московская область входят в десятку лидеров по количеству населения, пострадавшего от укусов клещей. Ни в коем случае нельзя выдергивать клеща, если он уже впился, рекомендуется немедленно обратиться к врачу. В нашей клинике вам окажут квалифицированную помощь и при необходимости отправят насекомое на анализ. После извлечения клеща вас отправят к инфекционисту или ревматологу для консультации и дальнейшего наблюдения.
Боррелиоз может протекать в разных клинических формах и с различной тяжестью. Некоторые пациенты совсем не жалуются на проявление каких-то симптомов, другие могут чувствовать:
- сильные суставные боли;
- першение в горле, сопровождающееся сухим отрывистым кашлем;
- высокую температуру тела, доходящую до 38,5 ºС;
- лихорадочное состояние с ознобом;
- тошноту и рвоту;
- ощущение слабости и сонливости;
- отсутствие аппетита;
- скованность шейных мышц;
- отрицательную реакцию на яркий свет и звуки;
- учащенное сердцебиение и т. д.
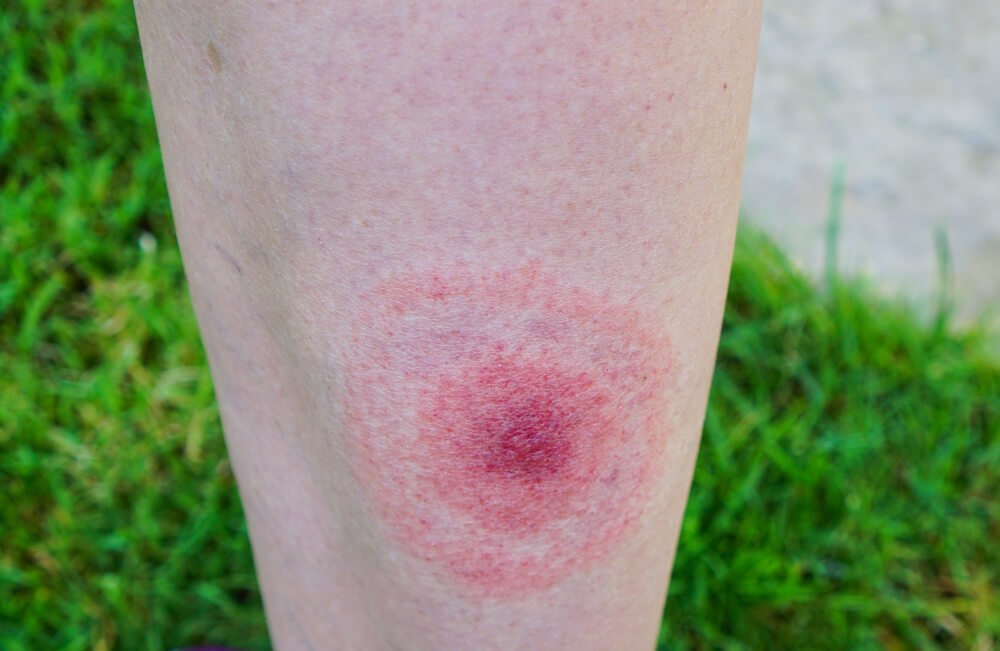
Непременный симптом поражения болезнью Лайма — радужное пятно, проявляющееся на коже. Обычно оно ярко-красное в центре, в месте укуса, с расходящимися кругами светлого и розоватого оттенков.
Основа лечения — противомикробные препараты. На каждой последующей стадии используются группы назначенных врачом средств, различающихся только дозировкой. Врачи проводят регулярный осмотр и диагностику, назначая симптоматическое лечение. Даже в том случае, если болезнь не перешла в хроническую стадию, нельзя прерывать назначенный курс терапии. Специалисты нашей клиники практикуют комплексный подход к лечению болезни Лайма.
Болезнь Лайма: что это такое, фото иксодовых клещей
Сначала в месте укуса иксодового клеща (фото этого насекомого можно найти в интернете) появляется сильная припухлость, затем пятно красного цвета, возможно развитие паралича лицевого нерва.
При несвоевременном обращении к врачу у больного могут развиться серьезные хронические заболевания, которые могут закончиться инвалидностью.
Для лечения болезни Лайма используются препараты антибактериального действия, на начальной стадии заболевания терапевтический курс длится от двух недель до одного месяца.

array(6) < ["ID"]=>string(5) "29412" ["WIDTH"]=> int(1200) ["HEIGHT"]=> int(800) ["SRC"]=> string(81) "/upload/sprint.editor/826/img-1655732317-7515-170-eviter-les-tiques-2048x1365.jpg" ["ORIGIN_SRC"]=> string(81) "/upload/sprint.editor/826/img-1655732317-7515-170-eviter-les-tiques-2048x1365.jpg" ["DESCRIPTION"]=> string(0) "" >
Болезнь Лайма: причины
Как было сказано выше, клещевой боррелиоз (болезнь Лайма) развивается после укуса иксодового клеща, в слюне которого содержатся боррелии. Боррелии являются очень мелкими микроорганизмами, длиной от 11 до 25 мкм, по своей форме напоминающими извитую спираль.
Естественный резервуар боррелий в природе – животные: лошади, козы, коровы, олени и грызуны. Иксодовые клещи представляют собой переносчиков, заражение которых происходит в процессе сосания крови инфицированного животного. Последующие поколения зараженных клещей также имеют в своем организме боррелии.
Клещевой боррелиоз больше всего распространен в северо-западных и центральных регионах России, Урала, Западной Сибири, Дальнего Востока, США и некоторых странах Европы.
Болезнь Лайма: заразна ли она?
После укуса клеща происходит проникновение возбудителя в кожу человека и дальнейшее его размножение в ней. Затем микроорганизмы распространяются в лимфоузлы, расположенные рядом с местом укуса. Спустя несколько суток боррелии попадают в кровоток и разносятся по всему организму, попадая сердце, нервную систему, суставы, мышцы. В иммунной системе начинается выработка антител против боррелий, однако даже при их высоких титрах полное уничтожение возбудителя не достигается.
Образовавшиеся вследствие болезни Лайма иммунные комплексы запускают аутоиммунный процесс (антитела начинают бороться с собственными тканями организма), что приводит к хроническому течению заболевания. При гибели возбудителя в организм выбрасываются токсические вещества, в результате чего состояние больного значительно ухудшается.
Больные, зараженные клещевым боррелиозом, не опасны для окружающих и не являются источником инфекции.

array(6) < ["ID"]=>string(5) "29413" ["WIDTH"]=> int(1200) ["HEIGHT"]=> int(675) ["SRC"]=> string(71) "/upload/sprint.editor/a09/img-1655732436-3417-915-037-bolezni-layma.jpg" ["ORIGIN_SRC"]=> string(71) "/upload/sprint.editor/a09/img-1655732436-3417-915-037-bolezni-layma.jpg" ["DESCRIPTION"]=> string(0) "" >
Болезнь Лайма: симптомы
Болезнь Лайма протекает в три стадии, каждая из которых имеет собственные симптомы.
Читайте также:

