Чем лечить покраснение и шелушение крыльев носа
Обновлено: 17.05.2024
Красные сеточки или прожилки на крыльях носа - причины появления и методы устранения. Лечение купероза
Если у вас светлая и чувствительная кожа, а у мамы или бабушки имеются красные сеточки или прожилки на крыльях носа, то уже сейчас советуем принять меры для профилактики появления таких же проблем с кожей у вас в будущем. Светлая чувствительная кожа и генетическая предрасположенность - главные факторы, способствующие развитию купероза.
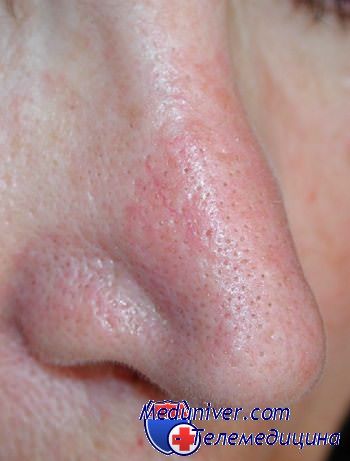
Куперозом называют нарушение кровообращения в кожном покрове по причине ломкости и хрупкости мельчайших капилляров. Слабый тонус стенок сосудов становиться причиной расширения просвета капилляров и просвечивания кровеносных сосудов через кожу. Наиболее часто купероз поражает кожу на крыльях носа, но у некоторых людей он разливается даже по щекам, подбородку и лбу. Появление красных сосудистых сеточек на лице часто сопровождается жжением, зудом и покалываниями. При осложненных формах купероза нос может вообще превратиться в красную шишкообразную форму.
Чаще всего купероз появляется на нежной коже женщин, у мужчин он встречается реже. Естественно, что даже небольшие красные прожилки на лице у женщин могут вызвать эстетические и психологические проблемы, поэтому купероз оставлять без внимания и ожидать, что он сам по себе пройдет, не следует. Без лечения избавиться от красных сеточек невозможно, а вот быстрому иссушению кожи и старению из-за плохого снабжения питательными веществами и кислородом купероз приводит.

Иногда красные сеточки на крыльях носа появляются и у людей со смуглой кожей лица не имеющих никакой наследственной предрасположенности к куперозу. Причиной их появления может быть воздействие неблагоприятных погодных условий, например, сильного мороза, ветра и ультрафиолетового облучения. Увлечение загаром в солярии, посещением бани и сауны, распариванием и пилингом кожи могут также привести к куперозу. Такие факторы, как злоупотребление спиртными напитками, курение, неправильное питание, хронические заболевания органов пищеварения и гормональные изменения усугубляют ситуацию и способствуют ухудшению состояния кожи и сосудов, что приводит к покраснению носа и возникновению красных сеточек.
Никакими народными средствами, кремами от купероза и пилингами вылечить красные сеточки на крыльях носа невозможно. Если сосуды однажды расширились, то сузить их простыми методами уже не удастся. Можно просто замаскировать их умелым макияжем или уменьшить разницу цвета лица с краснотой вокруг носа. Чрезмерный уход за кожей, особенно в зимнее время, когда она испытывает влияние резких перепадов температур, может только ухудшить состояние тонкой кожи и привести к появлению новых проблем с сосудами.
Самый популярный и эффективный метод избавления от просвечивающихся капилляров - лазерная фотокоагуляция. На сегодняшний день этот метод удаления сосудистых сеточек не имеет альтернативы, благодаря своей эффективности и отсутствию побочных эффектов. Суть метода заключается в воздействии лазерного луча на стенки капилляров, после которого они разрушаются и красные сеточки исчезают. Обычно достаточно одного сеанса, чтобы уменьшить красные сеточки на крыльях носа. В запущенных стадиях приходится прибегнуть к процедуре 2-4 раза. В некоторых салонах красоты вам могут предложить сделать электрокоагуляцию, фотоомоложение или озонотерапию.
При электрокоагуляции проводится прижигание сосудов волосковым электродом, но при этом методе на коже лица могут остаться точечные рубцы и пигментные пятна. Более щадящим методом является озонотерапия, при котором под кожу на месте красных сеточек иголкой вводится озоно-кислородная смесь. После озонотерапии на коже не остается никаких дефектов, но процедуру надо повторять 5-6 раз. Фотоомоложение основана на воздействии пучков света на поврежденные участки кожи, но эффективность этого метода для избавления от красных сеточек незначительна. К этому методу лучше прибегать для лечения красноты кожи, вызванной воспалительными явлениями в виде прыщей и угрей на лице.
Выбор метода лечения купероза зависит от интенсивности появления красных сеточек на крыльях носа, от цвета кожи и состояния организма, поэтому доверить это дело надо специалисту - косметологу. Надеяться на то, что после лечения и избавления от красных сеточек проблема устранена навсегда, не следует. Если у вас чувствительная кожа и есть наследственная расположенность к куперозу, то по истечении некоторого времени красные сеточки могут появиться заново, даже рядом с тем участком кожи, который вы недавно прижигали. Чтобы забыть о куперозе на всю жизнь, надо заняться укреплением сосудов и нормализовать ежедневный уход за кожей.
Для профилактики купероза ограничьте употребление в пищу маринованных и жирных продуктов, шоколада, кофе и полностью исключите алкоголь. В рационе питания должны преобладать продукты, укрепляющие стенки сосудов. К таким относятся все продукты, богатые витаминами С, Р,В и Е. Их много в овощах и фруктах оранжевого цвета, жирных сортах рыбы, мясе, орехах, семечках, черной смородине, клюкве и шиповнике. Врачи-дерматологи при куперозе обычно назначают курс терапии витаминными комплексами. Например, аскорбиновую кислоту, аскорутин и другие.
Питать кожу этими витаминами нужно не только изнутри, но и снаружи. Сегодня можно купить специальные крема от купероза, которые укрепляют сосуды и имеют высокий фактор защиты от негативного влияния неблагоприятных погодных условий на кожу. Такие крема представлены в профессиональных марках Pevonia Botanica ,Hanorah, Phyris, Cosmactive ,Algologie, и у аптечной марки Uriage. В составе этих кремов присутствуют важнейшие сосудоукрепляющие витамины, экстракты черники, иглицы, калгана, мимозы, мирты, полиненасыщенные жирные кислоты, рутин, коллаген и эфирные масла.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Шелушатся крылья носа, что предпринять в такой ситуации, какие средства помогут
Шелушатся крылья носа, что предпринять в такой ситуации, какие средства помогут
Когда шелушатся крылья носа это говорит о том, что клетки эпидермиса повреждены. Повреждения могут быть обусловлены внешними или внутренними факторами. Устранить проблему непросто, поскольку придется определить причину возникновения шелушения. Только в таком случае удастся подобрать действенное средство, способное восстановить целостность кожных покровов и устранить шелушение.
Причины возникновения шелушения вокруг носа
Условно все факторы, приводящие к возникновению подобных проблем, можно классифицировать, как:
Речь идет о причинах, влияющих на кожные покровы «со стороны». Это может быть яркое солнце, сухой воздух, неверно подобранная косметика. Достаточно устранить внешний фактор, чтобы проблема исчезла.
В таком случае придется компенсировать состояние, выявить и устранить нарушение. К внутренним факторам относят различные заболевания, сбои в работе систем, недостаток витаминов.

Поговорим о причинах, приводящих к шелушению кожных покровов носа подробнее.
Авитаминоз сказывается на состоянии кожи
Недостаток витаминной и минералов негативным образом отражается на работе организма в целом. Когда коже не достаёт определенных веществ, регенерация в полном объеме не осуществляется, как следствие – шелушение покровов. Клетки эпидермиса медленно восстанавливаются, из-за нехватки витамина А и Е.
Как распознать проблему:
- Авитаминоз чаще беспокоит в межсезонье.
- Проблема может возникнуть спонтанно, без видимых причин.
- Других проблем со здоровьем человек не испытывает, если не считать усталость, повышенную утомляемость.
- Помимо кожи, от недостатков витаминов, страдают ногти и волосы.
Авитаминоз легко компенсировать при помощи комплексных витаминов, но лучше обратится к врачу, он поможет подобрать подходящий препарат.
Авитаминоз часто беспокоит девушек, которые ограничивают себя в еде, соблюдают диету. В таком случае организм попросту не получает необходимых веществ, страдая от постоянного недостатка микроэлементов и витаминов.
Если хотите похудеть и не навредить здоровью, то компенсируйте состояние при помощи витаминных комплексов.
Аномальные температуры воздуха
Сильный холод, как и экстремальная жара – высушивают кожу. Эпидермис крайне чувствителен к перепадам температур.
Если на улице жаркая или холодная погода, то клетки эпидермиса активно отдают влагу, пересыхают. Когда человек не защищает кожу от воздействия температур, она начинает шелушится.
Клетки эпидермиса активно регенерируют, но на восстановление требуется время.
Чир делать в такой ситуации:
- использовать специальные, защитные средства, которые увлажняют и питают покровы;
- избегать резких перепадов температур, не забывать о повседневном уходе за покровами, который заключается в использовании увлажняющего крема.
Неплохой результативностью отличается пантенол, он поможет восстановить покровы, его можно применять в холодное или жаркое время. Но не как средство для повседневного ухода, а как способ устранения проблемы.
Аллергия – звонок о проблеме в организме
Контакт с аллергенами приводит к различным последствиям. Организм может негативным отреагировать на косметику, пыльцу, шерсть или медикаменты.
У аллергии множество проявлений, в том числе и шелушение кожных покровов, но при реакции гиперчувствительности присутствует и другая, сопутствующая симптоматика:
- Сильный зуд покровов в области шелушение.
- Появление высыпаний различного рода (чаше речь идет о сыпи красного цвета).
- Реже повышается температура тела.
- Покраснение глаз, раздражение слизистой оболочки носа, аллергический ринит.
- Сильный аллергический насморк также может повлиять на качество покровов кожи негативным образом, вызвать шелушение.
Устранить проблему поможет прием антигистаминных препаратов, компенсировать состояние можно мазями.

Грибковое заболевание
Поражение верхнего слоя кожи грибковыми агентами нарушает его целостность, как следствие возникает шелушение покровов. Грибок очень заразен и легко проникает в глубокие слои эпидермиса.
Существует множество разновидностей грибковой инфекции, ее легко идентифицировать при помощи соответствующих анализов, а также оценив сопутствующую симптоматику:
- кожа шелушится пятнами;
- человека беспокоит сильный зуд покровов в пораженной зоне;
- нередко меняется оттенок покровов.
Грибковые инфекции кожи тяжело поддаются лечению, симптомы исчезают, а через некоторое время возвращаются вновь. Устранить проблему поможет длительное использование медикаментов, подавляющих активность патогенных клеток.
Последствия простудных заболеваний
Шелушение можно связать и с простудой или вирусом, при условии, что у человека наблюдался острый ринит. Насморк характеризуется нарушением работы слизистой. Обильные выделения раздражает эпидермис, нарушают баланс.
К тому же больной стремится избавится от насморка, высмаркиваясь, натирая крылья носа платком или бумажной салфеткой.
После излечения вирусной или простудной инфекции проблема постепенно исчезнет. Избавится от дискомфорта помогут увлажняющие средства.
Другие причины
Существуют и другие факторы, способные привести к таким проблемам. Речь идет:
О заболеваниях кожи.
В пример можно привести псориаз, который проявляет себя нарушением целостности покровов, их активным шелушением. Псориаз относят к иммуноаллергическим заболеваниям.
Такая болезнь как рожа носит инфекционную природу возникновения, она развивается по причине заражения болезнетворными бактериями. Кожа краснеет, сильно зудит, отслаивается. Лечить болезнь придется под контролем врача, с помощью антибактериальных средств.
Некоторая косметика не отличается высоким качеством, она раздражает кожу, вызывая шелушение. Стоит сменить средства, отдать предпочтение другой марке.
Чувствительная кожа реагирует на различные факторы, шелушение в области крыльев носа возникает при контакте с жесткой водой, новым средством для умывания. Даже увлажняющий крем может вызвать неадекватную реакцию. Стоит тщательно подбирать средства, отдавая предпочтение тем, что предназначены для ухода за детской кожей.
В таком случае проблема заключается в побочных эффектах, развывшихся на фоне приема каких-то препаратов. Это могут быть гормональные, антибактериальные или иные средства. Терапию придется откорректировать, сделать это должен доктор.
Шелушение может быть обусловлено контактом с агрессивными химическими веществами. Тогда виной всему ожог, устранить его можно при помощи медикаментозного лечения.
В любом случае, чтобы не привело к появлению подобных проблем стоит проконсультироваться с дерматологом. Врач поможет установить причину и подобрать адекватное лечение.
Что предпринять
В такой ситуации можно предпринять ряд мер, способных устранить шелушение:
Начать лучше с коррекции питания.
Из рациона убираем жирные, жаренные, а также продукты, раздражающим образом действующие на слизистую желудка. Никаких сладостей и маринадов, а также алкоголя и сигарет. Все это негативным образом сказывается на работе системы пищеварения, а также на состоянии кожных покровов. В рацион включают крупы, фрукты, овощи, а также кисломолочные продукты.
Изменение образа жизни.
Помимо отказа от вредных привычек придется нормализовать сон, повысить двигательную активность, если она низкая. Это поможет стабилизировать метаболические процессы в организме, нормализовать иммунитет.
Защита и правильный уход.
Когда возникают проблемы с кожей стоит купить хороший увлажняющий крем, мицеллярную воду. Кожу придется очищать, увлажнять, правильно за ней ухаживать. В противном случае дефекты, которые беспокоят, будут проходить медленно.
Самостоятельно устранение проблемы возможно в случае, если речь не идет о заболеваниях грибкового, инфекционного или иного генеза. В таком случае требуется консультация дерматолога.
Нередко шелушение беспокоит подростков и женщин, в период беременности. В таком случае оно носит гормональный характер и пройдет самостоятельно, как стабилизируется фон. Помочь устранить дефект поможет ряд аптечных препаратов.
Лечение шелушения
Зависит от причины возникновения проблемы и заключается:
В приеме медикаментозных препаратов.
Чаще речь идет о витаминах, но при заболеваниях кожи бактериального генеза могут быть выписаны антибиотики.
В проведении процедур косметического характера.
Изменить состояние кожи можно при помощи салонных процедур, в частности по средствам мезотерапии. Неплохой результативностью отличаются профессиональные увлажняющие маски.
В использовании средств народной медицины.
Травы также могут помочь устранить дефект кожи, их применение в комплексе с мазями, косметическими средствами, даёт неплохой результат. Отвары целебных трав успокаивают кожу, убирают шелушение.

Наибольшей результативностью отличается комплексны й подход к решению проблемы он заключается в совокупном использовании нескольких средств, усиливающих действие друг друга.
Аптечные препараты
Поговорим о препаратах, которые нормализуют состояние кожных покровов:
Продается в аптечной сети в виде крема, пены. Хорошо восстанавливает кожные покровы, стимулируя регенерацию клеток. Пантенол считается основным составляющим следующих средств: Бепантен, Д-пантенол. Крем наносят на кожные покровы в зоне повреждения 2 раза в стуки, через несколько дней с момента начала использования, заметен положительный результат от лечения.
Витамины А и Е в жидком виде.
Внешне это крупного размера ампулы с маслом, которые применяют наружно, а не для проведения инъекций. Ампулу вскрывают, на чистую кожу, при помощи тампон, наносят ее содержимое. Лучше проводить процедуры перед сном.
Вазелиновое масло и Цинковая мазь.
Это бюджетный вариант, который поможет устранить проблему. Мазь на основе цинка можно использовать для лечения детей, как и Вазелиновое масло. Такое лечение подойдет и тем, чья кожа отличается повышенной чувствительностью к компонентам косметики.
Не стоит в момент лечения пытаться убрать чешуйки, которые доставляют так много дискомфорта. Есть риск повредить глубокие слои эпидермиса. В таком случае на лице останутся следы.
Народные методы
Не столь эффективны, как аптечные препараты, но в комплексе работают хорошо, что можно делать:
Протирать лицо отваром ромашки и чистотела.
Травы смешивают в равных пропорциях, готовят отвар, настаивают его не меньше 2 часов, потом процеживают и протирают полученным средством кожу лица. Чистотел помогает избавится от проблем с кожей, а ромашка считается мощным антисептиком.
Мазать крылья носа теплым маслом оливы.
Продукт подогревают до комнатной температуры, но не кипятят. Потом на поврежденную область наносят масло, предварительно кожу нужно очистить с помощью подходящего средства или просто умыться теплой водой с мылом.
Принимать ванны с чередой и к календулой.
Можно умываться крепким отваром или делать ванночки для лица. Настой готовят заранее, процедуру проводят не реже 2х раз в день. Не запрещается пропитать марлю настоем, а потом приложить ее к лицу, оставив на 10-15 минут.
Маски
Неплохой результативностью отличаются специализированные, косметические средства. Такие маски:
- Восстанавливают, увлажняют и смягчают кожу.
- Помогают устранить шелушение.
Можно делать глиняные маски, разводя голубую глину минеральной водой. Маску делают не реже 2-3 раз в неделю, при условии, что на крыльях носа нет глубоких повреждений эпидермиса.

Есть и другие рецепты масок, которые можно приготовить своими руками:
- Выжать немного сока моркови и смешать его с яблочным, добавить в смесь теплое оливковое масло и несколько капель витамина А и Е в жидком виде. Средство наносят на лицо, в области шелушения размешают ватные диски. Держат до 10 минут, потом смывают теплой водой без мыла. Если кожа жирная или комбинированная, то наносить маску лучше на проблемные участки.
- Столовую ложку сметаны смешивают с растопленным или разогретым медом, добавив в смесь 5 капель масла авокадо, можно использовать вазелиновое, если другого нет. Маску наносят на лицо, держат не больше 5 минут, затем смывают теплой водой. Делать ее лучше 2 раза в неделю.
- Мелко натертое яблоко смешивают с кефиром, наносят получившуюся смесь на кожу, оставляют минут на 10. Потом, когда маска подсохнет, ее смывают водой, на кожу наносят увлажняющий крем, чтобы закрепить результат.
Не стоит делать маски с яйцом, они сильно стягивают кожные покровы, что может привести к появлению неприятных ощущений.
Когда кожа крыльев носа шелушится не стоит оставлять это без внимания. Явление может быть признаком недостатка витаминов и серьезных заболеваний эпидермиса. На начальном этапе можно попытаться устранить проблему подручными средствами: используя косметику и средства народной медицины. Но если такая терапия в течении недели не приносит результата, придется обратится за помощью к врачу.

Себорейный дерматит – хроническое дерматологическое неинфекционное заболевание грибкового происхождения, при котором на кожных покровах возникают воспаленные и шелушащиеся участки. Патология преимущественно развивается на лице и волосистой части головы, однако может затронуть и любые участки тела.
Себорейный дерматит приносит пациенту немало неприятных ощущений – пораженные места чешутся и зудят. Однако зачастую на первое место выходит психологический дискомфорт. Ведь при патологии на коже появляются четко очерченные покраснения, покрытые чешуйками, что выглядит неэстетично и часто внушает пациенту сомнения в собственной внешней привлекательности. Заболеванию свойственны смены периодов ремиссий и обострений.
Лечение себорейного дерматита должен осуществлять только врач-дерматолог. Самодеятельность в данном вопросе недопустима: это может привести к осложнениям, а также инфицированию пораженных участков кожи.
Особенности себорейного дерматита
Заболевание может развиться у человека любого возраста, начиная с младенческого. Преимущественно наблюдается у подростков и молодых людей, после 40 лет возникает гораздо реже. У мужчин заболевание развивается намного чаще, чем у женщин. Это объясняется тем, что на увеличение количества секрета сальных желез (себума) влияет повышенный уровень мужских половых гормонов тестостерона и дигидротестостерона.
Возбудителем себорейного дерматита считают условно-патогенные микроорганизмы рода Malassezia – Malassezia globossa и Malassezia restricta. Это дрожжеподобные грибки, которые обитают на коже у 80% людей и являются частью микрофлоры организма. Однако при определенных условиях (снижении иммунитета, гормональном дисбалансе) они начинают активно размножаться, вследствие чего возникает шелушение, а в ряде случаев его дополняют воспаления.
Это интересно! Название Malassezia этот род грибков получил по фамилии открывшего их микробиолога – французского ученого Л. Малассе.
Сальные железы обычно концентрируются вокруг волосяных луковиц, но на некоторых участках тела сальные железы находятся не рядом с волосяными фолликулами – например, на ушных раковинах. Жировой секрет необходим для смазки кожи и волос: он создает на их поверхности пленку, защищающую их от неблагоприятного воздействия окружающей среды.
Как развивается себорейный дерматит
Развитие заболевания происходит следующим образом. Сальные железы человека продуцируют секрет, богатый жирными кислотами. Грибки Malassezia, живущие рядом с сальными железами, «питаются» этим секретом. Перерабатывая его, они выделяют жирные кислоты, раздражающие человеческую кожу и разрушающие защитный барьер, а также делающие токсичной олеиновую кислоту, входящую в состав себума.
В норме регенерация (отшелушивание омертвевших клеток и образование новых) эпидермиса, самого верхнего слоя кожи, происходит примерно за месяц. Активность грибков ускоряет этот процесс. В результате кожа начинает сильно шелушиться.
Расположение сальных желез на коже бывает разным. На одних участках их больше, на других меньше, на каких-то они вовсе отсутствуют. Заболевание развивается чаще всего в тех местах, где сальных желез и волосяных фолликулов больше всего. Наиболее распространенная разновидность патологии – себорейный дерматит на голове, на ее волосистой части. Также заболевание часто может затрагивать лицо:
- носогубный треугольник;
- лоб;
- крылья носа;
- ушные раковины и области за ушами;
- брови и надбровья;
- скулы;
- усы и бороду.
На теле себорейный дерматит локализуется на следующих участках:
- Наружных половых органах.
- Предплечьях.
- В подмышечных впадинах.
- Пупке.
- Груди.
- Области между лопаток.
Сальные железы полностью отсутствуют на коленях и стопах. Поэтому на них заболевание не развивается.
Себорейный дерматит может сопровождаться себостазом. Так называют застой секрета в сальных железах. Эта патология способна привести к развитию инфекции, гнойных процессов.
Виды себорейного дерматита
Заболевание может быть врожденным и приобретенным.

Врожденная форма встречается редко. В этом случае у ребенка с самого рождения повышена секреция сальных желез. Такое заболевание является неизлечимым. Обычно себорейный дерматит – это все же приобретенная патология.
По форме, в зависимости от активности сальных желез, себорейный дерматит бывает:
При сухой форме выделяется недостаточно жирного секрета. Кожа пересыхает, растрескивается. При сухом себорейном дерматите не бывает очагов острого воспаления. Для него характерно наличие обилие мелкой сухой перхоти на волосистой части головы. Такая разновидность заболевания чаще всего наблюдается у подростков.
При жирной форме из жировых желез выделяется избыточной количество густого секрета, склеивающего чешуйки отшелушивающейся кожи. Волосы приобретают неопрятный, сальный вид. Кожа становится слишком жирной. Этот тип заболевания характерен для молодых женщин.
Для смешанной формы характерно наличие очагов жирного и сухого дерматита на разных участках тела и головы. Чаще всего данная разновидность встречается у мужчин.
Причины развития себорейного дерматита
Выделяют три основные причины себорейного дерматита:
- Иммунная. Ослабление иммунитета наблюдается при системных и инфекционных заболеваниях, недостатке витаминов и микроэлементов в организме, неправильном питании и малоподвижном образе жизни. При снижении иммунитета любой сопутствующий фактор может вызвать незамедлительное развитие себорейного дерматита.;
- Гормональная. К гормональным причинам относятся патологии органов внутренней секреции (надпочечников, щитовидной железы, яичников) и другие состояния, при которых возникает гормональный дисбаланс. Гормоны отвечают и за секрецию сальных желез. Поэтому при избытке некоторых из них происходит повышенная выработка себума. Часто себорейный дерматит наблюдается в период полового созревания, когда происходит гормональная перестройка организма.;
- Нейрогенная. На активность сальных желез влияет также и центральная нервная система. Она управляет вегетативной системой, ответственной за уровень выработки себума. Поэтому себорейный дерматит часто наблюдается при заболеваниях нервной системы (маниакально-депрессивных психозах, шизофрении, энцефалите, параличах, болезни Паркинсона).
К сопутствующим факторам, «запускающим» развитие болезни, относятся:
- стрессы;
- несоблюдение правил личной гигиены;
- избыточный вес;
- нарушения работы ЖКТ;
- злоупотребление сладкой, острой, соленой пищей;
- применение косметики, раздражающей кожу;
- гиподинамия (малоподвижный образ жизни);
- прием антидепрессантов, гормонов, психотропных препаратов;
- гипергидроз (повышенное потоотделение);
- резкая смена климата.
В группе риска находятся пациенты:
- С иммунодефицитными состояниями (ВИЧ, СПИД).
- С болезнями желудочно-кишечного тракта.
- Подверженные частым стрессам.
- С наследственной предрасположенностью.
У младенцев себорейный дерматит возникает при повышенном содержании гормонов в материнском молоке. Как правило, после окончания периода грудного вскармливания симптомы заболевания исчезают.
Признаки себорейного дерматита

Симптомы патологии начинают проявляться, если количество грибков Malassezia превышает 50% от общей микрофлоры (ниже 50% – норма). Примерно у каждого пациента в этом случае возникает перхоть – предвестник заболевания. При повышении концентрации грибков до 80% и более развивается непосредственно сам себорейный дерматит.
Его основные симптомы:
- Покраснение кожи;
- Зуд и болезненность;
- Шелушения – мелкие или крупные чешуйки.
Также на коже могут наблюдаться другие симптомы:
- Желтовато-красноватые пятна.
- Папулы (красноватые уплотнения).
- Группы пузырьков.
- Трещинки.
- Крупные бляшки с четкими очертаниями.
- Утолщение рогового слоя кожи.
- Плотные корочки на волосистой части головы.
Осложнения себорейного дерматита
Важно как можно раньше начать лечение себорейного дерматита, так как при его прогрессировании способны возникнуть осложнения:
- Угревая сыпь.
- Абсцессы.
- Себорейная экзема.
- Алопеция (облысение).
- Стрептодермия (инфекционное заболевание кожи).
- Пиодермия – гнойной поражение кожи.
Особенно опасно запускать себорейный дерматит на лице, близко к ушам или голове, так как он часто становится причиной развития конъюктивита, блефарита (воспаления век), отита.
Диагностика себорейного дерматита
Для постановки диагноза необходимы:
- Осмотр дерматолога, трихолога.
- Дифференциальная диагностика с псориазом, атопическим дерматитом, лишаем и другими заболеваниями со схожей клинической картиной.
- Дерматоскопия – исследование кожи под микроскопом.
- Анализы крови: общий, биохимический, на гормоны, сахар.
Дополнительно могут понадобиться:
-
.
- Анализ кала на дисбактериоз. , брюшной полости.
- Трихограмма.
Лечение себорейного дерматита
- Назначение местных и системных антибактериальных, противогрибковых, противовоспалительных, антигистаминных препаратов.
- Прием витаминов.
- Применение лечебной косметики (мазей, кремов, шампуней) для кожи лица, тела и волосистой части головы.
- Специальная диета.
Диета является важной частью лечения, так как неправильное питание провоцирует обострение кожных заболеваний. Она подразумевает отказ от острой, мучной, жареной, сладкой, копченой и соленой пищи. Также исключается алкоголь.
Питаться рекомендуется фруктами и овощами, отварным нежирным мясом, кисломолочными изделиями. Важно включать в рацион продукты, богатые витаминами А, С и B, селеном, цинком.
В Поликлинике Отрадное вы можете записаться на прием к дерматологу в любое удобное для вас время, без очередей. Врач установит причину развития заболевания и назначит индивидуальное лечение, благодаря которому вы скоро вернетесь к привычному образу жизни.
Что такое купероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тюлис Галины Геннадьевны, дерматолога со стажем в 27 лет.
Над статьей доктора Тюлис Галины Геннадьевны работали литературный редактор Маргарита Тихонова , научный редактор Динар Сафин и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Купероз — это заболевание кожи, которое развивается из-за хрупкости капиллярных стенок и локального нарушения кровообращения. Сопровождается нарушением цвета кожи, потерей её эластичности и появлением телеангиэктазий — сосудистых звёздочек или сеточек [1] .
Как правило, купероз не является самостоятельной болезнью. Это симптом, который сопутствует основному заболеванию.
Расширение и ломкость сосудов сосудов происходят по ряду причин. Ими могут быть как внутренние, так и внешние факторы.
Внутренние факторы:
-
— основная причина развития купероза;
- физиологические гормональные изменения — в подростковом возрасте, во время беременности, климакса или при приёме гормональных контрацептивов;
- заболевания яичников, щитовидной и поджелудочной железы;
- заместительная терапия эндокринной патологии [5] ;
- сердечно-сосудистые заболевания ( артериальная гипертензия и атеросклероз );
- заболевания пищеварительной системы (гастрит, дисбактериоз кишечника , болезни печени и поджелудочной железы); и наследственные аутоиммунные заболевания (болезнь Стерджа — Вебера, синдром Луи — Бар, болезнь Рандю — Ослера).
При гормональных нарушениях обособленные частички гормонов вступают во взаимодействие с рецепторными клетками, образуя биологически активные биологические соединения. Эти соединения влияют на стенки сосудов, уменьшают их упругость и эластичность, делая их ломкими.
Во время беременности происходит серьёзная гормональная перестройка организма. Сосуды могут не выдержать такую нагрузку и расшириться. Так как такая перестройка временная, в течение 2-3 месяцев после родов сосуды обычно восстанавливаются. Но из-за развития других заболеваний (например, гипертонии) сужение сосудов после родов может и не произойти.
При наследственных аутоиммунных заболеваниях количество нитевидного белка, придающего упругость и эластичность сосудистым стенкам, уменьшается и сосуды становятся ломкими. Склеродермия сопровождается отторжением соединительной ткани. Это также сказывается на сосудах.
При розацеа поражаются сальные железы, волосяные луковицы и капилляры кожи лица. За счёт стойкого расширения сосудов и прилива крови появляются телеангиэктазии.
Внешние факторы :
- вредные привычки ( курение , злоупотребление алкоголем);
- неправильное питание (употребление большого количества кофе, шоколада, острой и горячей пищи);
- перепады температуры;
- ультрафиолетовое облучение.
Курение влияет на сосуды, разрушая баланс липидов в крови. Липиды — это жиры, которые влияют на обмен веществ у человека. Разрушенные частицы из липидного баланса оседают на сосудистых стенках, закупоривая их просвет. Сердце с возросшей нагрузкой проталкивает кровь по сосудам, в результате в сосудах с венозной и артериальной кровью образуется разное давление, что приводит к расширению капиллярной сети.
Чрезмерное употребление алкоголя также способствует скоплению жиров в сосудистых стенках, а этанол расширяет капилляры. Он снижает давление крови за счёт расслабления сосудистых стенок, тем самым эластичность сосудов теряется и они остаются расширенными.
Люди с чувствительной и светлой кожей наиболее подвержены развитию купероза, особенно под влиянием перепадов температуры и ультрафиолетового излучения. Такая кожа быстро реагирует на внешние факторы, что способствует повреждению стенок сосудов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы купероза
Купероз может проявляться на любых участках кожи, например на ногах, спине или грудной клетке, но чаще — на лице: в области крыльев носа, лба, подбородка и щёк [9] . Это обусловлено эластичностью и небольшой толщиной кожи.
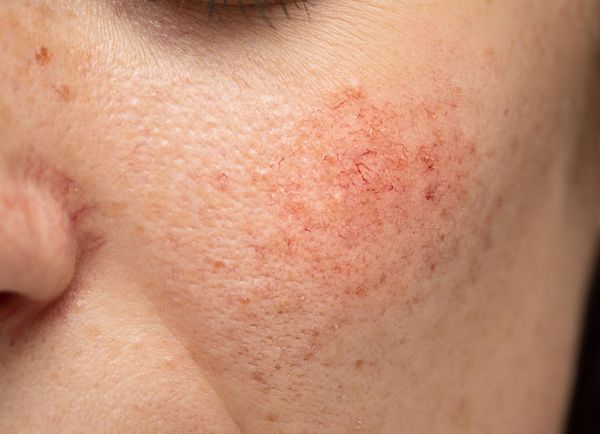
Из-за нарушения целостности сосудистой стенки образуются небольшие кровоизлияния, которые становятся заметны невооружённым глазом. Вначале появляются розово-красные или тёмно-фиолетовые сосудистые звёздочки и сеточки. Их цвет зависит от степени поражения и диаметра сосудов (от 1-2 мм до 4-5 см).
Боль не характерна, но может возникнуть чувство жжения или зуда. При расширении вен на ногах появляется мышечная слабость, тяжесть в конечностях при ходьбе.
На фоне поражения печени может появится зуд. Такой печёночный зуд возникает под влиянием желчных кислот. Они формируются из холестерина в печёночных клетках, после транспортируются вместе с током желчи в желчный пузырь и двенадцатиперстную кишку. При нарушении транспортировки желчных кислот они попадают в кровоток. Кислоты накапливаются в организме, что и приводит к зуду кожи.
При наследственных аутоиммунных заболеваниях соединительной ткани расширение капилляров сопровождается поражением сосудов и неспецифическим воспалительным процессом, который возникает под влиянием множества внешних и внутренних факторов.
Если не заняться лечением, симптомы купероза начинают прогрессировать. Капилляры значительно расширяются, кровь в них застаивается, из-за чего сосуды становятся синюшно-фиолетового цвета. На других участках кожи нарушается приток крови и выработка коллагена, кожа тускнеет, теряет эластичность, становится более дряблой.
Патогенез купероза
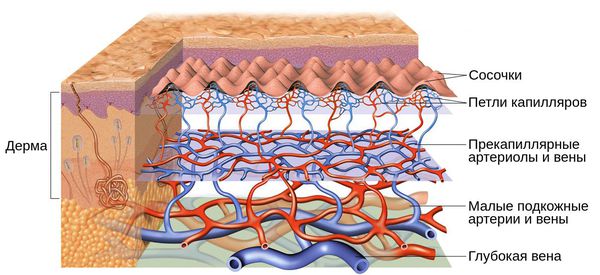
Кожу кровоснабжают поверхностные и глубокие сосудистые сплетения: капилляры, прекапиллярные сосуды, артерии и вены. Поверхностная сосудистая сеть находится в сосочковом слое дермы, глубокая — в нижних слоях дермы и гиподерме (подкожно-жировой клетчатке). Сообщаются эти сплетения при помощи анастомозов — соединений между кровеносными сосудами [2] .
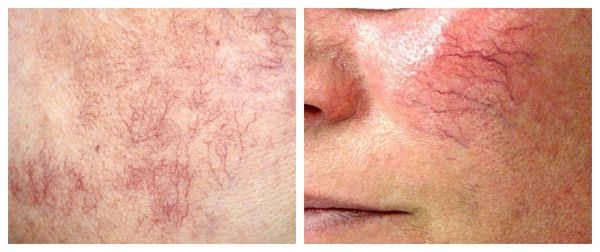
Под влиянием различных факторов образуется большое количество вазоактивных веществ, влияющих на тонус и диаметр сосудов. Среди них эндотелин, простагландины, простациклины и оксид азота [2] . Процесс сужения и процесс расширения сосудов находятся в своеобразном балансе и уравновешивают друг друга. Однако при постоянном воздействии провоцирующих факторов этот баланс нарушается и смещается в сторону расширения сосудов. Вначале развивается временный, а затем постоянный эритроз — покраснение кожи в области щёк и носа. В дальнейшем стойкий эритроз приводит к появлению телеангиэктазий. Если в среднем диаметр нормальных мелких сосудов составлял 5-10 микрон, то при куперозе они расширяются до 100 микрон — их диаметр увеличивается в 10 раз.
Телеангиэктазии могут быть единичными и множественными, локальными или распространёнными, мелкими и крупными, бледно-розовыми и синюшно-фиолетовыми. Красные тонкие сосудистые звёздочки, не выступающие над поверхностью кожи, развиваются из капилляров и артериол. Более широкие, синеватые телеангиэктазии, выступающие над поверхностью кожи, формируются из венул.
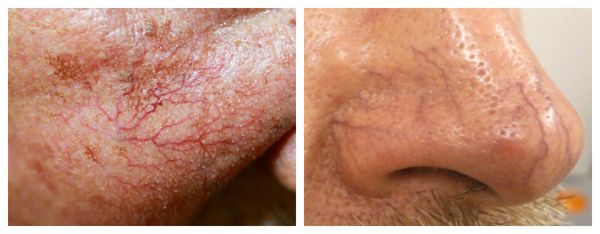
Внешний вид повреждённого капилляра может меняться: если первоначально он был тонким и красным, то затем становится синим. Это происходит из-за хронически повышенного гидростатического давления в капиллярах со стороны венозной крови. Гидростатическое давление — это явление, при котором на артериальном конце капилляра давление больше, чем на венозном. Приток крови становится больше, чем надо, и стенки венозных капилляров расширяются.

Классификация и стадии развития купероза
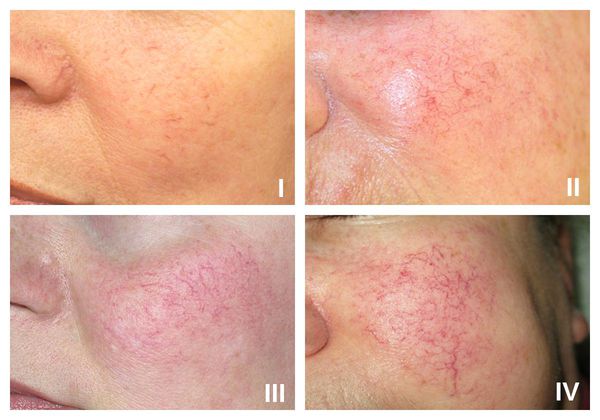
В рамках розацеа выделяют четыре стадии купероза:
- I стадия — начало болезни. Отмечается периодические ощущения "приливов". Кожа краснеет на щеках, иногда на туловище, руках и кистях [6] . На этой стадии сосуды ещё эластичны, могут полностью сократиться. Поэтому интенсивность красноты постепенно уменьшается и исчезает самостоятельно, не оставляя никаких следов. На фоне покраснения наблюдается сухость кожи и не больше 2-3 расширенных капилляров.
- II стадия. Наблюдается более стойкое покраснение в области щёк при любом прикосновении к коже лица, даже во время умывания. Появляется сосудистый рисунок в виде сосудистых звездочек, жжение, покалывание, незначительный зуд.
- III стадия. Также отмечается стойкое покраснение и сосудистая сеточка. Сосуды расширились, потеряли тонус и эластичность, не сокращаются. Усиливается сухость кожи, что приводит к развитию воспалительной реакции.
- IV стадия. В процесс вовлекаются почти все сосуды лица. Из-за спазмирования сосудов появляются бледные участки кожи.
Осложнения купероза
Единственное осложнение купероза — преждевременное старение кожи. Из-за нарушенного кровоснабжения она недополучает кислорода и питательных веществ [8] . В результате становится тусклой, дряблой, сухой, а видимые сосуды кожи вызывают эстетический дискомфорт.
Однако не стоит забывать, что купероз может быть проявлением сердечно-сосудистых, эндокринных, гастроэнтерологических или наследственных аутоиммунных заболеваний. Поэтому чтобы не допустить развития осложнений основной болезни, важно обратиться к врачу при первых признаках купероза.
Диагностика купероза
Распознать купероз по клиническим проявлениям не оставляет труда. Однако самостоятельно поставить правильный диагноз невозможно: купероз может быть проявлением начальной стадии наследственного аутоиммунного заболевания, патологии соединительной ткани и других болезней. Поэтому за помощью необходимо обратиться к врачу. Только доктор сможет установит причину купероза и подобрать правильное лечение.
При сборе анамнеза врач уточняет, какие факторы могли повлиять на развитие болезни: есть ли у пациента жалобы на щитовидную железу или яичники, были ли у него заболевания, связанные с нарушением гормонального фона [3] .
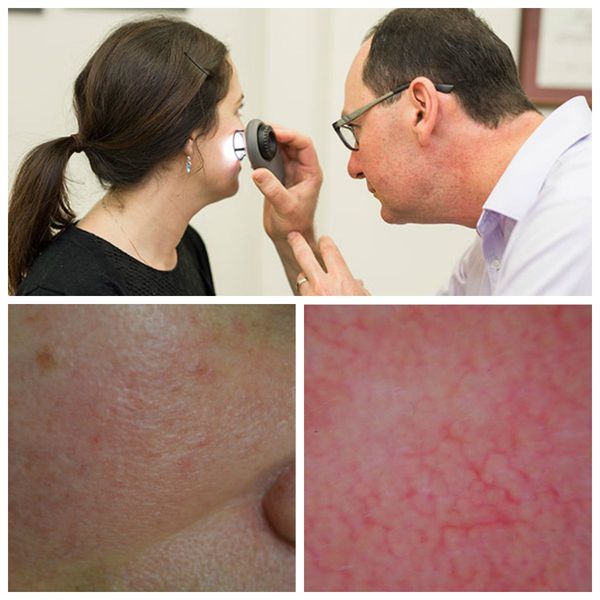
Для лучшей визуализации поражения кожи во время осмотра используют дерматоскоп. Он позволяет разглядеть тонкие паутинки расширенных сосудов, которые не видны невооружённым глазом.
Далее врач назначает необходимые лабораторные и инструментальные исследования, чтобы выявить основное заболевание, ставшее причиной развития купероза :
- общий анализ мочи (ОАМ) — делается для определения функции почек;
- общий анализ крови (ОАК) с лейкоцитарной формулой — позволяет выяснить, какие нарушения есть в организме;
- биохимический анализ крови — также позволяет выявить изменения в организме, например в пищеварительном тракте или печени;
- анализы на свободный тироксин (Т4), тиреотропный гормон (ТТГ), прогестерон, тестостерон — обнаруживает гормональные нарушения;
- УЗИ щитовидной железы;
- УЗИ органов брюшной полости.
Все эти анализы обязательны, особенно для пациентов с тонкой чувствительной кожей. Они дают полную картину и позволяют назначить правильное лечение.
Лечение купероза
Лечение купероза должно быть направлено не только на устранение косметического дефекта, но и на борьбу с основным заболеванием, которое привело к поражению капилляров. Поэтому оно может потребовать участия не только дерматолога, но и других специалистов: эндокринолога, кардиолога, гастроэнтеролога или ревматолога.
В настоящее время существует много методов, которые помогают избавиться от купероза. Только врач может назначить то, что непосредственно подойдёт пациенту.
На ранних стадиях заболевания (I и II стадии) возможно амбулаторное лечение в виде мазей с флавоноидами (например, Троксевазин ), таблеток Аскорутин , а также витаминов группы С, Р. Они укрепляют стенки сосудов и препятствуют развитию рецидива [5] .
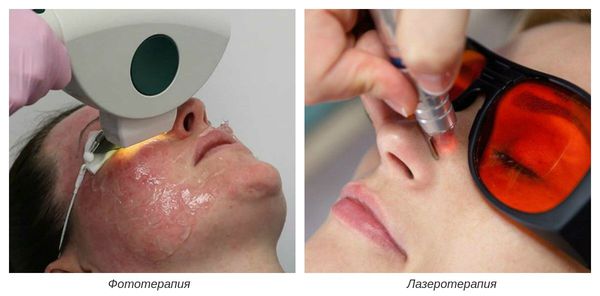
На III-IV стадиях болезни показано удаление расширенных сосудов при помощи аппаратных методов лечения. К ним относятся: электрокоагуляция, фототерапия, лазеротерапия и озонотерапия [10] .
- Электрокоагуляция — удаление повреждённых сосудов под воздействием электрического тока. Процедура безболезненная, её повторяют от 3 до 5 раз.
- Фототерапия — восстановление сосудов при помощи фотовспышек. Процедура выполняется с помощью аппарата, излучающего интенсивный импульсный свет (IPL).
- Лазеротерапия — сужение сосудов под воздействием лазерного луча [4] . Наиболее эффективным при куперозе является неодимовый лазер. Не повреждая кожу, он нагревает гемоглобин крови, тем самым как бы "запаивает" сосуд, и сосудистые звёздочки буквально исчезают.
- Озонотерапия — введение озоно-кислородной смеси в просвет повреждённого сосуда. Данная смесь обладает выраженным лечебным действием, улучшает кровообращение и ускоряет восстановление тканей.
Во время беременности лечение купероза проводят при необходимости, но только после 12-й недели, так как до 12-й недели идёт формирование плода [1] . Опасность связана с внешним и психологическим состоянием будущей мамы. Из-за постоянных стрессов понижается и без того ослабленный иммунитет. На этом фоне обостряются хронические нарушения, которые могут повлиять на формирование и развитие плода.
Беременным и кормящим противопоказана электрокоагуляция, фото- и лазеротерапия. Если во время беременности купероз возник на фоне розацеа, то не рекомендуется принимать изотретиноин и тетрациклин, так как эти препараты негативно влияют на плод [11] .
Прогноз. Профилактика
Обращая внимание на кожу, зная симптомы заболевания, можно на ранних стадиях обратиться к специалисту и вовремя устранить купероз.
Прогноз зависит от причин, вызвавших расширение и ломкость сосудов. Если развитие купероза связано с хроническими заболеваниями, особенно розацеа, лечение будет наиболее длительным. Оно требует постоянного наблюдения у специалиста. При прекращении лечения или воздействии любого фактора риска возможны периоды обострения.
Чтобы не допустить развитие купероза, необходимо придерживаться несложных правил:
- отказаться от вредных привычек;
- придерживаться правильного питания;
- пересмотреть свой образ жизни;
- правильно ухаживать за кожей;
- избегать прямых солнечных лучей;
- использовать кремы с солнцезащитным фактором;
- летом с 12:00 до 17:00 не находиться на солнце;
- зимой использовать питательные кремы, которые противостоят воздействию внешних неблагоприятных факторов [5] .
При очищении кожи лица рекомендуется использовать специальные мягкие очищающие средства, которые предохраняют кожу от обезвоживания. Пользоваться мыльными пенками и мылом не желательно, так как они разрушают липидный слой, который защищает кожу от испарения молекул воды. Также нужно отказаться от использования губки, спонжа, щёточек, кисточек, пилингов, скрабов и средств, содержащих спирт. Они будут раздражать и сушить кожу [10] .
Умываться нужно только тёплой водой. Для снятия декоративной косметики с сухой кожи желательно использовать специальные сливки или молочко. В их составе содержатся масла, которые питают и увлажняют кожу.
Крема, в которых есть ланолиновая кислота, витамины группы С, К, Е, также питают кожу и укрепляют стенки кровеносных сосудов. Перед сном можно обработать кожу успокаивающей сывороткой.
Немаловажную роль в профилактике купероза играет питание. Еда должна быть богата витаминами:
- витамин Р содержится в моркови, гречке, красном болгарском перце, спарже и петрушке;
- витамин К — в шпинате, белокочанной капусте, петрушке, спарже, брокколи, сушеных специях, водорослях и листьях одуванчика;
- витамин С — в луке, цитрусовых, чёрной смородине и квашеной капусте;
- витамин D — в молочных продуктах;
- Омега-3 — в рыбных продуктах, особенно в рыбьем жире.
Пищу желательно готовить на пару или запекать. Также рекомендуется соблюдать водный режим: выпивать 1,5-2,0 литра воды в день. Можно пить зеленый чай. Вода должна быть негазированной, так как газированная вода усиливает кислотность слизистой желудка и рефлекторное расширение сосудов лица. То же самое происходит и при употреблении острой, солёной пищи, кофе и шоколада [10] .
Почему краснеет и шелушиться кожа носа при экземе?
К основным симптомам заболеваний носа и околоносовых пазух относятся:
• Усиление секреции слизи.
• Обструкция полости носа.
• Носовые кровотечения или появление геморрагического секрета.
• Появление зловонных выделений из носа.
• Нарушение или утрата обоняния.
• Головная и лицевая боль.
• Заболевания смежных органов, например зубов, слезного аппарата, глаз, полости рта и глотки.
К особенно важным глазным симптомам относятся нарушение ретракции, ограничение поля зрения, острое снижение остроты зрения и деформация глазницы. Возможны также симптомы поражения полости рта и глотки или изменение голоса и речи.
Кожа носа и лица может поражаться теми же патологическими процессами, какими поражается кожа других частей тела (импетиго, угревая сыпь, трихофития, розацеа, СКВ). Эти заболевания лечатся методами, принятыми в дерматологии.
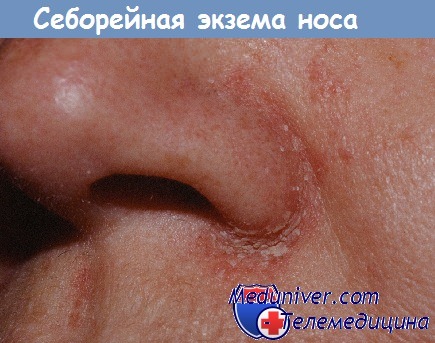
Далее описываются другие клинически важные кожные заболевания области носа.
а) Клиническая картина. В ранней фазе заболевания характерны мокнутие, появление везикул и пустул. Позднее образуются корки и болезненные трещины. В хронической стадии отмечаются зуд, жжение и шелушение. Патологический процесс локализуется в области носа и на коже преддверия, никогда не переходя на слизистую оболочку.
б) Причины и патогенез. Заболевание часто бывает связано с патологическими выделениями из носа, но причиной его может быть контактная аллергия (необходимы аллергологические пробы). К способствующим факторам относятся сахарный диабет, генерализованная форма экземы, а у детей - пищевая аллергия.
в) Лечение. Корки следует размягчить с помощью жирных мазей, после чего смазать глюкокортикоидной мазью (например, гидрокортизоновой). Наносить на кожу лица мазь, содержащую более сильнодействующие глюкокортикоиды, не рекомендуется. Трещины лечат 5-10% раствором нитрата серебра. Следует выяснить также причину экземы и принять меры к ее устранению.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

