Чем лечить кожу у лежачего больного
Обновлено: 23.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Цианоз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Во многих случаях состояние и цвет кожи являются для врача важным диагностическим критерием. Синюшность кожного покрова (медицинский термин - цианоз) говорит о недостаточности кислорода в крови. К сожалению, при постепенном развитии цианоза человек и окружающие его люди зачастую не замечают прогрессирующего изменения оттенка кожи, в то время как врач имеет особую настороженность в отношении цианотичности кожного покрова, которая может свидетельствовать о заболеваниях жизненно важных органов человека.
Разновидности цианоза
Цианоз классифицируется по нескольким параметрам, каждый из которых важен для диагностического поиска.
В зависимости от распространенности цианотичной окраски кожного покрова выделяют тотальный цианоз, характеризующийся изменением цвета всей поверхности кожи, и местный, локализованный на определенных участках кожи.
Местный цианоз по своей локализации может быть центральным и периферическим. К центральному цианозу относится цианоз слизистой ротовой полости (периоральный цианоз), носогубного треугольника, области вокруг глаз (периорбитальный цианоз). Кроме того, выделяют цианоз периферический, или акроцианоз, для которого характерна синюшная окраска участков тела, наиболее отдаленных от сердца, находящихся на периферии, - цианоз пальцев кистей и стоп, цианоз мочек уха и т.д.
В зависимости от скорости развития выделяют остро возникший цианоз (быстро прогрессирующий) и хронический цианоз, развивающийся постепенно и имеющийся у человека на протяжении продолжительного времени.
Возможные причины развития цианоза
Окраска кожного покрова формируется двумя основными факторами: наличием красящих пигментов (например, меланина) и состоянием поверхностных кровеносных сосудов (степенью раскрытия их просвета и цветом крови в них).
Известно, что одна из важнейших функций крови – перенос кислорода путем присоединения его к белку гемоглобину, входящему в состав эритроцитов.
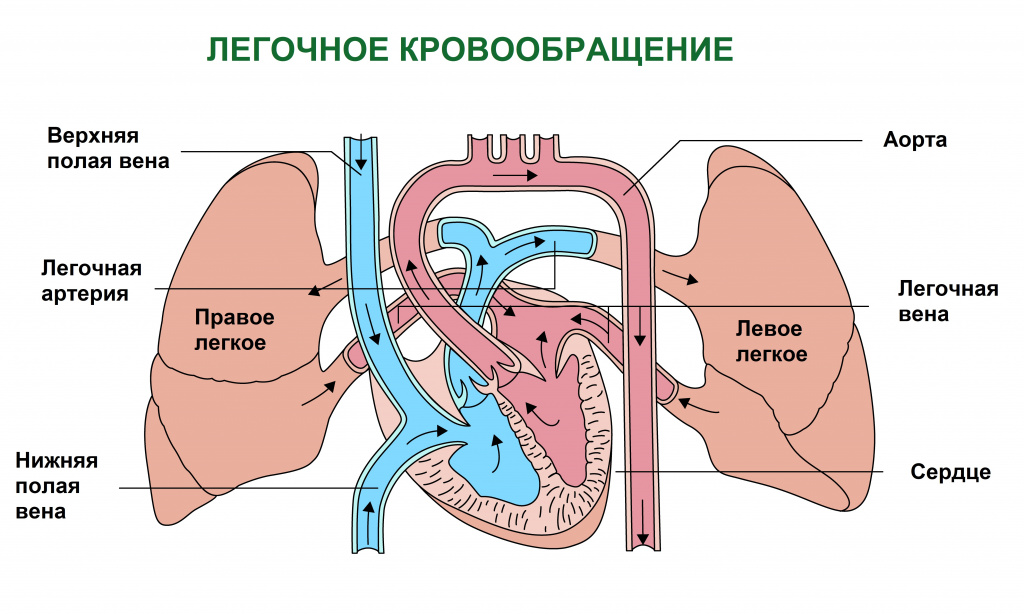
По мере насыщения кислородом клеток органов и тканей в крови кислорода становится меньше и она приобретает вишневый оттенок. Кровь, бедная кислородом, называется венозной. Именно скопление в тканях венозной крови и определяет характерный синюшный оттенок кожи.
Есть две основные причины накопления венозной крови в тканях. Первая причина – нарушение кровообращения, при котором нарушается отток венозной крови от клеток. Этот механизм лежит в основе развития синюшности кожного покрова при заболеваниях сердца и сосудов. Вторая причина – нарушение обогащения крови кислородом в легких, что имеет место при заболеваниях органов дыхания, при поражении дыхательного центра (функциональной структуры головного и спинного мозга, регулирующей работу дыхательных мышц) или при снижении концентрации кислорода в воздухе, например в высокогорье.
При каких заболеваниях развивается цианоз?
Цианоз в большинстве случаев является проявлением патологии сердечно-сосудистой или дыхательной систем.
Из заболеваний сердца стоит отметить группу врожденных пороков сердца, которые формируются в процессе внутриутробного развития плода и проявляются цианозом уже с младенческого возраста, и группу приобретенных заболеваний сердца, включающую широкий спектр болезней, приводящих к развитию сердечной недостаточности. Перечислим основные из них:
- Ишемическая болезнь сердца, к которой среди прочих относятся стенокардия и последствия перенесенного инфаркта миокарда. В основе данного заболевания лежит недостаточное снабжение кислородом сердечной мышцы.
- Кардиомиопатии – первичное поражение клеток сердечной мышцы.
- Аритмии, например фибрилляция предсердий.
- Инфекционные миокардиты – воспалительное поражение сердечной мышцы инфекционного происхождения.
- Пороки клапанов сердца, например аортальный стеноз, митральная недостаточность и др.
Примером служит хроническая венозная недостаточность нижних конечностей, при которой наблюдается варикозное расширение вен и синюшный оттенок кожи стоп и голеней.
К заболеваниям дыхательной системы, часто приводящим к развитию дыхательной недостаточности с появлением цианоза, относят:
- Пневмонию (воспаление легких).
- Бронхиолит (воспаление мельчайших бронхиол – дыхательных путей).
- Хроническую обструктивную болезнь легких (ХОБЛ).
- Бронхиальную астму, не контролируемую приемом специальных лекарственных препаратов, и другие более редкие заболевания.
К каким врачам обращаться в случае развития цианоза
Зачастую заболевания органов кровообращения и дыхания лечатся совместно несколькими специалистами. Среди них практически всегда фигурирует терапевт. Именно к нему необходимо обратиться в случае появления синюшного оттенка кожи. После проведенного обследования решается вопрос о направлении к врачам узкой специализации, например, кардиологу, пульмонологу (врач, специализирующийся на заболеваниях легких), аллергологу, эндокринологу, хирургу.
Диагностика и обследования при цианозе
Успех диагностики заболевания, приведшего к развитию цианоза, во многом зависит от беседы врача с пациентом и от клинического исследования. Пациенту необходимо рассказать, когда появился цианоз, насколько интенсивно он развивался, на каких частях тела манифестировал вначале.
Необходимо описать сопутствующие жалобы, например, кашель, одышку, перебои в работе сердца, отеки и т.д.
Как правило, остро возникший цианоз сопровождается другими значимыми проявлениями, и именно они служат поводом обращения к врачу.
После беседы врач обследует состояние сердечно-сосудистой системы, дыхательной системы и исключит поражение других органов. Как правило, уже на этом этапе врач предполагает то или иное заболевание, наличие которого можно подтвердить при помощи лабораторно-инструментальных методов исследования:
-
Электрокардиограмма с физической нагрузкой поможет диагностировать заболевания сердца и предположить заболевания легких.
Исследование функциональной активности миокарда на фоне физической нагрузки, позволяющее выявить ряд патологий сердечно-сосудистой системы.
Почему возникает зуд и как его лечить в зависимости от причины, какие нюансы при уходе за пациентом надо учитывать, чтобы избежать этой неприятности
Определение
Зуд – основной симптом кожных болезней и часто – проявление многих системных заболеваний, встречается у 5–12% больных в терминальных стадиях. В паллиативной сфере высокий процент встречаемости кожного зуда наблюдается при холестазе, онкологических заболеваниях и уремии. Вызывает дискомфорт, плохой сон, тревогу и депрессию, а постоянное расчесывание приводит к повреждению кожи.
Патофизиология
Сигналы при боли и при зуде, вызванном кожными причинами, передаются по одним и тем же проводящим путям, но афферентные С-волокна отличаются функционально: одна часть нервных волокон стимулируется гистамином, другая – прочими веществами, вызывающими зуд (например, серотонином). Есть данные о сходстве между нейропатической болью, зудом и кашлем. Их общее свойство – периферическая и центральная сенситизация афферентной нервной системы. Этим объясняется эффективность противоэпилептических препаратов и антидепрессантов при столь различных состояниях, а также неэффективность или малая эффективность блокаторов Н1-рецепторов при некоторых типах зуда.
Механизмы и медиаторы, участвующие в формировании ощущения зуда:
- амины (гистамин, серотонин, ацетилхолин);
- протеазы и кинины (триптаза, химаза, калликреин, брадикини и др.);
- нейропептиды (субстанция Р, нейротензин и др.);
- цитокины (простагландин Е снижает порог восприимчивости зуда);
- опиоидные рецепторы (метэнкефалин, лейэнкефалин, β-эндорфин), налоксон уменьшает зуд, опиаты облегчают боль, но усиливают зуд.
Причины
Зуд обычно затрагивает кожу, конъюнктиву или слизистые оболочки (включая слизистые оболочки верхних дыхательных путей), однако причины, вызывающие его, не всегда периферические. Восприимчивость к зуду повышается при дегидратации, жаре, беспокойстве.
Классификация
По распространенности
Локализованный:
сухость кожи, паразитарные заболевания, кожные заболевания (экзема, буллезный пемфигоид и др.), грибковые поражения кожи, аллергические кожные проявления, укусы насекомых, контактный дерматит;
- специфический при онкологических заболеваниях:
меланоматоз (при раке ануса и вульвы), глиобластома, метастатические поражения кожи, паранеопластический синдром.
Генерализованный:
первичные кожные заболевания, эндокринные заболевания (гипотиреоз, тиреотоксикоз, сахарный диабет), карциноидный синдром, болезни, сопровождающиеся холестазом, болезни крови (например, болезнь Вакеза), неврологические заболевания, сенильный зуд, психогенный зуд, зуд, вызванный инфекционными болезнями, ятрогенный зуд (побочное действие лекарственных средств);
- специфический при онкологических заболеваниях:
хронический лимфолейкоз, болезнь Ходжкина, лимфомы, грибовидный микоз (разновидность Т-клеточной лимфомы), миеломная болезнь, паранеопластический синдром.
По генезу
Центральный:
• нейропатический: абсцесс головного мозга, травма головного мозга, опухоль головного мозга, рассеянный склероз;
• нейрогенный: холестаз, опиоиды, паранеопластический процесс;
• психогенный: психосоматическое расстройство, проявляющееся зудом.
Периферический:
• кожный, «пруритоцептивный»: кожный мастоцитоз, лекарственные препараты (± сыпь), инвазии (чесотка, педикулез, блохи, клещи), первичные заболевания кожи, ожог растением, крапивница;
• нейропатический: постгерпетическая невралгия.
Смешанный: центральный и периферический – уремия.
Диагностика
Анамнез
- Локализация : очаговый или генерализованный.
- Начало : острое начало наименее характерно для системных заболеваний.
- Длительность .
- Природа/характер :
- сильный, постоянный зуд, усиливающийся в вечернее время – чесотка;
- «жгучий» зуд – перпетиформный дерматит;
- «покалывание» – полицитемия.
Физикальное исследование
- Тщательное исследование кожи:
- первичные поражения;
- экскориации кожи в различных областях (педикулез, чесотка);
- воспалительные папулы на ногах с небольшой везикулой в центре (укусы блох);
- знак «бабочки» в верхней центральной части спины (гепатобилиарная патология);
- уремический «озноб».
Лабораторное исследование
Общий анализ крови с лейкоформулой, мочевина, креатинин, печеночные пробы (маркеры холестаза – щелочная фосфатаза, гамма-глутамилтранспептидазы (ГГТ), определение билирубина), тироксин (Т-4) и тиреотропный гормон (ТТГ), глюкоза крови.
Ведение больных
Общие мероприятия
- При сухости кожи вместо мыла используйте заменители мыла с эффектом увлажнения, 2−3 р/д наносите на кожу увлажняющий крем.
- Пересмотрите список принимаемых препаратов: если возможная причина зуда – лекарственный препарат, его необходимо заменить.
- При атопическом/контактном дерматите: кортикостероиды для местного применения 1 р/д в течение 2−3 дней, если есть воспаление, но нет инфекции.
- При чесотке: перметрин или малатион местно.
- При холестатическом зуде на фоне обструкции общего желчного протока: стентирование протока – по возможности.
Неспецифическое лечение
Проводится с учетом состояния кожи – разные подходы к местному лечению на интактной и мацерированной коже.
Противозудные средства для местного применения: 0,5−2% крем с левоментолом (ментолом) эффективен на интактной коже, если зуд локализован или более интенсивен в определенной области.
Седативные антигистаминные препараты могут быть назначены за 1 час до сна, если эффект не сохраняется на сутки, возможно двукратное применение:
- гидроксизин/Атаракс, Вистарил 25 мг внутрь на ночь;
- прометазин/Пипольфен 25 мг внутрь на ночь;
- дифенгидрамин /Димедрол 50 мг внутрь 1–2 р/д;
- диметинден/Фенистил 1 мг внутрь ежедневно плюс Фенистил гель (0,1% диметиндена) местно 3 р/д поможет в большинстве сложных случаев.
Некоторые неседативные антигистаминные препараты могут оказывать противозудное действие (например, лоратадин/Кларитин, цетиризин/Зодак, Зиртек).
Антигистаминные препараты для наружного применения (например, Фенистил крем) на интактной коже используют не дольше нескольких дней в тех случаях, когда зуд обусловлен выбросом гистамина (например, острая лекарственная сыпь).
ТЦА с антигистаминными свойствами: доксепин/Доксепин в дозе 10-75 мг внутрь на ночь. Антидепрессанты помогут в тех случаях, когда присоединяется тревожность или депрессия.
Специфическое лечение
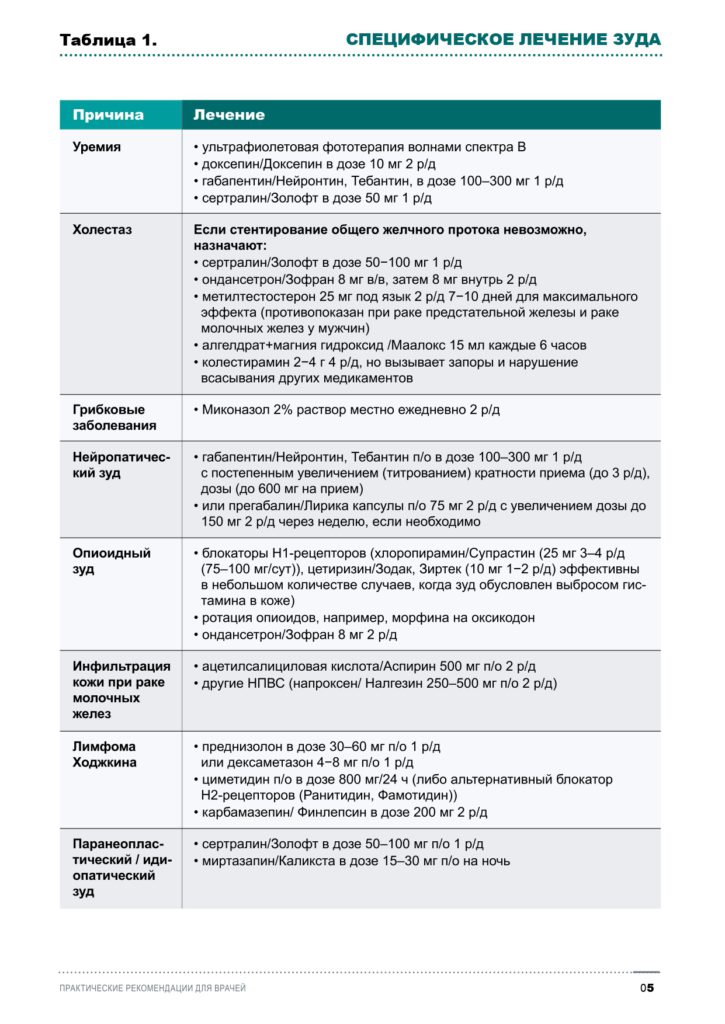
В таблице 1 и Приложении 1 представлены принципы и схемы лекарственной терапии зуда различной этиологии.
![]()
Полезные советы
Системное лечение часто не требуется, если удается улучшить состояние кожи.
При сухости кожи прекратить использование мыла; купание в теплой, а не в горячей воде, смазывание кожи после купания и на ночь, наложение влажной салфетки на 15–20 мин, затем нанесение крема или мази.
При влажной коже – защитный крем (цинковая паста), подсушивающие повязки с жидкостью Бурова (алюминия ацетат 8%, разводить 1:10–1:20).
Местные средства против зуда
Оксид цинка обладает противовоспалительным, антисептическим и противозудным действием, используется в концентрации 10–50% в кремах, линиментах, лосьонах, мазях и пастах, которые эффективны в лечении локализованных форм зуда.
Ментол при нанесении на кожу и слизистые оболочки расширяет кровеносные сосуды, вызывая ощущение холода, а затем онемения, значительно уменьшая зуд. Он используется в присыпках, мазях, лосьонах в концентрациях 1–10%.
Камфора при нанесении на кожу вызывает ощущение тепла, за которым следует анестезия легкой степени, что уменьшает зуд. Она используется в виде линиментов, лосьонов и мазей в концентрациях 2–20%.
Следует помнить, что на одном участке кожи нельзя использовать одновременно средства с ментолом и камфорой.
Каламин – лосьон, содержащий карбонат цинка (каламин), оксид цинка и небольшое количество фенола, широко используется в лечении зуда и атопического дерматита.
Советы по уходу
- Профилактика расчесов: коротко подпиленные ногти, легкое потирание зудящих участков.
- После мытья вытирайте кожу осторожно, промокающими движениями, используйте мягкое полотенце или фен для волос в холодном режиме.
- Избегайте длительных горячих ванн. Попробуйте ванну с натрия бикарбонатом (питьевой содой) или медицинскими маслами.
- Используйте просторную одежду и неплотное прилегание постельного покрывала/одеяла.
- Исключите перегревания и потливость, особенно во время ночного сна.
- Увеличьте влажность воздуха в спальне, чтобы кожа теряла меньше влаги.
- Надевайте на ночь хлопчатобумажные перчатки, чтобы предотвратить расчесы.
- Избегайте травмирования кожи алкогольсодержащими протираниями, шерстяной одеждой, избыточными гигиеническими процедурами.
- Очищайте кожу бережно, используя увлажняющие средства.
- Используйте охлаждающие мягкие компрессы.
- Можно использовать анестезирующую смесь: крем после бритья с ментолом 50 мл, Димедрол 1% 3–5 мл, Лидокаин 2% 1–2 мл, Новокаин 0,5% 5–10 мл. Смешать, использовать охлажденным.
- Используйте приемы релаксации и позитивной визуализации.
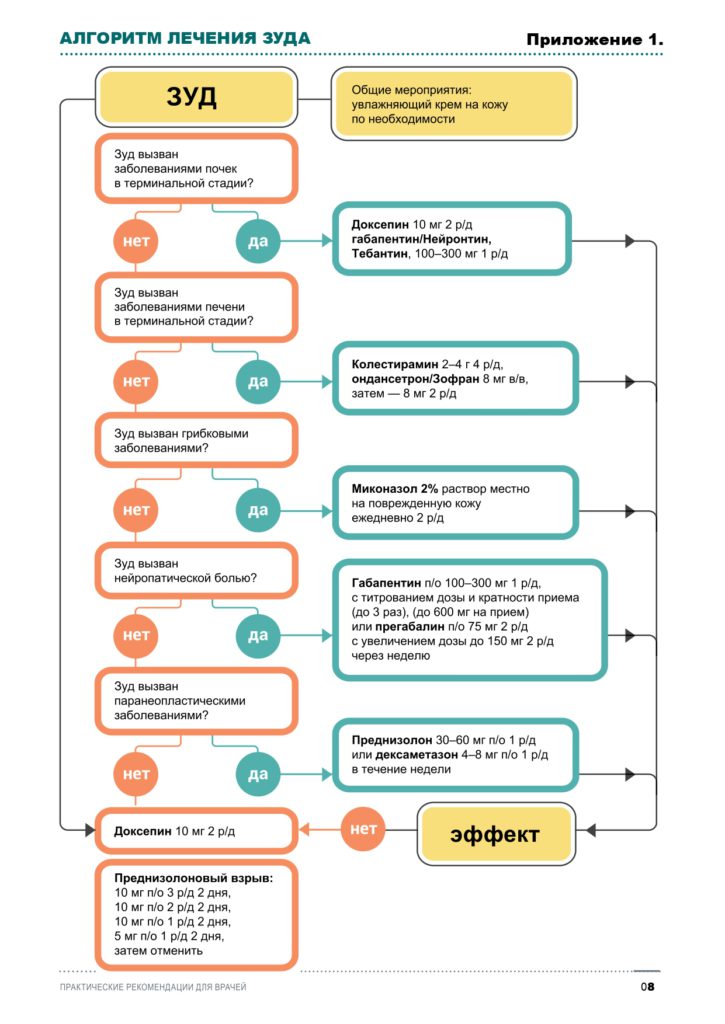
Приложение 1. Алгоритм лечения зуда.
![]()
Благодарим за помощь в подготовке материалов:
Кравченко Т.В. (главного врача ГБУЗ ЦПП ДЗМ),
Гуркину С.П. (заместителя главного врача по организации стационарной помощи ГБУЗ ЦПП ДЗМ),
Ибрагимова А. Н. (руководителя филиала «Первый Московский Хоспис им. Веры Миллионщиковой» ГБУЗ ЦПП ДЗМ),
Кошель Е.В. (заведующую 4-м отделением ГБУЗ ЦПП ДЗМ).
![аптечка]()
- сдавленных в течение длительного времени;
- постоянно трущихся друг о друга;
- соприкасающихся с тканью белья;
- в зонах постоянного воздействия влаги: мочи, пота, отделяемого ран и язв.
Причины
- плохо просушенные участки кожи после гигиенических процедур;
- применение средств ухода, вызывающих аллергическую реакцию;
- несвоевременная смена памперсов;
- повышенная температура в помещении.
У лежачего пациента опрелости возникают очень быстро. Практически в течение нескольких часов процесс переходит из легкой формы в тяжелую. Это обусловлено нарушением микроциркуляции в организме, отсутствия адекватного уровня двигательной активности и недостаточного поступления воздуха к определенным участкам тела.
Чаще всего возникают опрелости в паховых и подмышечных областях, нижней части живота, между пальцами рук и ног, на шее, под молочными железами у женщин, под ягодицами и между ними.
Симптомы
При возникновении опрелостей кожа истончается и краснеет, появляется зуд, неприятные и болезненные ощущения. В дальнейшем нарушается целостность эпидермиса, появляются быстро инфицирующиеся трещины, переходящие в трудно поддающиеся лечению эрозии.Выделяют степени болезни
- Легкая – покраснение кожи без нарушения целостности;
- Средняя – появление на покрасневшем участке трещин и эрозий;
- Тяжелая – появление изъязвлений, осложненных инфекцией.
- Тяжелая форма опрелостей часто переходит в хроническую форму из-за наличия постоянного очага инфекции и наличия факторов, ухудшающих процесс заживления, в первую очередь – постоянное пребывание пациента в лежачем положении.
Лечение
Как же бороться с опрелостями у лежачих больных? Начальные стадии опрелостей лечатся легко. Основное – это устранение причины, вызвавшей воспаление кожи и регулярное соблюдение правил гигиены. Важно не протирать пораженные участки, а промокать до полного высыхания. Лучше всего использовать мягкую хлопчатобумажную ткань, а не бинты и вату, так как от последних часто остаются частички, раздражающие кожу. Присыпки, пасты с цинком и детский крем так же эффективны.
На средней стадии опрелости требуют медикаментозной терапии. Применяют растворы антисептиков: 1% резорцин, 0,1% сульфат меди, 0,4% цинк. После высушивания накладывают мази, улучшающие процессы регенерации кожи: метилурациловую, солкосериловую, левомеколь, пантенол. Хороший эффект отмечается от применения облепихового масла.
После промывания кожных покровов можно высушивать пораженные участки теплым воздухом фена. Это поможет исключить дополнительный травмирующий эффект от тканей, применяемых при вытирании.
Тяжелая степень лечится с обязательным применением антибактериальных препаратов. В зависимости от размеров поражения их применяют местно или парентерально.
![контрактура стопы]()
Контрактура – это стойкое ограничение подвижности суставов вплоть до полного обездвиживания. При длительном постельном режиме контрактуры усугубляют
нарушение двигательной активности и приводят к потере навыков самообслуживания в быту. Для предупреждения развития неподвижности суставов необходимо проводить профилактику и своевременную терапию. Правильный уход за лежачим больным позволяет предупредить контрактуры и улучшить общее самочувствие.
Виды контрактур и их причины
Различают два вида контрактур, которые развиваются в силу разных причин. Пассивные контрактуры появляются при патологических изменениях суставов и околосуставных мягких тканей. Рубцы кожи в области сочленения, разрушение связок и сухожилий, нарушение структуры хрящей способствует ограничению подвижности. Причиной пассивных контрактур выступают артриты, артрозы, заболевания мышечной ткани, травмы конечностей и оперативные вмешательства.
Активные контрактуры развиваются без патологических изменений в суставе. Нарушение подвижности связано с заболеваниями центральной нервной системы и психическими недугами. Причиной активной контрактуры может быть инсульт, опухоль головного мозга, деменция или тяжелая депрессия. Длительное лежачее положение вызывает депрессию, что приводит к нежеланию больного улучшать свои двигательные способности после заболевания, травмы или операции.
Что представляет собой контрактура
Суставы здорового человека находятся в регулярном движении, а это, в свою очередь, поддерживает нормальный кровоток и метаболизм в самих сочленениях и около лежащих тканях. При ограничении физической активности организм включает режим «экономии». В результате в неподвижных частях тела замедляется кровоток и снижается тонус мышц.
Если не предпринять своевременных мер, мышцы в этих областях атрофируются, укорачиваются сухожилия, хрящи замещаются соединительной тканью, что приводит к стойкой неподвижности сочленений.
Тяжелым осложнением контрактур считают анкилоз, который связан с разрушением хрящей и сращением костных внутрисуставных поверхностей. В отличие от контрактур, анкилоз лечат только хирургическим путем. Это ухудшает прогноз для восстановления функции суставов.
Как распознать появление контрактуры
На самом деле понять, что у лежачего больного развилась контрактура довольно просто. Для этого необходимо ежедневно поднимать или переворачивать больного, проверять подвижность в суставах верхних и нижних конечностей. Если рука или нога сгибаются с усилием, то следует обратиться к врачу-реабилитологу.
Без профессиональной помощи контрактура будет прогрессировать. Рука сгибается в локтевом суставе и принимает форму «просителя». Стопа ноги сгибается в подошвенной части, вытягивается в форме стопы «балерины» или «конской» стопы. Пальцы принимают неестественное положение. Такие изменения конечностей стойкие и требуют длительного лечения.
Последствия
Недостаточный уход за лежачим больным и невнимательность к первым признакам контрактуры вызывает прогрессирование заболевания. Изменение в нижних конечностях лишают больного возможности передвигаться и самостоятельно поворачиваться в постели. Контрактура рук приводит к невозможности самообслуживания в быту, что делает человека полностью зависимым от помощи окружающих людей.
Такое состояние замедляет процесс реабилитации и способствует ранней смертности. При длительном течении контрактура осложняется анкилозом, что даже при хирургическом вмешательстве не может вернуть суставу подвижность в полном объеме.
Лечебная тактика
![врач-реабилитолог]()
В случае возникновения контрактур применяют консервативные и хирургические методы лечения. Для устранения мышечного спазма назначают миорелаксанты (мидокалм, сирдалуд), при неэффективности в пораженные мышцы вводят ботулотоксин. Болевой синдром снимают при помощи нестероидных противовоспалительных препаратов (диклофенак, дексалгин, ибупрофен) сначала в инъекциях, затем в таблетках. При интенсивных болях проводят новокаиновые/лидокаиновые блокады в область суставов.
С целью улучшения тонуса мышц и кровотока в суставах применяют массажи, физиопроцедуры и лечебную гимнастику. Технику массажа необходимо знать родственникам, которые ухаживают за лежачим больным. Это процедура необходима ежедневно для восстановления нормальной двигательной активности конечностей.
Полезно регулярно проходить курсы парафинотерапии, грязевых обертываний, гальванизации, электрофореза. Комплекс лечебной гимнастики помогает быстрее разработать подвижность сустава и повысить толерантность к физическим нагрузкам.
Наложение гипсовых повязок или шинирование конечности с контрактурой позволяет предотвратить развитие необратимых изменений. На руку или стопу накладывают шину, которая поддерживает конечность в физиологическом положении. Повязку фиксируют не туго, чтобы не нарушить кровообращение. Шинирование снимают каждый день для проведения массажа и лечебной гимнастики.
В тяжелых случаях проводят хирургическое вмешательство по рассечению рубцов кожи, спаек сухожилий и фасций, замене пораженного сустава искусственным имплантом при формировании анкилоза.
Профилактика
Правильный уход за лежачим больным – лучшая профилактика контрактур. Больного необходимо переворачивать в постели каждые 4-6 часов. Самое безопасное положение – на боку с согнутыми в суставах руками и ногами, под конечности, расположенные сверху, подкладывают валики. Важно ежедневно делать пассивную или активную гимнастику, в зависимости от состояния больного, проверять степень подвижности сустава и появление нетипичного положения конечности. Также необходим массаж всего тела, обучение технике которого можно пройти у реабилитолога.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Длительное заживление раны: причины, диагностика и способы лечения
Определение
Регенерация (восстановление) кожи и тканей – важный и сложный физиологический процесс. Он зависит от площади и глубины повреждения, сопутствующих заболеваний и многих других факторов.
Длительно незаживающие раны привносят существенный дискомфорт в повседневную жизнь, поскольку им сопутствуют боль, отек, истечение из раны прозрачной жидкости, крови или гноя, неприятный запах из раны, чувство распирания в поврежденной области.
Разновидности незаживающих ран
В зависимости от причины возникновения все длительно незаживающие раны можно разделить на травматические (появившиеся в результате механической травмы, ожога и т.д.) и трофические (появившиеся в результате нарушения кровообращения в пораженной области).Возможные причины длительного заживления ран
Длительное заживление ран является симптомом многих патологических состояний, характеризующихся нарушением нормальных физиологических процессов регенерации тканей.Факторы, влияющие на заживление ран:
- Возраст оказывает прямое влияние на процесс восстановление тканей. У детей раны заживают гораздо быстрее, чем у пожилых людей. Это связано с более активным обменом веществ в организме ребенка по сравнению с взрослыми.
- Масса тела влияет на обменные процессы в организме. Жировая ткань не нуждается в интенсивном кровообращении, поэтому увеличение ее количества в несколько раз относительно нормы (ожирение) ведет к замедлению регенерации тканей и частым осложнениям течения раневого процесса. При крайне низкой массе тела наблюдается замедление обмена веществ в организме за счет уменьшения количества энергии, следовательно, все раны заживают медленнее.
- Адекватное кровообращение в области повреждения обеспечивает ткани достаточным количеством питательных веществ и кислорода для восстановления. Недостаточный приток артериальной крови и нарушенный отток венозной крови существенно замедляют течение раневого процесса и способствуют развитию различных осложнений. Длительное сдавливание тканей при нахождении в вынужденном положении (например, у лежачих больных) приводит к развитию пролежней, которые также характеризуются продолжительным заживлением.
- Инфицирование раны нарушает процесс регенерации за счет активного размножения микроорганизмов, их воздействия на ткани и постоянной активации выраженного воспалительного процесса. Образуется большое количество гнойного экссудата, формируются участки некроза и нарастает общая интоксикация.
- От состояния иммунитета зависит адекватность воспалительной реакции и способность организма противостоять присоединению вторичной инфекции.
- Сопутствующие заболевания, такие как сахарный диабет, тяжелые инфекции, нарушения в системе кроветворения, сердечная и дыхательная недостаточность, замедляют регенерацию за счет нарушения образования и доставки необходимых веществ в область раны, а также выведения токсичных продуктов обмена из организма.
- Применение некоторых лекарственных средств и видов лечения может оказывать существенное влияние на нормальное течение процесса заживления раны. Так, бесконтрольное применение обезболивающих (нестероидных противовоспалительных препаратов) может привести к замедлению регенерации из-за подавления воспалительных процессов, которые в норме происходят в любой ране. Применение лучевой и химиотерапии также может стать причиной замедленного заживления ран, так как погибают не только опухолевые клетки, но и клетки, отвечающие за регенерацию тканей. При этом сама злокачественная опухоль забирает большое количество питательных веществ на свой рост, что негативно сказывается на всех процессах в организме.
-
Хроническая венозная недостаточность (также проявляющаяся варикозным расширением вен) - одна из самых распространенных причин длительно незаживающих ран на ногах. Нарушается венозный отток от нижних конечностей и доставка питательных веществ к тканям, нарастает гипоксия (снижение притока кислорода к тканям). Впоследствии возникают обменные нарушения в тканях и формируются длительно незаживающие трофические язвы.
Людям, страдающим хронической венозной недостаточностью, требуется постоянный тщательный уход за кожей, а при возникновении трофической язвы - профилактика увеличения раневой поверхности и ее инфицирования.
Диагностика и обследования при длительном заживлении ран
В большинстве случаев врач назначит необходимый комплекс лабораторно-инструментальных методов исследования.-
Клинический анализ крови: общий анализ с подсчетом тромбоцитов, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также: