Актовегин при угревой сыпью
Обновлено: 17.05.2024
Обыкновенные угри — хроническое мультифакториальное заболевание волосяных фолликулов и сальных желез. 80% пациентов в возрасте от 12 до 25 лет и примерно 30–40% пациентов в возрасте старше 25 лет подвержены acne vulgaris.
Обыкновенные угри — хроническое мультифакториальное заболевание волосяных фолликулов и сальных желез. 80% пациентов в возрасте от 12 до 25 лет и примерно 30–40% пациентов в возрасте старше 25 лет подвержены acne vulgaris.
Начальные морфологические изменения при акне связаны с нарушением процессов ороговения устья волосяного фолликула и образованием микрокомедонов, которые закупоривают выводной проток сальной железы волосяного фолликула. Создавшиеся в результате этого анаэробные условия являются оптимальными для быстрого роста и размножения Propionibacterium acnes, с жизнедеятельностью которого связывают формирование воспалительных элементов угревой сыпи. В результате хронического воспаления на месте разрешившихся элементов угревой сыпи формируются стойкие дисхромии и рубцы.
Значительная роль в механизме образования акне отводится половым гормонам.
Кожа человека является комплексом андрогенчувствительных структур (сальные и потовые железы, волосяные фолликулы). Первые клинические признаки акне появляются в пубертатном периоде на фоне гиперактивной работы половых желез. Нередко угри возникают у женщин в связи с длительным приемом андрогенов при различных эндокринных заболеваниях, анаболических стероидов и противозачаточных препаратов. Авторы одной из теорий возникновения обыкновенных угрей во главу угла ставят наследственную предрасположенность.
Усугубить течение акне могут различные экзо- и эндогенные факторы: профессиональные вредности, косметические средства, длительная инсоляция.
Классификация, предложенная G. Plewig, A. Kligman (1991 г.), следующая.
- Неонатальные угри.
- Младенческие угри: конглобатные угри младенцев.
- Юношеские угри: комедональные, папуло-пустулезные, конглобатные, индуративные, флегмонозно-некротические, келоидные, твердый персистирующий отек лица при акне, механические.
- Угри взрослых: локализованные на спине; тропические; постювенильные угри у женщин; постменопаузальные; тестостерон-индуцированные молниеносные угри у чрезвычайно высоких подростков мужского пола, избыток андрогенов у мужчин, допинговые.
- Контактные угри: косметические; акне на помаду; хлоракне; жирные и смоляные угри.
- Комедональные угри вследствие воздействия физических факторов: единичные комедоны (болезнь Фавра–Ракушо); солярные; майорка-акне; угри обыкновенные в результате ионизирующей радиации.
Различают следующие клинические формы акне:
- невоспалительные (комедоны открытые и закрытые; милиумы);
- воспалительные (поверхностные папулы и пустулы; глубокие индуративные, конглобатные; осложненные абсцедирующие, флегмонозные, молниеносные, акне-келоид, рубцующиеся).
Тяжесть заболевания оценивается на основании подсчета высыпаний на одной стороне лица; классифицируют по градации и степени тяжести. Градация I — количество комедонов менее 10; II — 10–25; III — 26–50; IV — более 50. Степень I — количество папуло-пустул менее 10; II — 10–20; III — 21–30; IV — более 30.
Папулезные акне — воспалительный инфильтрат у основания комедонов, в результате чего образуется небольшой узелок ярко-красного цвета, слегка возвышающийся над уровнем кожи.
Пустулезные акне возникают на месте папулезных, воспалительный инфильтрат увеличивается, в центре узелков появляется полость с гнойным содержимым.
Индуративные акне формируются в результате мощного инфильтрата вокруг воспаленных волосяных фолликулов, достигающего размеров боба. Они обычно оставляют обезображивающие рубцы.
Флегмонозные акне образуются в результате слияния крупных пустул, глубоко залегающих и быстро созревающих, склонных к абсцедированию. Они имеют багрово-красный цвет и достигают размеров сливы.
Конглобатные акне — глубокие абсцедирующие инфильтраты, образовавшиеся около нескольких комедонов и фолликулитов, с образованием крупных конгломератов. После разрешения остаются келлоидные рубцы.
Выбор тактики лечения зависит от клинической формы заболевания, тяжести и длительности течения, переносимости препаратов, наличия сопутствующей эндокринной и соматической патологии, возраста, пола, психоэмоциональных особенностей пациента.
В комплексной терапии большое внимание уделяется режиму питания. Больным рекомендуют ограничить потребление животных жиров, копченостей, легкоусвояемых углеводов (мед, варенье), а также экстрактивных веществ.
Перед лечением рекомендуется провести клинико-лабораторное обследование больного, выяснить причину возникновения данного заболевания, факторы риска.
Обязательные лабораторные исследования: биохимический анализ крови (общий билирубин и его фракции, триглицериды, аланин-аминотрансфераза, аспартат-аминотрансфераза, холестерин, щелочная фосфатаза, креатинин, глюкоза).
Рекомендуемые лабораторные исследования: проверка гормонального профиля у женщин при наличии клинических признаков гиперандрогенемии (фолликулостимулирующий гормон, лютеинизирующий гормон, свободная фракция тестостерона и др.); выделение и идентификация микробной флоры кожи с определением чувствительности к антибиотикам; бактериологическое исследование кишечной флоры; общий анализ крови.
Применяется местная и системная терапия.
Наружные препараты, включающие кератолитики (комедонолитики), себостатики, противовоспалительные, антибактериальные средства назначают в виде монотерапии при невоспалительных акне легкой и средней тяжести, при воспалительных акне легкой степени.
Рекомендовано протирать кожу обезжиривающими и дезинфицирующими спиртовыми растворами с антибиотиками (5% левомицетиновый спирт), взбалтываемыми взвесями с серой, ихтиолом; резорцином (2%), салициловой кислотой (2–5%), камфорой (5–10%).
Кератолитики — препараты, нормализующие процессы кератинизации в устье фолликула, предотвращают образование микрокомедонов.
Третиноин (ретин-А) — крем или лосьон равномерно наносят на вымытую и высушенную поверхность пораженного участка кожи 1–2 раза в сутки. Курс лечения — 4–6 нед. Побочные эффекты: сухость, гиперемия, отечность, временные очаги гипер- или гипопигментации, фотосенсибилизация.
Адапален (дифферин) — метаболит ретиноида. Оказывает противовоспалительное действие, обладает комедонолитической активностью, нормализует процессы кератинизации и дифференциации эпидермиса. 0,1% крем или гель равномерно, не втирая, наносят на пораженные участки сухой, чистой кожи 1 раз в сутки перед сном. Терапевтический эффект развивается после 4–8 нед терапии, стойкое улучшение — через 3 мес от начала терапии. Побочные эффекты заключаются в покраснении и шелушении кожи. Не рекомендовано применение во время беременности и в период кормления грудью. Следует избегать попадания в глаза и на губы, не подвергать инсоляции; не рекомендовано использовать косметические продукты с подсушивающим или раздражающим эффектом (в том числе духи, этанолсодержащие средства). Обычно терапию начинают с геля, при чувствительной и сухой коже показан крем, содержащий увлажняющие компоненты.
Препараты, обладающие антибактериальным действием, назначают при воспалительных формах акне легкой и средней тяжести; при тяжелых формах акне — как дополнение к системной антибиотикотерапии.
Эритромициновую мазь (10 000 ЕД/г) наносят 2 раза в сутки. Продолжительность применения не должна превышать 5 нед в связи с риском развития резистентности микрофлоры.
Пиолизин — комбинированный препарат, мазь для наружного применения, содержащая фильтрат питательной среды бульонных культур микроорганизмов (Escherichia Coli, Pseudomonas aeruginosa, Streptococcusspp., Enterococcus spp., Staphylococcus spp.), консервированных раствором фенола, а также салициловую кислоту и цинка оксид. Оказывает противомикробное, противовоспалительное, иммуностимулирующее действие, улучшает регенерацию тканей. Мазь наносят тонким слоем на пораженные участки кожи 1–3 раза в сутки или чаще — в зависимости от состояния больного. Противопоказанием служит повышенная чувствительность к салицилатам.
Бензоил пероксид (базирон АС) — обладает широким спектром антибактериальной и противодрожжевой активности без развития микробной резистентности. Оказывает комедонолитическое и противовоспалительное действие, улучшает оксигенацию тканей, подавляет продукцию кожного жира в сальных железах. Гель наносят на чистую и сухую поверхность пораженных участков кожи 1 или 2 раза в сутки.
Зинерит — благодаря содержанию эритромицин-цинкового комплекса оказывает противовоспалительное, антибактериальное, комедонолитическое действие. Выпускается в виде порошка для приготовления раствора для наружного применения в комплексе с растворителем и аппликатором. Наносят тонким слоем на пораженный участок кожи 2 раза в сутки; утром (до нанесения макияжа) и вечером (после умывания). Курс лечения — 10–12 нед. После высыхания раствор становится невидимым.
Клиндамицин (далацин) — 1% гель, наносят его тонким слоем 2 раза в сутки. Побочные местные реакции проявляются в виде сухости кожи, покраснения, кожного зуда, шелушения, повышенной жирности кожи. Противопоказанием является указание в анамнезе колита, связанного с применением антибиотиков.
Азелаиновая кислота (скинорен) — 15% гель, 20% крем. Наносят равномерно тонким слоем 2 раза в сутки на предварительно очищенные (мягкими очищающими средствами и водой) участки кожи лица и, при необходимости, шеи и верхней части груди, пораженной угревой сыпью. Выраженное улучшение обычно наблюдается через 4 нед. Местные побочные реакции в виде жжения, покалывания, покраснения проходят самостоятельно в течение 15 мин. В случаях сильно выраженного раздражения кожи в первые недели лечения препарат можно применять 1 раз в сутки.
Цинка гиалуронат (куриозин) — гель, наносится тонким слоем на тщательно очищенную кожу 2 раза в день. Возможно ощущение стягивания кожи, гиперемия кожных покровов. Обычно данные проявления исчезают самостоятельно при продолжении терапии. Не обладает фотосенсибилизирующими свойствами, не окрашивает кожу и белье.
Системная терапия назначается для лечения больных со среднетяжелой или тяжелой формами акне, особенно в случае образования рубцов, а также при выраженной депрессии на фоне легкого течения акне. Кроме того, такое лечение показано при отсутствии эффекта от наружной терапии, проводимой в течение 3 мес.
Антибиотики (макролиды, тетрациклины) применяются не более 2–3 нед.
При неэффективности антибактериальной терапии или торпидном течении заболевания рекомендован синтетический ретиноид изотретиноин (роаккутан) — суточная доза составляет 0,5–1,0 мг на 1 кг массы тела, не должна превышать 60–80 мг/сут, капсулы принимать во время еды. Противопоказан беременным, кормящим матерям. Контрацепцию рекомендуют начать за 1 мес до начала терапии, проводить в течение всего ее срока и еще 1 мес после окончания лечения, так как препарат обладает тератогенным и эмбриотоксическим эффектом. Не рекомендуется сочетать с антибиотиками тетрациклинового ряда.
У женщин репродуктивного возраста при наличии гормональных нарушений и при неэффективности обычной терапии показано применение антиандрогенов (андрокур, диане-35), эстрогенов (жанин). Гормональные препараты назначаются женщинам со среднетяжелой и тяжелой формами акне после консультации гинеколога-экдокринолога с последующим наблюдением.
Для сокращения сроков медикаментозной терапии, закрепления положительного результата лечения и продления ремиссии необходимо дополнительно применять комплекс средств лечебной косметики.
Правильное очищение кожи — один из обязательных этапов избавления от угрей.
Очищающий гель «Клинанс» (лаборатория Авен, Пьер Фабр Дермо-Косметик, Франция) бережно очищает кожу с акне, не нарушая гидролипидную пленку. Смывается водой.
Регулирующий крем «Диакнеаль» воздействует на все звенья патогенеза акне за счет уникального сочетания ретинальдегида и гликолевой кислоты. Выравнивает рельеф кожи, препятствует формированию рубчиков. Наносят 1 раз вечером на сухую очищенную кожу. Применяется с 15-летнего возраста.
Себорегулирующий, кераторегулирующий крем «Клинанс К» смягчает, выравнивает кожу, устраняет «черные точки», небольшие воспалительные элементы. Применяется с 12-летнего возраста. Наносят на сухую очищенную кожу 1–2 раза в день.
На фоне лечения акне возможно появление сухости, раздражения, шелушения. Для устранения побочных эффектов терапии рекомендовано использование увлажняющего успокаивающего крема «Клин АК», в состав которого входит термальная вода, глюконат цинка, масло жожоба, масло каритэ. Наносят на очищенную кожу утром и/или вечером.
Для ежедневного ухода за проблемной кожей в качестве основы под макияж наносят 1–2 раза в день себорегулирующую матирующую эмульсию «Клинанс» (бесцветную и тональную), а также двухцветный корректирующий карандаш «Клинанс» для маскировки акне, зеленая часть которого оказывает дополнительное бактерицидное и подсушивающее действие. Наносят точно на элементы акне.
Рекомендована серия средств «Эксфолиак» (Мерк Медикасьон Фамильяль, Франция): очищающий гель «Эксфолиак» (для гигиены) и кремы (крем 10, являющийся базовым средством при уходе за кожей с акне I–II степени тяжести; крем-15 — для ежедневного ухода за кожей при акне III-IV степени тяжести).
Препараты серии «Клерасил Ультра» (Реккит Бенкизер): очищающий лосьон, гель для умывания, гель для глубокого очищения, крем от угревой сыпи — способствуют хорошей очистке кожных пор, обладают противовоспалительным, антибактериальным, комедонолитическим, себоцидным действием.
Средства серии «Сетафил» (Галдерма, Швейцария) — гель для ежедневного очищения и ухода за кожей и лосьон, наносимый 2–3 раза в сутки или по мере необходимости. Лосьон можно смывать водой или оставлять на коже.
Препараты линии «Зениак» (Лаборатории эволюционной дерматологии, Франция) предназначены для жирной кожи, склонной к появлению угрей. Система постепенного высвобождения за счет использования микрогубок обеспечивает продолжительный матирующий эффект и оптимальную переносимость активных веществ.
После применения очищающего геля, не содержащего мыла, роликового карандаша для локального ухода, лосьона, крема исчезает сальный блеск, кожа приобретает матовый оттенок, исчезают микрокисты, комедоны, угри.
В качестве средства ухода за кожей, склонной к появлению угрей, используют «Сфингогель» (Лаборатории эволюционной дерматологии) — очищающий гель для умывания 1–2 раза в сутки до исчезновения высыпаний, не менее 2 мес. В качестве поддерживающего лечения применяют 1 раз в день вечером, постоянно. Назначается как самостоятельно, без добавления традиционных лечебных средств, так и в сочетании с препаратами системного действия.
Угревую болезнь необходимо дифференцировать с воспалительными формами (розовыми угрями). В патогенезе розацеа ведущую роль играют сосудистые нарушения, обусловленные воздействием экзогенных (алкоголь, горячие напитки, пряности, обнаружение в коже клещей Demodex folliculorum) и эндогенных факторов (заболевания эндокринной системы, нарушения иммунной системы и др.).
Начало заболевания характеризуется ливидной эритемой, которая многие месяцы и годы может быть единственным клиническим признаком.
В дальнейшем на месте эритемы на коже лба, подбородка появляется инфильтрация, возникают папулы, пустулы. Вследствие длительного хронического прогрессирующего течения патологический процесс приводит к образованию воспалительных узлов, инфильтратов и опухолевидных разрастаний за счет прогрессирующей гиперплазии соединительной ткани и сальных желез и к стойкому расширению сосудов.
Локализуются высыпания на носу, щеках, реже на подбородке, лбу, ушных раковинах.
Лечение зависит от стадии розацеа и включает местные и системные препараты.
Метронидазол — противопротозойное средство, применяют внутрь, по 250 мг 4 раза в сутки в течение 4–6 нед (возможно до 8 нед) или орнидазол по 500 мг 2 раза в сутки — 10 дней. Рекомендуются антибиотики (макролиды, тетрациклины) плюс холодные примочки с 1–2% борной кислотой, настоями лекарственных трав. Применяют:
- адапален, или изотретиноин, или азелаиновую кислоту;
- метронидазол — 1% гель или крем — 2 раза в сутки до 8 нед;
- фузидовую кислоту — 2% гель 2 раза в сутки в течение 3–5 нед.
Дополнительные методы лечения. Физиотерапевтические методы ускоряют разрешение воспалительных элементов угревой сыпи: электрофорез с 10–30% раствором ихтиола 2–3 раза в неделю, курс — 5–10 процедур, или криотерапия (криомассаж) 2–3 раза в неделю, курс — 10 процедур.
Внутриочаговое введение триамцинолона с 4% гентамицином (в соотношении 1:1) 1 раз в неделю является наиболее эффективным методом лечения узловато-кистозной формы угревой сыпи.
Аутогемотерапия рекомендуется при тяжелых формах угревой сыпи.
Лечение вторичных поствоспалительных изменений кожи (гиперпигментаций, псевдоатрофий, рубцов). Микрокристаллическая дермабразия проводится 1 раз в неделю, рекомендовано 5–10 процедур. Обязательными условиями являются: полное купирование воспалительного процесса на коже, защита кожи от инсоляции во время проведения и в течение 1 мес после лечения.
Кроме того, проводятся поверхностные химические пилинги альфагидроксильными кислотами (30–70%, рН менее 3,5). Пациентам со вторичными поствоспалительными изменениями не рекомендуется проводить глубокие шлифовки кожи (СО2-лазер, эрбиевый лазер, дермабразия), поскольку они нередко приводят к рецидиву угревой сыпи.
А. Г. Пашинян, доктор медицинских наук, профессор
РГМУ, Москва

Врачи для активизации обмена веществ, улучшения питания и стимуляции процесса восстановления тканей назначают пациентам актовегин. Препарат выпускается в форме таблеток и раствора для инъекций. Основное действующее вещество – депротеинизированный гемодериват. Его получают из крови телят.
При применении препарата повышается поглощение и усвоение кислорода тканями, улучшается транспорт и утилизация глюкозы, ускоряются энергетические процессы, снижается количество лактата, образующегося в условиях кислородного голодания.
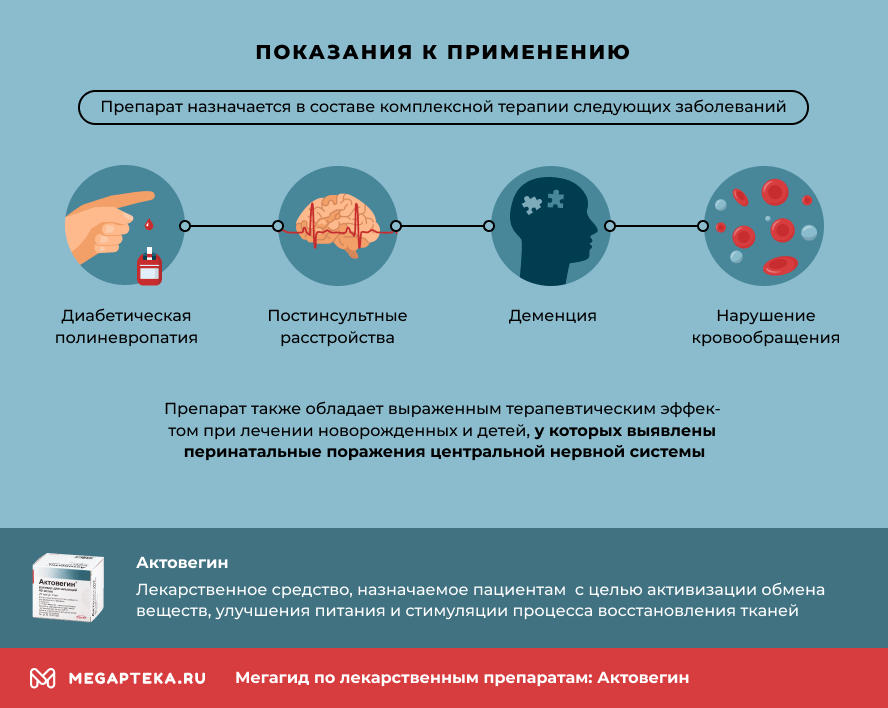
Для чего назначают уколы взрослым
- Диабетической полиневропатии;
- Постинсультных когнитивных расстройств;
- Деменции;
- Нарушений периферического кровообращения.
В официальной аннотации указано, что актовегин применяют только с восемнадцати лет. Но проведенные рандомизированные исследования показали, что лекарственное средство обладает выраженным терапевтическим эффектом при лечении новорожденных и детей, у которых выявлены перинатальные поражения центральной нервной системы.
Акушеры-гинекологи применяют актовегин при беременности, если нарушается снабжение эмбриона кровью. При применении препарата улучшается транспорт кислорода и глюкозы, нормализуются обменные процессы в плаценте, организме беременной, нормализуется развитие плода. Актовегин назначают беременным при развитии плацентарной недостаточности, внутриутробной задержке развития.
Почему актовегин запрещён во многих странах
Основное действующее вещество актовегина получают из крови телят. Использование вытяжек из крупного рогатого скота запрещено с начала девяностых годов в США и европейских странах. По этой причине актовегин не входит в реестр лекарственных средств, которые разрешены к применению в этих странах.
Что лучше взрослому – актовегин или церебролизин
Исследователи считают, что для пациента не имеет значения, какой препарат ему назначают – церебролизин или актовегин. Разница в том, что первое лекарственное средство изготовлено из тканей мозга свиней, а второе – из крови телят. Учитывая, что актовегин выпускается в форме таблеток и раствора для инъекций, а церебролизин – только в виде раствора, взрослым удобнее принимать первый препарат.
Что лучше взрослым – актовегин или кортексин
Оба препарата выпускаются из природного сырья. Они улучшают обменные процессы в клетках организма и снабжение тканей кислородом, стабилизируют клеточные мембраны. Актовегин – препарат, который относится к метаболическим средствам.
Выпускается в виде раствора для инъекций, который вводят как внутривенно, так и внутримышечно, и в форме таблеток, мази. Препарат назначают не только взрослым, но и новорожденным, детям грудного возраста для лечения заболеваний центральной и периферической нервной системы, нарушений периферического кровообращения.
Кортексин стимулирует обменные процессы в клетках головного мозга, повышает умственную способность. Выпускается в виде раствора для инъекций. Его можно вводить только в мышцы. Препарат назначают при нарушении кровоснабжения головного мозга, последствиях черепно-мозговой травмы, инсульта, энцефалопатиях. Его не применяют для лечения пациентов, страдающих полинейропатией, ангиопатией. Врачи решают индивидуально, какой препарат лучше подходит пациенту.
Побочные действия актовегина
При применении препарата редко проявлялись аллергические реакции в виде лекарственной лихорадки и шока, чаще – покраснение и высыпания на коже (крапивница).
Противопоказания
Лекарственное средство беременным назначают в том случае, если польза от его применения превышает риск развития осложнений со стороны матери и плода.
Дозы и способ введения
Таблетки актовегина следует принимать перед едой, не разжевывая, запивая небольшим количеством очищенной негазированной воды. В остром периоде ишемического инсульта лекарственное средство вводят в вену капельно. После 20 инфузий пациенту дают принимать таблетки актовегина внутрь. Продолжительность курса терапии – полгода.
Пациенты, страдающие деменцией, принимают по две таблетки актовегина трижды в день в течение двадцати недель. При нарушении периферического кровообращения назначают по одной или две таблетки трижды в день. Длительность курса лечения варьирует от четырех до шести недель.
Пациентам, страдающим диабетической полинейропатией, вначале проводят двадцать внутривенных инфузий актовегина. Затем в течение пяти месяцев они принимают по две таблетки препарата трижды в день.
Актовегин и алкоголь
Совместимость актовегина и алкоголя не исследовалась, но врачи считают, что на время лечения препаратом следует отказаться от употребления спиртных напитков. Алкоголь угнетает обменные процессы, вызывает кислородное голодание тканей. То есть, его действие противоположно эффекту, который ожидают от применения актовегина.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.

Широко известно выражение «весенний авитаминоз». Действительно в весенне-осенний период, когда происходит перестройка организма, некоторые витамины уходят в дисбаланс. Но есть случаи, когда в организме остро не хватает конкретных витаминов, и это не связано с сезонностью. Например нарушение обмена веществ.
Таким образом, недостаток никотиновой кислоты, вызывает ряд осложнений, некоторые из них крайне опасны. Расскажем в статье о препарате «Никотиновая кислота», от чего и для чего назначается, какой витамин содержит в составе, и поговорим о способе применения и побочных эффектах.
«Никотиновая кислота» для чего назначают уколы
Средство «Никотиновая кислота» выпускается в 2-х лекарственных формах — таблетки и раствор для уколов. Уколы равно так же как и таблетки назначают для восполнения содержания витамина в организме человека. Разница заключается в способе доставки витамина в организм. С помощью таблетки всасывание происходит медленное и безболезненное, а при уколе наоборот, быстро, но болезненно.
Для чего вообще нужна человеку никотиновая кислота и чем она полезна. Начнем с того, что при ее долгом и остром дефиците развивается состояние «трех Д»:
- дерматиты (высыпания на коже);
- диарея (сильные поносы и расстройство ЖКТ);
- деменция (приобретенное слабоумие).
Польза кислоты заключается в том, что она является частью ферментов, усиливающих окислительные реакции в организме. Влияет никотиновая кислота и на качество вырабатываемого желудочного сока. А также, участвует в обмене жиров и углеводов.
- снижение уровня (гиповитаминоз) или отсутствие кислоты (авитаминоз — пеллагра) в организме;
входит в состав комплексной терапии при:
- ишемическом инсульте;
- облитерирующих заболеваниях сосудов конечностей (облитерирующий эндартериит, болезнь Рейно);
- неврите лицевого нерва;
- сахарном диабете, в т.ч. его осложнениях (диабетическая полинейропатия, микроангиопатия);
- лечение болезни Хартнупа (наследственное заболевание, сопровождающееся нарушением усвоения некоторых аминокислот, в т.ч. триптофана).
«Никотиновая кислота» какой это витамин
В составе препарата «Никотиновая кислота» действующим веществом выступает одноименный компонент — никотиновая кислота. При попадании в организм кислота превращается в никотинамид. Который в свою очередь восполняет дефицит витамина РР (витамина В3).
«Никотиновая кислота» способ применения
Способ применения зависит от выбранной лекарственной формы препарата. Таблетки или раствор для уколов.
Применение в таблетках: принимают внутрь после еды, запивая достаточным количеством воды. Для восполнения витамина, назначают принимать взрослым по 2 таблетки 2-4 раза в день.
Детям назначают ½ или 1 таблетку 2-3 раза в день. Курс лечения как у взрослых, так и детей составляет 15-20 дней.
Применение в уколах: назначают при пеллагре взрослым внутривенно, внутримышечно или подкожно, по 1 мл 1% (10 мг) раствора 2-3 раза в сутки на протяжении 10-15 дней. Максимальная разовая доза составляет 100 мг, суточная — 500 мг.
«Никотиновая кислота» побочные эффекты
- ощущение «приливов» к голове, покраснение кожи лица и верхней половины туловища, ощущение жара, головная боль;
- при быстром внутривенном введении возможно значительное снижение артериального давления, головокружение;
- при длительном применении — накопление жиров в клетках печени;
- при длительном применении — повышение содержания мочевой кислоты, АСТ, ЛДГ, ЩФ в крови, снижение чувствительности к глюкозе;
- повышение утомляемости, неустойчивость настроения;
- аллергические реакции (кожная сыпь, кожный зуд, крапивница);
- болезненность внутримышечных и внутривенных уколов.
Дефицит витаминов в организме вызывает множество последствий, и требует скорейшего восполнения и лечения данного состояния. Так в случае с никотиновой кислотой развивается сильная диарея, проблемы с кожей и деменция. Для восстановления количества витамина В3 врач назначает принимать «Никотиновую кислоту». Она контролирует в организме обмен жиров и углеводов, отвечает за окислительные реакции в организме.
Назначается препарат для лечения в виде таблеток или уколов, курсом от 15 до 20 дней, при гиповитаминозе, авитаминозе. Во время лечения препаратом, стоит обращать внимания на возможные проявления побочных эффектов, например таких как: ощущение жара, головная боль, головокружение (особенно при внутривенном введении), изменение состава в крови.

Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Также вы можете поделиться своим опытом с другими читателями Мегасоветов.

Планирование беременности – ответственный период в жизни женщины, когда особенно важно всестороннее обследование организма. Дефицит прогестерона во второй фазе менструального цикла – распространенный показатель, который выявляется по результатам анализов крови будущей мамы. Это состояние способно привести к самопроизвольному прерыванию беременности или преждевременным родам, поэтому доктор может назначить прием корректирующих препаратов. Одним из самых популярных лекарств в подобных ситуациях является «Дюфастон».
Как действует «Дюфастон» на организм?
Активным компонентом препарата «Дюфастон» служит дидрогестерон, представляющий собой синтетический аналог естественного «гормона беременности» – прогестерона. Вещество относится к категории селективных гестагенов, которые выборочно воздействуют на ткани органов женской репродуктивной системы. Считается, что из-за специфики молекулярного строения дидрогестерон, принимаемый перорально, усваивается лучше прогестерона.
«Дюфастон» показан при всех видах эндогенной прогестероновой недостаточности и связанных с ней осложнений. Проникая в кровь, он оказывает селективное воздействие на маточный эндометрий, предотвращая его гиперплазию и канцерогенез при избытке эстрогенов. При этом лекарство способно сохранить благотворное влияние эстрогенов на липидный профиль крови у женщин в климактерическом и постменопаузальном периоде, применяясь в составе заместительной гормональной терапии.
В отличие от эстрогенсодержащих препаратов, «Дюфастон» не влияет на свертывание крови и не способствует тромбообразованию. Он также не обладает глюкокортикоидной, термогенной, анаболической и андрогенной активностью.
Главная задача «Дюфастона» – восполнение дефицита прогестерона в лютеиновой фазе. Это состояние ассоциируют с бесплодием и привычным невынашиванием беременности. По статистике, до 20% всех беременностей завершаются самопроизвольным прерыванием на ранних сроках, и именно «Дюфастон» помогает пролонгировать гестацию у пациенток из группы риска.
Препарат также назначают при лечении широкого спектра гинекологических заболеваний, связанных с нарушением гормонального фона.
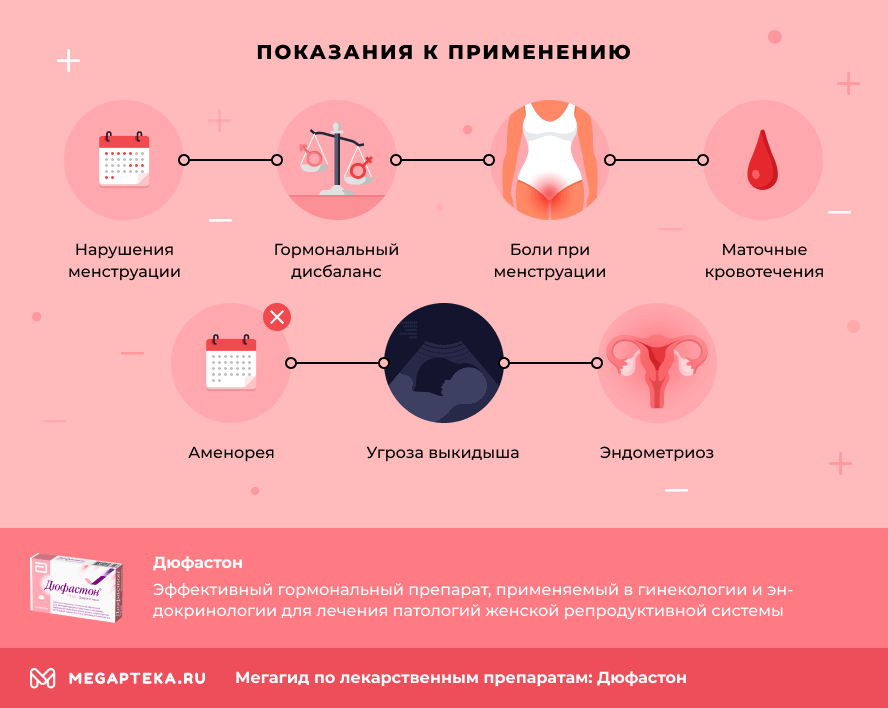
Для чего женщинам назначают «Дюфастон»?
«Дюфастон» часто назначают женщинам, желающим забеременеть, но имеющим проблемы с фертильностью. Для определения целесообразности приема препарата пациентку направляют на анализы крови (гормональный профиль).
- нарушения менструального цикла;
- эндометриоз;
- угроза выкидыша во время беременности;
- привычное невынашивание в анамнезе беременной или планирующей;
- дисфункциональные маточные кровотечения;
- аменореи;
- дисменореи (болезненные менструации);
- предменструальный синдром;
- гормональный дисбаланс в климактерическом и постменопаузальном периоде.
«Дюфастон» широко применяют в репродуктологии. Он актуален для поддержания лютеиновой фазы у пациенток, проходящих процедуры вспомогательных репродуктивных технологий.
Как пить «Дюфастон», чтобы забеременеть?
«Дюфастон» не является контрацептивным средством и не угнетает овуляцию. Напротив, препарат способствует оплодотворению у пациенток с лютеиновой недостаточностью. Однако препарат способен подействовать как противозачаточное средство, если женщина принимает его в фолликулярной фазе менструального цикла.
Лекарство начинают принимать сразу после наступления овуляции и продолжают прием до 26-го дня менструального цикла. Суточная дозировка при этом составляет 10 мг. Врачи рекомендуют беспрерывный прием «Дюфастона» в течение 6 и более менструальных циклов подряд. В случае наступления беременности прием следует продолжать до 16-20 недели гестации. Препарат отменяют постепенно, снижая дозировку.
Терапевтическая схема приема «Дюфастона» строго индивидуальна и зависит от показаний. Женщине желательно проходить динамическое наблюдение у врача в период лечения «Дюфастоном».
Обратите внимание, что не все случаи инфертильности и бесплодия связаны с недостаточностью прогестерона в лютеиновой фазе. Чтобы выяснить причину проблемы, следует пройти анализы и другие диагностические исследования. В противном случае, лечение «Дюфастоном» окажется бесполезным и неэффективным.
«Дюфастон» при планировании беременности
Здоровые женщины без нарушений менструальной и овуляторной функции не нуждаются в приеме «Дюфастона» при планировании беременности. В других случаях решение о назначении препарата принимает врач на основании клинического анамнеза и диагностических показателей.
- при эндометриозе – по 10 мг трижды в сутки с 6 по 24 день менструального цикла;
- при нарушении менструального цикла – по 10 мг дважды в сутки с 12 по 24-26 день менструального цикла;
- при дефиците прогестерона в лютеиновой фазе – по 10 мг 1 раз в сутки с 16 по 24 день менструального цикла;
- при дисфункциональных маточных кровотечениях – по 10 мг 1 раз в сутки на протяжении 2 недель (для профилактики – по 10 мг дважды в сутки с 12 по 24 день менструального цикла);
- при комбинированной эстроген-прогестероновой терапии – по 10 мг 1 раз в сутки в течение 2 недель с беспрерывным приемом эстрогенов (дозировка может корректироваться в зависимости от показателей УЗИ и анализов).
При наступлении беременности у пациентки с привычным невынашиванием в анамнезе «Дюфастон» назначают в профилактических целях. Суточная дозировка в этом случае составляет 10 мг, а лекарство применяют до 20-й недели беременности включительно.
«Дюфастон» при беременности
«Дюфастон» разрешен к использованию при беременности. Лекарство снижает сократительную способность матки и способно предотвратить самопроизвольное прерывание на ранних сроках.
Обычно назначение «Дюфастона» связано с повышенным риском выкидыша при желании женщины сохранить беременность.
Превентивная терапия длится на протяжении первых 16-20 недель беременности, а дозировка составляет 10 мг. Если симптомы самопроизвольного прерывания беременности уже присутствуют (мажущие кровянистые выделения, спазмы в животе и т.д.), пациентке назначают однократный прием «Дюфастона» в дозировке 40 мг. Затем следует принимать по 10 мг препарата каждые 8 часов до нормализации и стабилизации состояния.
Решение о дальнейшей поддерживающей терапии в данном случае принимает врач после контрольной диагностики.
Как работает «Дюфастон» при вызове месячных?
«Дюфастон» не поможет вызвать месячные «по желанию» пациентки – например, перед отпуском или торжеством. Но врачи назначают его при длительных задержках менструации. Рекомендованная суточная дозировка в этом случае составляет 20 мг (по 10 мг утром и вечером). Принимать препарат следует с 10 по 25 день менструального цикла.
Обязательно обратитесь к врачу, чтобы исключить беременность при задержке месячных, и не используйте «Дюфастон» для коррекции цикла самостоятельно.
Прием «Дюфастона» при эндометриозе
Лечение эндометриоза «Дюфастоном» – распространенная практика. Классическая терапевтическая схема: 10 мг препарата 3 раза в сутки с 6 по 24 день менструального цикла. Но в некоторых ситуациях показан беспрерывный прием препарата. Тактику в конкретном случае должен определять лечащий врач.
Что лучше – «Дюфастон» или «Утрожестан»?
С точки зрения механизма действия «Дюфастон» и «Утрожестан» являются аналогами. Но «Утрожестан» содержит не синтетический, а натуральный микроионизированный прогестерон, добываемый из растительного сырья. Усвоение природного прогестерона слабее, чем синтетического, но производитель заявляет о решении этой проблемы путем особой комбинации компонентов. Хотя различия между «Дюфастоном» и «Утрожестаном» с клинической точки зрения минимальны, решение о назначении того или иного препарата принимает врач.
Также среди отличий фигурирует форма выпуска. «Утрожестан» выпускается в виде капсул, которые можно использовать как перорально, так и интравагинально – в качестве суппозиториев.
«Дюфастон» и алкоголь: можно ли совмещать?
Хотя «Дюфастон» не оказывает выраженного токсического влияния на печень, общая нагрузка на орган в комбинации с алкоголем возрастает. Врачи рекомендуют отказаться от спиртных напитков во время приема лекарства. Алкоголь также может снизить усвояемость препарата и ослабить необходимое действие гормонов на организм.
Побочные эффекты «Дюфастона»
«Дюфастон» хорошо переносится пациентками, но при некоторых предрасполагающих факторах способен вызвать побочные эффекты.
- депрессивные расстройства;
- гемолитическая анемия;
- головные боли и мигрени;
- головокружения;
- сонливость и слабость;
- диспепсические явления (тошнота, рвота, боли в животе);
- кровотечения;
- повышение чувствительности молочных желез;
- отеки;
- увеличение массы тела;
- аллергические реакции и отек Квинке.
«Дюфастон» – эффективный гормональный препарат, помогающий беременности наступить и сохраниться. Его применяют в гинекологии и эндокринологии для профилактики и лечения патологий женской репродуктивной системы. Но важно понимать, что препарат нельзя использовать по совету подруги или отзывам из интернета. Решение о назначении «Дюфастона» должен принять врач, опираясь на результаты исследований и историю болезни. Берегите здоровье и получайте квалифицированную медицинскую помощь.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Форма выпуска, упаковка и состав препарата Актовегин ®
Таблетки, покрытые оболочкой зеленовато-желтого цвета, круглые, двояковыпуклые, блестящие.
| 1 таб. | |
| компоненты крови: депротеинизированный гемодериват крови телят | 200.0 мг, |
| в виде Актовегин ® гранулята* | 345.0 мг |
* Актовегин ® гранулят содержит: активное вещество: компоненты крови: депротеинизированный гемодериват крови телят - 200.0 мг; вспомогательные вещества: повидон-К 90 - 10.0 мг, целлюлоза микрокристаллическая - 135.0 мг.
Вспомогательные вещества: магния стеарат - 2.0 мг, тальк - 3.0 мг.
Состав оболочки: акации камедь - 6.8 мг, воск горный гликолевый - 0.1 мг, гипромеллозы фталат - 29.45 мг, диэтилфталат - 11.8 мг, краситель хинолиновый желтый лак алюминиевый - 2.0 мг, макрогол-6000 - 2.95 мг, повидон-К 30 - 1.54 мг, сахароза - 52.3 мг, тальк - 42.2 мг, титана диоксид - 0.86 мг.
50 шт. - флаконы темного стекла (1) - пачки картонные × .
× На пачку наклеивают прозрачные защитные наклейки круглой формы с голографическими надписями и контролем первого вскрытия.
Фармакологическое действие
Актовегин ® - антигипоксант, оказывающий три вида эффектов: метаболический, нейропротективный и микроциркуляторный. Актовегин ® повышает поглощение и утилизацию кислорода; входящие в состав препарата инозитол фосфо-олигосахариды положительно влияют на транспорт и утилизацию глюкозы, что приводит к улучшению энергетического метаболизма клеток и снижению образования лактата в условиях ишемии.
Рассматривается несколько путей реализации нейропротективного механизма действия препарата.
Актовегин ® препятствует развитию апоптоза, индуцированного пептидом бета-амилоида (Aβ25-35).
Актовегин ® модулирует активность ядерного фактора каппа В (NF-kB), играющего важную роль в регуляции процессов апоптоза и воспаления в центральной и периферической нервной системе.
Другой механизм действия связан с ядерным ферментом поли(АДФ-рибоза)-полимеразой (PARP). PARP играет важную роль в выявлении и репарации повреждений одноцепочечной ДНК, однако чрезмерная активация фермента может запускать процессы клеточной гибели при таких состояниях, как цереброваскулярные заболевания и диабетическая полиневропатия. Актовегин ® ингибирует активность PARP, что приводит к функциональному и морфологическому улучшению состояния центральной и периферической нервной системы.
Положительными эффектами препарата Актовегин ® , влияющими на процессы микроциркуляции и на эндотелий, являются увеличение скорости капиллярного кровотока, уменьшение перикапиллярной зоны, снижение миогенного тонуса прекапиллярных артериол и капиллярных сфинктеров, снижение степени артериоловенулярного шунтирующего кровотока с преимущественной циркуляцией крови в капиллярном русле и стимуляция функции эндотелиальной синтазы оксида азота, влияющей на микроциркуляторное русло.
В ходе различных исследований было установлено, что эффект препарата Актовегин ® наступает не позднее, чем через 30 мин после его приема. Максимальный эффект отмечается через 3 ч после парентерального и через 2-6 ч после перорального применения.
Как показало исследование ARTEMIDA (NCT01582854), целью которого было изучение терапевтического эффекта препарата Актовегин ® в отношении когнитивных нарушений у 503 пациентов с ишемическим инсультом, терапевтический эффект от использования препарата сохраняется еще как минимум 6 мес после прекращения применения препарата. Как показало исследование APOLLO (NCT03469349), целью которого было изучение терапевтического эффекта препарата Актовегин ® в отношении дистанции безболевой ходьбы у 366 пациентов с хроническими облитерирующими заболеваниями артерий нижних конечностей IIВ стадии по классификации Фонтейна, терапевтический эффект от использования препарата сохраняется еще как минимум 3 мес после прекращения применения препарата.
Фармакокинетика
С помощью фармакокинетических методов невозможно изучить фармакокинетические параметры препарата Актовегин ® , поскольку он состоит только из физиологических компонентов, которые обычно присутствуют в организме.
Читайте также:

