Зуд во рту на что аллергия
Обновлено: 02.05.2024
Небо – один из важных элементов полости рта, благодаря которому человек выполнять речевые и жевательные функции. Однако в процессе жизнедеятельности во рту постоянно накапливаются патогенные микробы, негативное влияние которых может стать причиной развития воспалительных процессов, образования отеков и онемения. При этим пациенты, испытывающие раздражающий дискомфорт, не всегда понимают причину его происхождения, и не знают, как избавиться от небного зуда.
Причины и факторы
К числу обстоятельств, выступающих причинами возникновения непреходящего желания почесать небо, относятся как безобидные факторы, так и хронические патологии, требующие врачебного вмешательства:
- Инфекции слизистых тканей в полости рта;
- Развитие воспалительных процессов;
- Несоблюдение рекомендаций по гигиеническому уходу;
- Получение механических травм при обработке пищи;
- Патологические процессы, включая кариес и пульпит;
- Поражение нервной структуры ВНЧС;
- Реакция на замещающую конструкцию, в том числе в форме аллергии;
- Невралгические проявления, и т.д.
Определить первопричину проблемы позволяет комплексная клиническая диагностика, проведенная с использованием стоматологического оборудования, соответствующего стандартам отрасли.
Определение диагноза
Врачебное обследование способствует выяснению источника неудобства, а также определению степени развития негативных процессов – в случае их присутствия. При неявно выраженных симптомах дело нередко оказывается в незначительном воспалении, вызванном внешними факторами, однако даже в этом случает не рекомендуется избегать посещения клиники. Даже малозначительная симптоматика способна обернуться первичными проявлениями серьезных патологий.
К числу характерных симптомов, свойственных патологиям, пробочным проявлением развития которых выступает небный зуд, относятся:
- Систематическое и непреходящее чувство дискомфорта, болезненные ощущения и покалывания;
- Для грибковых инфекций – образование на поверхности слизистых тканей язвочек белого цвета;
- При развитии ангины – болезненность и обширное покраснение горла и неба;
- Повышение температуры тела.

Что делать, если зудит небо
Выбор терапевтического курса обуславливается спецификой провоцирующей болезни:
- При малозначительных повреждениях медикаментозное лечение не является обязательным условием – достаточно регулярного полоскания полости рта теплыми растворами и настоями лекарственных трав, способствующих снятию отеков и купированию небольших нагноений;
- В случае диагностики стоматита назначается антисептическая обработка, постановка компрессов, а также использование мазей и кремов для слизистых тканей;
- Выявление герпесных заболеваний требует лечения препаратами, ориентированными на устранение вирусных инфекций. К числу наиболее популярных относят Ацикловир и Зовиракс;
- Наличие системных заболеваний предусматривает регулярную постановку противовоспалительных компрессов на основе бактерицидных препаратов, а также проведение физиотерапевтических процедур.
- Обнаружение кариеса требует назначения санации полости рта, позволяющей нормализовать состояние зубов и десен, устранить отложения налета и зубного камня, а также предотвратить дальнейшее распространение болезни.
- Недостаточность витаминов – основание для корректировки повседневного рациона и укрепления иммунной системы, предусматривающей комплексные рекомендации, рассчитанные на продолжительный срок.
- Формирование новообразования на поверхности неба. В данном случае речь идет о серьезных показаниях клинической картины, требующих обязательного хирургического вмешательства.
Практика показывает, что выбрать грамотный способ лечения небного зуда по итогам диагностики не составляет особой сложности – главное правильно определить провоцирующий фактор. В первую очередь врачи рекомендуют устранение воспалительного процесса, исключая его дальнейшее развитие.
Профилактика зуда
Избежать образования воспалений и инфицирования ротовой полости позволяет следование ряду правил, к числу которых относятся:
- Систематическое отслеживание состояния полости рта, зубов и тканей;
- Периодическое проведение оздоровительных полосканий;
- Контроль за употреблением блюд и напитков, входящих в группу риска;
- Регулярное – не реже раза в шесть месяцев – посещение стоматологии для проверки;
- Укрепление иммунной системы, аккуратное обращение с гигиеническими принадлежностями, а также соблюдение норм чистки зубов.
Подобные меры предосторожности помогут Вам уберечься от возникновения инфекции и ее последующего развития без особых усилий.
Синдром аллергии ротовой полости (САРП), также известен как аллергический синдром на пыльцу и пищу (АСПП), является относительно распространенной аллергической / гиперчувствительной реакцией на фрукты, специи, орехи и овощи, и тесно связан с аллергической реактивностью, собственно на пыльцу. Наиболее распространенным проявлением этого аллергического состояния являются зуд губ, горла, десен, рта и/или языка.
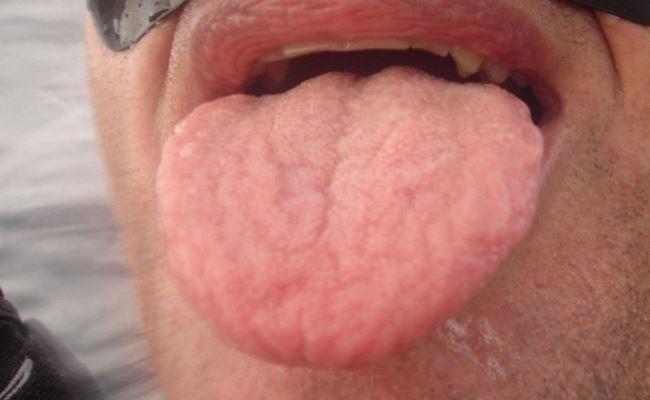
Стоматологи могут заподозрить САРП при осмотре пациентов, которые обращаются за помощью с жалобами на воспаление структур полости рта сразу после употребления определенных фруктов, специй, орехов и овощей. САРП не является простой аллергической реакцией на пищу, поскольку предусматривает предварительную сенсибилизацию к перекрестному реагенту, обычно к пыльце, а не непосредственно к определенному пищевому белку. Данная патология отмечается у 15-70% пациентов с аллергическим ринитом на пыльцу и чаще наблюдается у детей, чем у взрослых. Распространённость же аллергического ринита / сенной лихорадки, вызванных действием пыльцы, составляет от 10% до 30%. Несмотря на то, что САРП имеет преимущественно доброкачественное течение, некоторые клиницисты сообщают о возможности развития более серьёзных симптомов поражения, которые включают ангионевротический отек, бронхиальную астму, крапивницу и анафилаксию. Известно, что подобные осложнения развиваются из-за IgE-опосредованной дегрануляции тучных клеток. Симптомы обычно прогрессируют на протяжении нескольких минут после приема пищи. Интересно, что тщательное приготовление пищи, которая вызывает симптомы САПР, может способствовать полному устранению реактивных симптомов. Поскольку основным симптомом является зуд в ротовой полости, многие пациенты могут обратиться за первой помощью именно к врачу-стоматологу. САРП, как I тип реакции немедленной гиперчувствительности, может развиться сразу после приема провоцирующих фруктов, овощей, специй или орехов. Учитывая наличие определенных пищеварительных ферментов в слюне, первоначальный этап пищеварения проходит именно в ротовой полости и ротоглотке, где, собственно, и начинается также высвобождение проблемных антигенов.
Caliskaner и соавторы исследовали факторы риска развития САРП у пациентов с сезонным аллергическим ринитом / сенной лихорадкой. Исследователи сообщили, что САРП чаще отмечается у женщин, а также обнаружили связь данного нарушения с параметрами возраста и наличием астмы. В исследовании принимали участие 111 пациентов (78 мужчин и 33 женщин), страдающих от сезонного аллергического ринита, из которых у 16 (14,4%) был диагностирован САРП. У пациентов с сезонным аллергическим ринитом исследователи диагностировали следующие симптомы патологии: заложенность носа, насморк, зуд в носу, чихание, постназальный синдром и расстройства обоняния. Кроме того, у некоторых пациентов также были диагностированы и такие признаки поражения, как головная боль, зуд в области неба, глотки, глаз, слезотечение, ощущение жжения и покраснение глаз, зуд в слуховых проходах и заложенность ушей. Чтобы подтвердить факт наличия атопии, всем пациентам было проведено прик-тестирование с распространенными аллергенами, включая аллергены пыльевых клещей, травы, плесени, сорняков, перья и перхоти. Пациенты в исследуемой выборке, у которых были отмечены симптомы САРП, также были протестированы на реакцию к аллергенам свежих фруктов и овощей. Результаты проведенных исследований указывали на то, что только симптом назального зуба был ассоциирован именно с патологией САРП.
Этиология и история
САРП относится к категории нарушений, классифицированных как «побочные реакции на пищевые продукты»; он представляет собой отдельную нозологию и не аналогичен понятию «пищевая аллергия», которая может быть опосредована реакцией антител IgE или контактной формой взаимодействия. Все IgE-опосредованные пищевые аллергии относятся к категории непосредственной желудочно-кишечной гиперчувствительности и включают реакции гиперчувствительности I типа, как анафилаксия и САРП. САРП является IgE-опосредованной реакцией гиперчувствительности I типа к пыльце, связанной с последующей перекрестной реактивностью к пищевым аллергенам. Реакция развивается против специфических белков и включает выработку специфических антител IgE. В ходе развития САРП эти специфические аллергенные белки превращаются в «паналлергены», и антитела IgE начинают реагировать как на специфические антигены пыльцы, так и на неспецифические растительные аллергены. Обычно САРП не проявляется у пациентов без имеющейся предварительно чувствительности к пыльце. Эти растительные паналлергены, которые входят в состав овощей, участвуют в механизмах защиты растений от действия бактерий, паразитов и грибов, наиболее распространенными из которых являются Bet v 1, профили и белки транспорта липидов. Перекрёстная реактивность может быть обоснована наличием совместных эпитопов как в структуре пыльцы, так и в структуре пищевых аллергенов. ТО есть специфичные IgE-антитела, которые нацелены на идентификацию антигенов пыльцы, могут распознавать и пищевые аллергены, которые имеют те же эпитопы. Комплексы аллерген-IgE связываются с поверхностью тучных клеток (и базофилов), что вызывает высвобождение гистамина, что приводит к развитию симптоматики САРП.
Bohle и соавторы проводили оценку действия основных аллергенов после приготовления пищи с точки зрения развития симптоматики и реакций, опосредованных IgE и Т-клетками в условиях in vitrо и in vivo. Они сообщили, что в условиях in vivo после приготовления пищи аллергены не провоцировали развития симптомов САРП, хотя в некоторых случаях отмечалось ухудшение признаков атопической экземы. В условиях in vitro исследователи сообщили об утрате способности связывать IgE и индуцировать высвобождение медиаторов. Наиболее распространенным аллергеном, вызывающим САРП, является пыльца березы, которая также ассоциирована с аллергенами в таких фруктах, как киви, яблоко, груша, слива, персик, дыня, авокадо, помидоры и вишня, и аллергенами в таких растениях, как сельдерей, чечевица и горох, орех, фундук, грецкий орех и миндаль.
К другим проблемным пыльцевым субстанциям, которые могут вызвать развитие САРП, относятся обыкновенные сорняки, травы, амброзия, полынь и париетария. Kondo и Urisu сообщили о наличие определенного противотечения в отношении определения САРП, который Almot и коллеги в 1987 году описали как как разновидность аллергической симптоматики, вызванной продуктами, ассоциированными с положительным кожными аллергическими реакциями, а также признаками поражения слизистых. При этом Almot не связывал развитие САРП с перекрёстным действием пыльцы. В 1988 году Ortolani и соавторы модифицировали определение САРП и начали работать над изучением связи данного нарушения с аллергическим действием пыльцу березы. Valenta, Kraft и Ma определяли САРП как аллергический синдром на пыльцу и пищу, дабы избежать путаницы между САРП и другими пищевыми аллергиями. В конце концов САРП была классифицирована как пищевая аллергия 2 класса (ассоциирована с перекрестной реактивностью на пыльцевой антиген), которая отличалась от пищевой аллергией 1 класса (вызванной прямой кишечной сенсибилизацией). Хотя САПР, по сути, не является синдромальным состоянием, все же такая терминология используется для описания данного поражения в нынешнее время.
Диагностика
Наличие САРП следует подозревать у пациентов с аллергией на пыльцу в анамнезе, у которых отмечались признаки покалывания или зуда в области ротовой полости сразу же после употребления в пищу свежих фруктов, овощей или орехов. Дальнейшее подтверждение наличия САРП может быть получено, если пациент утверждает, что симптомы аллергического поражения не развивались после употребления той же пищи, но уже в приготовленном виде. САРП-ассоциированные симптомы включают развитие ощущений покалывания, раздражения, жжения и / или отека ротоглотки, губ, языка и неба. Максимальный срок активной симптоматики не превышает 1 часа. Обычно признаки поражения не являются серьёзными, хотя у некоторых пациентов могут развиваться острые локализированные и системные реакции, включающие тошноту, рвоту, боли в животе, диарею, экзему, астму, крапивницу и отек гортани и, что еще менее вероятно, анафилактический шок.
Процесс диагностики может быть максимально объективизирован при применении строго контролируемых двойных слепых проб с плацебо. Для этой процедуры важно использовать только свежие овощи, вкус которых довольно сложно замаскировать при применении плацебо-аналогов. В диагностике также могут помочь прик-тесты на определение реакции на пыльцу или определенные пищевые антигены. Дополнительно могут проводиться общий анализ крови, определение количества IgE и сывороточных антител IgE. Проблематика проведений подобных манипуляций связана с некоторыми сложностями интерпретации полученных результатов, дополнительными расходами и риском получения ложноположительных результатов. Дифференциальную диагностику САРП следует проводить с вирусными поражениями полости рта, рецидивирующими афтами, мультиформной эритемой, ожогами и контактной аллергией на другие вещества. Лечение тяжелых проявлений САРП по типу анафилаксии проводиться так же, как и других анафилактических реакций, хотя следует учитывать, что случаи тяжелых форм САРП являются крайне редкими и до сих пора пока не описаны в литературе.
Серия клинических случаев
Пять пациентов были направлены в стоматологическую клинику к врачу-пародонтологу с наличием в анамнезе симптомов, которые потенциально могли быть связаны с САРП. У всех пяти пациентов отмечался сезонный аллергический ринит, и все они сообщили, что после приема в пищу приготовленных продуктов, подобных признаков аллергических поражений у них не отмечалось. Возраст пациентов варьировал от 32 лет до 61 года, а первые симптомы были ими отмечены в период от 12 лет до 41 года (все, кроме одного пациента, помнили только приблизительное время появления первых симптомов: 12 лет, 23 года, 24 года, 40 лет, 41 год). Возраст пациентов, при котором начали проявляться первые симптомы, у данной выборки субъектов был значительно выше тех показателей, которые ранее сообщались в литературе. У всех пациентов САРП проявлялся зудом и ощущениями жжения и покалывания в области языка, которые были связаны с приёмом в пищу яблок, орехов, авокадо, киви и других фруктов. Поскольку САРП является доброкачественным состоянием, эти пациенты не были направлены на аллергологическое обследование. Мы также не проводили никаких дополнительных лабораторных исследований, поскольку, исходя из данных анамнеза, у больных можно было с большой уверенностью предположить наличие САРП. Основными диагностическими критериями для постановки диагноза были: наличие сезонных аллергий, развитие зуда полости рта при отсутствии других клинических симптомов и отсутствие каких-либо симптомов при приеме приготовленной пищи.
Лечение
Больным также может быть назначена специфическая иммунотерапия от антигенов пыльцы. Есть неподтверждённые факты того, что со временем у пациентов с САРП может развиваться повышенная толерантность к пищевым продуктам, которые ранее вызывали развитие симптомов. Однако данная информация требует тщательной проверки. Учитывая, что много пищевых антигенов в структуре фруктов и овощей являются нестабильными (термолабильными), тщательное приготовление пищи может помочь элиминировать симптомы САРП. В отдельных случаях врач может рассмотреть вопрос о необходимости назначения пациенту устройства для самостоятельного автоматического введения адреналина. Но все же, лучшее лечение – это профилактика, поэтому избежание приема пищи, провоцирующей развитие САРП, является лучшим методом терапии данного патологического состояния. Второй, не менее важный и эффективный подход - это приготовление пищи с определенным температурным режимом. И третий - направление пациентов с САРП на дополнительную диагностику к дерматологу, пульмонологу, аллергологу и иммунологу.
Заключение
Стоматологи должны быть ознакомлены с САРП, как с патологическим состоянием, которое развивается относительно часто и может проявляться симптомами поражения слизистой полости рта. Кроме того, учитывая специфику патогенеза САРП, стоматологи должны понимать необходимость направления пациента к определённым специалистам и информирования пациента о потребности избегания приема определенной пищи, ассоциированной с развитием аллергических симптомов.
Авторы:
Heba Hussein, BDS, PhD
Robert K. Mensah, DDS
Ronald S. Brown, DDS, MS
Аллергический стоматит - это воспалительные изменения слизистой оболочки ротовой полости, обусловленные развитием иммунопатологических реакций (гиперчувствительности, гиперергии). Проявлениями аллергического стоматита служат отек, гиперемия, кровоточивость, язвочки и эрозии слизистой оболочки, жжение во рту, боль при приеме пищи, гиперсаливация, иногда ухудшение общего состояния. Обследование пациента с аллергическим стоматитом включает сбор аллергологического анамнеза, выявление причины аллергической реакции, осмотр полости рта, проведение провокационных, элиминационных проб, кожных тестов, исследование слюны и др. Лечение аллергического стоматита предполагает исключение контакта с аллергеном, прием антигистаминных средств, медикаментозную обработку слизистой.
МКБ-10
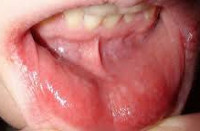
Общие сведения
Аллергический стоматит – патологический симптокомплекс, возникающий в полости рта при микробной, контактной, лекарственной аллергии либо служащий местным проявлением инфекционных, кожных, аутоиммунных и других заболеваний. Аллергические поражения полости рта могут протекать в форме стоматита, папиллита, глоссита, гингивита, пареита, палатинита, хейлита. Среди названных клинических форм аллергический стоматит встречается наиболее часто. Рассмотрение проблем, связанных с аллергическим стоматитом, требует междисциплинарного взаимодействия специалистов в области стоматологии, аллергологии и иммунологии, дерматологии, ревматологии и др.

Причины
Возникновение аллергического стоматита может быть связано с проникновением аллергена в организм либо непосредственным контактом со слизистой оболочкой ротовой полости. В первом случае аллергический стоматит будет служить проявлением системной реакции (на пыльцу, медикаменты, плесень, пищевые продукты и т. д.); во втором – местной реакции на раздражающие факторы, непосредственно контактирующие со слизистой (зубную пасту, зубные протезы, лекарственные пастилки для рассасывания, ополаскиватели для полости рта и пр.).
Развитие контактного аллергического стоматита чаще всего связано с повышенной чувствительностью к материалам, используемым в стоматологии: препаратами для аппликационной анестезии, металлическим пломбам, брекетам, ортодонтическим пластинкам, коронкам, акриловым или металлическим зубным протезам. В акриловых протезах аллергическими факторами, как правило, выступают остаточные мономеры, в редких случаях – красители.
При использовании металлических зубных протезов может развиваться аллергия на сплавы, содержащие хром, никель, золото, палладий, платину и др. Кроме этого, определенную роль в патогенезе возникновении аллергического стоматита играет кариес, хронический тонзиллит, а также скапливающиеся в протезном ложе болезнетворные микроорганизмы и продукты их жизнедеятельности, которые раздражают слизистую.
Факторы риска
Контактный аллергический стоматит чаще наблюдается у пациентов, страдающих хроническими заболеваниями ЖКТ (гастритом, холециститом, панкреатитом, колитом, дисбактериозом, гельминтозами и др.), эндокринной патологией (сахарным диабетом, гипертиреозом, климактерическими расстройствами и пр.). Это объясняется тем, что органические и функциональные нарушения при данных заболеваниях изменяют реактивность организма, вызывают сенсибилизацию к контактным аллергенам.
Развитию тяжелых форм стоматита способствуют другие аллергические заболевания: лекарственная болезнь, пищевая аллергия, риниты, крапивница, экзема, отек Квинке, астматический бронхит, бронхиальная астма и др. Аллергический стоматит не всегда протекает изолированно; иногда он входит в структуру системных заболеваний – васкулитов, геморрагического диатеза, многоформной экссудативной эритемы, системной красной волчанки, склеродермии, болезни Бехчета, синдрома Лайелла, синдрома Рейтера, синдрома Стивенса-Джонсона и др.
Классификация
В зависимости от характера клинических проявлений различают катаральный, катарально-геморрагический, буллезный, эрозивный, язвенно-некротический аллергический стоматит. С точки зрения этиологии и патогенеза аллергические стоматиты включают:
- медикаментозные;
- контактные (в т. ч. протезные);
- токсико-аллергические;
- аутоиммунные дерматостоматиты;
- хронический рецидивирующий афтозный стоматит и другие формы.
С учетом скорости развития симптомов выделяют аллергические реакции немедленного и замедленного типов: в первом случае аллергический стоматит, как правило, протекает в форме ангионевротического отека Квинке. Если реализуется аллергическая реакция замедленного типа, симптомы аллергического стоматита чаще всего обнаруживаются через несколько дней после воздействия аллергена. Иногда аллергический стоматит на зубные протезы развивается спустя 5-10 лет их использования, т. е. после длительного периода бессимптомной сенсибилизации.
Симптомы аллергического стоматита
Проявления аллергического стоматита зависят от формы заболевания. Так, для катарального и катарально-геморрагического аллергического стоматита характерны ксеростомия (сухость во рту), жжение, зуд, нарушение вкусовой чувствительности (кислый вкус, металлический привкус), дискомфорт и болезненность при приеме пищи. При объективном осмотре определяется гиперемированная и отечная слизистая полости рта, «лакированный» язык; при катарально-геморрагической форме на фоне гиперемии выделяются петехиальные кровоизлияния и отмечается кровоточивость слизистой.
Буллезный аллергический стоматит протекает с образованием в полости рта везикул различного диаметра с прозрачным содержимым. Обычно после вскрытия пузырей аллергический стоматит переходит в эрозивную форму с формированием на слизистой оболочке эрозий, покрытых фибринозным налетом. Появление язвочек сопровождается резким усилением локальной болезненности, особенно проявляющейся при разговоре и приеме пищи. При слиянии отдельных дефектов на слизистой могут образовываться обширные эрозивные поверхности. Возможно ухудшение общего самочувствия: потеря аппетита, слабость, повышение температуры тела.
Наиболее тяжелой по своим проявлениям является язвенно-некротическая форма аллергического стоматита. При этом определяется резкая гиперемия слизистой с множественными язвочками, покрытыми грязновато-серым фибринозным налетом, и очагами некроза. Язвенно-некротический аллергический стоматит протекает на фоне выраженной боли при приеме пищи, гиперсаливации, высокой температуры, головной боли, подчелюстного лимфаденита.
Общие симптомы при аллергическом стоматите могут включать функциональные нарушения со стороны нервной системы: бессонницу, раздражительность, канцерофобию, эмоциональную лабильность.
Диагностика
Обследование пациента с аллергическим стоматитом проводится стоматологом с привлечением в случае необходимости смежных специалистов: аллерголога-иммунолога, дерматолога, ревматолога, эндокринолога, гастроэнтеролога и др. При этом важное значение имеет сбор и анализ аллергологического анамнеза и выявление потенциального аллергена.
- Осмотр. При визуальной оценке полости рта врач отмечает увлажненность слизистой, ее цвет, наличие и характер дефектов, тип слюны. В процессе стоматологического осмотра обращается внимание на наличие в полости рта зубных протезов, пломб, ортодонтических аппаратов; их состав и сроки ношения, изменение цвета металлических протезов и т. п.
- Исследование слюны. Химико-спектральный анализ слюны и определение рН позволяют произвести качественную и количественную оценку содержания микроэлементов и оценить происходящие электрохимические процессы. Дополнительные исследования при аллергическом стоматите могут включать биохимический анализ слюны с определением активности ферментов, определение болевой чувствительности слизистой оболочки, гигиеническую оценку протезов, соскоб со слизистой на Candida albicans и др.
- Аллергологическое тестирование. Аллергологическое обследование предполагает проведение пробы с экспозицией (временное удаление протеза с оценкой реакции), провокационную пробу (возвращение протеза на место с оценкой реакции), кожные аллергические пробы, исследование иммунограммы.
Дифференциальную диагностику аллергического стоматита необходимо проводить с гиповитаминозами В и С, герпетическим стоматитом, кандидамикозом, поражениями слизистой при лейкозе, СПИДе.
Лечение аллергического стоматита
Лечебные мероприятия при аллергическом стоматите будут зависеть от причины, повлекшей развитие заболевания. Основополагающим принципом терапии аллергических заболеваний служит исключение контакта с аллергеном: соблюдение диеты, отмена лекарственного препарата, отказ от ношения зубного протеза, смена ополаскивателя или зубной пасты и т. п.
Медикаментозная терапия аллергического стоматита обычно предусматривает назначение антигистаминных препаратов, витаминов группы В, С, РР, фолиевой кислоты. Производится местная обработка слизистой оболочки полости рта антисептиками, обезболивающими препаратами, ферментами, кортикостероидными препаратами, заживляющими средствами (облепиховым маслом и др.).
Пациентам, у которых аллергический стоматит возник как осложнение стоматологического лечения, в дальнейшем необходима консультация стоматолога-терапевта, стоматолога-ортопеда, ортодонта; проведение смены пломб или коронок, замены брекет-системы, базиса протеза и пр.
Прогноз и профилактика
Своевременная диагностика аллергического стоматита позволяет преодолеть заболевание на ранней стадии; сроки терапии катарального и катарально-язвенного стоматита обычно не превышают 2 недели. В более тяжелых и запущенных случаях, может потребоваться длительное лечение аллергического стоматита.
Профилактические меры предусматривают хороший гигиенический уход за ротовой полостью, своевременное лечение кариеса и заболеваний десен. Необходимо регулярное профилактическое посещение стоматолога для удаления зубных отложений, корректировки протезов, их своевременной замены. Важное значение в профилактике аллергического стоматита играет индивидуальный подход к лечению и протезированию зубов, использование гипоаллергенных материалов.
2. Аллергические заболевания с проявлениями в полости рта у детей и подростков. Роль врача-стоматолога в комплексном лечении/ Т.Н. Терехова, Т.Г. Белая, Л.В. Козловская. – 2007.
Аллергический хейлит – это поражение губ, в основе которого лежит гиперергическое воспаление, развивающееся при непосредственном соприкосновении с аллергеном. Аллергический хейлит проявляет себя чувством жжения, зуда, сухостью, гиперемией, отеком, болезненностью и шелушением губ. Патология диагностируется на основании данных анамнеза и клинических проявлений, выявленных во время стоматологического осмотра, а также результатов кожно-аллергических тестов. Лечение аллергического хейлита включает в себя прием антигистаминных препаратов, дополненный местными аппликациями противовоспалительных средств.
МКБ-10
Общие сведения
Аллергический хейлит - воспалительное заболевание красной каймы губ, возникающее по причине сенсибилизации (патологической чувствительности) к различным раздражителям. Аллергический хейлит также называют контактным, поскольку он развивается в ответ на непосредственный контакт с аллергеном. В основе данной формы хейлита лежит аллергическая реакция IV (замедленного) типа. Период формирования патологической чувствительности и иммунного ответа может варьироваться в широких пределах – от недели до нескольких месяцев или лет. Это зависит от особенностей эндокринной и нервной систем индивида, а также его аллергического статуса. Характерно, что при аллергическом хейлите кожные пробы могут не выявлять положительную реакцию на предполагаемый раздражитель. В практической стоматологии это заболевание наиболее часто наблюдается у женщин старше 20 лет и практически не встречается у детей до 1 года.
Причины
Существует множество контактных раздражителей, способных вызвать аллергический хейлит. Самым распространенным аллергеном является губная помада (в частности – содержащиеся в ней флюоресцирующие компоненты, родамин, эозин и др.), именно поэтому аллергическим хейлитом чаще болеют женщины. Причиной заболевания также могут быть другие косметические средства (кремы, контурные карандаши), зубные пасты и эликсиры, пластмассовые зубные протезы и пр., постоянно соприкасающиеся с губами.
Нередко аллергическая реакция бывает обусловлена употреблением фруктов (ананасов, цитрусовых, ягод и др.), привычкой жевать жевательную резинку, брать в рот письменные принадлежности (ручки, карандаши) и т. п. Кроме того, в ряде случаев выявляется профессиональный характер патологии: например, при раздражении губ мундштуком духового инструмента у музыкантов, агрессивными веществами при работе на химическом производстве и др.
Во всех случаях низкомолекулярные вещества-сенсибилизаторы попадают в организм через микротрещины и ранки на губах. При первичном контакте с аллергеном развивается сенсибилизация Т-лимфоцитов, которые при повторной встрече с антигеном выделяют свыше 30 различных медиаторов, вызывающих клеточно-опосредованные иммунные реакции. Таким образом, клинические проявления аллергического хейлита развиваются на всех участках губ и прилежащего кожного покрова, ранее контактировавших с причинно значимым раздражителем.
Симптомы аллергического хейлита
Первыми проявлениями заболевания служат ощущения жжения и зуда, а также гиперемия и отечность губ. В том месте, где произошел контакт с раздражителем, образуется четко ограниченная эритема (покраснение), губы пересыхают и шелушатся. В случае сильной воспалительной реакции на участках поражения возможно возникновение небольших пузырьков, которые довольно быстро самопроизвольно вскрываются, оставляя на своем месте эрозии. Если заболевание протекает достаточно длительно, сухость губ усиливается, на них появляются трещины.
Обычно патологический процесс при аллергическом хейлите не выходит за пределы красной каймы губ, но в некоторых случаях может захватывать кожный покров вокруг нее. Возможно распространение воспалительной реакции на слизистую оболочку рта. При этом отмечается гиперемия и отечность тканей, при пальпации у пациента возникают болезненные ощущения.
Диагностика
Аллергический хейлит диагностируется врачом-стоматологом во время осмотра на основании данных анамнеза и наблюдаемых симптомов. В ряде случаев требуется консультация аллерголога и проведение кожных аллергопроб для точного определения аллергена, вызвавшего патологический процесс. Большое значение для диагностики имеет указание на недавно произошедший контакт с раздражителем.
Аллергический хейлит необходимо дифференцировать от атопического хейлита, а также сухих форм эксфолиативного и актинического хейлита. Главным отличием атопического хейлита от аллергического является лихенизация красной каймы губ, особо выраженная в уголках рта. При сухой форме эксфолиативного хейлита не наблюдается обязательной для аллергического хейлита эритемы и никогда не возникает поражения всей поверхности красной каймы губ. Некоторые разновидности губной помады могут становиться причиной актинического хейлита, поскольку повышают местную фоточувствительность. Аллергический хейлит дифференцируют от сухой формы актинического хейлита по отсутствию ороговения, веррукозных образований и признаков сезонности проявления болезни.
Лечение аллергического хейлита
Недопустимо пытаться самостоятельно лечить аллергический хейлит, при появлении симптомов заболевания нужно немедленно обратиться к врачу, который поставит точный диагноз и назначит необходимую медикаментозную терапию. Лечение в первую очередь подразумевает устранение контакта с раздражителем, вызвавшим развитие заболевания, - это является главным условием выздоровления.
Медикаментозную терапию можно разделить на системную (общую) и топическую (местную). Общая терапия включает в себя прием внутрь или парентеральное введение ряда препаратов. Для гипосенсибилизации назначаются антигистаминные средства (например, хлоропирамин, лоратадин и др.). В сложных случаях применяются лекарства, содержащие кортикостероиды (преднизолон, дексаметазон), которые также оказывают противовоспалительное действие. Кроме этого, используют препараты кальция, гистаглобулин, тиосульфат натрия 30%, ангиопротекторы, седативные средства и транквилизаторы.
Местное лечение заключается в применении кортикостероидных мазей (преднизолон, гидрокортизон, фторокорт и др.), дентальной адгезивной пасты, масла облепихи, витаминов A и E. Также в комплексной терапии заболевания возможно использование лучей Букки – ультрамягкого рентгеновского излучения.
Прогноз и профилактика
При своевременно начатом лечении проявления аллергического хейлита довольно быстро исчезают, прогноз благоприятный. Для профилактики повторных эпизодов заболевания рекомендуется исключить контакт с известным аллергеном. Для того, чтобы точно установить раздражители, которые могут стать причиной развития аллергической реакции, нужно обратиться к врачу-аллергологу и провести исследования (кожные пробы). Кроме того, необходимо обратить внимание на диету, исключить раздражающие продукты, отказаться от вредных оральных привычек, а также использования косметики для губ.
1. Атопический хейлит при атопическом дерматите у детей/ Елизарова В.М., Репина В.В.// Фарматека. - 2013.
2. Аллергические заболевания губ: клиника, диагностика, лечение/ Зайков С.В.// Здоровье Украины. - 2013.
3. Аллергическая и атопическая реакция кожи и слизистой оболочки полости рта/ Луцкая И.К.// Современная стоматология. - 2013 - №2.

Клиника данного заболевания выражается в развитии местного отека, геморрагий, а также изъязвлений на слизистой оболочке ротовой полости, у пациентов отмечается гиперсаливация, болевые ощущения и жжение во рту, усиливающиеся в процессе приема пищи.
Диагностические мероприятия подразумевают сбор анамнестических данных, особое внимание уделяется наличию аллергической чувствительности и определению причины заболевания, также осуществляется осмотр ротовой полости и ряд аллергологических проб. Главным принципом лечения аллергического стоматита является исключение контакта с раздражающим фактором, назначение десенсибилизирующих средств и местной обработки пораженных участков слизистой рта. Для некоторых форм данного заболевания характерно тяжелое течение и требуется длительный период времени для выздоровления.
Классификация аллергического стоматита
Систематизация видов данного заболевания осуществляется в зависимости от их формы и характера течения, исходя из этого выделяют:
- катаральный аллергический стоматит (начальная и самая легкая форма);
- катарально-геморрагический стоматит аллергического характера (чаще всего развивается вследствие медикаментозной аллергии);
- буллезный аллергический стоматит — сопровождается развитием изъязвлений и эрозий на слизистой рта;
- эрозивный аллергический стоматит (тяжелая форма заболевания, возникает вследствие медикаментозной сенсибилизации);
- аллергический стоматит с язвенно-некротическими изменениями слизистой полости рта (является самой тяжелой формой данного заболевания, опасен развитием некротических участков слизистой полости рта).
Помимо данной классификации, аллергические воспаления слизистой рта разделяют в зависимости от причины развития:
- вследствие гиперчувствительности к зубным протезам или другим факторам, контактирующим со слизистой рта;
- в результате приема лекарственных средств;
- вследствие осложнения более легких форм аллергического стоматита;
- вследствие воздействия на слизистую рта токсинов патогенных микроорганизмов;
- вследствие нарушений в работе основных систем организма;
- вследствие генетической предрасположенности.
По скорости реакции организма на раздражающие факторы различают аллергические стоматиты незамедлительного и замедленного типов.
Прогноз и профилактика аллергического стоматита
При раннем выявлении аллергического воспаления слизистой рта, а также его адекватном лечении, устранение данного недуга займет немного времени и сил. Для любой формы данного заболевания характерен благоприятный прогноз, но при тяжелом течении стоматита для выздоровления потребуется значительно больше времени и усилий, сравнительно легких форм.
Для минимизации рисков развития аллергического стоматита необходимо следить за состоянием слизистой рта и регулярно обращаться к стоматологу, особенно в том случае, если в процессе предыдущего стоматологического лечения было проведено зубное протезирование или другие манипуляции с внедрением в полость рта инородных элементов на металлической или пластмассовой основе. Пациентам, с общими аллергическими заболеваниями необходимо наблюдаться у аллерголога и проходить регулярные курсы профилактики аллергии.
Причины аллергического стоматита
Возникновение аллергической реакции возможно в любом возрасте. Даже при условии отсутствовавшей ранее чувствительности организма к определенным раздражителям, риск развития сенсибилизации весьма вероятен. Механизм сенсибилизации может быть запущен генетическими изменениями в человеческом организме или дисфункциональными расстройствами иммунной системы. Клетки организма, ответственные за иммунные реакции, в определенный момент начинают проявлять чувствительность к различным веществам, попавшим в организм, следствием чего является типичная аллергия.
Этиология аллергических стоматитов условно разделена на две категории. К первой категории причин, способствующих возникновению данного коварного недуга, относятся внутренние факторы, то есть аллергическая реакция развивается после проникновения аллергенов непосредственно в организм. Вторая этиологическая категория соединяет в себе все аллергические реакции, возникшие при непосредственном контакте слизистой оболочки с раздражителем. В первом случае аллергический стоматит сопряжен с системной реакцией на различные вещества (медикаменты, пыльцу растений, пищевые продукты, плесень и прочие), а во втором — с местной сенсибилизацией к каким-либо раздражителям, воздействующим на слизистую оболочку рта (зубные протезы, зубная паста, ополаскивающие средства для ротовой полости, лекарственные пластинки и прочие).
Контактный аллергический стоматит, в большинстве случаев, возникает в результате гиперчувствительности к медицинским материалам, используемым в стоматологической практике:
- брекет-системам;
- металлическим пломбам;
- коронкам;
- лекарственным средствам для аппликационной анестезии;
- ортодонтическим пластинкам;
- металлическим или пластмассовым съемным протезам и др.
Частыми аллергическими факторами при использовании пластмассовых протезов, выступают остаточные мономеры, иногда — красители. Во время использования зубных протезов на металлической основе очень часто развиваются аллергические реакции на сплавы никеля, хрома, палладия, золота и пр. Особая роль в процессе развития сенсибилизирующих реакций отводится хроническому тонзиллиту, кариесу и накоплению в протезном ложе большого количества патогенных микробов и продуктов их жизнедеятельности, которые в значительной мере раздражают слизистую полости рта.
В группу риска развития контактного аллергического стоматита входят пациенты с эндокринными патологиями (гипертиреозом, сахарным диабетом, климактерическими дисфункциями), заболеваниями ЖКТ (панкреатитом, холециститом, гастритом, дисбактериозом, колитом и пр.). Данные реакции обусловлены органическими дисфункциями, развивающимися при вышеперечисленных заболеваниях, вследствие чего изменяется реактивность организма и появляется гиперчувствительность к контактным аллергенам.
Возникновению тяжелых форм аллергического стоматита предшествуют другие заболевания аллергического характера:
- пищевая аллергия;
- экзема;
- крапивница;
- аллергические риниты;
- отек Квинке;
- бронхиальная астма;
- бронхит с астматическим компонентом и пр.
Течение аллергического стоматита не всегда имеет изолированную форму, нередко он является структурным элементом некоторых заболеваний:
- системной красной волчанки;
- геморрагического диатеза;
- болезни Бехчета;
- склеродермии;
- васкулитов;
- многоморфной экссудативной экземы;
- синдрома Рейтера и др.
Симптомы аллергического стоматита
Симптоматика всех форм данного заболевания рознится небольшими особенностями, помимо этого всем формам присущ ряд характерных клинических проявлений.
Катаральная форма
Катаральной форме аллергического воспаления полости рта свойственно наличие простой симптоматики и легкого течения. Основным симптомом аллергической формы стоматита является сильный зуд слизистой оболочки рта. В некоторых случаях отмечается жжение. В процессе градации симптомов пациент отмечает дискомфорт во время пережевывания и глотания пищи, иногда этот процесс становится невыносимым. Дискомфорт сопровождается потерей вкусовых ощущений. Слизистая полости рта пересыхает, поэтому больного сопровождает постоянная жажда.
Эрозивно-язвенная форма
Эрозивно-язвенная форма стоматита сопровождается появлением на слизистой рта небольших пузырьков, которые со временем перфорируются и образуют язвы, склонные к геморрагии. Микрофлора полости рта нарушается, что влечет за собой размножение патогенных бактерий, которые проникают в изъязвления, усугубляют воспалительный процесс, после чего может ухудшиться общее состояние больного, появится гипертермия и увеличение лимфатических узлов. Мягкие ткани полости рта приобретают отечный вид. Весь процесс сопровождается постоянными болевыми ощущениями во рту.
Язвенно-некротическая форма
При снижении общей защитной функции организма может развиться самая тяжелая форма аллергического стоматита — язвенно-некротическая. Клиника данной формы усугубляется нарушением общего состояния больного, снижением аппетита и головной болью постоянного характера.
Помимо этого, для всех форм этого заболевания характерно наличие у пациента неприятного запаха изо рта, а также повышенное слюноотделение.
Диагностика аллергического стоматита
- Постановка данного диагноза входит в компетенцию стоматолога, в некоторых случаях необходимо привлечение других специалистов — гастроэнтеролога, дерматолога, аллерголога-иммунолога, эндокринолога, ревматолога и др. Особое внимание уделяется сбору аллергологического анамнеза и определению раздражающего фактора.
- В процессе визуализации полости рта определяется цвет, увлажненность слизистой, наличие отеков, а также характер слюноотделения. Стоматологический осмотр подразумевает выявление возможных аллергических факторов — зубных протезов, кариозных изменений зубной эмали, пломб, коронок и пр.
- С целью определения уровня рН слюны выполняется ее химико-спектральный анализ. Посредством данного анализа осуществляется количественная и качественная оценка слюны, а также выявляются электрохимические процессы. Иногда наряду со стандартным обследованием рекомендовано выполнение биохимического анализа слюны, соскоб со слизистой оболочки на наличие грибковых микроорганизмов, определение уровня болевой чувствительности слизистой рта.
- Неотъемлемой составляющей грамотной диагностики данного заболевания будут аллергологические пробы, поскольку они позволяют точно определить аллерген и назначить корректное лечение.
- При данном заболевании имеет место дифференциальная диагностика, которую проводят с целью исключения герпетического стоматита, гиповитаминоза (С и В), кандидозами, а также проявлений СПИДа и лейкоза.
Лечение аллергического стоматита
Первое, с чего начинается лечение при аллергическом стоматите, это устранение аллергена, посредством исключения воздействия раздражающих факторов. Помимо этого, пациентам необходимо придерживаться щадящей диеты, исключить прием соленой, острой, кислой и термически раздражающей пищи.
Медикаментозная тактика лечения состоит из назначения десенсибилизирующих средств общего и местного действия, витаминотерапии (В и С), а также фолиевой кислоты. Местно полость рта рекомендовано обрабатывать антисептическими, обезболивающими средствами, кортикостероидными препаратами и препаратами, способствующими ранозаживлению.
Больным с аллергическим стоматитом, который развился на фоне стоматологического лечения, необходима консультация стоматолога-ортодонта, стоматолога-терапевта; замена пломб, брекетов или коронок, базиса протеза и пр.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Читайте также:

