Зуд и прыщи на суставах что это такое
Обновлено: 26.04.2024
Неадекватный ответ иммунной системы на внедрение в организм различных частиц приводит к развитию аллергических реакций и аллергических заболеваний. Одним из них является аллергический артрит. В большинстве случаев такие болезни связаны с наследственными особенностями функционирования иммунной системы и воздействия на нее предрасполагающих факторов.
Что такое аллергический артрит
Аллергический артрит – это воспаление суставов, причиной которого является аллергия на внедрение в организм различных частиц. Особенно часто это заболевание развивается у детей. Небольшие сбои в процессе формирования иммунной системы приводят, как правило, к развитию острого воспалительного процесса, легко поддающегося лечению и заканчивающегося без каких-либо последствий.
Если же в основе заболевания лежит отягощенная наследственность, то иногда болезнь может переходить в хроническую форму с медленным разрушением суставов.
Самой распространенной клинической формой данного заболевания является инфекционно-аллергический артрит, который сегодня чаще называют реактивным артритом. По данным статистики в нашей стране среди ревматических заболеваний инфекционно-аллергический артрит у детей до 14 лет составляет более 50%.
Код аллергического артрита по Международной классификации болезней 10 пересмотра (МКБ-10) - М13.8.
К аллергическим заболеваниям можно также отнести ревматоидный артрит, в основе которого лежит аллергия на собственные ткани пациента. Код по МКБ серопозитивного ревматоидного артрита - М05.8; серонегативного – М06.0.
Причины аллергического артрита
Причиной аллергического артрита является повышенная чувствительность организма к различным факторам окружающей среды – аллергенам. Аллергенами могут быть различные частички, попадающие в организм – продуктов питания, частичек кожи или шерсти животных, чешуи рыб, лекарств, возбудителей инфекции и т.д. Болезнь может развиваться также в ответ на введение вакцины или сыворотки.
Внедрение аллергена в организм вызывает сенсибилизацию – повышенную чувствительность организма к определенному веществу - антигену. В ответ на внедрение данного вещества организм вырабатывает нейтрализующие его антитела. При повторном попадании в организм этого аллергена образуются комплексы антиген (аллерген) – антитело, откладывающиеся на стенках органов-мишеней и вызывающих воспалительный процесс. При аллергическом воспалении суставов таким органом – мишенью является внутренняя синовиальная оболочка, выстилающая его полость.
Аллергический артрит у детей в большинстве случаев имеет инфекционно-аллергическую природу. Начало его связано с перенесенной бактериальной или вирусной инфекцией. Чаще всего это стрептококковая, стафилококковая, кишечная или хламидийная инфекция. Заболевание протекает остро, носит доброкачественный характер и при правильном лечении артрита заканчивается полным выздоровлением.
В некоторых случаях, при наличии наследственной отягощенности (близких родственников, болеющих аллергическими заболеваниями) сначала развивается аллергия на инфекцию, а затем к ней присоединяется аллергия на собственные ткани пациента. При артрите это аллергия на внутрисуставные ткани. В результате развивается длительный рецидивирующий аутоиммунный воспалительный процесс, разрушающий пораженный сустав – ревматоидный артрит.
Кроме детей к развитию инфекционно-воспалительного артрита склонны лица, страдающие сахарным диабетом, онкологическими заболеваниями, СПИДом, половыми инфекциями, страдающие другими аллергическими болезнями и хроническими артритами различной этиологии.
Симптомы
В большинстве случаев аллергический артрит протекает остро. На при наличии постоянно воздействующих внутренних или внешних предрасполагающих факторов процесс может приобретать хронический характер.
Первые признаки
Начало заболевания острое или подострое, связанное с повторным внедрением аллергена в организм. Воспаление может развиваться сразу или через 1 – 2 недели после повторного контакта с аллергеном. Суставы отекают, воспаляются, появляются умеренные боли, усиливающиеся при движении. Характерно также асимметричное поражение суставов в совлечение мелких, средних и крупных (например, коленного) суставов. Иногда страдает общее состояние больного: появляется недомогание, слабость, повышается температура тела, появляются другие проявления аллергии в виде сыпи, отека Квинке. Встречается и стертое течение болезни с отсутствием ярко выраженных симптомов.
Явные симптомы
Различная степень воспаления с припухлостью, покраснением околосуставных тканей, болями в суставах продолжается несколько недель. Все это время могут сохраняться и общие симптомы: небольшое повышение температуры, снижение работоспособности, слабость, крапивница. Аллергический артрит протекает в течение 4 – 6 недель, затем наступает полное выздоровление. Инфекционно- аллергический артрит также в большинстве случаев имеет аналогичный исход.
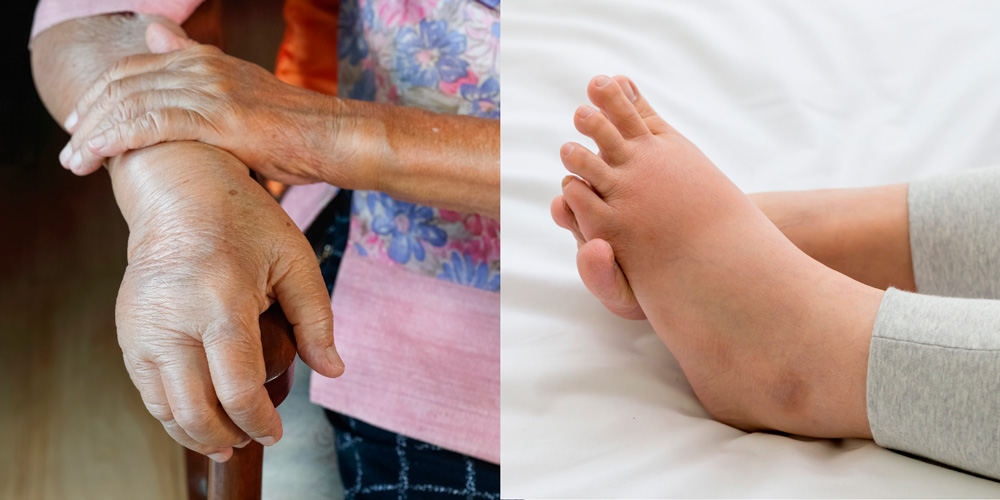
Отек при аллергическом артрите
Когда следует обращаться за медицинской помощью
К врачу терапевту или ревматологу следует обращаться, если появились следующие симптомы:
- болезненные ощущения в суставах, усиливающиеся после физической нагрузки;
- припухлость и покраснение в области одного или нескольких суставов;
- общее недомогание, слабость, небольшая лихорадка на фоне суставных нарушений и крапивницы.
Особое внимание должны обращать на такие симптомы лица, склонные к развитию аллергических реакций, страдающие другими аллергическими заболеваниями или хроническими артритами.
Симптомы аллергического артрита у детей
В детском возрасте причиной заболевания чаще всего является инфекция. Это могут быть недолеченные хронические ЛОР-инфекции, кишечные инфекции, а также хламидиоз.
Если причиной инфекционно-аллергического артрита является стрептококковая или стафилококковая инфекция, заболевание протекает остро или подостро, но почти всегда доброкачественно, заканчиваясь через 1 – 1,5 месяца полным выздоровлением. Основные симптомы: асимметричное поражение суставов как верхних (локтевых), так и нижних (тазобедренных, коленных) конечностей, их воспаление, отек, покраснение и боль в сочетании с общими нарушениями: небольшой лихорадкой, слабостью.
После кишечных инфекций, причиной которых были иерсинии, сальмонеллы, шигеллы и некоторые другие возбудители, болезнь также протекает сначала остро с асимметричным поражением суставов нижних конечностей. Часто при этом в процесс вовлекаются тазобедренные суставы. Процесс переходит в подострый и продолжается до 3 – 5 месяцев, после чего наступает полное выздоровление.
Затяжное течение воспаления суставов характерно при поражении хламидиями. Эта внутриклеточная инфекция с трудом выявляется и склонна к длительному рецидивированию, что поддерживает воспалительный процесс в суставах.
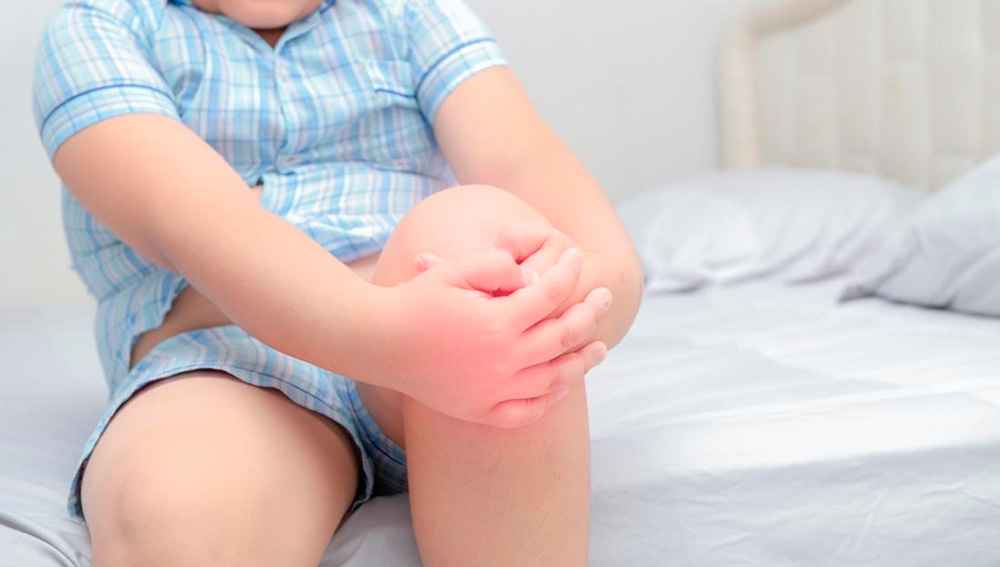
Отек при аллергическом артрите у детей
Чем опасно заболевание
Аллергический артрит опасен тем, что при дальнейшем соприкосновении с аллергеном могут возникать такие острые аллергические реакции, как отек Квинке и анафилактический шок. Иногда заболевание может принимать хроническое течение с постепенным разрушением суставов.
Стадии аллергического артрита
При типичном течении болезни выделяют три стадии:
- Ранняя – с острым течением, асимметричным поражением суставов, повышением температуры тела, недомоганием. У взрослых чаще поражаются голеностопный сустав и суставы стопы, что часто сопровождается поражением связочного аппарата, болями в стопе и пятке. У детей в большинстве случаев изначально поражается тазобедренный и коленный суставы, а также суставы пояснично-крестцового отдела позвоночника. Симптомы: боли в ягодице и крестце, легкая хромота, общее недомогание, слабость, лихорадка, крапивница.
- Развернутая – присоединяется воспаление других суставов, также асимметричное. Боли усиливаются, процесс принимает затяжной характер. У детей часто появляются высыпания на коже и увеличение лимфатических узлов. Температура слегка повышена или нормальная. Изменений на рентгене нет.
- Завершающая – заболевание заканчивается полным выздоровлением через 4 – 6 недель.
Возможные осложнения
При инфекционно-аллергическом воспалении суставов на фоне хламидиоза процесс может перейти в хронический. Заболевание протекает с рецидивами и ремиссиями, при этом возможно развитие деструктивных нарушений и постепенная утрата суставной функции.
У детей инфекционно-аллергический артрит может переходить в ювенильный ревматоидный артрит (ЮРА) при наличии наследственной предрасположенности.
Чтобы не допустить осложнений, очень важно вовремя обращаться к врачу: остановить прогрессирование болезни можно на любой стадии.
Классификация
Аллергический артрит развивается по разным причинам и проявляется в различных клинических формах. Самыми распространенными из них являются инфекционно-аллергический, токсико-аллергический, ревматоидный артриты. Большинство из них могут протекать в виде острых, подострых и хронических артритов.
Инфекционно-аллергический артрит
В настоящее время инфекционно-аллергический артрит чаще называют реактивным, так как в его основе лежит аллергическая реакция на определенную инфекцию. У детей аллергический артрит этой формы развивается в основном после перенесенных кишечных инфекций и инфекций верхних дыхательных путей. Болеют чаще женщины и дети, в том числе маленькие, протекает заболевание остро или подостро и в течение 4 – 6 недель и заканчивается полным выздоровлением.
Основные симптомы: поражение асимметричное, появляются боли в суставах, усиливающиеся при движении, припухлость и покраснение околосуставных тканей. У взрослых поражаются мелкие (стоп и кистей) и средние суставы, у детей – чаще крупные (тазобедренный, коленный) и средние (локтевой).
При хламидийной инфекции, с трудом поддающейся выявлению и лечению болезнь может иметь затяжное и даже хроническое течение с постепенным разрушением суставов. У взрослых причиной таких артритов являются половые инфекции, у детей – хламидийные пневмонии.
Токсико-аллергический артрит
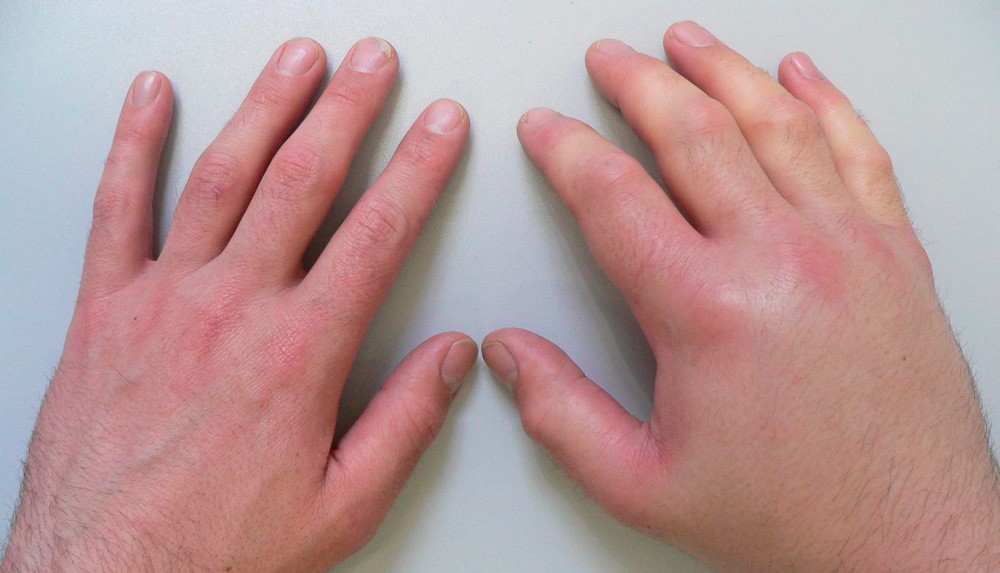
Токсико-аллергический артрит
Данная форма заболевания возникает при длительном повторном воздействии на организм токсинов, выделяемых инфекцией или образующихся в процессе длительного нарушения обмена веществ на фоне инфекции. Примерами такого поражения могут быть токсико-аллергические воспалительные процессы при туберкулезе (туберкулезный артрит Понсе), гонорее и сепсисе.
Туберкулезный артрит Понсе встречается достаточно редко и развивается при протекающем незаметно туберкулезе. В отличие от инфекционного туберкулезного артрита с поражением суставов туберкулезной палочкой токсико-аллергический процесс развивается при длительной интоксикации организма и воздействии на суставы токсинов. Воспалительный процесс в суставах (часто в колене и локте) иногда имеет доброкачественный характер и проходит на фоне лечения и развитии ремиссии туберкулеза. Но в некоторых случаях он имеет течение, сходное с ревматоидным артритом: поражаются мелкие суставы кистей с последующей их деструкцией, изменением формы и нарушением функции.
Гонорейный артрит также может быть чисто инфекционным и токсико-аллергическим. В последнем случае поражаются 2-3 крупных сустава (почти всегда колено), заболевание протекает остро и при правильно назначенном лечении заканчивается полным выздоровлением. При отсутствии лечения процесс может переходить в хронический с постепенной утратой функции суставов.
При генерализации воспалительного неспецифического инфекционного процесса (сепсисе) поражение суставов может иметь инфекционный (бактериально-метастатический) и токсико-аллергический характер. В последнем случае развивается острый полиартрит с мигрирующим (перемещающимся) поражением суставов, который после проведенного лечения заканчивается полным выздоровлением.
Артрит — воспаление всех структур сустава разного происхождения. Будучи системным патологическим процессом, характеризуется не только поражением опорно-двигательного аппарата, но и нарушениями со стороны других органов и систем. Выраженность внесуставных синдромов невысокая, и не выходит на первый план в клинической картине. Одним из системных проявлений артрита является сыпь на коже и слизистых оболочках. Подобный симптом возникает, как нежелательная побочная реакция на препараты, используемые для лечения основного процесса или указывает на определенный вид артрита: инфекционный, псориатический, ювенильный ревматоидный.
Правильная оценка и разъяснение кожных изменений играет важную роль в диагностическом поиске, позволяет достоверно и своевременно распознать болезнь, выстроить оптимальную тактику терапии. В статье ниже освещены причины появления сыпи при артрите, специфика клиники, особенности диагностики и лечения.
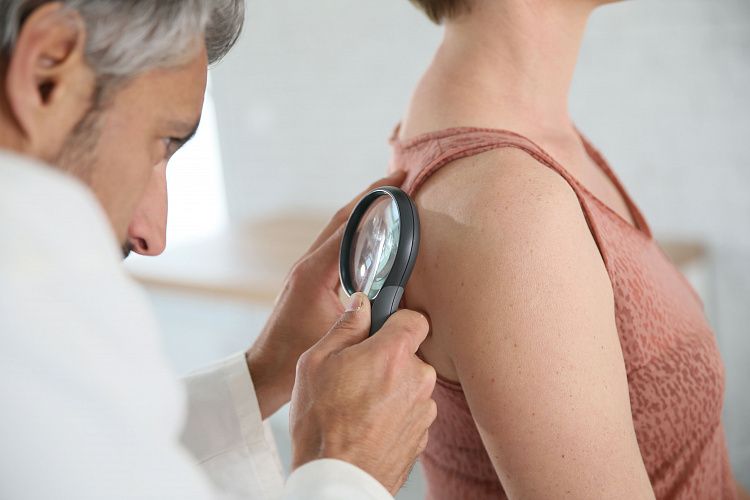
Причины возникновения
Кожные проявления сопровождают течение ювенильного ревматоидного артрита. Сыпь, как правило, появляется на конечностях и туловище. Возникает одновременно с другими внесуставными проявлениями: увеличением лимфоузлов, умеренной температурой, болезненностью живота, тяжестью в подреберьях. К развитию болезни приводят внутренние и внешние факторы или их сочетание: инфекции, травмы, переохлаждения, аутоиммунные процессы, наследственная предрасположенность.
Высыпания на коже и слизистых характерны для инфекционного артрита. Подобную клинику чаще вызывает гонококковая инфекция. Патологические элементы при гонорейном артрите определяются на коже над суставами кистей рук, локтей, коленей, голеностопа. Сыпь на коже — признак псориатического артрита. В развитии болезни предполагается участие инфекции, наследственного фактора, аутоиммунных нарушений. Чаще поражает межфаланговые и пястно-фаланговые суставы.
В других случаях кожный синдром может быть следствием приема лекарственных препаратов, влияющих на течение артрита, в частности это иммунодепрессанты. Тогда одновременно с сыпью наблюдается зуд, шелушение кожи, язвочки на слизистой оболочки рта, выпадение волос, тошнота, рвота.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
О чём говорит сыпь при артрите
Прослеживается связь между образованием изменений на коже и поражением суставов инфекцией. В других случаях, сыпь при артрите рассматривают, как побочную реакцию медикаментозного лечения. В зависимости от причин высыпания обычно появляются в дебюте заболевания, и при стихании активности основных процессов уменьшаются или полностью исчезают. В некоторых случаях могут оставаться в течение нескольких месяцев.
С чем можно перепутать?
Дифференциальный диагноз сыпи на коже и слизистых оболочках проводят с такими заболеваниями, как:
- ревматическая лихорадка;
- болезнь Стилла;
- субсепсис Висслера-Фанкони;
- склеродермия;
- системная красная волчанка;
- дерматомиозит;
- системные васкулиты;
- геморрагический васкулит;
- узелковый полиартериит;
- болезнь Лайма;
- синдром Рейтера;
Кожные высыпания встречаются при периодической болезни, болезни Кавасаки, коллагенозах, других редких ревматологических патологиях. Ввиду однотипной клинической картины важно определить вид артрита: анкилозирующий, инфекционный, псориатический, ювенильный ревматоидный.
Что делать?
Запрещено предпринимать любые действия без согласования с доктором. При выраженной суставной боли допускается принять НПВП в таблетках или обезболивающее средство. Если сыпь на теле сопровождается сильным зудом, рекомендовано выпить антигистаминное или обработать кожу в месте поражения противозудной мазью, как “Фенистил”, “Псило-бальзам”, “Гистан Н”. Дальнейшее лечение должен назначать врач, после комплексной диагностики и точного определения болезни, механизмов развития.
Когда нужно обращаться к врачу, и какому?
О наличии опасных патологических процессов в организме свидетельствует возникновение кожной сыпи одновременно с другими патологическими признаками: мышечной болью, утренней скованностью, отечностью и локальной гипертермией над пораженным суставом. Серьезного отношения заслуживают клинические проявления со стороны сердечно-сосудистой, нервной системы, ЖКТ, плохой сон, снижение аппетита, быстрая утомляемость. При наличии одного или нескольких симптомов необходимо обратиться за медицинской помощью к терапевту или непосредственно к узкопрофильным специалистам — ревматологу, дерматологу.
Установлению диагнозу помогают физикальный осмотр, изучение истории болезни, получение от пациента сведений о времени и условиях возникновения симптома, анализ жалоб. Назначают общий и биохимический анализ крови на наличие инфекции, воспалительных компонентов, определяют количественный и качественный состав крови, скорость оседания эритроцитов. Результаты лабораторного исследования в комплексе с данными рентгенографии, магнитно-резонансной томографии суставов, пункции позволяют оценить общее состояние организма, выяснить причины артрита, активность воспаления.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Как лечить артрит, если есть сыпь
Лечение артрита в условиях кожных изменений длительное и комплексное, начинается сразу после установления диагноза. Терапия обращена на снижение активности воспаления, облегчение тяжести симптомов, восстановление двигательных функций суставов, профилактику осложнений. Вводятся ограничения в питании. Из рациона рекомендовано исключить соль, жиры животного происхождения, сладости, газированные напитки, алкоголь, белковую пищу, углеводы. Разрешены растительные жиры, овощи, фрукты, ягоды в ассортименте, кисломолочная продукция с низким процентом жирности.
Медикаментозное лечение
Лекарственная терапия включает нестероидные противовоспалительные препараты для купирования приступа артрита и глюкокортикостероиды, направленные на коррекцию нарушенных функций сустава. В остром периоде назначают НПВП в таблетках: “Нимесулид”, “Мовалис”, “Диклофенак”, “Индометацин”, “Целекоксиб”. При отсутствии положительной динамики или невозможности снять приступ боли — вводят внутримышечно, внутривенно или непосредственно в очаг поражения.
Стероидные гормоны назначают местно, внутрь или внутрисуставно. Наиболее интенсивным методом считается пульс-терапия. Это внутривенное введение больших доз глюкокортикостероидов 250 мг, 500 мг, 1000 мг три дня подряд. Такой метод по скорости наступления и выраженности терапевтического эффекта в несколько раз превосходит пероральные формы, позволяет достичь нужного результата с минимальным риском побочных реакций.
При умеренной и низкой активности воспаления, в стадии ремиссии назначают глюкокортикостероиды в таблетках: “Преднизолон”, “Метилпреднизолон”, “Бетаметазон”, “Дексаметазон”, “Триамцинолон”. Дозировку и курс лечения корректирует врач в случае конкретного пациента, учитывая возраст, пол, противопоказания, наличие других препаратов в схеме лечения.
Снизить активность основного процесса, предупредить осложнения, улучшить прогноз артрита помогают:
- болезнь-модифицирующие антиревматические препараты:“Ремикейд”, “Метотрексат”, “Циклоспорин”;
- иммуноглобулины по типу “Октагам”;
- лекарства для улучшения циркуляции и кровообращения: “Никошпан”, “Пентоксифиллин”, “Никотиновая кислота”;
- спазмолитики: “Мидокалм”, Но-шпа”, “Спазмолгон”;
- противомикробные препараты с учетом чувствительности выявленного возбудителя: цефалоспорины, пенициллины, аминогликозиды; при грибковой инфекции — антимикотические средства.
Для усиления эффекта пероральной терапии одновременно проводят локальное назначение мазей и гелей с противоотечным, обезболивающим, местно-раздражающим эффектом. Наружно используют противозудные и стероидные средства.
Хирургическое лечение
Для решения кожной проблемы, возникшей в условиях артрита, используют исключительно медикаментозные препараты симптоматической и патогенетической терапии. Хирургическое вмешательство необходимо для восстановления функций пораженного сустава или на стадии осложнений. По показаниям выполняют протезирование сустава, прокол сустава и промывание стерильными растворами, артроскопические операции.
Консервативная терапия
Важный компонент в лечении артрита и кожного синдрома, развивающегося на его фоне — физиотерапия: ультрафонофорез лекарственных веществ, грязевые и парафиновые аппликации, ультрафиолетовые лучи, озокеритолечение, лазеротерапия. В восстановительном периоде с целью улучшения двигательных функций сустава, облегчения симптомов назначают массаж, лечебную физкультуру.
Для снижения активности артрита, уменьшения лекарственной нагрузки по показаниям осуществляют:
- гемосорбцию — очищение крови от вредных продуктов: белка, токсинов, иммунных комплексов, антигенов;
- гравитационную хирургию крови — удаление патологических продуктов из крови вне организма больного;
- мембранный плазмаферез — удаление частиц плазмы вместе с вредными веществами с последующим замещением крови специальными препаратами;
- внутривенное лазерное облучение крови;
- ультрафиолетовое облучение крови;
- ПУВА-терапию — прием фотосенсибилизаторов совместно с воздействием ультрафиолетового облучения.
Источники
Казанский медицинский журнал, 2004 г. “Ювенильный ревматоидный артрит: Современные аспекты: Обзор” Т.П. Макарова, С.А.Сенек
Электронная книга “Псориаз и псориатический артрит”, 2007 г. В.А. Молочков, В.В.Бадокин, В.И.Альбанова, в.А.Волнухин

Дежурные псориатические бляшки на коже в области локтевых суставов - визитная карточка псориаза. Они то появляются, то исчезают, могут переходить на другие участки тела или оставаться только на одном и том же месте. Нужно ли лечить псориаз на локтях и как это делать? Как предупредить рецидивы заболевания?
Причины псориаза локтей
Псориаз на локтях – это такое же хроническое кожное заболевание, как псориаз на любом другом участке тела. Основная причина развития – измененная наследственность. Если она есть, то организм теряет способность правильно адаптироваться в окружающей среде. На него могут воздействовать внешние и внутренние провоцирующие факторы, нарушая взаимодействие с окружающей средой. Это приводит к нарушению обмена веществ и работы иммунной системы, проявляющихся в характерных высыпаниях на коже.
Основные факторы, провоцирующие развитие патологического процесса:
- постоянное раздражение кожи в области локтевых суставов – механическое (локти опираются на неровную поверхность), химическое (раздражение различными химическими веществами на производстве) и т.д.;
- неправильное питание – постоянное употребление острых, соленых, кислых продуктов, питание всухомятку;
- частные стрессы, высокие эмоциональные нагрузки;
- постоянное недосыпание, бессонница;
- частое курение, злоупотребление спиртным;
- гормональные нарушения;
- кожные аллергические процессы;
- грибковые и вирусные кожные заболевания;
- дисбактериоз кишечника, в том числе на фоне антибактериальной терапии;
- очаги инфекции в организме;
- простудные заболевания
Псориаз любой локализации может распространиться по всему телу, поэтому не стоит затягивать с лечением.
Под действием одного или нескольких факторов происходят изменения в обмене веществ, а затем в иммунной системе. Иммунитет начинает бурно реагировать на любые воздействия, при этом страдают и собственные клетки кожи. Механизм развития псориатического процесса включает:
- очень быстрое деление поверхностных клеток эпителия, их ороговение и отшелушивание;
- аутоиммунное воспаление – развивается в результате образования в крови антител, разрушающих собственные клетки кожи.
В результате этих процессов на коже образуются папулы, приподнятые над окружающей кожей из-за воспалительного инфильтрата. Сверху они покрыты шелушащимся эпителием.
Симптомы псориаза на локтях
Заболевание может начинаться остро или постепенно. На коже разгибательной поверхности локтевых суставов с обеих сторон (поражение всегда двустороннее) появляются один или несколько узелков ярко-розового цвета. Они постепенно увеличиваются в размерах и приобретают вид папул, окруженных более яркой возвышающейся каймой. Сверху такая папула присыпана белыми шелушащимися чешуйками. Особенностью этой стадии развития болезни является то, что элементы сыпи появляются на местах повреждения кожи – на ссадинах, царапинах, потертостях и сопровождаются зудом.
Папулы могут годами находиться в таком состоянии, не изменяясь или периодически бледнея. Такие элементы часто называют дежурными бляшками. Но может быть и другой вариант течения, когда сыпь разрастается, сливается в конгломераты различных конфигураций и распространяется на другие участки тела. В этом случае после того, как заканчивается обострение, также могут оставаться дежурные бляшки, характеризующие хроническое течение псориаза.
Отличительной особенностью высыпаний при псориазе на локтях является триада симптомов:
Зуд в ногах — болезненно-щекочущее раздражение кожи нижних конечностей, выражается в потребности почесать или растереть некоторый участок на ноге. Возникает по разным причинам, чаще вызывается раздражением нервных окончаний под действием химических веществ, бактерий, паразитов или может быть симптомом болезней кожи, реже самостоятельной патологией. Диагностику, лечение и профилактику причин зуда в ногах проводит врач-дерматолог.
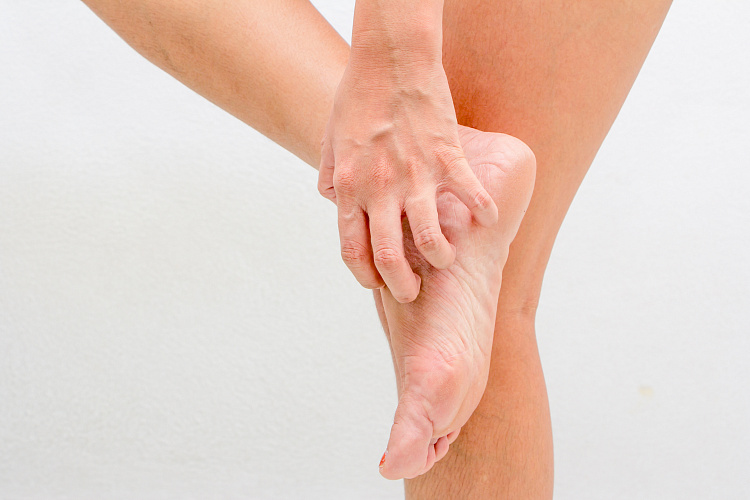
Причины зуда в ногах
Необходимо отличать физиологический кожный зуд от патологического. В первом случае это следствие ползания и укусов насекомых, попадания на кожу раздражающих веществ, контакта с некоторыми растениями, раздражения после бритья или трения, повреждения кожи колючками, нерегулярного проведения гигиенических процедур, пищевой аллергии, приема некоторых лекарственных препаратов.
Жалобы, что чешутся ноги, сопровождают заболевания кожи, общие патологии, особые состояния организма. Наиболее распространенными причинами зуда в ногах считаются:
- кожные и грибковые болезни. Проявления высыпаний, зуда характерно при мокнущем лишае, контактном дерматите, себореи, экземе, псориазе;
- системные процессы. Неприятное ощущения жжения, раздражения кожи нижних конечностей вызывают злокачественные опухоли, заболевания печени, почечная недостаточность, сахарный диабет, эндокринологические нарушения;
- неврологические и психические расстройства. Кроме зуда в ногах человека беспокоят ощущения покалывания, онемения нижних конечностей, иллюзия ползания мурашек;
- дерматиты. Сюда относят различные заболевания кожи воспалительного характера: атопический, контактный, аллергический, медикаментозный;
- снижение иммунитета.
К появлению кожного зуда в ногах предрасполагает повышенная сухость кожи, ношение синтетических вещей, употребление острой пищи, растяжение соединительнотканных волокон кожи при беременности, ожирении. Симптомы зуда в ногах могут быть следствием травм нижних конечностей, ожогов, обморожений, реакцией на изменение температурного режима. Сильно чешутся ноги в период заживления ран, повреждений кожи.
Уплотнения под кожей – болезненные или безболезненные образования, возникающие в разных местах – на конечностях, в области паха, на лице, голове, спине, шее или груди. Они могут появляться после травмы, при нарушении обмена веществ или обострении какого-либо заболевания. При выявлении шишек под кожей следует обязательно проконсультироваться с врачом, чтобы исключить злокачественные опухоли или при их наличии начать правильное лечение.
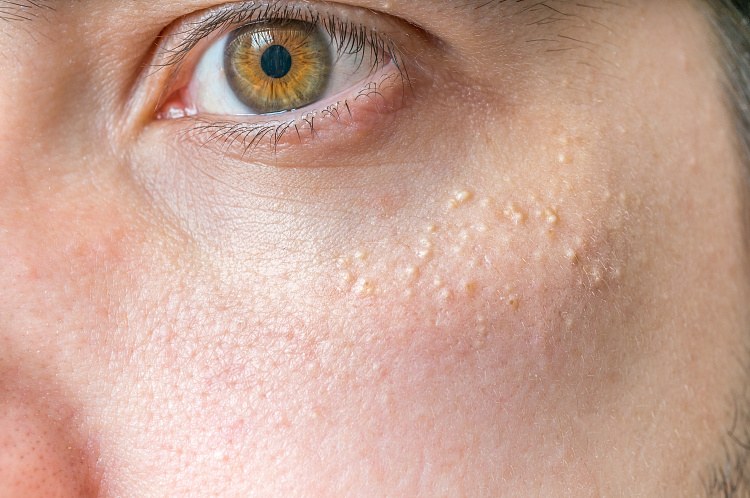
Симптомы уплотнений под кожей
Образования под кожей сопровождается такими симптомами:
- воспаление мягких тканей;
- болезненные ощущения;
- повышение температуры тела;
- интоксикация организма;
- ухудшение общего состояния.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 19 Мая 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Причины
К причинам возникновения уплотнений под кожей относятся:
- фиброма кожи;
- гемангиома;
- инфекционные заболевания;
- бородавка;
- родимое пятно;
- инородные тела;
- усиленная работа сальных желез.
Виды уплотнений
Врачи выделяют множество видов подкожных уплотнений. Наиболее распространенными считаются:
- липомы;
- гигромы;
- атеромы;
- увеличенные лимфатические узлы;
- просянка;
- абсцесс;
- грыжа;
- злокачественные новообразования.
Цитата от специалиста ЦМРТ

Цитата от специалиста ЦМРТ
Причины образования уплотнений под кожей могут быть совершенно разными. Заочно ставить диагноз по одному такому симптому, даже учитывая локализацию образования, нельзя. Необходима очная консультация специалиста. Среди причин — аллергическая реакция, гормональные нарушения, аутоиммунные заболевания, доброкачественные или злокачественные опухоли. Важно не откладывать визит к специалисту и пройти назначенные исследования для постановки точного диагноза.

Липомы
Липомы или жировики – доброкачественные опухоли, возникающие в жировой ткани кожи. Бывают единичными и множественными. Они появляются у людей с патологиями печени, заболеваниями поджелудочной железы, при сахарном диабете и на фоне алкоголизма. также на липомы могут оказывать влияние генетическая предрасположенность, болезни мочевыделительной системы и гормональные изменения в организме.
Жировики чаще диагностируются у женщин во возрасте от 30 до 45 лет. У них возникают безболезненные твердые шарики под кожей. Уплотнения имеют склонность к росту.
Гигромы
Гигрома или синовиальная киста – доброкачественная опухоль, наполненная серозно-слизистой или серозно-фиброзной жидкостью. Она может развиться после неудачной хирургической операции на кисти, вследствие травмы или наследственной предрасположенности. У женщин синовиальная киста встречается в 3 раза чаще, чем у мужчин. Гигромы могут вызывать острую боль или сопровождаются постоянными тупыми болями. В 40% случаев они не вызывают симптомов.
Атеромы
Атерома – доброкачественная округлая опухоль, состоящая из капсулы, заполненной густой желтой или белой жидкостью с неприятным запахом. Они диагностируются у 5-10% людей. Атеромы бывают 2 видов- истинные и ложные. Истинные атеромы появляются из микрочастиц эпидермиса при наследственной предрасположенности. Ложные образования развиваются в области закупорки сального протока, приводя к скоплению секрета. Атеромы могут возникать у людей с нарушенным обменом веществ, при неблагоприятных экологических условиях и гормональных изменениях.
Увеличение лимфоузлов
Воспаление лимфоузлов может быть симптомом инфекций. Вблизи с увеличенным лимфоузлом иногда можно заметить царапину или глубокую рану. Если после ее лечения уплотнение не рассосалось и вызывает болевые ощущения, следует немедленно посетить врача.
Просянка
Заболевание, характеризующееся образованием мелких белых уплотнений. Они могут быть единичными или сгруппированными. Просянка возникает при задержке кожного сала и неправильном уходе за кожей. Нередко белые угри выявляют на коже лица у новорожденных детей. Со временем они самостоятельно проходят, не вызывая осложнений.
Абсцесс
Характеризуется болезненным уплотнением под кожей, покраснением и местным повышением температуры. Причинами абсцесса могут стать механические повреждения, удар и инъекция. Необходимо сразу обратиться к врачу, чтобы избежать негативных последствий.
Грыжа
Припухлость развивается в области бедер, паха, пупка и других мест. Ее могут вызывать хронические патологии легких, поднятие тяжестей, беременность и роды, запоры и травмы позвоночника. Грыжа нередко сопровождается болевым синдромом, тошнотой и рвотой.
Злокачественные опухоли
Их особенностью считается то в течение длительного времени они протекают бессимптомно. Заметные проявления возникают на поздних стадиях, когда образования достигают значительных размеров. В таких случаях требуется только оперативное вмешательство.
Диагностика
Для выявления липомы врач проводят опрос пациента и визуальный осмотр с пальпацией пораженного места. Из инструментальных методов применяют УЗИ, электрорентгенография, компьютерная томография и МРТ. Они помогают определить очаги просветления.
Обнаружить гигрому можно с помощью рентгенографии, УЗИ или пункции гигромы. При подозрении на грыжу врач назначает УЗИ и диафаноскопию.
Для диагностики уплотнений под кожей в сети клиник ЦМРТ используют такие методы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Если вы заметили новое уплотнение под кожей, запишитесь на прием к терапевту. Он оценит возможный характер образования, выяснит предрасполагающие причины и направит к соответствующему специалисту: к хирургу для удаления доброкачественного образования или к онкологу для лечения злокачественной опухоли. Если уплотнение небольшое, терапевт может назначить лечение самостоятельно.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Лечение уплотнений под кожей
При липомах врач назначает оперативное вмешательство. К современным методикам хирургического лечения относится удаление уплотнения лазером, ультразвуковая, радиоволновая и криогенная деструкция. Также в курс лечения входят витаминные комплексы, иммунные и противовоспалительные препараты, гормональные средства. Пациент во время лечения должен придерживаться диетического питания.
При гигромах эффективными методами лечения считаются парафиновые прогревания, аппликации лечебной грязью и электрофорез с плазмолом. В отягощенных случаях требуется введение в пораженные участки глюкокортикоидов и отсасывание гнойного содержимого.
Если у пациента неглубокая атерома, тогда эффективно накладывать повязки с антисептическими мазями и наносить антибактериальные препараты. Устранить зуд и шелушение помогут гормональные лекарства. При интоксикации организма назначают жаропонижающие средства.
Для лечения уплотнений под кожей в сети клиник ЦМРТ применяют разные методы:
Читайте также:

