Зуд и покраснение на ноге в области яичек что это может быть
Обновлено: 15.04.2024
У мужчин иногда бывает покраснение и зуд мошонки.
Этому способствует много факторов.
Зуд является симптомом многих заболеваниях.
В сегодняшней статье поговорим о причинах и следствиях, которые могут привести к зуду под мошонкой.
Механизмом возникновения покраснения является, то что в кожу мошонки и яичек приходит обильное поступление крови, вследствие чего она и краснеет.
Кровоток, помимо мошонки и яичек, может также обильно поступать в придатки яичек и семенные канатики.
Во многих случаях это является свидетельством того, что начался воспалительный процесс.
Существует несколько причин возникновения такой гиперемии.
Их устранение направлено на уничтожение патогенетических факторов и снижение воспалительного процесса:
- Инфекционное воспаление в результате жизнедеятельности различных болезнетворных микроорганизмов. Они могут развиваться по всей структуре мошонки, яичках, придатках яичек, семенных каналах, вследствие чего начинается защитная реакция организма на этот процесс и возникновение сильного зуда мошонки и возникновение гиперемии.
- Причины, вызывающие воспалительный процесс мошонки, также могут быть неинфекционного характера.
- Снижение оттока крови из самих яичек, вследствие прокручивания семенного канальчика, которые содержат в себе нервные волокна и мелкие кровеносные сосуды.
Если говорить об инфекционном появлении гиперемии мошонки, её вызывают несколько групп бактерий.
Они вызывают и зуд самой мошонки, и её гиперемию.
Неспецифическая инфекция бактериального типа может быть представлена такими патогенными микроорганизмами:
- стафилококк
- кишечная и синегнойная палочки
- стрептококки
- могут подключиться даже такие патогены как протеи
Помимо того, что они могут поражать саму мошонку и её ткани, они ещё могут проникать в яички и их придатки.
Заноситься они могут просто, через ток крови или с течением самой лимфы.
По утверждению многих врачей, эти патогены не имеют чёткой направленности в выборе повреждаемой ткани и её клеток.
Это говорит о неразборчивости к клеткам, которые они уничтожают.
Когда мужчина говорит, что у него чешется мошонка и начинается зуд, в основном виноват он сам.
Он сразу же начинает нервничать и вспоминает, что же он такого делал, с кем спал или не спал.
В основном причинами такого зуда могут быть обычные несоблюдения личной генитальной гигиены.
И достаточно просто принять душ или сходить в ванную и хорошо помыться с мылом.

После этого зуд мошонки можно снизить или вовсе убрать, если такой процесс носит небактериальный тип, который поражает уже куда хуже.
Не смотря на всю свою стеснительность, мужчине всё же стоит посетить соответствующего врача.
А именно уролога или дерматовенеролога.
Доктор осмотрит гениталии на наличие гиперемии и воспалительного процесса, как яички, так и саму мошонку.
Но многие мужчины стесняются такого осмотра.
Несмотря на то, что начинается сильный зуд мошонки, остаются на своём и терпят, что чревато для них самих же.
Процесс может перейти в хроническую стадию и поразить уже куда больше и хуже, затрагивая весь организм в целом.
Тем более какие-либо воспалительные процессы могут отрицательно влиять на детородную функцию мужчин.
Зуд мошонки: проявления и механизм
Сам зуд — это специфическая реакция организма, которая проявляется неопределимым желанием расчесать ту область, где были задействованы болезнетворные бактерии.
По-другому, это дискомфортное состояние, которое ощущается не очень приятно.
Зуд может проявиться не только на мошонке, но и практически на любом участке тела.
Если говорить о механизме появления самого зуда, то это специфическая иннервация клеток эпителия.
Возникает в результате различных воздействий окружающей среды или с целью создания возбуждения клеток (экзогенные и эндогенные факторы).
Механизм зуда заключается в продуцировании интенсивного воздействия на клетки иммунной системы и клетки крови (лейкоциты).
Помимо этих клеток также в проявлении и возникновении зуда может принимать участие кальцитонин или основной гормон, вырабатывающейся в щитовидной железе.
Встречается и зуд полового члена, в основном при инфекционном процессе (при заболеваниях, передающихся половым путем сифилисе, гонорее, при ВИЧ-инфекциях и др.).
Пациент может отмечать зуд и в других областях, например:
- Зуд между анусом и мошонкой
- Зуд мошонки и области заднего прохода
- Также пациенты могут отмечать зуд и жжение в самой мошонке
- Отмечают зуд вокруг самой мошонки
Мужчины, которые пришли на приём к врачу, жалуются:
- на кровяные мозоли вокруг или возле самой мошонки из-за частых и сильных расчесываний
- на натертости от слишком стесняющей и не дышащей одежды
- на опрелости

Виды зуда мошонки
Зуд можно подразделить на несколько типов:
Пруритоцептивный – или зуд, сопровождающийся воспалительным процессом, повреждением и сухость покрова кожи. Именно при таком типе зуда мошонки, пациенты отмечают выраженный сильный зуд и шелушение самой мошонки.
Невропатический – зуд специфичный для различных нервных расстройств.
Нейрогенный – зуд специфичный для различных других видов расстройств, но как правило он не носит нервного характера.
Психогенный – зуд характерный для специфических психических патологий и расстройств.
Благодаря разделению на типы, можно рассуждать о патогенных или же непатогенных факторах зуда.
Если говорить о непатогенном факторе зуда мошонки, то само раздражение, появляющееся на области мошонки, носит естественный характер на то или иное воздействие.
Например, химические, термические, тактильные, физические.
Обычно проходит в силу устранения указанных выше причин.
Такая причина не является серьезной и не требует посещения врачебного учреждения.
Мужчине достаточно лишь принять соответствующие меры.
Например, сходить в душ и проделать соответствующие гигиенические процедуры.
Причины, приводящие к сильному зуду мошонки и области яичек
Существует множество факторов, влияющих на такой малоприятный процесс.
Порой его нелегко тяжело купировать даже препаратами с антигистаминным воздействием.
Аллергия
Прикосновение нежной кожи гениталий с некачественной тканью нижнего белья, или же контакт с шампунем, гелем, мылом, малоизвестными кремами или мазями.

Порой за красивым видом прячется обработка белья токсическими красками, которые содержат большое количество хрома.
Если нижнее белье из синтетики, то это тоже может вызвать зуд при длительном ношении, и приводит к опрелостям в области гениталий.
Многие мужчины отмечают возникновение аллергического зуда из-за применения латексных презервативов.
Инфекции
На поверхности гениталий мужчины постоянно проживает большое количество как полезных, так и болезнетворных микроорганизмов.
Если мужчина постоянно соблюдает правила личной гигиены, а именно ежедневно меняет нижнее белье и принимает душ, то полезные и болезнетворные микроорганизм уживаются мирно.
Но если мужчина не соблюдает эти простые правила, то может возникнуть воспалительный процесс на коже мошонки, приводящий к зуду.
Ввиду повреждения нежных тканей кожного покрова.
Часто область, в которой расположены яички (мошонка), «атакуется» стрептококковой бактерией.
Также помимо стрептококка мошонка может быть «атакована» микоплазмой и уреаплазмой, некоторыми видами грибков.
Одним из них является грибок Кандида (кандидоз).
Именно при инфекционном дерматите на коже мошонки появляется специфическая сыпь, чем-то напоминающая ожог, так называемая уртикарная сыпь.
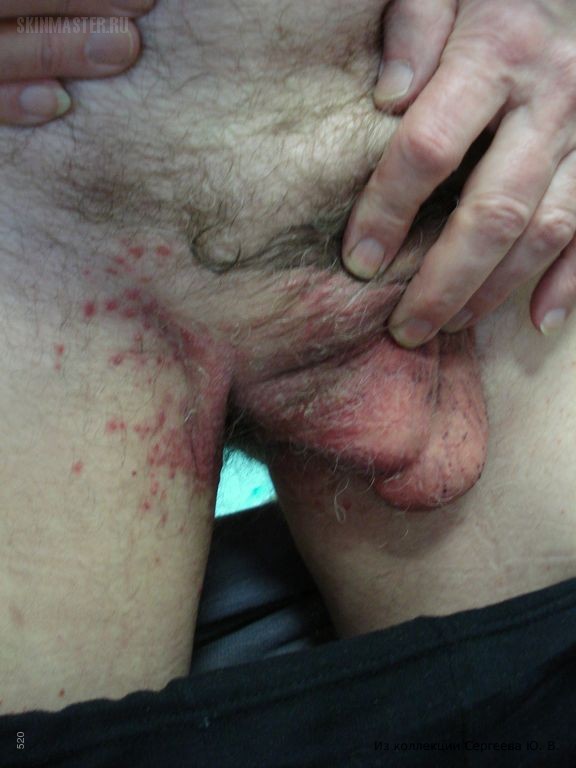
Если к ней внимательно присмотреться, то она похожа на ожог крапивой.
Педикулез
Не смотря на все соблюдение личной интимной гигиены, многие мужчины, ведущие беспорядочную половую жизнь, могут подцепить очень неприятного паразита.
Это лобковые или платяные вши.
Такое паразитарное заболевание носит название педикулез.
Заразиться можно практически везде:
- в общественном транспорте, когда большое скопление людей вынуждено соприкасаться между собой
- в общественной бане, бассейне, душевой, сауне
- при посещении общественного туалета
Возникновение зуда спровоцировано укусами паразита нежной кожи гениталий.
Но при самом укусе пациент не ощущает болей.
В слюне паразита содержится вещество анестезирующего характера, которое он вводит непосредственно после укуса.
Зуд в месте укуса начинается лишь спустя 5 минут.
Зуд при педикулезах может вызывать очень болезненные ощущения и сопровождается небольшими кровяными мозолями после расчесываний.

Хламидиоз
Заболевание венерической природы провоцирует сильный зуд в области мошонки и находящихся в ней яичек.
Многие мужчины, заболевшие хламидиозом, отмечают непосредственно зуд в области мошонки.
На самом деле зуд сосредоточен на внутренней поверхности яичек, что говорит о большой популяции паразитов-хламидий.
Помимо зуда, мужчина жалуется также на боли и жжение при мочеиспускании.
При своевременно начатом лечении и приёме соответствующих препаратов зуд в области яичек как правило снижается или же вовсе прекращается.
Эритразма
Возникает при снижении иммунных свойств организма.
При таком течении паразиты начинают активно размножаться и выделять свои патогенные остатки жизнедеятельности в организм человека.
Основной характерный симптом, который проявляется при эритразме, – мошонка начинает приобретать цвет красного кирпича.
Зуд может переходить между областью гениталий в область ануса и промежность.

Зуд не носит постоянный характер, обычно он начинается после обеда и усиливается уже к вечеру.
При эритразме такой процесс специфичен только при снижении иммунной системы, когда организм не способен противостоять большому количеству болезнетворных микроорганизмов.
Паховая эпидермофития
Патология грибкового типа, основным возбудителем являются микозные споры грибков.
Паховая эпидермофития способна переходить в хроническую стадию, вызывая при этом очень тяжелые последствия.
Может протекать с периодами как падения, так и обострения.
Чаще болеют мужчины в возрасте от 32 до 45 лет.
Помимо того, что чешутся яички или мошонка, пациенты жалуются на появление на гениталиях пятен округлой форму, чем-то напоминающих красный плоский лишай.
Герпетическая генитальная инфекция
Как известно герпес имеет вирусную природу.
Такой тип зуда как герпетический, возникает вследствие появления герпеса на половом органе.
Причиной появления является незащищенный половой акт с партнёршей, имеющей уже такую инфекцию.
Чтобы избежать появления заражения, необходимо использовать презерватив.
Основной симптом герпеса на гениталиях – это появление мелких пузырьков, наполненных желтовато-белесоватой жидкостью.
Псориаз
Специфическая аутоиммунная реакция организма.
Патогенез данного состояния не изучен до конца, и до сих пор не найдено средства полностью излечить данное заболевание.
При первых признаках псориаза у мужчин всегда начинают чесаться яички из-за появления на них псориатических бляшек.
Мошонка при этом покрывается белесоватым налетом, шелушится из-за повреждения эпителиальных тканей.
Лечение зуда мошонки
Если говорить о таком симптоме как зуд мошонки рационально, то его можно снизить или вовсе убрать.
Например, чтобы снизить зуд, мошонку можно самому промыть антисептическими растворами.
Они есть у каждого дома (перекись водорода, таблетки или раствор фурацилина, мирамистин, хлоргексидин).
После промывания можно использовать мазь Синафлан.
Промывание лучше всего проводить перед тем, как лечь спать.
Если говорить о народных методах, то хорошо себя проявили различные ванночки из настоя ромашек, душиц, донников.
Если всё же вы посетите врача, то знайте, что он в обязательном порядке назначит гидрокортизоновую мазь.
Это самое известное и проверенное средство при лечении зуда мошонки.
Порой врач также может назначить приём антигистаминных средств, позволяющие снизить зуд и боль в яичках.
Очень хорошо снижает зуд в мошонке такие препараты как тридерм, пантенол, незулин, гистан.

Такие мази и таблетки, сделанные на основе ментола, нельзя применять, когда пациент глубоко расчесал кожные покровы и имеются язвочки и кровянистые паутинки.
Но в основном лечение будет эффективно лишь при правильном определении диагноза.
При своевременном назначении соответствующих препаратов и дабы избежать различных осложнений.
Но помните, каждый препарат имеет побочные эффекты.
Поэтому, прежде чем принимать те или иные препараты, необходимо проконсультироваться со специалистом (урологом, инфекционистом).
Зуд мошонки при орхите и орхоэпидидимите
Распространёнными заболеваниями являются орхит и орхоэпидидимит.
Давайте разберемся что такое орхит и орхоэпидидимит?

Это патология, при которой происходит воспаление яичек и их придатков.
Факторы, влияющие на возникновение орхита или орхоэпидидимита, это травмы и ИППП.
Чаще всего в этом процессе задействованы в основном гонококки и трихомонады.
Возникновение того же орхоэпидидимита – осложненная форма гонореи или же трихомониаза.
Заболевание сопровождается болями в яичках при ходьбе, которые способны иррадиировать в поясницу, в нижнюю часть живота, надлобковую область.
Главным симптомом орхоэпидидимита является увеличение яичка почти в 2 раза, его сильная гиперемия, повышение температуры выше субфебрильной, выделения из мочеиспускательного канала.
Также боли и рези при мочеиспускании.
Профилактика орхоэпидидимита и всех описанных выше заболеваний в основном направлена на строгое соблюдение личной гигиены, в частности интимной.
При появлении зуда мошонки обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Появление красных пятен на коже различной локализации является свидетельством патологического воспалительного процесса, нередко инфекционного происхождения.
Пах представляет собой особую анатомическую область, на коже которой практически постоянно сохраняется высокая температура и влажность. Такие особенности способствуют тому, что появляются красные пятна в паху у мужчин.
Воспалительный процесс является основным патогенетическим механизмом появления красных пятен.
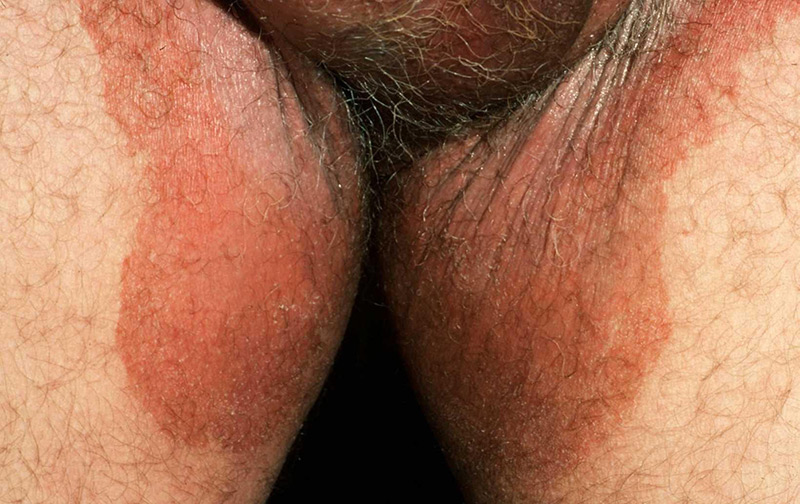
Под действием повреждающего фактора происходит разрушение клеток кожи, что вызывает реакцию иммунной системы.
Иммунокомпетентные клетки накапливаются в очаге патологического процесса и начинают вырабатывать химические соединения – медиаторы воспаления, которые:
- раздражают окончания нервов (появляется чувство боли, зуда или жжения);
- повышают проницаемость стенок мелких артерий и вен (развитие отека);
- расширяют сосуды с застоем крови в них (появляется покраснение).
Повышенная влажность и температура кожи в области паха являются благоприятными факторами для развития патогенной (болезнетворной) и условно-патогенной микрофлоры.

О том почему возникают
и как лечятся красные пятна
в паху у мужчин
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Микроскопическое исследование соскобов кожи | 2 д. | 600.00 руб. |
| Посев на флору с определением чувствительности к основному спектру антибиотиков | 7 д. | 940.00 руб. |
| Прием дерматовенеролога | 900.00 руб. |
Почему появляются красные пятна в области паха у мужчин?
Этиологических факторов, от которых в паху появились красные пятна у мужчин, достаточно много.
Для удобства диагностики их разделяют на несколько основных групп, к которым относятся:
Неспецифическая бактериальная инфекция
Представлена патогенными и условно-патогенными бактериями.
Они могут вызывать повреждение тканей и развитие патологического воспалительного процесса любой локализации.
Наиболее часто встречаемыми представителями являются:
- стафилококки; ; ; ;
- протей;
- синегнойные палочки.

Появление пятен обычно провоцирует недостаточная интимная гигиена мужчины, способствующая накоплению и развитию бактерий.
Красные пятна при этом становятся болезненными.
А с течением времени на их месте могут образовываться гнойнички.
Грибковая инфекция
Если красные пятна в паху у мужчин чешутся, то вероятной причиной их развития является дерматомикоз.

Данный патологический процесс, вызванный специфическими грибками, характеризуется длительным течением с периодами ремиссии (улучшение состояния) и рецидива (обострение).
Аллергическая реакция
При наличии сенсибилизации (повышенная чувствительность) организма мужчины к некоторым моющим средствам, белью из синтетической ткани, а также при контакте кожи паха с ними, на ней появляются небольшие пятна, которые зудят.
Каждая из данных групп причин требует индивидуального подхода в выборе тактики терапевтических мероприятий.
Лечение направлено на устранение воздействия причинного фактора, приведшего к воспалению (этиотропная терапия).
Предварительное заключение о происхождении красных пятен в паху у мужчины делает врач дерматолог во время осмотра.
Для достоверного выяснения причинного фактора медицинский специалист назначает дополнительное лабораторное обследование. Оно может включать бак посев, микроскопию мазка, ПЦР.
Красные пятна в паху у мужчин – лечение
Выбор этиотропной терапии красных пятен у мужчин определяется причиной их возникновения.
При лечении бактериальной инфекции применяются антибиотики и антисептики для локального использования в виде крема или мази.
При выявлении грибковой инфекции врач назначает противогрибковые средства для наружного применения (мазь, крем).
В случае тяжелого течения патологического процесса могут применяться противогрибковые средства для системного использования в виде таблеток или капсул.
Лечение аллергии заключается в предотвращении контакта организма с аллергеном, а также в использовании антигистаминных средств.
При появлении красных пятен в паху обращайтесь к автору этой статьи – дерматовенерологу в Москве с 15 летним опытом работы.
Покраснения, пятна и зуд в паху у мужчин – достаточно распространенное явление.
Причиной их возникновения могут быть разные факторы – от инфекционных до незаразных.
Рассмотрим их подробней.
Красные пятна в паху у мужчин могут появляться
в следующих случаях:
- I. Контактный дерматит. Такое воспаление кожи может возникать как следствие аллергической реакции на химические синтетические средства, которые используют для стирки нижнего белья. Аллергия может возникать также на прием каких-либо лекарственных препаратов при индивидуальной непереносимости каких-либо их компонентов. Аллергический дерматит проявляется очаговым или диффузным покраснением кожи в области паха, зудом, иногда появлением волдырей в местах расчесов. Реакция непереносимости чаще всего возникает через 1-3 дня после контакта с аллергеном.

- II. Красные пятна в области паха у мужчин могут появляться в жару при ношении тесного синтетического белья. Реакция воспаления тканей возникает в ответ на избыточную мацерацию кожи из-за потения на фоне присутствия условно-патогенной микрофлоры. Способствуют появлению зуда и красноты избыточный вес и повышенная потливость.
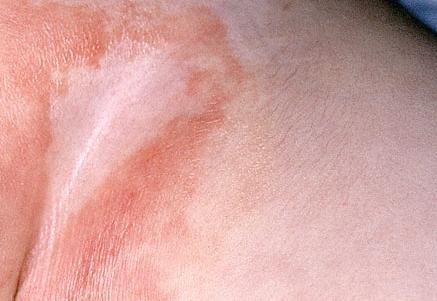
- III. Красные пятна в паху у мужчин нередко появляются в связи с таким заболеванием, как паховая эпидермофития. Возбудителем его является грибок. Проявляется болезнь появлением на коже в области паха, бедер, промежности мошонки обширных красных пятен кольцевидной формы. Кожа при этом сильно чешется и издает резкий неприятный запах.
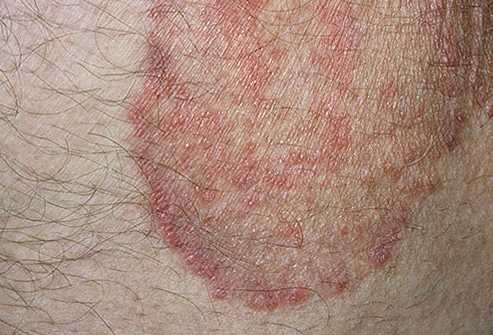
- IV. Паховая эритразма – грибковое заболевание кожи, которое также проявляется появлением красных пятен в паху и области промежности. Сопровождается сильным зудом и образованием гнойничков при расчесах. На более поздних стадиях кожа начинает шелушиться, пятна становятся темными.

- V. Красные пятна в паху могут появляться при чесотке – паразитарном заболевании, которое вызывает чесоточный подкожный клещ. Заражение происходит при половом контакте или бытовым путем – при использовании общих банных принадлежностей, полотенец, постельного белья и одежды. В области паха, живота, между пальцами рук и в других местах с тонкой кожей появляются пятна, которые сильно чешутся. Зуд особенно усиливается в ночное время.

- VI. Такие симптомы, как зуд и краснота в области паха, могут возникать при лобковом педикулезе – паразитарном заболевании, вызываемом вшами. Заражение ими происходит при половом контакте, а также контактно-бытовым путем. Болезнь проявляется возникновением в паху мелкой красной сыпи в виде пятнышек, сильным зудом и жжением кожи.
- VII. Красные пятна в паху без зуда могут быть признаком вторичного сифилиса – серьезного венерического заболевания. Пятна в виде розеол могут возникать во вторичный период развития болезни. Их появление сопровождается образованием специфических папул и увеличением паховых лимфатических узлов.
- VIII. В некоторых случаях очаговое покраснение кожи, ее шелушение и зуд могут быть проявлением псориаза – неинфекционного дерматологического заболевания.


Краснота в паху у мужчин
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| Микроскопическое исследование соскобов кожи | 2 д. | 600.00 руб. |
| Микрореакция на сифилис качественно (RPR) | 1 д. | 500.00 руб. |
Пятна в паху у мужчин при аллергии
Довольно часто пятна в паху у мужчин возникают из-за аллергической реакции.
Причиной становится попадание пищевого аллергена в организм человека.
Аллергия может сформироваться на любой продукт.
Поэтому для его обнаружения необходимо пересмотреть все продукты питания, которые употребляет в своем рационе мужчина.
Пятна в паху могут образоваться и при аллергии на:
- моющие средства
- бытовую химию
- средства контрацепции
- нижнее белье
Основными заболеваниями, которые относят к аллергическим, являются дерматит и крапивница.
Паховый дерматит и крапивница характеризуются тем, что в паху у мужчин появляются красные пятна, которые сопровождаются сильным зудом.
При расчесывании покраснений, возможно травмирование кожного покрова, в результате чего появляются трещины, раны и гнойники.
Лечение паховой аллергии у мужчин
Чтобы аллергические покраснения в области паха исчезли, необходимо выявить аллерген.
Только после его устранения, дискомфорт в области половых органов постепенно начнет исчезать.
Терапия должна сопровождаться приемом антигистаминных препаратов.
Можно протирать пораженные участки антисептическим раствором.
Не следует забывать про правила личной гигиены – подмываться нужно 2 раза в день.
Можно пользоваться детской присыпкой для удаления избыточной влаги.
Внимание! Если данная терапия не помогла – необходимо незамедлительно обратиться к дерматовенерологу.
Пятна в паху у мужчин при грибке
Грибок поражает не только паховую область, но и мошонку, яички, бедра, задний проход.
Паховый грибок быстро паразитирует на поверхности человеческого тела.
В области гениталий благоприятная температура и влажность для распространения грибка.
Визуально грибок выглядит, как небольшие покраснения с окантовкой.
Данные образования могут шелушиться.
Если грибок не лечить, присоединяется бактериальная флора.
Появляются гнойнички, которые легко травмируются.
Передается грибок контактно-бытовым путем.
К группе риска относят мужчин:
- в возрасте 40 лет и более
- имеющих ослабленный иммунитет
- с избыточным весом и обильно потеющих
Повышен риск инфицирования при посещении общественных мест: бани, бассейны.
Способствует грибковым заболеванием ношение синтетической одежды.
Часто грибковая инфекция манифестирует после долгого курса приема антибактериальных препаратов.
На ранней стадии грибок у мужчины поддается лечению с помощью наружных противовоспалительных и противогрибковых мазей.
Врач назначает курс противогрибковых и антигистаминных препаратов.
Рекомендуется пропить курс медикаментов для поддержания иммунной системы.
Необходимо соблюдать правила личной гигиены и подмываться противогрибковым шампунем.
Пятна в паху у мужчин при псориазе
Появление красных пятен в паху – частое следствие обычного псориаза.
Это хроническое заболевание, которое протекает с периодами обострения и ремиссии.
Паховый псориаз тяжело лечится и склонен к рецидивам.
К основным причинам появления пахового псориаза относят:
- наследственную предрасположенность
- травмирование кожного покрова при бритье
- несоблюдение правил гигиены
- излишняя потливость
Если псориаз проявил себя на коже коленей, локтей или туловища, он может переместиться и в паховую область.
Паховый псориаз имеет следующую симптоматику:
- красноватые высыпания
- высыпания покрыты чешуйками серого цвета
- возможно сливание высыпаний в бляшки диаметра более 20 мм
- высыпания болезненны
- пятна имеют четкую окантовку
Важно! Не всегда паховый псориаз сопровождается зудом.
Паховый псориаз: лечение
На ранних сроках паховый псориаз можно лечить местно, негормональными мазями и кремами.
Хорошим средством для такого лечения будет салициловая или цинковая мазь.
В случае, когда их использование не дало результата, назначаются гормональные препараты.
Помните! Назначать лекарственное средство должен врач.
Самолечение опасно и может привести к распространению процесса.
Пятна при псориазе легко спутать с инфекцией.
В комплекс лечения пахового псориаза войдут препараты для поддержания иммунной системы, прием витамина D, принятие сидящих ванночек с солевыми растворами.
Не исключено лечение народными средствами, но данная терапия должна быть одобрена лечащим врачом.
Пятна в паху у мужчин при опрелости
Опрелость в паху может развиваться в результате трения.
Благоприятным фактором для образования паховой опрелости у мужчин являются:
- излишняя потливость
- неполное вытирание тела после купания, принятия душа
- ходьба в жаркую погоду
- травмы кожных покровов при бритье
Часто формируется опрелости у пациентов с избыточным весом или определенным строение бедер.
Жаркое время года способствует распространению процесса.
Проявляется опрелость:
- пятнами в паху
- гнойниками
- волдырями
- трещинами
- слишком сухой кожей
Опрелость сопровождается зудом и дискомфортом.
При игнорировании возникновения опрелости в паховой области, возможно инфицирование грибками и бактериями.
Лечение паховой опрелости на начальном этапе сводиться к промыванию покраснений антисептиком и присыпанию.
Важно после промывания, насухо, аккуратно вытереть паховую область.
Чаще устраивать воздушные ванны,
При необходимости стоит использовать противовоспалительные мази.
Для профилактики рекомендуется тальк или обычные детские присыпки.
Врач пропишет пациенту: дезинфицирующие растворы; мази, которые подсушивают высыпания; противовоспалительные крема, мази с цинком.
Пятна в паху у мужчин при экземе
Причина появления паховой экземы у мужчин – инфицирование грибком Epidernophyton floccosum.
Проникновение грибка возможно по следующим причинам:
- 1. повреждение кожных покровов
- 2. обильное потоотделение
- 3. при ослабленном иммунитете
- 4. если имеется лишний вес
- 5. не соблюдаются правила личной гигиены
Способствует развитию процесса сдавливающее синтетическое нижнее белье.
Путь передачи грибка – контактно-бытовой.
Симптомы паховой экземы — это высыпания в области лобка, мошонки, бедер, ануса.
Появляются красные пятна, которые со временем начинают шелушиться.
Можно наблюдать отек возле покраснений, пятна могут быть покрыты коркой или чешуйками
Высыпания могут сливаться, образуя покраснения диаметром больше 20 мм.
Курс назначенного лечения экземы у мужчины назначает врач.
Обычно применяют следующие средства:
- противогрибковые гели, мази, крема
- антигистаминные препараты
- нередко назначаются антибиотики
- антисептики
- детские присыпки
Самостоятельно принимать решение о приеме лекарственных средств не рекомендуется.
Пятна в паху у мужчин при сахарном диабете
При диабете меняется скорость обмена веществ, возникает избыточный вес и потливость.
В жаркую погоду, у людей с обильным потоотделением и наличием сахарного диабета, опрелость появляется часто.
Кожа у диабетиков сухая, эластичность снижена, наблюдаются шелушения.
Нарушение работы потовых желез приводит к возникновению красных пятен, высыпаний, опрелостей.
Необходимо тщательно следить за состоянием кожи, устраивать воздушные ванны, избегать грубых тканей, хорошо высушивать тело после купания.
Пятна в паху у мужчин при сифилисе
Появление красных пятен в паху у мужчин, может быть связано с наличием инфекции, которая передается половым путем, например, сифилис.
Возникновение пятен в области паха характерно для вторичного сифилиса.
Высыпания имеют различную морфологическую форму – это могут быть бляшки, покраснения или узелки.
Сыпь может появляться и исчезать.
Сопровождаются высыпания повышением температуры тела.
Для подтверждения диагноза, необходимо сдать дополнительные анализы.
Чаще всего, пациенту назначается скрининговый тест, ПЦР или ИФА.
Если сифилис обнаружен – необходимо незамедлительное лечение.
При обнаружении на теле и в паху пятен, шелушения кожи и зуда, следует немедленно обратиться к дерматовенерологу.
Только опытный врач сможет установить точную
причину пятен в паху у мужчин,
поставить правильный диагноз и назначить эффективное лечение.
Попытки самостоятельного лечения не помогут вам избавиться от болезни.
Но, и с большой долей вероятности приведут к усугублению заболевания, переходу его в хроническую форму и развитию более серьезных осложнений.
В нашем платном КВД вы сможете сдать все необходимые анализы.
И пройти комплексный курс эффективного лечения.
При возникновении любых пятен в паху, обращайтесь к автору этой статьи – дерматовенерологу в Москве с 15 летним опытом работы.

Постоянный или регулярно возникающий зуд половых органов может быть физиологическим или патологическим. В первом случае речь идет о менее серьезных причинах, после устранения которых симптом быстро проходит. Патологические причины зуда – это серьезные заболевания, требующие диагностики и лечения. Попробуем разобраться, почему чешется половой орган у мужчин, и рассмотрим, что делать в таком случае.
Физиологические причины зуда полового члена
Если рассматривать физиологические причины, почему чешется член, стоит сразу сказать, что они не требуют специального лечения. Симптом проходит самостоятельно после того, как на орган перестает действовать фактор, вызвавший зуд. К его физиологическим причинам относятся:
- Несоблюдение правил интимной гигиены, особенно после полового акта. Семенная жидкость может оставаться на уздечке, вызывая неприятный зуд.
- Ношение синтетического или слишком плотного белья. Из-за этого половые органы потеют, что может вызывать зуд и жжение.
- Состояние стресса. В этом случае зуд может возникать не только в области половых органов. Это реакция организма на стрессовые ситуации.
- Аллергия. Зуд может появляться из-за неподходящих средств гигиены, приема некоторых лекарств, стирального порошка, применяемого для стирки нижнего белья, используемую смазку.
- Механическое воздействие. Если член чешется после полового акта, то причиной может выступать излишнее трение кожи из-за недостаточного количества вагинального секрета у партнерши. В таких случаях зуд часто сопровождается покраснением.

Еще зуд может возникать по причине нехватки клетчатки и белка в ежедневном меню, злоупотребления вредной пищей или алкоголем. Но, даже если мужчина был подвержен одному из перечисленных факторов, это не гарантирует, что причина зуда именно в нем или симптом не слишком опасен. К примеру, аллергическая реакция может протекать в тяжелой форме в виде нейродермита, крапивницы или атопического дерматита.
Поэтому, если симптом не проходит длительное время или появляется регулярно, стоит обратиться к врачу. Только он может поставить диагноз и подробно объяснить, что делать, если чешется половой член. Вторую группу составляют патологические причины, представленные заболеваниями.
Патологические причины зуда полового члена
Если половой член чешется и красный, это один из первых признаков венерического заболевания. Так называется инфекционная болезнь, передаваемая половым путем (ИППП). Если мужчина недавно имел незащищенный половой акт или ведет беспорядочную половую жизнь, то есть вероятность, что причиной, почему после секса чешется половой член, выступает именно ИППП.
Первый симптом ИППП – покраснение головки. Спустя некоторое время может появиться жжение, а на коже появляется налет или высыпания. Если головка члена чешется и имеет сыпь, то высок риск развития ИППП. В такой ситуации нужно сразу обратиться к врачу – дерматовенерологу или урологу. К другим симптомам, которые служат поводом для консультации врача, относятся:
- отечность кожи мошонки, пениса и промежности;
- выделения из мочеиспускательного канала;
- боль во время полового акта;
- тянущие боли внизу живота;
- проблемы с мочеиспусканием.

При таких симптомах врач обязательно назначит анализы на половые инфекции. К ним относятся:
- Грибок. Речь идет о молочнице, из-за которой обычно чешется внутри полового члена. Кроме зуда мужчина страдает от белого налета на головке, ее отечности и покраснения, неприятного запаха. Молочница развивается на фоне ослабленного иммунитета, лишнего веса, стресса, длительного приема антибиотиков.
- Вирус генитального герпеса. Кроем зуда наблюдаются жжение, отечность, боль, а главный признак – небольшие пузырьки, наполненные жидкостью. Может быть общее недомогание с высокой температурой и головной болью.
- Уретрит или цистит. Он развивается на фоне бактериальной инфекции: трихомониаза, гонореи, гарднереллеза, хламидиоза. Яркие признаки: частые позывы к мочеиспусканию, боль при эрекции и мочеиспускании, сильный зуд крайней плоти, гнойные выделения с неприятным запахом. При цистите половой орган сильно зудит и щиплет.
Еще причиной, почему чешется и щиплет головку члена, могут выступать воспалительные процессы: баланит и баланопостит. Воспаление вызывает несоблюдение гигиены, грибковая инфекция, скопление смегмы из-за обрезания, нарушение бактериальной микрофлоры полового органа.
Что такое эпидидимит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рахимова Алмаза Ильдаровича, уролога со стажем в 6 лет.
Над статьей доктора Рахимова Алмаза Ильдаровича работали литературный редактор Юлия Липовская , научный редактор Александр Комаров и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Эпидидимит (epididymitis) — это воспаление придатка яичка, которое сопровождается болью, припухлостью и покраснением мошонки. Различают острую и хроническую формы, которые отличаются скоростью протекания и факторами возникновения. Эпидидимитом болеют мужчины всех возрастов.
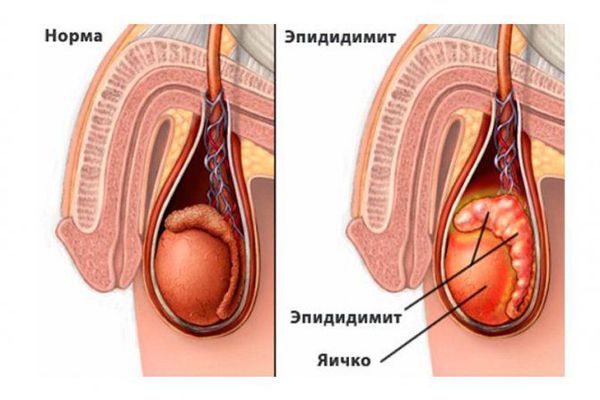
Придаток яичка (эпидидимис) представляет собой парный орган мужской половой системы, находящийся в мошонке. Его основная функция — накапливать сперматозоиды. В придатке сперматозоиды дозревают, приобретают способность двигаться и оплодотворять яйцеклетку.
Распространённость
В возрасте от 18 до 39 лет примерно 10 мужчин из 1000 страдают от заболеваний органов репродукции (мошонки, простаты, уретры) [1] . Из-за близкого расположения придатка и яичка эти органы часто поражаются вместе — развивается орхоэпидидимит.
Как правило, у острого эпидидимита и орхоэпидидимита общая статистика. Среди острых урологических болезней доля этих патологий колеблется от 4,6 до 10,2 % [2] . Как показывает практика, от 20 до 35 % всех обращений в приёмный покой урологического стационара приходится на эпидидимит и орхоэпидидимит.
Причины эпидидимита
Причиной заболевания является попадание или разрастание патологической флоры (бактериальной, грибковой, вирусной).
Предрасполагающие факторы:
- Бактериальный фактор — попадание воспалительного агента непосредственно в придаток.
- Инфекции, передающиеся половым путём (ИППП): гонорея, хламидиоз и др.
- Осложнённые формы простатита, уретрита, острого цистита и других воспалительных болезней органов малого таза и мошонки.
- Затруднение мочеиспускания, обусловленное механическими причинами: аденомой простаты, сужением или закупоркой мочевых путей ниже мочевого пузыря.
- Системные заболевания: сосудистые, неврологические, эндокринологические (сахарный диабет, болезнь Альцгеймера, различные виды параличей и парезов) [2][3] . , сыпной тиф, эпидемический паротит (острое инфекционное негнойное поражение железистых органов: слюнных желёз, поджелудочной железы, яичек) [4] .
- Травматический фактор: сдавленность органов мошонки неудобной одеждой, работа в горячем цехе, постоянное сидячее положение у водителей, удары в пах.
- Абактериальные факторы, которые нарушают кровообращение в органах мошонки: половые излишества, мастурбация, геморрой и др. [9]
- Ослабленный иммунитет из-за хронических заболеваний или постоянного стресса. .
- Альтернативные виды секса, особенно незащищённый анальный секс.
- Туберкулёзная инфекция.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эпидидимита
Сначала пациент всегда сталкивается с острым или подострым эпидидимитом. Если процесс острый, то симптомы классические и яркие. Если эпидидимит начался с подострой фазы, то клиника может быть размытой, вплоть до того, что воспаление можно определить только лабораторно и инструментально.
Симптомы острого эпидидимита
- Резкая боль при пальпации поражённой мошонки.
- Покраснение и отёчность мошонки или её воспалённой половины.
- Повышение температуры тела, вплоть да 40 °C .
- Болезненное мочеиспускание [6] .
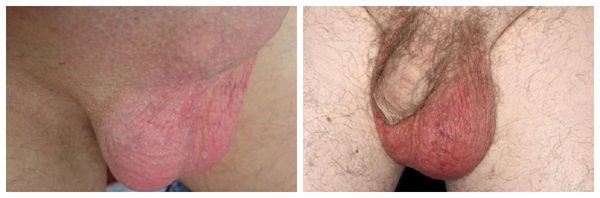
Сначала возникает один или два симптома, но с усилением процесса воспаления присоединяются и другие.
Симптомы хронического эпидидимита
- Ощущения "тяжести" в мошонке.
- Возможно увеличение и/или уплотнение придатков яичек, что можно обнаружить при самообследовании.
- Проблемы в интимной сфере: эректильная дисфункция, преждевременное семяизвержение, снижение либидо, импотенция неясного генеза [5][9] .
- Болезненное семяизвержение, примесь крови и гноя в сперме.
- Редкая острая или затяжная ноющая боль в мошонке.
- Повышение температуры тела до 37,1–38,0 °C.
Патогенез эпидидимита
Придаток яичка представляет собой длинный витиеватый проток, который охватывает яичко сверху и сзади своеобразным обручем. Он продолжает яичко и переходит в семявыносящие протоки. С яичками придаток сообщается канальцами, по которым сперматозоиды продвигаются дальше [5] .
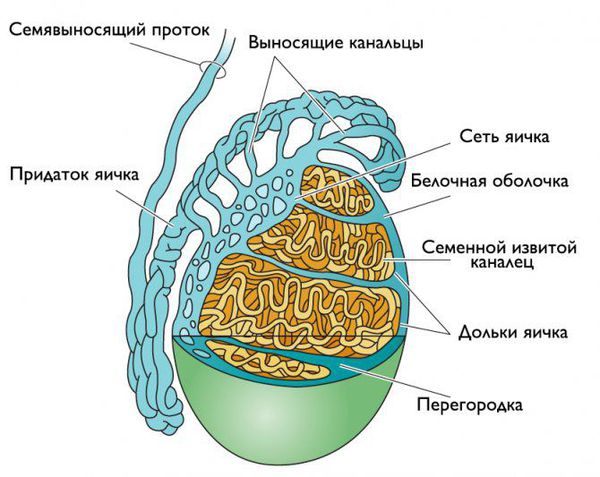
Инфекция может проникнуть в придаток яичка разными путями:
- Каналикулярный путь — из уретры по семявыносящему протоку. Встречается чаще всего.
- Гематогенный путь — через кровь на фоне сепсиса.
- Лимфогенный путь — по лимфатическим протокам.
- Секреторный путь — из яичка при вирусном паротите.
После проникновения патогенные микроорганизмы прикрепляются к слизистым оболочкам придатка, размножаются и повреждают клетки. На ранних стадиях эпидидимит представляет собой клеточное воспаление, которое начинается в семявыносящем протоке и спускается к нижнему полюсу придатка яичка [8] .
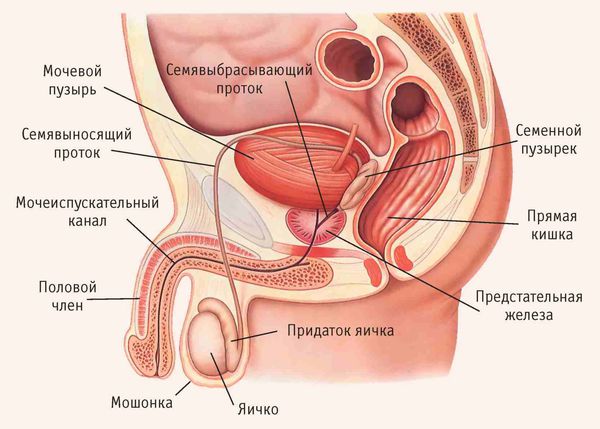
Ткани придатка и яичка отличаются высокой чувствительностью. Поэтому при инфицировании в них них образуются рубцы и микроабсцессы, что может привести к бесплодию.
Острое воспаление органов мошонки, особенно в молодом возрасте — одна из основных причин секреторного бесплодия. Яички перестают вырабатывать нужное количество сперматозоидов, способных оплодотворить яйцеклетку. Такая форма бесплодия развивается у 70–85 % мужчин после перенесённого эпидидимита [6] [9] .
Классификация и стадии развития эпидидимита
По характеру протекания выделяют:
- Острый эпидидимит — длится 1 – 4 недели.
- Хронический — более четырёх недель.
Острый эпидидимит бывает двух видов:
- Серозный — характеризуется выделением светлой, мутноватой воспалительной жидкости, в которой мало клеток. При благоприятном исходе жидкость рассасывается, при неблагоприятном — процесс затягивается и переходит в гнойный.
- Гнойный — протекает с выделением мутной, зелёной, жёлтой или белой воспалительной жидкости (гноя), который расплавляет ткани. Гной состоит из нейтрофилов, элементов погибшей ткани, микробов и гнойных телец (погибших лейкоцитов). Точно определить вид острого эпидидимита можно только при операции.
По локализации поражения:
- Односторонний: право- или левосторонний.
- Двусторонний [7] .
В Международной классификации болезней 10-го пересмотра (МКБ-10) эпидидимит кодируется как N45 Орхит и эпидидимит. Чтобы обозначить инфекцию, которая вызвала воспаление, используют дополнительный код (B95-B98) . В зависимости от наличия абсцесса выделяют:
- N45.0 Орхит, эпидидимит и эпидидимо-орхит с абсцессом, абсцесс придатка яичка или яичка.
- N45.9 Орхит, эпидидимит и эпидидимо-орхит без упоминания об абсцессе.
Степени тяжести острого эпидидимита:
- Лёгкая — продолжается до трёх суток.
- Средняя — длится до шести дней и имеет выраженные симптомы, среди которых повышение температуры тела до 39 °C и боль.
- Тяжёлая — продолжается более семи дней и сопровождается тяжёлыми симптомами. В анализе крови повышено количество лейкоцитов, что свидетельствует о сильном воспалительном процессе.
Осложнения эпидидимита
Осложнения чаще всего развиваются из-за несвоевременного лечения. Нельзя сказать точно, через какое время после появления первых симптомов они возникнут. Всё зависит от реактивности процесса, состояния организма и его иммунного статуса.
Например, при туберкулёзе иммунитет человека ослаблен. В этом случае эпидидимит сам будет осложнением основного заболевания. Без лечения он быстро приведёт к развитию других осложнений: абсцессу, свищу мошонки, инфаркту яичка, бесплодию, орхиту.
Абсцесс — появление в придатке гнойного очага. Без лечения абсцесс может перейти в свищ мошонки (патологический ход), через который будет вытекать гной. Если гной не выходит через свищ, есть риск инфаркта яичка — кислородного голодания органа.
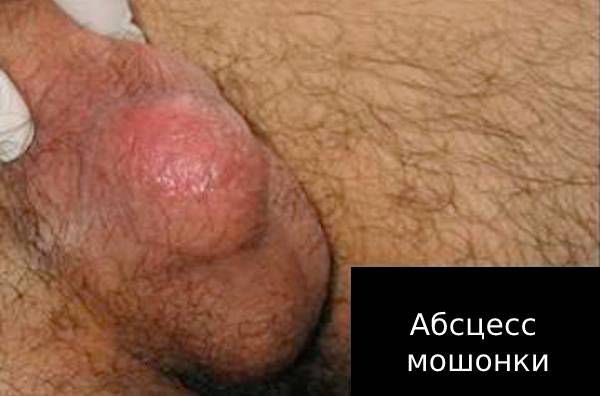
При любой стадии воспаления и при всех осложнениях сохраняется риск наступления бесплодия: из-за рубцевания ухудшается качество спермы, а в некоторых случаях нарушается продвижение спермы (обтурационное бесплодие) [8] [9] .
Диагностика эпидидимита
Сбор анамнеза
Любая диагностика начинается со сбора анамнеза, в ходе которого врач беседует с пациентом и задаёт ему вопросы:
- что беспокоит;
- когда появились симптомы;
- есть ли острые боли или повышенная температура;
- болел ли пациент инфекционными заболеваниями незадолго до появления симптомов;
- в каких условиях проживает пациент;
- есть ли семья;
- имеются ли отягощающие факторы: курение, алкоголизм, хронические заболевания, лекарственная непереносимость;
- ведёт ли пациент половую жизнь, бывают ли незащищённые половые контакты и как часто.
При сборе анамнеза врач будет задавать вопросы на деликатные темы. Они могут смутить пациента, но нужно понимать, что врач готов к любой информации, для него это обычная процедура. На вопросы нужно ответить честно и подробно, это поможет быстро и точно поставить диагноз и назначить правильное лечение. Чем раньше начнётся терапия, тем меньше риск осложнений и удаления органа.
Урологический осмотр
Врач попросит пациента лечь на кушетку, чтобы осмотреть и пальпировать (прощупать) живот. Сначала доктор выполняет стандартную поверхностную пальпацию. Если в исследуемых органах нет воспаления, то пациент почувствует небольшой дискомфорт, боли не возникнет.
После этого врач осматривает половые органы, пальпирует мошонку и определяет, есть ли признаки воспаления, насколько процесс запущен и требует ли каких-то экстренных мер.
Следующий этап — пальцевое ректальное исследование. Оно позволяет определить, воспалена ли простата, так как предстательная железа может быть источников воспаления.
Лабораторная диагностика
- Общий анализ мочи.
- Б актериологический посев средней порции мочи, чтобы выявить возбудителя инфекции.
- Анализ первой порции мочи на ИППП методом ПЦР.
- При подозрении на гонорею — мазок из уретры с окраской по Граму.
- При подозрении на туберкулёзный эпидидимит — посев трёх последовательных утренних порций мочи на кислотоустойчивые бациллы и анализ ПЦР на микобактерии туберкулёза (Mycobacterium tuberculosis).
При необходимости оперативного лечения:
- Общий и биохимический анализы крови.
- Анализ на свёртываемость (коагулограмма).
- Анализ на сифилис, гепатит Б и C, ВИЧ.
- Определение группы крови и резус-фактора.
Инструментальная диагностика
- Ультразвуковое исследование (УЗИ) органов мошонки — может показать воспаление яичка и придатка, наличие гнойных очагов, реактивного гидроцеле, а также поможет исключить перекрута яичка.
Дифференциальная диагностика
Острый эпидидимит нужно отличать от травмы мошонки, перекрута яичка, острого орхита, инфицированного гидроцеле и гидатиды Морганьи (рудиментарных образований яичка и его придатка). Некоторые патологии могут симулировать острые заболевания органов мошонки: острый простатит, почечная колика, ущемлённая паховая грыжа [9] . Дифференциальная диагностика при хронической эпидидимите: хронический простатит, хронический орхит, гидроцеле.
Для дифференциальной диагностики могут применяться следующие методы обследования:
- Микроскопическое исследование осадка секрета простаты [7] . Помогает определить, является ли простата источником инфекции.
- Внутривенная урография — рентгенологическое изучение строения и функций мочевыделительной системы. Проводится для дифференциальной диагностики с мочекаменной болезнью, в особенности с камнями нижней трети мочеточника, которые могут давать аналогичную симптоматику.
- Трансректальное ультразвуковое исследование (ТрУЗИ) простаты с определением остаточной мочи.
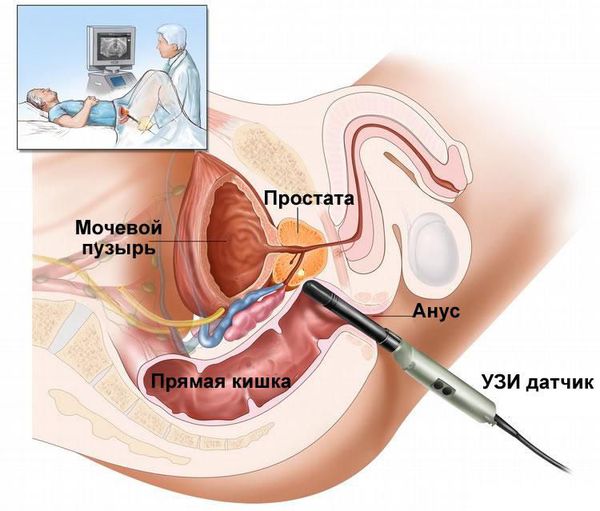
Лечение эпидидимита
Большинство пациентов с острым эпидидимитом можно лечить в амбулаторных условиях. Пациента госпитализируют, если у него сильная боль или лихорадка, которые могут указывать на другие диагнозы (например, абсцесс, перекрут или инфаркт яичка).
Чаще всего пациент попадает в стационар с острым процессом, и дежурный врач-уролог должен решить, как лечить пациента: консервативными или хирургическими методами. В первые часы обычно проводится консервативная терапия под наблюдением медсестры или врача.
Консервативное лечение
Группы препаратов, применяемых при эпидидимите: антибиотики (цефалоспорины, фторхинолоны, производные имидазола), альфа-адреноблокаторы, нестероидные противовоспалительные препараты (НПВП).
При остром процессе терапию начинают до выявления возбудителя, т. е. до того, как будут готовы результаты лабораторной диагностики. Такая тактика помогает снизить риск осложнений и предотвратить передачу инфекции другим людям.
Антибактериальную терапию выбирают с учётом наиболее вероятных возбудителей. Также учитывается, может ли препарат накапливаться в придатке яичка в достаточной концентрации.
Обычно сначала пациенту назначают антибиотики, активные против хламидий и энтеробактерий. Когда получают результаты посева с указанием точного возбудителя и активных против него антибиотиков, терапию корректируют по необходимости:
- При подозрении на хламидии и м икоплазму гениталиум , как правило, назначают Доксициклин и препараты фторхинолонового ряда.
- Фторхинолоны эффективны для лечения энтеробактерий .
- При гонорее однократно вводят высокую дозу цефалоспорина третьего поколения. Выбор препарата зависит от того, насколько микроорганизмы устойчивы к антибиотикам.
У мужчин с тяжёлым эпидидимитом эффективность лечения нужно оценивать через три дня, у пациентов с возможными или подтверждёнными ИППП — через 14 дней. Кроме того, необходимо пролечить полового партнёра пациента.
При подозрении на вирусную этиологию назначаются противовирусные средства, препараты группы интерферонов и иммуностимуляторы.
НПВП используются, чтобы уменьшить боль и снизить температуру, если она поднялась выше 38,5 °C .
Когда нет должного эффекта от терапии и есть противопоказания к операции, в качестве симптоматического лечения иногда назначают блокаду семенного канатика по Лорин-Эпштейну. Процедура подразумевает введение анестетика (Лидокаина) в семенной канатик, чаще совместно с антибиотиком [8] . Однако этот метод применяется редко, так как нет доказательств его преимущества перед стандартными протоколами лечения, а отмечается только симптоматический эффект.
В зависимости от тяжести процесса и состояния организма могут использоваться и другие лекарственные препараты из разных групп.
Хирургическое лечение
Показания к операции:
- Отсутствие эффекта от терапии.
- Развитие осложнений (например, абсцесса).
- Риск развития орхита.
- Риск сепсиса.
Противопоказанием к хирургическому лечению может быть сахарный диабет в стадии декомпенсации, хронические заболевания сердца и нарушения свёртываемости крови.
Есть несколько видов операций, которые можно провести при эпидидимите: вскрытие и дренирование гнойных очагов, удаление придатка яичка (э пидидимэктомия ) и удаление придатка с яичком (о рхоэпидидимэктомия ) [7] . Объём оперативного вмешательства, как правило, определяется во время операции.
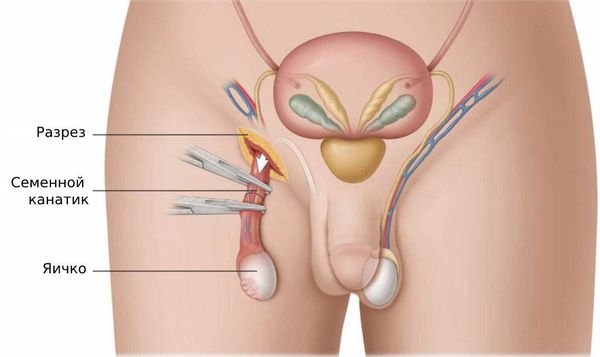
После операции несколько дней необходимо принимать обезболивающие и антибактериальные препараты. Выписывают пациента через 7 – 10 дней, швы снимают на 10 – 14 день. В дальнейшем пациент наблюдается амбулаторно и по показаниям сдаёт анализы и проводит ультразвуковую диагностику.
Прогноз. Профилактика
При своевременном лечении прогноз благоприятный. При осложнённом эпидидимите может потребоваться удаление яичка и придатка, однако прогноз касательно здоровья и качества жизни остаётся также благоприятным. Прогноз репродуктивной функции неоднозначный и зависит от своевременных лечебных мер.
Без лечения придаток и яичко теряют свои функции, также состояние грозит удалением органа. Как и при других инфекционных процессах, при эпидидимите может развиться сепсис. В этом случае прогноз становится неблагоприятным: в 50 % случаев возможен летальный исход [10] .
Читайте также:

