Зуд боль при половом акте и боль внизу живота
Обновлено: 29.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в паху: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Пах, или паховая область – это часть нижнего края брюшной области, примыкающая к бедру. В проекции паховой области находится паховый канал, через который проходит семенной канатик у мужчин, идущий в мошонку, и круглая связка матки у женщин.
При ослаблении стенок пахового канала через него могут выходить петли кишечника, образуя паховую грыжу.
Рядом расположены крупные сосуды – бедренная артерия и большая подкожная вена ноги, паховые лимфатические узлы, собирающие лимфу от органов малого таза.
Анатомическая близость паховой области с различными органами и системами обусловливает огромное множество состояний, при которых может возникнуть боль в паху.
Разновидности боли в паху
Боль в паху может быть односторонней или двусторонней. Она может развиваться быстро и интенсивно (острое течение) или медленно и постепенно (подострое течение). Быть кратковременной или хронической. Часто боль в паховой области является отраженной, то есть отдающей из какого-то органа.
Возможные причины боли в паху
Боль в паховой области может быть как тревожным симптомом, свидетельствующим о развитии заболевания, так и наблюдаться при некоторых физиологических состояниях.
К основным причинам, вызывающим боль в паху, врачи относят:
- болезненные менструации;
- желтое тело беременных (временная железа, которая вырабатывает прогестерон, необходимый для сохранения беременности, и эстроген - иногда желтое тело имеет увеличенные размеры, что может привести к появлению болевого синдрома);
- травмы паховой области;
- инфекционно-воспалительные заболевания органов малого таза, в том числе при инфекциях, передающихся половым путем;
- растяжение и ослабление мышц и связочного аппарата может возникать на поздних сроках беременности, при паховой грыже, проптозе живота, растяжении приводящей мышцы бедра у спортсменов;
- онкологические заболевания органов малого таза;
- увеличение паховых лимфатических узлов при воспалительных и онкологических заболеваниях органов малого таза, лимфомах.
1) половой системы:
- у женщин: воспаление яичников, маточных труб, киста яичника, разрыв кисты яичника, воспаление слизистой влагалища, бактериальный вагиноз, патологическое разрастание эндометрия (эндометриоз), воспаление эндометрия, внематочная беременность, опухоли матки, опухоли яичников и т.д.;
- у мужчин: перекрут яичка, перекрут гидатиды яичка, воспаление яичка и его придатка, расширение вен мошонки, водянка яичка, киста семенного канатика, воспаление простаты, онкологические заболевания яичка, онкологические заболевания простаты и т.д.;
3) кишечника: воспаление аномально расположенного аппендикса, воспаление прямой кишки, дивертикулит, колики, онкологические заболевания прямой кишки т.д.;
4) костно-мышечной системы: грыжи позвоночных дисков с компрессией корешков спинного мозга, артроз или артрит тазобедренного сустава, асептический некроз головки бедренной кости и др.
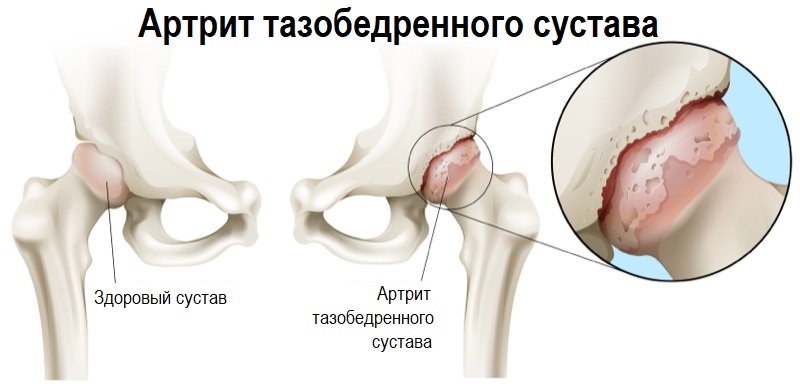
К каким врачам обращаться при боли в паху
Сначала можно обратиться к врачу общей практики, терапевту или педиатру. После установления предположительной причины боли пациента, если необходимо, направляют к узким специалистам: хирургу, гинекологу, нефрологу, урологу, неврологу, ортопеду, проктологу.
Диагностика и обследования при боли в паху
До выбора метода лечения врач должен выяснить характер, время и скорость нарастания боли, является ли боль одно- или двусторонней, уточнить, сопровождается ли боль повышением температуры, выделениями из влагалища, полового члена, расстройствами мочеиспускания (задержкой, болезненностью, неприятными ощущениями), есть ли кровь в моче, была ли тошнота и/или рвота. Врач обращает внимание на походку пациента и объем движений в тазобедренном суставе. Выясняет, болит ли где-то еще, например, в мошонке, животе, над лобком, в подвздошной области, в пояснице, бедре. Важно знать, предшествовала ли боли травма, усиленная физическая нагрузка, поднятие тяжести, сексуальный контакт. Специалист проводит осмотр паха, промежности, мошонки, проверяет, нет ли в мошонке патологических образований, оценивает состояние мышц передней брюшной стенки, наружного пахового кольца.
В целях дифференциальной диагностики пациентам рекомендуется проведение общего анализа крови, общего анализа мочи, ультразвукового исследования органов малого таза, органов мошонки, органов мочевыделительной системы, предстательной железы, паховых лимфатических узлов, необходимо исследовать посев мочи, мазок на флору из влагалища, осуществить поиск инфекций, передаваемых половым путем (прицельно, например, гонококка и хламидии или в составе комплексного исследования).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
ИППП (инфекции, передающиеся половым путем) — группа заболеваний, которые передаются от человека к человеку при сексуальном контакте. Они поражают не только половые органы, но и весь организм, и нередко приводят к серьезным последствиям.

ИППП знакомы человечеству с древних времен, но со временем количество случаев заражения не уменьшается, а наоборот растет. По мере того, как преодолеваются «знакомые» инфекции, появляются новые. В группе риска — практически каждый человек, вне зависимости от пола и социального статуса.
Современная медицина насчитывает около 30 инфекций, которые можно отнести к ИППП. Большая часть из них может протекать бессимптомно, и это делает их весьма опасными для здоровья разных органов и систем.
Виды ИППП
ИППП классифицируют в зависимости от возбудителя. Всего различают 4 вида половых инфекций:
- бактериальные;
- вирусные;
- грибковые;
- протозойные.
Способы передачи ИППП
ИППП распространяются половым путем — вагинальным, оральным или анальным. Пол человека значения не имеет — они могут перейти от мужчины к женщине, от женщины к мужчине, от мужчины к другому мужчине или от женщины к другой женщине.
Многие половые инфекции могут распространяться через любой контакт между половыми органами, ртом и анусом, даже если нет проникновения. Например, генитальный герпес передается через прямой контакт кожи с кожей — для заражения достаточно микроповреждений на её поверхности.
Некоторые ИППП передаются и другими способами. Например, ВИЧ и гепатит B передаются через совместное использование игл для инъекций и при переливании крови.
Использование барьерных методов контрацепции не всегда является гарантией безопасности. При использовании презервативов для безопасного секса важно следовать инструкциям, которые указаны на упаковке. Правильное использование презервативов делает их более эффективными. Необходимо соблюдать следующие меры предосторожности:
- проверять срок годности и целостность упаковки;
- одевать презерватив до секса, а не во время него;
- использовать смазку во время полового акта с презервативом;
- правильно снимать и утилизировать презерватив;
- никогда не снимать презерватив и пробовать снова его надеть;
- никогда не использовать презерватив повторно.
Симптомы ИППП
Есть семь основных признаков, которые указывают на ИППП. При их обнаружении необходимо немедленно обратиться к врачу: гинекологу или урологу. Доктор проведет первичный осмотр и назначит дальнейшие анализы и обследования.
О наличии ИППП могут свидетельствовать:
-
; ; ; ; ;
- высыпания и покраснение в интимной зоне;
- увеличение лимфатических узлов.
Инфекций, передающихся половым путем довольно много, и каждая из них проявляется по-разному. Для их описания понадобится целый медицинский справочник. Здесь мы рассмотрим только самые распространённые ИППП, заразиться которыми может каждый человек на планете, вне зависимости от пола, возраста и социального статуса.
Сифилис — инфекционное заболевание, которое известно человечеству с древних времен. Возбудителем является бактерия под названием «бледная спирохета». Заразиться сифилисом можно при любом половом контакте. Первые симптомы появляются через 10 дней после инфицирования — на половых органах или промежности (реже — других участках тела) возникает твердый шанкр. Со временем аналогичные высыпания появляются в ротовой полости и на пальцах рук. Наблюдается значительное увеличение лимфатических узлов, особенно паховых и шейных.
Всего выделяют три стадии сифилиса. При отсутствии своевременного лечения заболевание может перейти в более тяжелую форму. В результате язвы распространяются по всему телу, в том числе и слизистых оболочках. Больного беспокоят воспалительные процессы, головные боли, ломота в костях, ухудшением общего самочувствия. На третьей стадии может возникнуть менингит — воспаление оболочек головного мозга. Осложнения сифилиса могут привести к параличу и даже летальному исходу.
Хламидиоз — одно из самых коварных заболеваний, передающихся половым путем. У большинства людей ранних стадиях болезни симптомы фактически отсутствуют. У женщин они менее заметны, чем у мужчин, а могут и вовсе не проявляться. Тем не менее, хламидии — одна из главных причин, которая приводит к внематочной беременности, воспалительным процессам в органах малого таза и женскому бесплодию.
У пациентов мужского пола хламидиоз проявляется рядом характерных симптомов. Их беспокоит режущая боль при эякуляции и мочеиспускании. Это обусловлено воспалением придатков яичек и мочеиспускательного канала, которые вызывают бактерии.
Гонорея — еще одна достаточно распространенная ИППП, особенно среди людей в возрасте от 15 до 24 лет. Как и хламидии, она может распространяться при оральном, вагинальном или анальном контакте. И так же, как и при хламидиозе, большинство инфицированных женщин на первых стадиях не замечают никаких симптомов. Однако у мужчин гонорея проявляется практически сразу же. Больных беспокоят гнойные выделения из уретры, болезненное и частое мочеиспускание, дискомфорт в области анального отверстия.
При отсутствии своевременной терапии гонореи возникают осложнения. У женщин наблюдаются кровянистые выделения после секса и режущая боль во время него, повышается температура тела и ухудшается общее состояние организма. Гонорея на любой стадии требует быстрого и эффективного лечения.
Трихомониаз — бактериальная инфекция, возбудителем которой является Trichomonas vaginalis. Поначалу заболевание никак себя не выдает. Первые симптомы появляются приблизительно через две недели после инфицирования. Мужчины чувствуют жжение в мочеиспускательном канале, могут появиться выделения из пениса.
У женщин трихомониаз проявляется более явно. Больных беспокоят болезненные ощущения при половом акте, что обусловлено воспалением слизистых оболочек половых органов. Один из характерных симптомов — густые желто-зеленые выделения из влагалища с неприятным запахом.
Генитальный герпес — вирусное заболевание с крайне высокой восприимчивостью. Передается не только при половом акте, но и при контакте «кожа с кожей». Возбудитель — вирус простого герпеса 2 типа (ВПГ-2). Через сутки после заражения появляются маленькие пузырьки на наружных половых органах. Они сопровождаются зудом и легким пощипыванием. В следующие несколько дней происходит превращение пузырьков в болезненные язвочки, наблюдается лихорадка и увеличение лимфатических узлов.
Высыпания — лишь видимая часть болезни. Даже после их исчезновения вирус герпеса остается в организме на всю жизнь. Отсутствие лечения у беременных женщин может привести к серьезным осложнениям, вплоть до смерти плода.
Уреаплазмоз — заболевание, которое склонно к хроническому течению. Возбудителем является одноклеточный микроорганизм под названием уреаплазма. Современная медицина относит его к условно-патогенной флоре. Это значит, что в небольшом количестве уреаплазма присутствует и у здорового человека. Заболевание начинается, когда микробы переходят в активное состояние и стремительно размножаются, тем самым вытесняя здоровую микрофлору.
Первые симптомы появляются через 14-20 дней. У больных наблюдается воспаление мочеполовой системы, жжение при мочеиспускании, мутные выделения из влагалища. Женщин может беспокоить боль внизу живота и цервицит. Со временем заболевание переходит в хроническую форму, что влечет за собою множество осложнений:
-
; ;
- стриктуру (сужение) уретры; ;
- цистит и т. д.
Несвоевременное лечение инфекции нередко приводит к бесплодию, замершей беременности и преждевременным родам.
Микоплазмоз - как и уреаплазмоз вызывается условно-патогенными микроорганизмами, которые могут находится в организме здорового человека в «спящем» состоянии. Тем не менее, иногда микоплазмы провоцируют ряд заболеваний мочеполовой системы. У женщин они проявляются тянущими болями внизу живота, жжением при мочеиспускании и болью во время полового контакта.
ВИЧ или вирус иммунодефицита человека — самое опасное заболевание, передающееся половым путем. ВИЧ дает о себе знать далеко не сразу — инкубационный период заболевания длится от 21 до 90 дней. Симптомы возникают только на стадии манифестации инфекционного процесса.
Пациенты жалуются на воспаление лимфатических узлов, хроническую слабость, головные боли и потерю аппетита. Характерный признак ВИЧ — воспаление небных миндалин (ангина), которое не проходит длительное время. У больных повышается температура тела до 37-37,5 градусов, при этом нормализовать её с помощью жаропонижающих средств не удается.
Отсутствие антиретровирусной терапии крайне негативно сказывается на состоянии больного. Организм атакуют всевозможные вирусные и бактериальные заболевания: пневмония, герпес, туберкулез, кандидоз. Как следствие развивается СПИД.
Диагностика ИППП
Возбудителей, которые входят в группу ИППП, достаточно много. Современная медицина предлагает немало методов диагностики, с помощью которых можно их обнаружить и назначить эффективную схему лечения. Условно их можно разделить на несколько групп:
- микроскопические методы; ;
- культуральные методы или посевы;
- ДНК-диагностика.
Невзирая на обширный выбор методов диагностики, точного лабораторного метода пока не существует. При подозрении на ИППП нельзя обойтись одним методом — чаще всего их используют в комплексе для наиболее достоверного результата. Нередко диагностика занимает немало времени со стороны пациента.
Первое, что должен сделать человек, которого беспокоят симптомы половой инфекции — сдать мазок на микрофлору. Это стандартная процедура, которая также проводится при плановом осмотре у гинеколога или уролога. У мужчин мазок берется из мочеиспускательного канала, у женщин — из влагалища и уретры.
К самым простым методам относится также бактериальный посев. Врач берет на анализ определенное количество секрета половых органов. Взятый материал помещается в питательную среду, которая способствует быстрому размножению бактерий: как «правильных», так и болезнетворных.
Кроме микробиологического анализа при необходимости назначается иммуноферментный анализ (ИФА). С его помощью можно выявить антитела, с помощью которых организм борется с ИППП. При некоторых заболеваниях, которые поражают весь организм (сифилис, ВИЧ), проводится анализ крови (определение ВИЧ и реакция Вассермана).
Наиболее точный метод диагностики — ПЦР (полимеразная цепная реакция). Он позволяет выявить скрытые заболевания, характеризующиеся бессимптомным течением. Инфекция обнаруживается с помощью анализа ДНК. Этот метод эффективен при подозрении на ВПЧ и другие заболевания, которые длительное время могут находиться в организме в «спящем» состоянии.
Кроме обследования узкопрофильных специалистов, больным ИППП иногда может понадобиться помощь других врачей. Некоторые заболевания поражают не только мочеполовую систему, но и другие органы. Это касается таких инфекций как:
- ВИЧ;
- сифилис;
- ВПЧ, герпес и т. д.
Они могут затрагивать зрение, суставы, кожные покровы, кровеносную систему, задний проход. В зависимости от вида осложнений необходимо обратиться к иммунологу, проктологу, дерматологу, инфекционисту и другим специалистам.
Важно помнить, что в случае с ИППП поставить диагноз может только врач. Многие заболевания имеют почти идентичную симптоматику, поэтому самолечение может только усугубить ситуацию и привести к опасным осложнениям.
Лечение ИППП

Лечение ИППП подразумевает индивидуальный и комплексный подход к каждому пациенту. Основные методы лечения включают следующие виды терапии:
- антибактериальную;
- иммуностимулирующую;
- противовирусную;
- физиотерапию;
- витаминотерапию.
Эффективное лечение невозможно без сочетания нескольких его видов. Оно должно быть направлено на коррекцию состояния всего организма, а не только половых органов. Местное лечение дает только кратковременный результат и, как правило, не избавляет от инфекции на 100%.
Стойкого терапевтического эффекта можно добиться с помощью комплексной медикаментозной терапии. При этом назначаются местные антибактериальные средства (свечи, кремы, гели или мази) и пероральные лекарственные препараты для приема внутрь. Иногда могут понадобиться инвазивные методы лечения — инъекции или капельницы.
Перед тем, как принимать какие либо лекарства, необходимо сдать анализы на восприимчивость к антибиотикам. Современная фармакология предлагает огромный выбор антибиотиков против ИППП разной формы выпуска и ценовой категории. Но не все они одинаково эффективны — подбирать препараты необходимо исходя с индивидуальных факторов. Поэтому категорически нельзя заниматься самолечением.
Правильно подобранное лечение антибиотиками и противовирусными препаратами длится от 7 до 10 дней. В случае, когда заболевание принимает хроническую форму, терапия продлевается до 21 дня. Как правило, на время лечения больному показан половой покой. Иногда может назначаться повторный курс терапии, но схема лечения изменяется.
Обязательно необходимо лечение обоих партнеров, иначе повторного заражения не избежать. Не стоит стесняться венерических заболеваний — заразиться ими легко и в группе риска находиться каждый человек, живущий половой жизнью. Главный метод профилактики — доверительные сексуальные отношения, отказ от беспорядочной половой жизни и применение средств барьерной контрацепции. Даже после полного излечения, необходимо сдать контрольный мазок и проходить регулярные обследования.

Жжение во влагалище — это симптом, который независимо от причины вызывает значительный дискомфорт. Жгучая вагинальная боль мешает работать, заниматься домашними делами и становится препятствием для половых контактов. И хотя причина вагинального жжения не всегда являются интимные инфекции, при появлении такого симптома требуется гинекологическая консультация.
Жжение во влагалище — это симптом, причины которого могут быть самыми разными. Жгучая боль во влагалище может быть результатом аллергической реакции на косметику или смены методов контрацепции. Жжение, обычно в сочетании с чувством зуда, чаще всего является одним из симптомов микоза влагалища. К сожалению, это не единственное заболевание,на которое может указывать этот признак.
Вагинальное жжение: вагинальный микоз
Причиной жгучих болей во влагалище может стать молочница влагалища. На это также указывают покраснение, отек и зуд вульвы и влагалища. При молочнице симптомы обычно усиливаются после полового акта или перед менструацией.

Молочница
Наиболее характерный симптом для этого заболевания — выделения из влагалища, напоминающие комочки творога и прилипающие к стенкам влагалища.
Жжение влагалища: венерические заболевания
Могут вызывать жжение и зуд влагалища венерические заболевания (ЗППП):
- хламидиоз;
- генитальный герпес;
- генитальные бородавки;
- трихомониаз;
- гонорея.
Также характерны для этих заболеваний покраснение и отек.
При подозрении на венерическое заболевание особое внимание следует уделять консистенции, цвету и запаху выделений из влагалища. Желто-зеленые, пенистые выделения указывают на инфицирование влагалищными трихомонадами. Кроме того, возможны боль, зуд и жжение в мочеиспускательном канале, а также поллакиурия. Болезненность также может беспокоить во время мочеиспускания и полового акта.
Симптомы инфекции мочевыводящих путей также характерны для гонореи, во время которой могут наблюдаться желтоватые или кровянистые выделения.
В свою очередь гнойно-слизистые выделения из влагалища указывают на хламидиоз.
Жжение во влагалище: воспаление влагалища
Воспаление влагалища — вагинит — является результатом микробиологического дисбаланса во влагалищной флоре. Наиболее распространенной причиной нарушений во влагалищной экосистеме являются дрожжи, которые ответственны за влагалищный микоз.
Не менее часто диагностируется бактериальный вагиноз — заболевание, вызываемое анаэробными бактериями. Другой причиной воспаления влагалища может быть протозойная инфекция или, реже, вирусы.
Заболевание проявляется как жжение, боль при мочеиспускании, а также водянистые, зеленые или серые выделения из влагалища с очень неприятным рыбным запахом.
Вагинит может также появиться, например, после облучения тазовой области, удаления придатков или химиотерапии. В этом случае выделения из влагалища появляются с неправильным цветом и запахом. Нарушение сопровождается жгучей болью и зудом влагалища и болью во время полового акта и мочеиспускания.
Вагинальное жжение: атрофический вульвовагинит
Атрофические (атрофические) поражения эпителия вульвы и влагалища связаны с дефицитом эстрогена, особенно выраженного у женщин в менопаузе.
В ходе заболевания эпителий истончается, а жировая ткань половых губ исчезает. Затем появляются, сухость влагалища, жжение и зуд, контактные кровянистые пятна и желтые выделения.
Жжение во влагалище при беременности
Гормоны беременности меняют pH влагалища с кислого на щелочной, что способствует интимным инфекциям. Именно поэтому беременным женщинам чаще всего диагностируют вагинальный микоз.
Существует также риск диагностирования гораздо более серьезных бактериальных инфекций, которые могут привести к выкидышу или преждевременным родам.
Поэтому беременная женщина, почувствовав жжением и зуд влагалища, а также отметив выделения из влагалища и другие симптомы половых заболеваний, должна как можно скорее обратиться за гинекологической консультацией.
Жжение влагалища: аллергические реакции
Жжение и сильный зуд влагалища, а также покраснение, припухлость и выделения могут указывать на аллергическую реакцию на используемые гигиенические средства, например парфюмированные гигиенические прокладки, дезодоранты для интимной гигиены, а также на средства, в которых стирается нижнее белье, то есть порошок, отбеливатели или мыло.

Аллергия от прокладок
Влагалищное жжение также может быть вызвано ношением грязного или ветрозащитного белья.
Жжение влагалища: реакция на лекарства
Некоторые лекарства, особенно антибиотики, нарушают баланс бактериальной флоры. В результате могут размножаться простейшие, кандиды, бактерии или вирусы, которые отвечают за симптомы вагинита.
Вагинальное жжение: контрацепция
Причиной жжения во влагалище может быть оральная гормональная контрацепция. Жгучая вагинальная боль может также беспокоить женщин, которые используют спермициды, вагинальные контрацептивы и колпачки. Также возможна аллергия на латексные презервативы.

Аллергия на латексные презервативы
Вагинальное жжение у девушек
Жжение влагалища у девушки, если оно сопровождается зудом, покраснением вульвы, а также болью при мочеиспускании, может указывать на плохую гигиену интимной области или раздражение химическими агентами (например, содержащимися в мыле, пене для ванн и т. д.).
Следует также обратить внимание на выделения из влагалища, как правило, выделения с неприятным запахом, и межменструальные пятна могут указывать на присутствие инородного тела во влагалище, например, части тампона.
Жжение, зуд, выделения из влагалища, а также покраснение, припухлость интимной области и боль при мочеиспускании — тревожные симптомы. Они могут указывать на грибковую инфекцию (творожистые выделения), стафилококковую или стрептококковую инфекцию (желтые выделения).
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бактериальный вагиноз: причины появления, симптомы, диагностика и способы лечения.
Определение
Бактериальный вагиноз — это инфекционное полимикробное заболевание, связанное с изменением микрофлоры влагалища, при котором происходит значимое уменьшение количества или полное исчезновение палочек Додерлейна (лактобактерий) и их замещение факультативными анаэробными микроорганизмами и/или возбудителем гарднереллеза. Увеличение уровня лейкоцитов в вагинальном отделяемом и признаки воспаления стенок влагалища могут отсутствовать.
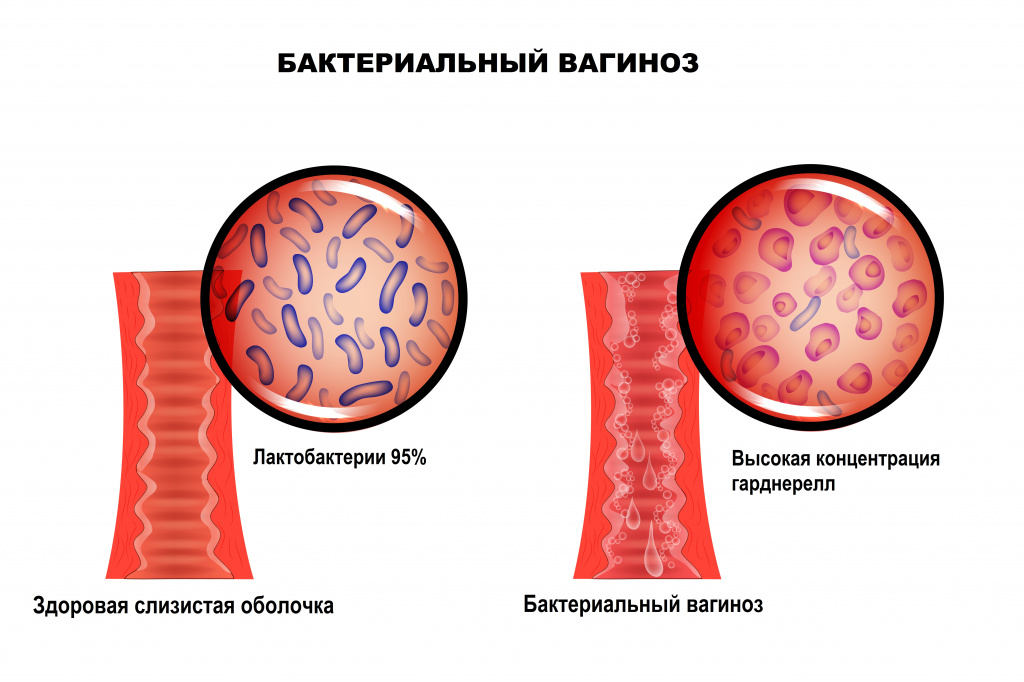
Отличительной особенностью заболевания является отсутствие какого-либо одного конкретного возбудителя. Микрофлора, приходящая на смену лактобактериям, может быть различной и чаще всего представлена условно-патогенными бактериями. Кислотность среды влагалища смещается в сторону ощелачивания. При нарушении экосистемы влагалища формируется хорошо структурированная полимикробная пленка (биопленка - форма микробных сообществ), покрывающая вагинальный эпителий и состоящая из анаэробных бактерий, что приводит к рецидивирующему течению бактериального вагиноза. В биопленках бактерии защищены от компонентов врожденного и приобретенного иммунитета.
В норме ведущее место (95%) в вагинальном микробиоценозе занимают палочки Додерлейна, продуцирующие перекись водорода и молочную кислоту.
Они поддерживают постоянство богатой кислородом кислой рН-среды и играют роль местных факторов защиты. В случае нарушения защитных механизмов патогенные или условно-патогенные микроорганизмы транзиторной или факультативной флоры прикрепляются к клеткам влагалищного эпителия с последующим размножением и повреждением тканей.
Бактериальный вагиноз является наиболее частой причиной патологических вагинальных выделений у женщин репродуктивного возраста, однако иногда он может наблюдаться и у девочек до менархе, и у женщин в период менопаузы.
Причины появления бактериального вагиноза
Предрасполагающие факторы, ведущие к развитию бактериального вагиноза:
- использование антибактериальных препаратов;
- длительное применение внутриматочных контрацептивов;
- ношение синтетического нижнего белья, злоупотребление прокладками на каждый день и тампонами, которые препятствуют проникновению кислорода;
- длительный прием антибиотиков;
- хронические заболевания кишечника и другие состояния, вызывающие дисбактериоз;
- использование пероральных контрацептивов;
- перенесенные ранее воспалительные заболевания урогенитального тракта;
- нарушение гормонального статуса, сопровождающееся нарушением менструального цикла, преимущественно по типу олигоменореи или аменореи;
- атрофия слизистой оболочки влагалища;
- снижение иммунитета;
- воздействие малых доз ионизирующего излучения;
- стрессовые воздействия на организм.
Классификация бактериального вагиноза на основании микроскопического исследования:
- Компенсированный бактериальный вагиноз — количество лактобактерий снижено, что является фактором риска заселения влагалища патогенными микроорганизмами.
- Субкомпенсированный — низкий уровень лактобактерий и растущее число условно-патогенных микроорганизмов.
- Декомпенсированный — в мазке выявляются условно-патогенные микроорганизмы, лактобактерии отсутствуют, выражены клинические симптомы бактериального вагиноза.
У большинства женщин бактериальный вагиноз протекает бессимптомно и может быть обнаружен случайно во время рутинного осмотра и взятия мазка.
Интенсивный рост факультативной флоры, образование патологических биопленок сопровождается появлением влагалищных выделений с характерным неприятным запахом.
Острый бактериальный вагиноз проявляется выделениями из влагалища, имеющими серовато-белый цвет, однородную консистенцию, неприятный «рыбный» запах; болезненностью во время половых актов; дискомфортом, зудом и жжением в половых органах (могут быть выражены слабо либо отсутствовать); болезненностью, резью при мочеиспускании, болью внизу живота в надлобковой области (редко).
Хронический бактериальный вагиноз — это непрерывное течение заболевания более 2-х месяцев, несмотря на проводимое лечение. Как правило, он сочетается с нарушением гормонального фона и атрофией слизистой оболочки влагалища.
Диагностика бактериального вагиноза
При постановке диагноза у врача есть четыре критерия, которыми он пользуется. Наличие у пациентки трех из них говорит в пользу бактериального вагиноза.
- Наличие гомогенных беловато-серых выделений, равномерно распределяющихся по стенкам влагалища.
- Показатель кислотности при pH-метрии сдвигается в щелочную сторону, повышается уровень влагалищного рН >4,5.
- Положительный аминовый тест с 10% раствором гидроокиси калия (усиление специфического запаха гнилой рыбы) — определение летучих аминов.
- Обнаружение в нативных мазках и/или в мазках по Граму «ключевых клеток», т. е. клеток эпителия влагалища с плотно прикрепленными к их поверхности грамвариабельными микроорганизмами. Лейкоциты в этих мазках содержатся в пределах нормы, что говорит об отсутствии воспаления, а уровень лактобактерий снижен вплоть до полного отсутствия.
Микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму. Материалом для оценки состояния флоры влагалища служат гинекологические мазки (отделяемое наружных половых органов, уретры, влагалища, шейки матки, полости матки).
Краткая характеристика Микроскопического исследования мазка, окрашенного по Граму Бактериоскопия (от лат. «скопео» – смотрю) – лабораторный метод исследования бактерий под микроскопом. Метод широко используется врачами разных специальностей при подозрении на инфекционный п.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль при половом акте: причины, заболевания, при которых развивается, методы диагностики и лечения.
Определение
Боль и дискомфорт при половом акте (диспареуния) подразумевают крайне неприятные и болезненные ощущения, возникающие в половых органах в период коитуса. Реакция на эту боль бывает настолько выраженной, что заставляет человека отказаться от половых контактов. Страх боли вызывает мышечный спазм, который не дает получить удовольствие от близости, сопровождается нарушением кровообращения в органах малого таза и дистрофическими изменениями в тканях.
Порочный круг психогенных и органических изменений во многом обусловливает неэффективность лечения при использовании только лекарственной терапии.
Разновидности боли при половом акте
Боль во время полового акта может отличаться по интенсивности и характеру. В зависимости от природы заболевания могут преобладать умеренные диффузные (рассеянные) боли или чувство тяжести внизу живота, ощущение спазма, жжения, зуда. Редко может наблюдаться распространенная выраженная боль в области матки или внизу живота.
Боль дифференцируют по локализации (на входе во влагалище или глубокую боль в области матки), времени возникновения (в начале коитуса, во время активной фазы или после полового акта), ситуационности (только с определенным партнером или только в определенном положении).
Независимо от локализации и характера боли она всегда сопровождается негативными эмоциями, заставляющими со страхом и неприязнью относиться к половому акту.
Возможные причины боли при половом акте
Международная классификация болезней выделяет две причины болевого синдрома – органическую (связанную с заболеваниями мочеполовых путей) и психосоматическую (первичное звено связано с психологическим расстройством).
Органическая диспареуния у женщин
У женщин боль может быть вызвана вагинизмом, или спазматическим сокращением мышц влагалища при проникновении туда полового члена. Причина вагинизма чаще всего кроется в отрицательном отношении к сексу, вызванном предшествующим стрессом, болью или изнасилованием.
Реже диспареуния отмечается после травм половых органов, родов или операций в области таза. По статистике боль испытывают более четверти женщин после кесарева сечения, а также многие кормящие матери.
Боль с последующим сокращением мышц влагалища может быть вызвана недостаточным количеством лубриканта (смазки) при отсутствии возбуждения в начале полового акта, а также из-за атрофии слизистой оболочки влагалища в результате снижения уровня эстрогена (женского полового гормона) у женщин во время менопаузы.
Снижение уровня эстрогенов и сухость слизистой влагалища могут стать следствием химиотерапевтической и радиологической терапии.
Воспаление слизистой оболочки вульвы связано с атрофическими изменениями тканей из-за нарушения углеводного обмена и дефицита эстрогенов. Диабетический вульвит характеризуется стандартными признаками воспаления - покраснением, отеком и болью во время половых контактов.
Вульводиния (вульварный вестибулит) также относится к распространенным причинам диспареунии, когда боль возникает при входе полового члена во влагалище. Это состояние объясняется многократным усилением передачи импульса с рецепторов влагалища в головной мозг. При такой чувствительности даже незначительное раздражение воспринимается женщиной как сильная и нестерпимая боль. Иногда такая боль может провоцироваться вульвовагинальным кандидозом и папилломатозом.
Болезненность половых актов наблюдается, когда присутствуют патологические процессы в мочеиспускательном канале и мочевом пузыре. Так, интерстициальный цистит (синдром болезненного мочевого пузыря) почти в половине случаев сопровождается диспареунией, которая и заставляет женщин обратиться к врачу. Боль в этом случае возникает не только во время полового акта, но и при наполнении мочевого пузыря, а ее пик приходится на момент позыва к мочеиспусканию.
Тазовые боли, одним из проявлений которых служит диспареуния, характеризуются постоянными или циклическими болезненными, тянущими ощущениями в области крестца, поясницы или в нижних отделах живота. Это состояние может быть обусловлено как гинекологическим заболеванием, так и не иметь явной органической основы. Чаще всего диспареуния в составе тазовых болей возникает у пациенток с эндометриозом, при этом они также жалуются на тазовую боль, дисменорею (выраженные циклические боли внизу живота) и обильные менструации.
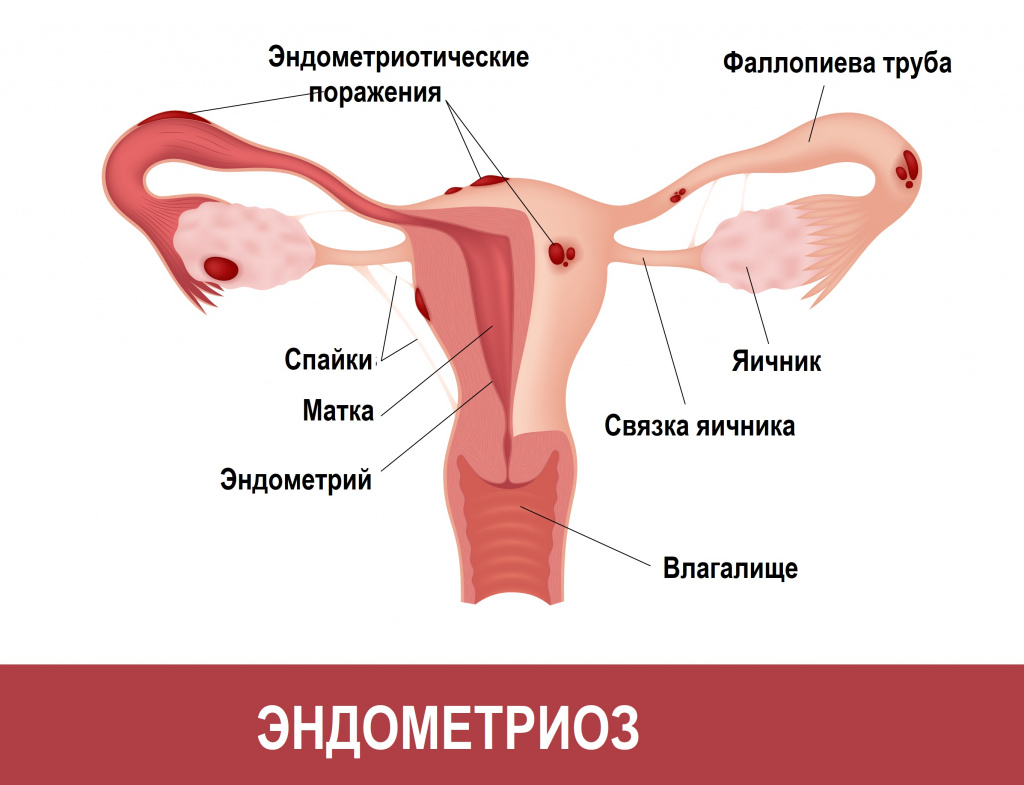
Тазовые боли и диспареуния иногда возникают при патологическом положении матки (загибе матки, ретроверсии матки), ослаблении тонуса тазового дна.
Застойные и воспалительные изменения в органах малого таза приводят к спаечным процессам, что усугубляет болевой синдром.
Органическая диспареуния у мужчин
У мужчин наиболее распространенными причинами боли во время полового акта служат воспалительные заболевания предстательной железы и мочеиспускательного канала.
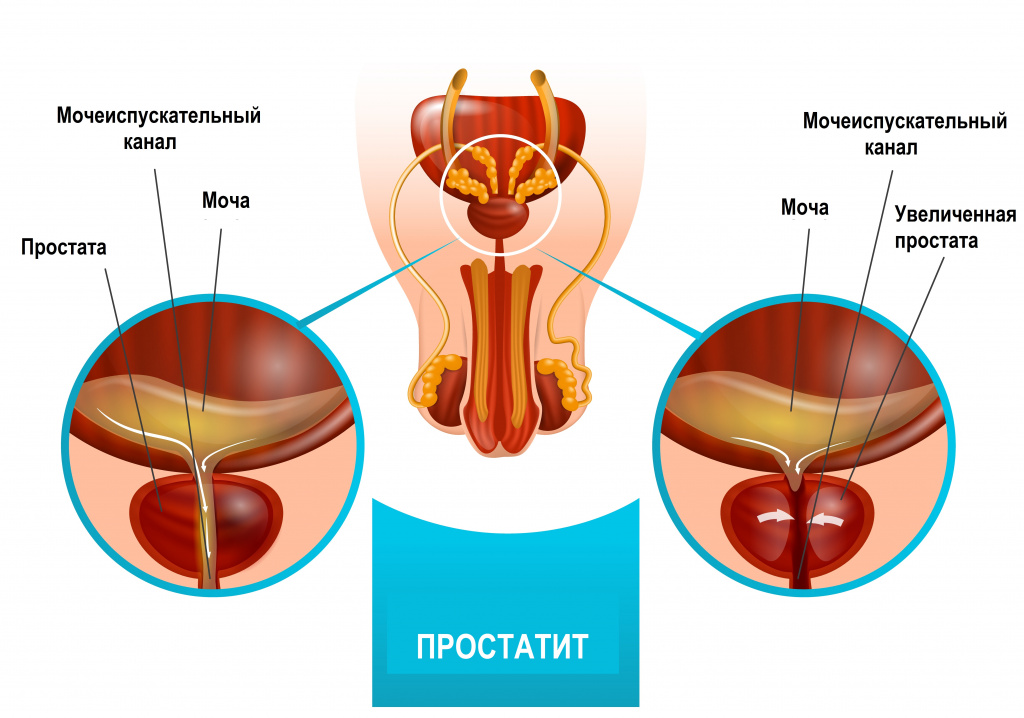
Боль возникает, как правило, в момент эякуляции. Если же болевой синдром сопровождает момент эрекции, то может быть вызван воспалением или потерей эластичности крайней плоти.
Диспареуния часто служит симптомом инфекционных заболеваний мочеполового тракта, например, урогенитального хламидиоза. Одновременно могут наблюдаться выделения из уретры, болезненное мочеиспускание и симптомы эпидидимита (воспалительного заболевания придатка семенника) или простатита (воспалительного заболевания предстательной железы).
Фиброзные бляшки в белочной оболочке и кавернозной ткани полового члена при болезни Пейрони становятся причиной деформации полового члена во время эрекции, что сопровождается болезненными ощущениями при половом акте.
Психосоматическая диспареуния
Помимо органической природы у диспареунии есть и психогенные причины: неправильное сексуальное воспитание, психоэмоциональные травмы, задержка психосексуального развития, неблагоприятное начало половой жизни. Часто у пациентов в анамнезе выявляются гинекологические и урологические заболевания, которые отличаются длительным течением. Психосоматическая диспареуния может сопровождаться и патологией половых органов, однако их выраженность невелика и чаще всего представлена лишь незначительными изменениями.
К каким врачам обращаться при боли во время полового акта
Диспареуния объединяет в себе комплекс проблем, решение которых может быть обеспечено совместной работой врачей.
Как правило, женщина, испытывающая боль во время полового акта, обращается к врачу-гинекологу , однако лечение без учета психосоматических расстройств может быть неэффективным, поэтому рекомендуется подключить к терапии сексопатолога.
Мужчине, испытывающему боль во время полового акта, следует обратиться к урологу .
Диагностика и обследования при боли во время полового акта
Диагностика заболевания, вызвавшего диспареунию, затруднена и включает, как правило, несколько этапов.
В первую очередь необходим тщательный сбор анамнеза, который позволяет выявить не только характер и локализацию боли, но и время ее появления (с самого начала половой жизни, после родов или операций, с наступлением менопаузы и т.д.). Очень важно оценить психосоциальные факторы – стресс при первом половом акте, случаи нежелательного секса, насилие, неудовлетворенность семейной жизнью, отсутствие либидо.
После сбора анамнеза у женщин проводится осмотр наружных половых органов, который позволяет визуализировать участки покраснения, признаки кандидоза или вагиноза. Врач также проводит пальцевое или бимануальное (двуручное) обследование, в частности, это необходимо для выявления вагинизма и вульводинии. При наличии выделений необходимы исследование мазка по Папаниколау, микроскопия на влажном стекле и выполнение посева.
Бактериологическое исследование биоматериала с целью выделения и идентификации условно-патогенных микроорганизмов – возбудителей неспецифических инфекционно-воспалительных заболеваний урогенитального тракта − с определением чувствительности выделенных патогенов к стандартному спектру ант.
Читайте также:

