Жировик на соске при кормлении
Обновлено: 16.04.2024
Автор - Сергей Александрович Тверезовский, хирург-онколог, маммолог, онкодерматолог, к.м.н., врач высшей категории.
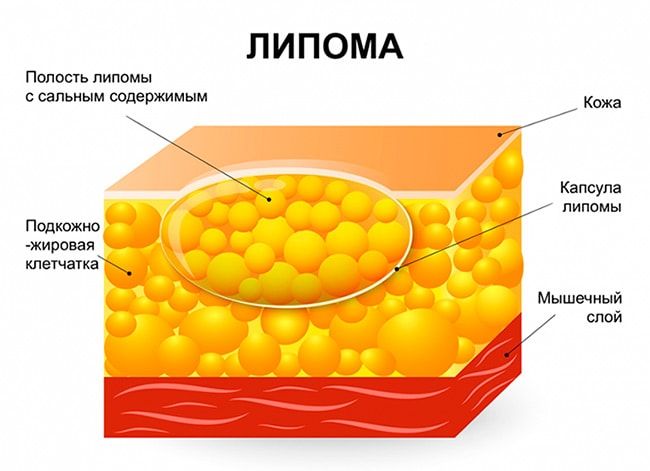
Липома в молочной железе - это доброкачественная опухоль из жировой ткани, в тонкой соединительно-тканной капсуле. Липома грудной железы может встречаться в любой части организма, где есть жировая ткань, в том числе и в молочной железе.
Не стоит этот вид опухоли путать с атеромой (эпидермальной кистой) которую в народе достаточно часто называют «жировик в молочной железе». Атерома - это опухолеподобное образование из придатков кожи, и несмотря на то, что внешне они с липомой могут быть схожи и появляться в молочной железе, это - разные образования.
Как правило, липома молочной железы - это медленно растущая опухоль, не склонная к злокачественному перерождению. В неблагоприятных условиях липома грудной железы может переродиться в злокачественную опухоль - липосаркому.
Обычно липома в молочной железе начинает беспокоить женщину только в случае большого размера, при бурном росте или когда она деформирует или изменяет размер молочной железы. Болевые ощущения не характерны для липомы (только при больших размерах), к коже молочной железы и сосково-ареолярному комплексу она плотно не фиксируется (в отличии от вышеупомянутой атеромы молочной железы, которая всегда плотно прилегает к коже).
Почему возникает липома в молочной железе?
Единого мнения по поводу причин возникновения липомы грудной железы нет. Можно только сказать, что появление и рост липомы не зависит от гормонального фона в женском организме (в отличие от других доброкачественных и/или злокачественных опухолей молочной железы).
Существует определенная генетическая предрасположенность к возникновению множественных липом в организме, в том числе и в молочной железе. Она проявляется множественным опухолевым ростом в жировой клетчатке (липоматоз). Часто в таких случаях прослеживается и семейный анамнез.
Липома молочной железы — доброкачественная опухоль груди, происходящая из жировой ткани. Обычно рост неоплазии не сопровождается болью или другими дискомфортными ощущениями. Липома выявляется случайно в виде округлого, гладкого, эластичного, безболезненного объемного образования. Диагностируется с использованием методов ультразвукового исследования, маммографии и цитологического анализа материала, полученного с помощью аспирационной биопсии. При отсутствии клинических симптомов показано наблюдение в динамике. Большие и быстрорастущие опухоли удаляют хирургически путем энуклеации, аспирации или секторальной резекции.
Общие сведения
Липомы (жировые опухоли, жировики) молочных желез могут быть как самостоятельным заболеванием, так и проявлением липоматоза — множественного поражения организма подобными неоплазиями, обычно имеющего наследственный характер. Липомы составляют до 10% случаев объемных образований, выявляемых в груди. Чаще патологию диагностируют у женщин после 40 лет, вступивших в период инволютивных изменений. У 94-95% пациенток опухоль расположена поверхностно и отличается небольшими размерами (не более 2 см). У больных репродуктивного возраста жировые неоплазии имеют разное гистологическое строение, в климактерическом периоде чаще выявляют липомы с фиброзными элементами.

Причины липомы молочной железы
Образование жировой опухоли груди — полиэтиологический процесс, который может быть вызван как внутренними (генетическими, метаболическими и гормональными), так и внешними факторами. Хотя специалисты в сфере маммологии не пришли к окончательным выводам о причинах возникновения липом, было предложено несколько теорий происхождения этих новообразований. Основными из них являются:
- Генетическая. Доброкачественное разрастание жировой ткани в молочной железе может быть проявлением наследственной патологии, возникающей при дефекте гена HMG I-C и некоторых других участков хромосом. Обычно в таких случаях липомы являются множественными и служат одним из клинических проявлений наследуемых липоматозов: синдромов Вернея-Потена, Грама, Деркума, Роша-Лери.
- Гормональная. Поскольку заболевание чаще выявляют у женщин старше 40-45 лет, некоторые авторы с вязывают его происхождение с гормональной перестройкой, происходящей в климактерическом возрасте. Образование липомы может стать результатом сбоя процессов естественной инволюции молочной железы или метаболического менопаузального синдрома.
- Обменная. У части пациенток с липомой груди в крови повышена концентрация ЛПНП (липопротеидов низкой плотности). Плохо проникая через эндотелий сосудов, такие жиры накапливаются в тканях и инкапсулируются. Уровень ЛПНП повышается при гиподинамии, избыточном потреблении продуктов животного происхождения, дефектах ферментных систем.
- Экзогенная. Физиологичное распределение клеток жировой ткани управляется тонкими механизмами внутренней саморегуляции. К их сбою и локальному накоплению жира в молочных железах могут привести местные повреждающие факторы: травмы груди, термические воздействия (ожоги, отморожения), разрезы при пластических операциях, ношение неудобного белья.
Наиболее вероятно, что образование липом в тканях молочной железы происходит при сочетании нескольких названных причин. Некоторые исследователи указывают на роль соблюдения правил личной гигиены в возникновении патологии жировой ткани из-за накопления так называемого кожного сала, производимого сальными железами кожи. Однако в развитии жировиков грудных желез эта причина не является ведущей.
Патогенез
Основным механизмом формирования липом в грудных железах является опухолевидный рост образования без возникновения атипии клеток. По данным многочисленных гистологических исследований, в большинстве случаев жировая неоплазия происходит из одной камбиальной клетки, в результате клонирования (размножения) которой формируется вся популяция. Подтверждением этой гипотезы патогенеза служит дольчатая структура многих липом и выявление в них клеток с высокой митотической активностью. Кроме адипоцитов в состав таких новообразований могут входить мышечные, сосудистые и фиброзные клеточные элементы.
Классификация
При определении типа липомы молочной железы оценивают ее гистологический состав, локализацию, степень отграничения от окружающих тканей. Размеры неоплазии в классификации обычно не учитывают. Ключевой критерий отнесения новообразования к определенному виду — соотношение жировых, фиброзных, мышечных и сосудистых элементов в его структуре. Соответственно различают:
- Классические липомы, представленные исключительно жировыми клетками (адипоцитами).
- Липофибромы, состоящие из жировой и соединительной ткани с преобладанием первой.
- Фибролипомы, в составе которых преобладают соединительнотканные элементы, но присутствует и жир.
- Ангиолипомы, содержащие в жировой ткани значительное количество кровеносных сосудов.
- Миксолипомы, жировые клетки которых продуцируют слизь, накапливающуюся в новообразовании.
- Миолипомы, объединяющие в структуре жировые дольки и гладкомышечные волокна.
Миолипомы и миксолипомы в ткани грудных желез встречаются крайне редко, основной формой заболевания являются классические липомы и фибролипомы. Обычно доброкачественные жировые неоплазии молочных желез бывают единичными, реже — попарно-симметричными или множественными. Для оценки прогноза и выбора врачебной тактики важно определить, как опухоль отграничена от других тканей и где она находится. С учетом этих критериев выделяют:
По степени отграничения:
- Узловые липомы — хорошо сформированные новообразования с капсулой из соединительной ткани.
- Диффузные липомы — редко встречающиеся неоплазии, которые проникают в окружающую жировую клетчатку.
- Подкожные липомы, не проникающие в паренхиму грудной железы.
- Интрамаммарные липомы, локализующиеся между дольками груди.
- Глубокие липомы, расположенные за молочной железой.
Симптомы липомы молочной железы
Обычно медленный рост липом не сопровождается болевыми ощущениями и дискомфортом, поэтому новообразование случайно самостоятельно выявляется женщиной при достижении размеров 1,5-2 см или обнаруживается во время профилактического обследования груди. Крайне редко неоплазия вызывает косметический дефект за счет достижения больших размеров — до 5 и более см в поперечнике. Наибольшая из обнаруженных липом имела диаметр 12 см и весила около 500 г. Боль возникает только при глубоких объемных образованиях, которые могут прорастать в фасцию и волокна подлежащей грудной мышцы. Зачастую липомы расположены подкожно в верхненаружном квадранте одной или обеих грудных желез.
При прощупывании жировая опухоль безболезненная, имеет круглую или овальную форму, гладкую поверхность, четкие контуры, мягко-эластическую консистенцию. Если в составе неоплазии присутствуют слизь и сосуды, она пальпируется как тестообразный или желеобразный узел. Липофибромы и фибролипомы являются более плотными. При дольчатой структуре новообразования кожа над ним может растягиваться, за счет чего возникает небольшой рельеф в виде вдавливаний (углублений). Подкожные виды липом хорошо смещаются по отношению к тканям молочной железы, интрамаммарные менее подвижны, глубокие и диффузные опухоли прощупать практически не удается.
Осложнения
Обычно липомы груди причиняют только косметическое неудобство. Подтвержденных статистических данных о частой малигнизации таких новообразований нет – считается, что жировики мало склонны к перерождению в липосаркому. Риск возрастает в случаях, когда неоплазия имеет большие размеры и регулярно подвергается травматическим воздействиям. Новообразования с соединительной тканью в своем составе иногда склонны к кальцификации, при этом за счет уплотнения и давления на нервные волокна могут возникать болезненные ощущения. Одним из редких осложнений липом является их нагноение или некроз вследствие нарушения кровоснабжения.
Диагностика
Поскольку липома молочной железы не имеет специфической симптоматики, основными диагностическими методами становятся инструментальные и лабораторные исследования. С их помощью можно точно определить локализацию неоплазии, ее размеры, форму и гистологическое строение. Это позволяет исключить другие виды новообразований и выбрать оптимальную врачебную тактику. Для постановки диагноза наиболее информативны:
- УЗИ молочных желез. Образование имеет четкие контуры, является изо- или гиперэхогенным. Повышенная плотность тканей характерна для неоплазий с фиброзным компонентом.
- Маммография. На снимке липома представлена рентгенопрозрачным (серым) образованием с четким контуром и рентгеноконтрастной капсулой. Диффузные опухоли таким методом выявить сложно.
- Пункционная биопсия груди. Наиболее достоверный способ, позволяющий точно определить состав неоплазии. Обычно материал для цитологического исследования получают аспирационным методом.
Дифференциальная диагностика липомы выполняется с узловыми формами мастопатии, фиброаденомами и другими доброкачественными опухолями молочных желез, раком груди, липосаркомой, инволюцией грудных желез по липо-фиброзному или фиброзно-кистозному типу. При необходимости дополнительно назначают МРТ, КТ, исследование уровня онкомаркеров крови (гликопротеина CA 15-3 и др.). К постановке диагноза может привлекаться онколог-маммолог.
Лечение липомы молочной железы
В подавляющем большинстве случаев при подтвержденном диагнозе доброкачественной липомы пациенткам с небольшими новообразованиями и отсутствием боли рекомендовано динамическое наблюдение. Такие женщины 1-2 раза в год должны проходить осмотр у маммолога и маммографию. Эффективных консервативных методов лечения жировых опухолей не существует. Некоторые специалисты сообщают о рассасывании образований диаметром до 2 см после введения в них глюкокортикоидного препарата дипроспана. Однако такой подход широкого распространения не получил, достаточного массива достоверных данных о его результативности пока что не накоплено. При ускорении роста опухоли, наличии грубого косметического дефекта, значительных болевых ощущениях рекомендовано хирургическое удаление неоплазии. Способ выполнения операции и объем вмешательства определяются с учетом типа липомы:
- Энуклеация опухоли с капсулой. Показана при узловых новообразованиях. Вылущивание неоплазии с окружающей ее оболочкой позволяет предотвратить рецидив. Вмешательство выполняется традиционным способом при помощи скальпеля, с использованием лазерного или радиоволнового аппарата.
- Аспирация содержимого опухоли. Жировая ткань удаляется через прокол кожи молочной железы и капсулы новообразования. Рубцов после такого вмешательства не остается. Недостатком метода является невозможность удалить оболочку липомы. В последующем это может привести к рецидиву опухолевого процесса.
- Секторальная резекция груди. Операция показана при диффузных формах липомы, больших опухолях и подозрении на злокачественный характер новообразования. Неоплазия иссекается в пределах здоровых тканей груди по нанесенным под УЗИ-контролем контурам.
Прогноз и профилактика
Прогноз благоприятный. Опухоль растет очень медленно и обычно не доставляет неприятных ощущений. При правильно проведенном оперативном вмешательстве заболевание не склонно к рецидивированию. Первичная профилактика липом груди предполагает исключение факторов, способствующих неогенезу, в первую очередь травматических и других повреждений. Рекомендуется рациональный прием гормональных препаратов, ограниченное выполнение вмешательств, способных спровоцировать дисгормональные состояния, достаточная двигательная активность и здоровое питание. Задачей вторичной профилактики является своевременное обнаружение опухоли и исключение злокачественного характера новообразования.
Воспаление соска – это инфекционный процесс бактериальной, грибковой или вирусной природы, возникающий в области сосково-ареолярного комплекса. Основные признаки: боль и уплотнение в соске, гиперемия кожи околососковой области, появлений жидких выделений (гнойных, сукровичных или кровянистых) из молочных желез. Диагноз устанавливается на основании жалоб, данных физикального осмотра, лабораторных и инструментальных методов (дуктография, УЗИ и рентгенография молочных желез). Лечение консервативное с назначением антибиотиков и обработкой очага воспаления противовоспалительными мазями.
Общие сведения
Воспаление соска (телит) редко протекает изолированно, обычно сочетается с ареолитом (воспалением ареолы) или маститом. Статистические данные о распространенности патологии неизвестны. Телит чаще наблюдается у женщин, кормящих грудью, однако не исключается его развитие у мужчин, новорожденных и нелактирующих женщин. Как правило, инфекция соска присоединяется вторично, на фоне другой патологии грудных желез, гормональных или иммунных нарушений. Возникновение воспалительного процесса возможно в одном или обоих сосках. Актуальность проблемы в маммологии связана с тем, что за телитом может скрываться онкологическое заболевание – рак Педжета.

Причины воспаления соска
Заболевание вызывает патогенная микрофлора, которая проникает в структуры соска через дефект эпителия или с током крови из хронических очагов инфекции в организме. Чаще сосок инфицируется золотистым стафилококком и стрептококком агалактия, реже - вирусом герпеса, грибами рода Кандида и другими возбудителями. К факторам, активизирующим размножение патогенных микроорганизмов, относятся:
- Лактостаз. Застой молока провоцирует размножение условно-патогенных бактерий, что вызывает воспаление в молочных ходах. Бактерии по протокам проникают в сосок и обуславливают развитие воспаления. Лактостазу способствуют плоские или втянутые соски, при наличии которых возникают трудности с кормлением грудью, и ее неполноценное опорожнение.
- Трещины соска. Часто диагностируются у женщин в послеродовом периоде и у пациентов с повышенной сухостью кожи. Изъязвление трещин приводит к присоединению вторичной инфекции и воспалению соска.
- Экзема соска, аллергический дерматит. Сопровождаются папулезной (при дерматите) или везикулезно-эритематозной (при экземе) сыпью и интенсивным зудом. Расчесывание высыпаний вызывает образование ссадин, мокнущих эрозий, которые инфицируются и воспаляются.
- Внутрипротоковая патология. При развитии внутрипротоковой папилломы или расширении молочных ходов из соска появляются выделения различного характера (со слизью или с прожилками крови). Выделения служат питательной средой для бактерий, что активизирует их размножение.
- Травма молочной железы. Травмирование груди сопровождается формированием гематомы и последующим ее нагноением с проникновением инфекции в ткани соска. Также воспалению соска способствуют его микротравмы (укусы насекомых, царапины).
У женщин к развитию болезни предрасполагают доброкачественные опухоли груди, гипотиреоз, наличие воспалительных очагов в организме, ослабленный иммунитет (перенесенные инфекционные заболевания, переохлаждение, стрессы). У мужчин телит и ареолит нередко сопровождают гинекомастию, появлению которой способствуют гормональные нарушения, прием анаболических препаратов, ожирение и сахарный диабет.
Патогенез
Внедрение патогенной микрофлоры в сосок может происходить двумя путями: через поврежденный эпителий – экзогенно и из очагов хронической инфекции – эндогенно. Микроорганизмы проникают в межклеточные щели, лимфатические сосуды и далее распространяются с током лимфы в глубжележащие ткани: гладкомышечные слои, млечные протоки, сальные и потовые железы. В ответ на распространение возбудителей организм реагирует местными и общими симптомами. Местная реакция заключается в изменении кровообращения в соске: сначала возникает артериальная гиперемия, позднее развивается венозный стаз, что ведет к образованию отека и тромбов, возникновению болей, местному повышению температуры, появлению сукровичных или гнойных выделений из соска. Образование секрета обусловлено экссудацией жидкости в межклеточное пространство эпителия млечных ходов за счет повышения проницаемости сосудистой стенки. Общая реакция организма проявляется симптомами интоксикации и зависит от вирулентности возбудителей, концентрации выделенных ими токсинов и продуктов распада тканей, выраженности иммунитета.
Симптомы воспаления соска
Интенсивность клинических проявлений заболевания может варьироваться в зависимости от этиологического фактора, порога болевой чувствительности и иммунитета. Пальпация молочной железы позволяет определить нагрубание соска или уплотнение в ареоле, болезненность сосково-ареолярной области, отечность железы. Кожа над очагом воспаления гиперемирована, из млечных протоков выделяется сукровичный, кровянистый или гнойный секрет. Боли при телите могут быть постоянными или возникать только при сдавливании соска. Секрет из соска также может выделяться непрерывно или только при его сжатии. Лактирующие женщины ощущают боль в процессе кормления ребенка, чрезмерную чувствительность и жжение соска. При герпетической природе заболевания, помимо перечисленных признаков, на ареоле возникают везикулы с прозрачным содержимым и интенсивный зуд.
Синдром интоксикации включает подъем температуры до фебрильных цифр, увеличение подмышечных, подключичных и шейных лимфоузлов, утомляемость, слабость и недомогание, потерю аппетита и другие признаки. При ареолите воспалительный процесс развивается в железах Монтгомери, что проявляется отечностью одного или нескольких бугорков, их болезненностью и выделением коричневатого или бесцветного секрета.
Осложнения
Несвоевременное обращение к врачу ведет к возникновению осложнений. Инфекционный процесс может распространиться вглубь молочной железы, что вызывает мастит, флегмону, в запущенных случаях - гангрену груди. При грибковой природе телита грудной ребенок может инфицироваться кандидами с развитием молочницы ротовой полости. При продолжительном выделении секрета из соска, постоянном раздражении кожи не исключено возникновение злокачественного процесса. Гнойное воспаление ареолярно-сосковой области заканчивается формированием грубых рубцов, деформацией соска и в некоторых случаях всей молочной железы.
Диагностика
Диагностика воспаления соска не представляет сложностей и включает сбор жалоб пациента, изучение анамнеза (связь с грудным вскармливанием, наличие эндокринной патологии, заболеваний и травм молочных желез в прошлом и в настоящее время), осмотр, пальпацию груди и регионарных лимфоузлов. Для уточнения диагноза проводятся лабораторные и инструментальные методы обследования:
- Анализы крови. В клиническом анализе крови определяются признаки воспаления (лейкоцитоз с нейтрофильным сдвигом, увеличение СОЭ). Биохимический анализ подтверждает имеющиеся нарушения обмена веществ и воспаление (повышение ферментов печени, снижение общего белка, повышение сахара, появление С-реактивного белка).
- Исследование гормонов и онкомаркеров. С целью выявления эндокринной патологии назначается анализ крови на гормоны щитовидной железы, надпочечников, половые гормоны, пролактин. В случае подозрения на рак молочной железы исследуется кровь на онкомаркеры (СА 15–3, СА 27–29).
- Исследование выделений из соска. При бакпосеве секрета на питательные среды идентифицируется возбудитель и определяется его чувствительность к антибиотикам. Изучение цитограммы позволяет исключить онкологический процесс.
- Дуктография. Предполагает исследование молочных ходов с помощью введения контраста в их просвет. Помогает выявить новообразование (внутрипротоковую папиллому) или расширение ходов (эктазию млечных протоков).
- УЗИ молочных желез, маммография. Позволяют оценить распространенность воспалительного процесса и диагностировать начинающийся мастит. Взаимодополняют друг друга при исключении доброкачественных и злокачественных образований молочных желез.
С целью выявления патологии, способствующей возникновению телита, приглашаются смежные специалисты: эндокринолог, дерматолог. Воспаление соска следует дифференцировать с карциномой Педжета.
Лечение воспаления соска
В неосложненных случаях заболевания проводится местная консервативная терапия. Сосок и ареола обрабатываются антибактериальными мазями, в случае кандидозной природы воспаления - противогрибковыми мазями, а при герпетической инфекции - противовирусными. Выраженные симптомы интоксикации и гнойный процесс свидетельствуют о присоединении бактериальной инфекции и требуют перорального приема антибиотиков широкого спектра действия (пенициллины, цефалоспорины, тетрациклины).
Лактирующим женщинам при формировании гнойных очагов в сосково-ареолярной зоне и появлении гноя в молоке кормление грудью запрещается, но необходимо регулярное сцеживание. Для облегчения боли допускается прикладывание к воспалительному очагу холодного компресса, который не только снимает болевые ощущения, но и уменьшает признаки воспаления (отек, гиперемию), и прием НПВС. При формировании абсцесса выполняется его вскрытие и дренирование. На этапе заживления назначаются мази, ускоряющие регенерацию тканей.
Прогноз и профилактика
При ликвидации этиологических факторов, вызывающих воспаление соска, прогноз благоприятный. Профилактика заболевания при грудном вскармливании заключается в соблюдении правил ухода за молочными железами, предупреждении трещин сосков, правильном прикладывании ребенка к груди. Общая профилактика включает регулярное обследование у маммолога и устранение заболеваний, протекающих со стертой клинической картиной (внутрипротоковая папиллома, эктазия млечных ходов), исключение контактов с аллергенами, коррекцию эндокринных расстройств, здоровое питание, отказ от вредных привычек и укрепление защитных сил организма.
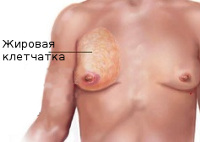
Липомастия — избыточное отложение жира в груди у мужчин. Проявляется увеличением объема грудных желез, смещением соска и ареолы вниз. Субъективные жалобы отсутствуют. В диагностике используют УЗИ груди и лабораторные методы исследований. Для коррекции расстройства обычно достаточно снижения калорийности диеты и повышения физических нагрузок. При значительной выраженности жировых отложений назначают препараты, ускоряющие обмен веществ и уменьшающие всасывание жира в кишечнике. В крайних случаях и при настойчивом желании пациента применяют оперативное лечение (липосакцию, мастопексию).
Общие сведения
Липомастия (ложная, или жировая, гинекомастия, псевдогинекомастия) — достаточно распространенное проявление нарушений жирового обмена, которое не представляет угрозы здоровью мужчины, но может способствовать возникновению психологических проблем. Такое отложение жира возникает у мужчин разного возраста, от подростков до пожилых людей. «Чистая» липомастия наблюдается преимущественно у пациентов в возрасте 20-50 лет, в то время как при половом созревании и инволюции патология обычно сочетается с признаками гинекомастии. Значимость правильной диагностики при увеличении грудных желез у мужчин обусловлена наличием в числе провоцирующих факторов достаточно серьезных соматических заболеваний и эндокринопатий.

Причины липомастии
К избыточному накоплению жира в грудных железах у мужчин обычно приводит общее ожирение, при котором отмечается пропорциональное изменение объемов других участков тела — в области живота, бедер. Крайне редко подобное отложение жира выявляют у пациентов с нормальным или сниженным весом. Предрасполагающими факторами к развитию ожирения с липомастией являются:
- Наследственная предрасположенность. Конституционально-экзогенный тип ожирения часто возникает на фоне генетически обусловленной лептиновой недостаточности. У таких больных рецепторы гипоталамо-гипофизарной области менее чувствительны к гормону лептину, регулирующему жировой обмен.
- Высококалорийная диета. Избыток калорий, поступающих с едой, аккумулируется организмом в жировых депо. Повышение калоража бывает абсолютным, возникающим вследствие потребления больших количеств калорийных продуктов, и относительным, к которому чаще приводит низкая двигательная активность.
- Злоупотребление алкоголем. При крайне низкой пищевой ценности спиртное имеет высокую калорийность. Употребление алкоголя приводит к нарушению утилизации эстрогенов в печени и накоплению жира по «женскому» типу. Ситуация усугубляется у пациентов, злоупотребляющих пивом, в котором содержатся фитоэстрогены.
- Гормональные нарушения. Жировой обмен нарушается при некоторых заболеваниях надпочечников, поджелудочной и щитовидной желез, употреблении гормональных препаратов, в первую очередь кортикостероидов. Дисбаланс гормонов замедляет основной обмен и способствует отложению избыточного жира.
У ряда мужчин липомастия сочетается с гинекомастией. Такие нарушения обычно вызывает дисбаланс половых гормонов, который наблюдается у мальчиков-подростков в период полового созревания и у пациентов старше 50 лет во время угасания эндокринной функции яичек. Избыток эстрогенов у этих пациентов провоцирует разрастание как жировой, так и железистой ткани молочных желез.
Патогенез
По данным исследований в области маммологии, ключевое звено патогенеза липомастии — увеличение объема, а у некоторых больных и количества жировых клеток в местах отложения жира. Дополнительным фактором становится относительное повышение уровня эстрогенов, возникающее у таких мужчин за счет действия фермента ароматазы, который содержится в жировой ткани и отвечает за превращение тестостерона в эстроген. Повышенная концентрация женских половых гормонов приводит к специфическому гиноидному распределению жира с преимущественным накоплением в области бедер, ягодиц и грудных желез.
Симптомы липомастии
Избыток жировой ткани в груди не сопровождается какими-либо болезненными ощущениями и представляет собой эстетический дефект. Зрительно молочные железы увеличены в размерах, на ощупь безболезненные, мягкие, без уплотнений. Увеличение может быть как небольшим, локализованным в области соска, так и значительным, заметным даже под одеждой. Сосково-ареолярный комплекс при выраженной липомастии часто смещен вниз, однако сосок имеет обычные размеры и цвет, усиления пигментации ареолы не наблюдается. Выделения из соска при надавливании на грудь отсутствуют. Обычно такие нарушения являются двухсторонними и сопровождаются признаками ожирения (увеличенным весом, жировыми отложениями в других зонах).
Осложнения
Как косметический дефект липомастия не представляет какого-либо риска для здоровья мужчины. Однако в ряде случаев она способствует возникновению эмоциональных расстройств. Разрушение целостного образа себя как представителя мужского пола вызывает стыд, стеснение и неуверенность, снижает самооценку. Это может спровоцировать развитие невротических состояний со склонностью субдепрессивному реагированию и привести к ухудшению качества жизни пациента. В наиболее серьезных случаях липомастии возможны нервная анорексия, дисморфофобия, депрессия с суицидальными мыслями, тревожность, ипохондрия, канцерофобия.
Диагностика
Правильность постановки диагноза у мужчин с увеличенными грудными железами влияет на выбор оптимальной врачебной тактики. Основными задачами диагностического обследования при предполагаемой липомастии являются исключение патологических изменений в грудных железах и выявление причин, приведших к разрастанию жировой ткани. Обычно в таких случаях рекомендованы:
- УЗИ груди. Молочные железы отличаются пониженной эхогенностью, очаговые изменения отсутствуют. Паренхиматозная ткань не выявляется. Регионарные лимфоузлы не изменены.
- Определение уровня половых гормонов. Содержание свободного и связанного тестостерона, эстрадиола обычно не изменено. У ряда пациентов наблюдается относительная гиперэстрогения.
Чтобы уточнить причины, способствовавшие развитию липомастии, при необходимости исследуют функции печени (концентрацию билирубина и его фракций, АЛТ, АСТ и др.), щитовидной и поджелудочной желез, надпочечников. При подозрении на истинную или смешанную гинекомастию, рак груди проводят маммографию, пункционную биопсию молочной железы с цитологическим исследованием полученного материала. В сомнительных случаях пациента консультируют эндокринолог, онколог, уролог, гастроэнтеролог, пластический хирург, психиатр.
Лечение липомастии
Обычно объем жировых отложений в области грудных желез уменьшается по мере снижения веса, поэтому мужчинам с липомастией рекомендуют изменить питание и увеличить двигательные нагрузки. Пациентам с выраженным ожирением может понадобиться консультация диетолога и врача ЛФК. При значительном увеличении грудных желез и возникновении психологического дискомфорта применяют:
- Корректоры обмена веществ. При липомастии эффективны средства для повышения основного обмена и снижения всасывания жиров. Такие препараты позволяют уменьшить отложения жира в подкожной клетчатки и ускорить его сжигание.
- Хирургические методы. Лазерную или обычную липосакцию рекомендуют для удаления мягкого жира при отсутствии грубых соединительнотканных перегородок. В остальных случаях липосакцию сочетают с мастопексией (подтяжкой кожи груди).
Прогноз и профилактика
Прогноз благоприятный. Нормализация веса позволяет избавиться от признаков липомастии или существенно уменьшить их проявления. После оперативного удаления избытка жира рецидивы возможны только при продолжении действия провоцирующих факторов. В профилактических целях рекомендованы двигательная активность, рациональное питание с употреблением достаточного количества овощей и фруктов, ограничением жирных и сладких продуктов, отказом от злоупотребления спиртными напитками. При выявлении заболеваний, способствующих развитию липомастии, необходимо регулярно обследоваться у профильного специалиста и принимать поддерживающее лечение.
На сервисе СпросиВрача доступна консультация маммолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


На узи описано образование с активным кровоснабжением. При лактостазе этого не может быть.
Следует провести тонкоигольную пункцию с цитологией. По результату будет понятна тактика.

Наталья, не очень понимаю какие изменения? Я молокоотсосом эту грудь сцеживаю. Соски у меня оба наполовину втянуты всегда были

Здравствуйте. Это лактостаз, который планирует перейти в мастит. Вам сейчас надо следовать простым правилам;
1. Перед каждым кормлением обязательно омыть грудь тёплой водой – для снятия спазма (трижды в день в дополнение к этому можно принимать Но-Шпу для ещё лучшего спазмолитического эффекта)
2. Обязательно кормим малыша этой грудью. Стараемся больше и чаще предлагать именно больную грудь – но не только её (чтобы не образовался лактостаз во второй).
3. После кормления обязательно сцеживаем грудь досуха. Важно – сцеживаться можно ТОЛЬКО после кормления. И после обязательно омываем грудь уже прохладной водой.
4. При лактостазе местно можно наносить гепариновую мазь, для улучшения кровотока в молочной железе, и чтобы ускорить миграцию медиаторов воспаления из этой области. Чередовать её можно с мазью арника (если вы откроете инструкцию, то она противопоказана при грудном вскармливании. Однако аналогичная мазь, которая стоит в 9 раз дороже к применению разрешена. Тут, к сожалению, проблема маркетинга: дорогущий препарат протестировали и выяснили, что он не проникает в грудное молоко. Проводить исследования мази за 75 рублей никому не выгодно. Но это не отменяет ни её эффективности, ни того факта, что арника не проникает в грудное молоко).
5. Также, после омывания и обработки груди мазью, на 10-15 минут можно приложить холод к больной молочной железе.
Читайте также:

