Жирная кожа но как пергамент
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Утолщение кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперкератоз – это аномальное утолщение верхнего слоя кожи (эпидермиса) в результате избыточной инсоляции, воздействия химических веществ, частого трения или давления. Кроме того, гиперкератоз может возникать на фоне некоторых заболеваний.
Утолщение кожи происходит в роговом слое эпидермиса, который является конечной точкой процесса дифференцировки кератиноцитов - клеток, содержащих белок кератин. Именно в роговом слое кератиноциты теряют воду и ядро и превращаются в чешуйки рогового слоя – корнеоциты.
При гиперкератозе происходит ускоренная дифференцировка кератиноцитов, а физиологическое слущивание роговых чешуек с поверхности кожи, наоборот, замедляется.
Разновидности гиперкератоза
В зависимости от происхождения выделяют приобретенный и наследственный гиперкератоз.
По клиническим проявлениям.
- Мозоли – часто встречающаяся разновидность гиперкератоза. Различают несколько видов мозолей, но все они появляются вследствие утолщения кожи в местах, наиболее подверженных механическому воздействию. Причем такое изменение кожи может быть связано как с усиленными физическими нагрузками, так и с различными хроническими заболеваниями, что характерно для пожилых пациентов.
- Роговая (тилотическая) экзема проявляется гиперкератозом ладоней и подошв.
- Псориаз - аутоиммунное воспалительное заболевание, при котором на коже формируются гиперкератотические чешуйчатые бляшки.
- Актинический кератоз обычно представлен небольшими красноватыми чешуйчатыми выпуклостями, которые появляются после избыточной инсоляции. Актинический кератоз – серьезное состояние с высокой вероятностью озлокачествления и требует обязательной консультации врача.
- Себорейный кератоз характеризуется маленькими коричневыми или черными пятнами, обычно локализующимися на лице, шее, плечах и спине. Это одно из наиболее распространенных доброкачественных новообразований кожи у взрослых.
- Фолликулярный гиперкератоз («гусиная кожа») характеризуется закупоркой устьев фолликулов ороговевшими клетками эпидермиса.
- Эпидермолитический гиперкератоз - редкое наследственное заболевание, которое проявляется сразу при рождении. Новорожденные имеют красноватую кожу, иногда покрытую небольшими волдырями.
Гиперкератоз кожи может возникнуть у людей, которые пренебрегают регулярными процедурами по уходу за кожей, в результате чего отмершие клетки рогового слоя скапливают и формируют кератомы – доброкачественные новообразования.
Наша кожа постоянно подвергается воздействию неблагоприятных внешних факторов, таких как хлорированная вода и моющие средства, УФ-излучение. В результате повреждается защитный липидный слой кожи, и влага начинает интенсивно испаряться с ее поверхности, а корнеоциты теряют способность к физиологическому слущиванию.
При сахарном диабете гиперкератоз становится следствием нарушения обмена веществ и ухудшения микроциркуляции кожи.
Ношение тесной или неудобной обуви, особенно при плоскостопии, врожденных патологиях стоп, ожирении, может стать причиной утолщение кожи на стопах.
Развитию гиперкератоза шейки матки (лейкоплакии) способствует вирус папилломы человека.
Причиной гиперкератоза может стать хроническое грибковое поражение, а также опоясывающий лишай.
Считается, что симптомы утолщения и сухости кожи могут быть вызваны дефицитом витаминов А, Е, D и С.
Гиперкератоз нередко становится следствием недостатка гормона эстрогена у женщин в период менопаузы.
Заболевания и состояния, при которых развивается гиперкератоз
- Сахарный диабет.
- Ожирение.
- Плоскостопие.
- Ихтиоз.
- Псориаз.
- Экзема.
- Менопауза.
- Грибковое поражение кожи.
- Опоясывающий лишай.
- Эритродермия.
- Атопический дерматит.
- Себорейный кератоз.
Чаще всего за первой консультацией по поводу утолщения кожи обращаются к врачу-дерматологу. После тщательного осмотра, сбора жалоб, выяснения медицинской и семейной истории пациента, проведения лабораторных и инструментальных исследований может потребоваться консультация врача-эндокринолога , врача-онколога , врача-инфекциониста.
Диагностика и обследования при утолщении кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительных методов диагностики помогут установить причину гиперкератоза.
-
Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных процессов в организме.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Жирная кожа – тип кожи, обусловленный избыточной активностью сальных желез и характеризующийся грубой текстурой, нездоровым цветом и блеском. Обладатели жирной кожи сталкиваются с расширенными порами, комедонами, кистами сальных желез, угревой сыпью, проявлениями себореи. Жирная кожа требует повышенного внимания к имеющимся проблемам, определенного режима питания, правильного домашнего и профессионального ухода (чистки, маски, пилинги, мезотерапия), грамотного подбора косметических средств. Для выяснения причин жирной кожи необходимы консультации косметолога, дерматолога, эндокринолога.

Общие сведения
Жирная кожа - одна из разновидностей проблемной кожи, характеризующаяся повышенной сальностью и лоснящимся внешним видом. В зависимости от секреторной активности сальных желез в косметологии и дерматологии принято различать 4 типа кожи: нормальную, сухую, жирную, комбинированную (смешанную). Следует заметить, что сам по себе каждый тип кожи является вариантом нормы и не может рассматриваться как заболевание. Вместе с тем, различные типы кожи имеют свои особенности, достоинства и недостатки, а потому требуют к себе дифференцированного подхода. Как правило, тип кожи изменяется с возрастом; кроме этого постоянное использование различных косметических средств и макияжа может создавать ложное впечатление об истинных характеристиках кожи. Жирная кожа лица является одним из наиболее распространенных типов и более других склонна к появлению различных дерматологических проблем. Именно поэтому жирная кожа нуждается в особом ежедневном гигиеническом и грамотном профессиональном уходе.

Причины жирной кожи
Чаще всего жирная кожа встречается в подростковом и молодом возрасте и к 25-30 годам переходит в другой тип (обычно в комбинированный). Лишь 5-8 % людей остаются обладателями жирной кожи на всю жизнь. Непосредственной причиной повышенной жирности кожи служит усиленная работа сальных желез, которая в свою очередь, может быть обусловлена наследственными особенностями, гормональным дисбалансом, нарушениями работы ЖКТ, нерациональным питанием, неправильным уходом за кожей.
Наличие жирной кожи может быть предопределено генетически – в этом случае с возрастом тип кожи не меняется. В такой ситуации основные усилия должны быть направлены на обеспечение правильного каждодневного ухода и рациональный подбор косметики. Причины эндокринного порядка связаны, прежде всего, с периодом полового созревания, во время которого повышается количество тестостерона, способствующего увеличению размеров сальных желез и усилению выработки кожного сала. Влияние на функцию сальных желез оказывают и другие гормоны, например, адреналин, уровень которого в крови повышается у людей, испытывающих стрессы. У женщин усиление жирности кожи может отмечаться при длительном или бесконтрольном приеме гормональных контрацептивов, поликистозе яичников, реже в период беременности или менопаузы. Жирная кожа лица в сочетании с общей сухостью кожного покрова характерна для гипотиреоза.
Среди алиментарных причин, способствующих появлению жирной кожи, следует выделить злоупотребление жирной или острой пищей, а так же мучными изделиями, сладостями, фаст-фудом, газированными напитками, алкоголем. Довольно часто люди с жирной кожей страдают заболеваниями желудочно-кишечного тракта (холециститом, колитом, запорами и др.). Свою негативную роль на состояние кожи оказывает длительное пребывание и работа в загрязненных и пыльных помещениях.
Типичной ошибкой обладателей жирной кожи служит чрезмерно активное и агрессивное очищение кожи с помощью спиртсодержащих косметических средств и скрабов. Регулярное обезжиривание проблемных участков кожи тониками и лосьонами приводит лишь к усугублению проблемы: в ответ на удаление поверхностного липидного слоя эпидермис реагирует усилением выделения секрета желез. Частое проведение механической чистки и пилинга лица вызывает микротравмы эпидермиса и интенсивную продукцию кожного сала. Использование неподходящих кремов и средств ухода за кожей также может усиливать проблему повышенной сальности кожного покрова.
Характеристика жирной кожи
Чаще всего жирная кожа локализуется в области, так называемой, Т-зоны включающей лоб, нос и подбородок. Внешне жирная кожа выглядит лоснящейся, маслянистой, неопрятной, толстой, и грубой, часто имеет неровную поверхность, тусклый цвет и сероватый оттенок. На жирную кожу плохо ложится макияж; тональные кремы и пудры убирают жирный блеск лишь на время. Участки проблемной кожи встречаются и на теле, обычно в области груди и спины; жирная кожа лица и тела часто сочетается с жирными волосами.
Недостаточное очищение кожи от излишков кожного жира приводит к тому, что сальный секрет вместе с отмершими чешуйками кожи и пылью закупоривает поры и способствует их воронкообразному расширению. Нередко жирная пористая кожа напоминает на вид апельсиновую кожуру. Кроме чрезмерного блеска и расширенных пор, жирная кожа склонна к образованию комедонов (черных пробок в отверстиях сальных желез) и милиумов (белых угрей), возникновению акне. На ней чаще заметны сосудистые сеточки (телеангиэктазии). Если же на фоне увеличенной продукции кожного сала изменяется и его качественный состав, возникает такое патологическое состояние, как себорея.
Несмотря на все недостатки жирной кожи, у нее есть и определенные преимущества. Так, она лучше удерживает влагу, а, следовательно, является более защищенной и менее чувствительной к воздействию различных неблагоприятных атмосферных факторов (ветра, солнечных лучей, низких температур). Благодаря этому данный тип кожи менее подвержен фотостарению, дольше сохраняет эластичность, а возрастные морщины у обладательниц жирной кожи появляются позже, чем у женщин с другими типами кожи.
Если на жирной коже длительное время сохраняется воспаление, следует обратиться к дерматологу для исключения демодекоза. Для выяснения причин повышенной жирности кожи может потребоваться консультация и обследование дерматолога, гастроэнтеролога, эндокринолога, гинеколога-эндокринолога.
Особенности ухода за жирной кожей
Основными задачами ухода за жирной кожей являются удаление излишков кожного сала, открытие пор, снижение активности сальных желез. В первую очередь, необходимо минимизировать или полностью устранить негативное воздействие на кожу (отказаться от использования спиртсодержащих лосьонов, жирных кремов, частого скрабирования кожи и т. д.). Категорически недопустимо оставлять на ночь на коже декоративную косметику. Основу рациона обладателя жирной кожи должны составлять нежирные сорта мяса, рыба, овощи, фрукты, отруби, крупы; следует максимально ограничить специи, копчености, сдобу и выпечку, сладости. Пища должна быть богата витаминами, особенно группы B.
Собственно уход за жирной кожей целесообразно разделить на домашний и профессиональный. Ежедневный самостоятельный уход за жирной кожей предполагает процедуры очищения, увлажнения и питания. В первую очередь, дважды в день необходимо умываться с применением специальной пенки, геля и мусса для жирной кожи. Как правило, такие средства обладают противовоспалительным и себорегулирующим действием, но не пересушивают кожу. Во время умывания не следует пользоваться мочалкой или губкой, а также горячей водой, поскольку данные средства будет еще в большей степени стимулировать выделение кожного сала. Предпочтительнее намыливать кожу с помощью ватного диска или подушечек пальцев, а смывать средство для умывания теплой или прохладной водой. Народная медицина рекомендует для жирной кожи умывания и паровые ванночки с отварами трав (ромашки, липового цвета, полевого хвоща, мяты, крапивы) с одновременным приемом этих настоев внутрь.
Более тщательное очищение жирной кожи посредством косметического пилинга допустимо проводить один – максимум два раза в неделю. Помимо скраба, для глубокого очищения кожи можно воспользоваться пилингом-гоммажем: такие маски-пленки эффективно удаляют отмершие роговые клетки, частицы пыли и излишками кожного сала, не травмируя кожу. Один раз в неделю полезно делать глиняные маски, обладающие адсорбирующим эффектом, или фруктовые маски с эффектом стягивания пор.
После умывания лицо необходимо промокнуть мягким полотенцем или салфеткой и протереть тоником для жирной кожи – такие средства имеют в своем составе дезинфицирующие, себорегулирующие и стягивающие поры компоненты. Финишным аккордом ежедневного ухода за жирной кожей служит нанесение крема, предназначенного для данного типа кожи. Обычно кремы, эмульсии или гидрогели для жирной кожи имеют жидкую консистенцию и быстро впитываются, не оставляя лоснящегося блеска.
При выборе декоративной косметики для дневного макияжа необходимо обращать внимание на качество, состав продукции и рекомендации по использованию от производителей. Для жирной кожи лучше выбирать легкие основы, тональные крема и пудры с матирующим эффектом, которые устраняют излишний блеск. Следует отказаться от использования кремовых румян и теней для век, жидких подводок - в противном случае косметика может «поплыть» на лице уже через пару часов после нанесения.
Комплексный профессиональный уход за жирной кожей в салоне обычно включает этапы:
- демакияжа с использованием бактерицидных эмульсий
- очищения и тонизации
- устранения гиперкератоза, глубокого очищения (вапоризация, энзимный пилинг, атравматичная, ультразвуковая, химическая или инструментальнаячистка лица и пр.)
- нанесения ампульных средств и сывороток
- массажа лица по лечебному концентрату (лимфодренажный, массаж по Жаке)
- наложения косметической маски (глиняной, кремообразной, пастообразной с наполнителем и др.) с очищающим, бактерицидным, противовоспалительным, кератолитическим, себорегулирующим, иммуномодулирующим действием
- нанесения финишного крема для жирной кожи.
Особое место в уходах за жирной кожей занимают пилинги (АНА-пилинг, гликолевый, ТСА-пилинг, пилинг сухим льдом, ультразвуковой пилинг), аппаратные методы (дезинкрустация, дарсонвализация, ультрафонофорез, хромотерапия). Необходимое увлажнение и питание жирной кожей может быть получено при проведении процедур биоревитализации, мезотерапии (в т. ч. безыгольной). На приеме косметолог обязательно даст совет по уходу за жирной кожей в домашних условиях и порекомендует профессиональную косметическую/космецевтическую линию.
Рекомендации по уходу за жирной кожей тела аналогичны таковым для проблемной кожи лица. Для нормализации секрета кожных желез рекомендуются общие ванны с морской солью, растительными экстрактами (хвойные, травяные), криомассаж, грязевые аппликации. Для профилактики гнойничковых заболеваний кожи (пиодермии) важен выбор нижнего белья и одежды из натуральных тканей.
Правильный уход за жирной кожей поможет поддержать ее хорошее состояние в течение долгих лет. В противном случае нарушение секреции себума неизбежно приведет к ослаблению дыхательных и защитных свойств кожи, снижению местного иммунитета.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Проблемная кожа - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
В дерматологии устойчивый термин «проблемная кожа» применяется для обозначения вполне определенного спектра косметических проблем: в первую очередь, это повышенная сальность кожи и связанные с ней проблемы, а также сухость кожи и ее возрастные изменения.
В широком смысле «проблемная кожа» – эта любая кожа с косметическими дефектами, вызванными внешними (воздействие окружающей среды) или внутренними (заболевания) факторами.
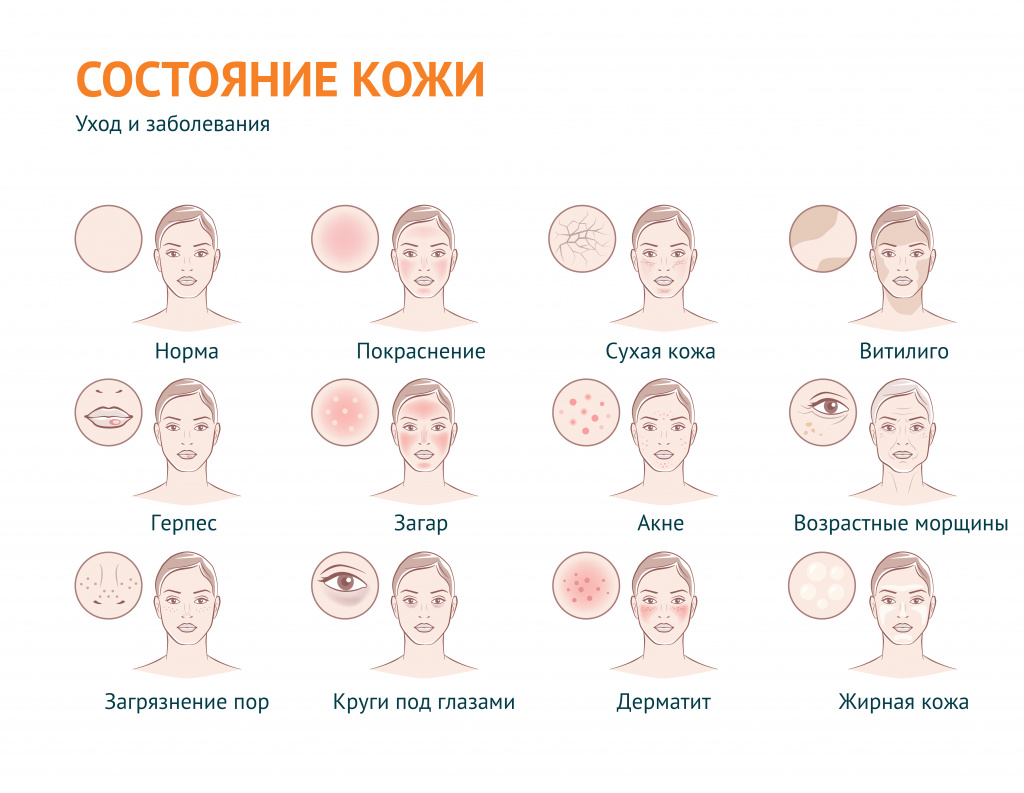
Под этим выражением подразумевают также наличие морщин и растяжек, пигментных пятен и веснушек, бородавок, шрамов, рубцов, сосудистых звездочек, грибковых поражений, бледности или покраснения и т. д.
Проблемная кожа может появиться в подростковом возрасте и быть следствием гормональной перестройки организма или (если речь идет о взрослом человеке) быть индикатором определенных заболеваний.
Жирная кожа – кожа с характерным сальным блеском, вызванным гиперсекрецией сальных желез. Поры жирной кожи расширены и, как правило, закупорены сальным секретом и загрязнениями (так называемыми «комедонами»). Нередко на жирной коже появляются акне (прыщи) – воспаление волосяного фолликула и сальной железы или их разновидности – фурункулы (когда в процесс воспаления вовлекается окружающая ткань). На лице наиболее предрасположена к появлению акне Т-зона – лоб, нос, подбородок. Как правило, на этих участках сальные железы более активны. На теле прыщи чаще всего появляются в пространстве между лопатками или в районе трицепсов.
О чем свидетельствует появление прыщей.
- Прыщи и избыточное оволосение по мужскому типу у женщин: возможная причина – гиперандрогения. Необходимо исследовать уровень половых гормонов.
- Прыщи у беременных чаще всего связаны с гормональной перестройкой организма.
- Белые высыпания у грудных детей могут быть связаны с избытком гормонов в молоке матери. В этом случае нужно проконсультироваться с педиатром.
- Большое количество закупоренных сальным секретом пор не только на лице, но и на теле может указывать на сниженную функцию щитовидной железы. Диагноз ставит эндокринолог.
Сухая кожа. Ксероз, или сухость кожи – это проблема, связанная со сниженным содержанием влаги в роговом слое эпидермиса. В такой коже замедляется метаболизм (обменные процессы). При этом нарушается ее барьерная функция. Кожа становится чувствительной к воздействию внешних факторов, быстро теряет упругость.
Сухой кожа лица, как правило, становится за пределами Т-зоны. На теле сухости часто подвержена кожа живота, поясницы, ног.
Комбинированная кожа. При этом типе кожи зоны наибольшей активности сальных желез лоснятся от кожного сала, остальные участки могут быть сухими, истонченными, склонны к появлению морщин и уязвимы перед внешними факторами.
Возрастная кожа. Чаще всего так называют сухую, истонченную кожу со сниженным тургором. Признаками возрастных изменений могут служить не только морщины, но и гиперпигментация, участки неравномерной пигментации, сосудистые пятна и т. д.
Жирная кожа, склонная к появлению прыщей, не обязательно связана с патологическим процессом. Часто это «визитная карточка» подросткового возраста (13-15) лет. У взрослых данная проблема требует более пристального внимания, поскольку может быть вызвана эндокринными нарушениями (например, болезнями щитовидной железы или гипофиза), заболеваниями желудочно-кишечного тракта, погрешностями в диете, злоупотреблением жирной пищей и простыми углеводами (продуктами, содержащими сахар в больших количествах).
- холецистит;
- колит;
- запоры;
- заболевания печени;
- гиперандрогения (повышенная выработка мужских гормонов);
- гипертрихоз (избыточный рост волос);
- сахарный диабет.
Особенно настороженно следует отнестись к появлению прыщей в детском возрасте (от двух до семи лет) лет. В этом случае следует исключить опухолевые образования надпочечников.
Проблема сухой кожи может быть возрастной (появляется у женщин в период менопаузы), носить перманентный характер либо быть связанной с сезонными климатическими колебаниями и т. п. Однако иногда сухость кожи может быть вызвана нарушениями питания (в частности, нехваткой витаминов А и Е), курением, злоупотреблением кофе, приемом некоторых лекарственных препаратов (например, диуретиков). Но не стоит забывать о том, что такое состояние кожи может быть одним из симптомов серьезных заболеваний, например, сахарного диабета, аллергии и целого ряда тяжелых хронических кожных болезней.
«Возрастная кожа» может появляться не только по мере естественного старения, но и в результате определенных заболеваний. В списке недугов-провокаторов традиционно лидируют сахарный диабет, гипотиреоз, заболевания половых желез, гипоталамо-гипофизарный синдром, легочные патологии, вызывающие кислородное голодание кожи.
Для начальной диагностики обратитесь к дерматовенерологу или терапевту. Возможно, после сбора анамнеза и получения результатов диагностики вас направят к другим специалистам – эндокринологу, гастроэнтерологу, хирургу или аллергологу.
Чаще всего выяснение причины проблемной кожи начинается со стандартных лабораторных исследований – клинического и биохимического анализа крови.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гиперпигментация кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперпигментация кожи – это различное по локализации, форме и размеру избыточное отложение пигмента меланина, приводящее к изменению цвета кожных покровов различной интенсивности.
Поверхностный слой кожи (эпидермис) представляет собой многослойный (пять слоев) эпителий. Наибольшее количество меланоцитов, главная функция которых - продукция меланина, находятся в базальном слое кожи (базальной мембране)
Формирование пигментных пятен во многом зависит от состояния базальной мембраны.

Разновидности гиперпигментации кожи
По механизму возникновения различают следующие виды гиперпигментации кожи:
- меланоцитарные – пигментация возникает за счет увеличения числа клеток меланоцитов;
- меланиновые – пигментация вызвана увеличением выработки и накопления меланина или снижением скорости обновления рогового слоя эпидермиса.
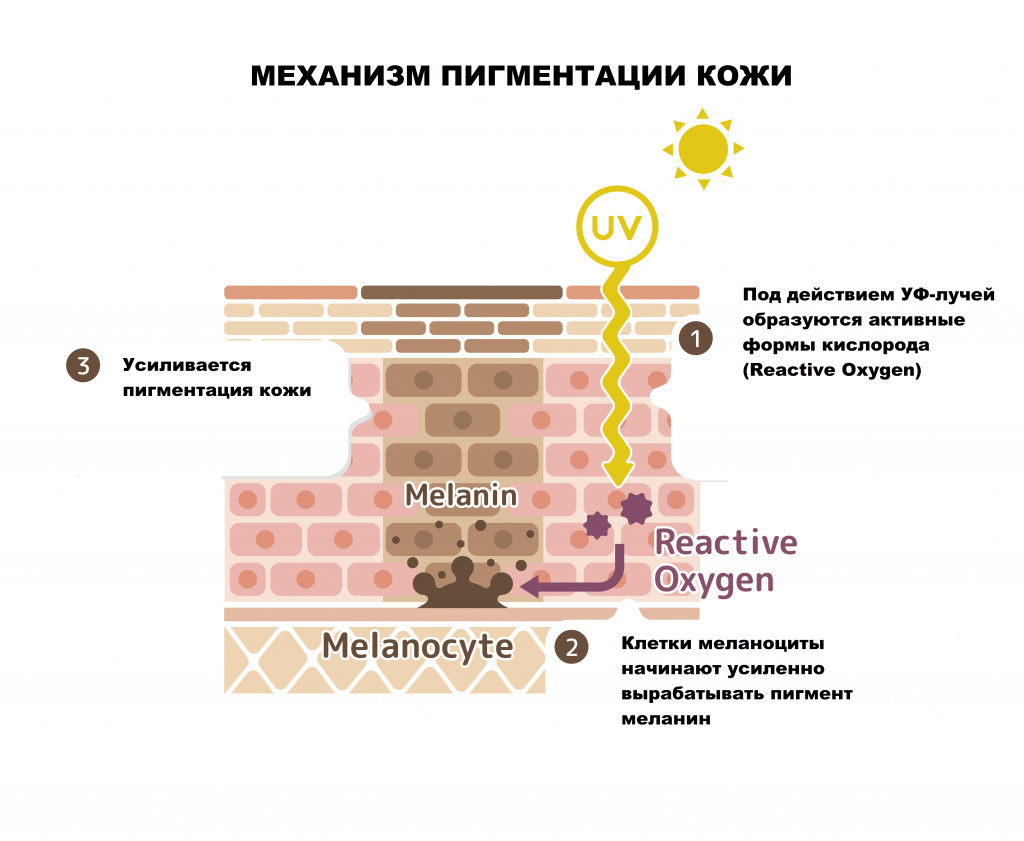
Возможные причины гиперпигментации кожи
Ученые выделяют несколько основных причин гиперпигментации кожи:
- генетическая предрасположенность;
- воздействие ультрафиолета (изолированно или в комбинации с другими причинами);
- ожоги (термические, химические, электрические);
- воспалительные процессы;
- инфекционные заболевания, в том числе паразитарные;
- эндокринные нарушения;
- метаболические нарушения;
- использование веществ растительного происхождения и лекарственных препаратов с фотосенсибилизирующим действием
Привычные для людей веснушки (эфелиды) являются ярким примером реализованной генетической предрасположенности, в основе которой лежит увеличение образования меланина.
При каких заболеваниях возникает гиперпигментации кожи
В группу меланоцитарных пигментаций входят различного вида лентиго.
Простое лентиго возникает в любом возрасте как одиночное (или множественное) образование размером до 5 мм, коричневого цвета. С течением времени не меняется.
При пигментной ксеродерме лентиго возникает в возрасте до 2 лет на участках кожи, подверженных воздействию солнца (на лице, шее, тыльной стороне кистей рук), затем распространяется по телу. Часто сочетается с кератозом – утолщением и шелушением кожи.
Солнечное лентиго появляется, как правило, после 40 лет на участках кожи, ранее подвергавшихся солнечным ожогам. Выглядит как пятна размером от 1 до 3 см, их цвет может варьироваться от светло-желтого до темно-коричневого.

Сетчатое лентиго напоминает черную кляксу и считается разновидностью солнечного лентиго. Чаще всего встречается у лиц с I и II фототипами кожи, у которых были в анамнезе сильные солнечные ожоги с образованием пузырей.
Реже встречаются другие виды лентиго, возникающие изолированно под воздействием ламп соляриев, лекарственной терапии (ПУВА-лентиго) или в составе синдромов с поражением других внутренних органов (например, при синдроме Пейтца–Егерса лентиго слизистой оболочки ротовой полости сочетается с полипами кишечника).
Гиперпигментация кожи может возникать при гормональном дисбалансе.
Например, во время беременности повышается уровень эстрогенов, и на фоне воздействия ультрафиолета может сформироваться хлоазма – округлые пятна разного размера и цвета на лице.
На поздних сроках беременности могут потемнеть имеющиеся родинки, веснушки, соски и ареолы грудных желез, белая линия живота, кожа вокруг пупка. Нередко хлоазма наблюдается у женщин, принимающих гормональные контрацептивы, а также с воспалительными или опухолевыми патологиями яичников. Редко хлоазма регистрируется у мужчин - как правило, у них обнаруживают повышенный уровень лютеинизирующего гормона и сниженный уровень тестостерона.
Гиперпигментация кожи по всему телу с более темными участками, открытыми для солнечных лучей, наблюдается при первичной или вторичной хронической недостаточности надпочечников (болезнь или синдром Аддисона) из-за низкого уровня гормона кортизола.
В результате избыточной функции щитовидной железы (тиреотоксикоза) возникает вторичная недостаточность коры надпочечников, при этом пигментация может быть диффузной или ограниченной в виде хлоазмы.
При заболеваниях, сопровождающихся крайней степенью истощения (кахексией), кожа шеи, живота, половых органов окрашивается в грязно-коричневый цвет.
Пигмент может накопиться в местах термического, химического или электрического ожога, травм с повреждением кожных покровов. Пигмент часто остается после разрешившихся фурункулов, карбункулов, крапивницы, красного плоского лишая, псориаза, а также после чесотки и педикулеза.
При меланозе Риля на тыльной стороне кистей и предплечья появляется синевато-коричневая сетчатая пигментация, то же происходит при контакте с синтетической одеждой, резиновыми изделиями или углеводородом, подкрепленном воздействием ультрафиолета.
Некоторые растения (бобовые, инжир, петрушка, цитрусовые) содержат фотосенсибилизирующие вещества – псоралены.
Присутствуя в пище, они увеличивают фоточувствительность кожи. Такие растения могут входить в состав косметических средств, - если нанести их на кожу, а затем выйти на солнце, то на месте нанесения возникнет гиперпигментация. Фотосенсибилизирующим действие обладают и некоторые лекарства: сульфаниламиды, тетрациклины, нейролептики и др. Прием цитостатиков замедляет скорость обновления эпидермиса, поэтому пигмент выводится медленнее.
К каким врачам обращаться при гиперпигментации
При возникновении гиперпигментации следует обратиться к врачу-дерматологу. Если в результате обследования выявятся патологии внутренних органов, может потребоваться консультация эндокринолога, терапевта, гинеколога, уролога и других специалистов, а если есть риск озлокачествления процесса – врача-онколога.
Диагностика и обследования при гиперпигментации кожи
Диагностика гиперпигментаций проводится на основании данных клинического осмотра и опроса пациента.
При необходимости врач может удалить пигментированное образование (например, сетчатое лентиго) с последующим гистологическим исследованием для подтверждения его доброкачественности.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.

Гиперкератоз – общее название для группы патологий, основным признаком которых служит неумеренное ороговение кожи. Клетки внешнего, рогового слоя под действием определенного фактора активизируют процесс деления, при этом слущивание отмерших клеток замедляется. В результате кожа покрывается роговым слоем, толщина которого варьирует от долей миллиметра до нескольких сантиметров. Ороговению могут подвергаться любые участки тела, в зависимости от причин патологии.
Разновидности процесса ороговения
Различают наследственный и приобретенный гиперкератоз кожи. В зависимости от клинических проявлений, патология может принимать различные формы:
- фолликулярную – чешуйки отслаивающейся кожи закупоривают протоки фолликулов, из-за чего на коже появляются многочисленные мелкие бугорки, похожие на прыщики;
- лентикулярную – на волосяных фолликулах нижних конечностей появляются роговые папулы, при их удалении на коже остаются небольшие углубления;
- диссеминированную – на коже появляются образования, напоминающие короткие и утолщенные волоски;
- себорейную – на волосистой части головы, иногда на коже лица образуются участки шелушения в виде жирной, легко удаляемой корки, под которой обнаруживаются красноватые пятна кожи;
- диффузную – поражаются большие участки кожи на любых частях тела, иногда даже вся кожа полностью, сальные железы перестают работать, кожа иссушается и шелушится;
- бородавчатую – на коже появляются образования, напоминающие бородавки, но без участия папилломавируса, причем иногда они перерождаются в опухоли;
- старческую – на коже пожилых людей появляются темные ороговевшие пятна.
Диссеминированная и лентикулярная формы, как правило, развиваются у пожилых мужчин. Женщин и молодежь они поражают крайне редко.
Симптоматика

Основным симптомом гиперкератоза служит появление на каких-либо участках тела утолщений кожного покрова с пониженной чувствительностью, нередко с измененным цветом, отличающимся от основного оттенка. В начальной стадии кожа производит впечатление огрубевшей, затем толщина ороговевшего слоя увеличивается, иногда до такой степени, что начинает доставлять дискомфорт. В частности, запущенный гиперкератоз стоп может привести к изменению походки. Ороговевшая кожа шелушится или частично отслаивается, на наиболее утолщенных и сухих участках могут появляться болезненные трещины, которые долго заживают и становятся местами проникновения инфекции. Часто патология сопровождается сухостью кожи, снижением функции сальных желез.
Причины развития патологии
Все вызывающие развитие кератоза причины можно разделить на две группы. В первую входят внешние воздействия – тесная обувь или натирающая определенные участки кожи одежда, интенсивный физический труд, постоянный контакт с химическими реагентами или другими веществами, негативно воздействующими на кожу, несоблюдение правил гигиены и т. д.
Вторая группа включает заболевания и патологические состояния, которые приводят к чрезмерному образованию рогового слоя:
- системные нарушения, врожденные либо приобретенные – ихтиоз, сахарный диабет, псориаз, кератодермия и др.;
- нарушения кровообращения, наиболее часто возникающие в нижних конечностях, – варикозная болезнь, облитерирующий атеросклероз;
- недостаток витаминов;
- грибковые заболевания кожи (лишай) и стоп;
- желудочно-кишечные заболевания;
- стрессы;
- лишний вес, патологии стопы, хромота.
Под влиянием тех или иных факторов в верхнем слое кожи нарушается капиллярное кровоснабжение, ухудшается иннервация. Из-за этого активизируется процесс деления клеток рогового слоя с одновременным замедлением их слущивания и образованием утолщенных ороговевших участков.
Диагностические методы
Как правило, при гиперкератозе диагностика заключается в выявлении заболевания, которое привело к образованию ороговевших участков. Дерматолог проводит наружный осмотр и опрос пациента, проверяет, нет ли признаков кожных заболеваний. Как правило, квалифицированный специалист может распознать заболевание по внешним признакам. Для уточнения может понадобиться дифференциальная диагностика, которая необходима при сходстве проявлений патологии с другими кожными заболеваниями, для которых тоже характерны шелушение и сухость кожи. При затруднениях с определением диагноза проводят биопсию пораженного участка кожи с гистологическим исследованием ткани.
Лечение
Метод лечения гиперкератоза зависит от формы заболевания и от причины, которая его вызвала. Как правило, в периоды обострения показано местное применение кортикостероидных мазей, которые снимают воспаление и отшелушивают ороговевшую кожу. Мягкий кислотный пилинг при помощи специальных кремов помогает освободиться от затвердевших слоев кожи. Механическое удаление огрубевших участков не рекомендуется, так как из-за него образование рогового слоя может усилиться. Хороший эффект дают теплые ванны с добавлением соли, пищевой соды либо крахмала, после которых на кожу наносят увлажняющий крем.
Гиперкератоз кожи головы лечат при помощи смягчающих компрессов, для которых используют касторовое масло, вазелин или глицерин, рыбий жир и т. д. При необходимости могут быть назначены мази с содержанием гормонов. При фолликулярной форме заболевания наружное лечение пне приносит большой пользы, поэтому терапия направлена на устранение нарушений в работе организма.
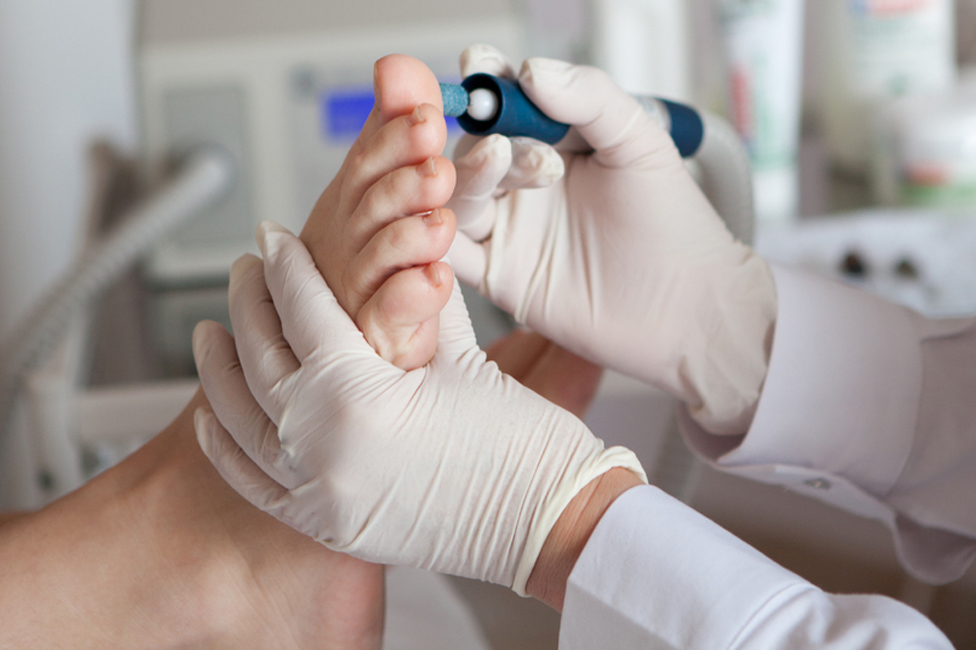
При гиперкератозе кожи стоп необходимо вначале устранить фактор, вызывающий патологию. Часто в роли патологического фактора выступает грибок кожи, от которого избавляются при помощи специальных противогрибковых мазей. Хороший эффект дают ножные теплые ванночки с поваренной солью, после которых распаренный ороговевший слой снимают при помощи пемзы, а кожу смазывают смягчающим кремом. Необходимо выбрать удобную обувь, которая не сдавливает и не натирает стопу. Если пациент страдает косолапостью или плоскостопием, следует позаботиться о выборе специальной обуви.
Профилактика
Чтобы не допустить повторного развития гиперкератоза, необходимо ухаживать за кожей, обеспечивать ее питание и гигиену. Предупредить рецидивы заболевания помогут:
- нормализация питания, обеспечение разнообразного сбалансированного рациона;
- отказ от длительного пребывания на солнце или переохлаждения кожи;
- соблюдение гигиены, уход за кожей;
- использование защитных средств при работе с химическими реагентами.
Некоторые формы заболевания крайне тяжело поддаются лечению и остаются с человеком в течение всей жизни. В этом случае особенно важно уделять внимание профилактическим мерам, которые снижают риск рецидивов.
Вопросы и ответы
Какой врач лечит гиперкератоз?
По поводу диагностики и лечения гиперкератоза следует обратиться к дерматологу. Если речь идет о заболевании стоп, то желательно проконсультироваться у подолога. В ходе лечения, возможно, придется обратиться к флебологу, эндокринологу или другим специалистам, в зависимости от выявленных заболеваний.
Как лечить гиперкератоз народными методами?
Домашние рецепты народной медицины при гиперкератозе помогают только на начальных стадиях и при легкой форме заболевания. Неплохой эффект дают смягчающие кожу аппликации с листьями алоэ, компрессы с прополисом или с отваром луковой шелухи. Можно использовать березовый деготь – действенное противовоспалительное средство, а также барсучий жир для смягчения потрескавшейся кожи.
Чем опасен гиперкератоз?
При отсутствии лечения могут развиться осложнения. Так, при ороговении кожи стоп у пациента нередко появляются трещины и натоптыши, а также высок риск заражения грибком. Бородавчатая форма патологии может оказаться предраковым состоянием кожи. Фолликулярная форма часто сопровождается пиодермией.
Читайте также:

