Жилка на коже члена что это
Обновлено: 27.04.2024
Область половых органов довольно специфична из-за определенной разницы в изменениях в этой локализации, а также в контексте нежелания пациентов исследовать интимные области и говорить об изменениях в этой области. Больные часто откладывают диагностику и терапию. В то же время люди из окружающей среды не мобилизуют пациентов для начала диагностики и лечения, как, например, в случае поражения кожи на открытых участках тела. Само лечение, включающее использование местных препаратов, также часто является проблемой для пациентов.
Принципы лечения обсуждаются более подробно, так как они имеют ряд особенностей. Например, обратите внимание на показания к применению часто чрезмерно используемых местных ГКС. Доказано, что терапия в выходные дни столь же эффективна, как и ежедневное использование ГКС, но связана с меньшим риском побочных эффектов.
Некоторых комментариев требует рекомендуемое в статье лечение псориаза. Аналоги витамина D (кальципотриол) могут сильно раздражать кожу. В настоящее время в имеется комбинированный препарат, содержащий кальципотриол и бетаметазон в форме геля. При назначении этого препарата пациент должен быть проинформирован о возможных побочных эффектах — то есть раздражении, вызванном кальципотриолом и сильным действием бетаметазона и связанном более высоком риске побочных эффектов этого глюкокортикоида.
В случае местного применения такролимуса следует помнить о возможности лекарственной непереносимости. Наиболее распространенной формой в этом случае является временная гиперчувствительность. Кстати, стоит добавить и подчеркнуть, что фототерапия, используемая для лечения псориаза, никогда не должна применяться к области гениталий, так как это связано с очень высоким риском развития опухолевых изменений в этой области.
При обсуждении поражений кожи полового члена важно упомянуть форму лечения, а именно обрезание и его последствия, важные как с точки зрения пациента, так и его ухода. Обрезание обнажает головку полового члена и отверстие мочеиспускательного канала и, таким образом, меняет степень бактериальной колонизации области головки (что, в свою очередь, может быть связано с более высоким риском инфекций уретры). Кроме того, в результате удаления крайней плоти, воздействие механических факторов на головку полового члена увеличивается..
Помимо болезней, обсуждаемых в этой статье, следует выделить еще несколько условий. Первое — это наличие гетеротопических сальных желез — чаще всего они имеют форму многочисленных плоских выступов желтого или кожного цвета, второе — жемчужных папул полового члена (упоминается только в контексте дифференциальной диагностики). Оба эти условия часто являются причиной для консультаций с подростками, которых прежде всего следует успокоить, объясняя доброкачественный характер изменений и отсутствие необходимости медицинского вмешательства.
Другими изменениями, которые могут произойти на половом члене, являются области гиперпигментации (так называемые меланоцитарные пятна) и изменения кожи в результате полового акта или в связи с ним. Последние могут принимать форму продольных эрозий или более глубоких поражений кожи. Пациенты часто вводят различные вещества в половой член (например, парафин), что может привести к образованию гранулем или даже некрозу кожи и более глубоких тканей.
Многие пациенты используют кольца и зажимы во время полового акта, например, для поддержания эрекции, и другие эротические принадлежности, которые препятствуют естественному кровотоку в половом члене. И при непосредственном контакте они могут вызвать изменения кожи в результате токсических, аллергических реакций и в крайних случаях это может привести к некрозу.
В последнее время стал популярным пирсинг гениталий, который может вызывать множество осложнений — аллергия, гранулематозные реакции, токсические реакции, некроз.
Что касается фимоза, упомянутого в комментируемой статье, то стоит добавить, что его неинфекционной причиной, помимо склерозирующего лишая, упомянутого в тексте, может быть контактный дерматит или токсический фактор.
Следует также упомянуть постоянную эритему, ко торая представляет собой вызванное лекарством поражение, происходящее в слизистых оболочках и коже, включая кожу полового члена. Повреждения кожи в ходе этого заболевания проявляются в виде отечной четко выраженной эритемы, которая всегда появляется в одном и том же месте после воздействия данного вещества. Поражение, первоначально сине-красное, со временем исчезает и спадает, оставляя коричнево-коричневое пятно.

Эритема
В случае неинфекционных и неопухолевых заболеваний, изменения в половом члене могут быть единственным симптомом дерматоза или только одной из локализаций поражений. В последнем случае легче поставить диагноз, в то время как изолированное поражение полового члена представляет собой более сложную диагностическую задачу из-за его относительно небольшого размера и, как уже упоминалось, трудностей в его наблюдении.
Неопластические изменения в половом члене не сопровождаются изменениями в другом месте. Смущение пациента и связанное с этим уклонение от медицинского осмотра могут привести к развитию запущенного плоскоклеточного рака со всеми вытекающими последствиями: необходимостью проведения калечащей операции и плохим прогнозом, обусловленным как местным прогрессированием заболевания, так и наличием метастазов.

Варикозное расширение вен полового члена чаще всего связано с наследственной предрасположенностью. Это заболевание подразумевает увеличение вен на половом члене более чем на 6 мм. Болезнь очень неприятная, и может закончиться импотенцией, поэтому, заметив признаки варикоза, нужно срочно записаться к урологу.

Признаки варикоза пениса
Первые признаки варикозного расширения вен на пенисе практически не заметны. При развитии патологии неприятные ощущения в пенисе будут чувствоваться во время полового акта и мочеиспускания:
- В связи постоянным давлением крови в венах на орган, у мужчины отмечаются частые мочеиспускания, сопровождающиеся неприятными болевыми ощущениями.
- Болевые, пощипывающие, покалывающие ощущения в половом члене во время и в отсутствии эрекции.
- При варикозе вен также боли могут возникать во время полового акта, а особенно при семяизвержении.
- На половом члене появляются вздутия и закручивающиеся в узлы вены, увеличенные в размерах, можно отметить возникновение ненормальной отечности и связанное с ней покраснение. Образования с легкостью прощупываются во время прикосновения к половому члену.
Если болезнь не лечить, вены увеличиваются в объемах настолько, что на самом пенисе могут появляться огромные шишки, количество и размер которых увеличивается, доставляя болезненные ощущения больному. Особенно заметными аномалии вен становятся во время эрекции.
Осложнения
Если вздутия на члене не доставляют неудобств и не вызывают болей, это может быть всего лишь временная деформация мышц и сухожилий пениса, свойственная мужской физиологии, а не варикоз вен.
Но в любом случае нужно показаться урологу, так как запущенное состояние варикоза полового члена может закончиться разрывом вен во время очередной эрекции и внутренним или внешним кровоизлиянием. Такой финал в худшем случае приведет к полной потере дееспособности пениса и к полной импотенции, а в «лучшем» — к бесплодию.
Основные причины развития варикоза вен
Варикоз на члене не появляется сам по себе. Зная причины, можно уберечь себя от неприятных последствий. Обычно поводом для развития варикоза в венах полового члена становятся:
- Травмы во время физических или спортивных тренировок, удары нанесенные непосредственно в область паха.
- Неправильное функционирование органов мочеполовой системы вследствие заболеваний мочевого пузыря.
- Неудачные операции на половом члене, связанные с другими заболеваниями.
- Половая жизнь, ведущая к постоянным сменам партнерш и заражениям инфекционными болезнями, вызывающими отечность и воспалительные процессы в области гениталий.
- Применение препаратов, вызывающих мгновенную эрекцию полового члена, возбуждение и злоупотребление алкоголем и табаком.
- Длительные, изматывающие половые акты.
Диагностика болезни
В первую очередь, для подтверждения диагноза, уролог сделает УЗИ полового члена с датчиком допплера — доплерографию. Это поможет точно определить стадию заболевания и присутствие или отсутствие тромбов во вздувшихся венах пениса. Допплерометрия проводится при искусственно вызванной эрекции во время которой досконально просматривается состояние сосудистой стенки и уровень застоя крови в венах.
Дополнительно врач детально осмотрит с помощью УЗИ простату и всю мошонку — это делается обычным датчиком. Обследование не вызывает боли и не опасно.
Если варикоз полового органа зашел далеко, нужно обследовать весь малый таз. Возможно, что причина патологии кроется в других органах.
Лечение варикоза вен
Если обратиться за помощью к урологу до того, как варикоз пениса примет тяжелую стадию, можно избежать хирургического вмешательства и пройти курс лечения вен амбулаторно.
Пациенту назначаются препараты на основе сборов трав в виде мазей и гелей, мази, улучшающие кровоснабжение и укрепляющие стенки сосудов. Они обладают согревающим эффектом и разгоняют застой крови в венах, значительно расширяя, а после сужая сосуды.
Если же варикоз полового члена запущен, потребуется немедленное хирургическое вмешательство под местной или общей анестезией. Чаще всего применяются щадящие методики — такие процедуры проводятся прямо в клинике.
Оперативное лечение проводится разными методиками:
- Перкутанная эмболизация. Для контроля манипуляций применяют рентгенологическую технику, подающую нормированное излучение. Воздействие приводит к окклюзии (сужению) варикозной вены, не применяя скальпель. Недостаток эмболизации — возможные побочные эффекты, вызванные рентген-излучением.
- Классическая хирургическая операция. Уролог делает разрез кожи над яичковой веной. Расширенный сосуд перетягивают в двух местах, перекрывая кровоток. После этого пораженную часть вены отсекают. Отток крови после операции происходит по здоровым сосудам.
- Микрохирургическое лигирование. Если вены семенного канатика хорошо видны, выполняют малотравматичное вмешательство. Пораженную вену оперируют через минидоступ. Естественно, что восстановление после процедуры идет быстрее, чем после обычной операции.
- Лапароскопическая операция. Для доступа к венам используют лапароскоп — аппарат с миникамерой и подсветкой. Наблюдение за операцией ведется через монитор компьютера, поэтому повреждение лимфоузлов и яичковой артерии исключены.
Каким именно методом лечить варикоз половых органов решает уролог. Врач в первую очередь учитывает степень развития патологии и обширность процесса.
Прогноз
Период реабилитации после вмешательства длится не более двух недель. При правильно проведенном лечении болезнь излечивается полностью.
Как сохранить здоровье после лечения
Приступать к активной половой жизни можно будет только после заключительного обследования на УЗИ с разрешения уролога. Болезнь может повторяться, поэтому важно не повторять ошибок и заботиться о здоровье.
Профилактика болезней половых органов, включая варикоз
-
. Начиная с подросткового возраста, мужчина должен обследоваться у мужского врача один раз в год. Достигнув 45 лет, посещайте уролога каждые полгода: в этом возрасте появляются опасные заболевания — простатит, аденома и рак простаты.
- Внеплановая консультация . Запишитесь к врачу, заметив у себя любые выделения из половых органов, высыпания, зуд, боли при мочеиспускании, учащение мочеиспускания, изменение объема мочи. Эти признаки могут говорить о серьезных болезнях, многие из которых достаточно легко лечатся в самом начале.
- Диагностика . Если вы ведете активную половую жизнь — регулярно сдавайте анализы на половые инфекции. Также анализы нужно сдавать раз в полгода, если у вас есть хронические заболевания половой системы, опухоли, кондиломы, патологии мужских органов.
- Лечение . Выполняйте все рекомендации врача. Если доктор рекомендует удаление новообразования или другой радикальный метод лечения — проводите его, не откладывая!
- Профилактика . Планируя зачать ребенка, обратитесь к урологу и пройдите все необходимые обследования. Помните, что все половые инфекции — путь к бесплодию или рождению больного малыша. Не забывайте, что лечить ЗППП нужно с одновременно с супругой.
Внимание! При первых признаках снижения либидо, импотенции, ускоренного семяизвержения запишитесь на прием и пройдите обследование и лечение у уролога — это избавит вас от проблем в личной жизни.
Что такое болезнь Пейрони? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рыжкова Алексея Игоревича, уролога со стажем в 15 лет.
Над статьей доктора Рыжкова Алексея Игоревича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Болезнь Пейрони — заболевание, при котором в белочной оболочке полового члена происходит образование рубцовых соединительнотканных пластинок (бляшек), вызывающих боль и приводящих к искривлению пениса во время эрекции. [1]
Белочная оболочка — плотная, но эластичная структура, которая окружает эректильную ткань члена. Во время сексуального возбуждения эректильная ткань наполняется кровью и увеличивается в объёме, а белочная оболочка растягивается. Когда растяжение достигает предела, формируется ригидная (твёрдая) эрекция. В результате того, что в структуре белочной оболочки образуются соединительнотканные бляшки, её растяжимость снижается, эрекция приобретает болезненный характер, и происходит искривление полового члена.
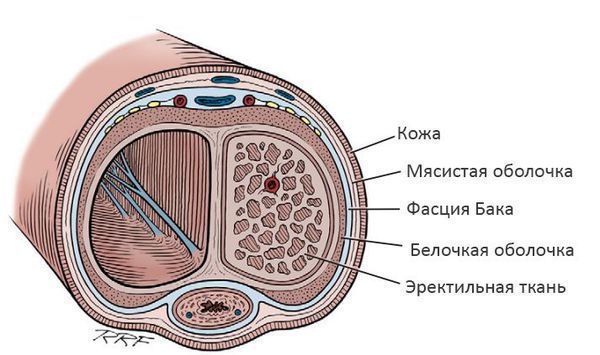
Заболевание встречается всего у 0,4-9% мужчин. [2] В группе риска — мужчины с нарушением эрекции и сахарным диабетом, [3] средний возраст — 55-60 лет.
Причины болезни Пейрони
Причины заболевания окончательно не установлены. Считается, что соединительнотканные бляшки образуются из-за повторяющихся микротравм белочной оболочки полового члена во время полового акта. [3] Но когда ведётся активная половая жизнь, подобные микротравмы в той или иной степени возникают у всех мужчин, поэтому одного этого фактора недостаточно для развития заболевания. Вероятно, основой для его развития является нарушение кровоснабжения белочной оболочки члена.
Факторы риска. С какими болезнями может быть связана
Заболеванию чаще подвержены мужчины, страдающие:
- сахарным диабетом;
- гипертонией;
- нарушением липидного состава крови;
- ишемической болезнью сердца;
- эректильной дисфункцией;
- а также курящие и злоупотребляющие алкоголем.
Другим предрасполагающим фактором может быть избыточная склонность к образованию соединительной ткани, в связи с этим болезнь Пейрони чаще наблюдается у мужчин с контрактурой Дюпюитрена (невозможностью полностью разгибать пальцы рук) и склонностью к образованию грубых (келоидных) рубцов. [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы болезни Пейрони
- боль в половом члене в эрегированном состоянии;
- искривление полового члена во время эрекции;
- наличие уплотнения (бляшки) на половом члене.
Боль при эрекции — наиболее ранний симптом заболевания, наблюдается у 35-45% пациентов. [5]
Характерно, что боль возникает только во время эрекции, в состоянии покоя она отсутствует. Данный симптом сохраняется в течение 6-18 месяцев, после чего заболевание переходит в следующую фазу: боль уходит, и формируется искривление полового члена. Оно возникает из-за того, что белочная оболочка на стороне бляшки укорачивается. Соответственно, направление искривления напрямую зависит от того, где располагается бляшка. Наиболее часто она располагается по передней поверхности пениса, в результате он искривляется кверху. Если бляшка локализуется на задней поверхности, эрегированный член изгибается книзу. При этой форме даже из-за небольшого искривления затруднительно провести половой акт. Локализация бляшки на боковой поверхности приводит к изгибу полового члена в противоположную сторону. Крайне редко встречается форма, когда пенис деформируется по типу песочных часов: бляшка циркулярно охватывает белочную оболочку члена, он не искривляется, но возникает его циркулярное стягивание во время эрекции.
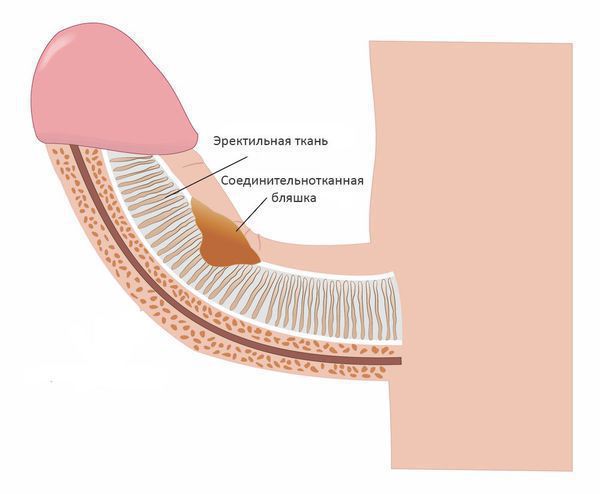
Как правило, пациенты сами замечают наличие плотного образования в структуре полового члена. Бляшка может иметь различную форму, но чаще в виде овала, вытянутого по длине полового члена. Как мы уже сказали, преимущественная локализация — передняя поверхность пениса. Иногда наблюдается несколько бляшек различной локализации.
Патогенез болезни Пейрони
Болезнь Пейрони связана с неправильным ранозаживлением. Из-за микротравм белочной оболочки, неминуемо возникающих во время полового акта, в её толще возникают микрогематомы. У здоровых мужчин гематомы быстро рассасываются, и дефект белочной оболочки заживляется. У пациентов с болезнью Пейрони процесс заживления раны нарушен, быстрого рассасывания гематомы не происходит, и в ней развивается воспаление асептического характера, оно не связано с деятельностью микроорганизмов. Воспаление распространяется на близлежащие участки белочной оболочки и завершается избыточным рубцеванием поражённого участка с образованием плотной соединительнотканной бляшки.
В норме структура белочной оболочки из упорядоченных эластических волокон предусматривает способность к значительному растяжению при эрекции. Из-за появления в ее структуре неэластичных участков, представленных бляшками, закономерно происходит неравномерное растяжение белочной оболочки и искривление полового члена.
Классификация и стадии развития болезни Пейрони
Классификация в зависимости от типа деформации:
- дорсальные деформации — искривление полового члена кверху;
- вентральные деформации — искривление полового члена книзу;
- латеральные деформации — искривление полового члена в сторону;
- дорсолатеральные деформации — искривление полового члена кверху и в сторону;
- вентролатеральные деформации — искривление полового члена книзу и в сторону;
- деформации по типу шарнира — искривление полового члена с локальным сужением и нестабильностью находящейся за сужением части полового члена;
- деформации по типу песочных часов — сужение полового члена по окружности.
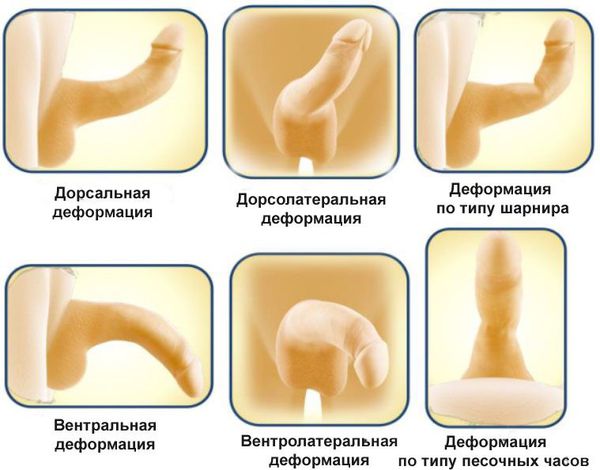
Наиболее часто встречаются дорсальные деформации. Вентральные деформации в большей степени, чем латеральные и дорсальные, затрудняют проведение полового акта.
Стадии заболевания
- Воспалительная: боль в пенисе в эрегированном состоянии и отсутствие искривления/деформации полового члена. В бляшке протекает активное воспаление как причина болевого синдрома. Длительность фазы — 6-18 месяцев.
- Стабильная: прекращение боли во время эрекции. Бляшка сформирована и представлена грубой соединительной тканью, половой член искривляется. Со временем искривление прогрессирует у 30-50% больных, у 45-67% остаётся стабильным, и только у 3-13% отмечается улучшение и уменьшение искривления полового члена [6] .
Осложнения болезни Пейрони
Осложнения болезни Пейрони:
- Невозможность проведения полового акта
Если половой член искривлен более чем на 30 градусов, ввести его во влагалище затруднительно, а при более значительных деформациях становится невозможным.
- Трудность достижения или поддержания эрекции
Эректильная дисфункция наблюдается более чем у 50% пациентов с болезнью Пейрони. [7] При этом она не всегда является следствием заболевания, а иногда возникает до него и становится одним из провоцирующих факторов. [8] Изменение структуры белочной оболочки в зоне бляшки может нарушать функционирование механизмов, участвующих в формировании эрекции. В норме при наполнении эректильной ткани кровью происходит сдавление вен, расположенных между белочной оболочкой полового члена и кавернозной тканью. Это позволяет блокировать отток крови от эректильной ткани, повысить давление внутри белочной оболочки и сформировать твёрдую эрекцию. В области бляшки этот механизм может нарушаться из-за отсутствия эластичности у рубцовой ткани, сброс крови по венам из эректильной ткани будет сохранён, а эрекция не достигнет ригидного состояния.
- Тревога или стресс, напряжение в отношениях с сексуальным партнёром
Исследования показали, что 48% мужчин с болезнью Пейрони имеют лёгкую или умеренную депрессию. [9] Депрессия усугубляет эректильную дисфункцию, вносит разлад в отношения с сексуальным партнером.
Диагностика болезни Пейрони
К какому врачу обратиться
При искривлении полового челена следует обратиться к урологу.
Для диагностики, как правило, достаточно осмотра и пальпации (прощупывания), чтобы врач мог определить размеры и расположение бляшек на неэрегированном половом члене. Важно измерить длину полового члена, т. к. в результате прогрессирования заболевания он может укорачиваться. Зная исходные показатели длины при обращении к врачу, можно оценить степень укорочения и эффективность проводимого лечения.
Оценку искривления полового члена необходимо проводить в состоянии эрекции. Для этого врач просит пациента сделать в домашних условиях фотографии эрегированного полого члена и представить их для оценки.
Важным моментом является оценка эректильной функции. Для этого используют специальные опросники — МИЭФ 5 (международный индекс эректильной функции, состоящий из 5 вопросов). Использование опросников позволяет количественно оценить нарушения эрекции и отслеживать их изменения на фоне наблюдения или лечения заболевания. [10]
Основным дополнительным исследованием является ультразвуковое сканирование полового члена. Исследование позволяет описать размеры, расположение бляшек и их распространение на эректильную ткань.
При наличии нарушений эрекции производят исследование кровотока в половом члене на фоне эрекции (фармакодопплерография). Для стимуляции эрекции применяют таблетированные препараты или инъекцию в половой член.
Лечение болезни Пейрони
Лечение зависит от фазы заболевания.
Консервативное лечение болезни Пейрони
В воспалительную фазу показана только медикаментозная терапия, которая направлена на уменьшение воспаления в бляшке. Оперативное лечение в данную фазу противопоказано. [6]
Наиболее часто используют пероральные препараты (токоферола ацетат, тамоксифен, колхицин, L-карнитин, пентоксифиллин). Эти препараты действуют на различные звенья воспалительной реакции, позволяя снизить её интенсивность и уменьшить размеры бляшки.
Другим вариантом лечения болезни Пейрони является введение лекарственных препаратов непосредственно в бляшку. Данный подход позволяет создать в бляшке большую, чем при приёме внутрь, концентрацию препарата. С этой целью используют веропамил, преднизолон, интерферон, гиалуроновую кислоту.
Сохраняет свою актуальность для лечения болезни Пейрони и применение физиотерапевтических процедур в виде ионофореза с веропамилом/дексаметозоном.
При переходе заболевания в стабильную фазу основной проблемой становится искривление полового члена. С целью его коррекции используют консервативные мероприятия, например, вытяжение полового члена с помощью экстендера (специальный прибор, фиксирующийся к половому члену и обеспечивающий его вытягивание) или введение лекарственных препаратов в бляшку. Но эффективность данных процедур недостаточна, и основным методом коррекции искривления полового члена является хирургический.
Оперативное лечение болезни Пейрони
Хирургическая коррекция искривления полового члена включает следующие подходы:
- укорачивающие методики;
- удлиняющие методики;
- фаллопротезирование.
Укорачивающие методики, как следует из их названия, используют подход, заключающийся в укорочении белочной оболочки полового члена на противоположной по отношению к бляшке стороне. Это позволяет выровнять длину белочной оболочки, убрать искривление, но приводит к общему укорочению полового члена на 1-1,5 см. [11] Применение данных методик оправдано у пациентов с небольшим или умеренным искривлением и достаточной длиной полового члена.
Основной методикой является операция Несбита — иссечение участка белочной оболочки на стороне, противоположной искривлению. Недостатком данного подхода является сложность и травматичноть — вскрытие белочной оболочки может приводить к повреждению эректильной ткани и негативно отразиться на эректильной функции. Но частота этого осложнения достаточно низкая (менее 5%), несколько чаще наблюдаются повторные искривления после операции и снижение чувствительности полового члена (около 10%). [12]
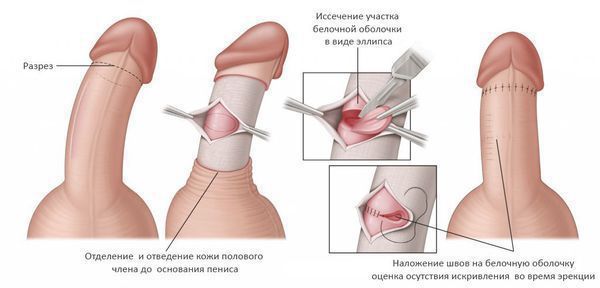
Чаще используют гофрирующие методики — белочную оболочку не иссекают, а гофрируют. Выполнение такой операции технически проще, а результаты сопоставимы с операцией Несбита. Недостатком данных методик является образование легко определяемых пациентом утолщений белочной оболочки в зоне гофрирования, которые могут приводить к определенному дискомфорту в половой жизни. Впрочем, данный побочный эффект, как правило, нивелируется с течением времени.
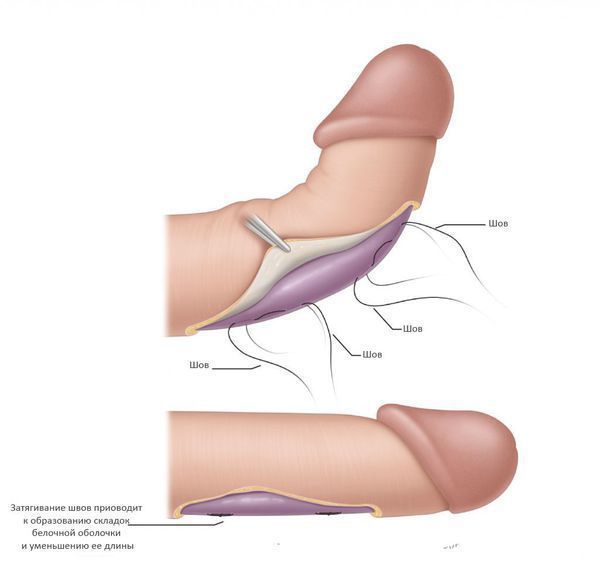
Удлиняющие методики используют при значительном искривлении полового члена (более 45 градусов) и/или значительном укорочении, когда применение укорачивающих подходов приведёт к слишком значимому уменьшению длины полового члена.
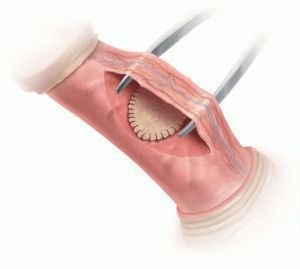
В данном случае операция выполняется на стороне расположения бляшки. Бляшка особым образом рассекается или иссекается, и в образовавшийся дефект устанавливается трансплантат, что позволяет увеличить длину белочной оболочки на стороне бляшки до длины противоположной стороны. В качестве трансплантата наиболее часто используют собственные ткани — стенка вены, слизистая щеки. Возможно использование искусственных материалов — коллагеновых матриц, но их применение приводит к худшим результатам, чем использование собственных тканей. При данных операциях отмечается высокая частота развития эректильной дисфункции (около 25%) и риск повторного искривления полового члена (около 20%). [13]
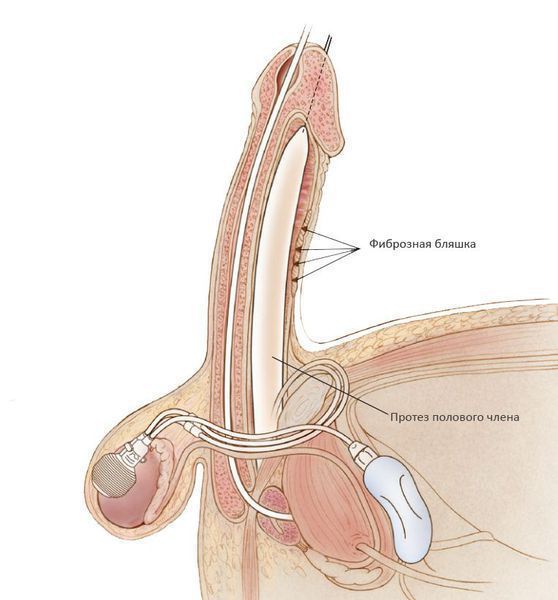
Фаллопротезирование показано при сочетании болезни Пейрони с умеренной или тяжёлой эректильной дисфункцией. Чаще всего используют трехкомпонентные фаллопротезы. Такой протез содержит 2 баллона, которые располагают в каждом из кавернозных тел, резервуар, который располагают в пространстве перед мочевым пузырем, и насос, расположенный в мошонке. Для достижения эрекции жидкость с помощью насоса перекачивается из резервуара в баллоны в кавернозных телах, после полового акта жидкость из баллонов перекачивается обратно в резервуар. Такой подход обеспечивает максимальную естественность эрекции. Во время установки силиконовых баллонов в кавернозные тела выполняют процедуру моделирования полового члена (изгиб в противоположную искривлению сторону на фоне надутых баллонов), которая в большинстве случаев позволяет добиться выпрямления полового члена. При значительных деформациях и неэффективности моделирования возможно сочетание фаллопротезирования с удлиняющими операциями.
Противопоказания к оперативному лечению
Оперативное лечение противопоказано в воспалительную фазу заболевания. Признаки воспалительной стадии: боль в половом члене во время эрекции и длительность заболевания менее шести месяцев.
Подготовка к операции
Подготовка к операции прежде всего включает в себя проведение стандартных предоперационных исследований: анализы крови, мочи, флюорографию, электрокардиографию, консультацию терапевта. Специализированные исследования (оценка кривизный полового члена, ультразвуковое исследование полового члена, фармакодопплерография ) должны быть выполнены до определения показаний к оперативному лечению.
Реабилитация после операции
Пациентам рекомендуется воздерживаться от половых актов в течение шести недель. В некоторых случаях после операции назначают препараты, способствующие восстановлению гладкой мускулаторы кавернозных тел — ингибиторы фосфодиэстеразы 5-го типа (ФДЭ-5).
Экстракорпоральная ударно-волновая терапия (ЭУВТ)
ЭУВТ может быть показана для снижения выраженности боли в половом члена у пациентов с болезнью Пейрони, но не должна применяться для уменьшения кривизны полового члена.
Лечение болезни Пейрони народными методами
Народные методы не имеют доказанной эффективности, поэтому в лечении болезни Пейрони не применяются.
Прогноз. Профилактика
Прогноз при болезни Пейрони относительно благоприятный. У 5% пациентов происходит самопроизвольное рассасывание бляшек в отсутствие какого-либо лечения. Если последствия заболевания сохраняются, в большинстве случаев их можно скорректировать путём медикаментозного и хирургического лечения.
К методам профилактики болезни Пейрони следует отнести мероприятия, направленные на предотвращение развития состояний, являющихся факторами риска болезни: сахарный диабет, гипертоническая болезнь, нарушения липидного состава крови, ишемическая болезнь сердца, эректильная дисфункция.
Исключение курения и злоупотребления алкоголем также позволит снизить вероятность развития заболевания.
Секс при болезни Пейрони
Сексуальную активность в острую фазу заболевания следует исключить, так как неизбежная микротравматизация бляшки во время полового акта может провоцировать более агрессивное течение заболевания.
Что такое баланопостит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахмерова Надира Минисалимовича, уролога со стажем в 28 лет.
Над статьей доктора Ахмерова Надира Минисалимовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Баланопостит — это воспаление крайней плоти и головки полового члена, чаще всего инфекционного характера. Проявляется покраснением, отёком, зудом и жжением поражённой области.
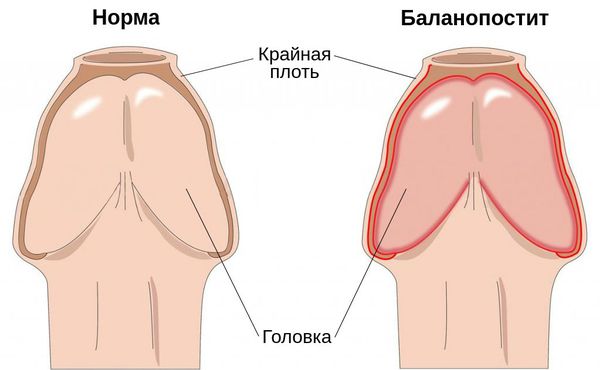
Заболевание является распространённым и встречается в любой возрастной группе. На его долю приходится 47 % случаев среди всех поражений кожи полового члена и 11 % случаев среди всех обращений в кабинеты уролога и венеролога [1] .
Причина болезни — инфекционные агенты, проникшие в кожу головки и крайней плоти. Причём инфекция может быть как банальной (стафилококки, стрептококки и др.), так и связанной с заболеваниями, передающимися половым путём.
Часто баланопостит возникает как осложнение основного заболевания (например уретрита или простатита ). Также он может являться индикатором наличия серьёзной эндокринной патологии (сахарного диабета) или приобретённого иммунодефицита, в том числе заболеваний, ассоциированных с ВИЧ-инфекцией ( наркомании и вирусного гепатита и др.).
Лёгкому проникновению инфекции и быстрому развитию воспаления способствуют определённые анатомические и физиологические особенности поражаемой области:
- относительно тонкий эпидермис (наружный слой кожи);
- выраженное кровоснабжение;
- рыхлость подлежащего соединительнотканного слоя;
- наличие препуциального мешка, который содержит выделения смегмальных (сальных) желёз, необходимых для сохранения эластичности головки полового члена.
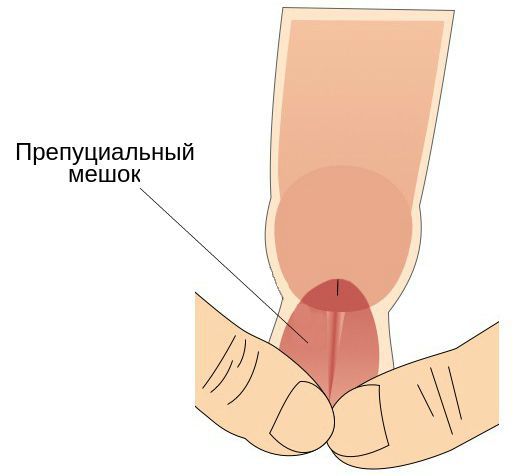
Также имеет значение недостаточная или избыточная гигиена половых органов, частые незащищённые половые контакты, наличие сопутствующих заболеваний (например атеросклероза или дерматитов) и работа в тяжёлых условиях (связанная с высокой температурой и загрязнениями) [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы баланопостита
Проявления баланопостита в целом не отличаются от воспалительных симптомов других локализаций. Чаще всего заболевание характеризуется триадой признаков воспаления : отёком, болью и покраснением. Однако вместо болевого синдрома при баланопостите обычно появляется зуд и жжение в поражённой области. На месте воспалительных очагов очень часто образуются эрозии (поверхностные раны), покрытые выделениями и налётом белого или жёлто-зелёного цвета [3] .
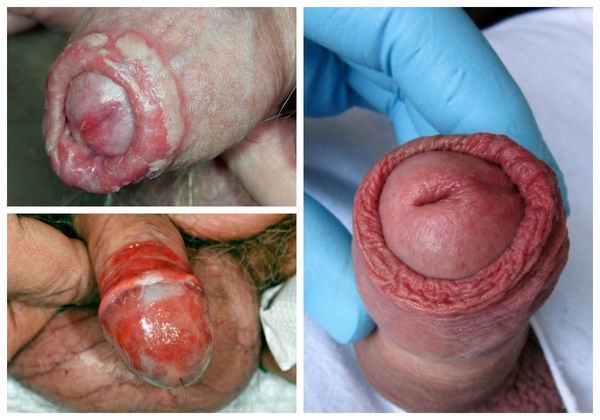
Один из важных диагностических признаков болезни — усиление симптомов во время и после полового акта . За счёт механического раздражения воспалённой кожи возникает покраснение, налёт или зуд. Также симптомы баланопостита могут усиливаться во время и после мочеиспускания.
Серьёзным симптомом выраженной воспалительной реакции является затруднённое и болезненное обнажение головки. Оно связано не только с самим воспалением, но и с осложнениями в виде воспалительных спаек и фимоза (сужения крайней плоти). Чаще всего спайки возникают у детей. Они образуются через несколько дней после начала заболевания и прогрессируют в случае позднего обращения к врачу.
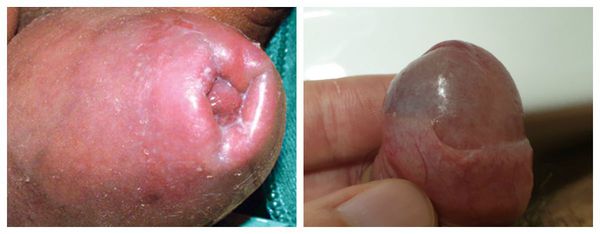
Патогенез баланопостита
Головка, внутренний листок крайней плоти и образуемый ими препуциальный мешок являются единым анатомическим образованием. В состоянии покоя у необрезанных мужчин головка находится внутри препуциального мешка, который защищает её от внешних травматических и температурных факторов [4] . Во внутреннем листке крайней плоти содержится большое количество сальных желёз. Секрет, который они вырабатывают, увлажняет и смазывает головку для её беспрепятственного обнажения при потребности. Во время эрекции за счёт увеличения полового члена и расправления крайней плоти головка обнажается, а препуциальный мешок исчезает.
Такие о собенности строения полового члена у необрезанных мужчин способствует развитию баланопостита [5] . Также к предрасполагающим факторам относятся суженное отверстие препуциального мешка и избыточная (удлинённая) крайняя плоть, которая даже при максимальной эрекции покрывает головку полностью или частично. Несмотря на отсутствие перечисленных факторов, у обрезанных мужчин также возникает баланопостит , хотя реже, чем у необрезанных.
Другим фактором, способствующим развитию болезни, является плохая гигиена. При этом в полости препуциального мешка скапливается так называемая смегма. Она является смесью выделений сальных желёз, лейкоцитов и слущенного эпителия. В норме смегма постоянно обновляется за счёт гигиены или регулярной половой жизни. При нарушении процессов обновления она скапливается и становится прекрасной средой для размножения микроорганизмов и развития воспаления окружающих тканей.
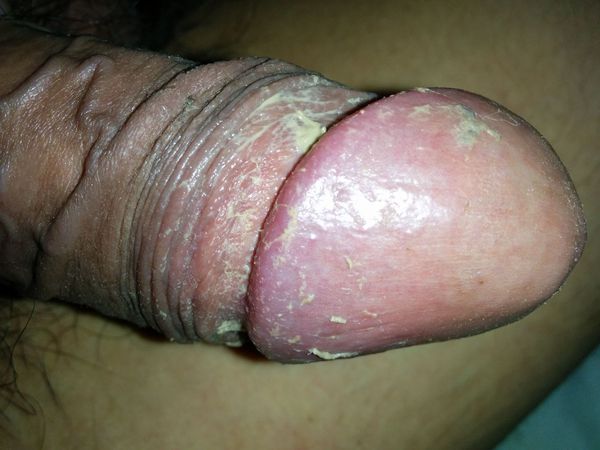
Процесс в оспаления в итоге приводит к нарушению функции полового члена. В начале болезни возникает покраснение, которое сопровождается зудом или жжением, в некоторых случаях — появлением налёта. Затем присоединяется отёк, возникает боль. В итоге заболевание приводит к невозможности вести половую жизнь, а при самом неблагоприятном развитии — к острой задержке мочеиспускания.
Классификация и стадии развития баланопостита
Классификаций баланопостита довольно много, так как исследованием этого заболевания занимаются врачи нескольких специальностей: урологи, андрологи, дерматовенерологи, хирурги и педиатры. Наиболее полно этиологическую и клиническую картину болезни отображает классификация, представленная Британской ассоциацией сексуального здоровья и ВИЧ (BASHH). Она рекомендована для практического применения в странах Европы [6] .
Согласно классификации BASHH, выделяют два типа баланопостита: инфекционный и неинфекционный . Инфекционный баланопостит, в зависимости от причинного фактора, разделяют на восемь подтипов:
- Candida albicans. Грибы этого рода являются частой причиной баланопостита ввиду их широкого распространения у женщин, нерационального применения антибиотиков и увеличения частоты вторичных иммунодефицитов . Обычно Candida albicans передаются половым путём. Но бывают случаи заражения, не связанные с сексуальной активностью: при сахарном диабете или после антибиотикотерапии [10][12] .
- Trichomonas vaginalis . Трихомонады являются простейшими микроорганизмами. Они паразитируют в половых органах как мужчин, так и женщин. Передаются половым путём [13] .
- Streptococcus (A, B). Стрептококки могут бессимптомно присутствовать в половой сфере, но при заболевании их концентрация резко увеличивается [15] .
- Anaerobes (бактероиды, фузобактерии, актиномицеты, клостридии). Обнаружение анаэробов на коже головки полового члена часто ассоциируется с хроническим неспецифическим уретритом и баланопоститом. Причём в основном развитие этих заболеваний связано не с одним видом возбудителей, а сразу с несколькими (т. е. с микст-инфекцией).
- Gardnerella vaginalis . Гарднереллёз довольно часто становится причиной воспалительных реакций половых органов. Распространённость G. vaginalis среди урологических больных в целом составляет 8 %, а при баланопостите, не обусловленном Candida — до 31 % [14] .
- Staphylococcus aureus . Наличие золотистого стафилококка часто не вызывает никаких симптомов, но в некоторых случаях может стать причиной болезни [16] .
- Treponema pallidum . При локализации первичного очага инфекции на головке или крайней плоти бледная трепонема вызывает баланопостит, но уже специфический — ассоциированный с сифилисом .
- Herpes simplex virus . Вирус простого герпеса 1-го и 2-го типа тоже может быть причиной воспаления [18] .
Неинфекционные баланопоститы делятся на два подтипа:
- обусловленные заболеваниями кожи — склеротическим лихеном, баланопоститом Зуна, красным плоским лишаём , контактным аллергическим дерматитом , псориазом и др.;
- обусловленные другими причинами — травмами, раздражением, несоблюдением гигиены и др.
Осложнения баланопостита
К осложнениям баланопостита относятся:
-
; ; ;
- некроз головки полового члена;
- паховый лимфангиит и лимфаденит.
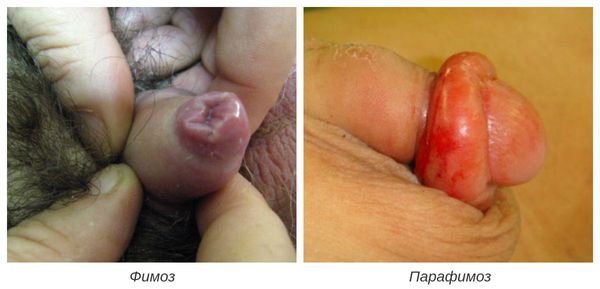
Фимоз — кольцевидное сужение крайней плоти, препятствующее обнажению головки. Его развитие связано с образованием рубцовой ткани и потерей эластичности крайней плоти. Особенно часто он возникает при рецидивирующем или торпидном (вялотекущем, длительном) течении баланопостита, а также при его сочетании с системными заболеваниями (в частности с сахарным диабетом). В редких случаях при выраженном сужении крайней плоти возникает хроническая задержка мочеиспускания, требующая неотложного лечения.
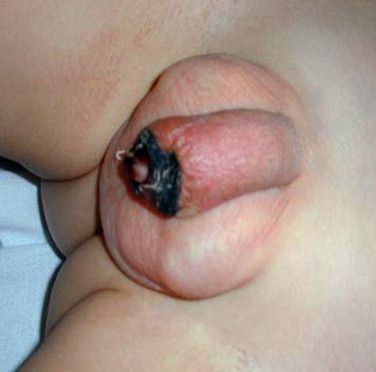
Некроз головки полового члена — р едкое, но грозное осложнение. Чаще всего связано с наличием анаэробной инфекции, в частности фузобактерий [17] . Молниеносное течение этого осложнения, так называемая гангрена Фурнье , может привести к гибели пациента. На начальной стадии гангрена Фурнье проявляется в виде обычного баланопостита. Её особенностью является быстрое распространение воспаления в виде покраснения, отёка и крепитации тканей (их потрескивания при нажатии), а также образование массивного некроза гениталий. Она возникает, как правило, на фоне выраженных иммунодефицитных состояний (в т. ч. хронического алкоголизма , ВИЧ-инфекции ) и сопровождается мощнейшей интоксикацией.
Стриктура уретры — сужение мочеиспускательного канала. Возникает при длительно протекающем баланопостите либо в связи с наличием специфического возбудителя, вызывающего активное деление клеток. Проявляется затруднённым мочеиспусканием и неполным опорожнением мочевого пузыря. Способствует развитию хронической инфекции мочевыводящих путей (циститу, пиелонефриту, гидронефрозу) и даже хронической почечной недостаточности.
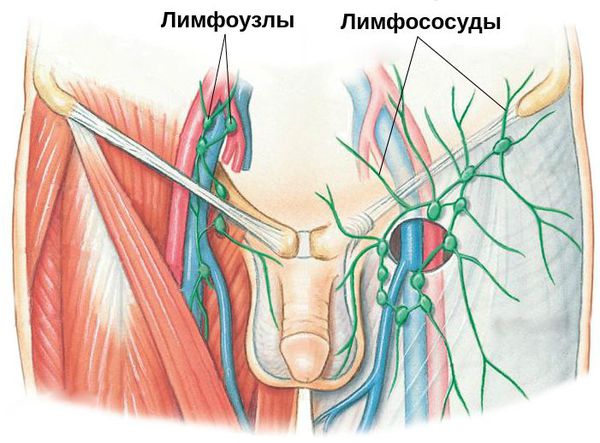
Паховый лимфаденит и лимфангиит — воспаление паховых лимфатических узлов и сосудов. Данное осложнение свидетельствует о распространении инфекции за пределы поражённого органа. Как правило, оно требует коррекции проводимых лечебных мероприятий.
Диагностика баланопостита
Постановка первичного диагноза на основе жалоб, данных анамнеза и визуального осмотра обычно не вызывает затруднений. Самыми частыми симптомами баланопостита являются: покраснение и отёк головки и крайней плоти, зуд и жжение в месте поражения. Иногда отмечается боль, появление налёта или выделений на головке, болезненное мочеиспускание, затруднение или невозможность обнажения или вправления головки полового члена. Также могут присутствовать язвенные дефекты, болезненность и покраснение в проекции паховых лимфоузлов. В редких случаях отмечается ухудшение общего самочувствия, повышение температуры от 37,0-37,9 ℃ и выше с присоединением озноба.
Для выявления причинного фактора и состояний, способствующих развитию или рецидивированию заболевания, требуются дополнительные методы обследования [16] .
Основные :
- бактериологический анализ отделяемого из головки или крайней плоти на аэробную флору и грибы рода Candida (бакпосев);
- скрининговое исследование методом ПЦР (полимеразной цепной реакции) на инфекции, передаваемые половым путём;
- анализы крови и мочи на глюкозу для исключения или подтверждения сахарного диабета;
- клинический анализ крови;
- серологическая диагностика сифилиса — поиск антител к бледной трепонеме.
Дополнительные :
- консультация дерматолога для исключения дерматитов или аллергических заболеваний, сопровождающихся высыпаниями на головке полового члена;
- консультация эндокринолога при выявлении повышенного уровня глюкозы;
- биопсия кожи головки или крайней плоти в случае подозрения на злокачественный процесс или при торпидном течении заболевания.
Лечение баланопостита
Тактика лечения зависит от стадии развития процесса, наличия осложнений или сопутствующих заболеваний.
При неосложнённом баланопостите, который возник впервые, показана местная терапия в виде нанесения растворов или лечебных мазей на место поражения. Выбор лекарственного средства зависит от вида предполагаемого или подтверждённого возбудителя [9] [11] . Это могут быть антибактериальные, противогрибковые или противовирусные препараты.
В случае рецидива заболевания или выраженной воспалительной реакции, особенно при повышении температуры тела, показано назначение соответствующих лекарств в виде таблеток, капсул или инъекций. При этом необходимо учитывать результаты обследований по определению вида возбудителя. В случае выявления сахарного диабета обязательно назначение препаратов, снижающих уровень глюкозы в крови.
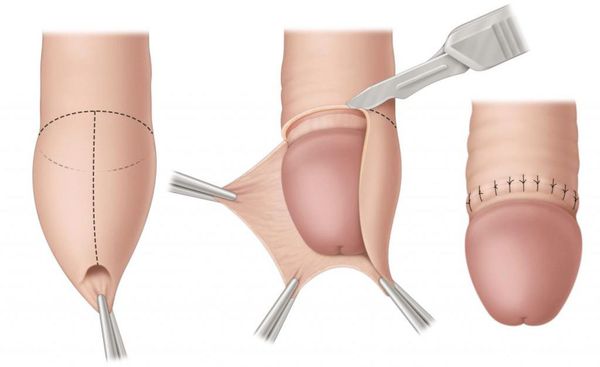
Некоторые осложнения баланопостита требуют операционного лечения. При развитии фимоза показана циркумцизия, или обрезание. При этом вмешательстве удаляется рубцово-изменённая крайняя плоть, после чего накладываются швы. В результате головка становится полностью обнажённой. Эту же операцию рекомендуют при большом количестве рецидивов. Эффективность циркумцизии доказана в ряде исследований [19] [20] [21] [22] .
В случае парафимоза проводится операция по рассечению ущемляющего кольца и вправлению головки.
Тактика лечения стриктуры уретры зависит от расположения и размеров стеноза. Для расширения уретры потребуется меатотомия — рассечение наружного отверстия мочеиспускательного канала с наложением швов. При большой протяжённости стриктуры показана пластика уретры.
Однако большинство осложнений и рецидивов заболевания удаётся избежать благодаря своевременному обращению к врачу и проведённому медикаментозному лечению.
Прогноз. Профилактика
Прогноз чаще всего благоприятный. В случае точного выяснения причины заболевания и вовремя начатой терапии наступает полное излечение. Однако при отсутствии лечения или наличии сопутствующей патологии (например сахарного диабета) не исключается появление осложнений, которые потребуют коррекции, в частности оперативного вмешательства. При развитии такого осложнения, как гангрена Фурнье, летальность составляет, по данным разных авторов, от 4 до 54 % [23] .
Профилактика баланопостита, как ни странно, начинается с младенчества. Она заключается в гигиене наружных половых органов. В первые годы жизни ребёнка она проводится родителями, затем прививается детям в виде соблюдения элементарных санитарно-гигиенических правил.
Также нужно уделять внимание вопросам раскрытия головки. Дело в том, что у младенцев кожа крайней плоти недостаточно растяжима, поэтому до 5-6-летнего возраста головка раскрывается не у всех мальчиков [8] . Данный физиологический фимоз не является заболеванием. Однако если в дальнейшем головка по-прежнему не раскрывается — это повод обратиться к врачу.
После начала половой жизни микрофлора половых органов может измениться. Любые новые бактерии, грибки и вирусы, проникающие в организм мужчины во время незащищённых половых актов, способствуют истощению его защитных сил и возникновению инфекции. Поэтому важным средством профилактики баланопостита, равно как и инфекций, передающихся половым путём, является использование презервативов.
Не менее важным средством профилактики баланопостита является соблюдение гигиенических правил у взрослых. Так называемая "болезнь грязных рук" возможна в любом возрасте. Чтобы избежать занесения инфекции, нужно не только мыть руки перед мочеиспусканием (особенно если приходится работать в антисанитарных условиях), но и регулярно принимать душ или ванну, тщательно промывая головку и крайнюю плоть.
Так как баланопостит является первым проявлением некоторых соматических заболеваний, необходимо не реже одного раза в год осуществлять контроль общего холестерина и глюкозы в крови для исключения скрытых микрососудистых нарушений.
Что такое олеогранулема полового члена? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лелявина Кирилла Борисовича, хирурга со стажем в 29 лет.
Над статьей доктора Лелявина Кирилла Борисовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Олеогранулёма полового члена — это воспалительно-инфильтративная гиперплазия (избыточное разрастание) оболочек полового члена, образующаяся в результате инъекции различных специальных масляных растворов в ткани органа с целью его утолщения или удлинения.
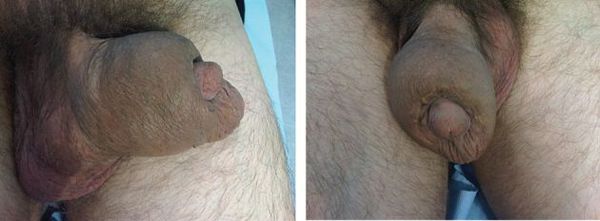
Введение масляных субстанций в половой член — это саморазрушение и убийство органа. В результате крайне опасного вмешательства происходит обширный комплекс патологических трансформаций кожи и подкожно-жировой клетчатки органа (воспалительных и трофических).
Такая процедура является незаконной, поэтому преимущественное большинство введений масляных субстанций выполняется в ненадлежащих условиях, прежде всего — в отсутствии асептики (мероприятий, направленных на исключение попадания микроорганизмов в рану). И только появление тяжёлых гнойно-воспалительных осложнений заставляет пациентов обратиться за помощью к врачам-специалистам.
К сожалению, внешняя социальная среда мужчины, обманчивые представления о размерах своего пениса и стремление самоутвердиться в интимной сфере являются мотивами для выполнения калечащей процедуры. При этом большинство людей, которые прибегают к увеличению мужского органа, имеют нормальный и полностью функциональный половой член, хотя характеризуют его как маленький.
Мотивация для увеличения пениса с помощью инъекции масла различна:
- желание увеличить обхват или длину полового органа (80%);
- усиление собственного сексуального удовольствия (как правило, на это решаются по совету знакомых);
- стремление доставить больше удовольствия сексуальным партнёрам (60%).
Для этих целей одновременно с инъекцией масла многие имплантируют пластиковые гранулы.
Следует отметить, что в исследовании, направленном на изучение взгляда женщин на размер мужских половых органов, только 20% женщин отметили, что длина пениса имеет важное значение, и 1% считает, что размер очень важен. Подавляющее большинство опрошенных считают длину несущественным (55%) и абсолютно несущественным (22%) показателем. Однако длина оказалась менее важной, чем обхват полового члена. [2]
Первые упоминания об инъекции посторонних материалов в пенис найдены в "Камасутре" — древнеиндийском трактате, посвящённом теме любви, чувственного и эмоционального наслаждения, которому более 1500 лет. В медицинской литературе описаны различные специальные субстанции, которые мужчины самостоятельно вводили под кожу полового члена (имплантаты из стекла, камня, пуль, слоновой кости, драгоценных камней, золота, пластика и других твёрдых предметов). В пенис вводят большое количество масел, в том числе парафиновые, минеральные, силиконовые, вазелиновые, моторные трансмиссионные жидкости, масло печени трески и аутологичного жира, а также нандролона деканоат.
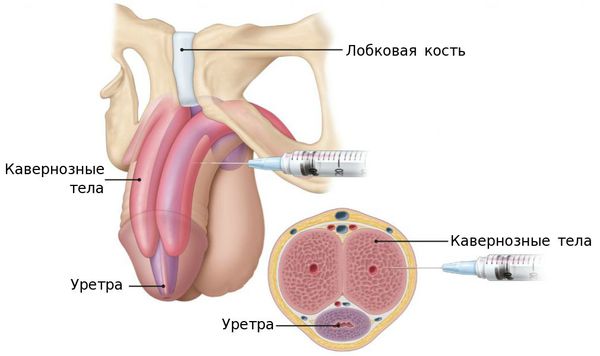
В качестве медицинской процедуры инъекция минерального масла впервые была описана в 1899 году австрийский хирургом Р. Герсуни, который ввёл парафин в мошонку на место удалённого яичка (тестикулярный протез) в связи с эпидидимитом туберкулёзной этиологии. [6] С тех пор инъекции минерального масла стали использоваться для широкого спектра косметических процедур: заполнения расщелин мягкого нёба, морщин, деформаций лица, а также для увеличения мышц, молочной железы и полового члена. Однако уже через семь лет, в 1906 году М.Л. Хайдингсфельд представил первый отчёт о крайне неблагоприятных последствиях, возникающих при инъекции масла. В 1917 году Дж. Фермиет и Ф. Фермиет сообщили о возникновении опу холей после введения минерального масла, которые возникли в разное время (около недели — десятков лет после введения). [9]
Инъекции масла в пенис или мошонку способствуют их деформации и приводят к большому числу осложнений (в том числе к некрозу кожи, постоянной эректильной дисфункции, невозможности выполнения полового акта и другим). Несмотря на долгую историю этих неблагоприятных событий, введение масла в половой член продолжает выполняться, о чём периодически сообщается в литературе по дерматологии, урологии и пластической хирургии.
В современной научной литературе нет точных данных о частоте встречаемости данной патологии, однако известно, что введение посторонних веществ в половой член наиболее распространено в странах Азии, Восточной Европы и России. Среди бирманских рыбаков в Таиланде распространённость различных инъекций масляных растворов составляет 7,5%. [7]
Многие мужчины, стремящиеся ввести в ткани полового члена масляные растворы, отбывали или отбывают наказание в виде ограничения свободы. Так, в Венгрии самостоятельные инъекции в ткани полового члена выполняют 15,7% заключённых. [8] Часто такие инъекции делают лица, прошедшие службу в рядах Вооруженных Сил.
Подавляющему большинству пациентов (78%) инъекции выполнял немедицинский персонал, и почти у 85% наблюдались побочные эффекты. После введения масляной субстанции 91% мужчин не были удовлетворены внешним видом и размером своего полового члена, а 74% отметили, что хотят удалить введённый материал.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы олеогранулемы полового члена
Время проявления первых симптомов значительно варьируется: от нескольких дней вплоть до десятилетий после введения масла. Причём длительность периода между инъекцией и обращением за врачебной помощью не всегда совпадает с периодом между инъекцией и началом развития осложнений.
Реакция тканей на введение масла печени трески проявляется в скором времени после инъекции — через 1-2 недели [1] , а реакция на инъекции субстанций с парафином или минеральным маслом возникают значительно позже — через 1-2 года после инъекции. [4]
В самом начале уролог должен выяснить анамнез (историю развития заболевания), однако многие мужчины упорно скрывают факт введения масляных растворов.
В клинической картине различают неосложнённое и осложнённое течение. Наиболее частыми симптомами, характерными для данного заболевания являются:
- болевой синдром (у 84% пациентов);
- отёк мягких тканей (у 82,5%);
- уплотнение (у 42,9%);
- гнойное отделяемое (у 21,8%);
- изъязвления, т. е. язвы (у 12,8%);
- покраснение (у 8,4%).
В области инъекции различных масляных растворов/субстанций появляются уплотнения или узлы различного размера и формы, которые в разной степени деформируют половой орган. Период мнимого/относительного "благополучия" заканчивается. В дальнейшем возникает болезненность, происходит лимфостаз, нарушается эрекция.
При осмотре внешние ткани пениса изменены: имеется бугристость, отёчность, покраснение, эрозии/изъязвления, изменённый окрас кожи и другое. Определяется ограниченная подвижность поверхностных тканей полового члена, которая, как правило, плотно спаяна с окружающими тканями. Изменения цвета кожных покровов могут варьировать от вишнёвого до тёмно-коричневого.
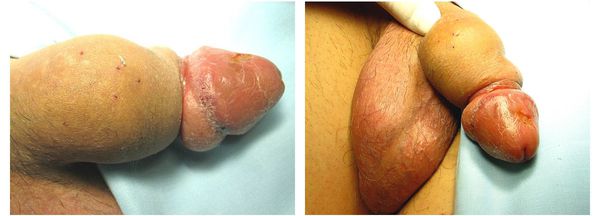
Все масляные растворы впоследствии вызывают формирование рубцов, с последующим развитием парафимоза и деформации полового члена. Иногда присоединяются кожные инфекции, в результате чего возникают различные осложнения (вплоть до некроза или гангрены полового члена). Отмечаются гнойно-некротические выделения. У некоторых пациентов может возникнуть нарушение мочеиспускания.
Патогенез олеогранулемы полового члена
В основе патогенетических изменений, возникающих при введении различных масляных растворов/субстанций в ткани полового члена, лежит несколько патогенетических фаз:
- продуктивная фаза (пролиферации);
- кистозная фаза;
- фаза гиалиноза;
- фаза лимфатического отёка;
- фаза формирования новых периферических гранулематозных очагов.
После введения чужеродной субстанции возникает существенное нарушение микроциркуляции и лимфатического оттока, что в дальнейшем запускает процесс последовательных клеточных и тканевых реакций. Исходом патологических изменений является развитие очагов гиалиноза — в тканях происходит отложение полупрозрачных плотных масс гиалина, напоминающих хрящ. Все патологические реакции циклически повторяются, а нарушения микроциркуляции и лимфооттока затрагивают не только зону поражения, но и окружающие ткани. Таким образом запускается механизм автономного самоподдерживающегося гранулематозного процесса.
Патоморфологические изменения, происходящие после инъекции масляных субстанций под кожу полового члена, также характеризуются наличием острого гнойного воспаления, за которым следует типичная гранулематозная реакция.
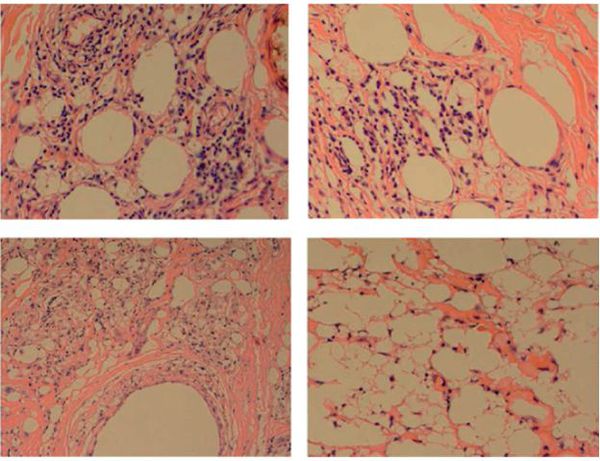
В дальнейшем описанное поражение заменяется фиброзной воспалительной тканью. [5]
Период между первичной инъекцией и появлением клинических симптомов длится от 2 дней до 37 лет. В большинстве случаев расстройство ограничивается повреждением полового члена без вовлечения окружающих органов. Нередко ограниченное поражение сопровождается региональным лимфаденитом.
В удалённых олеогранулёмах часто присутствует множество воспалительных клеток, включая гигантские клетки, нейтрофилы, лимфоциты и макрофаги.
Классификация и стадии развития олеогранулемы полового члена
Различают несколько степеней поражения полового органа мужчины, которые возникают при введении различных масляных субстанций.
Существует четыре фазы течения заболевания.
Осложнения олеогранулемы полового члена
При длительном течении патологический процесс может распространиться на лобок, мошонку или промежность с формированием олеогранулёмы наружных половых органов. Скорость прогрессирования патологического процесса зависит от общего состояния организма пациента, вида инъецированной масляной субстанции, а также гигиенических условий выполнения манипуляции.
Прогрессирование заболевания и различная степень нарушений лимфо- и кровообращения кожно-фасциального лоскута запускают механизм развития большого количества серьёзных осложнений:
- парафимоз;
- язвенные дефекты;
- подкожные свищи;
- некроз кожи полового члена (11%)
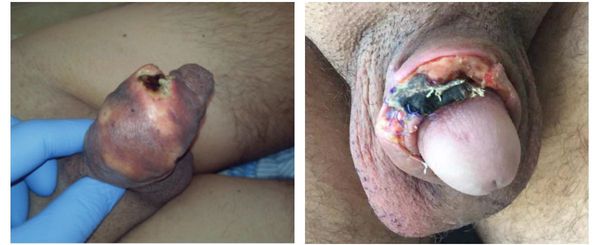
Иногда инъекция минеральных масел ассоциируется с плоскоклеточными карциномами. [10]
32% опрошенных мужчин, имеющих опыт ведения различных масляных субстанций, отметили у себя наличие эректильной дисфункции различной степени выраженности, а 15,5% жаловались на наличие болезненности при эрекции. [10]
Диагностика олеогранулемы полового члена
Тщательный сбор информации об истории болезни, физический осмотр в сочетании с визуализацией могут помочь в диагностике олеогранулёмы полового члена.
В целом диагностика данной патологии не представляет затруднений и основывается на:
- жалобах пациента;
- данных анамнеза заболевания;
- физикальном осмотре и пальпации полового члена;
- результатах ультразвукового исследования (в том числе и сосудов полового члена);
- лабораторной диагностике (ИФА, ПЦР, РИФ) для исключения инфекции;
- морфологической диагностике биоптата.
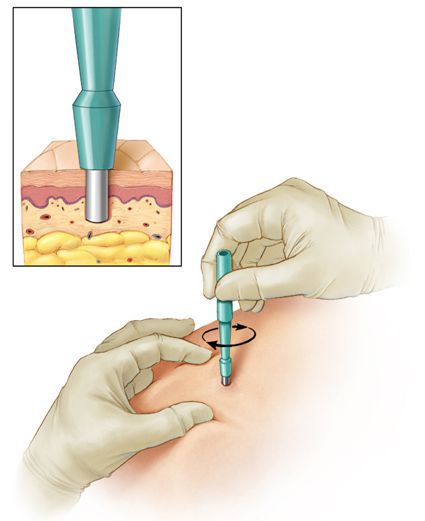
Также при подозрении на олеогранулёму следует исключить венерические заболевания (сифилис) и плоскоклеточный рак полового члена. Для этого используют вышеперечисленные методы лабораторной диагностики и берут биопсию, которая необходима для морфологической верификации диагноза. В случаях, когда пациент отрицает введение химических веществ в половой орган, также показана биопсия. [3] Она может быть выполнена как открытым способом, так и с помощью высокоскоростного автоматического устройства.
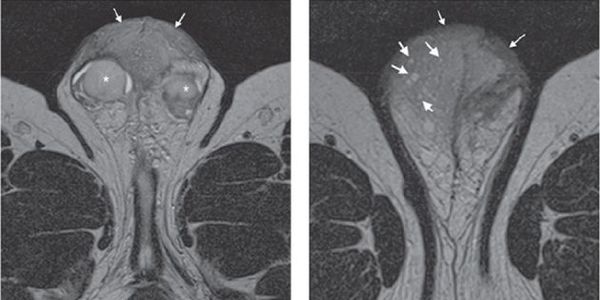
При проведении ультразвукового исследования полового члена олеогранулёма сканируется как гипоэхогенное (меньше й плотности) скопление овальной или неправильной формы, располагающееся в толще подкожных фасций полового члена или интракавернозно (внутри пещеристых тел). Данный метод диагностики направлен на определение границ и распространённости патологического процесса в зонах заинтересованности (половой член, мошонка, лобковая зона и зона промежности), а также на исключение патологической масляной субстанции в кавернозных телах.
В некоторых случаях допустимо выполнение магнитно-резонансной томографии (МРТ) Оно выполняется при более углублённом обследовании, а также в случаях, когда ультразвуковое исследование малоинформативно. МРТ позволяет визуализировать окружающие наружные половые органы мужчины и ткани (кости, мягкие ткани, нервы, сосуды и многое другое).
Лечение олеогранулемы полового члена
На сегодняшний день единственным методом лечения данного заболевания и его осложнений является оперативное вмешательство. Чем раньше оно будет выполнено, тем больше шансов достичь выздоровления и получить удовлетворительные косметические и функциональные результаты.
В некоторых случаях хирургическое лечение может быть сопряжено с техническими трудностями и представляет определённые сложности. Хотя в то же время удаление чужеродного материала с последующей фаллопластикой позволяет достичь удовлетворительных долгосрочных результатов.
В арсенале врачей-урологов имеется большой выбор способов оперативного лечения поражений полового члена. Наиболее часто используют следующие:
- пластика местными тканями (с использованием собственной кожи полового члена) — выполняется при небольшом объёме олеогранулёмы;
- операция Райха (пластика кожей мошонки);
- пластика лоскутом кожи с предплечья — проводится при тотальном поражении кожи полового члена и мошонки.
Все операции проводятся под общим наркозом. Перед пластикой олеогранулёма иссекается в пределах здоровых тканей.
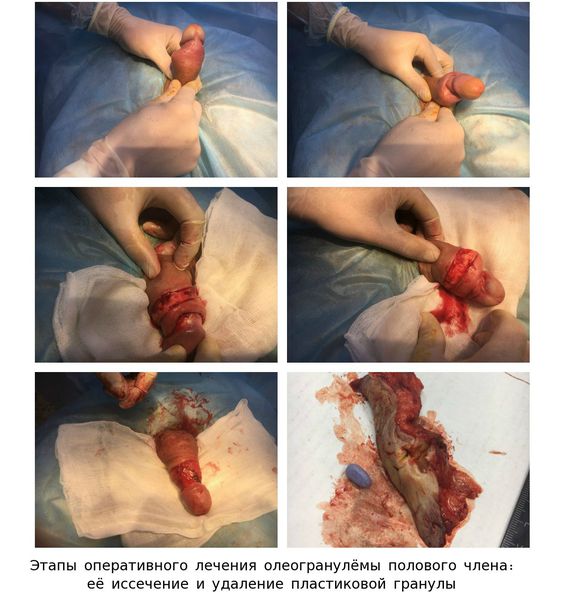
Операция Сапожкова — Райха выполняется при введение большого количества масляных субстанций и большом поражении полового члена и окружающих тканей. Такое хирургическое лечение проводится в два этапа.
На первом этапе удаляют гранулематозные инфильтраты полового члена, сам орган погружают под кожу мошонки, а снаружи оставляют только головку органа (во время операции необходимо сохранить кровеносные сосуды и нервы). По прошествии нескольких месяцев приступают к выполнению второго этапа — пластического: половой член выделяется из тканей мошонки и укрывается местными тканями, т.е. восстанавливаются кожные покровы.
В послеоперационном периоде пациент проходит длительный курс лечения эректильной дисфункции. В некоторых случаях (при поражении патологическим процессом кавернозных тел) возможно выполнение фаллопротезирования.
Прогноз. Профилактика
Профилактикой олеогранулёмы полового члена является только здравомыслие мужчины. Ведь прибегать к увеличению полового органа с помощью введения масел неблагоразумно — уже давно существуют безопасные и эффективные способы изменения его размера.
К тому же увеличение полового члена самостоятельно или при помощи неспециалистов недопустимо! Все виды пластики должен осуществлять исключительно подготовленный врач-уролог в условиях клиники. Уже давно известны безопасные и эффективные способы увеличения полового органа.
Каждый пациент должен быть проинформирован о разрушающих эффектах инъекций масла в половые органы. Эти калечащие манипуляции не приводят к удовлетворению мужчины размерами своего полового члена и без исключения негативно влияют на последующую интимную жизнь мужчины и состояние его здоровья в целом: у пациентов зачастую развивается эректильная дисфункция, психологические расстройства и другие серьёзные осложнения (вплоть до гангрены).
Читайте также:

