Желтушность кожных покровов при онкологии
Обновлено: 23.04.2024
Когда 49-летняя женщина нашла уплотнение в правой молочной железе, она поняла: что-то не так. Несмотря на хорошие результаты маммограммы 2-месячной давности и недавние осмотры у терапевта и гинеколога, не выявившие ничего подозрительного, она решила немедленно позвонить доктору. И была абсолютно права: биопсия показала наличие рака молочной железы 2 стадии.
К сожалению, подобная история — скорее исключение, чем правило. Зачастую люди не обращают внимания на тревожные симптомы, неправильно их интерпретируют или недооценивают. Многие типы рака подолгу никак себя не проявляют, а когда у больного появляются жалобы, и он обращается к врачу, зачастую диагностируется опухоль III–IV стадии, с которой сложно бороться.
Онкологические заболевания коварны, у них нет специфических проявлений. Нет такого симптома, который однозначно свидетельствовал бы о том, что у человека рак. Чаще всего такие симптомы связаны с другими заболеваниями, поэтому важно внимательно относиться к своему здоровью. Если непривычные, «неправильные» ощущения сохраняются 2 недели и дольше, нужно посетить врача и пройти обследование.
Признаки рака: 16 симптомов, которые нельзя игнорировать
1. Упорный хронический кашель и мокрота с примесью крови
Эти симптомы чаще всего связаны с инфекционными и аллергическими заболеваниями органов дыхания, такими как бронхит или синусит, но могут быть вызваны раком легкого, головы и шеи. Если кашель беспокоит более 2–3 недель, нужно обратиться к врачу, особенно если он сопровождается кровохарканьем. И помните, что рак легкого может развиваться даже у некурящих.
2. Изменения в работе кишечника
При злокачественных опухолях толстой и прямой кишки возникают такие симптомы, как:
- Диарея или постоянные запоры.
- После дефекации кажется, что кишечник опорожнился не полностью.
- Если опухоль сужает просвет кишечника, стул становится тонким, как карандаш.
Чаще всего эти симптомы связаны с характером питания, недостаточным потреблением жидкости, геморроем и другими нераковыми заболеваниями кишки. Нужно обратиться к врачу, если нарушения сохраняются несколько дней.
3. Кровотечения из ануса, примесь крови в кале
Это типичный симптом геморроя, но иногда он свидетельствует о раке. Даже если человек знает, что у него есть геморрой, и из анального отверстия стала выделяться кровь, нужно провериться. Рак прямой кишки занимает третье место по распространенности среди онкологических заболеваний у женщин.
4. Анемия
Анемией называют состояние, при котором в крови понижен уровень эритроцитов. Если анализ показал такое нарушение, нужно разбираться в причинах. Существуют разные типы анемий. Чаще всего встречается железодефицитная — как правило, она вызвана острым или хроническим кровотечением. Если говорить об онкологических заболеваниях, то в большинстве случаев количество эритроцитов снижается при раке толстой кишки.
5. Изменения со стороны молочных желез
Каждой женщине рекомендуется раз в месяц проводить самообследование молочных желез. Если вы обнаружили уплотнение в груди — не стоит сразу впадать в панику. Чаще всего это не рак, а доброкачественные процессы, такие как фиброаденомы и кисты. Но провериться все же нужно. Посетите маммолога. Правильный диагноз помогает установить маммография, УЗИ, МРТ молочных желез. Самый точный метод диагностики — биопсия, когда врач вводит в узел иглу, получает некоторое количество ткани и отправляет в лабораторию на гистологическое исследование.

Другие симптомы, которые должны заставить обратиться к врачу:
- Изменение формы молочных желез, асимметрия.
- Изменение формы соска, его втяжение.
- Выделения из сосков, особенно если они имеют кровянистый характер.
- Изменение кожи по типу «лимонной корки».
- Непонятные пятна, язвочки, шелушение на коже груди.
6. Нарушение мочеиспускания
Частые, болезненные мочеиспускания, вялая струя мочи, примесь крови — эти симптомы в большинстве случаев вызваны циститом (чаще встречается у женщин), доброкачественной гиперплазией простаты у мужчин, мочекаменной болезнью. Но иногда они указывают на рак мочевого пузыря, предстательной железы или другие опухоли в области малого таза.
7. Охриплость голоса
Наиболее распространенные причины этого симптома: ларингит, полипы голосовых связок, аллергия. Если охриплость голоса не связана с простудой и сохраняется дольше 3–4 недель, нужно обратиться к врачу.
8. Уплотнение в мошонке у мужчин
Всем мужчинам рекомендуется ежемесячно проводить самообследование мошонки. В 90% случаев при раке яичка обнаруживается безболезненное уплотнение. Иногда мошонка увеличивается в размерах. Эти симптомы могут быть вызваны и другими состояниями, такими как варикоцеле, воспаление.
9. Изменения лимфатических узлов
Лимфоузлы увеличиваются при некоторых инфекциях и обычно возвращаются к нормальным размерам в течение нескольких недель. Если спустя 3–4 недели узел все еще остается увеличенным, нужно обратиться к врачу. Это может быть проявлением онкологического заболевания. Женщинам нужно особенно внимательно следить за лимфатическими узлами в области шеи и подмышек — они чаще всего поражаются при раке молочной железы.
10. Изжога
Это очень распространенный симптом, обычно он не опасен. Но если сильная изжога продолжает беспокоить, несмотря на прием лекарственных препаратов, нужно провести эндоскопическое исследование пищевода, желудка и двенадцатиперстной кишки — ФГДС.
11. Затруднение глотания
При злокачественных опухолях пищевода больному становится сложно глотать твердую пищу.

12. Необычные выделения и кровотечения из влагалища
Обследование должна пройти женщина, у которой имеются следующие симптомы:
- Кровотечения в промежутках между месячными, после половых актов.
- Месячные, которые длятся на 2 дня дольше, чем обычно, возвращаются вскоре после того, как закончились.
- Кровотечение в постменопаузе — после того, как у женщины 12 месяцев не было менструаций.
- Выделения с неприятным запахом.
Все эти симптомы могут быть ранними признаками рака тела или шейки матки.
13. Потеря веса, лихорадка и потливость по ночам
Чаще всего резкая потеря веса (более 5 кг) указывает на повышенный уровень щитовидной железы. Лихорадка и ночная потливость — проявления многих инфекций. Но иногда эти неспецифические симптомы связаны с раком.
14. Вздутие живота
Вспучивание живота, раннее насыщение, изменение частоты мочеиспусканий, боли в пояснице и в области таза — возможные проявления рака яичников, одного из самых опасных онкологических заболеваний.
15. Изменения родинки или бородавки
Каждому человеку нужно регулярно осматривать свою кожу, контролировать состояние родинок, особенно тех, что имеют большие размеры. Если родинка имеет некоторые признаки, нужно посетить врача:
- Асимметричность.
- Неровные, нечеткие края.
- Неравномерная окраска.
- Быстрое увеличение в размерах, изменение внешнего вида.
Дорогой, 16-летний я!
Трогательный ролик канадского фонда The David Cornfield Melanoma Fund - послание людей, излечившихся от меланомы, себе, 16-летним. Если бы тогда, совсем юными, они знали, какие испытания их ждут впереди, они ни за что не стали бы часами лежать на палящем солнце, добиваться шоколадного цвета кожи в солярии и, не обращая никакого внимания на свои родинки, беспечно проходить мимо кабинета дерматолога. Посмотрите этот ролик сами и отправьте своим друзьям и знакомым. Пусть он станет предупреждением для всех, кто хочет остаться здоровым.

16. Незаживающие язвы
Если на коже появилась язва, которая долго не заживает, это может быть связано с сахарным диабетом или другими заболеваниям, иногда это признак рака. Беспокойство должны вызвать незаживающие язвочки во рту, красные или белые пятна на деснах, особенно если вы курите или употребляете алкоголь.
Послушайте эфир на радио, где главный врач «Евроонко» в Москве Андрей Львович Пылёв рассказывает о тревожных симптомах рака и методах ранней диагностики.
Симптомы рака различных органов
Рак часто скрывается под масками других заболеваний, не имеющих отношения к онкологии. Человек может долго не обращаться к специалистам, так как считает, что у него хронический бронхит, гастрит, «плохо работает кишечник» или какая-нибудь другая болезнь, при которой лечение «можно отложить». К сожалению, терапевты, гастроэнтерологи и другие врачи тоже не всегда вовремя направляют таких пациентов к онкологам из-за низкой онконастороженности.
По последним опубликованным данным Московского НИОИ им. П. А. Герцена (2018 год), почти в 40% случаев онкологические заболевания у жителей России диагностируют уже на III–IV стадиях.
Так как злокачественные опухоли не имеют специфических симптомов, важно в целом внимательно относиться к своему здоровью. Если беспокоят какие-либо жалобы, нужно не откладывая посетить врача, пройти обследование.
О том, какими симптомами проявляются разные виды рака, вы можете узнать из статей на нашем сайте:
Признаки рака IV стадии
Зачастую симптомы рака вызваны не первичной опухолью, а метастазами. Проявления наиболее распространенных локализаций метастатических очагов:
- В легких: одышка, упорный хронический кашель, кровохарканье, боли в грудной клетке.
- В печени: боли в животе под правым ребром, желтуха, кожный зуд, светлый стул, темная моча, нарушение пищеварения, снижение аппетита.
- В костях: костные боли, патологические переломы.
- В позвоночнике: мучительные боли в спине, которые усиливаются по ночам, патологические переломы позвонков, симптомы сдавления спинного мозга (нарушение движений, онемение, недержание мочи, стула).
- В головном мозге: сильные головные боли, нарушение сознания, тошнота и рвота, судороги. Если головная боль не снимается обезболивающими таблетками, нужно обратиться к врачу.
Исключить самые неприятные диагнозы необходимо, и сделать это могут только квалифицированные онкологи, обладающие опытом борьбы со злокачественными опухолями. Узнайте подробнее о методах уточнения диагноза при подозрении на рак или запишитесь на консультацию к онкологу.

Не нужно дожидаться симптомов!
Часто симптомы рака появляются только на поздних стадиях, когда возможно лишь паллиативное лечение. Вовремя диагностировать злокачественную опухоль помогают скрининговые исследования, то есть такие, которые проходят все люди из групп повышенного риска.
Рекомендуемые скрининговые исследования
- Рак молочной железы. Всем женщинам нужно ежемесячно проводить самообследования молочной железы, раз в год посещать маммолога. После 45 лет нужно регулярно проходить маммографию — рентгенографию молочной железы.
- Рак желудка помогает вовремя выявить гастроскопия. В Японии такой скрининг проводится массово, это помогло увеличить число случаев ранней диагностики, сократить смертность. В США врачи рекомендуют проводить гастроскопию только людям, которые имеют определенные факторы риска.
- Рак толстой кишки. Людям после 50 лет рекомендуется пройти колоноскопию — эндоскопическое исследование, во время которого врач осматривает слизистую оболочку толстой кишки. Если у человека есть факторы риска, например, неспецифический язвенный колит или болезнь Крона, ему рекомендуют начинать скрининг с более раннего возраста.
- Рак легких. Эксперты из Американского онкологического общества рекомендуют людям из группы повышенного риска в возрасте 55–74, которые являются курильщиками или бросили в течение последних 15 лет, ежегодно проходить низкодозную компьютерную томографию. Нужно умножить «стаж курильщика» в годах на количество пачек сигарет, выкуриваемых в течение дня. Если получилось больше 30, человек попадает в группу риска.
- Рак кожи, меланома. Вовремя заметить подозрительные изменения на коже помогают регулярные визиты к дерматологу и дерматоскопия. В «Евроонко» в Москве и Краснодаре для этого применяется современный аппарат ФотоФайндер, он помогает составить «карту родинок» и сохранить ее в компьютере для последующей оценки в динамике. Наши врачи рекомендуют проходить процедуру раз в год.
Запишитесь на прием к врачу в «Евроонко». Наш специалист оценит вашу ситуацию и составит для вас индивидуальную скрининговую программу. Если же вас беспокоят симптомы, перечисленные в этой статье, посетить доктора нужно как можно раньше. Скорее всего, это не рак, но вы не узнаете точно, пока не проверитесь.
Желтуха представляет собой симптом, при котором в крови и биологических жидкостях повышается содержание билирубина.
Что такое билирубин
Билирубин — это желчный пигмент, главный компонент желчи. Он образуется в результате метаболизма гемоглобина, миоглобина и цитохрома. Билирубин в крови находится в двух видах — свободный и связанный (прямой и непрямой). В норме уровень общего билирубина колеблется от 5 до 17-21 мкмоль/л (в зависимости конкретной лаборатории).
Обмен билирубина
Билирубин является конечным продуктом метаболизма гемоглобина — основного компонента эритроцитов. В норме продолжительность жизни эритроцита составляет около 120 дней, после чего он разрушается, и ему на смену приходят другие, более «молодые» клетки. Также могут разрушаться и молодые «нежизнеспособные» эритроциты, которые распознаются и уничтожаются клетками рекулоэндотелиальной системы (РЭС). Таким образом, возникает необходимость в постоянном расщеплении гемоглобина и его утилизации.
В результате разрушения гемоглобина происходит образование непрямого билирубина, который поступает в кровь. В среднем, за сутки у человека разрушается 1% эритроцитов, что приводит к образованию 100-250 мг билирубина. С током крови он попадает в печень, где печеночные клетки его захватывают и связывают с глюкуроновой кислотой. Таким образом, происходит образование прямого билирубина. Он приобретает водорастворимые свойства и способен растворяться в желчи. Вместе с ней он поступает в кишечник и выводится из организма с каловыми массами.
В норме в крови должно находиться небольшое количество билирубина, который транспортируется из органов РЭС в печень, но бывают состояния, когда нарушается процесс его обмена и его концентрация в крови увеличивается. Такое состояние называется гипербилирубинемия. Когда билирубина очень много, он выходит из кровеносного русла и пропитывает окружающие ткани, что вызывает синдром желтухи.
Увеличение билирубина в крови может произойти по одной из следующих причин:
- Усиленный распад эритроцитов — гемолитическая анемия. При этом в крови увеличивается содержание непрямого билирубина. Такое состояние называется гемолитической или надпеченочной желтухой.
- Заболевания печени. При некоторых заболеваниях печени происходит разрушение ее клеток и выход их содержимого в кровоток. Поскольку гепатоциты содержат большое количество билирубина, то происходит и его повышение в крови и развивается гипербилирубинемия. Такое состояние называется печеночной желтухой.
- Нарушение свободного прохождения желчи в тонкий кишечник. Она накапливается в желчных протоках, вызывая в них повышение давления, что в конечном итоге приводит к увеличению проницаемости их стенок и попаданию билирубина обратно в кровоток. Такое состояние называется подпеченочной или механической желтухой.
Есть и другие причины гипербилирубинемии, но они встречаются редко и не имеют существенного клинического значения.
Тяжесть симптомов при желтухе напрямую зависит от уровня общего билирубина:
- Легкая желтуха — уровень билирубина не превышает 85 мкмоль/л.
- Среднетяжелая желтуха. Уровень билирубина находится в пределах 86-169 мкмоль/л.
- При тяжелой желтухе уровень билирубина превышает 170 мкмоль/л.
При полной обтурации желчевыводящих путей нарастание билирубина происходит стремительно, на 30-40 мкмоль/л/сутки.
Почему развивается механическая желтуха
Пороки развития гепатобилиарной системы:
- Атрезии и гипоплазии желчных путей.
- Кисты желчного протока.
- Дивертикулы 12-перстной кишки.
Невоспалительные и воспалительные заболевания ЖВП:
- Холангиолитиаз — желчные камни, которые обтурируют просвет желчного протока.
- Стриктуры и стеноз желчных протоков.
- Холангиты.
- Холециститы.
- Панкреатиты.
- Кисты головки поджелудочной железы.
- Рак желчных или печеночных протоков.
- Рак печени.
- Рак поджелудочной железы.
- Метастатическое поражение печени.
- Доброкачественные опухоли — папилломатоз желчных протоков.
Клинические проявления
Желтуха
Характерным и ярким клиническим признаком является пожелтение кожных покровов, слизистых оболочек и склер (белков глаз). По сути, в желтый цвет окрашиваются все биологические жидкости организма, кроме слюны и слез. Желтушность кожи связана с пропитыванием тканей билирубином из-за его высокого содержания в крови.

Холестаз
Холестаз — это прекращение выделения желчи в кишечник. Она остается в протоках, накапливается там и, в конце концов, всасывается обратно в кровь. Все вместе это приводит к следующим проявлениям:
- В крови, кроме увеличения содержания билирубина, происходит и увеличение содержания холестерина, липидов, холатов. Помимо этого, повышается активность некоторых ферментов, например, щелочной фосфатазы, ГГТП и др.
- Холемия. Желчные кислоты, поступая в кровоток, оказывают токсическое действие, что сопровождается снижением частоты сердечных сокращений, снижением артериального давления, больные сонливы и раздражительны, у них могут обнаруживаться признаки депрессии. Из-за токсического действия на нервные окончания, развивается зуд, который сложно купировать. Поступление желчных кислот в мочу приводит к изменению свойств поверхностного натяжения, что вызывает ее вспенивание при мочеиспускании. Совместно с темно-коричневым окрашиванием, этот признак называют «пивной мочой».
Ахолия
Ахолия — это симптомокомплекс, который развивается, когда желчь не поступает в кишечник. Это приводит к нарушению пищеварения. В первую очередь, страдает пищеварение жиров. Они не всасываются и выделяются вместе с калом. Такое состояние называется стеаторея. Также нарушается метаболизм белков и витаминов, особенно жирорастворимых, в том числе витамина К, который необходим для синтеза факторов свертывания крови. Это, в свою очередь, приводит к кровоточивости. Также в норме желчь оказывает бактерицидное действие. Соответственно, при ее отсутствии начинает нарушаться соотношение кишечной флоры в сторону преобладания анаэробов.
Желчь оказывает стимулирующее действие на перистальтику кишечника. Соответственно, при ее отсутствии возникают запоры, которые сменяются зловонными поносами из-за разжижения кишечного содержимого гнилостной микрофлорой. Отсутствие желчных пигментов в кале приводит к его обесцвечиванию — ахоличный кал.
Дисхолия
Застой желчи в протоках приводит к тому, что она меняет свои физические и химические свойства, что в конечном итоге способствует образованию камней.
Осложнения желтухи
Высокая гипербилирубинемия и желтуха являются жизнеугрожающими состояниями и могут привести к летальному исходу, даже после устранения причин, ее вызвавших.
При разрушении гепатоцитов, в кровь выходит большое количество токсических веществ, которые оказывают системное действие. Нарастают функциональные нарушения, развивается почечно-печеночный синдром. Билирубин проникает через гематоэнцефалический барьер и вызывает нарушение работы головного мозга (печеночная энцефалопатия), которая сопровождается оглушенностью сознания, вплоть до комы.
Отмечено также токсическое действие билирубина на сурфактант — важный компонент легких. При его повреждении развивается дыхательная недостаточность. Нарушение продукции факторов свертывания крови приводит к развитию ДВС-синдрома.
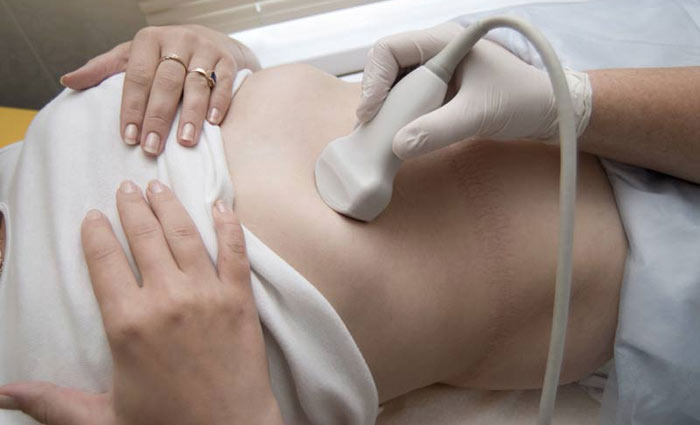
Диагностика желтухи
- Лабораторное обследование. Определение уровня билирубина в крови. Определяется прямой и непрямой билирубин. Для механической желтухи характерна билирубинемия за счет увеличения прямого билирубина. Также повышается уровень холестерола, липидов и щелочной фосфатазы, что указывает на развитие холестаза.
- УЗИ печени и желчных протоков. Данное исследование позволит обнаружить расширение просвета желчных протоков, утолщение их стенки, а в некоторых случаях определить причину обструкции (опухоли). При наличии анэхогенных камней, УЗИ может их не показать.
- КТ брюшной полости с контрастным усилением. Проводится для определения причины обструкции, которая не была выявлена на предыдущем этапе.
- Ретроградная холангиопанкреатография. Данная процедура сочетает в себе эндоскопические и рентгенологические технологии. С помощью эндоскопа в фатеров сосочек вводят рентгеноконтрастное вещество и делают серию снимков. Исследование позволяет визуализировать протоки и обнаружить места их обтурации (перекрытия).
- Чрескожная чреспеченочная холангиография. Проводится пункция внутрипеченочного желчного протока через брюшную стенку под контролем УЗИ. После этого проток заполняют рентгеноконтрастным веществом и делают снимки.
Лечение желтухи
Механическая желтуха требует хирургического лечения. На первом этапе проводится медикаментозная терапия, направленная на уменьшение токсического действия билирубина. В рамках хирургического лечения применяют следующие технологии:
Малоинвазивные вмешательства
При обтурации протока конкрементами применяют литотрипсию — разрушение и удаление камней из просвета протоков. Для этого могут использоваться эндоскопические технологии, лазерное, электрогидравлическое, или ультразвуковое дробление камней.
Если имеется обтурация из-за стеноза, стриктуры или компрессии опухолью, проводится стентирование, бужирование или балонная дилятация места сужения. Выбор метода лечения зависит от причин, вызвавших обструкцию.
Данные мероприятия проводятся эндоскопически через 12-перстную кишку. Если это невозможно, применяется чрескожное чреспеченочное дренирование желчного протока, при котором в него устанавливается дренажный катетер, отводящий желчь в специальный приемник. После стабилизации состояния пациента и устранения токсического действия гипербилирубинемии, делают попытку наладить нормальный пассаж желчи до 12-перстной кишки. С этой целью применяются полноценные операции.
Оперативные вмешательства на билиарной системе
На пике гипербилирубинемии полноценные операции на билиарной системе проводятся только при наличии строгих показаний, в основном они выполняются в плановом порядке.
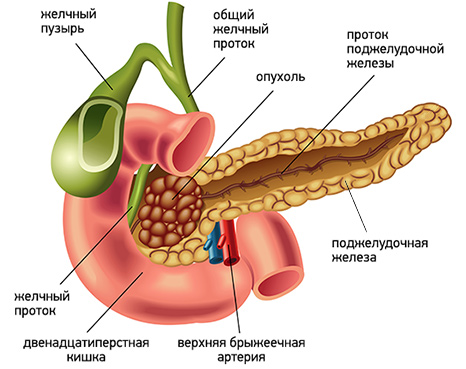
Желтуха является вторым по значимости признаком рака поджелудочной железы (после боли). В ряде случаев она сочетается с болевым синдромом, но может выступать и как самостоятельный первый и единственный признак заболевания.
Чаще всего развитие желтухи наблюдается при локализации опухоли в головке поджелудочной железы. Это связано с тем, что опухоль прорастает или сдавливает желчный проток, приводя к застою желчи, со всеми вытекающими последствиями.
Несколько реже желтуха возникает при опухолевом поражении тела и хвоста поджелудочной железы. В этом случае наиболее частой причиной ее развития является сдавление желчного протока лимфатическими узлами, пораженными метастазами.
В целом возникновение желтухи наблюдается у 70-80% больных раком поджелудочной железы. Это грозное состояние, которое влияет на работу всего организма, в том числе сердечно-сосудистой системы, обмена веществ, нервной системы и др. Возможность компенсации данного осложнения влияет на общую продолжительность жизни таких больных.
Многие клиницисты считают, что развитие желтухи при раке поджелудочной железы является признаком неоперабельности опухоли. Однако на практике встречаются случаи, когда нарушение оттока желчи возникает при небольшой опухоли, расположенной около желчного протока. У таких пациентов удается своевременно обнаружить рак и провести радикальное лечение. Таким образом, желтуха для них оказывается своего рода спасительным симптомом.
Причины и механизм развития желтухи при раке ПЖ
Причины развития желтухи при раке поджелудочной железы следующие:
- Прорастание опухоли в желчный проток и обтурация (закупорка) его просвета.
- Сдавление желчных протоков пораженными лимфатическими узлами.
- Нарушение моторики желчных протоков из-за опухолевого поражения их стенки. В этом случае формально желчные протоки остаются проходимыми, но дренаж желчи осуществляется не в полной мере.
- Метастатическое поражение печени с обтурацией внутрипеченочных протоков.
Желтуха при раке поджелудочной железы носит механический характер и обусловлена застоем желчи в желчных протоках. Это, в свою очередь, приводит к нарастанию давления в них, расширению и даже разрыву желчных капилляров и обратному всасыванию желчи в кровоток. Из-за этого в крови повышается уровень прямого билирубина, который попадает в ткани организма, пропитывает их и приводит к образованию желтушного цвета кожи, слизистых и склер.
Желчные кислоты, при поступлении в кровь, оказывают системное токсическое действие, что сопровождается нарушением сердечно-сосудистой деятельности (возникает брадикардия, снижение артериального давления) и деятельности нервной системы. Больные становятся вялыми, сонливыми, у них меняется характер, могут появляться признаки депрессии и повышенной раздражительности. При тяжелой желтухе возникает токсическое действие на головной мозг, что сопровождается развитием энцефалопатии, сопора и даже комы.
Определенные патологические эффекты оказывает и прекращение поступления желчи в кишечник:
- В первую очередь, страдает пищеварение — нарушается всасывание жиров, и они выводятся вместе с калом (стеаторея). Также нарушается всасывание белков.
- Нарушается метаболизм жирорастворимых и кишечно синтезируемых витаминов. Одним из них является витамин К, который необходим для нормальной работы кровесвертывающей системы. При его дефиците развиваются кровотечения.
- В норме желчь обладает бактерицидным действием и оказывает влияние на микробный пейзаж кишечника. При ее отсутствии начинают активно развиваться анаэробы, которые приводят к усилению процессов гниения и брожения в кишечнике.
- При недостатке желчных пигментов, кал становится «бесцветным» — ахоличный кал.
- Застой желчи вызывает изменение ее физико-химических свойств, что приводит к образованию желчных камней. Это еще больше усугубляет ситуацию механической желтухи, усложняя возможность ее устранения.
Симптомы желтухи
Желтушность покровных тканей
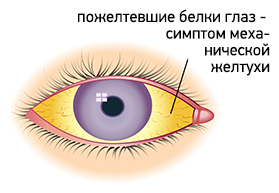
Основным симптомом механической желтухи является пожелтение кожи, слизистых оболочек и белков глаз. В начале заболевания кожа приобретает желтый или желто-коричневый цвет. Но по мере нарастания уровня билирубина и его окисления, цвет меняется на лимонно-желтый или зеленоватый. Также желтый цвет приобретают все биологические жидкости организма за исключением слез и слюны. Моча приобретает темно-коричневый цвет, а кал, наоборот, обесцвечивается.
Кожный зуд
Причины возникновения кожного зуда при желтухе до конца не ясны. Считается, что он возникает из-за раздражения рецепторов кожи желчными кислотами. У больных раком поджелудочной железы зуд может возникать по мере нарастания желтухи, или до ее начала, усиливаясь по мере нарастания гипербилирубинемии. Он серьезно ухудшает качество жизни больных, может носить нестерпимый характер, мешать нормальному сну, вызывать раздражительность. У многих пациентов на коже образуются расчесы, которые со временем могут инфицироваться.
Осложнения желтухи
Механическая желтуха является очень грозным состоянием. При отсутствии лечения приводит к гибели больного.
По мере развития процесса неизбежно возникает поражение гепатоцитов, нарушаются детоксикационные функции печени и в организме образуется большое количество токсических веществ, которые поражают все органы и системы. Развивается синдром эндотоксемии.
Параллельно с этим происходит нарушение функции почек из-за развития микрососудистых тромбозов и спазма кровеносных сосудов. Нарушается функция нефронов, нарастает почечная недостаточность, в крови повышается уровень мочевины и креатинина. Развивается печеночно-почечный синдром, на фоне которого развивается множество тяжелых патологических реакций:
- Токсические вещества проникают через гемато-энцефалический барьер, приводя к развитию энцефалопатии, которая сопровождается спутанностью сознания, сопором и, в конце концов, приводит к коме и гибели больного. Действие токсических веществ на нервные волокна приводит к нарушению работы сердца, что сопровождается снижением частоты сердечных сокращений (брадикардией).
- Нарушается синтез факторов свертывания крови, что приводит к развитию ДВС-синдрома — жизнеугрожающего состояния, при котором сначала возникает множество внутрисосудистых тромбов, а потом, при истощении кровесвертывающих факторов на этом фоне развивается кровотечение, которое очень сложно остановить.
- Под воздействием желчных кислот происходит разрушение сурфактанта — основного вещества легочной ткани, который обеспечивает обогащение крови кислородом. Из-за этого нарастает гипоксия, и развивается острая дыхательная недостаточность.
Диагностика желтухи
Диагностические мероприятия при желтухе носят комплексный характер и направлены на определение степени тяжести самой патологии, а также причин, вызвавших ее. Применяются следующие методы исследования:
Лабораторные исследования. Главным лабораторным маркером желтухи является увеличение билирубина. В крови он существует в виде двух фракций — свободной и связанной. При механической желтухе на начальном этапе происходит увеличение именно связанного, прямого билирубина, затем нарастает количество и непрямого. Также определяются показатели, которые изменяются при развитии холестаза — холестерин, липиды, щелочная фосфатаза, ГГТП и др.
Ультразвуковое исследование брюшной полости, печени, желчных протоков и забрюшинного пространства. При механической желтухе будут обнаруживаться расширенные желчные протоки, гиперплазия их стенки. В ряде случаев удается визуализировать наличие опухоли поджелудочной железы и определить ее прорастание в желчный проток, или его сдавление опухолевыми массами.
Более информативным методом визуализации опухоли поджелудочной железы является КТ и/или МРТ с контрастированием. Данные методы позволяют более детально визуализировать опухоль и ее взаимоотношение с окружающими тканями, обнаружить метастазы, в том числе в регионарных лимфоузлах или печени.
Исследование проходимости желчных протоков. Позволяет визуализировать просвет протоков и обнаружить места их сужения или обструкции. С этой целью проводят ретроградную холангиопанкреатографию — с помощью эндоскопической техники в просвет большого дуоденалного сосочка (место, которым открываются желчный и панкреатический протоки в просвет 12-перстной кишки) вводят рентгеноконтрастное вещество и делают снимки, на которых визуализируется протоковая система. Эндоскоп вводится через рот. Перед началом процедуры пациент получает легкую седацию, а для ослабления рвотного рефлекса глотку орошают раствором анестетика.
Еще одним методом визуализации протоковой системы является чрескожная чреспеченочная холангиография. В этом случае контраст вводится посредством пункции печеночных протоков через переднюю брюшную стенку. Чтобы правильно попасть в необходимую область, используют ультразвуковой контроль. После того, как контраст заполнит протоки, делают рентгеновские снимки, на которых хорошо видны печеночные протоки и места их обструкции.
Лечение желтухи при раке поджелудочной железы
Радикальное лечение рака поджелудочной железы возможно только с помощью хирургических операций, остальные методы — химио- и радиотерапия являются вспомогательными и применяются либо как дополнительные методы, которые позволяют стабилизировать процесс, либо как паллиативное лечение для облегчения симптомов заболевания.
Однако в условиях наличия механической желтухи проводить специфическое противоопухолевое лечение (в том числе радикальные хирургические операции) очень рискованно, поскольку состояние пациента является декомпенсированным и высоки риски летальности. По данным некоторых клиник, она достигала 10-34%. Поэтому на первый план выходит купирование желтухи, снижение интоксикации, снижение уровня билирубина с помощью декомпрессии желчных протоков малоинвазивными хирургическими методиками.
Основными методами декомпрессии и восстановления пассажа желчи является стентирование, которое может выполняться либо во время эндоскопической ретроградной холангиопанкреатографии (ЭРПХ), либо во время чрескожной чреспеченочной холангиографии (ЧЧХГ).
Чрескожное чреспеченочное холангиодренирование и стентирование желчных протоков (ЧЧХДС)
Необходимым условием проведения данной операции является расширение желчных протоков. При механической желтухе это не представляет проблемы, но бывают случаи, когда обтурация неполная, и для расширения протоков нужно немного больше времени.
- ЧЧХД проводится в условиях рентгеноперационной под местной анестезией. Место пункции стенки живота определяется для каждого пациента индивидуально с учетом места локализации обструкции.
- Кожа обрабатывается антисептиком и надсекается скальпелем для облегчения прохождения пункционной иглы. После этого игла под контролем УЗИ вводится на глубину 5-10 см, пока не попадет в расширенный желчный проток (диаметр иглы около 1 мм). После этого через иглу в проток вводят несколько миллилитров контрастирующего вещества для контроля попадания именно в желчный проток, а не в сосуды печени. Если все в порядке, через иглу в просвет протока вводят мягкий проводник, диаметром 0,3 мм, после чего иглу удаляют. С помощью проводника устанавливают гибкий катетер диаметром около 2 мм, через который вводят контрастирующий препарат и проводят серию снимков для обнаружения места обструкции, ее протяженность и степень блокирования пассажа желчи. После этого определяют тактику дальнейших действий:
- По возможности, через место сужения в просвет тонкой кишки проводят проводник, через который устанавливается дренаж — пластиковая трубка с множеством отверстий. Его ставят так, чтобы часть отверстий находилась выше места опухоли, а часть ниже ее. Таким образом, желчь будет попадать в дренаж до места обструкции и выходить после него. Наружный конец дренажа выводят на поверхность кожи и присоединяют к нему резервуар, куда будет оттекать избыток желчи.
- Если обтурация непроходима, дренирование желчи будет отводиться только наружно, чтобы снизить токсический эффект гипербилирубинемии. Для компенсации дефицита желчи в желудочно-кишечном тракте, ее придется принимать перорально, запивая водой или соком. Когда воспалительный процесс утихнет, и состояние пациента компенсируется, проводят повторную попытку реканализации или проведения радикальной операции по удалению опухоли поджелудочной железы.
Следует учитывать, что дренирование — это временная мера, направленная на разрешение экстренной ситуации, которая на фоне механической желтухи очень быстро усугубляется. После стабилизации состояния пациента, решается вопрос о возможности проведения радикального удаления опухоли поджелудочной железы. Если это невозможно, проводят стентирование желчных протоков — в месте обтурации устанавливается специальный каркас (стент), который более прочно фиксируется к стенкам протока и поддерживает их в расправленном состоянии.
Установка стента проводится следующим образом:
- Через имеющийся дренаж, к месту стентирования подводят тонкий проводник, а сам дренаж удаляют.
- Если имеется выраженный стеноз, который мешает установке стента, проводят баллонную дилятацию — по проводнику к месту стеноза подводят баллон и расправляют его на несколько минут (в раскрытом состоянии его диаметр около 6-8 мм). Это приводит к временному расширению просвета протока. После этого баллон сдувают и удаляют.
- Через тот же проводник в место стеноза подводится стент в сложенном состоянии. Его диаметр определяют заранее во время проведения холангиографии. После контроля правильности установки стента, его расправляют и извлекают проводящую систему. После этого пациента наблюдают в течение нескольких дней, и если все хорошо, выписывают из стационара.
Эндоскопическое стентирование
Эндоскопическое стентирование проводится во время процедуры эндоскопической ретроградной холангиографии. После того как будет проведено исследование протоковой системы, в место стеноза через фатеров сосочек, находящийся 12-перстной кишке вводят проводник и по нему аналогичным образом устанавливают стент. После контроля правильности его расположения, стент раздувают и удаляют вспомогательное оборудование.
При невозможности выполнения стентирования проводят открытые операции по наложению обходных анастомозов между желчными протоками и кишечником в обход опухоли.
Операции на опухоли
Операции при раке поджелудочной железы являются одними из самых сложных в современной хирургии, поскольку требуют удаления большого объема тканей. Удаляется не только сама железа, пораженная опухолью, но и рядом расположенные органы: часть тонкой кишки, часть желудка, желчный проток, регионарные лимфатические узлы, висцеральная жировая клетчатка. Разумеется, после такого объема вмешательства требуется серьезная реконструкция и восстановление проходимости желудочно-кишечного тракта и желчных протоков.
Однако оперативное лечение возможно далеко не у всех пациентов, поскольку в подавляющем большинстве случаев рак поджелудочной железы диагностируется, когда опухоль имеет нерезектабельное состояние. В этом случае назначаются другие методы противоопухолевого лечения для перевода новообразования в резектабельное состояние, после чего делают попытку радикальной операции.
Химио- и радиотерапия
Химиотерапия (ХТ) при раке поджелудочной железы может назначаться в предоперационном и послеоперационном периоде. В первом случае, ее целью будет уменьшение опухолевой массы и достижение резектабельности. В послеоперационном периоде ХТ назначается для поддержания результата лечения и предотвращения прогрессирования и метастазирования рака.
Основным препаратом, используемым при адъювантной ХТ рака поджелудочной железы, является гемцитабин. Его могут применять как в монорежиме, так и в комплексных схемах совместно с капецитабином или фторурацилом. При лечении метастатического рака или при прогрессировании, после адъювантной ХТ применяются более агрессивные 4-х компонентные схемы.
Радиотерапия в основном применяется в качестве паллиативной терапии для облегчения болевого синдрома. Но есть данные о ее эффективности в рамках проведения химиолучевой терапии на этапе подготовки к радикальному хирургическому вмешательству.
Пожелтение кожи и склер глаз при онкологических заболеваниях — тревожный симптом. Это значит, что заболевание перешло на 3, а то и на 4 стадию, и опухоль сдавила общий желчный проток (холедох) или печеночные протоки.


Почему возникает желтуха?
Клетки печени называются гепатоцитами. Одной стороной они соединяются с мельчайшими кровеносными сосудами, а другой — с желчными протоками.
Мелкие желчные протоки и кровеносные сосуды сливаются в более крупные и в конечном итоге образуют общий желчный проток (холедох) с одной стороны и печеночную вену с другой.
Желчь — это щелочное вещество цвета, необходимое для переваривания жиров и усвоения жирорастворимых витаминов. Она вырабатывается клетками печени.
В норме желчь постоянно поступает в желчный пузырь и далее в кишку, где соединяется с панкреатическим соком — секретом поджелудочной железы. Вместе они переваривают жиры.
Сдавление холедоха приводит к тому, что желчь застаивается в желчном пузыре и печени.
Поскольку клетки печени соединены с кровеносной системой, желчь из них поступает в кровь. Развивается интоксикация, которая сопровождается пожелтением кожи и склер глаз. Это и есть желтуха.
Поскольку причиной поступления желчи в кровь служит механическое сдавление холедоха (или других протоков), желтуха называется механической.
Вв международной клинике Медика24 применяются самые эффективные методы быстрого лечения этого синдрома и нейтрализации его опасности.
Закажите обратный звонок. Мы работаем круглосуточно
Чем опасна желтуха
Желтуха при онкологических заболеваниях свидетельствует о поздней стадии развития опухоли. В таких случаях возможности лечения существенно ограничены.
Сама по себе механическая желтуха представляет смертельную опасность. При поступлении желчи в кровь она насыщается билирубином.
В норме он выводится вместе с желчью в кишку и далее эвакуируется естественным образом через тонкий и толстый кишечник.
Когда поступление желчи в кишку нарушается, билирубин вместе с желчью попадает в кровь.
Это очень опасно, поскольку билирубин — токсичное вещество, по существу яд. Его максимальное содержание в крови не должно превышать 20 — 21 мкмоль/л. В случае механической желтухи его концентрация возрастает до сотен мкмоль/л.
Это приводит к тотальному отравлению организма, нарушению практически всех жизненно важных биохимических процессов и может за короткое время привести к смерти.
Поэтому первое, что должен сделать врач в случае механической желтухи — это любыми средствами снизить концентрацию билирубина в крови ниже критического уровня.

Лечение
Пациентам с механической желтухой при раке печени и других заболеваниях оказывается быстрая и эффективная помощь в международной клинике Медика24.
Это дает возможность провести химиотерапию, лучевую терапию, хирургическую операцию (если она еще возможна).
С другой стороны, предотвращаются осложнения, угрожающие жизни пациента.
В нашей клинике применяются самые современные технологии, методики, а специалисты имеют большой опыт лечения механической желтухи, как при раке печени, так и во всех других случаях.
Методики
Прежде всего, мы приводим в норму уровень билирубина, чтобы можно было лечить рак печени.
В нашу клинику нередко поступают пациенты в тяжелом состоянии механической желтухи. В качестве экстренного средства может быть использовано переливание крови, хотя это дает лишь временный эффект.
Задача — восстановить эвакуацию желчи из печени. Для этого применяется один из четырех методов:
- Наружное дренирование.
Через брюшную стенку устанавливается зонд, который выводит желчь наружу. Благодаря этому устраняется застой в печени, желчь перестает поступать в кровь, и уровень билирубина снижается.
Недостаток этого метода состоит в том, что его можно использовать относительно недолго. Зонд раздражает брюшную стенку, при ношении он может в любой момент сместиться или даже выпасть. Он требует постоянного ухода, гигиенических процедур, снижает качество жизни.
Кроме того, наружное дренирование не восстанавливает поступление желчи в кишку, а значит, не восстанавливает усвоение жиров, жирорастворимых витаминов.
С другой стороны, зонд может быть использован для введения химиопрепаратов чтобы воздействовать на рак печени, желчного пузыря.
С помощью пункционной холангиографии врач находит место сдавления желчного протока. Здесь он разрезается и пришивается напрямую к кишечнику. Этот метод называется шунтированием, или созданием анастомоза — то есть искусственного пути эвакуации желчи в обход опухоли.
В этом случае наружное и внутреннее дренирование дополняют друг друга, то есть установка зонда совмещается с созданием анастомоза. В нашей клинике такие операции преимущественно выполняются щадящими, малоинвазивными способами — эндоскопическим, лапароскопическим.
Восстановить или увеличить просвет желчного протока можно с помощью пластикового или металлического стента — расширителя.
Стент вводится в желчный проток и при раскрытии расширяет его. Благодаря этому эвакуация желчи из печени и ее поступление в кишку улучшается, уровень билирубина снижается, исчезают симптомы интоксикации организма.
Лечение желтухи при раке печени и других органов гепатобилиарной системы имеет симптоматический характер. Его задача — предотвратить тяжелые осложнения интоксикации, снизить уровень билирубина и подготовить человека к основному лечению онкологического заболевания — химиотерапии, хирургической операции, лучевой терапии.
На 4 стадии рака, когда хирургическое лечение уже невозможно, методы устранения механической желтухи применяются в нашей клинике в паллиативных целях.
Симптомы механической желтухи
Пожелтение кожи и склер глаз — характерные, но не единственные симптомы механической желтухи. Еще один признак этого состояния — кожный зуд.
- потемнение мочи,
- обесцвечивание кала,
- горький привкус во рту,
- тяжесть и боль в правом подреберье,
- повышение температуры, озноб,
- тошнота,
- рвота, не приносящая облегчения,
- пожелтение слизистых поверхностей рта,
- увеличение живота,
- расширение поверхностных вен на животе, груди, шее, лице.
Кроме того, механическая желтуха проявляется:
- потерей аппетита,
- снижением веса,
- головными болями,
- головокружениями,
- шумом, звоном в ушах.

того что желчь не поступает в кишку, ухудшается переваривание жиров и усвоение жирорастворимых витаминов (А, К, Е). Это проявляется симптомами анемии, авитаминоза, в частности, слабостью, высокой утомляемостью.

Коварство рака состоит в том, что на ранних стадиях он зачастую не проявляется никакими симптомами. Злокачественная опухоль может расти в организме человека годами, а он даже не будет об этом подозревать. Но, даже когда возникают первые симптомы, правильный диагноз зачастую не удается установить сразу. Онкологические заболевания не имеют специфических проявлений, они маскируются под другие, менее опасные патологии.


В настоящее время в России около 20% злокачественных опухолей диагностируют на IV стадии. Как правило, это рак с метастазами, при котором уже невозможно добиться ремиссии.
При этом не существует таких мер профилактики, которые помогали бы предотвратить онкологическое заболевание со стопроцентной вероятностью. Если вести здоровый образ жизни, можно существенно снизить риски, но защититься полностью невозможно. От этого страшного диагноза — «рак» — не застрахован никто. Но это не повод постоянно жить в страхе. Нужно внимательно относиться к своему здоровью. Нельзя игнорировать симптомы, которые сохраняются долго, какими бы безобидными они ни казались. А еще важно знать о доступных скрининговых исследованиях.
Какие симптомы должны насторожить?
Злокачественные опухоли могут проявляться самыми разными симптомами. Они зависят от типа, размеров злокачественной опухоли, ее стадии, от того, как она влияет на пораженный орган и соседние структуры, организм в целом. Ниже мы перечислим возможные проявления некоторых распространенных онкологических заболеваний. Если вы заметили у себя из этого списка — не стоит сразу паниковать. В большинстве случаев эти симптомы вызваны не раком, а другими заболеваниями. Но обязательно нужно посетить врача и пройти обследование: это поможет убедиться, что у вас нет злокачественной опухоли, или своевременно ее обнаружить и начать лечение.
Важно обращать внимание на любые вновь возникшие, необычные симптомы, которые сохраняются в течение длительного времени.
Рак толстой кишки
Обычно злокачественные опухоли толстой кишки начинают вызывать симптомы, когда достигают больших размеров, прорастают в соседние органы. Беспокоит чувство дискомфорта, боли в животе, запоры или диарея. У больного пропадает аппетит, он начинает терять вес, постоянно чувствует слабость, усталость.
При раке прямой кишки чаще всего первым симптомом становятся тупые боли, которые возникают при посещении туалета. В стуле появляются примеси слизи, крови. Эти проявления очень сильно напоминают геморрой, поэтому многие больные долго не обращаются к врачу, пытаются лечиться самостоятельно.
Рак легкого
Симптомы при ранних стадиях рака легкого, как правило, отсутствуют, или выражены очень слабо и не причиняют особого беспокойства. Выраженная симптоматика обычно свидетельствует о далеко зашедшем процессе.
Большинство больных (50–75%) жалуются на упорный хронический кашель. В 25–50% случаев выделяется мокрота с примесью крови. Четверть пациентов страдают выраженной одышкой, каждого пятого беспокоят боли в груди.
Злокачественные опухоли мозга
В головном мозге намного чаще встречаются метастазы, чем первичные опухоли. Симптомы бывают очень разными и зависят от локализации, размеров злокачественного новообразования, скорости его роста, от того, какие нервные центры были затронуты.
Пациенты со злокачественными опухолями головного мозга могут жаловаться на головные боли, тошноту, рвоту, двоение в глазах, «туман» перед глазами, нарушения речи, недержание мочи, ухудшение памяти и мышления, расстройство координации движений.
Рак тела и шейки матки
Симптомы рака тела и шейки матки могут возникнуть уже при небольших злокачественных опухолях и усиливаются по мере их прогрессирования. Женщина должна как можно быстрее обратиться к гинекологу, если у нее появились следующие жалобы:
- Обильные, длительные менструальные кровотечения.
- Вагинальные кровотечения в промежутках между месячными.
- Вагинальные кровотечения в постменопаузе.
- Выделения из влагалища с неприятным запахом.
- Боли в области таза.
Рак молочной железы
Рак молочной железы вполне можно обнаружить на ранней стадии, если научиться проводить самообследование молочных желез и выполнять его каждый месяц — лучше всего на 5–6 день с начала месячных. Об онкологическом заболевании могут свидетельствовать такие симптомы, как:
- Изменения формы и размеров молочной железы, заметная асимметрия груди.
- Изменение формы соска, когда он как бы втягивается внутрь.
- Уплотнение, узел в молочной железе.
- Любые подозрительные изменения на коже: пятна, шелушение, язва, «лимонная корка».
- Выделения из сосков, если женщина не является кормящей мамой. В них может присутствовать кровь.
- Уплотнения, узлы в подмышечной области — ими могут оказаться лимфатические узлы, пораженные злокачественной опухолью.
Рак кожи и меланома
Рак кожи — базальноклеточный или плоскоклеточный — может иметь разный внешний в вид. На коже может появиться узелок, бляшка, пятно, язвочка. Меланома — агрессивная опухоль из пигментных обычно похожа на родинку (но встречаются и беспигментные формы), которая обладает некоторыми характеристиками:
- Неправильная, несимметричная форма.
- Нечеткие контуры.
- Неоднородная окраска, переходы от очень светлого до практически черного цвета.
- Диаметр более 0,6 см.
- Изменения в динамике: рост, появление боли, зуда, изъязвление, кровоточивость и др.
Чтобы вовремя заметить злокачественную опухоль, нужно периодически самостоятельно или с помощью осматривать поверхность кожи. Периодически стоит проходить осмотры у .
Важно знать: меланома может развиваться из уже существующей доброкачественной родинки, но намного чаще появляется на неизмененной коже, там, где раньше не было никаких образований.
Особенно важна ранняя диагностика меланомы, так как это наиболее агрессивная злокачественная опухоль. Она рано метастазирует, после чего ремиссия уже становится невозможной. Базальноклеточный и плоскоклеточный рак характеризуются более благоприятным прогнозом, они медленнее распространяются, редко метастазируют. Но их тоже важно диагностировать своевременно.
Общие симптомы
Иногда первые симптомы рака не связаны с органом, который поражен первичной опухолью. На первый план могут выступать общие проявления. Они обусловлены тем, что раковые клетки забирают себе большую часть питательных веществ и энергии, выделяют вещества, которые поступают в кровоток и влияют на весь организм:
- Потеря веса без видимой причины.
- Постоянное чувство усталости, которое не проходит после отдыха.
- Повышенная температура тела, особенно если нет никаких признаков инфекции. Часто этому симптому сопутствует потливость по ночам.
- Отсутствие аппетита.
- Боль в различных частях тела.

Злокачественные опухоли с метастазами
Иногда злокачественная опухоль никак не проявляется до тех пор, пока не возникают отдаленные метастазы. Чаще всего вторичные очаги образуются в костях, легких, головном мозге, печени. Они вызывают определенные симптомы, которые могут стать первым проявлением заболевания:
- Метастазы в костях: сильные боли, которые усиливаются в покое, по ночам, патологические переломы, которые возникают от небольшой нагрузки.
- Метастазы в легких: упорный хронический кашель, боли в грудной клетке, одышка, кровохарканье.
- Метастазы в печени: боли в верхней части живота справа, отсутствие аппетита, тошнота, желтуха.
- Метастазы в головном мозге: головные боли, судорожные припадки, нарушение координации движений и другие неврологические симптомы, которые были описаны выше.
Скрининг: помогает выявить злокачественную опухоль до возникновения первых симптомов
Итак, если злокачественная опухоль вызвала симптомы — в большинстве случаев это говорит об уже запущенном заболевании. Для диагностики злокачественных новообразований на ранних стадиях, пока они еще не проявляют себя, применяют скрининговые исследования.
Прежде чем внедрять массовый скрининг, важно доказать, что он достоверно помогает улучшить результаты лечения и выживаемость среди пациентов. В противном случае в скрининговом исследовании нет особого смысла. В настоящее время существуют эффективные виды скрининга для следующих онкологических заболеваний:
- Рак молочной железы. Помимо самообследований молочной железы, каждой женщине рекомендуется ежегодно проходить профилактические осмотры у маммолога. С 40 лет нужно раз в 1–2 года проходить рентгенографию молочной железы — маммографию.
- Рак толстой кишки. Риск развития заболевания повышается с возрастом, поэтому каждому человеку в 50 лет нужно пройти эндоскопическое обследование кишечника — колоноскопию. Если во время эндоскопии не обнаружено опухолей и полипов, повторить процедуру рекомендуется через 5 лет. Также применяют различные анализы кала, виртуальную колоноскопию ().
- Рак шейки матки. Это заболевание помогают обнаружить регулярные осмотры гинеколога, анализы на вирус папилломы человека и мазки на цитологию. Их нужно с определенной периодичностью проходить всем женщинам репродуктивного возраста.
- Рак легкого. Скрининг рекомендуется только курильщикам с большим стажем, в том числе тем, кто расстался с вредной привычкой менее 15 лет назад. Нужно умножить стаж курения на количество пачек сигарет, которые человек выкуривает ежедневно. Если получилось 30 и более — нужно поговорить с врачом о целесообразности проведения низкодозной компьютерной томографии легких.
Также мужчинам старшего возраста можно порекомендовать периодические осмотры с пальцевым ректальным исследованием, анализы крови на онкомаркер ПСА. Злокачественные опухоли кожи помогают выявить периодические осмотры дерматолога с дерматоскопией. Гастроскопия для скрининга рака желудка применяется только в странах, где это заболевание сильно распространено — Россия не входит в их число. Однако, это исследование стоит хотя бы один раз пройти каждому человеку.
Ранняя диагностика наследственного рака
Некоторые злокачественные опухоли связаны с дефектными генами, которые человек получает с рождения. Такой рак называется наследственным. О том, что человек может быть носителем наследственных мутаций, повышающих риск рака, свидетельствуют некоторые данные из его семейного анамнеза:
- Случаи редких онкологических заболеваний в семье.
- Наличие близких родственников, у которых рак был диагностирован на ранних стадиях.
- Две и более разных злокачественных опухоли у близкого родственника.
- Злокачественные опухоли у близкого родственника сразу в обоих парных органах: например, рак правой и левой молочной железы.
Если вы подозреваете, что у вас повышен риск наследственного рака, нужно посетить онколога и клинического генетика. Генетик оценит вашу ситуацию и назначит анализы. Онколог порекомендует меры профилактики, составит индивидуальную программу скрининга.
Запишитесь на прием к ведущим врачам в международной клинике Медика24. Опытный специалист разберется в ваших симптомах и установит точный диагноз, оценит ваши факторы риска, расскажет, какие вам нужно проходить скрининговые исследования, и с какого возраста начинать. В нашей клинике доступны все современные виды диагностики.
Читайте также:

